La historia de la medicina es tanto un estudio de la medicina a lo largo de la historia como un campo de estudio multidisciplinario que busca explorar y comprender las prácticas médicas, tanto pasadas como presentes, en todas las sociedades humanas. [1]
La historia de la medicina es el estudio y documentación de la evolución de los tratamientos, prácticas y conocimientos médicos a lo largo del tiempo. Los historiadores médicos a menudo proceden de otros campos de estudio de las humanidades , incluidas la economía , las ciencias de la salud , la sociología y la política , para comprender mejor las instituciones, prácticas, personas, profesiones y sistemas sociales que han dado forma a la medicina. Cuando se trata de un período anterior o que carece de fuentes escritas sobre medicina, la información se extrae de fuentes arqueológicas. [1] [2] Este campo rastrea la evolución del enfoque de las sociedades humanas hacia la salud, la enfermedad y las lesiones, desde la prehistoria hasta la actualidad, los eventos que dan forma a estos enfoques y su impacto en las poblaciones.
Las primeras tradiciones médicas incluyen las de Babilonia , China , Egipto y la India .
La invención del microscopio fue consecuencia de una mejor comprensión durante el Renacimiento. Antes del siglo XIX, se pensaba que el humorismo (también conocido como humoralismo) explicaba la causa de las enfermedades, pero fue reemplazado gradualmente por la teoría de los gérmenes de las enfermedades , lo que condujo a tratamientos eficaces e incluso curas para muchas enfermedades infecciosas. Los médicos militares avanzaron en los métodos de tratamiento y cirugía de traumatismos. Las medidas de salud pública se desarrollaron especialmente en el siglo XIX cuando el rápido crecimiento de las ciudades requirió medidas sanitarias sistemáticas. A principios del siglo XX se abrieron centros de investigación avanzada, a menudo conectados con hospitales importantes. La mitad del siglo XX se caracterizó por nuevos tratamientos biológicos, como los antibióticos. Estos avances, junto con los avances en química, genética y radiografía , condujeron a la medicina moderna . La medicina estuvo fuertemente profesionalizada en el siglo XX y se abrieron nuevas carreras para las mujeres como enfermeras (a partir de la década de 1870) y médicas (especialmente después de 1970).

La medicina prehistórica es un campo de estudio centrado en comprender el uso de plantas medicinales, las prácticas curativas, las enfermedades y el bienestar de los humanos antes de que existieran los registros escritos. [4] Aunque se denomina "medicina" prehistórica, las prácticas de atención médica prehistóricas eran muy diferentes de lo que entendemos que es la medicina en la era actual y se refieren más exactamente a estudios y exploración de prácticas curativas tempranas.
Este período se extiende desde el primer uso de herramientas de piedra por parte de los primeros humanos c. Hace 3,3 millones de años [5] hasta el comienzo de los sistemas de escritura y la historia registrada posterior c. Hace 5000 años.
Como las poblaciones humanas alguna vez estuvieron dispersas por todo el mundo, formando comunidades y culturas aisladas que interactuaban esporádicamente, se ha desarrollado una variedad de períodos arqueológicos para dar cuenta de los diferentes contextos de tecnología, desarrollos socioculturales y adopción de sistemas de escritura en las sociedades humanas primitivas. [6] [7] La medicina prehistórica es, entonces, muy contextualizada con la ubicación y las personas en cuestión, [8] creando un período de estudio no uniforme para reflejar diversos grados de desarrollo social.
Sin registros escritos, los conocimientos sobre la medicina prehistórica provienen indirectamente de la interpretación de la evidencia dejada por los humanos prehistóricos. Una rama de esto incluye la arqueología de la medicina; una disciplina que utiliza una variedad de técnicas arqueológicas, desde la observación de enfermedades en restos humanos y fósiles de plantas hasta excavaciones para descubrir prácticas médicas. [3] [9] Hay evidencia de prácticas curativas entre los neandertales [10] y otras especies humanas primitivas. La evidencia prehistórica del compromiso humano con la medicina incluye el descubrimiento de fuentes de plantas psicoactivas como los hongos psilocibina en c. 6000 a. C. Sahara [11] hasta el cuidado dental primitivo en c. 10.900 a. C. (13.000 a. C. ) Riparo Fredian [12] (actual Italia ) [13] y c. 7000 a. C. Mehrgarh (actual Pakistán ). [14] [15]
La antropología es otra rama académica que contribuye a la comprensión de la medicina prehistórica al descubrir las relaciones socioculturales, el significado y la interpretación de la evidencia prehistórica. [16] La superposición de la medicina como raíz para la curación del cuerpo y lo espiritual a lo largo de los períodos prehistóricos resalta los múltiples propósitos que las prácticas curativas y las plantas podrían tener potencialmente. [17] [18] [19] Desde las protorreligiones hasta los sistemas espirituales desarrollados, las relaciones entre humanos y entidades sobrenaturales , desde dioses hasta chamanes , han desempeñado un papel entrelazado en la medicina prehistórica. [20] [21]
La historia antigua cubre el tiempo entre c. 3000 a. C. hasta c. 500 d.C. , desde el desarrollo evidenciado de los sistemas de escritura hasta el final de la era clásica y el comienzo del período posclásico . Esta periodización presenta la historia como si fuera la misma en todas partes; sin embargo, es importante señalar que la sociocultura y los desarrollos tecnológicos pueden diferir localmente de un asentamiento a otro, así como globalmente de una sociedad a otra. [22]
La medicina antigua cubre un período de tiempo similar y presentó una variedad de teorías curativas similares de todo el mundo que conectan la naturaleza, la religión y los humanos dentro de ideas sobre la circulación de fluidos y energía. [23] Aunque destacados eruditos y textos detallan conocimientos médicos bien definidos, sus aplicaciones en el mundo real se vieron empañadas por la destrucción y pérdida de conocimiento, [24] mala comunicación, reinterpretaciones localizadas y aplicaciones inconsistentes posteriores. [25]

La región mesopotámica , que abarca gran parte de lo que hoy es Irak , Kuwait , Siria , Irán y Turquía , estuvo dominada por una serie de civilizaciones, incluida Sumeria , la civilización más antigua conocida en la región del Creciente Fértil , [26] [27] junto con los acadios. (incluidos asirios y babilonios ). Las ideas superpuestas de lo que ahora entendemos como medicina, ciencia, magia y religión caracterizaron las primeras prácticas curativas de Mesopotamia como un sistema de creencias híbrido, naturalista y sobrenatural . [28] [29] [30]
Los sumerios , que desarrollaron uno de los primeros sistemas de escritura conocidos en el tercer milenio a. C. , crearon numerosas tablillas de arcilla cuneiformes sobre su civilización que incluían relatos detallados desde prescripciones de medicamentos, operaciones y exorcismos. Estos fueron administrados y llevados a cabo por profesionales altamente definidos, incluidos bârû (videntes), âs[h]ipu (exorcistas) y asû (médicos-sacerdotes). [31] Un ejemplo de un medicamento temprano, similar a una receta, apareció en sumerio durante la Tercera Dinastía de Ur ( c. 2112 a. C. – c. 2004 a. C. ). [32]
Tras la conquista de la civilización sumeria por el Imperio acadio y el eventual colapso del imperio debido a una serie de factores sociales y ambientales, [33] la civilización babilónica comenzó a dominar la región. Ejemplos de medicina babilónica incluyen el extenso texto médico babilónico, el Manual de Diagnóstico, escrito por el ummânū , o erudito principal, Esagil-kin-apli de Borsippa , [34] : 99 [35] a mediados del siglo XI a. C. durante el reinado del rey babilónico Adad-apla-iddina (1069-1046 a. C.). [36]
Este tratado médico prestó gran atención a la práctica del diagnóstico, pronóstico, examen físico y remedios. El texto contiene una lista de síntomas médicos y, a menudo, observaciones empíricas detalladas junto con reglas lógicas utilizadas para combinar los síntomas observados en el cuerpo de un paciente con su diagnóstico y pronóstico. [34] : 97–98 Aquí, se desarrollaron fundamentos claramente desarrollados para comprender las causas de las enfermedades y lesiones, respaldados por teorías acordadas en ese momento sobre elementos que ahora podríamos entender como causas naturales, magia sobrenatural y explicaciones religiosas. [35]

La mayoría de los artefactos conocidos y recuperados de las antiguas civilizaciones mesopotámicas se centran en los períodos neoasirio ( c. 900 - 600 a. C. ) y neobabilónico ( c. 600 - 500 a. C. ), como los últimos imperios gobernados por gobernantes nativos mesopotámicos. [37] Estos descubrimientos incluyen una gran variedad de tablillas de arcilla médicas de este período, aunque el daño a los documentos de arcilla crea grandes lagunas en nuestra comprensión de las prácticas médicas. [38]
En todas las civilizaciones de Mesopotamia existe una amplia gama de innovaciones médicas que incluyen prácticas evidenciadas de profilaxis , toma de medidas para prevenir la propagación de enfermedades, [28] relatos de accidentes cerebrovasculares y [ cita necesaria ] hasta la conciencia sobre las enfermedades mentales. [39]

El antiguo Egipto , una civilización que se extendía a lo largo del río Nilo (a lo largo de partes del actual Egipto , Sudán y Sudán del Sur ), existió desde su unificación en c. 3150 a. C. hasta su colapso mediante la conquista persa en 525 a. C. [40] y su caída final tras la conquista de Alejandro Magno en 332 a . C.
A lo largo de dinastías únicas, eras doradas y períodos intermedios de inestabilidad, los antiguos egipcios desarrollaron una tradición médica compleja, experimental y comunicativa que ha sido descubierta a través de documentos sobrevivientes, la mayoría hechos de papiro , como el Papiro Ginecológico Kahun , el Papiro Edwin Smith , el Papiro de Ebers , el Papiro Médico de Londres , hasta los Papiros Mágicos Griegos . [41]
Heródoto describió a los egipcios como "los hombres más sanos, después de los libios", [42] debido al clima seco y al notable sistema de salud pública que poseían. Según él, "la práctica de la medicina entre ellos está tan especializada que cada médico es sanador de una enfermedad y no más". Aunque la medicina egipcia se ocupaba en gran medida de lo sobrenatural, [43] con el tiempo desarrolló un uso práctico en los campos de la anatomía, la salud pública y el diagnóstico clínico.
La información médica contenida en el Papiro Edwin Smith puede datar de una época tan temprana como el año 3000 a.C. [44] A Imhotep, en la III dinastía , a veces se le atribuye ser el fundador de la medicina del antiguo Egipto y ser el autor original del Papiro Edwin Smith , que detalla curas, dolencias y observaciones anatómicas . El Papiro de Edwin Smith se considera una copia de varias obras anteriores y fue escrito c. 1600 a. C. Es un antiguo libro de texto sobre cirugía casi completamente desprovisto de pensamiento mágico y describe con exquisito detalle el examen, diagnóstico, tratamiento y pronóstico de numerosas dolencias. [45]

El Papiro Ginecológico Kahun [46] trata las dolencias de las mujeres, incluidos los problemas de concepción. Sobreviven treinta y cuatro casos que detallan el diagnóstico y [47] tratamiento, algunos de ellos de forma fragmentaria. [48] Data del año 1800 a. C. y es el texto médico más antiguo de cualquier tipo que se conserva.
Se sabe que las instituciones médicas, conocidas como Casas de la Vida, se establecieron en el antiguo Egipto ya en el año 2200 a.C. [49]
El Papiro de Ebers es el texto escrito más antiguo que menciona los enemas . Muchos medicamentos se administraban mediante enemas y uno de los muchos tipos de médicos especialistas era Iri, el Pastor del Ano. [50]
El médico más antiguo conocido también se atribuye al antiguo Egipto : Hesy-Ra , "Jefe de dentistas y médicos" del rey Zoser en el siglo 27 a. C. [51] Además, la primera médica conocida, Peseshet , ejerció en el Antiguo Egipto en la época de la IV dinastía . Su título era "Lady Supervisora de las Damas Médicas". [52]

Las prácticas médicas y curativas de las primeras dinastías chinas estuvieron fuertemente influenciadas por la práctica de la medicina tradicional china (MTC). A partir de la dinastía Zhou , se fueron desarrollando partes de este sistema y se demuestran en los primeros escritos sobre hierbas en el Clásico de los cambios ( Yi Jing ) y el Clásico de la poesía ( Shi Jing ). [53] [54]
China también desarrolló un gran cuerpo de medicina tradicional. Gran parte de la filosofía de la medicina tradicional china se deriva de observaciones empíricas de enfermedades realizadas por médicos taoístas y refleja la creencia clásica china de que las experiencias humanas individuales expresan principios causativos eficaces en el medio ambiente en todas las escalas. Estos principios causativos, ya sean materiales, esenciales o místicos, se correlacionan como expresión del orden natural del universo.
El texto fundamental de la medicina china es el Huangdi neijing (o Canon interno del Emperador Amarillo ), escrito entre los siglos V y III a.C. [55] Cerca del final del siglo II d.C., durante la dinastía Han, Zhang Zhongjing , escribió un Tratado sobre daños por frío , que contiene la referencia más antigua conocida al Neijing Suwen . El practicante de la dinastía Jin y defensor de la acupuntura y la moxibustión , Huangfu Mi (215-282), también cita al Emperador Amarillo en su Jiayi jing , c. 265. Durante la dinastía Tang , el Suwen fue ampliado y revisado y ahora es la mejor representación existente de las raíces fundacionales de la medicina tradicional china. La medicina tradicional china , que se basa en el uso de hierbas medicinales, acupuntura, masajes y otras formas de terapia, se practica en China desde hace miles de años.

El Atharvaveda , un texto sagrado del hinduismo que data de la Edad del Hierro temprana , es uno de los primeros textos indios que tratan sobre la medicina. El Atharvaveda también contiene recetas de hierbas para diversas dolencias. El uso de hierbas para tratar dolencias formaría más tarde una gran parte del Ayurveda .
Ayurveda, que significa "conocimiento completo para una larga vida", es otro sistema médico de la India. Sus dos textos más famosos pertenecen a las escuelas de Charaka y Sushruta . Los primeros cimientos del Ayurveda se construyeron sobre una síntesis de prácticas herbarias tradicionales junto con una adición masiva de conceptualizaciones teóricas, nuevas nosologías y nuevas terapias que datan aproximadamente del año 600 a. C. en adelante, y que surgieron de las comunidades de pensadores que incluían a Buda y otros. [56]
Según el compendio de Charaka , el Charakasamhitā , la salud y la enfermedad no están predeterminadas y la vida puede prolongarse mediante el esfuerzo humano. El compendio de Suśruta , el Suśrutasamhitā , define el propósito de la medicina de curar las enfermedades de los enfermos, proteger a los sanos y prolongar la vida. Ambos compendios antiguos incluyen detalles del examen, diagnóstico, tratamiento y pronóstico de numerosas dolencias. El Suśrutasamhitā se destaca por describir procedimientos en diversas formas de cirugía , incluida la rinoplastia , la reparación de lóbulos de las orejas desgarrados, la litotomía perineal , la cirugía de cataratas y varias otras escisiones y otros procedimientos quirúrgicos. Lo más notable fue la cirugía de Susruta, especialmente la rinoplastia, por la que se le llama el padre de la cirugía plástica moderna. Susruta también describió en detalle más de 125 instrumentos quirúrgicos. También es notable la inclinación de Sushruta por la clasificación científica: su tratado médico consta de 184 capítulos y enumera 1.120 afecciones, incluidas lesiones y enfermedades relacionadas con el envejecimiento y las enfermedades mentales.
Los clásicos ayurvédicos mencionan ocho ramas de la medicina: kāyācikitsā ( medicina interna ), śalyacikitsā (cirugía que incluye la anatomía), śālākyacikitsā (enfermedades de ojos, oídos, nariz y garganta), kaumārabhṛtya (pediatría con obstetricia y ginecología), bhūtavidyā (medicina espiritual y psiquiátrica). ), agada tantra ( toxicología con tratamientos de picaduras y mordeduras), rasāyana (ciencia del rejuvenecimiento) y vājīkaraṇa ( afrodisíaco y fertilidad). Además de aprenderlas, se esperaba que el estudiante de Āyurveda conociera diez artes que eran indispensables en la preparación y aplicación de sus medicinas: destilación, habilidades operativas, cocina, horticultura, metalurgia, fabricación de azúcar, farmacia, análisis y separación de minerales, composición. de metales y preparación de álcalis . La enseñanza de diversas materias se realizó durante la instrucción de materias clínicas relevantes. Por ejemplo, la enseñanza de anatomía formaba parte de la enseñanza de cirugía, la embriología formaba parte de la formación en pediatría y obstetricia, y los conocimientos de fisiología y patología estaban entrelazados en la enseñanza de todas las disciplinas clínicas. La duración normal de la formación del estudiante parece haber sido de siete años. Pero el médico debía seguir aprendiendo. [57]
Humores
La teoría de los humores se derivó de obras médicas antiguas, dominó la medicina occidental hasta el siglo XIX y se le atribuye al filósofo y cirujano griego Galeno de Pérgamo (129– c. 216 d.C. ). [58] En la medicina griega, se cree que hay cuatro humores o fluidos corporales que están relacionados con la enfermedad: sangre, flema, bilis amarilla y bilis negra. [59] Los primeros científicos creían que los alimentos se digerían en la sangre, los músculos y los huesos, mientras que los humores que no eran sangre se formaban a partir de materiales no digeribles que quedaban. Se teoriza que un exceso o escasez de cualquiera de los cuatro humores causa un desequilibrio que resulta en enfermedad; La afirmación antes mencionada fue formulada como hipótesis por fuentes anteriores a Hipócrates . [59] Hipócrates ( c. 400 a. C. ) dedujo que las cuatro estaciones del año y las cuatro edades del hombre afectan al cuerpo en relación con los humores. [58] Las cuatro edades del hombre son la infancia, la juventud, la edad madura y la vejez. [59] Los cuatro humores asociados con las cuatro estaciones son bilis negra (otoño), bilis amarilla (verano), flema (invierno) y sangre (primavera). [60]
En De temperamentis, Galeno vinculó lo que llamó temperamentos, o características de personalidad, a la mezcla natural de humores de una persona. También dijo que el mejor lugar para comprobar el equilibrio de los temperamentos era la palma de la mano. Una persona considerada flemática se dice que es introvertida, ecuánime, tranquila y pacífica. [59] Esta persona tendría un exceso de flema, que se describe como una sustancia viscosa o mucosa. [61] De manera similar, un temperamento melancólico relacionado con estar de mal humor, ansioso, deprimido, introvertido y pesimista. [59] El temperamento melancólico es causado por un exceso de bilis negra, que es sedimentaria y de color oscuro. [61] Ser extrovertido, conversador, tranquilo, despreocupado y sociable coincide con un temperamento sanguíneo, que está relacionado con demasiada sangre. [59] Finalmente, un temperamento colérico se relaciona con demasiada bilis amarilla, que en realidad es de color rojo y tiene textura de espuma; se asocia con ser agresivo, excitable, impulsivo y también extrovertido.
Existen numerosas formas de tratar una desproporción de los humores. Por ejemplo, si se sospechaba que alguien tenía demasiada sangre, el médico realizaría una sangría como tratamiento. Del mismo modo, si una persona que tuviera demasiada flema se sentiría mejor después de expectorar, y alguien con demasiada bilis amarilla se purgaría. [61] Otro factor a considerar en el equilibrio de los humores es la calidad del aire en el que se reside, como el clima y la elevación. Además, son importantes el nivel de comida y bebida, el equilibrio entre el sueño y la vigilia, el ejercicio y el descanso, la retención y la evacuación. Estados de ánimo como la ira, la tristeza, la alegría y el amor pueden afectar el equilibrio. Durante ese tiempo, la importancia del equilibrio quedó demostrada por el hecho de que las mujeres pierden sangre mensualmente durante la menstruación y tienen menos incidencia de gota, artritis y epilepsia que los hombres. [61] Galeno también planteó la hipótesis de que hay tres facultades. La facultad natural afecta el crecimiento y la reproducción y se produce en el hígado. La facultad animal o vital controla la respiración y las emociones, provenientes del corazón. En el cerebro, la facultad psíquica controla los sentidos y el pensamiento. [61] La estructura de las funciones corporales también está relacionada con los humores. Los médicos griegos entendían que la comida se cocinaba en el estómago; aquí es donde se extraen los nutrientes. Los mejores, más potentes y puros nutrientes de los alimentos se reservan para la sangre, que se produce en el hígado y se transporta a través de las venas hasta los órganos. La sangre mejorada con pneuma, que significa viento o aliento, es transportada por las arterias. [59] El camino que sigue la sangre es el siguiente: la sangre venosa pasa a través de la vena cava y se mueve hacia el ventrículo derecho del corazón; luego, la arteria pulmonar lo lleva a los pulmones. [61] Más tarde, la vena pulmonar mezcla aire de los pulmones con sangre para formar sangre arterial, que tiene diferentes características observables. [59] Después de salir del hígado, la mitad de la bilis amarilla que se produce viaja a la sangre, mientras que la otra mitad viaja a la vesícula biliar. De manera similar, la mitad de la bilis negra producida se mezcla con la sangre y la otra mitad es utilizada por el bazo. [61]
Gente
Alrededor del año 800 a. C., Homero en la Ilíada da descripciones del tratamiento de heridas realizado por los dos hijos de Asklepio , los admirables médicos Podaleirius y Machaon y un médico en funciones, Patroclus . Debido a que Macaón está herido y Podaleirius está en combate, Eurípilo le pide a Patroclo que "corte la punta de la flecha, lave la sangre oscura de mi muslo con agua tibia y espolvoree hierbas calmantes con poder para curar mi herida". [62] Asklepios, al igual que Imhotep , llegó a ser asociado como un dios de la curación con el tiempo.

Los templos dedicados al dios sanador Asclepio , conocido como Asclepieia ( griego antiguo : Ἀσκληπιεῖα , sing. Ἀσκληπιεῖον , Asclepieion ), funcionaban como centros de asesoramiento médico, pronóstico y curación. [63] En estos santuarios, los pacientes entraban en un estado de sueño inducido similar a un sueño conocido como enkoimesis ( ἐγκοίμησις ), similar a la anestesia, en la que recibían guía de la deidad en un sueño o se curaban mediante cirugía. [64] Asclepeia proporcionó espacios cuidadosamente controlados propicios para la curación y cumplió con varios de los requisitos de las instituciones creadas para la curación. [63] En el Asclepeion de Epidauro , tres grandes tablas de mármol que datan del 350 a. C. conservan los nombres, historias clínicas, quejas y curas de unos 70 pacientes que llegaron al templo con un problema y lo arrojaron allí. Algunas de las curas quirúrgicas enumeradas, como la apertura de un absceso abdominal o la extracción de material extraño traumático, son lo suficientemente realistas como para haber tenido lugar, pero con el paciente en un estado de enkoimesis inducida con la ayuda de sustancias soporíferas como el opio. . [64] Alcmeón de Crotona escribió sobre medicina entre 500 y 450 a.C. Sostuvo que los canales unían los órganos sensoriales con el cerebro, y es posible que descubriera un tipo de canal, los nervios ópticos, mediante disección. [sesenta y cinco]
Hipócrates de Kos ( c. 460 – c. 370 a. C. ), considerado el "padre de la medicina moderna". [66] El Corpus Hipocrático es una colección de alrededor de setenta obras médicas tempranas de la antigua Grecia fuertemente asociadas con Hipócrates y sus estudiantes. Lo más famoso es que los hipocráticos inventaron el juramento hipocrático para los médicos. Los médicos contemporáneos prestan un juramento que incluye aspectos que se encuentran en las primeras ediciones del Juramento Hipocrático.
Hipócrates y sus seguidores fueron los primeros en describir muchas enfermedades y condiciones médicas. Aunque el humorismo (humoralismo) como sistema médico es anterior a la medicina griega del siglo V, Hipócrates y sus estudiantes sistematizaron el pensamiento de que la enfermedad puede explicarse por un desequilibrio de sangre, flema, bilis negra y bilis amarilla. [67] A Hipócrates se le atribuye el mérito de la primera descripción de los dedos en palillo de tambor , un signo diagnóstico importante en la enfermedad pulmonar supurativa crónica, el cáncer de pulmón y la enfermedad cardíaca cianótica . Por esta razón, los dedos en palo a veces se denominan "dedos hipocráticos". [68] Hipócrates fue también el primer médico en describir el rostro hipocrático en Pronóstico . Shakespeare hace famosa alusión a esta descripción cuando escribe sobre la muerte de Falstaff en el Acto II, Escena III. de Enrique V. [69] Hipócrates comenzó a clasificar las enfermedades como agudas , crónicas , endémicas y epidémicas , y a utilizar términos como "exacerbación, recaída , resolución, crisis, paroxismo , pico y convalecencia ". [70] [71]
El griego Galeno (c. 129-216 d.C. ) fue uno de los más grandes médicos del mundo antiguo, ya que sus teorías dominaron todos los estudios médicos durante casi 1500 años. [72] Sus teorías y experimentación sentaron las bases de la medicina moderna en torno al corazón y la sangre. La influencia y las innovaciones de Galeno en la medicina se pueden atribuir a los experimentos que realizó, que no se parecían a ningún otro experimento médico de su época. Galeno creía firmemente que la disección médica era uno de los procedimientos esenciales para comprender verdaderamente la medicina. Comenzó a diseccionar diferentes animales anatómicamente similares a los humanos, lo que le permitió conocer más sobre los órganos internos y extrapolar los estudios quirúrgicos al cuerpo humano. [72] Además, realizó muchas operaciones audaces, incluidas cirugías cerebrales y oculares, que no se volvieron a intentar durante casi dos milenios. A través de disecciones y procedimientos quirúrgicos, Galeno concluyó que la sangre puede circular por todo el cuerpo humano y que el corazón es más similar al alma humana. [72] [73] En Ars medica ("Artes de la medicina"), explica con más detalle las propiedades mentales en términos de mezclas específicas de los órganos corporales. [74] [75] Si bien gran parte de su trabajo giró en torno a la anatomía física, también trabajó intensamente en la fisiología humoral.
La obra médica de Galeno se consideró autorizada hasta bien entrada la Edad Media. Dejó un modelo fisiológico del cuerpo humano que se convirtió en el pilar del plan de estudios universitario de anatomía de los médicos medievales. Aunque intentó extrapolar las disecciones de animales hacia el modelo del cuerpo humano, algunas de las teorías de Galeno eran incorrectas. Esto hizo que su modelo sufriera mucho de estasis y estancamiento intelectual. [76] Los tabúes griegos y romanos hicieron que la disección del cuerpo humano generalmente estuviera prohibida en la antigüedad, pero en la Edad Media esto cambió. [77] [78]
En 1523 se publicó en Londres Sobre las facultades naturales de Galeno . En la década de 1530, el anatomista y médico belga Andreas Vesalius lanzó un proyecto para traducir muchos de los textos griegos de Galeno al latín. La obra más famosa de Vesalio, De humani corporis fabrica, estuvo muy influenciada por la escritura y la forma galénica.
Herófilo y Erasístrato

Dos grandes alejandrinos sentaron las bases para el estudio científico de la anatomía y la fisiología, Herófilo de Calcedonia y Erasístrato de Ceos . [80] Otros cirujanos alejandrinos nos dieron ligaduras (hemostasia), litotomía , operaciones de hernia , cirugía oftálmica , cirugía plástica , métodos de reducción de dislocaciones y fracturas, traqueotomía y mandrágora como anestésico . Parte de lo que sabemos de ellos proviene de Celso y Galeno de Pérgamo. [81]
Herófilo de Calcedonia , el renombrado médico alejandrino, fue uno de los pioneros de la anatomía humana. Aunque su conocimiento de la estructura anatómica del cuerpo humano era amplio, se especializó en los aspectos de la anatomía neural. [82] Por lo tanto, su experimentación se centró en la composición anatómica del sistema sanguíneo-vascular y las pulsaciones que pueden analizarse desde el sistema. [82] Además, la experimentación quirúrgica que administró hizo que se volviera muy prominente en todo el campo de la medicina, ya que fue uno de los primeros médicos en iniciar la exploración y disección del cuerpo humano. [83]
La práctica prohibida de la disección humana se levantó durante su estancia en la comunidad escolar. Este breve momento en la historia de la medicina griega le permitió estudiar más a fondo el cerebro, que creía que era el núcleo del sistema nervioso. [83] También distinguió entre venas y arterias , señalando que las últimas pulsan y las primeras no. Así, mientras trabajaba en la escuela de medicina de Alejandría , Herophilus colocó inteligencia en el cerebro basándose en su exploración quirúrgica del cuerpo, y conectó el sistema nervioso con el movimiento y la sensación. Además, él y su contemporáneo, Erasístrato de Quíos , continuaron investigando el papel de las venas y los nervios . Después de realizar una extensa investigación, los dos alejandrinos trazaron el curso de las venas y los nervios a lo largo del cuerpo humano. Erasistratus relacionó la mayor complejidad de la superficie del cerebro humano en comparación con otros animales con su inteligencia superior . A veces empleó experimentos para avanzar en su investigación, en una ocasión pesó repetidamente un pájaro enjaulado y notó su pérdida de peso entre las horas de alimentación. [84] En la fisiología de Erasistratus , el aire ingresa al cuerpo, luego es aspirado por los pulmones hacia el corazón, donde se transforma en espíritu vital, y luego es bombeado por las arterias por todo el cuerpo. Parte de este espíritu vital llega al cerebro , donde se transforma en espíritu animal, que luego es distribuido por los nervios. [84]
Los romanos inventaron numerosos instrumentos quirúrgicos , incluidos los primeros instrumentos exclusivos de las mujeres, [85] así como los usos quirúrgicos de fórceps , bisturís , cauterio , tijeras de hojas cruzadas , la aguja quirúrgica , el sonido y los espéculos . [86] [87] Los romanos también realizaban cirugía de cataratas . [88]
El médico del ejército romano Dioscórides ( c. 40 –90 d.C.) fue un botánico y farmacólogo griego. Escribió la enciclopedia De Materia Medica que describe más de 600 curas a base de hierbas, formando una farmacopea influyente que se utilizó ampliamente durante los siguientes 1.500 años. [89]
Los primeros cristianos del Imperio Romano incorporaron la medicina a su teología, prácticas rituales y metáforas. [90]

medicina bizantina
La medicina bizantina abarca las prácticas médicas comunes del Imperio Bizantino desde aproximadamente el 400 d.C. hasta el 1453 d.C. La medicina bizantina se destacó por basarse en la base de conocimientos desarrollada por sus predecesores grecorromanos. Al preservar las prácticas médicas de la antigüedad, la medicina bizantina influyó en la medicina islámica y fomentó el renacimiento occidental de la medicina durante el Renacimiento.
Los médicos bizantinos a menudo compilaban y estandarizaban conocimientos médicos en libros de texto. Sus registros tendían a incluir tanto explicaciones de diagnóstico como dibujos técnicos. El Compendio médico en siete libros , escrito por el destacado médico Pablo de Egina , sobrevivió como una fuente particularmente completa de conocimiento médico. Este compendio, escrito a finales del siglo VII , siguió utilizándose como libro de texto estándar durante los siguientes 800 años.
La antigüedad tardía marcó el comienzo de una revolución en la ciencia médica, y los registros históricos a menudo mencionan hospitales civiles (aunque la medicina en el campo de batalla y el triaje en tiempos de guerra se registraron mucho antes de la Roma imperial). Constantinopla se destacó como centro de la medicina durante la Edad Media, a lo que contribuyó su ubicación, riqueza y conocimientos acumulados.
El primer ejemplo conocido de separación de siameses ocurrió en el Imperio Bizantino en el siglo X. El siguiente ejemplo de separación de gemelos siameses se registraría muchos siglos después en Alemania, en 1689. [91] [92]
Los vecinos del Imperio bizantino , el Imperio persa sasánida , también hicieron sus contribuciones notables principalmente con el establecimiento de la Academia de Gondeshapur , que fue "el centro médico más importante del mundo antiguo durante los siglos VI y VII". [93] Además, Cyril Elgood , médico británico e historiador de la medicina en Persia, comentó que gracias a centros médicos como la Academia de Gondeshapur, "en gran medida, el crédito por todo el sistema hospitalario debe ser otorgado a Persia". ". [94]
medicina islámica

La civilización islámica alcanzó la primacía en la ciencia médica a medida que sus médicos contribuyeron significativamente al campo de la medicina, incluida la anatomía , la oftalmología , la farmacología , la farmacia , la fisiología y la cirugía . La contribución de la civilización islámica a estos campos de la medicina fue un proceso gradual que tomó cientos de años. Durante la época de la primera gran dinastía musulmana, el califato omeya (661-750 d.C.), estos campos se encontraban en sus primeras etapas de desarrollo y no se lograron muchos avances. [95] Una razón para el avance limitado en la medicina durante el Califato Omeya fue el enfoque del Califato en la expansión después de la muerte de Mahoma (632 CE). [96] El enfoque en el expansionismo redirigió recursos de otros campos, como la medicina. La prioridad sobre estos factores llevó a una gran cantidad de la población a creer que Dios proporcionará curas para sus enfermedades debido a la atención a la espiritualidad. [96]
También hubo muchas otras áreas de interés durante esa época antes de que surgiera un creciente interés en el campo de la medicina. Abd al-Malik ibn Marwan , el quinto califa de los omeyas, desarrolló la administración gubernamental, adoptó el árabe como lengua principal y se centró en muchas otras áreas. [97] Sin embargo, este creciente interés en la medicina islámica creció significativamente cuando el califato abasí (750-1258 d.C.) derrocó al califato omeya en 750 d.C. [98] Este cambio de dinastía del califato omeya al califato abasí sirvió como un punto de inflexión hacia los avances científicos y médicos. A esto contribuyó en gran medida el hecho de que bajo el dominio abasí gran parte del legado griego se transmitió al árabe, que para entonces era el idioma principal de las naciones islámicas. [96] Debido a esto, muchos médicos islámicos fueron fuertemente influenciados por los trabajos de los eruditos griegos de Alejandría y Egipto y pudieron ampliar aún más esos textos para producir nuevos conocimientos médicos. [99] Este período de tiempo también se conoce como la Edad de Oro Islámica , donde hubo un período de desarrollo y florecimiento de la tecnología, el comercio y las ciencias, incluida la medicina. Además, durante esta época, la creación del primer hospital islámico en 805 d.C. por el califa abasí Harun al-Rashid en Bagdad se contó como un acontecimiento glorioso de la Edad de Oro. [95] Este hospital en Bagdad contribuyó enormemente al éxito de Bagdad y también brindó oportunidades educativas para los médicos islámicos. Durante la Edad de Oro islámica, hubo muchos médicos islámicos famosos que allanaron el camino para los avances y conocimientos médicos. Muhammad ibn Zakariya al-Razi (965-1040 EC), a veces denominado el padre de la óptica moderna, es el autor del monumental Libro de la Óptica y también fue conocido por su trabajo para diferenciar la viruela del sarampión. [100] Sin embargo, esto no sería posible sin la influencia de muchas áreas diferentes del mundo que influyeron en los árabes.

Los árabes fueron influenciados por las antiguas prácticas médicas indias, persas, griegas, romanas y bizantinas, y ayudaron a que se desarrollaran aún más. [101] Galeno e Hipócrates fueron autoridades preeminentes. La traducción de 129 de las obras de Galeno al árabe por el cristiano nestoriano Hunayn ibn Ishaq y sus asistentes, y en particular la insistencia de Galeno en un enfoque sistemático racional de la medicina, sentaron las bases para la medicina islámica , que se extendió rápidamente por todo el Imperio Árabe . [102] Entre sus médicos más famosos se encontraban los eruditos persas Muhammad ibn Zakarīya al-Rāzi y Avicena , quienes escribieron más de 40 obras sobre salud, medicina y bienestar. Siguiendo el ejemplo de Grecia y Roma, los eruditos islámicos mantuvieron vivos y avanzando tanto el arte como la ciencia de la medicina. [103] El erudito persa Avicena también ha sido llamado el "padre de la medicina". [104] Escribió El canon de la medicina , que se convirtió en un texto médico estándar en muchas universidades europeas medievales , [105] considerado uno de los libros más famosos de la historia de la medicina. [106] El Canon de la Medicina presenta una visión general del conocimiento médico contemporáneo del mundo islámico medieval , que había sido influenciado por tradiciones anteriores, incluida la medicina grecorromana (particularmente Galeno ), [107] la medicina persa , la medicina china y la medicina india . El médico persa al-Rāzi [108] fue uno de los primeros en cuestionar la teoría griega del humorismo , que sin embargo siguió siendo influyente tanto en la medicina medieval occidental como en la medieval islámica . [109] Algunos volúmenes de la obra de al-Rāzi, Al-Mansuri , a saber, "Sobre cirugía" y "Un libro general sobre terapia", pasaron a formar parte del plan de estudios médico en las universidades europeas. [110] Además, ha sido descrito como médico de cabecera, [111] el padre de la pediatría , [112] [113] y pionero de la oftalmología . Por ejemplo, fue el primero en reconocer la reacción de la pupila a la luz. [113]
Además de las contribuciones a la comprensión de la anatomía humana por parte de la humanidad, los científicos y académicos islámicos, específicamente los médicos, desempeñaron un papel invaluable en el desarrollo del sistema hospitalario moderno, creando las bases sobre las cuales los profesionales médicos más contemporáneos construirían modelos de sistemas de salud pública en Europa. y en otros lugares. [114] Durante la época del imperio safávida (siglos XVI-XVIII) en Irán y el imperio mogol (siglos XVI-XIX) en la India, los eruditos musulmanes transformaron radicalmente la institución del hospital, creando un entorno en el que se desarrollaba rápidamente el conocimiento médico. La mayor parte del tiempo podía transcurrir entre estudiantes y profesores de una amplia gama de culturas. [115] Había dos escuelas de pensamiento principales sobre la atención al paciente en ese momento. Estos incluían la fisiología humoral de los persas y la práctica ayurvédica. Después de que estas teorías se tradujeran del sánscrito al persa y viceversa, los hospitales pudieron tener una mezcla de cultura y técnicas. Esto permitió una sensación de medicina colaborativa. Los hospitales se volvieron cada vez más comunes durante este período, ya que los patrocinadores ricos los fundaban comúnmente. Muchas características que todavía se utilizan hoy en día, como el énfasis en la higiene, un personal totalmente dedicado al cuidado de los pacientes y la separación de los pacientes entre sí, se desarrollaron en los hospitales islámicos mucho antes de que entraran en práctica en Europa. [116] En ese momento, los aspectos de atención al paciente de los hospitales en Europa no habían entrado en vigor. Los hospitales europeos eran lugares de religión más que instituciones de ciencia. Como fue el caso con gran parte del trabajo científico realizado por los eruditos islámicos, muchos de estos nuevos avances en la práctica médica se transmitieron a las culturas europeas cientos de años después de que se hubieran utilizado durante mucho tiempo en todo el mundo islámico. Aunque los científicos islámicos fueron responsables de descubrir gran parte del conocimiento que permite que el sistema hospitalario funcione de manera segura en la actualidad, los académicos europeos que se basaron en este trabajo todavía reciben la mayor parte del crédito históricamente. [114]
Antes del desarrollo de las prácticas médicas científicas en los imperios islámicos, la atención médica la realizaban principalmente figuras religiosas como los sacerdotes. [114] Sin una comprensión profunda de cómo funcionaban las enfermedades infecciosas y por qué se propagaban de persona a persona, estos primeros intentos de cuidar a los enfermos y heridos a menudo causaban más daño que bien. Por el contrario, con el desarrollo de prácticas nuevas y más seguras por parte de los eruditos y médicos islámicos en los hospitales árabes, se desarrollaron, aprendieron y transmitieron ampliamente ideas vitales para la atención eficaz de los pacientes. Los hospitales desarrollaron "conceptos y estructuras" novedosos que todavía se utilizan hoy en día: salas separadas para pacientes masculinos y femeninos, farmacias, mantenimiento de registros médicos y saneamiento e higiene personal e institucional. [114] Gran parte de este conocimiento fue registrado y transmitido a través de textos médicos islámicos, muchos de los cuales fueron llevados a Europa y traducidos para el uso de los trabajadores médicos europeos. El Tasrif, escrito por el cirujano Abu Al-Qasim Al-Zahrawi, fue traducido al latín; se convirtió en uno de los textos médicos más importantes de las universidades europeas durante la Edad Media y contenía información útil sobre técnicas quirúrgicas y propagación de infecciones bacterianas. [114]
El hospital era una institución típica incluida en la mayoría de las ciudades musulmanas, y aunque a menudo estaban físicamente adscritos a instituciones religiosas, no eran en sí mismos lugares de práctica religiosa. [115] Más bien, sirvieron como instalaciones en las que la educación y la innovación científica podían florecer. Si tenían lugares de culto, eran secundarios a la parte médica del hospital. Los hospitales islámicos, junto con los observatorios utilizados para la ciencia astronómica, fueron algunos de los puntos de intercambio más importantes para la difusión del conocimiento científico. Sin duda, el sistema hospitalario desarrollado en el mundo islámico jugó un papel invaluable en la creación y evolución de los hospitales que como sociedad conocemos y de los que dependemos hoy.

Después del año 400 d.C., el estudio y la práctica de la medicina en el Imperio Romano Occidental entraron en un profundo declive. Se proporcionaron servicios médicos, especialmente a los pobres, en los miles de hospitales monásticos que surgieron en toda Europa, pero la atención era rudimentaria y principalmente paliativa. [117] La mayoría de los escritos de Galeno e Hipócrates se perdieron en Occidente, siendo los resúmenes y compendios de San Isidoro de Sevilla el principal canal para transmitir las ideas médicas griegas. [118] El Renacimiento carolingio trajo un mayor contacto con Bizancio y una mayor conciencia de la medicina antigua, [119] pero sólo con el Renacimiento del siglo XII y las nuevas traducciones provenientes de fuentes musulmanas y judías en España, y la inundación del siglo XV. de recursos después de la caída de Constantinopla, Occidente recuperó plenamente su conocimiento de la antigüedad clásica.
Los tabúes griegos y romanos habían hecho que la disección estuviera generalmente prohibida en la antigüedad, pero en la Edad Media cambió: profesores y estudiantes de medicina en Bolonia comenzaron a abrir cuerpos humanos, y Mondino de Luzzi ( c. 1275-1326 ) produjo el primer Libro de texto de anatomía basado en la disección humana. [77] [78]
Wallis identifica una jerarquía de prestigio en la que los médicos con formación universitaria están en la cima, seguidos por los cirujanos eruditos; cirujanos capacitados; cirujanos barberos; especialistas itinerantes como dentistas y oculistas; empíricos; y parteras. [120]
Las primeras escuelas de medicina se abrieron en el siglo IX, sobre todo la Schola Medica Salernitana en Salerno, en el sur de Italia. Las influencias cosmopolitas de fuentes griegas, latinas, árabes y hebreas le dieron una reputación internacional como la ciudad hipocrática. Estudiantes de familias adineradas vinieron para realizar tres años de estudios preliminares y cinco de estudios de medicina. La medicina, siguiendo las leyes de Federico II, que fundó en 1224 la universidad y mejoró la Schola Salernitana, en el período comprendido entre 1200 y 1400, tuvo en Sicilia (la llamada Edad Media siciliana) un desarrollo particular hasta el punto de crear una verdadera escuela de medicina judía. [121]
A consecuencia de lo cual, tras un examen judicial, se confirió a una mujer judía siciliana, Virdimura , esposa de otro médico Pasquale de Catania, el certificado histórico de antes mujer oficialmente capacitada para el ejercicio de la profesión médica. [122]
En la Universidad de Bolonia la formación de médicos comenzó en 1219. La ciudad italiana atraía a estudiantes de toda Europa. Taddeo Alderotti construyó una tradición de educación médica que estableció los rasgos característicos de la medicina científica italiana y fue copiada por las facultades de medicina de otros lugares. Turisanus (m. 1320) fue su alumno. [123]
La Universidad de Padua fue fundada alrededor de 1220 por huelgas de la Universidad de Bolonia , y comenzó a enseñar medicina en 1222. Desempeñó un papel destacado en la identificación y el tratamiento de enfermedades y dolencias, especializándose en autopsias y el funcionamiento interno del cuerpo. [124] A partir de 1595, el famoso teatro anatómico de Padua atrajo a artistas y científicos que estudiaban el cuerpo humano durante las disecciones públicas. El estudio intensivo de Galeno condujo a críticas de Galeno inspiradas en sus propios escritos, como en el primer libro de De humani corporis fabrica de Vesalio . Andreas Vesalius ocupó la cátedra de Cirugía y Anatomía ( explicator chirurgiae ) y en 1543 publicó sus descubrimientos anatómicos en De Humani Corporis Fabrica . Retrató el cuerpo humano como un sistema interdependiente de agrupaciones de órganos. El libro despertó un gran interés público por las disecciones y provocó que muchas otras ciudades europeas establecieran teatros anatómicos. [125]
En el siglo XIII, la escuela de medicina de Montpellier comenzó a eclipsar a la escuela de Salernita. En el siglo XII se fundaron universidades en Italia, Francia e Inglaterra, que pronto desarrollaron escuelas de medicina. La Universidad de Montpellier en Francia y la Universidad de Padua y la Universidad de Bolonia en Italia fueron escuelas líderes. Casi todo el aprendizaje provino de conferencias y lecturas de Hipócrates, Galeno, Avicena y Aristóteles. En siglos posteriores, la importancia de las universidades fundadas a finales de la Edad Media aumentó gradualmente, por ejemplo, la Universidad Carolina de Praga (fundada en 1348), la Universidad Jagellónica de Cracovia (1364), la Universidad de Viena (1365), la Universidad de Heidelberg (1386) y la Universidad de Greifswald (1456).
En 1376, en Sicilia, se dio históricamente, en relación a las leyes de Federico II que preveían un examen con encargo regio de los físicos, la primera habilitación para el ejercicio de la medicina a una mujer, Virdimura una mujer judía de Catania. , cuyo documento se conserva en Palermo en los archivos nacionales italianos. [126]
Inglaterra
En Inglaterra, después de 1550 sólo había tres hospitales pequeños. Pelling y Webster estiman que en Londres, en el período de 1580 a 1600, sobre una población de casi 200.000 personas, había alrededor de 500 médicos. No se incluyen enfermeras y parteras. Había alrededor de 50 médicos, 100 cirujanos autorizados, 100 boticarios y 250 profesionales adicionales sin licencia. En la última categoría, alrededor del 25% eran mujeres. [127] En toda Inglaterra, y de hecho en todo el mundo, la gran mayoría de la gente en ciudades, pueblos o campos dependía para su atención médica de aficionados locales sin formación profesional pero con reputación de sabios curanderos que podían diagnosticar problemas y aconsejar. qué hacer a los enfermos, y tal vez arreglar huesos rotos, extraer un diente, darles algunas hierbas o brebajes tradicionales o realizar un poco de magia para curar lo que les aqueja.
El Renacimiento trajo una intensa atención a la erudición en la Europa cristiana. Surgió un gran esfuerzo para traducir las obras científicas árabes y griegas al latín. Los europeos gradualmente se volvieron expertos no sólo en los escritos antiguos de los romanos y griegos, sino también en los escritos contemporáneos de los científicos islámicos. Durante los últimos siglos del Renacimiento se produjo un aumento de la investigación experimental, particularmente en el campo de la disección y el examen corporal, lo que avanzó así en nuestro conocimiento de la anatomía humana. [128]
_Venenbild.jpg/440px-William_Harvey_(1578-1657)_Venenbild.jpg)

En la Universidad de Bolonia, el plan de estudios fue revisado y reforzado en 1560-1590. [131] Un profesor representativo fue Julio César Aranzi (Arancio) (1530-1589). Se convirtió en profesor de Anatomía y Cirugía en la Universidad de Bolonia en 1556, donde estableció por primera vez la anatomía como una rama importante de la medicina. Aranzi combinó la anatomía con una descripción de procesos patológicos, basada en gran medida en sus propias investigaciones, Galeno, y el trabajo de sus italianos contemporáneos. Aranzi descubrió los 'Nódulos de Aranzio' en las válvulas semilunares del corazón y escribió la primera descripción de los músculos elevador palpebral superior y coracobraquial. Sus libros (en latín) cubrían técnicas quirúrgicas para muchas afecciones, desde hidrocefalia , pólipos nasales , bocio y tumores hasta fimosis , ascitis , hemorroides , abscesos anales y fístulas . [132]
Mujer
Las mujeres católicas desempeñaron un papel importante en la salud y la curación en la Europa medieval y moderna. [133] La vida como monja era un papel prestigioso; las familias ricas proporcionaban dotes para sus hijas, que financiaban los conventos, mientras que las monjas proporcionaban cuidados de enfermería gratuitos a los pobres. [134]
Las élites católicas proporcionaron servicios hospitalarios debido a su teología de la salvación de que las buenas obras eran el camino al cielo. Los reformadores protestantes rechazaron la noción de que los hombres ricos pudieran obtener la gracia de Dios a través de buenas obras (y así escapar del purgatorio) proporcionando donaciones en efectivo a instituciones caritativas. También rechazaron la idea católica de que los pacientes pobres obtenían la gracia y la salvación a través de su sufrimiento. [135] Los protestantes generalmente cerraron todos los conventos [136] y la mayoría de los hospitales, enviando a las mujeres a casa para convertirse en amas de casa, a menudo contra su voluntad. [137] Por otro lado, los funcionarios locales reconocieron el valor público de los hospitales, y algunos continuaron en tierras protestantes, pero sin monjes ni monjas y bajo el control de los gobiernos locales. [138]
En Londres, la corona permitió que dos hospitales continuaran con su labor caritativa, bajo el control no religioso de los funcionarios de la ciudad. [139] Todos los conventos fueron cerrados, pero Harkness descubre que las mujeres, algunas de ellas ex monjas, eran parte de un nuevo sistema que brindaba servicios médicos esenciales a personas ajenas a su familia. Eran empleados de parroquias y hospitales, así como de familias privadas, y brindaban cuidados de enfermería, así como algunos servicios médicos, farmacéuticos y quirúrgicos. [140]
Mientras tanto, en tierras católicas como Francia, las familias ricas continuaron financiando conventos y monasterios, e inscribieron a sus hijas como monjas que brindaban servicios de salud gratuitos a los pobres. La enfermería era una función religiosa para la enfermera y había poco llamado a la ciencia. [141]
En el siglo XVIII, durante la dinastía Qing, hubo una proliferación de libros populares, así como de enciclopedias más avanzadas sobre medicina tradicional. Los misioneros jesuitas introdujeron la ciencia y la medicina occidentales en la corte real, aunque los médicos chinos los ignoraron. [142]
La medicina Unani , basada en el Canon de Medicina de Avicena (ca. 1025), se desarrolló en la India durante los períodos medieval y moderno. Su uso continuó, especialmente en las comunidades musulmanas, durante los períodos del Sultanato indio y Mughal . La medicina Unani está en algunos aspectos cerca del Ayurveda y de la medicina europea moderna temprana. Todos comparten una teoría sobre la presencia de los elementos (en Unani, como en Europa, se consideran fuego, agua, tierra y aire) y humores en el cuerpo humano. Según los médicos unani, estos elementos están presentes en diferentes fluidos humorales y su equilibrio conduce a la salud y su desequilibrio a la enfermedad. [143]
La literatura médica sánscrita del período moderno temprano incluyó obras innovadoras como el Compendio de Śārṅgadhara (sct. Śārṅgadharasaṃhitā , ca. 1350) y especialmente La iluminación de Bhāva ( Bhāvaprakāśa, de Bhāvamiśra , ca. 1550). Este último trabajo también contenía un extenso diccionario de materia médica y se convirtió en un libro de texto estándar utilizado ampliamente por los practicantes de ayurvédica en el norte de la India hasta el día de hoy (2024). Las innovaciones médicas de este período incluyeron el diagnóstico del pulso, el diagnóstico de orina, el uso de mercurio y raíz de china para tratar la sífilis y el uso cada vez mayor de ingredientes metálicos en los medicamentos. [144]
En el siglo XVIII d.C., la terapia médica ayurvédica todavía se utilizaba ampliamente entre la mayor parte de la población. Los gobernantes musulmanes construyeron grandes hospitales en 1595 en Hyderabad y en Delhi en 1719, y se escribieron numerosos comentarios sobre textos antiguos. [145]
Era europea de la Ilustración
Durante el Siglo de las Luces , el siglo XVIII, la ciencia gozaba de gran estima y los médicos mejoraron su estatus social volviéndose más científicos. El campo de la salud estaba repleto de barberos, boticarios, parteras, traficantes de drogas y charlatanes autodidactas.
En toda Europa, las facultades de medicina se basaban principalmente en conferencias y lecturas. El estudiante del último año tendría una experiencia clínica limitada al seguir al profesor a través de las salas. El trabajo de laboratorio era poco común y rara vez se realizaban disecciones debido a restricciones legales sobre cadáveres. La mayoría de las escuelas eran pequeñas, y sólo la Escuela de Medicina de Edimburgo , Escocia, con 11.000 alumnos, produjo un gran número de graduados. [146] [147]
España y el imperio español
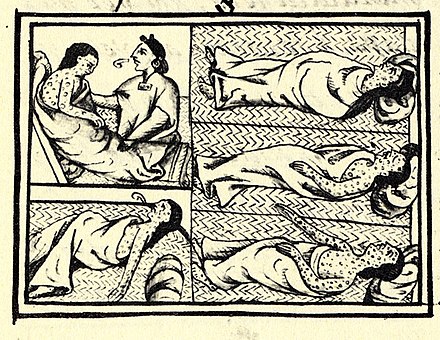
En el Imperio español , la capital virreinal de la Ciudad de México fue lugar de formación de médicos y de creación de hospitales. Las enfermedades epidémicas habían diezmado a las poblaciones indígenas a partir de la conquista española del imperio azteca a principios del siglo XVI , cuando un auxiliar negro de las fuerzas armadas del conquistador Hernán Cortés , con un caso activo de viruela , desencadenó una epidemia en tierras vírgenes entre los pueblos indígenas. Aliados y enemigos españoles por igual. El emperador azteca Cuitláhuac murió de viruela. [148] [149] La enfermedad también fue un factor importante en la conquista española en otros lugares. [150]

La educación médica instituida en la Real y Pontificia Universidad de México atendía principalmente las necesidades de las élites urbanas. Curanderos y curanderos o practicantes laicos, atendían los males de las clases populares. La corona española comenzó a regular la profesión médica apenas unos años después de la conquista, estableciendo en 1527 el Tribunal Real del Protomedicato, una junta para otorgar licencias al personal médico. Las licencias se volvieron más sistemáticas después de 1646 y los médicos, farmacéuticos, cirujanos y sangradores requerían una licencia antes de poder ejercer públicamente. [151] La regulación de la corona de la práctica médica se volvió más general en el imperio español. [152]
Tanto las élites como las clases populares pidieron la intervención divina en crisis de salud personales y sociales, como la epidemia de 1737. La intervención de la Virgen de Guadalupe fue representada en una escena de indios muertos y moribundos, con las élites de rodillas orando. por su ayuda. A finales del siglo XVIII, la corona comenzó a implementar políticas secularizadoras en la Península Ibérica y su imperio de ultramar para controlar las enfermedades de manera más sistemática y científica. [153] [154] [155]
Búsqueda española de especias medicinales
Las medicinas botánicas también se hicieron populares durante los siglos XVI, XVII y XVIII. Los libros farmacéuticos españoles de esta época contienen recetas medicinales a base de especias, hierbas y otros productos botánicos. Por ejemplo, se ha documentado que el aceite de nuez moscada cura las dolencias estomacales y se cree que el aceite de cardamomo alivia las dolencias intestinales. [156] Durante el auge del mercado comercial global, las especias y hierbas, junto con muchos otros productos, que eran autóctonos de diferentes territorios comenzaron a aparecer en diferentes lugares del mundo. Las hierbas y especias eran especialmente populares por su utilidad en la cocina y como medicina. Como resultado de esta popularidad y el aumento de la demanda de especias, algunas zonas de Asia, como China e Indonesia, se convirtieron en centros de cultivo y comercio de especias. [157] El Imperio español también quería beneficiarse del comercio internacional de especias, por lo que miró hacia sus colonias americanas.
Las colonias hispanoamericanas se convirtieron en un área donde los españoles buscaron descubrir nuevas especias y recetas medicinales indígenas americanas. El Códice Florentino , un estudio de investigación etnográfica del siglo XVI en Mesoamérica realizado por el fraile franciscano español Bernardino de Sahagún , es una importante contribución a la historia de la medicina nahua . [158] Los españoles descubrieron muchas especias y hierbas nuevas para ellos, algunas de las cuales, según se informa, eran similares a las especias asiáticas. Un médico español llamado Nicolás Monardes estudió muchas de las especias americanas que llegaban a España. Documentó muchas de las nuevas especias americanas y sus propiedades medicinales en su estudio Historia medicinal de las cosas que se traen de nuestras Indias Occidentales . Por ejemplo, Monardes describe el "Pimiento Largo" (Pimienta luenga), que se encuentra a lo largo de las costas de los países que ahora se conocen como Panamá y Colombia, como un pimiento más sabroso, saludable y picante en comparación con la pimienta negra oriental. [156] El interés español por las especias americanas se puede ver por primera vez en el encargo del Libellus de Medicinalibus Indorum Herbis , que era un códice hispanoamericano que describía las especias y hierbas indígenas americanas y las formas en que se utilizaban en las medicinas naturales aztecas. El códice fue encargado en el año 1552 por Francisco de Mendoza, hijo de Antonio de Mendoza , quien fue el primer Virrey de la Nueva España. [156] Francisco de Mendoza estaba interesado en estudiar las propiedades de estas hierbas y especias, para poder sacar provecho del comercio de estas hierbas y de las medicinas que podían producirse con ellas.
Francisco de Mendoza reclutó la ayuda de Monardez para estudiar las medicinas tradicionales de los indígenas que vivían en lo que entonces eran las colonias españolas. Monardez investigó estas medicinas y realizó experimentos para descubrir las posibilidades del cultivo de especias y la creación de medicinas en las colonias españolas. Los españoles trasplantaron algunas hierbas de Asia, pero sólo unos pocos cultivos extranjeros se cultivaron con éxito en las colonias españolas. Un cultivo notable traído de Asia y cultivado con éxito en las colonias españolas fue el jengibre, ya que se consideraba el cultivo número uno de La Española a finales del siglo XVI. [156] El Imperio español se benefició del cultivo de hierbas y especias, pero también introdujo el conocimiento medicinal americano precolombino en Europa. Otros europeos se inspiraron en las acciones de España y decidieron intentar establecer un sistema de trasplante botánico en las colonias que controlaban, sin embargo, estos intentos posteriores no tuvieron éxito. [157]
Reino Unido y el Imperio Británico

En 1696 se inauguró el Dispensario de Londres, la primera clínica del Imperio Británico que dispensaba medicamentos a los enfermos pobres. La innovación tardó en popularizarse, pero en la década de 1770 se abrieron nuevos dispensarios. En las colonias, se abrieron pequeños hospitales en Filadelfia en 1752, Nueva York en 1771 y Boston ( Hospital General de Massachusetts ) en 1811. [159]

Guy's Hospital , el primer gran hospital británico con una base moderna, abrió sus puertas en 1721 en Londres, con financiación del empresario Thomas Guy . Había sido precedido por el Hospital de San Bartolomé y el Hospital de Santo Tomás , ambos de fundación medieval. En 1821, un legado de 200.000 libras esterlinas de William Hunt en 1829 financió la ampliación de cien camas adicionales en Guy's. Samuel Sharp (1709-1778), cirujano del Guy's Hospital de 1733 a 1757, era famoso internacionalmente; su Tratado sobre las operaciones de cirugía (1ª ed., 1739), fue el primer estudio británico centrado exclusivamente en la técnica operatoria. [160]
El médico inglés Thomas Percival (1740–1804) escribió un sistema integral de conducta médica, Ética médica; o un Código de Institutos y Preceptos, Adaptado a la Conducta Profesional de Médicos y Cirujanos (1803) que marcó la norma para muchos libros de texto. [161]
En la década de 1830, en Italia, Agostino Bassi rastreó la enfermedad del gusano de seda muscardina hasta los microorganismos. Mientras tanto, en Alemania, Theodor Schwann dirigió una investigación sobre la fermentación alcohólica por levaduras , proponiendo que los microorganismos vivos eran los responsables. Químicos destacados, como Justus von Liebig , que buscaban explicaciones únicamente fisicoquímicas , se burlaron de esta afirmación y alegaron que Schwann estaba regresando al vitalismo .
En 1847, en Viena, Ignaz Semmelweis (1818-1865) redujo drásticamente la tasa de mortalidad de las nuevas madres (debido a la fiebre puerperal ) al exigir a los médicos que se lavaran las manos antes de asistir al parto , pero sus principios fueron marginados y atacados por sus pares profesionales. [162] En ese momento la mayoría de la gente todavía creía que las infecciones eran causadas por malos olores llamados miasmas .


El científico francés Louis Pasteur confirmó los experimentos de fermentación de Schwann en 1857 y posteriormente apoyó la hipótesis de que las levaduras eran microorganismos. Además, sugirió que tal proceso también podría explicar las enfermedades contagiosas. En 1860, el informe de Pasteur sobre la fermentación bacteriana del ácido butírico motivó a su colega francés Casimir Davaine a identificar una especie similar (a la que llamó bacteridia ) como patógena de la enfermedad mortal del ántrax . Otros descartaron las " bacteridias " como un mero subproducto de la enfermedad. Sin embargo, el cirujano británico Joseph Lister tomó en serio estos hallazgos y posteriormente introdujo la antisepsia en el tratamiento de heridas en 1865.
El médico alemán Robert Koch , tomando nota del informe de su colega alemán Ferdinand Cohn sobre una etapa de esporas de una determinada especie bacteriana, trazó el ciclo de vida de los bacteridios de Davaine , identificó esporas, inoculó animales de laboratorio con ellas y reprodujo el ántrax, un gran avance para la investigación experimental . Patología y teoría de los gérmenes de la enfermedad . El grupo de Pasteur añadió investigaciones ecológicas que confirmaban el papel de las esporas en el entorno natural, mientras que Koch publicó un tratado histórico en 1878 sobre la patología bacteriana de las heridas. En 1881, Koch informó del descubrimiento del " bacilo tuberculoso ", consolidando la teoría de los gérmenes y el reconocimiento de Koch.
Tras el estallido de una epidemia de cólera en Alejandría, Egipto , dos misiones médicas fueron a investigar y atender a los enfermos, una enviada por Pasteur y la otra dirigida por Koch. [164] El grupo de Koch regresó en 1883, después de haber descubierto con éxito el patógeno del cólera . [164] En Alemania, sin embargo, los bacteriólogos de Koch tuvieron que competir contra Max von Pettenkofer , el principal defensor alemán de la teoría miasmática . [165] Pettenkofer admitió la participación casual de las bacterias, pero sostuvo que se necesitaban otros factores ambientales para convertirlas en patógenas, y se opuso al tratamiento del agua como un esfuerzo mal dirigido en medio de formas más importantes de mejorar la salud pública. [165] La epidemia masiva de cólera en Hamburgo en 1892 devastó la posición de Pettenkoffer y cedió la salud pública alemana a la "bacteriología de Koch". [165]
Al perder la rivalidad de 1883 en Alejandría, Pasteur cambió la dirección de la investigación e introdujo su tercera vacuna, la vacuna contra la rabia , la primera vacuna para humanos desde la de Jenner contra la viruela . [164] De todo el mundo, llegaron donaciones que financiaron la fundación del Instituto Pasteur , el primer instituto biomédico del mundo , que abrió sus puertas en 1888. [164] Junto con los bacteriólogos de Koch, el grupo de Pasteur, que prefirió el término microbiología , llevó a la medicina hacia la nueva era de la "medicina científica" sobre la bacteriología y la teoría de los gérmenes. [164] Aceptados de Jakob Henle , los pasos de Koch para confirmar la patogenicidad de una especie se hicieron famosos como " postulados de Koch ". Aunque su tratamiento propuesto para la tuberculosis, la tuberculina , aparentemente fracasó, pronto se utilizó para detectar infecciones con las especies involucradas . En 1905, Koch recibió el Premio Nobel de Fisiología o Medicina y sigue siendo conocido como el fundador de la microbiología médica . [166]
El avance hacia la profesionalización basada en el conocimiento de la medicina avanzada fue liderado por Florence Nightingale en Inglaterra. Resolvió brindar una formación más avanzada que la que vio en el continente. En Kaiserswerth, donde Theodor Fliedner fundó las primeras escuelas de enfermería alemanas en 1836 , dijo: "La enfermería era nula y la higiene horrible". [167] ) Los médicos varones de Gran Bretaña preferían el antiguo sistema, pero Nightingale ganó y su Escuela de Formación Nightingale abrió sus puertas en 1860 y se convirtió en un modelo. La solución de Nightingale dependía del patrocinio de las mujeres de clase alta, que demostraron estar ansiosas por servir. La realeza se vio involucrada. En 1902, la esposa del rey británico tomó el control de la unidad de enfermería del ejército británico, se convirtió en su presidenta y le cambió el nombre por el de Cuerpo de Enfermería del Ejército Real de la Reina Alejandra ; cuando ella murió, la siguiente reina se convirtió en presidenta. Hoy su coronel en jefe es Sophie, condesa de Wessex , nuera de la reina Isabel II . En Estados Unidos, las mujeres de clase media alta que ya apoyaban a los hospitales promovieron la enfermería. La nueva profesión resultó muy atractiva para mujeres de todos los orígenes y a finales del siglo XIX se abrieron escuelas de enfermería. Pronto pasaron a formar parte de grandes hospitales [ se necesita aclaración ] , donde proporcionaban un flujo constante de trabajadores idealistas mal pagados. La Cruz Roja Internacional inició operaciones en numerosos países a finales del siglo XIX, promoviendo la enfermería como una profesión ideal para las mujeres de clase media. [168]

Un gran avance en epidemiología se produjo con la introducción de mapas y gráficos estadísticos. Permitieron un análisis cuidadoso de las cuestiones estacionales en los incidentes de enfermedades, y los mapas permitieron a los funcionarios de salud pública identificar lugares críticos para la diseminación de enfermedades. John Snow en Londres desarrolló los métodos. En 1849, observó que los síntomas del cólera, que ya se había cobrado unas 500 vidas en un mes, eran vómitos y diarrea. Concluyó que la fuente de contaminación debe ser por ingestión, y no por inhalación como se pensaba anteriormente. Fue esta idea la que dio lugar a la retirada de The Pump On Broad Street, tras lo cual las muertes por cólera se desplomaron. La enfermera inglesa Florence Nightingale fue pionera en el análisis de grandes cantidades de datos estadísticos, mediante gráficos y tablas, sobre la condición de miles de pacientes en la guerra de Crimea para evaluar la eficacia de los servicios hospitalarios. Sus métodos resultaron convincentes y condujeron a reformas en los hospitales militares y civiles, generalmente con el pleno apoyo del gobierno. [169] [170] [171]
A finales del siglo XIX y principios del XX, los estadísticos ingleses dirigidos por Francis Galton , Karl Pearson y Ronald Fisher desarrollaron herramientas matemáticas como las correlaciones y las pruebas de hipótesis que hicieron posible un análisis mucho más sofisticado de los datos estadísticos. [172]
Durante la Guerra Civil de los Estados Unidos, la Comisión Sanitaria recopiló enormes cantidades de datos estadísticos y abrió los problemas de almacenar información para un acceso rápido y buscar mecánicamente patrones de datos. El pionero fue John Shaw Billings (1838-1913). Billings, cirujano de alto rango en la guerra, construyó la Biblioteca de la Oficina del Cirujano General (ahora Biblioteca Nacional de Medicina ), la pieza central de los sistemas de información médica modernos. [173] Billings descubrió cómo analizar mecánicamente datos médicos y demográficos convirtiendo los hechos en números y perforando los números en tarjetas de cartón que podían clasificarse y contarse mediante una máquina. Las aplicaciones fueron desarrolladas por su asistente Herman Hollerith ; Hollerith inventó la tarjeta perforada y el sistema de clasificación contadora que dominó la manipulación de datos estadísticos hasta la década de 1970. La empresa de Hollerith se convirtió en International Business Machines (IBM) en 1911. [174]

Hasta el siglo XIX, el cuidado de los locos era en gran medida una responsabilidad comunitaria y familiar más que médica. La gran mayoría de los enfermos mentales fueron tratados en contextos domésticos y sólo los más inmanejables o onerosos probablemente fueron confinados institucionalmente. [175] Esta situación se transformó radicalmente a partir de finales del siglo XVIII cuando, en medio de concepciones culturales cambiantes sobre la locura, surgió un nuevo optimismo en la curabilidad de la locura dentro del entorno del asilo. [176] Cada vez más, la locura se percibía menos como una condición fisiológica que como mental y moral [177] a la que la respuesta correcta era la persuasión, destinada a inculcar moderación interna, en lugar de coerción externa. [178] Esta nueva sensibilidad terapéutica, denominada tratamiento moral , se personificó en el desencadenamiento casi mitológico de los lunáticos del Hospital Bicêtre de París por parte del médico francés Philippe Pinel [179] y se realizó en un entorno institucional con la fundación en 1796. del Retiro de York dirigido por los cuáqueros en Inglaterra. [47]

Desde principios del siglo XIX, a medida que los movimientos reformistas de la locura liderados por laicos ganaron influencia, [180] cada vez más gobiernos estatales en Occidente extendieron su autoridad y responsabilidad sobre los enfermos mentales. [181] Los asilos a pequeña escala, concebidos como instrumentos para remodelar tanto la mente como el comportamiento de los perturbados, [182] proliferaron en estas regiones. [183] En la década de 1830, el tratamiento moral, junto con el propio asilo, se volvió cada vez más medicalizado [184] y los médicos del asilo comenzaron a establecer una identidad médica distintiva con el establecimiento en la década de 1840 de asociaciones para sus miembros en Francia, Alemania, Estados Unidos y Kingdom y America, junto con la fundación de revistas médico-psicológicas. [47] El optimismo médico sobre la capacidad del asilo para curar la locura se agrió a finales del siglo XIX cuando el crecimiento de la población del asilo superó con creces al de la población general. [a] [185] Los procesos de segregación institucional a largo plazo, que permitieron la conceptualización psiquiátrica del curso natural de la enfermedad mental, apoyaron la perspectiva de que los locos eran una población distinta, sujeta a patologías mentales derivadas de causas médicas específicas. [182] A medida que la teoría de la degeneración creció en influencia a partir de mediados del siglo XIX, [186] la herencia fue vista como el elemento causal central en las enfermedades mentales crónicas, [187] y, con los sistemas nacionales de asilo saturados y la locura aparentemente experimentando un aumento inexorable, El enfoque de la terapéutica psiquiátrica pasó de la preocupación por tratar al individuo a mantener la salud racial y biológica de las poblaciones nacionales. [188]

Emil Kraepelin (1856-1926) introdujo nuevas categorías médicas de enfermedades mentales , que eventualmente entraron en uso psiquiátrico a pesar de su base en el comportamiento más que en la patología o la causa subyacente . El shock de proyectil entre los soldados de primera línea expuestos a bombardeos de artillería pesada fue diagnosticado por primera vez por médicos del ejército británico en 1915. En 1916, también se observaron síntomas similares en soldados no expuestos a choques explosivos, lo que generó dudas sobre si el trastorno era físico o psiquiátrico. [190] En la década de 1920, la oposición surrealista a la psiquiatría se expresó en varias publicaciones surrealistas. En la década de 1930 se introdujeron varias prácticas médicas controvertidas, incluida la inducción de convulsiones (mediante electroshock , insulina u otras drogas) o el corte de partes del cerebro ( leucotomía o lobotomía ). Ambos llegaron a ser ampliamente utilizados por la psiquiatría, pero hubo graves preocupaciones y mucha oposición por motivos de moralidad básica, efectos nocivos o mal uso. [191]
En la década de 1950 se diseñaron en laboratorios nuevos fármacos psiquiátricos , en particular el antipsicótico clorpromazina , que poco a poco se empezaron a utilizar de forma preferida. Aunque a menudo se aceptó como un avance en algunos aspectos, hubo cierta oposición debido a efectos adversos graves como la discinesia tardía . Los pacientes a menudo se oponían a la psiquiatría y rechazaban o dejaban de tomar los medicamentos cuando no estaban sujetos a control psiquiátrico. También hubo una creciente oposición al uso de hospitales psiquiátricos e intentos de regresar a las personas a la comunidad mediante un enfoque grupal colaborativo dirigido por usuarios ("comunidades terapéuticas") no controlado por la psiquiatría. En la época victoriana y en otros lugares se realizaron campañas contra la masturbación . La lobotomía se utilizó hasta los años 1970 para tratar la esquizofrenia . Esto fue denunciado por el movimiento antipsiquiátrico en los años 1960 y posteriormente.
Antes de la década de 1970, era muy difícil para las mujeres convertirse en doctoras en cualquier campo. Elizabeth Blackwell se convirtió en la primera mujer en estudiar y ejercer formalmente la medicina en los Estados Unidos . Fue una líder en la educación médica de las mujeres. Mientras Blackwell veía la medicina como un medio para la reforma social y moral, su alumna Mary Putnam Jacobi (1842-1906) se centró en curar enfermedades. En un nivel más profundo de desacuerdo, Blackwell sentía que las mujeres tendrían éxito en la medicina debido a sus valores femeninos humanos, pero Jacobi creía que las mujeres deberían participar como iguales a los hombres en todas las especialidades médicas utilizando métodos, valores y conocimientos idénticos. [192] En la Unión Soviética , aunque la mayoría de los médicos eran mujeres, se les pagaba menos que a los trabajadores de las fábricas, en su mayoría hombres. [193]
Porcelana
Finalmente, en el siglo XIX, la medicina occidental fue introducida a nivel local por médicos misioneros cristianos de la Sociedad Misionera de Londres (Gran Bretaña), la Iglesia Metodista (Gran Bretaña) y la Iglesia Presbiteriana (Estados Unidos) . Benjamin Hobson (1816–1873) en 1839 estableció una clínica Wai Ai de gran éxito en Guangzhou, China. [194] La Facultad de Medicina China de Hong Kong fue fundada en 1887 por la Sociedad Misionera de Londres , y su primer graduado (en 1892) fue Sun Yat-sen , quien más tarde dirigió la Revolución China (1911) . La Facultad de Medicina China de Hong Kong fue la precursora de la Facultad de Medicina de la Universidad de Hong Kong , que comenzó en 1911.
Debido a la costumbre social de que hombres y mujeres no deben estar cerca unos de otros, las mujeres de China se mostraban reacias a ser tratadas por médicos varones. Los misioneros enviaron médicas como la Dra. Mary Hannah Fulton (1854-1927). Con el apoyo de la Junta de Misiones Extranjeras de la Iglesia Presbiteriana (EE. UU.), fundó en 1902 la primera facultad de medicina para mujeres en China, la Hackett Medical College for Women, en Guangzhou. [195]
Japón
.jpg/440px-Doctor_(Kusakabe_Kimbei).jpg)
Las ideas europeas de la medicina moderna se difundieron ampliamente por todo el mundo gracias a los médicos misioneros y la difusión de libros de texto. Las élites japonesas abrazaron con entusiasmo la medicina occidental después de la Restauración Meiji de la década de 1860. Sin embargo, estaban preparados por su conocimiento de la medicina holandesa y alemana, ya que tenían algún contacto con Europa a través de los holandeses. Muy influyente fue la edición de 1765 de la obra pionera de Hendrik van Deventer Nieuw Ligt ("Una nueva luz") sobre la obstetricia japonesa, especialmente en la publicación de Katakura Kakuryo en 1799 de Sanka Hatsumo ("Ilustración de la obstetricia"). [196] [197] Un grupo de médicos japoneses comenzó a interactuar con médicos holandeses, quienes introdujeron la vacuna contra la viruela. En 1820, los médicos ranpô japoneses no sólo tradujeron textos médicos holandeses, sino que integraron sus lecturas con diagnósticos clínicos. Estos hombres se convirtieron en líderes de la modernización de la medicina en su país. Rompieron con las tradiciones japonesas de fraternidades médicas cerradas y adoptaron el enfoque europeo de una comunidad abierta de colaboración basada en la experiencia en los últimos métodos científicos. [198]
Kitasato Shibasaburō (1853-1931) estudió bacteriología en Alemania con Robert Koch . En 1891 fundó el Instituto de Enfermedades Infecciosas de Tokio, que introdujo el estudio de la bacteriología en Japón. Él y el investigador francés Alexandre Yersin fueron a Hong Kong en 1894, donde; Kitasato confirmó el descubrimiento de Yersin de que la bacteria Yersinia pestis es el agente de la plaga. En 1897 aisló y describió el organismo que causaba la disentería. Se convirtió en el primer decano de medicina de la Universidad de Keio y el primer presidente de la Asociación Médica de Japón. [199] [200]
Los médicos japoneses reconocieron inmediatamente los valores de los rayos X. Pudieron comprar el equipo localmente a la Shimadzu Company, que desarrolló, fabricó, comercializó y distribuyó máquinas de rayos X después de 1900. [201] Japón no sólo adoptó métodos alemanes de salud pública en sus islas de origen, sino que los implementó en sus colonias, especialmente Corea y Taiwán, y después de 1931 en Manchuria. [202] Una fuerte inversión en saneamiento resultó en un aumento dramático de la esperanza de vida. [203]
La práctica de la medicina cambió ante los rápidos avances de la ciencia, así como ante los nuevos enfoques de los médicos. Los médicos del hospital comenzaron a realizar un análisis mucho más sistemático de los síntomas de los pacientes durante el diagnóstico. [204] Entre las nuevas técnicas más poderosas se encuentran la anestesia y el desarrollo de quirófanos tanto antisépticos como asépticos. [205] Se desarrollaron curas efectivas para ciertas enfermedades infecciosas endémicas. Sin embargo, la disminución de muchas de las enfermedades más letales se debió más a mejoras en la salud pública y la nutrición que a avances en la medicina. [ cita necesaria ]
La medicina fue revolucionada en el siglo XIX y más allá por los avances en la química, las técnicas y los equipos de laboratorio. Las viejas ideas sobre la epidemiología de las enfermedades infecciosas fueron reemplazadas gradualmente por avances en bacteriología y virología . [130]
La Iglesia Ortodoxa Rusa patrocinó siete órdenes de hermanas enfermeras a finales del siglo XIX. Dirigieron hospitales, clínicas, asilos, farmacias y refugios, así como escuelas de formación para enfermeras. En la era soviética (1917-1991), cuando los patrocinadores aristocráticos desaparecieron, la enfermería se convirtió en una ocupación de bajo prestigio basada en hospitales en mal estado. [206]
París (Francia) y Viena fueron los dos principales centros médicos del continente en el período 1750-1914.
En las décadas de 1770 y 1850, París se convirtió en un centro mundial de investigación y enseñanza médica. La "Escuela de París" enfatizó que la enseñanza y la investigación deberían basarse en grandes hospitales y promovió la profesionalización de la profesión médica y el énfasis en el saneamiento y la salud pública. Un reformador importante fue Jean-Antoine Chaptal (1756-1832), un médico que fue Ministro del Interior. Creó el Hospital de París, consejos de salud y otros organismos. [207]
Louis Pasteur (1822-1895) fue uno de los fundadores más importantes de la microbiología médica . Se le recuerda por sus notables avances en las causas y prevención de enfermedades. Sus descubrimientos redujeron la mortalidad por fiebre puerperal y creó las primeras vacunas contra la rabia y el ántrax . Sus experimentos apoyaron la teoría de los gérmenes de la enfermedad . Era más conocido por el público en general por inventar un método para tratar la leche y el vino con el fin de evitar que causaran enfermedades, un proceso que llegó a denominarse pasteurización . Se le considera uno de los tres principales fundadores de la microbiología , junto con Ferdinand Cohn y Robert Koch . Trabajó principalmente en París y en 1887 fundó allí el Instituto Pasteur para perpetuar su compromiso con la investigación básica y sus aplicaciones prácticas. Tan pronto como se creó su instituto, Pasteur reunió a científicos de diversas especialidades. Los cinco primeros departamentos estaban dirigidos por Emile Duclaux (investigación en microbiología general ) y Charles Chamberland (investigación en microbios aplicada a la higiene ), además de un biólogo, Ilya Ilyich Mechnikov (investigación en microbios morfológicos) y dos médicos , Jacques-Joseph Grancher ( rabia ) . y Emile Roux (investigación técnica de microbios). Un año después de la inauguración del Instituto Pasteur, Roux creó el primer curso de microbiología jamás impartido en el mundo, titulado entonces Cours de Microbie Technique (Curso de técnicas de investigación de microbios). Se convirtió en el modelo para numerosos centros de investigación de todo el mundo denominados "Institutos Pasteur". [208] [209]
La Primera Escuela de Medicina de Viena, 1750-1800, estuvo dirigida por el holandés Gerard van Swieten (1700-1772), cuyo objetivo era sentar a la medicina sobre nuevas bases científicas, promoviendo la observación clínica sin prejuicios, la investigación botánica y química, e introduciendo métodos simples pero poderosos. remedios. Cuando en 1784 se inauguró el Hospital General de Viena , se convirtió inmediatamente en el hospital más grande del mundo y los médicos adquirieron unas instalaciones que poco a poco se convirtieron en el centro de investigación más importante. [210] El progreso terminó con las guerras napoleónicas y el cierre gubernamental en 1819 de todas las revistas y escuelas liberales; esto provocó un retorno general al tradicionalismo y al eclecticismo en la medicina. [211]
Viena fue la capital de un imperio diverso y atrajo no sólo a alemanes sino también a checos, húngaros, judíos, polacos y otros a sus instalaciones médicas de clase mundial. Después de 1820 surgió la Segunda Escuela de Medicina de Viena con las contribuciones de médicos como Carl Freiherr von Rokitansky , Josef Škoda , Ferdinand Ritter von Hebra e Ignaz Philipp Semmelweis . La ciencia médica básica se amplió y la especialización avanzó. Además, en Viena se fundaron las primeras clínicas de dermatología , oftalmología y otorrinolaringología del mundo. El libro de texto del oftalmólogo Georg Joseph Beer (1763–1821) Lehre von den Augenkrankheiten combinaba investigación práctica y especulaciones filosóficas y se convirtió en la obra de referencia estándar durante décadas. [212]

Después de 1871, Berlín, la capital del nuevo Imperio alemán, se convirtió en un centro líder de investigación médica. La Charité tiene sus orígenes en el año 1710. Allí trabajaban más de la mitad de todos los premios Nobel alemanes de fisiología o medicina, entre ellos Emil von Behring , Robert Koch y Paul Ehrlich . Koch (1843-1910) fue un líder representativo. Se hizo famoso por aislar Bacillus anthracis (1877), el bacilo de la tuberculosis (1882) y Vibrio cholerae (1883) y por su desarrollo de los postulados de Koch . Recibió el Premio Nobel de Fisiología o Medicina en 1905 por sus hallazgos sobre la tuberculosis. Koch es uno de los fundadores de la microbiología y la medicina moderna . Inspiró a figuras tan importantes como Ehrlich, que descubrió el primer antibiótico , la arsfenamina , y Gerhard Domagk , que creó el primer antibiótico disponible comercialmente, Prontosil . [209]
Guerra civil americana

En la Guerra Civil estadounidense (1861-1865), como era típico del siglo XIX, murieron más soldados a causa de enfermedades que en batalla, y un número aún mayor quedó temporalmente incapacitado por heridas, enfermedades y accidentes. [213] [214] Las condiciones eran malas en la Confederación , donde los médicos y los suministros médicos escaseaban. [215] La guerra tuvo un impacto dramático a largo plazo en la medicina en los EE. UU., desde la técnica quirúrgica hasta los hospitales, la enfermería y las instalaciones de investigación. El desarrollo de armas -particularmente la aparición del Springfield Modelo 1861 , producido en masa y mucho más preciso que los mosquetes- llevó a los generales a subestimar los riesgos del fuego de rifle de largo alcance; riesgos ejemplificados en la muerte de John Sedgwick y la desastrosa Carga de Pickett . Los rifles podían romper huesos, lo que obligaba a una amputación y, a mayor alcance, a veces no se encontraban rápidamente las víctimas. La evacuación de los heridos de la Segunda Batalla de Bull Run duró una semana. [216] Como en guerras anteriores, las víctimas no tratadas a veces sobrevivían inesperadamente debido a que los gusanos desbridaban la herida, una observación que llevó al uso quirúrgico de gusanos , que sigue siendo un método útil en ausencia de antibióticos eficaces.
La higiene de los campos de entrenamiento y de campaña era deficiente, especialmente al comienzo de la guerra, cuando hombres que rara vez habían estado lejos de casa se reunieron para entrenar con miles de extraños. Primero vinieron las epidemias de enfermedades infantiles como la varicela, las paperas, la tos ferina y, especialmente, el sarampión. Las operaciones en el Sur significaron un entorno de enfermedades nuevas y peligrosas, que trajeron diarrea, disentería, fiebre tifoidea y malaria. No había antibióticos, por lo que los cirujanos le recetaron café, whisky y quinina. El mal tiempo, la mala calidad del agua, la vivienda inadecuada en los cuarteles de invierno, la mala vigilancia de los campos y los hospitales sucios pasaron factura. [217]
Este era un escenario común en las guerras desde tiempos inmemoriales, y las condiciones que enfrentaba el ejército confederado eran aún peores. La Unión respondió construyendo hospitales militares en todos los estados. Lo que fue diferente en la Unión fue el surgimiento de organizadores médicos capacitados y bien financiados que tomaron medidas proactivas, especialmente en el muy ampliado Departamento Médico del Ejército de los Estados Unidos, [218] y en la Comisión Sanitaria de los Estados Unidos , una nueva agencia privada. [219] Muchas otras agencias nuevas también se enfocaron en las necesidades médicas y morales de los soldados, incluida la Comisión Cristiana de los Estados Unidos, así como agencias privadas más pequeñas. [220]
El ejército de los EE. UU. aprendió muchas lecciones y, en agosto de 1886, estableció el Cuerpo Hospitalario.
El Hospital Johns Hopkins , fundado en 1889, dio origen a varias prácticas médicas modernas, incluidas la residencia y las rondas .
El sistema de grupo sanguíneo ABO fue descubierto en 1901 por Karl Landsteiner en la Universidad de Viena . Landsteiner experimentó con su personal, mezclando varios componentes sanguíneos y descubrió que la sangre de algunas personas se aglutinaba (aglutinaba) con otra sangre, mientras que otras no. Esto lo llevó a identificar tres grupos sanguíneos, ABC, que luego pasarían a llamarse ABO. [224] El grupo sanguíneo AB, que se encuentra con menos frecuencia , fue descubierto más tarde en 1902 por Alfred Von Decastello y Adriano Sturli. [225] En 1937, Landsteiner y Alexander S. Wiener descubrieron además el factor Rh (mal llamado porque se pensaba inicialmente que este grupo sanguíneo era similar al encontrado en los monos rhesus ) cuyos antígenos determinan aún más la reacción sanguínea entre las personas. [225] Esto fue demostrado en un estudio de caso de 1939 por Phillip Levine y Rufus Stetson donde una madre que había dado a luz recientemente había reaccionado a la sangre de su pareja, destacando el factor Rh. [226]
El médico canadiense Norman Bethune , MD, desarrolló un servicio móvil de transfusión de sangre para operaciones de primera línea en la Guerra Civil Española (1936-1939), pero, irónicamente, él mismo murió de sepsis . [227]
En 1958, Arne Larsson en Suecia se convirtió en el primer paciente que dependía de un marcapasos cardíaco artificial . Murió en 2001 a los 86 años, después de haber sobrevivido a su inventor, el cirujano, y a 26 marcapasos.
El tratamiento del cáncer se ha desarrollado con radioterapia , quimioterapia y oncología quirúrgica .
Las imágenes de rayos X fueron el primer tipo de imágenes médicas , y más tarde estuvieron disponibles las imágenes ultrasónicas , la tomografía computarizada , la resonancia magnética y otros métodos de imágenes.

Las prótesis han mejorado con materiales ligeros, así como con las prótesis neurales que surgieron a finales del siglo XX.
La terapia de rehidratación oral se ha utilizado ampliamente desde la década de 1970 para tratar el cólera y otras infecciones que provocan diarrea.
A medida que las enfermedades infecciosas se han vuelto menos letales y las causas más comunes de muerte en los países desarrollados son ahora los tumores y las enfermedades cardiovasculares , estas afecciones han recibido mayor atención en la investigación médica.
A partir de la Segunda Guerra Mundial, el DDT se utilizó como insecticida para combatir los insectos vectores portadores de la malaria , que era endémica en la mayoría de las regiones tropicales del mundo. [228] [229] [230] El primer objetivo era proteger a los soldados, pero fue ampliamente adoptado como un dispositivo de salud pública. En Liberia, por ejemplo, Estados Unidos llevó a cabo grandes operaciones militares durante la guerra y el Servicio de Salud Pública de Estados Unidos comenzó a utilizar DDT para la fumigación residual de interiores (IRS) y como larvicida, con el objetivo de controlar la malaria en Monrovia, la ciudad liberiana. capital. A principios de la década de 1950, el proyecto se amplió a los pueblos cercanos. En 1953, la Organización Mundial de la Salud (OMS) lanzó un programa contra la malaria en partes de Liberia como proyecto piloto para determinar la viabilidad de la erradicación de la malaria en África tropical. Sin embargo, estos proyectos encontraron una serie de dificultades que presagiaron la retirada general de los esfuerzos de erradicación de la malaria en toda África tropical a mediados de los años 1960. [231]
La pandemia de influenza de 1918 fue una pandemia global de principios del siglo XX que ocurrió entre 1918 y 1920. A veces conocida como gripe española debido a que la opinión popular en ese momento pensaba que la gripe se originó en España, esta pandemia causó cerca de 50 millones de muertes en todo el mundo. . [232] Difusión al final de la Primera Guerra Mundial . [233]
Las medidas de salud pública adquirieron especial importancia durante la pandemia de gripe de 1918 , que mató al menos a 50 millones de personas en todo el mundo. [234] Se convirtió en un importante estudio de caso en epidemiología . [235] Bristow muestra que hubo una respuesta de género de los cuidadores de salud a la pandemia en los Estados Unidos. Los médicos varones no podían curar a los pacientes y se sentían fracasados. Las enfermeras también vieron morir a sus pacientes, pero se enorgullecieron de su éxito en el cumplimiento de su función profesional de cuidar, atender, consolar y aliviar las últimas horas de sus pacientes, y también ayudar a las familias de los pacientes a sobrellevar la situación.
La medicina basada en la evidencia es un concepto moderno que no se introdujo en la literatura hasta la década de 1990.
La revolución sexual incluyó investigaciones que rompieron tabúes sobre la sexualidad humana , como los informes Kinsey de 1948 y 1953 , la invención de la anticoncepción hormonal y la normalización del aborto y la homosexualidad en muchos países. La planificación familiar ha promovido una transición demográfica en la mayor parte del mundo. Ante la amenaza de infecciones de transmisión sexual , entre ellas el VIH , el uso de anticonceptivos de barrera se ha vuelto imperativo. La lucha contra el VIH ha mejorado los tratamientos antirretrovirales .
El tabaquismo como causa de cáncer de pulmón se investigó por primera vez en la década de 1920, pero las publicaciones no lo respaldaron ampliamente hasta la década de 1950.
La cirugía cardíaca se revolucionó en 1948 cuando se introdujo la cirugía a corazón abierto por primera vez desde 1925. En 1954, Joseph Murray , J. Hartwell Harrison y otros lograron el primer trasplante de riñón . A finales del siglo XX también se introdujeron trasplantes de otros órganos, como corazón, hígado y páncreas. El primer trasplante facial parcial se realizó en 2005 y el primero completo en 2010. A finales del siglo XX, la microtecnología se había utilizado para crear pequeños dispositivos robóticos para ayudar a la microcirugía utilizando cámaras de microvídeo y fibra óptica para visualizar el interior. tejidos durante la cirugía con prácticas mínimamente invasivas. [236] La cirugía laparoscópica se introdujo ampliamente en la década de 1990. Le siguió la cirugía de orificio natural.
Durante el siglo XIX, las guerras a gran escala contaron con médicos y unidades hospitalarias móviles que desarrollaron técnicas avanzadas para curar heridas masivas y controlar infecciones rampantes en las condiciones del campo de batalla. Durante la Revolución Mexicana (1910-1920), el general Pancho Villa organizó trenes hospital para los soldados heridos. Los furgones marcados como Servicio Sanitario fueron reutilizados como quirófanos quirúrgicos y áreas de recuperación, y atendidos por hasta 40 médicos mexicanos y estadounidenses. Los soldados gravemente heridos fueron trasladados de regreso a los hospitales de la base. [237]

Miles de tropas con cicatrices cubrían la necesidad de prótesis mejoradas y técnicas ampliadas en cirugía plástica o cirugía reconstructiva . Esas prácticas se combinaron para ampliar la cirugía estética y otras formas de cirugía electiva .
De 1917 a 1932, la Cruz Roja Estadounidense se trasladó a Europa con una batería de proyectos de salud infantil a largo plazo. Construyó y operó hospitales y clínicas, y organizó campañas contra la tuberculosis y el tifus. Una alta prioridad incluía programas de salud infantil, como clínicas, espectáculos sobre mejores bebés, parques infantiles, campamentos al aire libre y cursos para mujeres sobre higiene infantil. Cientos de médicos, enfermeras y profesionales del bienestar estadounidenses administraron estos programas, cuyo objetivo era reformar la salud de los jóvenes europeos y remodelar la salud pública y el bienestar europeos siguiendo los lineamientos estadounidenses. [238] [239] [240]

Los avances en medicina marcaron una diferencia dramática para las tropas aliadas, mientras que los alemanes y especialmente los japoneses y chinos sufrieron una grave falta de medicinas, técnicas e instalaciones más nuevas. Harrison descubre que las posibilidades de recuperación de un soldado de infantería británico gravemente herido eran hasta 25 veces mejores que en la Primera Guerra Mundial. La razón fue que:
Durante la Segunda Guerra Mundial , Alexis Carrel y Henry Dakin desarrollaron el método Carrel-Dakin de tratar las heridas con una irrigación, la solución de Dakin, un germicida que ayudaba a prevenir la gangrena . [242]
La guerra impulsó el uso de los rayos X de Roentgen y del electrocardiógrafo para controlar las funciones corporales internas. A esto le siguió, en el período de entreguerras, el desarrollo de los primeros agentes antibacterianos, como los antibióticos sulfa .
Investigación médica nazi y japonesa
La investigación poco ética con sujetos humanos y el asesinato de pacientes con discapacidades alcanzaron su punto máximo durante la era nazi, siendo la experimentación nazi con humanos y Aktion T4 durante el Holocausto como los ejemplos más significativos. Muchos de los detalles de estos y otros eventos relacionados fueron el foco del Juicio de los Médicos . Posteriormente, se introdujeron principios de ética médica , como el Código de Nuremberg , para evitar que tales atrocidades se repitan. [243] Después de 1937, el ejército japonés estableció programas de guerra biológica en China. En la Unidad 731 , médicos e investigadores japoneses llevaron a cabo un gran número de vivisecciones y experimentos con seres humanos, en su mayoría víctimas chinas. [244]

La Organización Mundial de la Salud fue fundada en 1948 como una agencia de las Naciones Unidas para mejorar la salud global . En la mayor parte del mundo, la esperanza de vida ha mejorado desde entonces y en 2010 era de unos 67 años [actualizar], y muy por encima de los 80 años en algunos países. La erradicación de enfermedades infecciosas es un esfuerzo internacional, y durante los años de la posguerra se han desarrollado varias vacunas nuevas contra infecciones como el sarampión , las paperas , varias cepas de influenza y el virus del papiloma humano . La conocida vacuna contra la viruela finalmente erradicó la enfermedad en la década de 1970, y la peste bovina fue eliminada en 2011. La erradicación de la polio está en marcha. El cultivo de tejidos es importante para el desarrollo de vacunas. A pesar del éxito inicial de las vacunas antivirales y los fármacos antibacterianos, los fármacos antivirales no se introdujeron hasta la década de 1970. A través de la OMS, la comunidad internacional ha desarrollado un protocolo de respuesta contra las epidemias, mostradas durante la epidemia de SARS en 2003, la del virus de la gripe A subtipo H5N1 de 2004, la epidemia del virus del Ébola en África occidental y en adelante.
El descubrimiento de la penicilina en el siglo XX por Alexander Fleming proporcionó una línea vital de defensa contra las infecciones bacterianas que, sin ellas, a menudo causan que los pacientes sufran períodos de recuperación prolongados y posibilidades de muerte mucho mayores. Su descubrimiento y aplicación dentro de la medicina permitió que se llevaran a cabo tratamientos antes imposibles, desde tratamientos contra el cáncer , trasplantes de órganos , hasta cirugía a corazón abierto . [245] Sin embargo, a lo largo del siglo XX, su uso excesivo para humanos, [246] así como para animales que los necesitan debido a las condiciones de la cría intensiva de animales , [247] ha llevado al desarrollo de bacterias resistentes a los antibióticos . [245]



El comienzo del siglo XXI, facilitado por amplias conexiones globales, viajes internacionales y una alteración humana sin precedentes de los sistemas ecológicos, [248] [249] ha estado definido por una serie de pandemias globales novedosas y continuas del siglo XX. [250]
El brote de SARS de 2002 a 2004 afectó a varios países de todo el mundo y mató a cientos de personas. Este brote dio lugar a una serie de lecciones aprendidas del control de infecciones virales, incluidos protocolos de sala de aislamiento más efectivos y mejores técnicas de lavado de manos para el personal médico. [251] Una cepa mutada de SARS se convertiría en COVID-19 , causando la futura pandemia de COVID-19. Una importante cepa de gripe , la H1N1 , provocó otra pandemia entre 2009 y 2010 . Conocida como gripe porcina, debido a su origen indirecto en los cerdos, infectó a más de 700 millones de personas. [252]
La continua pandemia del VIH , que comenzó en 1981, ha infectado y provocado la muerte de millones de personas en todo el mundo. [253] Los tratamientos emergentes y mejorados de profilaxis previa a la exposición (PrEP) y postexposición (PEP) que tienen como objetivo reducir la propagación de la enfermedad han demostrado ser eficaces para limitar la propagación del VIH [254] junto con el uso combinado de métodos sexuales seguros. , educación sobre salud sexual , programas de intercambio de agujas y exámenes de salud sexual. [255] Se están realizando esfuerzos para encontrar una vacuna contra el VIH , mientras que las desigualdades en salud han dejado a ciertos grupos de población, como las mujeres trans , [256] así como a regiones con recursos limitados, como el África subsahariana , en mayor riesgo de contraer el VIH en comparación con, por ejemplo, ejemplo, los países desarrollados . [257]
El brote de COVID-19 , que comenzó en 2019, y la posterior declaración de pandemia de COVID-19 por parte de la OMS [258] es un evento pandémico importante a principios del siglo XXI. La pandemia, que ha causado perturbaciones globales, millones de infecciones y muertes, ha causado sufrimiento en todas las comunidades. La pandemia también ha visto algunas de las organizaciones logísticas de bienes , equipos médicos, profesionales médicos y personal militar más grandes desde la Segunda Guerra Mundial , lo que resalta su impacto de gran alcance. [259] [260]
El auge de la medicina personalizada en el siglo XXI ha generado la posibilidad de desarrollar diagnósticos y tratamientos basados en las características individuales de una persona, en lugar de a través de prácticas genéricas que definieron la medicina del siglo XX. Áreas como la secuenciación del ADN , el mapeo genético , la terapia génica , los protocolos de imágenes, la proteómica , la terapia con células madre y los dispositivos inalámbricos de monitoreo de la salud [261] son innovaciones en aumento que pueden ayudar a los profesionales médicos a ajustar el tratamiento al individuo. [262] [263]
La cirugía remota es otro avance reciente, siendo la operación transatlántica Lindbergh en 2001 un ejemplo innovador.
El racismo tiene una larga historia en la forma en que la medicina ha evolucionado y se ha establecido, tanto en términos de experiencia racista contra pacientes, profesionales como de violencia sistemática más amplia dentro de las instituciones y sistemas médicos. [264] [265] Ver: racismo médico en los Estados Unidos , raza y salud , y racismo científico .
Las mujeres siempre han servido como curanderas y parteras desde la antigüedad. Sin embargo, la profesionalización de la medicina los dejó cada vez más al margen. A medida que los hospitales se multiplicaron, en Europa dependieron de las órdenes de monjas enfermeras católicas y de diaconisas protestantes y anglicanas alemanas a principios del siglo XIX. Fueron entrenados en métodos tradicionales de cuidado físico que implicaban pocos conocimientos de medicina.
{{cite book}}: Mantenimiento CS1: falta el editor de la ubicación ( enlace )[ página necesaria ]{{cite journal}}: Mantenimiento CS1: DOI inactivo a partir de enero de 2024 ( enlace ){{cite book}}: |work=ignorado ( ayuda ) [ enlace muerto permanente ]{{cite book}}: Mantenimiento CS1: falta el editor de la ubicación ( enlace )Al escribir una monografía sobre "Enfermedades infantiles", también se le puede considerar el padre de la pediatría.
{{cite book}}: Mantenimiento CS1: falta el editor de la ubicación ( enlace ){{cite book}}: Mantenimiento CS1: falta el editor de la ubicación ( enlace )