La demencia es un síndrome asociado con muchas enfermedades neurodegenerativas , caracterizado por una disminución general de las capacidades cognitivas que afecta la capacidad de una persona para realizar las actividades cotidianas . Por lo general, esto implica problemas con la memoria , el pensamiento , el comportamiento y el control motor . [10] Aparte del deterioro de la memoria y la alteración de los patrones de pensamiento , los síntomas más comunes de la demencia incluyen problemas emocionales, dificultades con el lenguaje y disminución de la motivación . [2] Se puede describir que los síntomas ocurren en un continuo a lo largo de varias etapas. [11] [a] En última instancia, la demencia tiene un efecto significativo en el individuo, sus cuidadores y sus relaciones sociales en general. [2] Un diagnóstico de demencia requiere la observación de un cambio en el funcionamiento mental habitual de una persona y un deterioro cognitivo mayor que el que podría causar el proceso normal de envejecimiento . [13]
Varias enfermedades y lesiones del cerebro, como un derrame cerebral , pueden dar lugar a demencia. Sin embargo, la causa más común es la enfermedad de Alzheimer , un trastorno neurodegenerativo. [2] El Manual diagnóstico y estadístico de los trastornos mentales, quinta edición (DSM-5) , ha redescrito la demencia como un trastorno neurocognitivo leve o mayor con diversos grados de gravedad y muchos subtipos causales . La Clasificación Internacional de Enfermedades ( CIE-11 ) también clasifica la demencia como un trastorno neurocognitivo (ENT) con muchas formas o subclases. [14] La demencia figura como un síndrome cerebral adquirido, marcado por una disminución de la función cognitiva, y se contrasta con los trastornos del desarrollo neurológico . [15] También se describe como un espectro de trastornos con subtipos causales de demencia basados en un trastorno conocido, como la enfermedad de Parkinson para la demencia por enfermedad de Parkinson , la enfermedad de Huntington para la demencia por enfermedad de Huntington, la enfermedad vascular para la demencia vascular , la infección por VIH que causa demencia por VIH. , degeneración del lóbulo frontotemporal para la demencia frontotemporal , enfermedad de cuerpos de Lewy para la demencia con cuerpos de Lewy y enfermedades priónicas . [16] Los subtipos de demencias neurodegenerativas también pueden basarse en la patología subyacente de proteínas mal plegadas, como las sinucleinopatías y las tauopatías . [16] La coexistencia de más de un tipo de demencia se conoce como demencia mixta . [15]
Muchos trastornos neurocognitivos pueden ser causados por otra afección o trastorno médico, incluidos tumores cerebrales y hematoma subdural , trastornos endocrinos como hipotiroidismo e hipoglucemia , deficiencias nutricionales que incluyen tiamina y niacina , infecciones, trastornos inmunológicos, insuficiencia hepática o renal, trastornos metabólicos como Kufs. , algunas leucodistrofias y trastornos neurológicos como la epilepsia y la esclerosis múltiple . Algunos de los déficits neurocognitivos a veces pueden mejorar con el tratamiento de la afección médica causante. [17]
El diagnóstico de demencia generalmente se basa en los antecedentes de la enfermedad y en pruebas cognitivas con imágenes . Se pueden realizar análisis de sangre para descartar otras posibles causas que pueden ser reversibles, como el hipotiroidismo (una tiroides hipoactiva) y para determinar el subtipo de demencia. Una prueba cognitiva comúnmente utilizada es el miniexamen del estado mental . Aunque el mayor factor de riesgo para desarrollar demencia es el envejecimiento, la demencia no es una parte normal del proceso de envejecimiento; Muchas personas de 90 años o más no muestran signos de demencia. [18] Varios factores de riesgo de demencia, como el tabaquismo y la obesidad , se pueden prevenir mediante cambios en el estilo de vida. No se considera que la detección del trastorno en la población general de edad avanzada afecte el resultado. [19]
La demencia es actualmente la séptima causa de muerte en todo el mundo y se reportan 10 millones de nuevos casos cada año (aproximadamente uno cada tres segundos). [2] No existe ninguna cura conocida para la demencia. Los inhibidores de la acetilcolinesterasa, como el donepezilo, se utilizan a menudo y pueden ser beneficiosos en trastornos leves a moderados, pero el beneficio general puede ser menor. Existen muchas medidas que pueden mejorar la calidad de vida de una persona con demencia y de sus cuidadores. Las intervenciones cognitivas y conductuales pueden ser apropiadas para tratar los síntomas asociados de la depresión. [20]
Los signos y síntomas de la demencia se denominan síntomas neuropsiquiátricos , también conocidos como síntomas conductuales y psicológicos , de la demencia. [21] [22] Los síntomas de comportamiento pueden incluir agitación , inquietud, comportamiento inapropiado, desinhibición sexual y agresión verbal o física. [23] Estos síntomas pueden deberse a deficiencias en la inhibición cognitiva . [24] Los síntomas psicológicos pueden incluir depresión, alucinaciones (con mayor frecuencia visuales), [25] delirios, apatía y ansiedad. [23] [26] Las áreas de la función cerebral más comúnmente afectadas incluyen la memoria , el lenguaje , la atención , la resolución de problemas y la función visoespacial que afecta la percepción y la orientación. Los síntomas progresan a un ritmo continuo a lo largo de varias etapas y varían según los subtipos de demencia. [27] [11] La mayoría de los tipos de demencia son lentamente progresivos con cierto deterioro del cerebro bien establecido antes de que los signos del trastorno se hagan evidentes. A menudo hay otras afecciones presentes, como presión arterial alta o diabetes , y en ocasiones puede haber hasta cuatro de estas comorbilidades. [28]
Los signos de demencia incluyen perderse en un vecindario familiar, usar palabras inusuales para referirse a objetos familiares, olvidar el nombre de un familiar o amigo cercano, olvidar viejos recuerdos y no poder completar tareas de forma independiente. [29] Las personas con demencia en desarrollo a menudo se atrasan en el pago de sus facturas; específicamente hipotecas y tarjetas de crédito, y un puntaje crediticio bajo puede ser un indicador temprano de la enfermedad. [30] [31]
Las personas con demencia tienen más probabilidades de tener problemas de incontinencia que las de una edad comparable sin demencia; tienen tres veces más probabilidades de tener incontinencia urinaria y cuatro veces más probabilidades de tener incontinencia fecal . [32] [33]
El curso de la demencia a menudo se describe en cuatro etapas: predemencia, temprana, media y tardía, que muestran un patrón de deterioro cognitivo y funcional progresivo. Se puede llegar a descripciones más detalladas mediante el uso de escalas numéricas. Estas escalas incluyen la Escala de deterioro global para la evaluación de la demencia degenerativa primaria (GDS o escala de Reisberg), la Prueba de estadificación de evaluación funcional (FAST) y la Calificación de demencia clínica (CDR). [34] Utilizando el GDS, que identifica con mayor precisión cada etapa de la progresión de la enfermedad, se describe un curso más detallado en siete etapas, dos de las cuales se dividen en cinco y seis grados. La etapa 7(f) es la etapa final. [35] [36]
La predemencia incluye etapas preclínicas y prodrómicas . La última etapa incluye presentaciones de deterioro cognitivo leve (DCL), inicio de delirio y inicio psiquiátrico. [37]
La disfunción sensorial se atribuye a la fase preclínica, que puede preceder a los primeros signos clínicos de demencia hasta diez años. [11] En particular, se pierde el sentido del olfato , [11] [38] asociado con depresión y pérdida de apetito que conduce a una mala nutrición. [39] Se sugiere que esta disfunción puede deberse a que el epitelio olfatorio está expuesto al medio ambiente y la falta de protección de la barrera hematoencefálica permite que elementos tóxicos entren y causen daño a las redes quimiosensoriales . [11]
Los estados previos a la demencia considerados prodrómicos son el deterioro cognitivo leve (DCL) y el deterioro conductual leve (MBI). [40] [41] [42]
La quinurenina es un metabolito del triptófano que regula la señalización del microbioma, la respuesta de las células inmunitarias y la excitación neuronal. Una alteración en la vía de la quinurenina puede estar asociada con los síntomas neuropsiquiátricos y el pronóstico cognitivo en la demencia leve. [43] [44]
Los signos y síntomas en la etapa prodrómica pueden ser sutiles y los primeros signos a menudo se vuelven evidentes sólo en retrospectiva. [45] De los diagnosticados con deterioro cognitivo leve, el 70% progresa posteriormente a demencia. [13] En el deterioro cognitivo leve, los cambios en el cerebro de la persona han estado ocurriendo durante mucho tiempo, pero los síntomas apenas están comenzando a aparecer. Estos problemas, sin embargo, no son lo suficientemente graves como para afectar el funcionamiento diario. Si lo hacen, el diagnóstico se convierte en demencia. La persona puede tener algunos problemas de memoria y dificultades para encontrar palabras, pero puede resolver problemas cotidianos y manejar de manera competente los asuntos de su vida. [46] Durante esta etapa, es ideal asegurarse de que se haya realizado una planificación anticipada de la atención para proteger los deseos de la persona. Existen directivas anticipadas que son específicas para quienes padecen demencia; [47] estos pueden ser particularmente útiles para abordar las decisiones relacionadas con la alimentación que vienen con la progresión de la enfermedad.
El deterioro cognitivo leve se ha vuelto a incluir tanto en el DSM-5 como en la CIE-11 como "trastornos neurocognitivos leves", es decir, formas más leves de los subtipos principales de trastornos neurocognitivos (demencia). [48]
En la etapa inicial de la demencia, los síntomas se vuelven perceptibles para otras personas. Además, los síntomas comienzan a interferir con las actividades diarias y registrarán una puntuación en un miniexamen del estado mental (MMSE). Las puntuaciones del MMSE se establecen entre 24 y 30 para una calificación cognitiva normal y las puntuaciones más bajas reflejan la gravedad de los síntomas. Los síntomas dependen del tipo de demencia. Las tareas más complicadas en la casa o en el trabajo se vuelven más difíciles. Por lo general, la persona aún puede cuidar de sí misma, pero puede olvidarse de cosas como tomar pastillas o lavar la ropa y puede necesitar indicaciones o recordatorios. [49]
Los síntomas de la demencia temprana suelen incluir dificultades de memoria, pero también pueden incluir algunos problemas para encontrar palabras y problemas con las funciones ejecutivas de planificación y organización. [50] La gestión de las finanzas puede resultar difícil. Otras señales pueden ser perderse en lugares nuevos, repetir cosas y cambios de personalidad. [51]
En algunos tipos de demencia, como la demencia con cuerpos de Lewy y la demencia frontotemporal , los cambios de personalidad y la dificultad con la organización y la planificación pueden ser los primeros signos. [52]
A medida que avanza la demencia, los síntomas iniciales generalmente empeoran. La tasa de disminución es diferente para cada persona. Las puntuaciones del MMSE entre 6 y 17 indican demencia moderada. Por ejemplo, las personas con demencia moderada tipo Alzheimer pierden casi toda la información nueva. Las personas con demencia pueden tener graves dificultades para resolver problemas y su juicio social a menudo se ve afectado. Por lo general, no pueden funcionar fuera de su propia casa y, en general, no se les debe dejar solos. Es posible que puedan realizar tareas sencillas de la casa, pero no mucho más, y comiencen a necesitar ayuda para el cuidado personal y la higiene más allá de simples recordatorios. [13] Se hará evidente una falta de comprensión sobre la condición. [53] [54]
Las personas con demencia en etapa avanzada suelen volverse cada vez más introvertidas y necesitan ayuda con la mayor parte o la totalidad de su cuidado personal. Las personas con demencia en las últimas etapas suelen necesitar supervisión las 24 horas para garantizar su seguridad personal y la satisfacción de sus necesidades básicas. Si no se los supervisa, pueden deambular o caerse; es posible que no reconozca peligros comunes como una estufa caliente; o no darse cuenta de que necesitan ir al baño y desarrollar incontinencia . [46] Es posible que no quieran levantarse de la cama o que necesiten ayuda para hacerlo. Comúnmente, la persona ya no reconoce rostros familiares. Es posible que tengan cambios significativos en los hábitos de sueño o que tengan problemas para dormir. [13]
Con frecuencia se producen cambios en la alimentación. Se necesita conciencia cognitiva para comer y tragar, y el deterioro cognitivo progresivo provoca dificultades para comer y tragar . Esto puede provocar que rechacen la comida o que se ahoguen, y a menudo será necesaria ayuda para alimentarla. [55] Para facilitar la alimentación, la comida se puede licuar en un puré espeso. También pueden tener dificultades para caminar, particularmente entre aquellos con la enfermedad de Alzheimer . [56] [57] [58] En algunos casos, la lucidez terminal , una forma de lucidez paradójica , ocurre inmediatamente antes de la muerte; En este fenómeno se produce una recuperación inesperada de la claridad mental. [59]
Muchas causas de demencia son neurodegenerativas y el plegamiento incorrecto de las proteínas es una característica fundamental de ellas. [60] Otras causas comunes incluyen demencia vascular, demencia con cuerpos de Lewy, demencia frontotemporal y demencia mixta (comúnmente enfermedad de Alzheimer y demencia vascular). [2] [b] [64] Las causas menos comunes incluyen hidrocefalia de presión normal , demencia por enfermedad de Parkinson , sífilis , VIH y enfermedad de Creutzfeldt-Jakob . [sesenta y cinco]

La enfermedad de Alzheimer representa entre el 60% y el 70% de los casos de demencia en todo el mundo. Los síntomas más comunes de la enfermedad de Alzheimer son la pérdida de memoria a corto plazo y dificultades para encontrar palabras . Problemas con el funcionamiento visuoespacial (perderse con frecuencia), el razonamiento, el juicio y la percepción fallan. Insight se refiere a si la persona se da cuenta o no de que tiene problemas de memoria.
La parte del cerebro más afectada por el Alzheimer es el hipocampo . Otras partes que muestran atrofia (encogimiento) incluyen los lóbulos temporal y parietal . Aunque este patrón de contracción cerebral sugiere Alzheimer, es variable y un escáner cerebral es insuficiente para un diagnóstico.
Se sabe poco sobre los acontecimientos que ocurren durante la enfermedad de Alzheimer y que realmente la causan. Esto se debe a que el tejido cerebral de los pacientes con la enfermedad sólo puede estudiarse después de la muerte de la persona. Sin embargo, se sabe que uno de los primeros aspectos de la enfermedad es una disfunción en el gen que produce amiloide . Las placas seniles extracelulares (SP), que consisten en péptidos beta-amiloide (Aβ) y ovillos neurofibrilares (NFT) intracelulares formados por proteínas tau hiperfosforiladas, son dos características patológicas bien establecidas de la EA. [66] El amiloide causa inflamación alrededor de las placas seniles del cerebro , y una acumulación excesiva de esta inflamación provoca cambios en el cerebro que no se pueden controlar, lo que provoca los síntomas del Alzheimer. [67]
Se han publicado varios artículos sobre una posible relación (ya sea como causa primaria o exacerbación de la enfermedad de Alzheimer) entre la anestesia general y la enfermedad de Alzheimer específicamente en los ancianos . [68]
La demencia vascular representa al menos el 20% de los casos de demencia, lo que la convierte en el segundo tipo más común. [69] Es causada por una enfermedad o lesión que afecta el suministro de sangre al cerebro , y generalmente involucra una serie de mini accidentes cerebrovasculares . Los síntomas de esta demencia dependen de en qué parte del cerebro se produjeron los accidentes cerebrovasculares y de si los vasos sanguíneos afectados eran grandes o pequeños. [13] Las lesiones repetidas pueden causar demencia progresiva con el tiempo, mientras que una sola lesión ubicada en un área crítica para la cognición, como el hipocampo o el tálamo, puede provocar un deterioro cognitivo repentino. [69] Elementos de demencia vascular pueden estar presentes en todas las demás formas de demencia. [70]
Los escáneres cerebrales pueden mostrar evidencia de múltiples accidentes cerebrovasculares de diferentes tamaños en varios lugares. Las personas con demencia vascular tienden a tener factores de riesgo de enfermedad de los vasos sanguíneos , como consumo de tabaco , presión arterial alta , fibrilación auricular , colesterol alto , diabetes u otros signos de enfermedad vascular como un ataque cardíaco previo o angina . [71]
Los síntomas prodrómicos de la demencia con cuerpos de Lewy (DLB) incluyen deterioro cognitivo leve y aparición de delirio . [72] Los síntomas de la DCL son más frecuentes, más graves y se presentan más tempranamente que en los otros subtipos de demencia. [73] La demencia con cuerpos de Lewy tiene los síntomas principales de cognición, estado de alerta o atención fluctuantes; trastorno de conducta del sueño REM (RBD); una o más de las características principales del parkinsonismo , que no se deben a medicamentos ni a un accidente cerebrovascular; y alucinaciones visuales repetidas. [74] Las alucinaciones visuales en DLB son generalmente alucinaciones vívidas de personas o animales y a menudo ocurren cuando alguien está a punto de quedarse dormido o despertarse. Otros síntomas destacados incluyen problemas de planificación (función ejecutiva) y dificultad con la función visual-espacial, [13] y alteración de las funciones corporales autónomas . [75] Las conductas anormales del sueño pueden comenzar antes de que se observe el deterioro cognitivo y son una característica central de la DCL. [74] El RBD se diagnostica mediante el registro de estudios del sueño o, cuando no se pueden realizar estudios del sueño, mediante antecedentes médicos y cuestionarios validados. [74]
La enfermedad de Parkinson está asociada con la demencia con cuerpos de Lewy que a menudo progresa a la demencia de la enfermedad de Parkinson después de un período de enfermedad de Parkinson libre de demencia. [76]
Las demencias frontotemporales (DFT) se caracterizan por cambios drásticos de personalidad y dificultades del lenguaje. En todas las DFT, la persona tiene un retraimiento social relativamente temprano y una temprana falta de percepción. Los problemas de memoria no son una característica principal. [13] [77] Hay seis tipos principales de FTD. El primero tiene síntomas importantes en la personalidad y el comportamiento. Esto se llama DFT variante conductual (bv-FTD) y es el más común. La característica distintiva de bv-FTD es el comportamiento impulsivo , y esto puede detectarse en estados previos a la demencia. [42] En bv-FTD, la persona muestra un cambio en la higiene personal, se vuelve rígida en su pensamiento y rara vez reconoce los problemas; Son socialmente retraídos y, a menudo, tienen un aumento drástico del apetito. Pueden volverse socialmente inapropiados. Por ejemplo, pueden hacer comentarios sexuales inapropiados o comenzar a usar pornografía abiertamente. Uno de los signos más comunes es la apatía , o el desinterés por nada. Sin embargo, la apatía es un síntoma común en muchas demencias. [13]
Dos tipos de FTD presentan la afasia (problemas del lenguaje) como síntoma principal. Un tipo se llama afasia progresiva primaria variante semántica (SV-PPA). La característica principal de esto es la pérdida del significado de las palabras. Puede comenzar con dificultad para nombrar cosas. Con el tiempo, la persona también puede perder el significado de los objetos. Por ejemplo, un dibujo de un pájaro, un perro y un avión en alguien con FTD puede parecer casi igual. [13] En una prueba clásica para esto, se muestra al paciente una imagen de una pirámide y debajo de ella una imagen de una palmera y un pino. Se le pide a la persona que diga cuál va mejor con la pirámide. En SV-PPA la persona no puede responder a esa pregunta. El otro tipo se llama afasia progresiva primaria variante agramática sin fluidez (NFA-PPA). Esto es principalmente un problema con la producción del habla. Tienen problemas para encontrar las palabras adecuadas, pero sobre todo tienen dificultades para coordinar los músculos que necesitan para hablar. Con el tiempo, alguien con NFA-PPA solo usa palabras de una sílaba o puede quedarse totalmente mudo.
Una demencia frontotemporal asociada con la esclerosis lateral amiotrófica (ELA) conocida como (DFT-ELA) incluye los síntomas de la DFT (problemas de comportamiento, lenguaje y movimiento) que coexisten con la esclerosis lateral amiotrófica (pérdida de neuronas motoras). Dos trastornos relacionados con la DFT son la parálisis supranuclear progresiva (también clasificada como síndrome de Parkinson plus), [78] [79] y la degeneración corticobasal . [13] Estos trastornos están asociados con tau.
La enfermedad de Huntington es una enfermedad neurodegenerativa causada por mutaciones en un único gen HTT , que codifica la proteínahuntintina . Los síntomas incluyen deterioro cognitivo y esto generalmente empeora hasta llegar a la demencia. [80]
Los primeros síntomas principales de la enfermedad de Huntington suelen incluir:
La demencia asociada al VIH es una etapa tardía de la infección por VIH y afecta principalmente a personas más jóvenes. [82] Las características esenciales de la demencia asociada al VIH son el deterioro cognitivo incapacitante acompañado de disfunción motora, problemas del habla y cambios de comportamiento. [82] El deterioro cognitivo se caracteriza por lentitud mental, problemas con la memoria y falta de concentración . Los síntomas motores incluyen una pérdida del control motor fino que provoca torpeza, falta de equilibrio y temblores. Los cambios de comportamiento pueden incluir apatía , letargo y disminución de las respuestas emocionales y la espontaneidad. Histopatológicamente , se identifica por la infiltración de monocitos y macrófagos en el sistema nervioso central (SNC), gliosis , palidez de las vainas de mielina , anomalías de los procesos dendríticos y pérdida neuronal . [83]
La enfermedad de Creutzfeldt-Jakob es una enfermedad priónica de rápida progresión que normalmente causa demencia que empeora en el transcurso de semanas o meses. Los priones son patógenos que causan enfermedades creados a partir de proteínas anormales. [84]
La demencia relacionada con el alcohol, también llamada daño cerebral relacionado con el alcohol, ocurre como resultado del consumo excesivo de alcohol, particularmente como un trastorno por abuso de sustancias. En este desarrollo pueden intervenir diferentes factores, incluida la deficiencia de tiamina y la vulnerabilidad a la edad. [85] [86] Se observa cierto grado de daño cerebral en más del 70% de las personas con trastorno por consumo de alcohol . Las regiones del cerebro afectadas son similares a las que se ven afectadas por el envejecimiento y también por la enfermedad de Alzheimer. Las regiones que muestran pérdida de volumen incluyen los lóbulos frontal, temporal y parietal, así como el cerebelo, el tálamo y el hipocampo. [86] Esta pérdida puede ser más notable, con mayores deterioros cognitivos observados en personas de 65 años o más. [86]
Más de un tipo de demencia, conocida como demencia mixta, pueden coexistir en aproximadamente el 10% de los casos de demencia. [2] El tipo más común de demencia mixta es la enfermedad de Alzheimer y la demencia vascular. [87] Los principales síntomas de este tipo particular de demencia mixta son una combinación de vejez, presión arterial alta y daño a los vasos sanguíneos del cerebro. [15]
El diagnóstico de demencia mixta puede resultar difícil, ya que a menudo solo predomina un tipo. Esto hace que el tratamiento de personas con demencia mixta sea poco común y muchas personas se pierden tratamientos potencialmente útiles. La demencia mixta puede significar que los síntomas aparecen antes y empeoran más rápidamente, ya que se verán afectadas más partes del cerebro. [15]
Las afecciones inflamatorias crónicas que pueden afectar el cerebro y la cognición incluyen la enfermedad de Behçet , la esclerosis múltiple , la sarcoidosis , el síndrome de Sjögren , el lupus , la enfermedad celíaca y la sensibilidad al gluten no celíaca . [88] [89] Estos tipos de demencias pueden progresar rápidamente, pero generalmente tienen una buena respuesta al tratamiento temprano. Consiste en la administración de inmunomoduladores o esteroides o, en determinados casos, en la eliminación del agente causante. [89] Una revisión de 2019 no encontró ninguna asociación entre la enfermedad celíaca y la demencia en general, pero sí una posible asociación con la demencia vascular. [90] Una revisión de 2018 encontró un vínculo entre la enfermedad celíaca o la sensibilidad al gluten no celíaca y el deterioro cognitivo y que la enfermedad celíaca puede estar asociada con la enfermedad de Alzheimer, la demencia vascular y la demencia frontotemporal . [91] Una dieta estricta sin gluten iniciada temprano puede proteger contra la demencia asociada con trastornos relacionados con el gluten . [90] [91]
Los casos de demencia fácilmente reversible incluyen hipotiroidismo , deficiencia de vitamina B 12 , enfermedad de Lyme y neurosífilis . Para la enfermedad de Lyme y la neurosífilis, se deben realizar pruebas si hay factores de riesgo presentes. Debido a que los factores de riesgo a menudo son difíciles de determinar, se pueden realizar pruebas de neurosífilis y enfermedad de Lyme, así como de otros factores mencionados, de forma rutinaria cuando se sospecha demencia. [13] : 31–32
Muchas otras afecciones médicas y neurológicas incluyen la demencia sólo en una fase avanzada de la enfermedad. Por ejemplo, una proporción de pacientes con enfermedad de Parkinson desarrolla demencia, aunque se citan cifras muy variables para esta proporción. [92] Cuando la demencia ocurre en la enfermedad de Parkinson, la causa subyacente puede ser la demencia con cuerpos de Lewy o la enfermedad de Alzheimer , o ambas. [93] El deterioro cognitivo también ocurre en los síndromes de Parkinson-plus de parálisis supranuclear progresiva y degeneración corticobasal (y la misma patología subyacente puede causar los síndromes clínicos de degeneración del lóbulo frontotemporal ). Aunque las porfirias agudas pueden causar episodios de confusión y trastornos psiquiátricos, la demencia es una característica rara de estas enfermedades raras. La encefalopatía TDP-43 relacionada con la edad (LATE) de predominio límbico es un tipo de demencia que afecta principalmente a personas de entre 80 y 90 años y en la que la proteína TDP-43 se deposita en la porción límbica del cerebro. [94]
Los trastornos hereditarios que también pueden causar demencia incluyen: algunos trastornos metabólicos como los trastornos de almacenamiento lisosomal , las leucodistrofias y las ataxias espinocerebelosas .
Los síntomas son similares en todos los tipos de demencia y es difícil diagnosticarlos únicamente mediante los síntomas. El diagnóstico puede verse facilitado por técnicas de escaneo cerebral . En muchos casos, el diagnóstico requiere una biopsia cerebral para ser definitivo, pero rara vez se recomienda (aunque se puede realizar en la autopsia ). En las personas que están envejeciendo, no se ha demostrado que la detección general del deterioro cognitivo mediante pruebas cognitivas o el diagnóstico temprano de demencia mejore los resultados. [19] [95] Sin embargo, los exámenes de detección son útiles en personas mayores de 65 años con problemas de memoria. [13]
Normalmente, los síntomas deben estar presentes durante al menos seis meses para respaldar el diagnóstico. [96] La disfunción cognitiva de menor duración se llama delirio . El delirio puede confundirse fácilmente con la demencia debido a síntomas similares. El delirio se caracteriza por una aparición repentina, un curso fluctuante, una duración corta (a menudo de horas a semanas) y está relacionado principalmente con una alteración somática (o médica). En comparación, la demencia suele tener un inicio lento y prolongado (excepto en los casos de accidente cerebrovascular o traumatismo), un deterioro lento del funcionamiento mental y una trayectoria más larga (de meses a años). [97]
Algunas enfermedades mentales , incluidas la depresión y la psicosis , pueden producir síntomas que deben diferenciarse tanto del delirio como de la demencia. [98] Estas se diagnostican de manera diferente como pseudodemencias , y cualquier evaluación de la demencia debe incluir una evaluación de la depresión, como el Inventario Neuropsiquiátrico o la Escala de Depresión Geriátrica . [99] [13] Los médicos solían pensar que las personas con problemas de memoria tenían depresión y no demencia (porque pensaban que las personas con demencia generalmente no eran conscientes de sus problemas de memoria). Sin embargo, los investigadores se han dado cuenta de que muchas personas mayores con problemas de memoria en realidad tienen un deterioro cognitivo leve en la etapa más temprana de la demencia. Sin embargo, la depresión siempre debería ocupar un lugar destacado en la lista de posibilidades para una persona mayor con problemas de memoria. Los cambios en el pensamiento, la audición y la visión están asociados con el envejecimiento normal y pueden causar problemas a la hora de diagnosticar la demencia debido a las similitudes. [100] Dada la naturaleza desafiante de predecir la aparición de la demencia y hacer un diagnóstico de demencia, las ayudas para la toma de decisiones clínicas respaldadas por el aprendizaje automático y la inteligencia artificial tienen el potencial de mejorar la práctica clínica. [101]
Varias pruebas cognitivas breves (5 a 15 minutos) tienen una confiabilidad razonable para detectar demencia, pero pueden verse afectadas por factores como la edad, la educación y el origen étnico. [104] La edad y la educación tienen una influencia significativa en el diagnóstico de la demencia. Por ejemplo, las personas con menor educación tienen más probabilidades de ser diagnosticadas con demencia que sus contrapartes con educación. [105] Si bien se han estudiado muchas pruebas, [106] [107] [108] actualmente el mini examen del estado mental (MMSE) es el mejor estudiado y el más utilizado. El MMSE es una herramienta útil para ayudar a diagnosticar la demencia si los resultados se interpretan junto con una evaluación de la personalidad de una persona, su capacidad para realizar actividades de la vida diaria y su comportamiento. [4] Otras pruebas cognitivas incluyen la puntuación de la prueba mental abreviada (AMTS), el "miniexamen del estado mental modificado" (3MS), [109] el Instrumento de detección de habilidades cognitivas (CASI), [110] la prueba de seguimiento , [111] y la prueba de dibujo del reloj . [34] El MoCA ( Evaluación Cognitiva de Montreal ) es una prueba de detección fiable y está disponible en línea de forma gratuita en 35 idiomas diferentes. [13] También se ha demostrado que el MoCA es algo mejor para detectar deterioro cognitivo leve que el MMSE. [112] [41] Las personas con pérdida auditiva , que comúnmente ocurre junto con la demencia, obtienen peores puntajes en la prueba MoCA, lo que podría conducir a un diagnóstico falso de demencia. Los investigadores han desarrollado una versión adaptada de la prueba MoCA, que es precisa y confiable y evita la necesidad de que las personas escuchen y respondan preguntas. [113] [114] El AD-8, un cuestionario de detección utilizado para evaluar cambios en la función relacionados con el deterioro cognitivo, es potencialmente útil, pero no es diagnóstico, es variable y tiene riesgo de sesgo. [115] Una evaluación cognitiva integrada ( CognICA ) es una prueba de cinco minutos que es altamente sensible a las primeras etapas de la demencia y utiliza una aplicación que se puede entregar en un iPad . [116] [117] Anteriormente en uso en el Reino Unido, en 2021 CognICA recibió la aprobación de la FDA para su uso comercial como dispositivo médico . [117]
Otro método para detectar la demencia es pedirle a un informante (pariente u otra persona de apoyo) que complete un cuestionario sobre el funcionamiento cognitivo cotidiano de la persona. Los cuestionarios para informantes proporcionan información complementaria a las pruebas cognitivas breves. Probablemente el cuestionario más conocido de este tipo sea el Cuestionario para informantes sobre el deterioro cognitivo en las personas mayores (IQCODE) . [118] La evidencia es insuficiente para determinar qué tan preciso es el IQCODE para diagnosticar o predecir la demencia. [119] El Cuestionario para cuidadores de la enfermedad de Alzheimer es otra herramienta. Tiene aproximadamente un 90% de precisión para el Alzheimer cuando lo realiza un cuidador. [13] La evaluación de la cognición por parte del médico general combina una evaluación del paciente y una entrevista con el informante. Fue diseñado específicamente para su uso en el ámbito de la atención primaria.
Los neuropsicólogos clínicos brindan consultas de diagnóstico después de la administración de una batería completa de pruebas cognitivas, que a menudo duran varias horas, para determinar los patrones funcionales de deterioro asociados con distintos tipos de demencia. Son relevantes las pruebas de memoria, función ejecutiva, velocidad de procesamiento, atención y habilidades del lenguaje, así como pruebas de ajuste emocional y psicológico. Estas pruebas ayudan a descartar otras etiologías y a determinar el deterioro cognitivo relativo a lo largo del tiempo o a partir de estimaciones de capacidades cognitivas previas. [120]
Por lo general, se realizan análisis de sangre de rutina para descartar causas tratables. Estos incluyen pruebas de vitamina B12 , ácido fólico , hormona estimulante de la tiroides (TSH), proteína C reactiva , hemograma completo , electrolitos , calcio , función renal y enzimas hepáticas . Las anomalías pueden sugerir deficiencia de vitaminas , infección u otros problemas que comúnmente causan confusión o desorientación en los ancianos. [121]
Comúnmente se realiza una tomografía computarizada o una resonancia magnética para encontrar posiblemente hidrocefalia de presión normal , una causa potencialmente reversible de demencia, o un tumor relacionado. Las exploraciones también pueden proporcionar información relevante para otros tipos de demencia, como el infarto (accidente cerebrovascular), que apuntaría a un tipo de demencia vascular. Estas pruebas no detectan cambios metabólicos difusos asociados con la demencia en una persona que no muestra problemas neurológicos graves (como parálisis o debilidad) en un examen neurológico. [122]
Las modalidades de neuroimagen funcional de SPECT y PET son más útiles para evaluar la disfunción cognitiva de larga duración, ya que han demostrado una capacidad similar para diagnosticar la demencia que un examen clínico y una prueba cognitiva. [123] La capacidad de la SPECT para diferenciar la demencia vascular de la enfermedad de Alzheimer parece superior a la diferenciación mediante examen clínico. [124]
Se ha establecido el valor de las imágenes PiB -PET utilizando el compuesto B de Pittsburgh (PiB) como radiotrazador en el diagnóstico predictivo, particularmente en la enfermedad de Alzheimer. [125]
Los factores de riesgo de la demencia incluyen presión arterial alta , pérdida de audición , tabaquismo , obesidad , depresión , inactividad , diabetes , niveles más bajos de educación y bajo contacto social. El consumo excesivo de alcohol, la falta de sueño, la anemia , las lesiones cerebrales traumáticas y la contaminación del aire también pueden aumentar las posibilidades de desarrollar demencia. [7] [126] Muchos de estos factores de riesgo, incluido el nivel más bajo de educación, el tabaquismo, la inactividad física y la diabetes, son modificables. [127] Varios del grupo se conocen como factores de riesgo vascular que pueden reducirse o eliminarse. [128] El manejo de estos factores de riesgo puede reducir el riesgo de demencia en personas de mediana edad o de edad avanzada. Una reducción de varios de estos factores de riesgo puede dar un resultado positivo. [129] La disminución del riesgo que se logra al adoptar un estilo de vida saludable se observa incluso en aquellos con un alto riesgo genético. [130]
Además de los factores de riesgo anteriores, otras características psicológicas, incluidos ciertos rasgos de personalidad (alto neuroticismo y baja escrupulosidad ), bajo propósito en la vida y alta soledad , son factores de riesgo para la enfermedad de Alzheimer y demencias relacionadas. [131] [132] [133] Por ejemplo, según el Estudio Longitudinal Inglés sobre el Envejecimiento (ELSA), una investigación encontró que la soledad en las personas mayores puede aumentar el riesgo de demencia en un tercio. No tener pareja (ser soltero, divorciado o viudo) puede duplicar el riesgo de padecer demencia. Sin embargo, tener dos o tres relaciones más estrechas podría reducir el riesgo en tres quintas partes. [134] [135]
Los dos factores de riesgo de demencia más modificables son la inactividad física y la falta de estimulación cognitiva. [136] La actividad física, en particular el ejercicio aeróbico , se asocia con una reducción de la pérdida de tejido cerebral relacionada con la edad y con factores neurotóxicos que preservan así el volumen cerebral y la integridad neuronal. La actividad cognitiva fortalece la plasticidad neuronal y juntas ayudan a apoyar la reserva cognitiva . El descuido de estos factores de riesgo disminuye esta reserva. [136]
Las deficiencias sensoriales de la visión y la audición son factores de riesgo modificables de demencia. [137] Estos deterioros pueden preceder en muchos años a los síntomas cognitivos de la enfermedad de Alzheimer, por ejemplo. [138] La pérdida de audición puede provocar aislamiento social , lo que afecta negativamente a la cognición. [139] El aislamiento social también se identifica como un factor de riesgo modificable. [138] La pérdida de audición relacionada con la edad en la mediana edad está relacionada con el deterioro cognitivo en la vejez y se considera un factor de riesgo para el desarrollo de la enfermedad de Alzheimer y la demencia. Esta pérdida de audición puede ser causada por un trastorno del procesamiento auditivo central que dificulta la comprensión del habla en un contexto de ruido de fondo. La pérdida auditiva relacionada con la edad se caracteriza por un procesamiento central lento de la información auditiva. [138] [140] En todo el mundo, la pérdida auditiva en la mediana edad puede representar alrededor del 9% de los casos de demencia. [141]
La fragilidad puede aumentar el riesgo de deterioro cognitivo y demencia, y lo contrario también ocurre cuando el deterioro cognitivo aumenta el riesgo de fragilidad. La prevención de la fragilidad puede ayudar a prevenir el deterioro cognitivo. [138]
No existen medicamentos que puedan prevenir el deterioro cognitivo y la demencia. [142] Sin embargo, los medicamentos para reducir la presión arterial podrían disminuir el riesgo de demencia o problemas cognitivos en aproximadamente un 0,5%. [143]
Se ha demostrado que la desventaja económica tiene un fuerte vínculo con una mayor prevalencia de demencia, [144] que aún no puede explicarse completamente por otros factores de riesgo.
La evidencia limitada vincula la mala salud bucal con el deterioro cognitivo. Sin embargo, la falta de cepillado dental y la inflamación gingival pueden utilizarse como predictores de riesgo de demencia. [145]
El vínculo entre el Alzheimer y la enfermedad de las encías son las bacterias orales . [146] En la cavidad bucal, las especies bacterianas incluyen P. gingivalis , F. nucleatum , P. intermedia y T. forsythia . Se han examinado seis espiroquetas de treponema oral en el cerebro de pacientes con Alzheimer. [147] Las espiroquetas son de naturaleza neurotrópica, lo que significa que actúan para destruir el tejido nervioso y crear inflamación. Los patógenos inflamatorios son un indicador de la enfermedad de Alzheimer y se han encontrado bacterias relacionadas con la enfermedad de las encías en el cerebro de pacientes con enfermedad de Alzheimer. [147] Las bacterias invaden el tejido nervioso en el cerebro, aumentando la permeabilidad de la barrera hematoencefálica y promoviendo la aparición de la enfermedad de Alzheimer. Las personas con una gran cantidad de placa dental corren el riesgo de sufrir un deterioro cognitivo. [148] La mala higiene bucal puede tener un efecto adverso en el habla y la nutrición, provocando un deterioro de la salud general y cognitiva.
El virus del herpes simple (VHS) se ha encontrado en más del 70% de las personas mayores de 50 años. El VHS persiste en el sistema nervioso periférico y puede desencadenarse por estrés, enfermedad o fatiga. [147] Altas proporciones de proteínas asociadas a virus en placas amiloides o ovillos neurofibrilares (NFT) confirman la participación del HSV-1 en la patología de la enfermedad de Alzheimer. Los NFT se conocen como el marcador principal de la enfermedad de Alzheimer. HSV-1 produce los componentes principales de las NFT. [149]
Se considera que la dieta es un factor de riesgo modificable para el desarrollo de demencia. Se identifica que la deficiencia de tiamina aumenta el riesgo de enfermedad de Alzheimer en adultos. [150] El papel de la tiamina en la fisiología del cerebro es único y esencial para la función cognitiva normal de las personas mayores. [151] Muchas opciones dietéticas de la población de edad avanzada, incluida la mayor ingesta de productos sin gluten, comprometen la ingesta de tiamina ya que estos productos no están fortificados con tiamina. [152]
Las dietas mediterránea y DASH están asociadas con un menor deterioro cognitivo. Un enfoque diferente ha sido incorporar elementos de ambas dietas en una conocida como dieta MIND . [153] Estas dietas son generalmente bajas en grasas saturadas y al mismo tiempo proporcionan una buena fuente de carbohidratos, principalmente aquellos que ayudan a estabilizar los niveles de azúcar e insulina en la sangre. [154] Los niveles elevados de azúcar en sangre durante mucho tiempo pueden dañar los nervios y causar problemas de memoria si no se controlan. [155] Los factores nutricionales asociados con las dietas propuestas para reducir el riesgo de demencia incluyen ácidos grasos insaturados , vitamina E , vitamina C , flavonoides , vitamina B y vitamina D. [156] [157] Un estudio realizado en la Universidad de Exeter en el Reino Unido parece haber confirmado estos hallazgos con frutas, verduras, cereales integrales y grasas saludables creando una dieta óptima que puede ayudar a reducir el riesgo de demencia en aproximadamente un 25 %. [158]
La dieta MIND puede ser más protectora, pero se necesitan más estudios. La dieta mediterránea parece proteger más contra el Alzheimer que la DASH, pero no hay hallazgos consistentes contra la demencia en general. El papel del aceite de oliva necesita más estudios, ya que puede ser uno de los componentes más importantes para reducir el riesgo de deterioro cognitivo y demencia. [153] [159]
En personas con enfermedad celíaca o sensibilidad al gluten no celíaca , una dieta estricta sin gluten puede aliviar los síntomas dado un deterioro cognitivo leve. [90] [91] Una vez que la demencia está avanzada, no hay evidencia que sugiera que una dieta sin gluten sea útil. [90]
Los suplementos de ácidos grasos omega-3 no parecen beneficiar ni perjudicar a las personas con síntomas leves a moderados. [160] Sin embargo, existe buena evidencia de que la incorporación de omega-3 en la dieta es beneficiosa en el tratamiento de la depresión, un síntoma común, [161] y un factor de riesgo potencialmente modificable para la demencia. [7]
Existen opciones limitadas para tratar la demencia y la mayoría de los enfoques se centran en controlar o reducir los síntomas individuales. No existen opciones de tratamiento disponibles para retrasar la aparición de la demencia. [162] Los inhibidores de la acetilcolinesterasa se utilizan a menudo en las primeras etapas del curso del trastorno; sin embargo, el beneficio es generalmente pequeño. [8] [163] Más de la mitad de las personas con demencia pueden experimentar síntomas psicológicos o conductuales que incluyen agitación, problemas de sueño, agresión y/o psicosis. El tratamiento para estos síntomas tiene como objetivo reducir la angustia de la persona y mantenerla segura. Otros tratamientos además de los medicamentos parecen ser mejores para la agitación y la agresión. [164] Las intervenciones cognitivas y conductuales pueden ser apropiadas. Alguna evidencia sugiere que la educación y el apoyo a la persona con demencia, así como a los cuidadores y familiares, mejoran los resultados. [165] Las intervenciones de cuidados paliativos pueden conducir a mejoras en la comodidad al morir, pero la evidencia es baja. [166] Los programas de ejercicio son beneficiosos con respecto a las actividades de la vida diaria y potencialmente mejoran la demencia. [167]
El efecto de las terapias se puede evaluar, por ejemplo, evaluando la agitación utilizando el Inventario de Agitación de Cohen-Mansfield (CMAI); evaluando el estado de ánimo y el compromiso con la Escala de compromiso del Parque Menorah (MPES); [168] y la Escala de calificación de emociones observadas (OERS) [169] o evaluando indicadores de depresión utilizando la Escala de Cornell para la depresión en la demencia (CSDD) [170] o una versión simplificada de la misma. [171]
A menudo se pasa por alto en el tratamiento y manejo de la demencia el papel del cuidador y lo que se sabe sobre cómo puede apoyar múltiples intervenciones. Los hallazgos de una revisión sistemática de la literatura de 2021 encontraron que los cuidadores de personas con demencia en hogares de ancianos no tienen suficientes herramientas ni orientación clínica para los síntomas conductuales y psicológicos de la demencia (BPSD, por sus siglas en inglés) junto con el uso de medicamentos. [172] Medidas simples como hablar con las personas sobre sus intereses pueden mejorar la calidad de vida de los residentes de residencias de ancianos que viven con demencia. Un programa demostró que medidas tan simples reducían la agitación y la depresión de los residentes. También necesitaron menos visitas al médico de cabecera e ingresos hospitalarios, lo que también significó que el programa ahorrara costos. [173] [174]
Las terapias psicológicas para la demencia incluyen alguna evidencia limitada para la terapia de reminiscencia (es decir, algunos efectos positivos en las áreas de calidad de vida, cognición, comunicación y estado de ánimo – los tres primeros particularmente en entornos de residencias de ancianos), [175] algunos beneficios para el reencuadre cognitivo para cuidadores, [176] evidencia poco clara para la terapia de validación [177] y evidencia tentativa para ejercicios mentales , como programas de estimulación cognitiva para personas con demencia leve a moderada. [178] Ofrecer actividades personalizadas puede ayudar a reducir el comportamiento desafiante y mejorar la calidad de vida. [179] No está claro si las actividades personalizadas tienen un impacto en el afecto o mejoran la calidad de vida del cuidador. [179]
Las guarderías para adultos , así como las unidades de cuidados especiales en hogares de ancianos, a menudo brindan atención especializada a pacientes con demencia. Las guarderías ofrecen supervisión, recreación, comidas y atención médica limitada a los participantes, además de brindar respiro a los cuidadores. Además, la atención domiciliaria puede brindar apoyo y atención personalizados en el hogar, lo que permite una atención más individualizada que se necesita a medida que avanza el trastorno. Las enfermeras psiquiátricas pueden hacer una contribución distintiva a la salud mental de las personas. [180]
Dado que la demencia afecta la comunicación normal debido a cambios en el lenguaje receptivo y expresivo, así como la capacidad de planificar y resolver problemas, el comportamiento agitado suele ser una forma de comunicación para la persona con demencia. La búsqueda activa de una causa potencial, como dolor, enfermedad física o sobreestimulación, puede resultar útil para reducir la agitación. [181] Además, el uso de un "análisis ABC del comportamiento" puede ser una herramienta útil para comprender el comportamiento en personas con demencia. Implica observar los antecedentes (A), el comportamiento (B) y las consecuencias (C) asociados con un evento para ayudar a definir el problema y prevenir futuros incidentes que puedan surgir si se malinterpretan las necesidades de la persona. [182] La evidencia más sólida a favor de las terapias no farmacológicas para el manejo de cambios de conducta en la demencia es el uso de tales enfoques. [183] La evidencia de baja calidad sugiere que la musicoterapia regular (al menos cinco sesiones de) puede ayudar a los residentes institucionalizados. Puede reducir los síntomas depresivos y mejorar los comportamientos generales. También puede tener un efecto beneficioso sobre el bienestar emocional y la calidad de vida, además de reducir la ansiedad. [184] En 2003, la Sociedad de Alzheimer estableció 'Singing for the Brain' (SftB), un proyecto basado en estudios piloto que sugirieron que la actividad fomentaba la participación y facilitaba el aprendizaje de nuevas canciones. Las sesiones combinan aspectos de la terapia de reminiscencia y la música. [185] La conexión musical e interpersonal puede subrayar el valor de la persona y mejorar la calidad de vida. [186]
Algunos hospitales de Londres descubrieron que el uso de colores, diseños, imágenes y luces ayudaba a las personas con demencia a adaptarse a estar en el hospital. Estos ajustes en el diseño de las alas para personas con demencia en estos hospitales ayudaron a los pacientes a evitar la confusión. [187]
Se ha descubierto que el trabajo de historias de vida como parte de la terapia de reminiscencia y las biografías en video abordan las necesidades de los clientes y sus cuidadores de varias maneras, ofreciendo al cliente la oportunidad de dejar un legado y mejorar su personalidad y también beneficiando a los jóvenes que participan en dicho trabajo. . Estas intervenciones pueden ser más beneficiosas cuando se realizan en una etapa relativamente temprana de la demencia. También pueden ser problemáticos en quienes tienen dificultades para procesar experiencias pasadas [186]
Se ha descubierto que la terapia asistida con animales es útil. Los inconvenientes pueden ser que las mascotas no siempre son bienvenidas en un espacio común en el entorno de atención. Un animal puede representar un riesgo para los residentes o puede ser percibido como peligroso. Algunos grupos culturales también pueden considerar a ciertos animales como "inmundos" o "peligrosos". [186]
La terapia ocupacional también aborda las necesidades psicológicas y psicosociales de los pacientes con demencia mejorando el desempeño ocupacional diario y la competencia de los cuidadores. [188] Cuando se agregan estrategias de intervención compensatoria a su rutina diaria, el nivel de desempeño mejora y reduce la carga que comúnmente se impone a sus cuidadores. [188] Los terapeutas ocupacionales también pueden trabajar con otras disciplinas para crear una intervención centrada en el cliente. [189] Para controlar la discapacidad cognitiva y hacer frente a los síntomas conductuales y psicológicos de la demencia, las terapias ocupacionales y conductuales combinadas pueden ayudar aún más a los pacientes con demencia. [189]
No existe evidencia sólida que sugiera que el entrenamiento cognitivo sea beneficioso para las personas con enfermedad de Parkinson, demencia o deterioro cognitivo leve. [190] Sin embargo, una revisión de 2023 encontró que la rehabilitación cognitiva puede ser efectiva para ayudar a las personas con demencia leve a moderada a controlar sus actividades diarias. [191]
Ofrecer sesiones de actividades personalizadas a personas con demencia en hogares de cuidados a largo plazo puede reducir ligeramente el comportamiento desafiante. [192]
No se ha demostrado que ningún medicamento prevenga o cure la demencia. [193] Se pueden usar medicamentos para tratar los síntomas cognitivos y conductuales, pero no tienen ningún efecto sobre el proceso de la enfermedad subyacente. [13] [194]
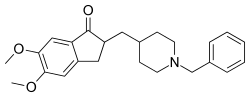
Los inhibidores de la acetilcolinesterasa , como el donepezilo , pueden ser útiles para la enfermedad de Alzheimer, [195] la demencia de la enfermedad de Parkinson, la DLB o la demencia vascular. [194] La calidad de la evidencia es mala [196] y el beneficio es pequeño. [8] No se ha demostrado ninguna diferencia entre los agentes de esta familia. [197] En una minoría de personas, los efectos secundarios incluyen frecuencia cardíaca lenta y desmayos . [198] La rivastigmina se recomienda para el tratamiento de los síntomas de la demencia de la enfermedad de Parkinson. [64]
Los medicamentos que tienen efectos anticolinérgicos aumentan la mortalidad por todas las causas en personas con demencia, aunque el efecto de estos medicamentos sobre la función cognitiva sigue siendo incierto, según una revisión sistemática publicada en 2021. [199]
Antes de recetar medicamentos antipsicóticos a personas mayores, es necesaria una evaluación de la causa subyacente del comportamiento. [200] Se producen reacciones graves y potencialmente mortales en casi la mitad de las personas con DCL, [75] [201] y pueden ser mortales después de una dosis única. [202] Las personas con demencia con cuerpos de Lewy que toman neurolépticos corren el riesgo de sufrir el síndrome neuroléptico maligno, una enfermedad potencialmente mortal. [203] Se requiere extrema precaución en el uso de medicamentos antipsicóticos en personas con DCL debido a su sensibilidad a estos agentes. [74] Los fármacos antipsicóticos se utilizan para tratar la demencia sólo si las terapias no farmacológicas no han funcionado y las acciones de la persona son una amenaza para sí misma o para los demás. [204] [205] [206] [207] Los cambios de comportamiento agresivos a veces son el resultado de otros problemas solucionables, que podrían hacer innecesario el tratamiento con antipsicóticos. [204] Debido a que las personas con demencia pueden ser agresivas, resistentes a su tratamiento y, por lo demás, disruptivas, a veces los fármacos antipsicóticos se consideran una terapia de respuesta. [204] Estos medicamentos tienen efectos adversos riesgosos, incluido el aumento de las posibilidades de que la persona sufra un derrame cerebral y muera. [204] Dados estos eventos adversos y los pequeños beneficios, se evitan los antipsicóticos siempre que sea posible. [183] Generalmente, suspender los antipsicóticos en personas con demencia no causa problemas, incluso en aquellos que los han estado tomando durante mucho tiempo. [208]
Los bloqueadores del receptor de N-metil-D-aspartato (NMDA), como la memantina, pueden ser beneficiosos, pero la evidencia es menos concluyente que para los AChEI. [195] Debido a sus diferentes mecanismos de acción, la memantina y los inhibidores de la acetilcolinesterasa se pueden usar en combinación, aunque el beneficio es leve. [209] [210]
Un extracto de Ginkgo biloba conocido como EGb 761 se ha utilizado ampliamente para tratar la demencia leve a moderada y otros trastornos neuropsiquiátricos. [211] Su uso está aprobado en toda Europa. [212] Las pautas de la Federación Mundial de Psiquiatría Biológica enumeran EGb 761 con el mismo peso de evidencia (nivel B) otorgado a los inhibidores de la acetilcolinesterasa y la memantina. EGb 761 es el único que mostró una mejoría de los síntomas tanto en la EA como en la demencia vascular. Se considera que EGb 761 puede desempeñar un papel importante, ya sea por sí solo o como complemento, especialmente cuando otras terapias resultan ineficaces. [211] Se considera que EGb 761 es neuroprotector; es un eliminador de radicales libres, mejora la función mitocondrial y modula los niveles de serotonina y dopamina. Muchos estudios sobre su uso en la demencia leve a moderada han demostrado que mejora significativamente la función cognitiva, las actividades de la vida diaria, los síntomas neuropsiquiátricos y la calidad de vida. [211] [213] Sin embargo, no se ha demostrado que su uso prevenga la progresión de la demencia. [211]
Si bien la depresión se asocia frecuentemente con la demencia, el uso de antidepresivos como los inhibidores selectivos de la recaptación de serotonina (ISRS) no parece afectar los resultados. [214] [215] Sin embargo, se ha demostrado que los ISRS sertralina y citalopram reducen los síntomas de agitación, en comparación con el placebo. [216]
No hay evidencia sólida que indique que el folato o la vitamina B 12 mejoren los resultados en personas con problemas cognitivos. [217] Las estatinas no tienen ningún beneficio en la demencia. [218] Es posible que sea necesario administrar de manera diferente los medicamentos para otras afecciones de salud en el caso de una persona que tiene un diagnóstico de demencia. No está claro si los medicamentos para la presión arterial y la demencia están relacionados. Las personas pueden experimentar un aumento de eventos relacionados con las enfermedades cardiovasculares si se retiran estos medicamentos. [219]
Los criterios de la Herramienta de idoneidad de los medicamentos para condiciones de salud comórbidas en demencia (MATCH-D) pueden ayudar a identificar formas en que un diagnóstico de demencia cambia la gestión de medicamentos para otras afecciones de salud. [220] Estos criterios se desarrollaron porque las personas con demencia viven con un promedio de otras cinco enfermedades crónicas, que a menudo se controlan con medicamentos. La revisión sistemática que informó los criterios se publicó posteriormente en 2018 y se actualizó en 2022. [221]
Más del 40% de las personas con demencia reportan problemas para dormir. Los enfoques para tratar estos problemas del sueño incluyen medicamentos y enfoques no farmacológicos. [222] El uso de medicamentos para aliviar los trastornos del sueño que las personas con demencia a menudo experimentan no ha sido bien investigado, ni siquiera para los medicamentos que se recetan comúnmente. [223] En 2012, la Sociedad Estadounidense de Geriatría recomendó que las benzodiazepinas como el diazepam y los hipnóticos no benzodiazepínicos se eviten en personas con demencia debido a los riesgos de mayor deterioro cognitivo y caídas. [224] También se sabe que las benzodiazepinas promueven el delirio . [225] Además, poca evidencia respalda la eficacia de las benzodiazepinas en esta población. [223] [226] No hay evidencia clara que demuestre que la melatonina o el ramelteón mejoren el sueño de las personas con demencia debido a la enfermedad de Alzheimer, [223] pero se usa para tratar el trastorno de conducta del sueño REM en la demencia con cuerpos de Lewy. [75] La evidencia limitada sugiere que una dosis baja de trazodona puede mejorar el sueño; sin embargo, se necesita más investigación. [223]
Se han sugerido enfoques no farmacológicos para tratar los problemas del sueño en personas con demencia; sin embargo, no hay evidencia sólida ni conclusiones firmes sobre la efectividad de los diferentes tipos de intervenciones, especialmente para quienes viven en un entorno institucionalizado, como un hogar de ancianos. o residencia de cuidados a largo plazo. [222]
A medida que las personas envejecen, experimentan más problemas de salud, y la mayoría de los problemas de salud asociados con el envejecimiento conllevan una carga sustancial de dolor; por lo tanto, entre el 25% y el 50% de los adultos mayores experimentan dolor persistente. Las personas mayores con demencia experimentan la misma prevalencia de afecciones que probablemente causen dolor que las personas mayores sin demencia. [227] El dolor a menudo se pasa por alto en los adultos mayores y, cuando se realizan pruebas de detección, a menudo se evalúa mal, especialmente entre aquellos con demencia, ya que se vuelven incapaces de informar a otros sobre su dolor. [227] [228] Más allá de la cuestión de la atención humana, el dolor no aliviado tiene implicaciones funcionales. El dolor persistente puede provocar disminución de la deambulación, estado de ánimo deprimido, alteraciones del sueño, alteración del apetito y exacerbación del deterioro cognitivo [228] y la interferencia relacionada con el dolor con la actividad es un factor que contribuye a las caídas en los ancianos. [227] [229]
Aunque el dolor persistente en personas con demencia es difícil de comunicar, diagnosticar y tratar, no abordar el dolor persistente tiene profundas implicaciones funcionales, psicosociales y de calidad de vida para esta población vulnerable. Los profesionales de la salud a menudo carecen de las habilidades y del tiempo necesarios para reconocer, evaluar con precisión y monitorear adecuadamente el dolor en personas con demencia. [227] [230] Los familiares y amigos pueden hacer una contribución valiosa al cuidado de una persona con demencia al aprender a reconocer y evaluar su dolor. Se encuentran disponibles recursos educativos y herramientas de evaluación observacional. [227] [231] [232]
Las personas con demencia pueden tener dificultades para comer. Siempre que esté disponible como opción, la respuesta recomendada a los problemas alimentarios es que un cuidador les ayude . [204] Una opción secundaria para las personas que no pueden tragar eficazmente es considerar la colocación de una sonda de alimentación por gastrostomía como una forma de proporcionar nutrición. Sin embargo, para brindar comodidad y mantener el estado funcional y al mismo tiempo reducir el riesgo de neumonía por aspiración y muerte, la asistencia con alimentación oral es al menos tan buena como la alimentación por sonda. [204] [233] La alimentación por sonda se asocia con agitación, mayor uso de restricciones físicas y químicas y empeoramiento de las úlceras por presión . La alimentación por sonda puede causar sobrecarga de líquidos, diarrea, dolor abdominal, complicaciones locales, menor interacción humana y puede aumentar el riesgo de aspiración. [234] [235]
No se han demostrado beneficios en personas con demencia avanzada. [236] Los riesgos de utilizar la alimentación por sonda incluyen agitación, rechazo por parte de la persona (sacar la sonda o inmovilización física o química de otro modo para evitar que lo haga) o desarrollar úlceras por presión. [204] El procedimiento está directamente relacionado con una tasa de mortalidad del 1% [237] con una tasa de complicaciones mayores del 3%. [238] El porcentaje de personas al final de la vida con demencia que utilizan sondas de alimentación en los EE. UU. ha disminuido del 12 % en 2000 al 6 % en 2014. [239] [240]
No se conocen bien los efectos inmediatos y a largo plazo de modificar la densidad de los líquidos para tratar las dificultades para tragar en personas con demencia. [241] Si bien los líquidos espesantes pueden tener un efecto positivo inmediato en la deglución y mejorar la ingesta oral, también se debe considerar el impacto a largo plazo en la salud de la persona con demencia. [241]
Los programas de ejercicio pueden mejorar la capacidad de las personas con demencia para realizar las actividades diarias, pero aún no está claro cuál es el mejor tipo de ejercicio. [242] Hacer más ejercicio puede retardar el desarrollo de problemas cognitivos como la demencia, lo que demuestra que reduce el riesgo de enfermedad de Alzheimer en aproximadamente un 50%. Se recomienda un ejercicio de equilibrio de fuerza, para ayudar a los músculos a bombear sangre al cerebro, y ejercicios de equilibrio para las personas de edad avanzada. Una cantidad sugerida de aproximadamente 2+1 ⁄ 2 horas por semana puede reducir los riesgos de deterioro cognitivo, así como otros riesgos para la salud, como las caídas. [243]
Falta evidencia de alta calidad para determinar si la tecnología de asistencia ayuda eficazmente a las personas con demencia a controlar los problemas de memoria. [244] Algunas de las cosas específicas que se utilizan hoy en día y que ayudan con la demencia son: relojes, ayudas de comunicación, aparatos eléctricos que monitorean el uso, dispositivos de localización/rastreo GPS, robots de atención domiciliaria, cámaras en el hogar y administración de medicamentos, son solo para nombrar unos pocos. [245] La tecnología tiene el potencial de ser una intervención valiosa para aliviar la soledad y promover las conexiones sociales, respaldada por la evidencia disponible. [246]
La evidencia de los valores terapéuticos de la aromaterapia y los masajes no está clara. [247] [248] No está claro si los cannabinoides son dañinos o efectivos para las personas con demencia. [249]
Dada la naturaleza progresiva y terminal de la demencia, los cuidados paliativos pueden ser útiles para los pacientes y sus cuidadores al ayudar a las personas con el trastorno y a sus cuidadores a comprender qué esperar, afrontar la pérdida de capacidades físicas y mentales, apoyar los deseos y objetivos de la persona, incluido el sustituto. toma de decisiones y discutir deseos a favor o en contra de la RCP y el soporte vital . [250] [251] Debido a que la disminución puede ser rápida y debido a que la mayoría de las personas prefieren permitir que la persona con demencia tome sus propias decisiones, se recomienda la participación en cuidados paliativos antes de las últimas etapas de la demencia. [252] [253] Se requieren más investigaciones para determinar las intervenciones de cuidados paliativos adecuadas y qué tan bien ayudan a las personas con demencia avanzada. [166]
La atención centrada en la persona ayuda a mantener la dignidad de las personas con demencia. [254]
Las intervenciones realizadas de forma remota que incluyen apoyo, capacitación e información pueden reducir la carga del cuidador informal y mejorar sus síntomas depresivos. [255] No hay evidencia cierta de que mejoren la calidad de vida relacionada con la salud. [255]
En varias localidades de Japón, la vigilancia digital puede estar disponible para los familiares, si un paciente con demencia es propenso a deambular y desaparecer. [256]
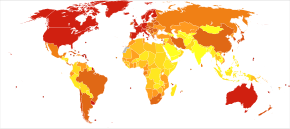

El número de casos de demencia en todo el mundo en 2021 se estimó en 55 millones, con cerca de 10 millones de casos nuevos cada año. [2] Para 2050, se estima que el número de personas que vivirán con demencia superará los 150 millones en todo el mundo. [257] Alrededor del 7% de las personas mayores de 65 años padecen demencia, con tasas ligeramente más altas (hasta el 10% de las personas mayores de 65 años) en lugares con una esperanza de vida relativamente alta. [258] Se estima que el 58% de las personas con demencia viven en países de ingresos bajos y medios. [259] [260] La prevalencia de la demencia difiere en diferentes regiones del mundo, oscilando entre el 4,7% en Europa Central y el 8,7% en el Norte de África/Oriente Medio; se estima que la prevalencia en otras regiones oscila entre el 5,6 y el 7,6%. [259] Se estima que el número de personas que viven con demencia se duplica cada 20 años. En 2016, la demencia provocó alrededor de 2,4 millones de muertes, [9] frente a 0,8 millones en 1990. [261] Los factores de riesgo genéticos y ambientales de los trastornos de demencia varían según el origen étnico. [262] [263] Por ejemplo, la enfermedad de Alzheimer entre sujetos hispanos/latinos y afroamericanos presenta menores riesgos asociados con cambios genéticos en el gen de la apolipoproteína E que los sujetos blancos no hispanos. [264]
La incidencia anual de diagnóstico de demencia es de casi 10 millones en todo el mundo. [166] Casi la mitad de los nuevos casos de demencia ocurren en Asia, seguida de Europa (25%), América (18%) y África (8%). La incidencia de demencia aumenta exponencialmente con la edad, duplicándose cada 6,3 años de edad. [259] La demencia afecta al 5% de la población mayor de 65 años y al 20-40% de los mayores de 85 años. [265] Las tasas son ligeramente más altas en mujeres que en hombres de 65 años o más. [265] La trayectoria de la enfermedad es variada y el tiempo medio desde el diagnóstico hasta la muerte depende en gran medida de la edad en el momento del diagnóstico, desde 6,7 años para las personas diagnosticadas entre 60 y 69 años a 1,9 años para las personas diagnosticadas a los 90 años o más. [166]
La demencia afecta no sólo a las personas con demencia, sino también a sus cuidadores y a la sociedad en general. Entre las personas de 60 años o más, la demencia ocupa el noveno lugar entre las enfermedades más graves según las estimaciones de la Carga Mundial de Enfermedades (GBD, por sus siglas en inglés) de 2010. Los costos globales de la demencia ascendieron a alrededor de 818 mil millones de dólares en 2015, un aumento del 35,4 % con respecto a los 604 mil millones de dólares en 2010. [259]
Alrededor del 3% de las personas entre 65 y 74 años tienen demencia, el 19% entre 75 y 84 años y casi la mitad de las mayores de 85 años. A medida que más personas viven más, la demencia se vuelve más común. [266] Sin embargo, para las personas de una edad específica, puede ser cada vez menos frecuente en el mundo desarrollado, debido a una disminución de los factores de riesgo modificables posible gracias a mayores recursos financieros y educativos. Es una de las causas más comunes de discapacidad entre las personas mayores, pero puede desarrollarse antes de los 65 años, cuando se conoce como demencia de aparición temprana o demencia presenil. [267] [268] Menos del 1% de las personas con Alzheimer tienen mutaciones genéticas que provocan un desarrollo mucho más temprano de la enfermedad, alrededor de los 45 años, lo que se conoce como enfermedad de Alzheimer de aparición temprana . [269] Más del 95% de las personas con enfermedad de Alzheimer tienen la forma esporádica (aparición tardía, entre los 80 y los 90 años de edad). [269] En todo el mundo, el costo de la demencia en 2015 se estimó en 818 mil millones de dólares. Las personas con demencia suelen ser restringidas física o químicamente en mayor medida de lo necesario, lo que plantea cuestiones de derechos humanos. [2] [270] El estigma social es comúnmente percibido por quienes padecen la afección y también por sus cuidadores. [95]
Hasta finales del siglo XIX, la demencia era un concepto clínico mucho más amplio. Incluye enfermedades mentales y cualquier tipo de incapacidad psicosocial, incluidas las condiciones reversibles. [271] La demencia en esta época simplemente se refería a cualquier persona que había perdido la capacidad de razonar, y se aplicaba igualmente a las psicosis, enfermedades "orgánicas" como la sífilis que destruyen el cerebro, y a la demencia asociada con la vejez, que se atribuía a " endurecimiento de las arterias ".

La demencia ha sido mencionada en los textos médicos desde la antigüedad . Una de las primeras alusiones conocidas a la demencia se atribuye al filósofo griego Pitágoras del siglo VII a.C. , quien dividió la vida humana en seis fases distintas: 0–6 (infancia), 7–21 (adolescencia), 22–49 (edad adulta temprana). ), 50-62 (mediana edad), 63-79 (vejez) y 80-muerte (edad avanzada). Los dos últimos los calificó como el "senium", un período de decadencia mental y física, y que la fase final fue cuando "el escenario de la existencia mortal se cierra después de un gran lapso de tiempo que, muy afortunadamente, pocos de la especie humana llegan a él". , donde la mente queda reducida a la imbecilidad de la primera época de la infancia". [272] En 550 a. C., el estadista y poeta ateniense Solón argumentó que los términos del testamento de un hombre podrían quedar invalidados si presentaba pérdida de juicio debido a su avanzada edad. Los textos médicos chinos también hacen alusiones a esta enfermedad, y los caracteres de "demencia" se traducen literalmente como "anciano tonto". [273]
Los filósofos atenienses Aristóteles y Platón discutieron el deterioro mental que puede ocurrir con la vejez y predijeron que esto afecta a todos los que envejecen y que no se puede hacer nada para detener este deterioro. Platón habló específicamente de cómo los ancianos no deberían ocupar puestos que requieran responsabilidad porque: "No hay mucha perspicacia mental que alguna vez los tuvo en su juventud, esas características que uno llamaría juicio, imaginación, poder de razonamiento y memoria. Los ven poco a poco embotados por el deterioro y apenas pueden cumplir su función." [274]
A modo de comparación, el estadista romano Cicerón sostenía una opinión mucho más acorde con la sabiduría médica moderna de que la pérdida de la función mental no era inevitable en los ancianos y "afectaba sólo a los ancianos que tenían una voluntad débil". Habló de cómo aquellos que permanecían mentalmente activos y deseosos de aprender cosas nuevas podían evitar la demencia. Sin embargo, las opiniones de Cicerón sobre el envejecimiento, aunque progresistas, fueron en gran medida ignoradas en un mundo que estaría dominado durante siglos por los escritos médicos de Aristóteles. Los médicos durante el Imperio Romano, como Galeno y Celso , simplemente repitieron las creencias de Aristóteles, añadiendo pocas contribuciones nuevas al conocimiento médico.
Los médicos bizantinos a veces escribían sobre la demencia. Está registrado que al menos siete emperadores cuya esperanza de vida superó los 70 años mostraron signos de deterioro cognitivo. En Constantinopla , los hospitales especiales albergaban a aquellos diagnosticados con demencia o locura, pero esto no se aplicaba a los emperadores, que estaban por encima de la ley y cuyas condiciones de salud no podían ser reconocidas públicamente.
Por lo demás, hay poco registro sobre la demencia en los textos médicos occidentales durante casi 1700 años. Una de las pocas referencias fue el fraile Roger Bacon , del siglo XIII , que veía la vejez como un castigo divino por el pecado original . Aunque repitió las creencias aristotélicas existentes de que la demencia era inevitable, hizo la afirmación progresiva de que el cerebro era el centro de la memoria y el pensamiento, más que el corazón.
Poetas, dramaturgos y otros escritores hicieron frecuentes alusiones a la pérdida de la función mental en la vejez. William Shakespeare lo menciona notablemente en obras como Hamlet y El rey Lear .
Durante el siglo XIX, los médicos generalmente llegaron a creer que la demencia en los ancianos era el resultado de la aterosclerosis cerebral , aunque las opiniones fluctuaban entre la idea de que se debía a la obstrucción de las arterias principales que irrigan el cerebro o a pequeños accidentes cerebrovasculares dentro de los vasos de la corteza cerebral .
En 1907, el psiquiatra bávaro Alois Alzheimer fue el primero en identificar y describir las características de la demencia progresiva en el cerebro de Auguste Deter, de 51 años . [275] Deter había comenzado a comportarse de manera inusual, incluso acusando a su esposo de adulterio, descuidando las tareas domésticas, exhibiendo dificultades para escribir y entablar conversaciones, aumento del insomnio y pérdida del sentido de dirección. [276] En un momento, se informó que Deter "arrastró una sábana afuera, deambuló salvajemente y lloró durante horas a medianoche". [276] Alzheimer comenzó a tratar a Deter cuando ingresó en un hospital psiquiátrico de Frankfurt el 25 de noviembre de 1901. [276] Durante su tratamiento en curso, Deter y su esposo lucharon para pagar el costo de la atención médica, y Alzheimer acordó continuar su tratamiento en intercambio por los registros médicos de Deter y donación de su cerebro al morir. [276] Deter murió el 8 de abril de 1906, después de sucumbir a sepsis y neumonía . [276] Alzheimer realizó la biopsia cerebral utilizando el método de tinción de Bielschowsky , que era un nuevo desarrollo en ese momento, y observó placas seniles , ovillos neurofibrilares y alteraciones ateroscleróticas. [275] En ese momento, el consenso entre los médicos había sido que las placas seniles generalmente se encontraban en pacientes mayores, y la aparición de ovillos neurofibrilares era una observación completamente nueva en ese momento. [276] Alzheimer presentó sus hallazgos en la 37ª conferencia de psiquiatría del suroeste de Alemania en Tubinga el 11 de abril de 1906; sin embargo, la información fue mal recibida por sus compañeros. [276] En 1910, el maestro de Alois Alzheimer, Emil Kraepelin , publicó un libro en el que acuñó el término "enfermedad de Alzheimer" en un intento de reconocer la importancia del descubrimiento de la enfermedad. [275] [276]
En la década de 1960, el vínculo entre las enfermedades neurodegenerativas y el deterioro cognitivo relacionado con la edad se había vuelto más establecido. En la década de 1970, la comunidad médica sostenía que la demencia vascular era más rara de lo que se pensaba anteriormente y que la enfermedad de Alzheimer causaba la gran mayoría de los trastornos mentales en la vejez. Sin embargo, más recientemente se cree que la demencia es a menudo una combinación de enfermedades.
En 1976, el neurólogo Robert Katzmann sugirió un vínculo entre la demencia senil y la enfermedad de Alzheimer. [277] Katzmann sugirió que gran parte de la demencia senil que ocurre (por definición) después de los 65 años era patológicamente idéntica a la enfermedad de Alzheimer que ocurre en personas menores de 65 años y, por lo tanto, no debería tratarse de manera diferente. [278] Katzmann sugirió así que la enfermedad de Alzheimer, si se considera que ocurre después de los 65 años, es en realidad común, no rara, y fue la cuarta o quinta causa de muerte, aunque rara vez se informó en los certificados de defunción en 1976.
Un hallazgo útil fue que, si bien la incidencia de la enfermedad de Alzheimer aumentaba con la edad (del 5 al 10% de las personas de 75 años hasta el 40-50% de las personas de 90 años), no se encontró ningún umbral por el cual todas las personas de edad personas lo desarrollaron. Esto lo demuestran los supercentenarios documentados (personas que viven hasta los 110 años o más) que no experimentaron ningún deterioro cognitivo sustancial. Alguna evidencia sugiere que es más probable que se desarrolle demencia entre los 80 y 84 años y que las personas que pasan ese punto sin verse afectados tienen menos posibilidades de desarrollarla. Las mujeres representan un porcentaje mayor de casos de demencia que los hombres, aunque esto puede atribuirse a su esperanza de vida general más larga y a mayores probabilidades de alcanzar una edad en la que es probable que ocurra la afección. [279]
Al igual que otras enfermedades asociadas con el envejecimiento, la demencia era comparativamente rara antes del siglo XX, porque pocas personas vivían más de 80 años. Por el contrario, la demencia sifilítica estaba muy extendida en el mundo desarrollado hasta que fue erradicada en gran medida mediante el uso de penicilina después de la Segunda Guerra Mundial . A partir de entonces, con aumentos significativos en la esperanza de vida, el número de personas mayores de 65 años comenzó a aumentar rápidamente. Si bien antes de 1945 las personas de edad avanzada constituían un promedio de entre el 3% y el 5% de la población, en 2010 muchos países alcanzaron entre el 10% y el 14% y en Alemania y Japón, esta cifra superó el 20%. La conciencia pública sobre la enfermedad de Alzheimer aumentó considerablemente en 1994 cuando el ex presidente estadounidense Ronald Reagan anunció que le habían diagnosticado esta enfermedad.
En el siglo XXI se diferenciaron otros tipos de demencia de la enfermedad de Alzheimer y las demencias vasculares (los tipos más comunes). Esta diferenciación se basa en el examen patológico de los tejidos cerebrales, en la sintomatología y en los diferentes patrones de actividad metabólica del cerebro en pruebas de imágenes de medicina nuclear, como las exploraciones SPECT y PET del cerebro. Las diversas formas tienen diferentes pronósticos y diferentes factores de riesgo epidemiológicos. La causa principal de muchas enfermedades, incluida la enfermedad de Alzheimer, aún no está clara. [280]
La demencia en los ancianos alguna vez se llamó demencia senil o senilidad , y se consideraba un aspecto normal y en cierto modo inevitable del envejecimiento . [281] [282]
Entre 1913 y 1920 se introdujo el término dementia praecox para sugerir el desarrollo de demencia de tipo senil a una edad más temprana. Finalmente, los dos términos se fusionaron, de modo que hasta 1952 los médicos usaban los términos dementia praecox (demencia precoz) y esquizofrenia indistintamente. Desde entonces, la ciencia ha determinado que la demencia y la esquizofrenia son dos trastornos diferentes, aunque comparten algunas similitudes. [283] El término demencia precoz para una enfermedad mental sugirió que se podría esperar que un tipo de enfermedad mental como la esquizofrenia (incluida la paranoia y la disminución de la capacidad cognitiva) llegara normalmente a todas las personas de mayor edad (ver parafrenia ). Aproximadamente después de 1920, el uso inicial de demencia para lo que ahora se entiende como esquizofrenia y demencia senil ayudó a limitar el significado de la palabra a "deterioro mental permanente e irreversible". Esto inició el cambio hacia el uso posterior del término. En estudios recientes, los investigadores han visto una conexión entre los diagnosticados con esquizofrenia y los pacientes a los que se les diagnostica demencia, encontrando una correlación positiva entre las dos enfermedades. [284]
La opinión de que la demencia siempre debe ser el resultado de un proceso patológico particular llevó durante un tiempo a proponer el diagnóstico de "demencia senil tipo Alzheimer" (SDAT) en personas mayores de 65 años, y de "enfermedad de Alzheimer" diagnosticada en personas menores de 65 años que tuvieran la misma patología. Sin embargo, finalmente se acordó que el límite de edad era artificial y que la enfermedad de Alzheimer era el término apropiado para las personas con esa patología cerebral particular, independientemente de su edad.
Después de 1952, las enfermedades mentales, incluida la esquizofrenia, fueron eliminadas de la categoría de síndromes cerebrales orgánicos y, por tanto, (por definición) de las posibles causas de "enfermedades demenciales" (demencias). Al mismo tiempo, sin embargo, la causa tradicional de la demencia senil – el “endurecimiento de las arterias” – ahora regresó como un conjunto de demencias de causa vascular (pequeños accidentes cerebrovasculares). Éstas ahora se denominaron demencias por infartos múltiples o demencias vasculares .
.jpg/440px-Care_at_Home_with_Dementia,_Tigray_(8015180561).jpg)
El costo social de la demencia es alto, especialmente para los cuidadores. [285] Según un estudio realizado en el Reino Unido, casi dos de cada tres cuidadores de personas con demencia se sienten solos. La mayoría de los cuidadores en el estudio eran familiares o amigos. [286] [287]
En 2015 [actualizar], el coste anual por paciente de Alzheimer en los Estados Unidos era de alrededor de 19.144,36 dólares. Los costos totales para la nación se estiman en unos 167.740 millones de dólares. Para 2030, se prevé que el costo socioeconómico anual ascenderá a unos 507 mil millones de dólares, y para 2050 se espera que esa cifra alcance los 1,89 billones de dólares. Este aumento constante se verá no sólo dentro de Estados Unidos sino a nivel mundial. Las estimaciones globales de los costos de la demencia fueron de 957.56 mil millones de dólares en 2015, pero para 2050 el costo global estimado será de 9,12 billones de dólares. [288]
Muchos países consideran la atención de las personas que viven con demencia una prioridad nacional e invierten en recursos y educación para informar mejor a los trabajadores de servicios sociales y de salud, a los cuidadores no remunerados, a los familiares y a los miembros de la comunidad en general. Varios países han elaborado planes o estrategias nacionales. [289] [290] Estos planes reconocen que las personas pueden vivir razonablemente con demencia durante años, siempre que estén disponibles el apoyo adecuado y el acceso oportuno a un diagnóstico. El ex primer ministro británico David Cameron describió la demencia como una "crisis nacional" que afecta a 800.000 personas en el Reino Unido. [291] De hecho, la demencia se ha convertido en la principal causa de muerte entre las mujeres en Inglaterra. [292]
Allí, como ocurre con todos los trastornos mentales, las personas con demencia podrían representar un peligro para sí mismas o para los demás; pueden ser detenidas en virtud de la Ley de salud mental de 1983 para evaluación, atención y tratamiento. Este es un último recurso y generalmente lo evitan las personas con familiares o amigos que pueden garantizar la atención.
Algunos hospitales de Gran Bretaña trabajan para brindar una atención enriquecida y más amigable. Para que las salas del hospital fueran más tranquilas y menos abrumadoras para los residentes, el personal reemplazó la habitual estación de enfermeras con una colección de escritorios más pequeños, similares a un área de recepción. La incorporación de iluminación brillante ayuda a aumentar el estado de ánimo positivo y permite a los residentes ver más fácilmente. [293]
Conducir con demencia puede provocar lesiones o la muerte. Los médicos deben recomendar pruebas adecuadas sobre cuándo dejar de conducir. [294] La DVLA (Agencia de Licencias para Conductores y Vehículos) del Reino Unido establece que las personas con demencia que específicamente tienen mala memoria a corto plazo, desorientación o falta de percepción o juicio no pueden conducir, y en estos casos la DVLA debe ser informado para que se pueda revocar el permiso de conducir. Reconocen que en casos de baja gravedad y en aquellos con un diagnóstico temprano, a los conductores se les puede permitir continuar conduciendo.
Hay muchas redes de apoyo disponibles para personas con demencia y sus familias y cuidadores. Las organizaciones benéficas tienen como objetivo crear conciencia y hacer campaña por los derechos de las personas que viven con demencia. Hay apoyo y orientación disponibles para evaluar la capacidad testamentaria en personas con demencia. [295]
En 2015, Atlantic Philanthropies anunció una donación de 177 millones de dólares destinada a comprender y reducir la demencia. El destinatario fue el Global Brain Health Institute, un programa codirigido por la Universidad de California, San Francisco y el Trinity College de Dublín . Esta donación es la mayor donación sin capital que Atlantic haya realizado jamás y la mayor donación filantrópica en la historia de Irlanda. [296]
En octubre de 2020, los usuarios de TikTok popularizaron el último lanzamiento musical de Caretaker , Everywhere at the End of Time , por su descripción de las etapas de la demencia. [297] Los cuidadores estaban a favor de este fenómeno; Leyland Kirby, el creador del disco, se hizo eco de este sentimiento y explicó que podría generar empatía entre un público más joven. [298]
El 2 de noviembre de 2020, el multimillonario escocés Sir Tom Hunter donó £1 millón a organizaciones benéficas contra la demencia, después de ver a un exprofesor de música con demencia, Paul Harvey, tocar una de sus propias composiciones en el piano en un vídeo viral. Se anunció que la donación se dividiría entre la Sociedad de Alzheimer y Música para la Demencia. [299]
Conciencia
Las celebridades han utilizado sus plataformas para crear conciencia sobre las diferentes formas de demencia y la necesidad de mayor apoyo, incluida la ex Primera Dama de California Maria Shriver , Maria Shriver | Mi cerebro™ | El actor ganador del Premio de la Academia de la Asociación de Alzheimer Samuel L. Jackson , la editora en jefe de la revista ELLE Nina García , el patinador profesional Tony Hawk y otros. [300]
Se ha creado más conciencia sobre el Alzheimer a través de los diagnósticos de las propias personas de alto perfil, incluyendo
Los puntajes crediticios de las personas que luego desarrollan demencia comienzan a caer drásticamente mucho antes de que se identifique formalmente su enfermedad. Un año antes del diagnóstico, estas personas tenían un 17,2 por ciento más de probabilidades de estar en mora en los pagos de su hipoteca que antes del inicio de la enfermedad, y un 34,3 por ciento más de probabilidades de estar en mora en sus facturas de tarjetas de crédito.
A menudo se hace referencia incorrectamente a la demencia como "senilidad" o "demencia senil", lo que refleja la creencia anteriormente extendida pero incorrecta de que el deterioro mental grave es una parte normal del envejecimiento.
La demencia senil ("senilidad") es un término que alguna vez se usó para describir todas las demencias; este término ya no se utiliza como diagnóstico.
{{cite web}}: Mantenimiento CS1: estado de la URL ( enlace )