El cáncer de páncreas surge cuando las células del páncreas , un órgano glandular detrás del estómago , comienzan a multiplicarse sin control y formar una masa . Estas células cancerosas tienen la capacidad de invadir otras partes del cuerpo. [9] Se conocen varios tipos de cáncer de páncreas. [10]
El más común, el adenocarcinoma de páncreas , representa aproximadamente el 90% de los casos, [11] y el término "cáncer de páncreas" a veces se utiliza para referirse únicamente a ese tipo. [10] Estos adenocarcinomas comienzan dentro de la parte del páncreas que produce enzimas digestivas . [10] Varios otros tipos de cáncer, que en conjunto representan la mayoría de los no adenocarcinomas, también pueden surgir de estas células. [10]
Alrededor del 1 al 2 % de los casos de cáncer de páncreas son tumores neuroendocrinos , que surgen de las células productoras de hormonas del páncreas. [10] Por lo general, son menos agresivos que el adenocarcinoma de páncreas. [10]
Los signos y síntomas de la forma más común de cáncer de páncreas pueden incluir piel amarilla , dolor abdominal o de espalda , pérdida de peso inexplicable , heces de color claro , orina oscura y pérdida de apetito . [1] Por lo general, no se observan síntomas en las primeras etapas de la enfermedad, y los síntomas que son lo suficientemente específicos como para sugerir cáncer de páncreas generalmente no se desarrollan hasta que la enfermedad ha alcanzado una etapa avanzada. [1] [2] En el momento del diagnóstico, el cáncer de páncreas a menudo se ha diseminado a otras partes del cuerpo. [10] [12]
El cáncer de páncreas rara vez ocurre antes de los 40 años, y más de la mitad de los casos de adenocarcinoma de páncreas ocurren en personas mayores de 70 años. [2] Los factores de riesgo del cáncer de páncreas incluyen el tabaquismo , la obesidad , la diabetes y ciertas afecciones genéticas raras. [2] Aproximadamente el 25% de los casos están relacionados con el tabaquismo, [3] y entre el 5% y el 10% están relacionados con genes hereditarios . [2]
El cáncer de páncreas generalmente se diagnostica mediante una combinación de técnicas de imágenes médicas como ultrasonido o tomografía computarizada , análisis de sangre y examen de muestras de tejido ( biopsia ). [3] [4] La enfermedad se divide en etapas , desde temprana (etapa I) hasta tardía (etapa IV). [12] No se ha encontrado que la detección en la población general sea efectiva. [13]
El riesgo de desarrollar cáncer de páncreas es menor entre los no fumadores y las personas que mantienen un peso saludable y limitan el consumo de carnes rojas o procesadas ; [5] el riesgo es mayor para los hombres, los fumadores y las personas con diabetes. [14] Existe cierta evidencia que vincula los altos niveles de consumo de carne roja con un mayor riesgo de cáncer de páncreas. [15] [16] [17] El riesgo de los fumadores de desarrollar la enfermedad disminuye inmediatamente después de dejar de fumar y casi vuelve al del resto de la población después de 20 años. [10] El cáncer de páncreas se puede tratar con cirugía, radioterapia , quimioterapia , cuidados paliativos o una combinación de estos. [1] Las opciones de tratamiento se basan en parte en el estadio del cáncer. [1] La cirugía es el único tratamiento que puede curar el adenocarcinoma de páncreas, [12] y también se puede realizar para mejorar la calidad de vida sin posibilidad de curación. [1] [12] A veces se necesita tratamiento del dolor y medicamentos para mejorar la digestión. [12] Se recomiendan cuidados paliativos tempranos incluso para quienes reciben un tratamiento que tiene como objetivo una cura. [18]
El cáncer de páncreas se encuentra entre las formas de cáncer más mortales a nivel mundial, con una de las tasas de supervivencia más bajas. En 2015, los cánceres de páncreas de todo tipo provocaron 411.600 muertes en todo el mundo. [8] El cáncer de páncreas es la quinta causa más común de muerte por cáncer en el Reino Unido, [19] y la tercera más común en los Estados Unidos. [20] La enfermedad ocurre con mayor frecuencia en el mundo desarrollado, donde se originó alrededor del 70% de los nuevos casos en 2012. [10] El adenocarcinoma de páncreas generalmente tiene un pronóstico muy precario; Después del diagnóstico, el 25% de las personas sobrevive un año y el 12% vive cinco años. [6] [10] Para los cánceres diagnosticados tempranamente, la tasa de supervivencia a cinco años aumenta a aproximadamente el 20%. [21] Los cánceres neuroendocrinos tienen mejores resultados; A los cinco años del diagnóstico, el 65% de los diagnosticados están vivos, aunque la supervivencia varía considerablemente según el tipo de tumor. [10]


Los numerosos tipos de cáncer de páncreas se pueden dividir en dos grupos generales. La gran mayoría de los casos (alrededor del 95%) ocurren en la parte del páncreas que produce las enzimas digestivas , conocida como componente exocrino . Se describen varios subtipos de cánceres de páncreas exocrinos, pero su diagnóstico y tratamiento tienen mucho en común.
La pequeña minoría de cánceres que surgen en el tejido productor de hormonas ( endocrino ) del páncreas tienen características clínicas diferentes y se denominan tumores neuroendocrinos pancreáticos , a veces abreviados como "PanNET". Ambos grupos ocurren principalmente (pero no exclusivamente) en personas mayores de 40 años y son ligeramente más comunes en hombres, pero algunos subtipos raros ocurren principalmente en mujeres o niños. [23] [24]
El grupo exocrino está dominado por el adenocarcinoma de páncreas (las variaciones de este nombre pueden agregar "invasivo" y "ductal"), que es, con diferencia, el tipo más común y representa aproximadamente el 85 % de todos los cánceres de páncreas. [2] Casi todos estos comienzan en los conductos del páncreas, como adenocarcinoma ductal pancreático (PDAC). [25] Esto a pesar de que el tejido del que surge, el epitelio ductal pancreático , representa menos del 10% del páncreas en volumen celular, porque constituye sólo los conductos (un sistema de conductos extenso, pero similar a un capilar, que ventila afuera) dentro del páncreas. [26] Este cáncer se origina en los conductos que transportan secreciones (como enzimas y bicarbonato ) fuera del páncreas. Alrededor del 60 al 70 % de los adenocarcinomas se producen en la cabeza del páncreas . [2]
El siguiente tipo más común, el carcinoma de células acinares de páncreas , surge en los grupos de células que producen estas enzimas y representa el 5% de los cánceres de páncreas exocrinos. [27] Al igual que los cánceres endocrinos "funcionales" que se describen a continuación, los carcinomas de células acinares pueden causar una producción excesiva de ciertas moléculas, en este caso enzimas digestivas, que pueden causar síntomas como erupciones cutáneas y dolor en las articulaciones.
Los cistoadenocarcinomas representan el 1% de los cánceres de páncreas y tienen un mejor pronóstico que los otros tipos exocrinos. [27]
El pancreatoblastoma es una forma rara, que ocurre principalmente en la infancia y con un pronóstico relativamente bueno. Otros cánceres exocrinos incluyen carcinomas adenoescamosos , carcinomas de células en anillo de sello , carcinomas hepatoides , carcinomas coloides, carcinomas indiferenciados y carcinomas indiferenciados con células gigantes similares a osteoclastos . El tumor pseudopapilar sólido es una neoplasia rara de bajo grado que afecta principalmente a mujeres más jóvenes y generalmente tiene muy buen pronóstico. [2] [28]
Las neoplasias quísticas mucinosas pancreáticas son un grupo amplio de tumores de páncreas que tienen un potencial maligno variable. Se están detectando a un ritmo mucho mayor a medida que las tomografías computarizadas se vuelven más poderosas y comunes, y continúa la discusión sobre cuál es la mejor manera de evaluarlas y tratarlas, dado que muchas de ellas son benignas. [29]
La pequeña minoría de tumores que surgen en otras partes del páncreas son principalmente tumores neuroendocrinos pancreáticos (PanNET). [30] Los tumores neuroendocrinos (NET) son un grupo diverso de tumores benignos o malignos que surgen de las células neuroendocrinas del cuerpo , que son responsables de integrar los sistemas nervioso y endocrino. Los TNE pueden comenzar en la mayoría de los órganos del cuerpo, incluido el páncreas, donde los distintos tipos malignos se consideran raros . Los PanNET se agrupan en tipos "funcionales" y "no funcionales", según el grado en que producen hormonas. Los tipos funcionales secretan hormonas como insulina , gastrina y glucagón en el torrente sanguíneo, a menudo en grandes cantidades, lo que da lugar a síntomas graves como niveles bajos de azúcar en sangre , pero también favorece una detección relativamente temprana. Los PanNET que funcionan con mayor frecuencia son los insulinomas y los gastrinomas , llamados así por las hormonas que secretan. Los tipos no funcionales no secretan hormonas en cantidad suficiente para dar lugar a síntomas clínicos evidentes, por lo que los PanNET no funcionales a menudo se diagnostican sólo después de que el cáncer se ha diseminado a otras partes del cuerpo. [31]
Al igual que con otros tumores neuroendocrinos, la historia de la terminología y clasificación de los PanNET es compleja. [30] Los PanNET a veces se denominan "cánceres de células de los islotes", [32] aunque ahora se sabe que en realidad no surgen de las células de los islotes como se pensaba anteriormente. [31]

Dado que el cáncer de páncreas generalmente no causa síntomas reconocibles en sus primeras etapas, la enfermedad generalmente no se diagnostica hasta que se ha extendido más allá del páncreas. [4] Esta es una de las principales razones de las tasas de supervivencia generalmente bajas. Las excepciones a esto son los PanNET que funcionan, donde la sobreproducción de varias hormonas activas puede provocar síntomas (que dependen del tipo de hormona). [33]
Los síntomas de presentación comunes del adenocarcinoma de páncreas incluyen:
Otras manifestaciones comunes de la enfermedad incluyen debilidad y cansancio fácil, boca seca , problemas para dormir y una masa abdominal palpable . [35]

La propagación del cáncer de páncreas a otros órganos ( metástasis ) también puede causar síntomas. Por lo general, el adenocarcinoma de páncreas se disemina primero a los ganglios linfáticos cercanos y luego al hígado o a la cavidad peritoneal , el intestino grueso o los pulmones. [3] Con poca frecuencia, se propaga a los huesos o al cerebro. [37]
Los cánceres de páncreas también pueden ser cánceres secundarios que se han diseminado desde otras partes del cuerpo. Esto es poco común y se encuentra solo en aproximadamente el 2% de los casos de cáncer de páncreas. El cáncer de riñón es, con diferencia, el cáncer que más comúnmente se disemina al páncreas, seguido por el cáncer colorrectal y luego el cáncer de piel , mama y pulmón . En tales casos, se puede realizar una cirugía en el páncreas, ya sea con la esperanza de curar o para aliviar los síntomas. [38]
Los factores de riesgo del adenocarcinoma de páncreas incluyen: [2] [10] [12] [39] [40] [ citas excesivas ]
Beber alcohol en exceso es una causa importante de pancreatitis crónica , que a su vez predispone al cáncer de páncreas, pero una investigación considerable no ha logrado establecer firmemente el consumo de alcohol como un factor de riesgo directo para el cáncer de páncreas. En general, la asociación es consistentemente débil y la mayoría de los estudios no han encontrado asociación, siendo el tabaquismo un fuerte factor de confusión . La evidencia es más sólida sobre un vínculo con el consumo excesivo de alcohol, de al menos seis tragos por día. [3] [49]
_Case_01.jpg/440px-Pancreas_adenocarcinoma_(4)_Case_01.jpg)


Se cree que los cánceres exocrinos surgen de varios tipos de lesiones precancerosas dentro del páncreas, pero estas lesiones no siempre progresan a cáncer, y no todos los casos detectados como subproducto del uso cada vez mayor de tomografías computarizadas por otras razones se tratan. [3] Aparte de los cistoadenomas serosos pancreáticos , que casi siempre son benignos, se reconocen cuatro tipos de lesiones precancerosas.
La primera es la neoplasia intraepitelial pancreática (PanIN). Estas lesiones son anomalías microscópicas en el páncreas y a menudo se encuentran en autopsias de personas a las que no se les ha diagnosticado cáncer. Estas lesiones pueden progresar de bajo a alto grado y luego a un tumor. Más del 90% de los casos en todos los grados son portadores de un gen KRAS defectuoso , mientras que en los grados 2 y 3, se encuentran cada vez con más frecuencia daños en otros tres genes: CDKN2A ( p16 ), p53 y SMAD4 . [2]
Un segundo tipo es la neoplasia mucinosa papilar intraductal (IPMN). Se trata de lesiones macroscópicas que se encuentran en aproximadamente el 2% de todos los adultos. Esta tasa aumenta a aproximadamente el 10% a los 70 años. Estas lesiones tienen alrededor de un 25% de riesgo de convertirse en cáncer invasivo. Pueden tener mutaciones en el gen KRAS (40-65% de los casos) y en la subunidad alfa Gs de GNAS y RNF43, afectando la vía de señalización Wnt . [2] Incluso si se extirpa quirúrgicamente, existe un riesgo considerablemente mayor de que se desarrolle cáncer de páncreas posteriormente. [3]
El tercer tipo, la neoplasia quística mucinosa (NCM) pancreática, ocurre principalmente en mujeres y puede permanecer benigna o progresar a cáncer. [51] Si estas lesiones crecen, causan síntomas o tienen características sospechosas, generalmente se pueden extirpar con éxito mediante cirugía. [3]
Un cuarto tipo de cáncer que surge en el páncreas es la neoplasia tubulopapilar intraductal. Este tipo fue reconocido por la OMS en 2010 y constituye alrededor del 1 al 3% de todas las neoplasias pancreáticas. La edad media en el momento del diagnóstico es 61 años (rango 35-78 años). Alrededor del 50% de estas lesiones se vuelven invasivas. El diagnóstico depende de la histología, ya que estas lesiones son muy difíciles de diferenciar de otras lesiones ya sea por motivos clínicos o radiológicos. [52]
Los eventos genéticos encontrados en el adenocarcinoma ductal se han caracterizado bien y se ha realizado una secuenciación completa del exoma para los tipos comunes de tumor. Se han encontrado mutaciones en cuatro genes en la mayoría de los adenocarcinomas: KRAS (en el 95% de los casos), CDKN2A (también en el 95%), TP53 (75%) y SMAD4 (55%). Este último de ellos se asocia especialmente con un mal pronóstico. [3] Las mutaciones/ deleciones de SWI/SNF ocurren en alrededor del 10 al 15 % de los adenocarcinomas. [2] También se han investigado las alteraciones genéticas en varios otros tipos de cáncer de páncreas y lesiones precancerosas. [3] Los análisis transcriptómicos y la secuenciación de ARNm para las formas comunes de cáncer de páncreas han encontrado que el 75% de los genes humanos se expresan en los tumores, con unos 200 genes expresados más específicamente en el cáncer de páncreas en comparación con otros tipos de tumores. [53] [54]
Los genes que a menudo se encuentran mutados en los tumores neuroendocrinos de páncreas (PanNET) son diferentes de los del cáncer de páncreas exocrino. [55] Por ejemplo, la mutación KRAS normalmente está ausente. En cambio, las mutaciones hereditarias del gen MEN1 generan riesgo de síndrome MEN1 , en el que se producen tumores primarios en dos o más glándulas endocrinas . Alrededor del 40% al 70% de las personas que nacen con una mutación MEN1 eventualmente desarrollan una PanNet. [56] Otros genes que mutan con frecuencia incluyen DAXX , mTOR y ATRX . [31]
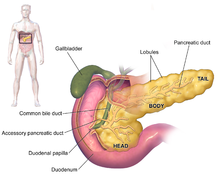


Los síntomas del adenocarcinoma de páncreas no suelen aparecer en las primeras etapas de la enfermedad y no son distintivos individualmente de la enfermedad. [3] [12] [34] Los síntomas en el momento del diagnóstico varían según la ubicación del cáncer en el páncreas, que los anatomistas dividen (de izquierda a derecha en la mayoría de los diagramas) en la cabeza gruesa, el cuello y el cuerpo ahusado. terminando en la cola.
Independientemente de la ubicación del tumor, el síntoma más común es la pérdida de peso inexplicable, que puede ser considerable. Una gran minoría (entre el 35% y el 47%) de las personas diagnosticadas con la enfermedad habrán tenido náuseas, vómitos o sensación de debilidad. Los tumores en la cabeza del páncreas también suelen causar ictericia, dolor, pérdida de apetito , orina oscura y heces de color claro. Los tumores en el cuerpo y la cola también suelen causar dolor. [34]
A veces, las personas tienen diabetes tipo 2 atípica de aparición reciente que es difícil de controlar, antecedentes de inflamación reciente pero inexplicable de los vasos sanguíneos causada por coágulos sanguíneos ( tromboflebitis ), conocida como signo de Trousseau , o un ataque previo de pancreatitis . [34] Un médico puede sospechar cáncer de páncreas cuando la aparición de diabetes en alguien mayor de 50 años se acompaña de síntomas típicos como pérdida de peso inexplicable, dolor abdominal o de espalda persistente, indigestión, vómitos o heces grasas. [12] La ictericia acompañada de una vesícula biliar inflamada sin dolor (conocida como signo de Courvoisier ) también puede generar sospechas y puede ayudar a diferenciar el cáncer de páncreas de los cálculos biliares . [57]
Las técnicas de imágenes médicas , como la tomografía computarizada (TC) y la ecografía endoscópica (USE), se utilizan tanto para confirmar el diagnóstico como para ayudar a decidir si el tumor se puede extirpar quirúrgicamente (su " resecabilidad "). [12] En la tomografía computarizada con contraste , el cáncer de páncreas generalmente muestra una captación de radiocontraste que aumenta gradualmente, en lugar de un lavado rápido como se observa en un páncreas normal o un lavado retardado como se observa en la pancreatitis crónica. [58] También se pueden utilizar imágenes por resonancia magnética y tomografía por emisión de positrones , [2] y la colangiopancreatografía por resonancia magnética puede ser útil en algunos casos. [34] La ecografía abdominal es menos sensible y no detecta tumores pequeños, pero puede identificar cánceres que se han diseminado al hígado y acumulación de líquido en la cavidad peritoneal ( ascitis ). [12] Puede utilizarse para un primer examen rápido y económico antes que otras técnicas. [59]
.jpg/440px-Adenocarcinoma_of_Pancreas,_FNA_(5558060087).jpg)
Se puede utilizar una biopsia por aspiración con aguja fina , a menudo guiada por ultrasonido endoscópico, cuando hay incertidumbre sobre el diagnóstico, pero generalmente no se requiere un diagnóstico histológico para continuar con la extirpación del tumor mediante cirugía. [12]
Las pruebas de función hepática pueden mostrar una combinación de resultados indicativos de obstrucción del conducto biliar (niveles elevados de bilirrubina conjugada , γ-glutamil transpeptidasa y fosfatasa alcalina ). CA19-9 (antígeno de carbohidratos 19.9) es un marcador tumoral que con frecuencia está elevado en el cáncer de páncreas. Sin embargo, carece de sensibilidad y especificidad , sobre todo porque el 5% de las personas carecen del antígeno de Lewis (a) y no pueden producir CA19-9. Tiene una sensibilidad del 80% y una especificidad del 73% para detectar el adenocarcinoma de páncreas y se utiliza para seguir casos conocidos más que para diagnosticar. [2] [12]
La forma más común de cáncer de páncreas (adenocarcinoma) se caracteriza típicamente por estructuras glandulares de moderada a pobremente diferenciadas en el examen microscópico. Por lo general, hay una desmoplasia considerable o la formación de un estroma fibroso denso o tejido estructural que consta de una variedad de tipos de células (incluidos miofibroblastos , macrófagos , linfocitos y mastocitos ) y material depositado (como colágeno tipo I y ácido hialurónico ). Esto crea un microambiente tumoral que carece de vasos sanguíneos (hipovascular) y, por tanto, de oxígeno ( hipoxia tumoral ). [2] Se cree que esto evita que muchos medicamentos de quimioterapia lleguen al tumor, lo que es un factor que hace que el cáncer sea especialmente difícil de tratar. [2] [3]
El cáncer de páncreas generalmente se estadifica después de una tomografía computarizada . [34] El sistema de estadificación del cáncer de páncreas más utilizado es el formulado por el Comité Conjunto Estadounidense sobre el Cáncer (AJCC) junto con la Unión para el Control Internacional del Cáncer (UICC). El sistema de estadificación AJCC-UICC designa cuatro etapas generales principales, que van desde la enfermedad temprana hasta la avanzada, según la clasificación TNM del tamaño del tumor , la diseminación a los ganglios linfáticos y la metástasis . [64]
Para ayudar a decidir el tratamiento, los tumores también se dividen en tres categorías más amplias según si la extirpación quirúrgica parece posible: de esta manera, los tumores se consideran "resecables", "resecables en el límite" o "irresecables". [65] Cuando la enfermedad aún se encuentra en una etapa temprana (estadios I y II de la AJCC-UICC), sin diseminación a grandes vasos sanguíneos u órganos distantes como el hígado o los pulmones, normalmente se puede realizar la resección quirúrgica del tumor, si el El paciente está dispuesto a someterse a esta operación importante y se cree que está en suficiente forma. [12]
El sistema de estadificación AJCC-UICC permite distinguir entre tumores en estadio III que se consideran "resecables en el límite" (donde la cirugía es técnicamente factible porque el eje celíaco y la arteria mesentérica superior aún están libres) y aquellos que son "irresecables" (debido a más enfermedad localmente avanzada); En términos de la clasificación TNM más detallada, estos dos grupos corresponden a T3 y T4 respectivamente. [3]

Los adenocarcinomas localmente avanzados se han diseminado a órganos vecinos, que pueden ser cualquiera de los siguientes (en orden de frecuencia aproximadamente decreciente): duodeno , estómago , colon transverso , bazo , glándula suprarrenal o riñón . Muy a menudo también se propagan a los importantes vasos sanguíneos o linfáticos y a los nervios que corren cerca del páncreas, lo que dificulta mucho la cirugía. Los sitios típicos de diseminación metastásica (enfermedad en etapa IV) son el hígado, la cavidad peritoneal y los pulmones , todos los cuales ocurren en el 50% o más de los casos completamente avanzados. [66]
La clasificación de tumores del sistema digestivo de la OMS de 2010 clasifica todos los tumores neuroendocrinos pancreáticos (PanNET) en tres categorías, según su grado de diferenciación celular (desde "NET G1" hasta el poco diferenciado "NET G3"). [24] La Red Nacional Integral del Cáncer de EE. UU. recomienda el uso del mismo sistema de estadificación AJCC-UICC que el adenocarcinoma de páncreas. [67] : 52 Utilizando este esquema, los resultados etapa por etapa para los PanNET son diferentes a los de los cánceres exocrinos. [68] La Sociedad Europea de Tumores Neuroendocrinos ha propuesto un sistema TNM diferente para PanNET. [24]
Además de no fumar, la Sociedad Estadounidense del Cáncer recomienda mantener un peso saludable y aumentar el consumo de frutas, verduras y cereales integrales , mientras se disminuye el consumo de carnes rojas y procesadas , aunque no hay evidencia consistente de que esto prevenga o reduzca específicamente el cáncer de páncreas. . [69] Una revisión de la investigación realizada en 2014 concluyó que había evidencia de que el consumo de frutas cítricas y curcumina reducía el riesgo de cáncer de páncreas, mientras que posiblemente había un efecto beneficioso de los cereales integrales, el folato , el selenio y el pescado no frito. [49]
En la población general, la detección de grupos grandes no se considera efectiva y puede ser perjudicial a partir de 2019, [70] aunque se están evaluando técnicas más nuevas y la detección de grupos estrechamente específicos. [71] [72] Sin embargo, se recomiendan exámenes de detección regulares con ultrasonido endoscópico e imágenes por resonancia magnética y tomografía computarizada para aquellos con alto riesgo de herencia genética. [4] [59] [72] [73]
Un metanálisis de 2019 encontró que el uso de aspirina podría estar asociado negativamente con el riesgo de incidencia de cáncer de páncreas, pero no encontró una relación significativa con la mortalidad por cáncer de páncreas. [74]
Una evaluación clave que se realiza después del diagnóstico es si es posible la extirpación quirúrgica del tumor (ver Estadificación), ya que es la única cura para este cáncer. La posibilidad de ofrecer o no una resección quirúrgica depende de cuánto se haya diseminado el cáncer. La ubicación exacta del tumor también es un factor importante, y la TC puede mostrar cómo se relaciona con los principales vasos sanguíneos que pasan cerca del páncreas. También se debe valorar el estado de salud general de la persona, aunque la edad por sí sola no es un obstáculo para la cirugía. [3]
Es probable que a la mayoría de las personas se les ofrezca quimioterapia y, en menor medida, radioterapia, sea posible o no la cirugía. Los especialistas aconsejan que el tratamiento del cáncer de páncreas debe estar en manos de un equipo multidisciplinario que incluya especialistas en varios aspectos de la oncología y, por lo tanto, es mejor realizarlo en centros más grandes. [2] [3]

La cirugía con intención de curar sólo es posible en aproximadamente una quinta parte (20%) de los casos nuevos. [12] Aunque las tomografías computarizadas ayudan, en la práctica puede ser difícil determinar si el tumor se puede extirpar completamente (su "resecabilidad"), y es posible que solo durante la cirugía se haga evidente que no es posible extirpar exitosamente el tumor sin dañarlo. otros tejidos vitales. El hecho de que se pueda ofrecer o no una resección quirúrgica depende de varios factores, incluido el grado preciso de la adyacencia anatómica local o la afectación de los vasos sanguíneos venosos o arteriales , [2] así como de la experiencia quirúrgica y una consideración cuidadosa de los resultados posquirúrgicos proyectados. recuperación operatoria. [75] [76] La edad de la persona no es en sí misma una razón para no operar, pero su estado general de desempeño debe ser adecuado para una operación importante. [12]
Una característica particular que se evalúa es la presencia alentadora, o la ausencia desalentadora, de una capa o plano claro de grasa que crea una barrera entre el tumor y los vasos. [3] Tradicionalmente, se realiza una evaluación de la proximidad del tumor a los principales vasos venosos o arteriales, en términos de "pilar" (definido como el tumor que no toca más de la mitad de la circunferencia de un vaso sanguíneo sin grasa que lo separe), "envoltura " (cuando el tumor encierra la mayor parte de la circunferencia del vaso), o afectación total del vaso. [77] : 22 En algunos casos puede ser posible una resección que incluya secciones encerradas de vasos sanguíneos, [78] [79] particularmente si la terapia neoadyuvante preliminar es factible, [80] [81] [82] usando quimioterapia [76] [ 77] : 36 [83] y/o radioterapia. [77] : 29-30
Incluso cuando la operación parece haber sido exitosa, a menudo se encuentran células cancerosas alrededor de los bordes (" márgenes ") del tejido extirpado, cuando un patólogo las examina microscópicamente (esto siempre se hará), lo que indica que el cáncer no se ha eliminado por completo. . [2] Además, las células madre cancerosas generalmente no son evidentes microscópicamente y, si están presentes, pueden continuar desarrollándose y propagándose. [84] [85] Por lo tanto, se puede realizar una laparoscopia exploratoria (un pequeño procedimiento quirúrgico guiado por cámara) para obtener una idea más clara del resultado de una operación completa. [86]

Para los cánceres que afectan la cabeza del páncreas, el procedimiento de Whipple es el tratamiento quirúrgico curativo que se intenta con más frecuencia. Esta es una operación importante que implica extirpar la cabeza pancreática y la curva del duodeno juntas ("pancreato-duodenectomía"), realizar una derivación para los alimentos desde el estómago hasta el yeyuno ("gastroyeyunostomía") y colocar un asa de yeyuno. al conducto cístico para drenar la bilis ("colecistoyeyunostomía"). Sólo se puede realizar si es probable que la persona sobreviva a una cirugía mayor y si el cáncer está localizado sin invadir estructuras locales ni hacer metástasis. Por lo tanto, sólo puede realizarse en una minoría de casos. Los cánceres de la cola del páncreas se pueden resecar mediante un procedimiento conocido como pancreatectomía distal , que a menudo también implica la extirpación del bazo . [2] [3] Hoy en día, esto a menudo se puede hacer mediante cirugía mínimamente invasiva . [2] [3]
Aunque la cirugía curativa ya no implica las altísimas tasas de mortalidad que se producían hasta los años 1980, una alta proporción de personas (alrededor del 30-45%) todavía debe ser tratada por una enfermedad postoperatoria que no es causada por el cáncer en sí. La complicación más común de la cirugía es la dificultad para vaciar el estómago. [3] También se pueden utilizar ciertos procedimientos quirúrgicos más limitados para aliviar los síntomas (consulte Cuidados paliativos): por ejemplo, si el cáncer está invadiendo o comprimiendo el duodeno o el colon . En tales casos, la cirugía de bypass puede superar la obstrucción y mejorar la calidad de vida, pero no pretende ser una cura. [12]
Después de la cirugía, se puede ofrecer quimioterapia adyuvante con gemcitabina o 5-FU si la persona está suficientemente en forma , tras un periodo de recuperación de uno a dos meses. [4] [59] En personas que no son aptas para una cirugía curativa, la quimioterapia se puede utilizar para prolongar la vida o mejorar su calidad . [3] Antes de la cirugía, se puede utilizar quimioterapia neoadyuvante o quimiorradioterapia en casos que se consideran "resecables en el límite" (consulte Estadificación) para reducir el cáncer a un nivel en el que la cirugía podría ser beneficiosa. En otros casos, la terapia neoadyuvante sigue siendo controvertida porque retrasa la cirugía. [3] [4] [87]
La gemcitabina fue aprobada por la Administración de Medicamentos y Alimentos de los Estados Unidos (FDA) en 1997, después de que un ensayo clínico informara mejoras en la calidad de vida y una mejora de cinco semanas en la duración media de la supervivencia en personas con cáncer de páncreas avanzado. [88] Este fue el primer fármaco de quimioterapia aprobado por la FDA principalmente para un criterio de valoración de ensayo clínico de no supervivencia. [89] La quimioterapia con gemcitabina sola fue el estándar durante aproximadamente una década, ya que varios ensayos que la probaron en combinación con otros medicamentos no lograron demostrar resultados significativamente mejores. Sin embargo, se descubrió que la combinación de gemcitabina con erlotinib aumenta modestamente la supervivencia, y la FDA autorizó el uso de erlotinib en el cáncer de páncreas en 2005. [90]
Se encontró que el régimen de quimioterapia FOLFIRINOX que utiliza cuatro medicamentos es más efectivo que gemcitabina, pero con efectos secundarios sustanciales y, por lo tanto, solo es adecuado para personas con un buen estado funcional. Esto también se aplica al paclitaxel unido a proteínas (nab-paclitaxel), que fue autorizado por la FDA en 2013 para su uso con gemcitabina en el cáncer de páncreas. [91] A finales de 2013, tanto FOLFIRINOX como nab-paclitaxel con gemcitabina se consideraban buenas opciones para quienes podían tolerar los efectos secundarios, y la gemcitabina seguía siendo una opción eficaz para quienes no lo eran. Se espera un ensayo directo entre las dos nuevas opciones y continúan los ensayos que investigan otras variaciones. Sin embargo, los cambios de los últimos años sólo han aumentado los tiempos de supervivencia en unos pocos meses. [88] A menudo se realizan ensayos clínicos para nuevas terapias adyuvantes. [4]
El papel de la radioterapia como tratamiento auxiliar (adyuvante) después de una cirugía potencialmente curativa ha sido controvertido desde la década de 1980. [3] A principios de la década de 2000, el Grupo de Estudio Europeo para la Investigación del Cáncer de Páncreas ( ESPAC ) mostró una superioridad pronóstica de la quimioterapia adyuvante sobre la quimiorradioterapia. [92] [93] [4] La Sociedad Europea de Oncología Médica recomienda que la radioterapia adyuvante solo se utilice en personas inscritas en ensayos clínicos. [59] Sin embargo, existe una tendencia continua entre los médicos de los EE. UU. a estar más preparados para utilizar la radioterapia adyuvante que los de Europa. Muchos ensayos clínicos han probado una variedad de combinaciones de tratamientos desde la década de 1980, pero no han logrado resolver el asunto de manera concluyente. [3] [4]
La radioterapia puede formar parte del tratamiento para intentar reducir un tumor a un estado resecable, pero su uso en tumores irresecables sigue siendo controvertido ya que hay resultados contradictorios de los ensayos clínicos. Los resultados preliminares de un ensayo, presentado en 2013, "redujeron notablemente el entusiasmo" por su uso en tumores localmente avanzados. [2]
El tratamiento de los PanNET, incluidos los tipos malignos menos comunes , puede incluir varios enfoques. [67] [94] [95] [96] Algunos tumores pequeños de menos de 1 cm. que se identifican incidentalmente, por ejemplo en una tomografía computarizada realizada con otros fines, pueden ir seguidos de una espera vigilante . [67] Esto depende del riesgo evaluado de la cirugía, que está influenciado por el sitio del tumor y la presencia de otros problemas médicos . [67] Los tumores dentro del páncreas únicamente (tumores localizados), o con metástasis limitadas, por ejemplo al hígado, se pueden extirpar mediante cirugía. El tipo de cirugía depende de la ubicación del tumor y del grado de diseminación a los ganglios linfáticos. [24]
Para los tumores localizados, el procedimiento quirúrgico puede ser mucho menos extenso que los tipos de cirugía utilizados para tratar el adenocarcinoma de páncreas descritos anteriormente, pero por lo demás los procedimientos quirúrgicos son similares a los de los tumores exocrinos. La gama de posibles resultados varía mucho; algunos tipos tienen una tasa de supervivencia muy alta después de la cirugía, mientras que otros tienen malas perspectivas. Como todos este grupo son raros, las pautas enfatizan que el tratamiento debe realizarse en un centro especializado. [24] [31] Se puede considerar el uso de un trasplante de hígado en ciertos casos de metástasis hepática. [97]
Para los tumores funcionales, la clase de medicamentos análogos de la somatostatina , como la octreotida , puede reducir la producción excesiva de hormonas. [24] La lanreotida puede retardar el crecimiento del tumor. [98] Si el tumor no se puede extirpar quirúrgicamente y causa síntomas, la terapia dirigida con everolimus o sunitinib puede reducir los síntomas y retardar la progresión de la enfermedad. [31] [99] [100] La quimioterapia citotóxica estándar generalmente no es muy eficaz para los PanNET, pero puede usarse cuando otros tratamientos farmacológicos no logran prevenir el progreso de la enfermedad, [31] o en cánceres PanNET poco diferenciados. [101]
Ocasionalmente se utiliza radioterapia si hay dolor debido a extensión anatómica, como metástasis al hueso. Algunos PanNET absorben péptidos u hormonas específicos, y estos PanNET pueden responder a la terapia de medicina nuclear con péptidos u hormonas radiomarcados como el iobenguano (yodo-131-MIBG). [102] [103] [104] [105] También se pueden utilizar la ablación por radiofrecuencia (RFA), la crioablación y la embolización de la arteria hepática . [106] [107]
Los cuidados paliativos son atención médica que se centra en el tratamiento de los síntomas de enfermedades graves, como el cáncer, y en la mejora de la calidad de vida. [108] Debido a que el adenocarcinoma de páncreas generalmente se diagnostica después de haber progresado a una etapa avanzada, los cuidados paliativos como tratamiento de los síntomas suelen ser el único tratamiento posible. [109]
Los cuidados paliativos no se centran en tratar el cáncer subyacente, sino en tratar síntomas como el dolor o las náuseas, y pueden ayudar en la toma de decisiones, incluido cuándo y si los cuidados paliativos serán beneficiosos. [110] El dolor se puede controlar con medicamentos como opioides o mediante intervención procesal, mediante un bloqueo nervioso en el plexo celíaco (CPB). Esto altera o, según la técnica utilizada, destruye los nervios que transmiten el dolor desde el abdomen. La CEC es una forma segura y eficaz de reducir el dolor, lo que generalmente reduce la necesidad de utilizar analgésicos opioides, que tienen importantes efectos secundarios negativos. [3] [111]
Otros síntomas o complicaciones que pueden tratarse con cirugía paliativa son la obstrucción por el tumor de los intestinos o de las vías biliares . Para esto último, que ocurre en más de la mitad de los casos, se puede insertar mediante un endoscopio un pequeño tubo de metal llamado stent para mantener el drenaje de los conductos. [34] Los cuidados paliativos también pueden ayudar a tratar la depresión que a menudo viene con el diagnóstico de cáncer de páncreas. [3]
Tanto la cirugía como los tumores avanzados inoperables suelen provocar trastornos del sistema digestivo por falta de productos exocrinos del páncreas (insuficiencia exocrina). Estos pueden tratarse tomando pancreatina , que contiene enzimas pancreáticas fabricadas y es mejor tomarla con alimentos. [12] La dificultad para vaciar el estómago (retraso en el vaciado gástrico) es común y puede ser un problema grave que implica hospitalización. El tratamiento puede implicar una variedad de enfoques, incluido el drenaje del estómago mediante aspiración nasogástrica y medicamentos llamados inhibidores de la bomba de protones o antagonistas H2 , que reducen la producción de ácido gástrico . [12] También se pueden utilizar medicamentos como la metoclopramida para limpiar el contenido del estómago.
El adenocarcinoma de páncreas y el resto de cánceres exocrinos menos frecuentes tienen muy mal pronóstico , ya que normalmente se diagnostican en una fase tardía cuando el cáncer ya está localmente avanzado o se ha extendido a otras partes del cuerpo. [2] Los resultados son mucho mejores para los PanNET: muchos son benignos y completamente sin síntomas clínicos, e incluso aquellos casos que no se pueden tratar con cirugía tienen una tasa de supervivencia promedio a cinco años del 16%, [65] aunque el pronóstico varía considerablemente según el tipo. [33]
Para los adenocarcinomas de páncreas localmente avanzados y metastásicos , que en conjunto representan más del 80% de los casos, numerosos ensayos que comparan regímenes de quimioterapia han mostrado tiempos de supervivencia aumentados, pero no a más de un año. [2] [88] La supervivencia general a cinco años para el cáncer de páncreas en los EE. UU. ha mejorado de 2 % en los casos diagnosticados en 1975–1977 y 4 % en los diagnósticos de 1987–1989, a 6 % en 2003–2009. [112] En menos del 20% de los casos de adenocarcinoma de páncreas con diagnóstico de un crecimiento canceroso pequeño y localizado (menos de 2 cm en el estadio T1), aproximadamente el 20% de los estadounidenses sobreviven hasta cinco años. [21]
Alrededor de 1.500 genes están relacionados con los resultados del adenocarcinoma de páncreas. Estos incluyen tanto genes desfavorables, donde la alta expresión se relaciona con un mal resultado, por ejemplo C-Met y MUC-1 , como genes favorables donde la alta expresión se asocia con una mejor supervivencia, por ejemplo, el factor de transcripción PELP1 . [53] [54]

En 2015, los cánceres de páncreas de todo tipo provocaron 411.600 muertes en todo el mundo. [8] En 2014, se estima que 46.000 personas en los EE. UU. serán diagnosticadas con cáncer de páncreas y 40.000 morirán a causa de él. [2] Aunque representa sólo el 2,5% de los casos nuevos, el cáncer de páncreas es responsable del 6% de las muertes por cáncer cada año. [113] Es la séptima causa de muerte por cáncer en todo el mundo. [10] El cáncer de páncreas es la quinta causa más común de muerte por cáncer en el Reino Unido, [19] y la tercera más común en los Estados Unidos. [20]
A nivel mundial, el cáncer de páncreas es el undécimo cáncer más común en mujeres y el duodécimo más común en hombres. [10] La mayoría de los casos registrados ocurren en países desarrollados . [10] Las personas de los Estados Unidos tienen un riesgo promedio de por vida de aproximadamente 1 en 67 (o 1,5%) de desarrollar la enfermedad, [114] ligeramente mayor que la cifra del Reino Unido. [115] La enfermedad es más común en hombres que en mujeres, [2] [10] aunque la diferencia en las tasas se ha reducido en las últimas décadas, lo que probablemente refleja aumentos anteriores en el tabaquismo femenino. En Estados Unidos, el riesgo para los afroamericanos es más de un 50% mayor que para los blancos , pero las tasas en África y Asia oriental son mucho más bajas que las de América del Norte o Europa. Estados Unidos, Europa central y oriental, Argentina y Uruguay tienen tasas elevadas. [10]
La incidencia anual de tumores neuroendocrinos pancreáticos (PanNET) clínicamente reconocidos es baja (alrededor de 5 por millón de personas-año) y está dominada por los tipos no funcionantes. [28] Se cree que entre el 45% y el 90% de los PanNET son del tipo que no funciona. [24] [31] Los estudios de autopsias han descubierto PanNET pequeños con bastante frecuencia, lo que sugiere que la prevalencia de tumores que permanecen inertes y asintomáticos puede ser relativamente alta. [31] En general, se cree que los PanNET representan alrededor del 1 al 2 % de todos los tumores pancreáticos. [28] La definición y clasificación de PanNET ha cambiado con el tiempo, afectando lo que se sabe sobre su epidemiología y relevancia clínica. [55]
El reconocimiento más temprano del cáncer de páncreas se ha atribuido al científico italiano del siglo XVIII Giovanni Battista Morgagni , padre histórico de la patología anatómica moderna , quien afirmó haber rastreado varios casos de cáncer de páncreas. Muchos médicos de los siglos XVIII y XIX se mostraron escépticos sobre la existencia de la enfermedad, dada la apariencia similar de la pancreatitis. Se publicaron algunos informes de casos en las décadas de 1820 y 1830, y el médico estadounidense Jacob Mendes Da Costa finalmente registró un diagnóstico histopatológico genuino , quien también dudaba de la confiabilidad de las interpretaciones de Morgagni. A principios del siglo XX, el cáncer de cabeza de páncreas se había convertido en un diagnóstico bien establecido. [116]
En cuanto al reconocimiento de los PanNET, la posibilidad de cáncer de las células de los islotes se sugirió inicialmente en 1888. El primer caso de hiperinsulinismo debido a un tumor de este tipo se informó en 1927. El reconocimiento de un tipo de PanNET no secretor de insulina generalmente es atribuido a los cirujanos estadounidenses R. M. Zollinger y E. H. Ellison, quienes dieron su nombre al síndrome de Zollinger-Ellison , después de postular la existencia de un tumor pancreático secretor de gastrina en un informe de dos casos de úlceras pépticas inusualmente graves publicado en 1955. [116 ] En 2010, la OMS recomendó que los PanNET se denominaran tumores "neuroendocrinos" en lugar de "endocrinos". [30]
Las imágenes médicas modernas están detectando a un ritmo mucho mayor pequeñas neoplasias precancerosas de muchos cánceres de páncreas. Un tipo, la neoplasia papilar mucinosa intraductal (IPMN), fue descrita por primera vez por investigadores japoneses en 1982. En 2010 se observó que: "Durante la siguiente década, se prestó poca atención a este informe; sin embargo, durante los siguientes 15 años, hubo Ha habido una virtual explosión en el reconocimiento de este tumor". [66]
La primera pancreaticoduodenectomía parcial reportada fue realizada por el cirujano italiano Alessandro Codivilla en 1898, pero el paciente sólo sobrevivió 18 días antes de sucumbir a las complicaciones. Las primeras operaciones se vieron comprometidas en parte debido a creencias erróneas de que las personas morirían si se les extirpaba el duodeno y también, al principio, si se detenía el flujo de jugos pancreáticos. Más tarde se pensó, también erróneamente, que el conducto pancreático podía ser simplemente inmovilizado sin efectos adversos graves; de hecho, muy a menudo se filtrará más adelante. En 1907-1908, después de algunas operaciones fallidas realizadas por otros cirujanos, cirujanos franceses probaron procedimientos experimentales en cadáveres. [117]
En 1912, el cirujano alemán Walther Kausch fue el primero en extirpar grandes partes del duodeno y el páncreas juntos ( en bloque ). Esto fue en Breslau, hoy Wrocław , en Polonia. En 1918 se demostró, en operaciones con perros, que es posible sobrevivir incluso después de la extirpación completa del duodeno, pero no se informó de tal resultado en cirugía humana hasta 1935, cuando el cirujano estadounidense Allen Oldfather Whipple publicó los resultados de una serie. de tres operaciones en el Hospital Presbiteriano de Columbia en Nueva York. Sólo a uno de los pacientes se le extirpó completamente el duodeno, pero sobrevivió durante dos años antes de morir de metástasis en el hígado.
La primera operación no fue planificada, ya que el cáncer sólo se descubrió en el quirófano. El éxito de Whipple mostró el camino para el futuro, pero la operación siguió siendo difícil y peligrosa hasta las últimas décadas. Publicó varias mejoras a su procedimiento, incluida la primera extirpación total del duodeno en 1940, pero sólo realizó un total de 37 operaciones. [117]
El descubrimiento a finales de la década de 1930 de que la vitamina K prevenía las hemorragias con ictericia y el desarrollo de la transfusión de sangre como un proceso cotidiano mejoraron la supervivencia postoperatoria, [117] pero alrededor del 25% de las personas nunca salían vivas del hospital hasta la década de 1970. . [118] En la década de 1970, un grupo de cirujanos estadounidenses escribió instando que el procedimiento era demasiado peligroso y debería abandonarse. Desde entonces, los resultados en los centros más grandes han mejorado considerablemente y la mortalidad derivada de la operación suele ser inferior al 4%. [26]
En 2006 se publicó un informe de una serie de 1.000 pancreaticoduodenectomías consecutivas realizadas por un solo cirujano del Hospital Johns Hopkins entre 1969 y 2003. La tasa de estas operaciones había aumentado constantemente durante este período, y sólo tres de ellas antes de 1980, y la mediana del tiempo operatorio se redujo de 8,8 horas en la década de 1970 a 5,5 horas en la década de 2000, y la mortalidad dentro de los 30 días o en el hospital fue solo del 1%. [117] [118] Otra serie de 2050 operaciones en el Hospital General de Massachusetts entre 1941 y 2011 mostró una imagen similar de mejora. [119]
La investigación en etapa temprana sobre el cáncer de páncreas incluye estudios de genética y detección temprana, tratamiento en diferentes etapas del cáncer, estrategias quirúrgicas y terapias dirigidas , como la inhibición de factores de crecimiento , terapias inmunes y vacunas . [44] [120] [121] [122] [123] Los ácidos biliares pueden tener un papel en la carcinogénesis del cáncer de páncreas. [124]
Una cuestión clave es el momento en que se producen los acontecimientos a medida que la enfermedad se desarrolla y progresa, en particular el papel de la diabetes , [120] [36] y cómo y cuándo se propaga la enfermedad. [125] El conocimiento de que la nueva aparición de diabetes puede ser un signo temprano de la enfermedad podría facilitar el diagnóstico y la prevención oportunos si se puede desarrollar una estrategia de detección viable. [120] [36] [126] El ensayo del Registro Europeo de Pancreatitis Hereditaria y Cáncer de Páncreas Familiar (EUROPAC) tiene como objetivo determinar si las pruebas de detección periódicas son apropiadas para personas con antecedentes familiares de la enfermedad. [127]
Se está evaluando la cirugía mínimamente invasiva ( laparoscopia ) en lugar del procedimiento de Whipple , especialmente en términos de tiempo de recuperación. [128] La electroporación irreversible es una técnica de ablación relativamente novedosa con potencial para reducir la estadificación y prolongar la supervivencia en personas con enfermedad localmente avanzada, especialmente para tumores cercanos a vasos peripancreáticos sin riesgo de traumatismo vascular. [129] [130]
Se están realizando esfuerzos para desarrollar nuevos fármacos, incluidos aquellos que se dirigen a los mecanismos moleculares de la aparición del cáncer, [131] [132] las células madre , [85] y la proliferación celular . [132] [133] Otro enfoque implica el uso de inmunoterapia , como virus oncolíticos . [134] Se están estudiando los mecanismos específicos de la galectina del microambiente tumoral . [135]
Las nanopartículas ayudan en la liberación sostenida y dirigida de un régimen farmacológico a sitios específicos del cáncer/tumor en lugar de afectar las células sanas, lo que lleva a una toxicidad insignificante o nula. [136]
{{cite journal}}: Mantenimiento CS1: DOI inactivo a partir de enero de 2024 ( enlace )