El accidente cerebrovascular (también conocido como accidente cerebrovascular ( ACV ) o ataque cerebral ) es una afección médica en la que un flujo sanguíneo deficiente al cerebro provoca la muerte celular . [5] Hay dos tipos principales de accidente cerebrovascular:
Ambos provocan que partes del cerebro dejen de funcionar correctamente. [5]
Los signos y síntomas de un accidente cerebrovascular pueden incluir incapacidad para moverse o sentir en un lado del cuerpo, problemas para comprender o hablar , mareos o pérdida de la visión en un lado . [2] [3] Los signos y síntomas suelen aparecer poco después de que se haya producido el accidente cerebrovascular. [3] Si los síntomas duran menos de una o dos horas, el accidente cerebrovascular es un ataque isquémico transitorio (AIT), también llamado miniaccidente cerebrovascular. [3] El accidente cerebrovascular hemorrágico también puede estar asociado con un dolor de cabeza intenso . [3] Los síntomas del accidente cerebrovascular pueden ser permanentes. [5] Las complicaciones a largo plazo pueden incluir neumonía y pérdida del control de la vejiga . [3]
El mayor factor de riesgo para el accidente cerebrovascular es la presión arterial alta . [7] Otros factores de riesgo incluyen colesterol alto en sangre , tabaquismo , obesidad , diabetes mellitus , un AIT previo, enfermedad renal terminal y fibrilación auricular . [2] [7] [8] El accidente cerebrovascular isquémico generalmente es causado por el bloqueo de un vaso sanguíneo, aunque también hay causas menos comunes. [13] [14] [15] El accidente cerebrovascular hemorrágico es causado por sangrado directamente en el cerebro o en el espacio entre las membranas del cerebro . [13] [16] El sangrado puede ocurrir debido a un aneurisma cerebral roto . [13] El diagnóstico generalmente se basa en un examen físico y está respaldado por imágenes médicas como una tomografía computarizada o una resonancia magnética . [9] Una tomografía computarizada puede descartar sangrado, pero no necesariamente descartar isquemia, que al principio generalmente no aparece en una tomografía computarizada. [10] Se realizan otras pruebas, como un electrocardiograma (ECG) y análisis de sangre, para determinar los factores de riesgo y descartar otras posibles causas. [9] Un nivel bajo de azúcar en sangre puede provocar síntomas similares. [9]
La prevención incluye la disminución de los factores de riesgo, la cirugía para abrir las arterias del cerebro en aquellos con estrechamiento carotídeo problemático y warfarina en personas con fibrilación auricular . [2] Los médicos pueden recomendar aspirina o estatinas para la prevención. [2] El accidente cerebrovascular es una emergencia médica. [5] Los accidentes cerebrovasculares isquémicos, si se detectan dentro de las tres a cuatro horas y media, pueden tratarse con medicamentos que pueden descomponer el coágulo , [2] mientras que los accidentes cerebrovasculares hemorrágicos a veces se benefician de la cirugía . [2] El tratamiento para intentar recuperar la función perdida se llama rehabilitación del accidente cerebrovascular , e idealmente se lleva a cabo en una unidad de accidentes cerebrovasculares; sin embargo, estas no están disponibles en gran parte del mundo. [2]
En 2023, 15 millones de personas en todo el mundo sufrieron un accidente cerebrovascular. [17] En 2021, el accidente cerebrovascular fue la tercera causa más importante de muerte, responsable de aproximadamente el 10% del total de muertes. [18] En 2015, hubo alrededor de 42,4 millones de personas que habían tenido un accidente cerebrovascular previamente y todavía estaban vivas. [11] Entre 1990 y 2010, la incidencia anual de accidente cerebrovascular disminuyó aproximadamente un 10% en el mundo desarrollado , pero aumentó un 10% en el mundo en desarrollo. [19] En 2015, el accidente cerebrovascular fue la segunda causa más frecuente de muerte después de la enfermedad de las arterias coronarias , lo que representa 6,3 millones de muertes (11% del total). [12] Aproximadamente 3,0 millones de muertes resultaron de un accidente cerebrovascular isquémico, mientras que 3,3 millones de muertes resultaron de un accidente cerebrovascular hemorrágico. [12] Aproximadamente la mitad de las personas que han tenido un accidente cerebrovascular viven menos de un año. [2] En general, dos tercios de los casos de accidente cerebrovascular ocurrieron en personas mayores de 65 años. [19]
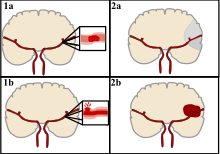

El accidente cerebrovascular se puede clasificar en dos categorías principales: isquémico y hemorrágico . [20] El accidente cerebrovascular isquémico es causado por la interrupción del suministro de sangre al cerebro, mientras que el accidente cerebrovascular hemorrágico resulta de la ruptura de un vaso sanguíneo o una estructura vascular anormal .
Aproximadamente el 87 % de los accidentes cerebrovasculares son isquémicos y el resto son hemorrágicos. Se pueden producir hemorragias en áreas de isquemia, una afección conocida como " transformación hemorrágica ". Se desconoce cuántos casos de accidente cerebrovascular hemorrágico comienzan en realidad como accidente cerebrovascular isquémico. [2]
En la década de 1970, la Organización Mundial de la Salud definió el "accidente cerebrovascular" como un "déficit neurológico de causa cerebrovascular que persiste más allá de 24 horas o se interrumpe por la muerte dentro de las 24 horas", [21] aunque la palabra "accidente cerebrovascular" tiene siglos de antigüedad. Se suponía que esta definición reflejaba la reversibilidad del daño tisular y se ideó para ese propósito, y el marco temporal de 24 horas se eligió arbitrariamente. El límite de 24 horas separa el accidente cerebrovascular del ataque isquémico transitorio , que es un síndrome relacionado con los síntomas del accidente cerebrovascular que se resuelven completamente en 24 horas. [2] Con la disponibilidad de tratamientos que pueden reducir la gravedad del accidente cerebrovascular cuando se administran de manera temprana, muchos prefieren ahora una terminología alternativa, como "ataque cerebral" y "síndrome cerebrovascular isquémico agudo" (modelado a partir del ataque cardíaco y el síndrome coronario agudo , respectivamente), para reflejar la urgencia de los síntomas del accidente cerebrovascular y la necesidad de actuar rápidamente. [22]
Durante un accidente cerebrovascular isquémico, el suministro de sangre a una parte del cerebro disminuye, lo que provoca una disfunción del tejido cerebral en esa zona. Existen cuatro razones por las que esto puede suceder:
El accidente cerebrovascular sin una explicación obvia se denomina accidente cerebrovascular criptogénico ( idiopático ) y constituye el 30-40% de todos los casos de accidente cerebrovascular isquémico. [2] [25]
Existen sistemas de clasificación para el ictus isquémico agudo. La clasificación del Oxford Community Stroke Project (OCSP, también conocida como clasificación de Bamford u Oxford) se basa principalmente en los síntomas iniciales; según la extensión de los síntomas, el episodio de ictus se clasifica como infarto total de la circulación anterior (TACI), infarto parcial de la circulación anterior (PACI), infarto lacunar (LACI) o infarto de la circulación posterior (POCI). Estas cuatro entidades predicen la extensión del ictus, el área del cerebro afectada, la causa subyacente y el pronóstico. [26] [27]
La clasificación TOAST (Trial of Org 10172 in Acute Stroke Treatment) se basa en los síntomas clínicos, así como en los resultados de investigaciones posteriores; sobre esta base, el accidente cerebrovascular se clasifica como debido a:
(1) trombosis o embolia debida a aterosclerosis de una arteria grande,
(2) una embolia que se origina en el corazón ,
(3) bloqueo completo de un vaso sanguíneo pequeño,
(4) otra causa determinada,
(5) causa indeterminada (dos causas posibles, ninguna causa identificada o investigación incompleta). [28]
Los usuarios de estimulantes como la cocaína y la metanfetamina tienen un alto riesgo de sufrir un accidente cerebrovascular isquémico. [29]
Existen dos tipos principales de accidente cerebrovascular hemorrágico: [30] [31]
Los dos tipos principales de accidente cerebrovascular hemorrágico mencionados anteriormente también son dos formas diferentes de hemorragia intracraneal , que es la acumulación de sangre en cualquier lugar dentro de la bóveda craneal ; pero las otras formas de hemorragia intracraneal, como el hematoma epidural (sangrado entre el cráneo y la duramadre , que es la capa gruesa más externa de las meninges que rodean el cerebro) y el hematoma subdural (sangrado en el espacio subdural ), no se consideran "accidente cerebrovascular hemorrágico". [32]
El accidente cerebrovascular hemorrágico puede ocurrir en el contexto de alteraciones de los vasos sanguíneos del cerebro, como la angiopatía amiloide cerebral , la malformación arteriovenosa cerebral y un aneurisma intracraneal , que pueden causar hemorragia intraparenquimatosa o subaracnoidea. [33]
Además del deterioro neurológico, el accidente cerebrovascular hemorrágico suele provocar síntomas específicos (por ejemplo, la hemorragia subaracnoidea clásicamente causa un dolor de cabeza intenso conocido como dolor de cabeza en trueno ) o revelar evidencia de una lesión cerebral previa .
El ACV puede estar precedido por síntomas premonitorios, que pueden indicar que el ACV es inminente. Estos síntomas pueden incluir mareos, disartria (trastorno del habla), agotamiento, hemiparesia (debilidad en un lado del cuerpo), parestesia (hormigueo, pinchazos, escalofríos, ardor, entumecimiento de la piel), risa patológica, convulsiones que se convierten en parálisis, dolor de cabeza en "trueno" o vómitos. Los síntomas premonitorios no son diagnósticos de un ACV y pueden ser un signo de otra enfermedad. Es importante evaluar el inicio (gradual o repentino), la duración y la presencia de otros síntomas asociados, y los síntomas premonitorios pueden no aparecer en absoluto o pueden variar según el tipo de ACV. [34]
Los síntomas de un accidente cerebrovascular suelen comenzar de repente, en cuestión de segundos o minutos, y en la mayoría de los casos no progresan más. Los síntomas dependen de la zona del cerebro afectada. Cuanto más extensa sea la zona del cerebro afectada, más funciones es probable que se pierdan. Algunas formas de accidente cerebrovascular pueden causar síntomas adicionales. Por ejemplo, en la hemorragia intracraneal, la zona afectada puede comprimir otras estructuras. La mayoría de las formas de accidente cerebrovascular no se asocian con dolor de cabeza , aparte de la hemorragia subaracnoidea y la trombosis venosa cerebral y, ocasionalmente, la hemorragia intracerebral. [33]

Se han propuesto sistemas para aumentar el reconocimiento del ACV. La debilidad facial de aparición repentina, la desviación de los brazos (es decir, si una persona, cuando se le pide que levante ambos brazos, involuntariamente deja que uno de ellos se desplace hacia abajo) y el habla anormal son los hallazgos que tienen más probabilidades de llevar a la identificación correcta de un caso de ACV, lo que aumenta la probabilidad en 5,5 cuando al menos uno de estos está presente. De manera similar, cuando los tres están ausentes, la probabilidad de ACV disminuye ( razón de probabilidad de -0,39). [35] Si bien estos hallazgos no son perfectos para diagnosticar el ACV, el hecho de que se puedan evaluar con relativa rapidez y facilidad los hace muy valiosos en el contexto agudo.
Un mnemónico para recordar los signos de advertencia de un accidente cerebrovascular es FAST (facial droop, arm weakness, speech difficulty, and time to call emergency services), [36] tal como lo recomiendan el Departamento de Salud (Reino Unido) y la Stroke Association , la American Stroke Association y la National Stroke Association (EE. UU.). FAST es menos confiable en el reconocimiento de un accidente cerebrovascular de circulación posterior. [37] El mnemónico revisado BE FAST , que agrega equilibrio (dificultad repentina para mantener el equilibrio al caminar o estar de pie) y vista (nueva aparición de visión borrosa o doble o pérdida repentina e indolora de la vista) a la evaluación, se ha propuesto para abordar esta deficiencia y mejorar aún más la detección temprana del accidente cerebrovascular. [38] [39] Otras escalas para la detección prehospitalaria del accidente cerebrovascular incluyen la Escala de detección de accidentes cerebrovasculares prehospitalarios de Los Ángeles (LAPSS) [40] y la Escala de accidentes cerebrovasculares prehospitalarios de Cincinnati (CPSS), [41] en las que se basó el método FAST. [42] El uso de estas escalas está recomendado por las pautas profesionales. [43]
En el caso de las personas derivadas a urgencias , se considera importante el reconocimiento temprano del ictus, ya que esto puede agilizar las pruebas de diagnóstico y los tratamientos. Para este fin, se recomienda un sistema de puntuación denominado ROSIER (reconocimiento del ictus en urgencias), que se basa en características de la historia clínica y el examen físico. [43] [44]
La pérdida de conciencia , el dolor de cabeza y los vómitos suelen ocurrir con mayor frecuencia en el accidente cerebrovascular hemorrágico que en la trombosis debido al aumento de la presión intracraneal por la fuga de sangre que comprime el cerebro.
Si los síntomas son máximos al inicio, es más probable que la causa sea una hemorragia subaracnoidea o un accidente cerebrovascular embólico.
Si el área del cerebro afectada incluye una de las tres vías principales del sistema nervioso central (el tracto espinotalámico , el tracto corticoespinal y la vía de la columna dorsal-lemnisco medial) , los síntomas pueden incluir:
En la mayoría de los casos, los síntomas afectan sólo a un lado del cuerpo (unilateral). El defecto en el cerebro suele estar en el lado opuesto del cuerpo. Sin embargo, dado que estas vías también recorren la médula espinal y cualquier lesión allí también puede producir estos síntomas, la presencia de cualquiera de ellos no indica necesariamente un accidente cerebrovascular. Además de las vías del sistema nervioso central mencionadas anteriormente, el tronco encefálico da origen a la mayoría de los doce nervios craneales . Por lo tanto, un accidente cerebrovascular del tronco encefálico que afecte al tronco encefálico y al cerebro puede producir síntomas relacionados con déficits en estos nervios craneales: [ cita requerida ]
Si está afectada la corteza cerebral , las vías del sistema nervioso central pueden verse afectadas nuevamente, pero también pueden producirse los siguientes síntomas:
Si está afectado el cerebelo , puede haber ataxia , que incluye:
En los días previos a un ictus (generalmente en los 7 días previos, incluso el anterior), una proporción considerable de pacientes presentan un “cefalea centinela”: un dolor de cabeza intenso e inusual que indica un problema. [46] Su aparición hace aconsejable buscar revisión médica y considerar la prevención contra el ictus.
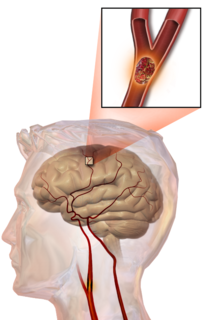
En el ictus trombótico, un trombo [47] (coágulo sanguíneo) suele formarse alrededor de las placas ateroscleróticas . Dado que el bloqueo de la arteria es gradual, la aparición del ictus trombótico sintomático es más lenta que la del ictus hemorrágico. Un trombo en sí mismo (incluso si no bloquea completamente el vaso sanguíneo) puede provocar un ictus embólico (ver más abajo) si el trombo se desprende y viaja por el torrente sanguíneo, momento en el que se denomina émbolo . Dos tipos de trombosis pueden causar un ictus:
La anemia provoca un aumento del flujo sanguíneo en el sistema circulatorio. Esto hace que las células endoteliales de los vasos sanguíneos expresen factores de adhesión que favorecen la coagulación de la sangre y la formación de trombos. [52] La anemia falciforme , que puede provocar que las células sanguíneas se aglomeren y bloqueen los vasos sanguíneos, también puede provocar un accidente cerebrovascular. El accidente cerebrovascular es la segunda causa principal de muerte en personas menores de 20 años con anemia falciforme. [53] La contaminación del aire también puede aumentar el riesgo de accidente cerebrovascular. [54]
Un accidente cerebrovascular embólico se refiere a una embolia arterial (un bloqueo de una arteria) causada por un émbolo , una partícula o residuo que viaja en el torrente sanguíneo arterial y que se origina en otro lugar. Un émbolo es con mayor frecuencia un trombo, pero también puede ser una serie de otras sustancias, como grasa (p. ej., de la médula ósea en un hueso roto ), aire, células cancerosas o grupos de bacterias (generalmente de endocarditis infecciosa ). [55]
Dado que el émbolo se origina en otra parte, la terapia local resuelve el problema solo temporalmente. Por lo tanto, se debe identificar la fuente del émbolo. Debido a que el bloqueo embólico comienza de manera repentina, los síntomas suelen ser máximos al principio. Además, los síntomas pueden ser transitorios a medida que el émbolo se reabsorbe parcialmente y se desplaza a una ubicación diferente o se disipa por completo.
Los émbolos se originan con mayor frecuencia en el corazón (especialmente en la fibrilación auricular ), pero pueden originarse en otras partes del árbol arterial. En la embolia paradójica , una trombosis venosa profunda embola a través de un defecto del tabique auricular o ventricular en el corazón hacia el cerebro. [55]
Las causas de accidente cerebrovascular relacionadas con el corazón se pueden distinguir entre de alto y bajo riesgo: [56]
Entre aquellos que tienen un bloqueo completo de una de las arterias carótidas, el riesgo de sufrir un accidente cerebrovascular en ese lado es de aproximadamente un uno por ciento al año. [57]
Una forma especial de accidente cerebrovascular embólico es el accidente cerebrovascular embólico de origen indeterminado (ESUS). Este subconjunto del accidente cerebrovascular criptogénico se define como un infarto cerebral no lacunar sin estenosis arterial proximal ni fuentes cardioembólicas. Aproximadamente uno de cada seis casos de accidente cerebrovascular isquémico podría clasificarse como ESUS. [58]
La hipoperfusión cerebral es la reducción del flujo sanguíneo a todas las partes del cerebro. La reducción podría darse en una parte particular del cerebro dependiendo de la causa. Lo más común es que se deba a una insuficiencia cardíaca por paro cardíaco o arritmias , o por una reducción del gasto cardíaco como resultado de un infarto de miocardio , una embolia pulmonar , un derrame pericárdico o una hemorragia. [ cita requerida ] La hipoxemia (bajo contenido de oxígeno en la sangre) puede precipitar la hipoperfusión. Debido a que la reducción del flujo sanguíneo es global, todas las partes del cerebro pueden verse afectadas, especialmente las áreas vulnerables "de cuenca" (regiones de la zona fronteriza irrigadas por las arterias cerebrales principales). Un accidente cerebrovascular de cuenca se refiere a la afección en la que se ve comprometido el suministro de sangre a estas áreas. El flujo sanguíneo a estas áreas no se detiene necesariamente, sino que puede disminuir hasta el punto en que puede producirse daño cerebral.
La trombosis de los senos venosos cerebrales provoca un accidente cerebrovascular debido al aumento local de la presión venosa, que supera la presión generada por las arterias. Los infartos tienen más probabilidades de sufrir una transformación hemorrágica (fuga de sangre hacia la zona dañada) que otros tipos de accidente cerebrovascular isquémico. [24]
Generalmente ocurre en arterias pequeñas o arteriolas y comúnmente se debe a hipertensión, [59] malformaciones vasculares intracraneales (incluyendo angiomas cavernosos o malformaciones arteriovenosas ), angiopatía amiloide cerebral o infartos en los que se ha producido una hemorragia secundaria. [2] Otras causas potenciales son traumatismos, trastornos hemorrágicos , angiopatía amiloide , consumo de drogas ilícitas (p. ej., anfetaminas o cocaína ). El hematoma se agranda hasta que la presión del tejido circundante limita su crecimiento, o hasta que se descomprime vaciándose en el sistema ventricular , el LCR o la superficie pial. Un tercio del sangrado intracerebral se produce en los ventrículos del cerebro. La HIC tiene una tasa de mortalidad del 44 por ciento después de 30 días, más alta que el accidente cerebrovascular isquémico o la hemorragia subaracnoidea (que técnicamente también pueden clasificarse como un tipo de accidente cerebrovascular [2] ).
Otras causas pueden incluir el espasmo de una arteria. Esto puede ocurrir debido a la cocaína . [60] El cáncer también es otra causa potencial bien reconocida de accidente cerebrovascular. Aunque la malignidad en general puede aumentar el riesgo de accidente cerebrovascular, ciertos tipos de cáncer como el de páncreas, pulmón y estómago suelen asociarse con un mayor riesgo de tromboembolia. Se cree que el mecanismo por el cual el cáncer aumenta el riesgo de accidente cerebrovascular es secundario a una hipercoagulabilidad adquirida . [61]
El accidente cerebrovascular silencioso es un accidente cerebrovascular que no presenta síntomas externos y, por lo general, las personas no saben que lo han sufrido. A pesar de no causar síntomas identificables, el accidente cerebrovascular silencioso aún daña el cerebro y coloca a la persona en mayor riesgo de sufrir un ataque isquémico transitorio y un accidente cerebrovascular mayor en el futuro. Por el contrario, quienes han tenido un accidente cerebrovascular importante también corren el riesgo de sufrir un accidente cerebrovascular silencioso. [62] En un amplio estudio realizado en 1998, se estimó que más de 11 millones de personas habían sufrido un accidente cerebrovascular en los Estados Unidos. Aproximadamente 770.000 de ellos fueron sintomáticos y 11 millones fueron los primeros infartos o hemorragias silenciosos detectados mediante resonancia magnética . El accidente cerebrovascular silencioso generalmente causa lesiones que se detectan mediante el uso de neuroimagen, como la resonancia magnética . Se estima que el accidente cerebrovascular silencioso ocurre a una tasa cinco veces mayor que el accidente cerebrovascular sintomático. [63] [64] El riesgo de accidente cerebrovascular silencioso aumenta con la edad, pero también puede afectar a adultos más jóvenes y niños, especialmente aquellos con anemia aguda . [63] [65]

El accidente cerebrovascular isquémico se produce debido a una pérdida de suministro de sangre a una parte del cerebro, lo que inicia la cascada isquémica . [66] La aterosclerosis puede interrumpir el suministro de sangre al estrechar el lumen de los vasos sanguíneos, lo que lleva a una reducción del flujo sanguíneo al causar la formación de coágulos de sangre dentro del vaso o al liberar lluvias de pequeños émbolos a través de la desintegración de las placas ateroscleróticas. [67] El infarto embólico ocurre cuando los émbolos formados en otra parte del sistema circulatorio, típicamente en el corazón como consecuencia de la fibrilación auricular, o en las arterias carótidas, se desprenden, ingresan a la circulación cerebral, luego se alojan y bloquean los vasos sanguíneos cerebrales. Dado que los vasos sanguíneos en el cerebro ahora están bloqueados, el cerebro pierde energía y, por lo tanto, recurre al uso del metabolismo anaeróbico dentro de la región del tejido cerebral afectada por la isquemia. El metabolismo anaeróbico produce menos trifosfato de adenosina (ATP) pero libera un subproducto llamado ácido láctico . El ácido láctico es un irritante que podría destruir células, ya que es un ácido y altera el equilibrio ácido-base normal en el cerebro. La zona de isquemia se denomina " penumbra isquémica ". [68] Después del evento isquémico inicial, la penumbra pasa de una remodelación tisular caracterizada por daño a una remodelación caracterizada por reparación. [69]
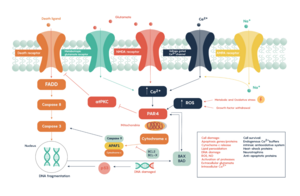
A medida que el oxígeno o la glucosa se agotan en el tejido cerebral isquémico, la producción de compuestos de fosfato de alta energía, como el trifosfato de adenosina (ATP), falla, lo que lleva al fracaso de los procesos dependientes de energía (como el bombeo de iones) necesarios para la supervivencia de las células del tejido. Esto desencadena una serie de eventos interrelacionados que resultan en daño celular y muerte. Una causa importante de daño neuronal es la liberación del neurotransmisor excitatorio glutamato. La concentración de glutamato fuera de las células del sistema nervioso normalmente se mantiene baja por los llamados transportadores de captación, que son alimentados por los gradientes de concentración de iones (principalmente Na + ) a través de la membrana celular. Sin embargo, el accidente cerebrovascular corta el suministro de oxígeno y glucosa que alimenta las bombas de iones que mantienen estos gradientes. Como resultado, los gradientes de iones transmembrana disminuyen y los transportadores de glutamato invierten su dirección, liberando glutamato en el espacio extracelular. El glutamato actúa sobre los receptores de las células nerviosas (especialmente los receptores NMDA), lo que produce una entrada de calcio que activa las enzimas que digieren las proteínas, los lípidos y el material nuclear de las células. La entrada de calcio también puede provocar la falla de las mitocondrias , lo que puede conducir a un mayor agotamiento de la energía y puede desencadenar la muerte celular debido a la muerte celular programada . [70]
La isquemia también induce la producción de radicales libres de oxígeno y otras especies reactivas de oxígeno . Estas reaccionan con una serie de elementos celulares y extracelulares y los dañan. Pueden producirse daños en el revestimiento de los vasos sanguíneos o en el endotelio. Estos procesos son los mismos para cualquier tipo de tejido isquémico y se denominan colectivamente cascada isquémica . Sin embargo, el tejido cerebral es especialmente vulnerable a la isquemia, ya que tiene poca reserva respiratoria y depende completamente del metabolismo aeróbico , a diferencia de la mayoría de los demás órganos.

El cerebro puede compensar el flujo sanguíneo inadecuado en una sola arteria mediante el sistema colateral. Este sistema se basa en la conexión eficiente entre las arterias carótida y vertebral a través del polígono de Willis y, en menor medida, las arterias principales que irrigan los hemisferios cerebrales . Sin embargo, las variaciones en el polígono de Willis, el calibre de los vasos colaterales y las lesiones arteriales adquiridas, como la aterosclerosis, pueden alterar este mecanismo compensatorio, aumentando el riesgo de isquemia cerebral resultante del bloqueo de la arteria. [71]
La magnitud del daño depende de la duración y la gravedad de la isquemia. Si la isquemia persiste durante más de 5 minutos con una perfusión inferior al 5% de lo normal, algunas neuronas morirán. Sin embargo, si la isquemia es leve, el daño se producirá lentamente y puede tardar hasta 6 horas en destruir por completo el tejido cerebral. En caso de isquemia grave que dure más de 15 a 30 minutos, todo el tejido afectado morirá, lo que provocará un infarto. La velocidad del daño se ve afectada por la temperatura, ya que la hipertermia acelera el daño y la hipotermia lo ralentiza, entre otros factores. La rápida restauración del flujo sanguíneo a los tejidos isquémicos puede reducir o revertir la lesión, especialmente si los tejidos aún no están dañados de forma irreversible. Esto es particularmente importante para las áreas moderadamente isquémicas (penumbras) que rodean las áreas de isquemia grave, que aún pueden salvarse gracias al flujo colateral. [71] [72] [73]
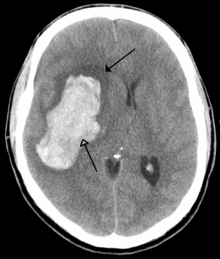
El accidente cerebrovascular hemorrágico se clasifica en función de su patología subyacente. Algunas causas de accidente cerebrovascular hemorrágico son hemorragia hipertensiva , aneurisma roto, fístula AV rota , transformación de infarto isquémico previo y sangrado inducido por fármacos . [74] Producen daño tisular al causar compresión del tejido a partir de un hematoma o hematomas en expansión. Además, la presión puede provocar una pérdida de suministro de sangre al tejido afectado con el infarto resultante , y la sangre liberada por la hemorragia cerebral parece tener efectos tóxicos directos sobre el tejido cerebral y la vasculatura . [53] [75] La inflamación contribuye a la lesión cerebral secundaria después de la hemorragia. [75]


El ictus se diagnostica mediante varias técnicas: un examen neurológico (como el NIHSS ), tomografías computarizadas (generalmente sin contraste) o resonancias magnéticas , ecografía Doppler y arteriografía . El diagnóstico del ictus en sí es clínico, con la ayuda de las técnicas de diagnóstico por imágenes. Las técnicas de diagnóstico por imágenes también ayudan a determinar los subtipos y la causa del ictus. Todavía no hay un análisis de sangre de uso común para el diagnóstico del ictus en sí, aunque los análisis de sangre pueden ser de ayuda para averiguar la causa probable del ictus. [76] En personas fallecidas, una autopsia del ictus puede ayudar a establecer el tiempo entre el inicio del ictus y la muerte.
Un examen físico , que incluye la historia clínica de los síntomas y el estado neurológico, ayuda a evaluar la ubicación y la gravedad del accidente cerebrovascular. Puede proporcionar una puntuación estándar en, por ejemplo, la escala de accidentes cerebrovasculares del NIH .
Para diagnosticar un accidente cerebrovascular isquémico (bloqueo) en situaciones de emergencia: [77]
Para diagnosticar un accidente cerebrovascular hemorrágico en un entorno de emergencia:
Para detectar hemorragias crónicas, una resonancia magnética es más sensible. [78]
Para evaluar un accidente cerebrovascular estable, pueden resultar útiles las exploraciones de medicina nuclear, como la tomografía computarizada por emisión monofotónica (SPECT) y la tomografía computarizada por emisión de positrones (PET/CT). La SPECT documenta el flujo sanguíneo cerebral, mientras que la PET con un isótopo FDG muestra el metabolismo de la glucosa cerebral.
Las tomografías computarizadas pueden no detectar un accidente cerebrovascular isquémico, especialmente si es pequeño, de inicio reciente, [10] o en las áreas del tronco encefálico o del cerebelo ( infarto de la circulación posterior ). La resonancia magnética es mejor para detectar un infarto de la circulación posterior con imágenes ponderadas por difusión . [79] Una tomografía computarizada se utiliza más para descartar ciertos imitadores de accidente cerebrovascular y detectar sangrado. [10] La presencia de circulación colateral leptomeníngea en el cerebro se asocia con mejores resultados clínicos después del tratamiento de recanalización. [80] La capacidad de reserva cerebrovascular es otro factor que afecta el resultado del accidente cerebrovascular: es la cantidad de aumento en el flujo sanguíneo cerebral después de una estimulación intencionada del flujo sanguíneo por parte del médico, como administrar dióxido de carbono inhalado o acetazolamida intravenosa . El aumento del flujo sanguíneo se puede medir mediante una tomografía por emisión de positrones o una ecografía Doppler transcraneal. [81] Sin embargo, en personas con obstrucción de la arteria carótida interna de un lado, la presencia de circulación colateral leptomeníngea se asocia con una capacidad de reserva cerebral reducida. [82]
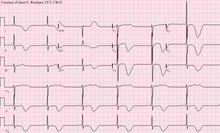
Cuando se ha diagnosticado un accidente cerebrovascular, se pueden realizar otros estudios para determinar la causa subyacente. Con las opciones de tratamiento y diagnóstico disponibles, es de particular importancia determinar si existe una fuente periférica de émbolos. La selección de pruebas puede variar ya que la causa del accidente cerebrovascular varía con la edad, la comorbilidad y la presentación clínica. Las siguientes son técnicas comúnmente utilizadas:
En caso de accidente cerebrovascular hemorrágico, una tomografía computarizada o una resonancia magnética con contraste intravascular pueden ser capaces de identificar anomalías en las arterias cerebrales (como aneurismas) u otras fuentes de sangrado, y una resonancia magnética estructural si ésta no muestra causa. Si ésta tampoco identifica una razón subyacente para el sangrado, se podría realizar una angiografía cerebral invasiva , pero ésta requiere acceso al torrente sanguíneo con un catéter intravascular y puede causar más accidentes cerebrovasculares, así como complicaciones en el sitio de inserción, y por lo tanto, esta investigación se reserva para situaciones específicas. [83] Si hay síntomas que sugieran que la hemorragia podría haberse producido como resultado de una trombosis venosa , se puede utilizar una venografía por TC o RM para examinar las venas cerebrales. [83]
Entre las personas que sufren un accidente cerebrovascular isquémico, el diagnóstico erróneo ocurre entre el 2 y el 26 % de las veces. [84] Un "camaleón del accidente cerebrovascular" (ACV) es un ACV que se diagnostica como otra cosa. [84] [85]
También es posible que se diagnostique erróneamente la enfermedad a personas que no han sufrido un ictus. La administración de trombolíticos (anticoagulantes) en estos casos provoca hemorragia intracerebral en el 1 o 2 % de los casos, lo que es menos que en las personas con ictus. Este tratamiento innecesario aumenta los costes sanitarios. Aun así, las directrices de la AHA/ASA establecen que es preferible iniciar el tratamiento intravenoso con tPA en posibles casos similares a retrasar el tratamiento para realizar pruebas adicionales. [84]
Las mujeres, los afroamericanos, los hispanoamericanos, los asiáticos y los habitantes de las islas del Pacífico son diagnosticados erróneamente con mayor frecuencia de una enfermedad distinta a un accidente cerebrovascular cuando en realidad lo están padeciendo. Además, los adultos menores de 44 años tienen siete veces más probabilidades de sufrir un accidente cerebrovascular que los adultos mayores de 75 años. Esto es especialmente cierto en el caso de las personas más jóvenes con infartos de la circulación posterior. [84] Algunos centros médicos han utilizado la resonancia magnética hiperaguda en estudios experimentales para personas que inicialmente se pensaba que tenían una baja probabilidad de sufrir un accidente cerebrovascular, y en algunas de estas personas se ha detectado un accidente cerebrovascular que luego se trató con medicación trombolítica. [84]
Dada la carga de enfermedad del accidente cerebrovascular, la prevención es una preocupación importante de salud pública . [86] La prevención primaria es menos efectiva que la prevención secundaria (a juzgar por el número necesario a tratar para prevenir un accidente cerebrovascular por año). [86] Las pautas recientes detallan la evidencia de la prevención primaria en el accidente cerebrovascular. [87] Sobre el uso de aspirina como medicación preventiva para el accidente cerebrovascular, en personas sanas la aspirina no parece beneficiosa y por lo tanto no se recomienda, [88] pero en personas con alto riesgo cardiovascular, o aquellos que han tenido un infarto de miocardio, proporciona cierta protección contra un primer accidente cerebrovascular. [89] [90] En aquellos que han tenido previamente un accidente cerebrovascular, el tratamiento con medicamentos como aspirina , clopidogrel y dipiridamol puede ser beneficioso. [89] El Grupo de Trabajo de Servicios Preventivos de EE. UU. (USPSTF) recomienda no realizar pruebas de detección de estenosis de la arteria carótida en aquellos que no presentan síntomas. [91]
Los factores de riesgo modificables más importantes para el accidente cerebrovascular son la presión arterial alta y la fibrilación auricular, aunque el tamaño del efecto es pequeño; 833 personas deben ser tratadas durante 1 año para prevenir un accidente cerebrovascular. [92] [93] Otros factores de riesgo modificables incluyen niveles altos de colesterol en sangre, diabetes mellitus , enfermedad renal terminal , [8] tabaquismo [94] [95] (activo y pasivo), consumo excesivo de alcohol , [96] consumo de drogas, [97] falta de actividad física , obesidad , consumo de carne roja procesada , [98] y dieta poco saludable. [99] Fumar solo un cigarrillo por día aumenta el riesgo más del 30%. [100] El consumo de alcohol podría predisponer al accidente cerebrovascular isquémico, así como a la hemorragia intracerebral y subaracnoidea a través de múltiples mecanismos (por ejemplo, a través de hipertensión, fibrilación auricular, trombocitosis de rebote y agregación plaquetaria y alteraciones de la coagulación ). [101] Las drogas, más comúnmente las anfetaminas y la cocaína, pueden inducir un accidente cerebrovascular a través del daño a los vasos sanguíneos del cerebro y la hipertensión aguda. [74] [102] La migraña con aura duplica el riesgo de una persona de sufrir un accidente cerebrovascular isquémico. [103] [104] Si no se trata, la enfermedad celíaca , independientemente de la presencia de síntomas, puede ser una causa subyacente de accidente cerebrovascular, tanto en niños como en adultos. [105] Según un estudio de la OMS de 2021, trabajar más de 55 horas a la semana aumenta el riesgo de accidente cerebrovascular en un 35% y el riesgo de morir por enfermedades cardíacas en un 17%, en comparación con una semana de 35 a 40 horas. [106]
Los altos niveles de actividad física reducen el riesgo de sufrir un accidente cerebrovascular en un 26% aproximadamente. [107] No existen estudios de alta calidad que examinen los esfuerzos de promoción para mejorar los factores relacionados con el estilo de vida. [108] No obstante, dada la gran cantidad de evidencia circunstancial, el mejor tratamiento médico para el accidente cerebrovascular incluye asesoramiento sobre dieta, ejercicio, tabaquismo y consumo de alcohol. [109] La medicación es el método más común para prevenir el accidente cerebrovascular; la endarterectomía carotídea puede ser un método quirúrgico útil para prevenir el accidente cerebrovascular.
La presión arterial alta representa entre el 35 y el 50 % del riesgo de accidente cerebrovascular. [110] La reducción de la presión arterial de 10 mmHg sistólica o 5 mmHg diastólica reduce el riesgo de accidente cerebrovascular en aproximadamente un 40 %. [111] Se ha demostrado de manera concluyente que la reducción de la presión arterial previene tanto el accidente cerebrovascular isquémico como el hemorrágico. [112] [113] Es igualmente importante en la prevención secundaria. [114] Incluso las personas mayores de 80 años y aquellas con hipertensión sistólica aislada se benefician de la terapia antihipertensiva. [115] [116] [117] La evidencia disponible no muestra grandes diferencias en la prevención del accidente cerebrovascular entre los medicamentos antihipertensivos; por lo tanto, se deben considerar otros factores como la protección contra otras formas de enfermedad cardiovascular y el costo. [118] [119] No se ha demostrado que el uso rutinario de betabloqueantes después de un accidente cerebrovascular o un AIT resulte en beneficios. [120]
Los niveles altos de colesterol se han asociado de forma inconsistente con el accidente cerebrovascular (isquémico). [113] [121] Se ha demostrado que las estatinas reducen el riesgo de accidente cerebrovascular en aproximadamente un 15%. [122] Dado que los metanálisis anteriores de otros fármacos hipolipemiantes no mostraron una disminución del riesgo, [123] las estatinas podrían ejercer su efecto a través de mecanismos distintos a sus efectos hipolipemiantes. [122]
La diabetes mellitus aumenta el riesgo de sufrir un accidente cerebrovascular de 2 a 3 veces. [ aclaración necesaria ] [ cita necesaria ] Si bien se ha demostrado que el control intensivo del azúcar en sangre reduce las complicaciones de los vasos sanguíneos pequeños, como el daño renal y el daño a la retina del ojo, no se ha demostrado que reduzca las complicaciones de los vasos sanguíneos grandes, como el accidente cerebrovascular. [124] [125]
Los anticoagulantes orales como la warfarina han sido la base de la prevención del accidente cerebrovascular durante más de 50 años. Sin embargo, varios estudios han demostrado que la aspirina y otros antiplaquetarios son muy eficaces en la prevención secundaria después de un accidente cerebrovascular o un ataque isquémico transitorio. [89] Las dosis bajas de aspirina (por ejemplo, 75-150 mg) son tan eficaces como las dosis altas, pero tienen menos efectos secundarios; la dosis efectiva más baja sigue siendo desconocida. [126] Las tienopiridinas ( clopidogrel , ticlopidina ) pueden ser ligeramente más eficaces que la aspirina y tienen un menor riesgo de sangrado gastrointestinal , pero son más caras. [127] Tanto la aspirina como el clopidogrel pueden ser útiles en las primeras semanas después de un accidente cerebrovascular menor o un AIT de alto riesgo. [128] El clopidogrel tiene menos efectos secundarios que la ticlopidina. [127] Se puede agregar dipiridamol a la terapia con aspirina para proporcionar un pequeño beneficio adicional, aunque el dolor de cabeza es un efecto secundario común. [129] La aspirina en dosis bajas también es eficaz para la prevención de accidentes cerebrovasculares después de sufrir un infarto de miocardio. [90]
Las personas con fibrilación auricular tienen un riesgo de sufrir un accidente cerebrovascular del 5% al año, y las que tienen fibrilación auricular valvular tienen un riesgo aún mayor. [130] Dependiendo del riesgo de accidente cerebrovascular, la anticoagulación con medicamentos como la warfarina o la aspirina es útil para la prevención con diversos niveles de efectividad comparativa según el tipo de tratamiento utilizado. [131] [132]
Se ha demostrado que los anticoagulantes orales , especialmente los inhibidores de Xa ( apixabán ) y de la trombina ( dabigatrán ), son superiores a la warfarina en la reducción de accidentes cerebrovasculares y tienen un riesgo de sangrado menor o similar en pacientes con fibrilación auricular. [132] Excepto en personas con fibrilación auricular, no se recomiendan los anticoagulantes orales para la prevención de accidentes cerebrovasculares: cualquier beneficio se ve contrarrestado por el riesgo de sangrado. [133]
Sin embargo, en la prevención primaria, los fármacos antiplaquetarios no redujeron el riesgo de accidente cerebrovascular isquémico, pero aumentaron el riesgo de hemorragia grave. [134] [135] Se necesitan más estudios para investigar un posible efecto protector de la aspirina contra el accidente cerebrovascular isquémico en mujeres. [136] [137]
La endarterectomía carotídea o la angioplastia carotídea se pueden utilizar para eliminar el estrechamiento aterosclerótico de la arteria carótida . Hay evidencia que respalda este procedimiento en casos seleccionados. [109] Se ha demostrado que la endarterectomía para una estenosis significativa es útil para prevenir un accidente cerebrovascular adicional en aquellos que ya han tenido la afección. [138] La colocación de stents en la arteria carótida no ha demostrado ser igualmente útil. [139] [140] Las personas se seleccionan para la cirugía en función de la edad, el sexo, el grado de estenosis, el tiempo desde los síntomas y las preferencias de la persona. [109] La cirugía es más eficiente cuando no se retrasa demasiado: el riesgo de accidente cerebrovascular recurrente en una persona que tiene una estenosis del 50% o más es de hasta el 20% después de 5 años, pero la endarterectomía reduce este riesgo a alrededor del 5%. El número de procedimientos necesarios para curar a una persona fue de 5 para la cirugía temprana (dentro de las dos semanas posteriores al accidente cerebrovascular inicial), pero 125 si se retrasa más de 12 semanas. [141] [142]
No se ha demostrado que la detección del estrechamiento de la arteria carótida sea una prueba útil en la población general. [143] Los estudios de intervención quirúrgica para la estenosis de la arteria carótida sin síntomas han demostrado solo una pequeña disminución del riesgo de accidente cerebrovascular. [144] [145] Para que sea beneficiosa, la tasa de complicaciones de la cirugía debe mantenerse por debajo del 4%. Incluso entonces, por cada 100 cirugías, 5 personas se beneficiarán al evitar el accidente cerebrovascular, 3 desarrollarán un accidente cerebrovascular a pesar de la cirugía, 3 desarrollarán un accidente cerebrovascular o morirán debido a la cirugía en sí, y 89 permanecerán libres de accidente cerebrovascular pero también lo habrían hecho sin la intervención. [109]
La nutrición, específicamente la dieta de estilo mediterráneo , tiene el potencial de reducir el riesgo de sufrir un accidente cerebrovascular en más de la mitad. [146] No parece que la reducción de los niveles de homocisteína con ácido fólico afecte el riesgo de sufrir un accidente cerebrovascular. [147] [148]
Se han hecho varias recomendaciones específicas para las mujeres, entre ellas tomar aspirina después de la semana 11 de embarazo si hay antecedentes de hipertensión arterial crónica previa y tomar medicamentos para la presión arterial durante el embarazo si la presión arterial es mayor de 150 mmHg sistólica o mayor de 100 mmHg diastólica. En aquellas que han tenido preeclampsia previamente , otros factores de riesgo deben tratarse de manera más agresiva. [149]
Se recomienda mantener la presión arterial por debajo de 140/90 mmHg. [150] La anticoagulación puede prevenir el accidente cerebrovascular isquémico recurrente. Entre las personas con fibrilación auricular no valvular, la anticoagulación puede reducir el accidente cerebrovascular en un 60%, mientras que los agentes antiplaquetarios pueden reducir el accidente cerebrovascular en un 20%. [151] Sin embargo, un metanálisis reciente sugiere que el daño de la anticoagulación comenzó temprano después de un accidente cerebrovascular embólico. [152] [153] El tratamiento de prevención del accidente cerebrovascular para la fibrilación auricular se determina de acuerdo con la puntuación CHA2DS2-VASc . El anticoagulante más utilizado para prevenir el accidente cerebrovascular tromboembólico en personas con fibrilación auricular no valvular es el agente oral warfarina, mientras que una serie de agentes más nuevos, incluido el dabigatrán, son alternativas que no requieren monitoreo del tiempo de protrombina . [150]
Los anticoagulantes, cuando se utilizan después de un accidente cerebrovascular, no deben suspenderse para procedimientos dentales. [154]
Si los estudios muestran estenosis de la arteria carótida y la persona tiene un grado de función residual en el lado afectado, la endarterectomía carotídea (extirpación quirúrgica de la estenosis) puede disminuir el riesgo de recurrencia si se realiza rápidamente después del accidente cerebrovascular.
El accidente cerebrovascular, ya sea isquémico o hemorrágico, es una emergencia que requiere atención médica inmediata. [5] [155] El tratamiento específico dependerá del tipo de accidente cerebrovascular, el tiempo transcurrido desde el inicio de los síntomas y la causa subyacente o la presencia de comorbilidades . [155]
La aspirina reduce el riesgo general de recurrencia en un 13% con un mayor beneficio en las primeras etapas. [156] La terapia definitiva dentro de las primeras horas tiene como objetivo eliminar el bloqueo rompiendo el coágulo ( trombólisis ) o eliminándolo mecánicamente ( trombectomía ). La premisa filosófica que subyace a la importancia de la intervención rápida en caso de accidente cerebrovascular se resumió como ¡ El tiempo es cerebro! a principios de la década de 1990. [157] Años más tarde, esa misma idea, de que la rápida restauración del flujo sanguíneo cerebral da como resultado la muerte de menos células cerebrales, ha sido probada y cuantificada. [158]
Un control estricto del azúcar en sangre durante las primeras horas no mejora los resultados y puede causar daño. [159] La presión arterial alta tampoco suele reducirse, ya que no se ha demostrado que sea útil. [160] [161] La cerebrolisina , una mezcla de factores neurotróficos derivados del cerebro de cerdo que se usa ampliamente para tratar el accidente cerebrovascular isquémico agudo en China, Europa del Este, Rusia, países postsoviéticos y otros países asiáticos, no mejora los resultados ni previene la muerte y puede aumentar el riesgo de eventos adversos graves. [162] Tampoco hay evidencia de que las mezclas de péptidos similares a la cerebrolisina que se extraen del cerebro del ganado sean útiles para tratar el accidente cerebrovascular isquémico agudo. [162]
La trombólisis , como con el activador tisular del plasminógeno recombinante (rtPA), en el accidente cerebrovascular isquémico agudo, cuando se administra dentro de las tres horas posteriores al inicio de los síntomas, produce un beneficio general del 10 % con respecto a vivir sin discapacidad. [163] [164] Sin embargo, no mejora las posibilidades de supervivencia. [163] El beneficio es mayor cuanto antes se utiliza. [163] Entre tres y cuatro horas y media, los efectos son menos claros. [165] [166] [167] La AHA/ASA lo recomienda para ciertas personas en este período de tiempo. [168] Una revisión de 2014 encontró un aumento del 5 % en el número de personas que viven sin discapacidad a los tres a seis meses; sin embargo, hubo un aumento del 2 % en el riesgo de muerte a corto plazo. [164] Después de cuatro horas y media, la trombólisis empeora los resultados. [165] Estos beneficios o la falta de beneficios se produjeron independientemente de la edad de la persona tratada. [169] No existe una manera confiable de determinar quién tendrá una hemorragia intracraneal después del tratamiento y quién no. [170] En aquellos pacientes con hallazgos de tejido salvable en imágenes médicas entre 4,5 horas y 9 horas o que se despiertan con un accidente cerebrovascular, la alteplasa produce algún beneficio. [171]
Su uso está avalado por la American Heart Association , el American College of Emergency Physicians y la American Academy of Neurology como el tratamiento recomendado para el accidente cerebrovascular agudo dentro de las tres horas posteriores al inicio de los síntomas, siempre que no haya otras contraindicaciones (como valores de laboratorio anormales, presión arterial alta o cirugía reciente). Esta posición para el tPA se basa en los hallazgos de dos estudios realizados por un grupo de investigadores [172] que mostraron que el tPA mejora las posibilidades de un buen resultado neurológico. Cuando se administra dentro de las primeras tres horas, la trombólisis mejora el resultado funcional sin afectar la mortalidad. [173] El 6,4% de las personas con un accidente cerebrovascular grande desarrollaron una hemorragia cerebral sustancial como complicación por la administración de tPA, por lo que parte de la razón del aumento de la mortalidad a corto plazo. [174] La American Academy of Emergency Medicine había declarado anteriormente que la evidencia objetiva con respecto a la aplicabilidad del tPA para el accidente cerebrovascular isquémico agudo era insuficiente. [175] En 2013, el Colegio Americano de Medicina de Emergencia refutó esta posición, [176] reconociendo el conjunto de evidencias a favor del uso de tPA en el accidente cerebrovascular isquémico; [177] pero el debate continúa. [178] [179] Se ha descubierto que la fibrinólisis intraarterial , en la que se pasa un catéter por una arteria hasta el cerebro y se inyecta el medicamento en el sitio de la trombosis, mejora los resultados en personas con accidente cerebrovascular isquémico agudo. [180]
La extracción mecánica del coágulo sanguíneo que causa el accidente cerebrovascular isquémico, llamada trombectomía mecánica , es un tratamiento potencial para la oclusión de una arteria grande, como la arteria cerebral media . En 2015, una revisión demostró la seguridad y eficacia de este procedimiento si se realiza dentro de las 12 horas posteriores al inicio de los síntomas. [181] [182] No cambió el riesgo de muerte, pero sí redujo la discapacidad en comparación con el uso de trombólisis intravenosa, que generalmente se usa en personas evaluadas para trombectomía mecánica. [183] [184] Ciertos casos pueden beneficiarse de la trombectomía hasta 24 horas después del inicio de los síntomas. [185]
Un accidente cerebrovascular que afecta a grandes porciones del cerebro puede causar una importante inflamación cerebral con lesión cerebral secundaria en el tejido circundante. Este fenómeno se observa principalmente en el accidente cerebrovascular que afecta al tejido cerebral que depende de la arteria cerebral media para el suministro de sangre y también se denomina "infarto cerebral maligno" porque conlleva un pronóstico desalentador. Se puede intentar aliviar la presión con medicación, pero algunos requieren una hemicraniectomía , la extirpación quirúrgica temporal del cráneo de un lado de la cabeza. Esto disminuye el riesgo de muerte, aunque algunas personas, que de otro modo habrían muerto, sobreviven con discapacidad. [186] [187]
Las personas con hemorragia intracerebral requieren cuidados paliativos, incluido el control de la presión arterial si es necesario. Se controla a las personas para detectar cambios en el nivel de conciencia y se mantienen los niveles óptimos de azúcar y oxigenación en sangre. Los anticoagulantes y antitrombóticos pueden empeorar el sangrado y generalmente se suspenden (y se revierten si es posible). [ cita requerida ] Una proporción puede beneficiarse de una intervención neuroquirúrgica para extraer la sangre y tratar la causa subyacente, pero esto depende de la ubicación y el tamaño de la hemorragia, así como de factores relacionados con el paciente, y se están realizando investigaciones en curso sobre la cuestión de qué personas con hemorragia intracerebral pueden beneficiarse. [ 188 ]
En el caso de una hemorragia subaracnoidea , el tratamiento temprano de los aneurismas cerebrales subyacentes puede reducir el riesgo de hemorragias posteriores. Según el sitio del aneurisma, esto puede hacerse mediante cirugía que implica abrir el cráneo o por vía endovascular (a través de los vasos sanguíneos). [189]
Lo ideal es que las personas que han sufrido un ictus sean admitidas en una "unidad de ictus", una sala o área dedicada en un hospital con personal de enfermería y terapeutas con experiencia en el tratamiento de ictus. Se ha demostrado que las personas admitidas en unidades de ictus tienen más posibilidades de sobrevivir que las admitidas en otras partes del hospital, incluso si están siendo atendidas por médicos sin experiencia en ictus. [2] [190] La atención de enfermería es fundamental para mantener el cuidado de la piel , la alimentación, la hidratación, la posición y el control de los signos vitales como la temperatura, el pulso y la presión arterial. [191]
La rehabilitación del accidente cerebrovascular es el proceso por el cual las personas con un accidente cerebrovascular incapacitante se someten a un tratamiento para ayudarlos a volver a la vida normal tanto como sea posible recuperando y reaprendiendo las habilidades de la vida cotidiana. También tiene como objetivo ayudar al sobreviviente a comprender y adaptarse a las dificultades, prevenir complicaciones secundarias y educar a los miembros de la familia para que desempeñen un papel de apoyo. La rehabilitación del accidente cerebrovascular debe comenzar casi de inmediato con un enfoque multidisciplinario. El equipo de rehabilitación puede involucrar médicos capacitados en medicina de rehabilitación, neurólogos , farmacéuticos clínicos , personal de enfermería, fisioterapeutas , terapeutas ocupacionales , patólogos del lenguaje y el habla y ortesistas . Algunos equipos también pueden incluir psicólogos y trabajadores sociales , ya que al menos un tercio de las personas afectadas manifiestan depresión posterior al accidente cerebrovascular . Se pueden utilizar instrumentos validados como la escala de Barthel para evaluar la probabilidad de que una persona que ha tenido un accidente cerebrovascular pueda arreglárselas en casa con o sin apoyo después del alta hospitalaria. [192]
La rehabilitación de un ACV debe iniciarse lo antes posible y puede durar desde unos pocos días hasta más de un año. La mayor parte de la recuperación de la función se observa en los primeros meses, y luego la mejora disminuye hasta que la "ventana" considerada oficialmente por las unidades de rehabilitación estatales de EE. UU. y otras como cerrada después de seis meses, con pocas posibilidades de una mayor mejora. [ cita médica necesaria ] Sin embargo, algunas personas han informado que continúan mejorando durante años, recuperando y fortaleciendo habilidades como escribir, caminar, correr y hablar. [ cita médica necesaria ] Los ejercicios de rehabilitación diarios deben seguir siendo parte de la rutina diaria de las personas que han tenido un ACV. La recuperación completa es inusual pero no imposible y la mayoría de las personas mejorarán hasta cierto punto: se sabe que la dieta y el ejercicio adecuados ayudan al cerebro a recuperarse.
El conjunto de evidencias sobre la eficacia de la rehabilitación cognitiva para reducir los efectos incapacitantes de la negligencia y aumentar la independencia aún no se ha demostrado. [193] Sin embargo, hay evidencia limitada de que la rehabilitación cognitiva puede tener un efecto beneficioso inmediato en las pruebas de negligencia. [193] En general, ningún enfoque de rehabilitación puede respaldarse con evidencia de negligencia espacial.
No hay certeza sobre si el uso de rehabilitación puede mejorar las habilidades de conducción en carretera después de un accidente cerebrovascular. [194] Hay evidencia limitada de que el entrenamiento en un simulador de conducción mejorará el desempeño en el reconocimiento de señales de tránsito después del entrenamiento. [194] Los hallazgos se basan en evidencia de baja calidad ya que se necesitan más investigaciones que involucren a un gran número de participantes.
Con base en evidencia de baja calidad, no es seguro si el yoga tiene un beneficio significativo para la rehabilitación del accidente cerebrovascular en las medidas de calidad de vida, equilibrio, fuerza, resistencia, dolor y puntuaciones de discapacidad. [195] El yoga puede reducir la ansiedad y podría incluirse como parte de la rehabilitación del accidente cerebrovascular centrada en el paciente. [195] Se necesitan más investigaciones para evaluar los beneficios y la seguridad del yoga en la rehabilitación del accidente cerebrovascular.
La evidencia de baja calidad sugiere que la observación de la acción (un tipo de fisioterapia que tiene como objetivo mejorar la plasticidad neuronal a través del sistema neuronal espejo) puede tener algún beneficio y no tiene efectos adversos significativos; sin embargo, este beneficio puede no ser clínicamente significativo y se sugiere realizar más investigaciones. [196]
El conjunto de evidencia científica es incierto sobre la eficacia de la rehabilitación cognitiva para los déficits de atención en pacientes después de un accidente cerebrovascular. [197] Si bien puede haber un efecto inmediato después del tratamiento en la atención, los hallazgos se basan en estudios de calidad baja a moderada y en un número pequeño. [197] Se necesitan más investigaciones para evaluar si el efecto puede mantenerse en las tareas cotidianas que requieren atención.
La evidencia más reciente respalda los beneficios a corto plazo de la imaginería motora (IM) en la velocidad de la marcha en personas que han sufrido un accidente cerebrovascular, en comparación con otras terapias. [198] La IM no mejora la función motora después de un accidente cerebrovascular y no parece causar eventos adversos significativos. [198] Los hallazgos se basan en evidencia de baja calidad, ya que se necesita más investigación para estimar el efecto de la IM en la resistencia al caminar y la dependencia de la asistencia personal.
La fisioterapia y la terapia ocupacional tienen áreas de especialización superpuestas; sin embargo, la fisioterapia se centra en el rango de movimiento y la fuerza de las articulaciones mediante la realización de ejercicios y el reaprendizaje de tareas funcionales como la movilidad en la cama, la transferencia, la marcha y otras funciones motoras gruesas. Los fisioterapeutas también pueden trabajar con personas que han sufrido un accidente cerebrovascular para mejorar la conciencia y el uso del lado hemipléjico . La rehabilitación implica trabajar en la capacidad de producir movimientos fuertes o la capacidad de realizar tareas utilizando patrones normales. El énfasis se concentra a menudo en las tareas funcionales y los objetivos de las personas. Un ejemplo que emplean los fisioterapeutas para promover el aprendizaje motor implica la terapia de movimiento inducido por restricción . A través de la práctica continua, la persona vuelve a aprender a utilizar y adaptar la extremidad hemipléjica durante las actividades funcionales para crear cambios permanentes duraderos. [199] La fisioterapia es eficaz para la recuperación de la función y la movilidad después de un accidente cerebrovascular. [200] La terapia ocupacional participa en el entrenamiento para ayudar a volver a aprender las actividades cotidianas conocidas como actividades de la vida diaria (AVD), como comer, beber, vestirse, bañarse, cocinar, leer y escribir , e ir al baño. Los enfoques para ayudar a las personas con incontinencia urinaria incluyen fisioterapia, terapia cognitiva e intervenciones especializadas con profesionales médicos experimentados; sin embargo, no está claro cuán efectivos son estos enfoques para mejorar la incontinencia urinaria después de un accidente cerebrovascular. [201]
El tratamiento de la espasticidad relacionada con el accidente cerebrovascular a menudo implica movilizaciones tempranas, generalmente realizadas por un fisioterapeuta, combinadas con elongación de los músculos espásticos y estiramientos sostenidos a través de diferentes posiciones. [45] La mejora inicial en el rango de movimiento se logra a menudo a través de patrones de rotación rítmica asociados con la extremidad afectada. [45] Una vez que el terapeuta ha logrado el rango completo, la extremidad debe colocarse en las posiciones alargadas para prevenir más contracturas, daño de la piel y desuso de la extremidad con el uso de férulas u otras herramientas para estabilizar la articulación. [45] Las envolturas de hielo frío o las bolsas de hielo pueden aliviar brevemente la espasticidad al reducir temporalmente las tasas de activación neuronal. [45] La estimulación eléctrica de los músculos antagonistas o las vibraciones también se han utilizado con cierto éxito. [45] A veces se sugiere fisioterapia para personas que experimentan disfunción sexual después de un accidente cerebrovascular. [202]
Dado que la prevalencia de problemas de visión aumenta con la edad en pacientes con ACV, el efecto general de las intervenciones para los problemas visuales relacionados con la edad es incierto. Tampoco se sabe con certeza si las personas con ACV responden de manera diferente a la población general al tratamiento de problemas oculares. [203] Se necesita más investigación en esta área, ya que el conjunto de evidencia es de muy baja calidad.
La terapia del habla y del lenguaje es apropiada para personas con trastornos de la producción del habla: disartria [204] y apraxia del habla , [205] afasia , [206] alteraciones cognitivas y de comunicación y problemas para tragar .
La terapia del habla y del lenguaje para la afasia posterior a un accidente cerebrovascular mejora la comunicación funcional, la lectura, la escritura y el lenguaje expresivo. La terapia del habla y del lenguaje de mayor intensidad, en dosis más altas o administrada durante un período prolongado conduce a una comunicación funcional significativamente mejor, pero las personas pueden tener más probabilidades de abandonar el tratamiento de alta intensidad (hasta 15 horas por semana). [207] Se necesita un total de 20 a 50 horas de terapia del habla y del lenguaje para lograr la mejor recuperación. La mayor mejora se produce cuando se brindan de 2 a 5 horas de terapia por semana durante 4 a 5 días. La recuperación mejora aún más cuando, además de la terapia, las personas practican tareas en casa. [208] [209] La terapia del habla y del lenguaje también es eficaz si se brinda en línea a través de un video o por un miembro de la familia que haya sido capacitado por un terapeuta profesional. [208] [209]
La recuperación con terapia para la afasia también depende de la antigüedad del accidente cerebrovascular y de la edad de la persona. Recibir terapia dentro del mes posterior al accidente cerebrovascular produce las mayores mejoras. Entre 3 y 6 meses después del accidente cerebrovascular se necesitará más terapia, pero los síntomas aún pueden mejorar. Las personas con afasia menores de 55 años son las que tienen más probabilidades de mejorar, pero las personas mayores de 75 años también pueden mejorar con terapia. [210] [211]
Las personas que han sufrido un accidente cerebrovascular pueden tener problemas particulares, como disfagia , que puede hacer que el material ingerido pase a los pulmones y cause neumonía por aspiración . La afección puede mejorar con el tiempo, pero mientras tanto, se puede insertar una sonda nasogástrica , lo que permite administrar alimentos líquidos directamente al estómago. Si la deglución sigue considerándose insegura, se coloca una sonda de gastrostomía endoscópica percutánea (GEP) y esta puede permanecer indefinidamente. La terapia de deglución ha tenido resultados mixtos a partir de 2018. [212]
A menudo, la tecnología de asistencia, como sillas de ruedas , andadores y bastones, puede resultar beneficiosa. Muchos problemas de movilidad pueden mejorarse mediante el uso de ortesis de tobillo y pie . [213]
El accidente cerebrovascular también puede reducir la condición física general de las personas. [214] La disminución de la condición física puede reducir la capacidad de rehabilitación, así como la salud general. [215] Los ejercicios físicos como parte de un programa de rehabilitación después de un accidente cerebrovascular parecen seguros. [214] El entrenamiento de aptitud cardiorrespiratoria que implica caminar en la rehabilitación puede mejorar la velocidad, la tolerancia y la independencia al caminar, y puede mejorar el equilibrio. [214] No hay datos adecuados a largo plazo sobre los efectos del ejercicio y el entrenamiento en la muerte, la dependencia y la discapacidad después de un accidente cerebrovascular. [214] Las futuras áreas de investigación pueden concentrarse en la prescripción óptima de ejercicio y los beneficios a largo plazo del ejercicio para la salud. El efecto del entrenamiento físico sobre la cognición también puede estudiarse más a fondo.
La capacidad de caminar de forma independiente en la comunidad, en espacios interiores o exteriores, es importante después de un accidente cerebrovascular. Aunque no se han reportado efectos negativos, no está claro si los resultados pueden mejorar con estos programas de caminatas en comparación con el tratamiento habitual. [216]
Algunos métodos terapéuticos actuales y futuros incluyen el uso de la realidad virtual y los videojuegos para la rehabilitación. Estas formas de rehabilitación ofrecen potencial para motivar a las personas a realizar tareas terapéuticas específicas que muchas otras formas no permiten. [217] Si bien la realidad virtual y los videojuegos interactivos no son más eficaces que la terapia convencional para mejorar la función de las extremidades superiores, cuando se utilizan junto con la atención habitual, estos enfoques pueden mejorar la función de las extremidades superiores y la función de las actividades de la vida diaria. [218] No hay datos adecuados sobre el efecto de la realidad virtual y los videojuegos interactivos en la velocidad de la marcha, el equilibrio, la participación y la calidad de vida. [218] Muchas clínicas y hospitales están adoptando el uso de estos dispositivos listos para usar para hacer ejercicio, interactuar socialmente y rehabilitar porque son asequibles, accesibles y se pueden utilizar en la clínica y en el hogar. [217]
La terapia del espejo se asocia con una mejora de la función motora de la extremidad superior en personas que han sufrido un accidente cerebrovascular. [219]
Otros métodos de rehabilitación no invasivos utilizados para aumentar la fisioterapia de la función motora en personas que se recuperan de un accidente cerebrovascular incluyen la estimulación magnética transcraneal y la estimulación transcraneal de corriente continua [220] y las terapias robóticas [221] . La terapia de movimiento inducido por restricción (CIMT), la práctica mental, la terapia del espejo, las intervenciones para el deterioro sensorial, la realidad virtual y una dosis relativamente alta de práctica de tareas repetitivas pueden ser eficaces para mejorar la función de las extremidades superiores. Sin embargo, se necesita más investigación primaria, específicamente sobre CIMT, la práctica mental, la terapia del espejo y la realidad virtual [222] .
Los estudios clínicos confirman la importancia de las ortesis en la rehabilitación de los pacientes con ictus. [223] [224] [225] La ortesis apoya las aplicaciones terapéuticas y también ayuda a movilizar al paciente en una etapa temprana. Con la ayuda de una ortesis, se puede aprender a estar de pie y caminar de nuevo de manera fisiológica, y se pueden prevenir las consecuencias para la salud posteriores causadas por un patrón de marcha incorrecto. Por lo tanto, un tratamiento con una ortesis puede utilizarse como apoyo a la terapia.
El ictus puede afectar la capacidad de vivir de forma independiente y con calidad. Los programas de autogestión son una formación especial que educa a los supervivientes de un ictus sobre el ictus y sus consecuencias, les ayuda a adquirir habilidades para afrontar sus retos y les ayuda a establecer y alcanzar sus propios objetivos durante su proceso de recuperación. Estos programas están adaptados al público objetivo y están dirigidos por una persona formada y experta en ictus y sus consecuencias (normalmente profesionales, pero también supervivientes de ictus y compañeros). Una revisión de 2016 informó que estos programas mejoran la calidad de vida después del ictus, sin efectos negativos. Las personas con ictus se sintieron más empoderadas, felices y satisfechas con la vida después de participar en esta formación. [226]
La discapacidad afecta al 75% de los supervivientes de un accidente cerebrovascular lo suficiente como para reducir su capacidad para trabajar. [227] El accidente cerebrovascular puede afectar a las personas física, mental, emocionalmente o una combinación de las tres. Los resultados del accidente cerebrovascular varían ampliamente según el tamaño y la ubicación de la lesión. [228]
Algunas de las discapacidades físicas que pueden resultar de un accidente cerebrovascular incluyen debilidad muscular, entumecimiento, úlceras por presión , neumonía , incontinencia , apraxia (incapacidad para realizar movimientos aprendidos), dificultades para realizar actividades diarias , pérdida de apetito, pérdida del habla , pérdida de la visión y dolor . Si el accidente cerebrovascular es lo suficientemente grave, o en una ubicación determinada, como partes del tronco encefálico, puede producirse coma o muerte. Hasta el 10% de las personas que sufren un accidente cerebrovascular desarrollan convulsiones , más comúnmente en la semana posterior al evento; la gravedad del accidente cerebrovascular aumenta la probabilidad de una convulsión. [229] [230] Se estima que el 15% de las personas experimentan incontinencia urinaria durante más de un año después del accidente cerebrovascular. [201] El 50% de las personas tienen una disminución de la función sexual ( disfunción sexual ) después del accidente cerebrovascular. [202]
Las disfunciones emocionales y mentales corresponden a áreas del cerebro que han sido dañadas. Los problemas emocionales posteriores a un accidente cerebrovascular pueden deberse a un daño directo a los centros emocionales del cerebro o a la frustración y la dificultad para adaptarse a nuevas limitaciones. Las dificultades emocionales posteriores a un accidente cerebrovascular incluyen ansiedad , ataques de pánico , apatía afectiva (incapacidad para expresar emociones), manía , apatía y psicosis . Otras dificultades pueden incluir una disminución de la capacidad para comunicar emociones a través de la expresión facial, el lenguaje corporal y la voz. [231]
La alteración de la identidad propia, las relaciones con los demás y el bienestar emocional pueden tener consecuencias sociales después de un accidente cerebrovascular debido a la falta de capacidad para comunicarse. Muchas personas que sufren problemas de comunicación después de un accidente cerebrovascular tienen más dificultades para hacer frente a los problemas sociales que a los problemas físicos. Los aspectos más amplios de la atención deben abordar el impacto emocional que tiene el deterioro del habla en quienes experimentan dificultades con el habla después de un accidente cerebrovascular. [204] Quienes sufren un accidente cerebrovascular corren el riesgo de sufrir parálisis , lo que podría dar lugar a una imagen corporal alterada, que también puede dar lugar a otros problemas sociales. [232]
Entre el 30 y el 50% de los supervivientes de un accidente cerebrovascular desarrollan depresión post accidente cerebrovascular, que se caracteriza por letargo, irritabilidad, alteraciones del sueño , disminución de la autoestima y retraimiento. [233] La depresión puede reducir la motivación y empeorar el pronóstico, pero se puede tratar con apoyo social y familiar, psicoterapia y, en casos graves, antidepresivos . Las sesiones de psicoterapia pueden tener un pequeño efecto en la mejora del estado de ánimo y la prevención de la depresión después del accidente cerebrovascular. [234] Los medicamentos antidepresivos pueden ser útiles para tratar la depresión después del accidente cerebrovascular, pero se asocian con eventos adversos del sistema nervioso central y gastrointestinales. [234]
La labilidad emocional , otra consecuencia del ictus, hace que la persona cambie rápidamente entre altibajos emocionales y exprese emociones de forma inapropiada, por ejemplo, con un exceso de risa o llanto con poca o ninguna provocación. Si bien estas expresiones de emoción suelen corresponderse con las emociones reales de la persona, una forma más grave de labilidad emocional hace que la persona afectada se ría y llore patológicamente, sin tener en cuenta el contexto o la emoción. [227] Algunas personas muestran lo opuesto de lo que sienten, por ejemplo llorando cuando están felices. [235] La labilidad emocional se presenta en aproximadamente el 20% de quienes han tenido un ictus. Aquellos con un ictus en el hemisferio derecho tienen más probabilidades de tener problemas de empatía que pueden dificultar la comunicación. [236]
Los déficits cognitivos resultantes de un accidente cerebrovascular incluyen trastornos perceptivos, afasia , [237] demencia , [238] [239] y problemas de atención [240] y memoria. [241] Los sobrevivientes de un accidente cerebrovascular pueden no ser conscientes de sus propias discapacidades, una condición llamada anosognosia . En una condición llamada negligencia hemiespacial , la persona afectada es incapaz de prestar atención a nada en el lado del espacio opuesto al hemisferio dañado. El resultado cognitivo y psicológico después del accidente cerebrovascular puede verse afectado por la edad a la que ocurrió el accidente cerebrovascular, el funcionamiento intelectual basal previo al accidente cerebrovascular, la historia psiquiátrica y si hay patología cerebral preexistente. [242]
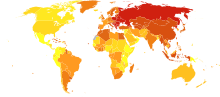

En 2011, el accidente cerebrovascular fue la segunda causa de muerte más frecuente en todo el mundo, con 6,2 millones de muertes (~11% del total). [244] Aproximadamente 17 millones de personas sufrieron un accidente cerebrovascular en 2010 y 33 millones de personas habían tenido un accidente cerebrovascular anteriormente y todavía estaban vivas. [19] Entre 1990 y 2010, la incidencia del accidente cerebrovascular disminuyó aproximadamente un 10% en el mundo desarrollado y aumentó un 10% en el mundo en desarrollo. [19] En general, dos tercios de los accidentes cerebrovasculares se produjeron en personas mayores de 65 años. [19] Los asiáticos del sur tienen un riesgo especialmente alto de sufrir un accidente cerebrovascular, lo que representa el 40% de las muertes por accidente cerebrovascular a nivel mundial. [245] La incidencia del accidente cerebrovascular isquémico es diez veces más frecuente que la del accidente cerebrovascular hemorrágico. [246]
Se clasifica después de la enfermedad cardíaca y antes del cáncer. [2] En los Estados Unidos, el accidente cerebrovascular es una de las principales causas de discapacidad y recientemente disminuyó del tercer lugar a la cuarta causa principal de muerte. [247] Se han observado disparidades geográficas en la incidencia de accidentes cerebrovasculares, incluida la existencia de un " cinturón de accidentes cerebrovasculares " en el sureste de los Estados Unidos , pero no se han explicado las causas de estas disparidades.
El riesgo de sufrir un accidente cerebrovascular aumenta exponencialmente a partir de los 30 años de edad y la causa varía según la edad. [248] La edad avanzada es uno de los factores de riesgo de accidente cerebrovascular más importantes. El 95% de los accidentes cerebrovasculares se producen en personas de 45 años o más, y dos tercios de los accidentes cerebrovasculares se producen en personas mayores de 65 años. [53] [233]
El riesgo de morir de un accidente cerebrovascular también aumenta con la edad. Sin embargo, el accidente cerebrovascular puede ocurrir a cualquier edad, incluso en la infancia. [ cita requerida ]
Los miembros de la familia pueden tener una tendencia genética a sufrir un accidente cerebrovascular o compartir un estilo de vida que contribuya a la aparición de este. Los niveles más altos del factor de von Willebrand son más comunes entre las personas que han sufrido un accidente cerebrovascular isquémico por primera vez. [249] Los resultados de este estudio encontraron que el único factor genético significativo era el tipo de sangre de la persona . Haber sufrido un accidente cerebrovascular en el pasado aumenta en gran medida el riesgo de sufrir un accidente cerebrovascular en el futuro.
Los hombres tienen un 25% más de probabilidades de sufrir un accidente cerebrovascular que las mujeres, [53] sin embargo, el 60% de las muertes por accidente cerebrovascular ocurren en mujeres. [235] Dado que las mujeres viven más, son mayores en promedio cuando sufren un accidente cerebrovascular y, por lo tanto, mueren con más frecuencia. [53] Algunos factores de riesgo de accidente cerebrovascular se aplican solo a las mujeres. Entre ellos, los principales son el embarazo, el parto, la menopausia y el tratamiento de la misma ( TRH ).

Se han reportado episodios de accidente cerebrovascular y accidente cerebrovascular familiar desde el segundo milenio a. C. en adelante en la antigua Mesopotamia y Persia. [250] Hipócrates (460 a 370 a. C.) fue el primero en describir el fenómeno de parálisis repentina que a menudo se asocia con isquemia . Apoplejía , de la palabra griega que significa "golpeado con violencia", apareció por primera vez en los escritos hipocráticos para describir este fenómeno. [251] [252] La palabra accidente cerebrovascular se usó como sinónimo de ataque apopléjico ya en 1599, [253] y es una traducción bastante literal del término griego. El término accidente cerebrovascular apopléjico es un término arcaico, no específico, para un accidente cerebrovascular acompañado de hemorragia o accidente cerebrovascular hemorrágico. [254] Se describió a Martín Lutero como víctima de un accidente cerebrovascular apopléjico que lo privó del habla poco antes de su muerte en 1546. [255]
En 1658, en su Apoplexia , Johann Jacob Wepfer (1620-1695) identificó la causa del accidente cerebrovascular hemorrágico cuando sugirió que las personas que habían muerto de apoplejía tenían sangrado en el cerebro. [53] [251] Wepfer también identificó las arterias principales que irrigan el cerebro, las arterias vertebrales y carótidas , e identificó la causa de un tipo de accidente cerebrovascular isquémico conocido como infarto cerebral cuando sugirió que la apoplejía podría ser causada por un bloqueo de esos vasos. [53] Rudolf Virchow describió por primera vez el mecanismo del tromboembolismo como un factor principal. [256]
El término accidente cerebrovascular fue introducido en 1927, reflejando una "creciente conciencia y aceptación de las teorías vasculares y (...) el reconocimiento de las consecuencias de una interrupción repentina en el suministro vascular del cerebro". [257] Su uso es actualmente desaconsejado por varios libros de texto de neurología, argumentando que la connotación de fortuitidad que conlleva la palabra accidente no destaca suficientemente la modificabilidad de los factores de riesgo subyacentes. [258] [259] [260] El término lesión cerebrovascular puede usarse indistintamente. [261]
El término ataque cerebral fue introducido para subrayar la naturaleza aguda del accidente cerebrovascular según la Asociación Estadounidense de Accidentes Cerebrovasculares [261] , que ha utilizado el término desde 1990 [262] y se utiliza coloquialmente para referirse tanto al accidente cerebrovascular isquémico como al hemorrágico. [263]
En 2017, la angioplastia y los stents se encontraban bajo investigación clínica preliminar para determinar las posibles ventajas terapéuticas de estos procedimientos en comparación con la terapia con estatinas , antitrombóticos o fármacos antihipertensivos . [264]
{{cite web}}: CS1 maint: bot: original URL status unknown (link)Entre 3 y 4,5 horas después del inicio del accidente cerebrovascular, el t-PA aumenta el riesgo de hemorragia intracraneal sintomática, pero el efecto sobre los resultados funcionales es inconsistente[ verificación necesaria ]