El acné , también conocido como acné vulgar , es una afección cutánea crónica que se produce cuando las células muertas y la grasa de la piel obstruyen los folículos pilosos . [10] Las características típicas de la afección incluyen puntos negros o puntos blancos , espinillas , piel grasa y posibles cicatrices . [1] [2] [11] Afecta principalmente a la piel con una cantidad relativamente alta de glándulas sebáceas , incluida la cara, la parte superior del pecho y la espalda. [12] La apariencia resultante puede provocar falta de confianza, ansiedad , autoestima reducida y, en casos extremos, depresión o pensamientos suicidas . [3] [4]
La susceptibilidad al acné es principalmente genética en el 80% de los casos. [2] El papel de la dieta y el tabaquismo en esta afección no está claro, y ni la limpieza ni la exposición a la luz solar parecen influir. [2] [13] [14] En ambos sexos , las hormonas llamadas andrógenos parecen ser parte del mecanismo subyacente, al causar una mayor producción de sebo . [5] Otro factor común es el crecimiento excesivo de la bacteria Cutibacterium acnes , que está presente en la piel. [15]
Se encuentran disponibles tratamientos para el acné, que incluyen cambios en el estilo de vida, medicamentos y procedimientos médicos. Comer menos carbohidratos simples, como el azúcar, puede minimizar la afección. [7] Comúnmente se utilizan tratamientos aplicados directamente sobre la piel afectada , como ácido azelaico , peróxido de benzoílo y ácido salicílico . [8] Los antibióticos y retinoides están disponibles en formulaciones que se aplican sobre la piel y se toman por vía oral para el tratamiento del acné. [8] Sin embargo, se puede desarrollar resistencia a los antibióticos como resultado de la terapia con antibióticos. [16] Varios tipos de píldoras anticonceptivas ayudan a prevenir el acné en las mujeres. [8] Los profesionales médicos suelen reservar las pastillas de isotretinoína para el acné grave, debido a mayores efectos secundarios potenciales. [8] [17] Algunos miembros de la comunidad médica recomiendan el tratamiento temprano y agresivo del acné para disminuir el impacto general a largo plazo en los individuos. [4]
En 2015, el acné afectó a aproximadamente 633 millones de personas en todo el mundo, lo que la convierte en la octava enfermedad más común en todo el mundo. [9] [18] El acné ocurre comúnmente en la adolescencia y afecta aproximadamente al 80-90% de los adolescentes en el mundo occidental . [19] [20] [21] Algunas sociedades rurales informan tasas de acné más bajas que las industrializadas. [21] [22] Los niños y adultos también pueden verse afectados antes y después de la pubertad. [23] Aunque el acné se vuelve menos común en la edad adulta, persiste en casi la mitad de las personas afectadas entre los veinte y los treinta años, y un grupo más pequeño continúa teniendo dificultades en los cuarenta. [2]
La gravedad del acné vulgar (del gr. ἀκμή, "punto" + L. vulgaris , "común") [24] se puede clasificar como leve, moderada o grave para determinar un régimen de tratamiento adecuado. [20] No existe una escala universalmente aceptada para clasificar la gravedad del acné. [15] La presencia de folículos cutáneos obstruidos (conocidos como comedones ) limitados a la cara con lesiones inflamatorias ocasionales define el acné leve. [20] Se dice que el acné de gravedad moderada ocurre cuando se produce una mayor cantidad de pápulas y pústulas inflamatorias en la cara, en comparación con los casos leves de acné, y aparecen en el tronco del cuerpo. [20] Se dice que el acné severo ocurre cuando los nódulos (las "protuberancias" dolorosas que se encuentran debajo de la piel) son las lesiones faciales características y la afectación del tronco es extensa. [20] [25]
Los nódulos grandes anteriormente se llamaban quistes . El término noduloquístico se ha utilizado en la literatura médica para describir casos graves de acné inflamatorio. [25] Los quistes verdaderos son raros en personas con acné, y el término acné nodular severo es ahora la terminología preferida. [25]
El acné inverso (L. invertō, "al revés") y el acné rosácea (rosa, "color de rosa" + -āceus, "formándose") no son formas de acné y son nombres alternativos que se refieren respectivamente a las afecciones de la piel, hidradenitis supurativa. (HS) y rosácea . [26] [27] [28] Aunque la HS comparte ciertas características superpuestas con el acné vulgar, como la tendencia a obstruir los folículos de la piel con restos de células de la piel, la afección carece de las características distintivas del acné y, por lo tanto, se considera un trastorno de la piel distinto. [26]
Las características típicas del acné incluyen una mayor secreción de sebo graso por la piel, microcomedones, comedones, pápulas, nódulos (pápulas grandes), pústulas y, a menudo, provocan cicatrices. [29] [30] La apariencia del acné varía según el color de la piel. Puede resultar en problemas psicológicos y sociales. [20]
Las cicatrices del acné son causadas por una inflamación dentro de la dermis y se estima que afectan al 95% de las personas con acné vulgar. [31] La cicatrización anormal y la inflamación dérmica crean la cicatriz. [32] Es más probable que se produzcan cicatrices con acné severo, pero pueden ocurrir con cualquier forma de acné vulgar. [31] Las cicatrices del acné se clasifican según si la respuesta de curación anormal después de la inflamación dérmica conduce a una deposición excesiva de colágeno o pérdida en el sitio de la lesión del acné. [33]
Las cicatrices atróficas del acné han perdido colágeno debido a la respuesta de curación y son el tipo más común de cicatriz de acné (representan aproximadamente el 75% de todas las cicatrices de acné). [32] [33] Las cicatrices de picahielos, las cicatrices de furgones y las cicatrices rodantes son subtipos de cicatrices de acné atróficas. [31] Las cicatrices de vagón son cicatrices redondas u ovoides con bordes afilados y varían en tamaño de 1,5 a 4 mm de ancho. [32] Las cicatrices de picahielos son cicatrices estrechas (menos de 2 mm de ancho) y profundas que se extienden hasta la dermis. [32] Las cicatrices rodantes son más anchas que las cicatrices de picahielos y furgones (de 4 a 5 mm de ancho) y tienen un patrón ondulado de profundidad en la piel. [32]
Las cicatrices hipertróficas son poco comunes y se caracterizan por un mayor contenido de colágeno después de una respuesta de curación anormal. [32] Se describen como firmes y elevados de la piel. [32] [34] Las cicatrices hipertróficas permanecen dentro de los márgenes originales de la herida, mientras que las cicatrices queloides pueden formar tejido cicatricial fuera de estos bordes. [32] Las cicatrices queloides del acné ocurren con más frecuencia en hombres y personas con piel más oscura, y generalmente ocurren en el tronco del cuerpo. [32]
En noviembre de 2021 se publicó un estudio [35] que expone el consenso de veinticuatro cirujanos plásticos y dermatólogos de renombre internacional sobre los dispositivos basados en energía más eficaces para el tratamiento de las cicatrices del acné. [36]
Después de que se resuelve una lesión de acné nodular inflamado, es común que la piel se oscurezca en esa área, lo que se conoce como hiperpigmentación posinflamatoria (PIH). La inflamación estimula las células cutáneas productoras de pigmentos especializadas (conocidas como melanocitos ) para que produzcan más pigmento de melanina , lo que provoca la apariencia más oscura de la piel. [37] La PIH ocurre con mayor frecuencia en personas con color de piel más oscuro . [38] Cicatriz pigmentada es un término común usado para PIH, pero es engañoso ya que sugiere que el cambio de color es permanente. A menudo, la PIH se puede prevenir evitando cualquier agravamiento del nódulo y puede desaparecer con el tiempo. Sin embargo, la PIH no tratada puede durar meses, años o incluso ser permanente si se ven afectadas capas más profundas de la piel. [39] Incluso una exposición mínima de la piel a los rayos ultravioleta del sol puede provocar hiperpigmentación. [37] El uso diario de protector solar SPF 15 o superior puede minimizar dicho riesgo. [39] Se pueden utilizar agentes blanqueadores como el ácido azelaico , la arbutina u otros para mejorar la hiperpigmentación. [40]
No se han identificado de forma concluyente otros factores de riesgo para el desarrollo del acné, además de los genéticos. Los posibles contribuyentes secundarios incluyen hormonas, infecciones, dieta y estrés. Los estudios que investigan el impacto del tabaquismo en la incidencia y gravedad del acné no han sido concluyentes. [2] [41] [42] La luz del sol y la limpieza no están asociadas con el acné. [14]
El acné parece ser altamente hereditario ; La genética explica el 81% de la variación en la población. [15] Los estudios realizados en gemelos afectados y parientes de primer grado demuestran aún más la naturaleza fuertemente hereditaria del acné. [2] [15] La susceptibilidad al acné probablemente se deba a la influencia de múltiples genes, ya que la enfermedad no sigue un patrón de herencia clásico (mendeliano) . Estos genes candidatos incluyen ciertas variaciones en los genes del factor de necrosis tumoral alfa (TNF-alfa) , IL-1 alfa y CYP1A1 , entre otros. [19] La variación del polimorfismo de un solo nucleótido 308 G/A en el gen del TNF se asocia con un mayor riesgo de acné. [43] El acné puede ser una característica de trastornos genéticos raros como el síndrome de Apert . [15] El acné severo puede estar asociado con el síndrome XYY . [44]
La actividad hormonal, como la que ocurre durante los ciclos menstruales y la pubertad , puede contribuir a la formación de acné. Durante la pubertad, un aumento de las hormonas sexuales llamadas andrógenos hace que las glándulas de los folículos de la piel crezcan y produzcan más sebo graso. [12] Las hormonas andrógenas testosterona , dihidrotestosterona (DHT) y dehidroepiandrosterona (DHEA) están relacionadas con el acné. Los niveles altos de hormona del crecimiento (GH) y factor de crecimiento similar a la insulina 1 (IGF-1) también se asocian con un empeoramiento del acné. [45] Tanto los andrógenos como el IGF-1 parecen ser esenciales para que se produzca acné, ya que el acné no se desarrolla en personas con síndrome de insensibilidad completa a los andrógenos (CAIS) o síndrome de Laron (insensibilidad a la GH, lo que resulta en niveles muy bajos de IGF-1). . [46] [47]
Las condiciones médicas que comúnmente causan un estado alto de andrógenos, como el síndrome de ovario poliquístico , la hiperplasia suprarrenal congénita y los tumores secretores de andrógenos , pueden causar acné en las personas afectadas. [48] [49] Por el contrario, las personas que carecen de hormonas androgénicas o son insensibles a los efectos de los andrógenos rara vez tienen acné. [48] El embarazo puede aumentar los niveles de andrógenos y, en consecuencia, la síntesis de sebo graso. [49] [50] El acné puede ser un efecto secundario de la terapia de reemplazo de testosterona o del uso de esteroides anabólicos . [1] [51] Los suplementos dietéticos y de culturismo de venta libre a menudo contienen esteroides anabólicos añadidos ilegalmente. [1] [52]
La especie bacteriana anaeróbica Cutibacterium acnes (anteriormente Propionibacterium acnes ) contribuye al desarrollo del acné, pero no se comprende bien su función exacta. [2] Existen subcepas específicas de C. acnes asociadas con la piel normal y otras con acné inflamatorio moderado o severo. [53] No está claro si estas cepas indeseables evolucionan en el lugar o se adquieren, o posiblemente ambas cosas, dependiendo de la persona. Estas cepas tienen la capacidad de cambiar, perpetuar o adaptarse al ciclo anormal de inflamación, producción de grasa y eliminación inadecuada de las células muertas de la piel de los poros del acné. La infección por el ácaro parásito Demodex se asocia con el desarrollo de acné. [30] [54] No está claro si la erradicación del ácaro mejora el acné. [54]
Se ha descubierto que las dietas con alta carga glucémica tienen diferentes grados de efecto sobre la gravedad del acné. [7] [55] [56] Múltiples ensayos controlados aleatorios y estudios no aleatorios han encontrado que una dieta con carga glucémica más baja es efectiva para reducir el acné. [55] Existe evidencia observacional débil que sugiere que el consumo de leche de vaca se asocia positivamente con una mayor frecuencia y gravedad del acné. [54] [55] [57] [58] [59] La leche contiene proteína de suero y hormonas como el IGF-1 bovino y precursores de la dihidrotestosterona. [55] Los estudios sugieren que estos componentes promueven los efectos de la insulina y el IGF-1 y, por lo tanto, aumentan la producción de hormonas andrógenas, sebo y promueven la formación de comedones. [55] La evidencia disponible no respalda un vínculo entre el consumo de chocolate o sal y la gravedad del acné. [57] [58] Pocos estudios han examinado la relación entre la obesidad y el acné. [2] La vitamina B 12 puede desencadenar brotes cutáneos similares al acné (erupciones acneiformes) o empeorar el acné existente cuando se toma en dosis que exceden la ingesta diaria recomendada . [60]
Existen pocos estudios de alta calidad que demuestren que el estrés causa o empeora el acné. [61] A pesar de ser controvertido, algunas investigaciones indican que el aumento de la gravedad del acné se asocia con altos niveles de estrés en ciertos contextos, como los cambios hormonales observados en el síndrome premenstrual . [62] [63]
Algunas personas experimentan una grave intensificación de su acné cuando se exponen a climas cálidos y húmedos; esto se debe a que las bacterias y los hongos prosperan en ambientes cálidos y húmedos. Esta exacerbación del acné inducida por el clima se ha denominado acné tropical . La obstrucción mecánica de los folículos de la piel con cascos o barbijos puede empeorar el acné preexistente. [64] Sin embargo, cuando el acné es causado por una obstrucción mecánica no se considera una forma de acné vulgar al ser muy técnico, y sería otra erupción acneiforme conocida como Acné mecánico . Varios medicamentos también pueden empeorar el acné preexistente; Esta condición es la forma de acné medicamentosa del acné. Ejemplos de dichos medicamentos incluyen litio , hidantoína , isoniazida , glucocorticoides , yoduros , bromuros y testosterona . [44] Cuando el acné medicamentoso es causado específicamente por esteroides anabólicos androgénicos , puede denominarse simplemente acné esteroide . Las personas genéticamente susceptibles pueden sufrir brotes de acné como resultado de una erupción luminosa polimorfa ; una condición provocada por la luz solar y la exposición a la luz ultravioleta artificial. Esta forma de acné se llama Acne aestivalis y es causada específicamente por una intensa exposición a la luz UVA . Las personas afectadas suelen experimentar brotes de acné estacional en la parte superior de los brazos, la cintura escapular, la espalda y el pecho. Los brotes suelen aparecer entre uno y tres días después de la exposición a la intensa radiación UVA. A diferencia de otras formas de acné, esta afección no afecta la cara; Esto posiblemente podría ser el resultado de la patogénesis de la erupción luminosa polimorfa, en la que se ven afectadas áreas de la piel recién expuestas a una intensa radiación ultravioleta. Dado que las caras suelen quedar descubiertas en todas las etapas de la vida, hay poca o ninguna probabilidad de que aparezca una erupción allí. Los estudios muestran que tanto los brotes de erupción luminosa polimorfa como la respuesta al brote de acné estivalis pueden prevenirse con antioxidantes tópicos combinados con la aplicación de un protector solar de amplio espectro. [sesenta y cinco]

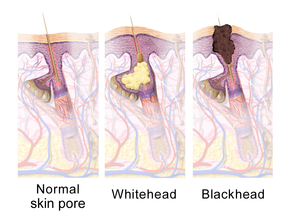

El acné vulgar es una enfermedad cutánea crónica de la unidad pilosebácea y se desarrolla debido a obstrucciones en los folículos pilosos de la piel . Estos bloqueos ocurren como resultado de los siguientes cuatro procesos anormales: aumento de la producción de sebo graso (influenciado por andrógenos ), deposición excesiva de la proteína queratina que conduce a la formación de comedones, colonización del folículo por la bacteria Cutibacterium acnes ( C. acnes ) y la Liberación local de sustancias químicas proinflamatorias en la piel. [53]
El cambio patológico más temprano es la formación de un tapón (un microcomedón ), que es impulsado principalmente por el crecimiento, la reproducción y la acumulación excesivos de células de la piel en el folículo piloso. [1] En la piel sana, las células de la piel que han muerto suben a la superficie y salen por el poro del folículo piloso. [10] En las personas con acné, el aumento de la producción de sebo graso hace que las células muertas de la piel se peguen. [10] La acumulación de restos de células muertas de la piel y sebo graso bloquea el poro del folículo piloso, formando así el microcomedón. [10] La biopelícula de C. acnes dentro del folículo piloso empeora este proceso. [48] Si el microcomedón es superficial dentro del folículo piloso, el pigmento de la piel, la melanina , queda expuesto al aire, lo que provoca su oxidación y su apariencia oscura (conocida como punto negro o comedón abierto). [1] [10] [20] Por el contrario, si el microcomedón se produce en lo profundo del folículo piloso, esto provoca la formación de una espinilla (conocida como comedón cerrado). [1] [10]
El principal impulsor hormonal de la producción de sebo graso en la piel es la dihidrotestosterona . [1] Otra hormona androgénica responsable del aumento de la actividad de las glándulas sebáceas es la DHEA-S . Las glándulas suprarrenales secretan mayores cantidades de DHEA-S durante la adrenarca (una etapa de la pubertad ) y esto conduce a un aumento en la producción de sebo. En un entorno cutáneo rico en sebo, la bacteria cutánea C. acnes, de origen natural y en gran medida comensal , crece fácilmente y puede causar inflamación dentro y alrededor del folículo debido a la activación del sistema inmunológico innato . [10] C. acnes desencadena la inflamación de la piel en el acné al aumentar la producción de varias señales químicas proinflamatorias (como IL-1α , IL-8 , TNF-α y LTB4); IL-1α es esencial para la formación de comedones. [48]
La capacidad de C. acnes para unirse y activar una clase de receptores del sistema inmunológico conocidos como receptores tipo peaje (TLR), especialmente TLR2 y TLR4 , es un mecanismo central de la inflamación de la piel relacionada con el acné. [48] [66] [67] La activación de TLR2 y TLR4 por C. acnes conduce a una mayor secreción de IL-1α, IL-8 y TNF-α. [48] La liberación de estas señales inflamatorias atrae varias células inmunes al folículo piloso, incluidos neutrófilos , macrófagos y células Th1 . [48] La IL-1α estimula una mayor actividad y reproducción de las células de la piel, lo que, a su vez, impulsa el desarrollo de comedones. [48] Además, las células de las glándulas sebáceas producen más péptidos antimicrobianos , como HBD1 y HBD2 , en respuesta a la unión de TLR2 y TLR4. [48]
C. acnes también provoca inflamación de la piel al alterar la composición grasa del sebo graso. [48] La oxidación del lípido escualeno por C. acnes es de particular importancia. La oxidación del escualeno activa NF-κB (un complejo proteico) y, en consecuencia, aumenta los niveles de IL-1α. [48] Además, la oxidación del escualeno aumenta la actividad de la enzima 5-lipoxigenasa , que cataliza la conversión del ácido araquidónico en leucotrieno B4 (LTB4). [48] LTB4 promueve la inflamación de la piel al actuar sobre la proteína del receptor alfa activado por proliferador de peroxisomas (PPARα). [48] PPARα aumenta la actividad de la proteína activadora 1 (AP-1) y NF-κB, lo que conduce al reclutamiento de células T inflamatorias . [48] La capacidad de C. acnes para convertir los triglicéridos del sebo en ácidos grasos libres proinflamatorios mediante la secreción de la enzima lipasa explica aún más sus propiedades inflamatorias. [48] Estos ácidos grasos libres estimulan una mayor producción de catelicidina , HBD1 y HBD2, lo que provoca una mayor inflamación. [48]
Esta cascada inflamatoria generalmente conduce a la formación de lesiones inflamatorias del acné, que incluyen pápulas , pústulas infectadas o nódulos . [1] Si la reacción inflamatoria es grave, el folículo puede penetrar las capas más profundas de la dermis y el tejido subcutáneo y provocar la formación de nódulos profundos. [1] [68] [69] La participación de AP-1 en la cascada inflamatoria antes mencionada activa las metaloproteinasas de la matriz , que contribuyen a la destrucción del tejido local y la formación de cicatrices. [48]
Junto con la bacteria C. acnes , la especie bacteriana Staphylococcus epidermidis ( S. epidermidis ) también participa en la fisiopatología del acné vulgar. La proliferación de S. epidermidis con C. acnes provoca la formación de biopelículas , que bloquean los folículos pilosos y los poros, creando un ambiente anaeróbico debajo de la piel. Esto permite un mayor crecimiento tanto de C. acnes como de S. epidermidis debajo de la piel. La proliferación de C. acnes provoca la formación de biopelículas y una matriz de biopelículas, lo que dificulta aún más el tratamiento del acné. [70]
El acné vulgar se diagnostica según el criterio clínico de un profesional médico. [15] La evaluación de una persona con sospecha de acné debe incluir la toma de un historial médico detallado sobre antecedentes familiares de acné, una revisión de los medicamentos tomados, signos o síntomas de producción excesiva de hormonas andrógenas, cortisol y hormona del crecimiento. [15] Los comedones (puntos negros y puntos blancos) deben estar presentes para diagnosticar el acné. En su ausencia, una apariencia similar a la del acné sugeriría un trastorno cutáneo diferente. [28] Los microcomedones (el precursor de los puntos negros y los puntos blancos) no son visibles a simple vista cuando se inspecciona la piel y requieren un microscopio para verlos . [28] Muchas características pueden indicar que el acné vulgar de una persona es sensible a las influencias hormonales. Las pistas históricas y físicas que pueden sugerir acné sensible a las hormonas incluyen la aparición entre los 20 y los 30 años; empeoramiento la semana anterior al período de una mujer; lesiones de acné predominantemente en la línea de la mandíbula y el mentón; y lesiones de acné inflamatorias/nodulares. [1]
Existen varias escalas para calificar la gravedad del acné vulgar, pero persiste el desacuerdo sobre cuál es la ideal para uso diagnóstico. [71] [72] La escala de calificación del acné de Cook utiliza fotografías para calificar la gravedad del 0 al 8, y los números más altos representan un acné más grave. Esta escala fue la primera en utilizar un protocolo fotográfico estandarizado para evaluar la gravedad del acné; Desde su creación en 1979, la escala ha sufrido varias revisiones. [72] La técnica de clasificación del acné de Leeds cuenta las lesiones de acné en la cara, la espalda y el pecho y las clasifica como inflamatorias o no inflamatorias. Las puntuaciones de Leeds varían de 0 (menos grave) a 10 (más grave), aunque las escalas modificadas tienen una puntuación máxima de 12. [72] [73] La escala de clasificación del acné de Pillsbury clasifica la gravedad del acné desde el grado 1 (menos grave) hasta grado 4 (el más grave). [71] [74]
Muchas afecciones de la piel pueden imitar el acné vulgar y se conocen colectivamente como erupciones acneiformes . [28] Tales afecciones incluyen angiofibromas , quistes epidérmicos , verrugas planas , foliculitis , queratosis pilar , milia , dermatitis perioral y rosácea , entre otras. [20] [75] La edad es un factor que puede ayudar a distinguir entre estos trastornos. Los trastornos de la piel como la dermatitis perioral y la queratosis pilaris pueden parecer similares al acné, pero tienden a ocurrir con más frecuencia en la infancia. La rosácea tiende a ocurrir con mayor frecuencia en adultos mayores. [20] El enrojecimiento facial provocado por el calor o el consumo de alcohol o comida picante también es más sugestivo de rosácea. [76] La presencia de comedones ayuda a los profesionales de la salud a diferenciar el acné de los trastornos de la piel que son similares en apariencia. [8] El cloracné y el acné ocupacional debido a la exposición a ciertos químicos y compuestos industriales pueden verse muy similares al acné vulgar. [77]
Existen muchos tratamientos diferentes para el acné. Estos incluyen alfa hidroxiácido , medicamentos antiandrógenos, antibióticos, medicamentos antiseborreicos, ácido azelaico , peróxido de benzoílo , tratamientos hormonales , jabones queratolíticos , nicotinamida , retinoides y ácido salicílico . [78] Los tratamientos para el acné funcionan al menos de cuatro maneras diferentes, incluidas las siguientes: reduciendo la inflamación, manipulación hormonal, eliminando C. acnes y normalizando la descamación de células de la piel y la producción de sebo en los poros para prevenir la obstrucción. [15] Los tratamientos típicos incluyen terapias tópicas como antibióticos, peróxido de benzoilo y retinoides, y terapias sistémicas, que incluyen antibióticos, agentes hormonales y retinoides orales. [20] [79]
Las terapias recomendadas para uso de primera línea en el tratamiento del acné vulgar incluyen retinoides tópicos, peróxido de benzoilo y antibióticos tópicos u orales. [80] Los procedimientos como la fototerapia y la terapia con láser no son tratamientos de primera línea y, por lo general, solo tienen una función complementaria debido a su alto costo y evidencia limitada. [79] La terapia con luz azul tiene un beneficio poco claro. [81] Los medicamentos para el acné se dirigen a las primeras etapas de la formación de comedones y generalmente son ineficaces para las lesiones cutáneas visibles; El acné generalmente mejora entre ocho y doce semanas después de iniciar la terapia. [15]
Las personas suelen ver el acné como una afección de corta duración y algunas esperan que desaparezca después de la pubertad. Esta idea errónea puede llevar a depender del autocuidado o a problemas de adherencia al tratamiento a largo plazo. Comunicar la naturaleza a largo plazo de la afección y un mejor acceso a información confiable sobre el acné puede ayudar a las personas a saber qué esperar de los tratamientos. [82] [83]
En general, se recomienda que las personas con acné no se laven la piel afectada más de dos veces al día. [15] La aplicación de un humectante sin fragancia en pieles sensibles y propensas al acné puede reducir la irritación. La irritación de la piel causada por los medicamentos para el acné generalmente alcanza su punto máximo dos semanas después del inicio del uso y tiende a mejorar con el uso continuo. [15] Los dermatólogos recomiendan el uso de productos cosméticos que digan específicamente que no son comedogénicos, que no contienen aceite y que no obstruyen los poros. [15]
Los pacientes con acné vulgar, incluso aquellos con piel grasa, [84] deben hidratarse para reforzar la barrera de humedad de la piel, ya que la disfunción de la barrera cutánea puede contribuir al acné. [84] Los humectantes, especialmente los que contienen ceramida , como terapia complementaria, son particularmente útiles para la piel seca y la irritación que comúnmente resulta del tratamiento tópico del acné. Los estudios demuestran que los humectantes que contienen ceramidas son importantes para un cuidado óptimo de la piel; mejoran la adherencia a la terapia contra el acné y complementan las terapias para el acné existentes. [84] En un estudio en el que pacientes con acné utilizaron gel de fosfato de clindamicina al 1,2 %/peróxido de benzoilo al 2,5 % por la mañana y aplicaron un gel de tretinoína micronizado al 0,05 % por la noche, la abrumadora mayoría de los pacientes no experimentó eventos adversos cutáneos durante todo el estudio. Se concluyó que el uso de un limpiador con ceramida y una crema humectante con ceramida provocó una tolerabilidad favorable, no interfirió con la eficacia del tratamiento y mejoró la adherencia al régimen. [85] La importancia de preservar el manto ácido y sus funciones de barrera es ampliamente aceptada en la comunidad científica. Por lo tanto, mantener un pH en el rango de 4,5 - 5,5 es esencial para mantener la superficie de la piel en condiciones óptimas y saludables. [86] [87] [88] [89] [90]
Rara vez se observa una relación causal con la dieta/nutrición y las condiciones dermatológicas. Más bien, se han encontrado asociaciones, algunas de ellas convincentes, entre la dieta y los resultados, incluida la gravedad de la enfermedad y la cantidad de afecciones que experimenta un paciente. Están surgiendo pruebas que respaldan la terapia nutricional médica como una forma de reducir la gravedad y la incidencia de enfermedades dermatológicas, incluido el acné. Los investigadores observaron un vínculo entre las dietas con alto índice glucémico y el acné. [91] Los dermatólogos también recomiendan una dieta baja en azúcares simples como método para mejorar el acné. [55] A partir de 2014, la evidencia disponible es insuficiente para utilizar la restricción de leche con este fin. [55]

El peróxido de benzoilo (BPO) es un tratamiento de primera línea para el acné leve y moderado debido a su eficacia y sus leves efectos secundarios (principalmente irritación de la piel ). En el folículo de la piel, el peróxido de benzoilo mata a C. acnes oxidando sus proteínas mediante la formación de radicales libres de oxígeno y ácido benzoico . Es probable que estos radicales libres interfieran con el metabolismo de la bacteria y su capacidad para producir proteínas. [92] [93] Además, el peróxido de benzoilo es ligeramente eficaz para descomponer los comedones e inhibir la inflamación. [80] [93] Los productos combinados utilizan peróxido de benzoílo con un antibiótico tópico o retinoide, como peróxido de benzoílo/clindamicina y peróxido de benzoílo/adapaleno , respectivamente. [38] El peróxido de benzoilo tópico es eficaz en el tratamiento del acné. [94]
Los efectos secundarios incluyen aumento de la fotosensibilidad de la piel , sequedad, enrojecimiento y descamación ocasional. [95] A menudo se recomienda el uso de protector solar durante el tratamiento para prevenir las quemaduras solares . Las concentraciones más bajas de peróxido de benzoilo son tan efectivas como las concentraciones más altas en el tratamiento del acné, pero se asocian con menos efectos secundarios. [93] [96] A diferencia de los antibióticos, el peróxido de benzoílo no parece generar resistencia bacteriana a los antibióticos . [95]
Los retinoides son medicamentos que reducen la inflamación, normalizan el ciclo de vida de las células del folículo y reducen la producción de sebo. [48] [97] Están estructuralmente relacionados con la vitamina A. [97] Los estudios muestran que los dermatólogos y los médicos de atención primaria los prescriben de forma insuficiente para el acné. [15] Los retinoides parecen influir en el ciclo de vida celular en el revestimiento del folículo. Esto ayuda a prevenir la acumulación de células de la piel dentro del folículo piloso que pueden crear una obstrucción. Son un tratamiento de primera línea para el acné, [1] especialmente para personas con piel de color oscuro. Se sabe que los retinoides conducen a una mejora más rápida de la hiperpigmentación posinflamatoria. [38]
Los retinoides tópicos incluyen adapaleno , retinol , retinaldehído , isotretinoína , tazaroteno , trifaroteno y tretinoína . [50] [98] [99] A menudo causan un brote inicial de acné y enrojecimiento facial y pueden causar irritación significativa de la piel. En general, los retinoides aumentan la sensibilidad de la piel a la luz solar y, por tanto, se recomienda su uso por la noche. [1] La tretinoína es el menos costoso de los retinoides tópicos y es el más irritante para la piel, mientras que el adapaleno es el menos irritante pero cuesta mucho más. [1] [100] La mayoría de las formulaciones de tretinoína son incompatibles para su uso con peróxido de benzoilo. [15] El tazaroteno es el retinoide tópico más eficaz y costoso, pero normalmente no se tolera tan bien. [1] [100] En 2019, la FDA aprobó una formulación de loción de tazaroteno, comercializada como una opción menos irritante. [101] El retinol es una forma de vitamina A que tiene efectos similares pero más suaves y está presente en muchos humectantes de venta libre y otros productos tópicos.
La isotretinoína es un retinoide oral que es muy eficaz para el acné nodular grave y el acné moderado que resiste otros tratamientos. [1] [20] Uno o dos meses de uso suele ser suficiente para ver una mejora. El acné a menudo se resuelve por completo o es mucho más leve después de un ciclo de 4 a 6 meses de isotretinoína oral. [1] Después de una sola ronda de tratamiento, alrededor del 80% de las personas informan una mejoría, y más del 50% informan una remisión completa. [20] Aproximadamente el 20% de las personas requieren un segundo ciclo, pero el 80% de ellas informan una mejoría, lo que resulta en una tasa de eficacia acumulada del 96%. [20]
Existe la preocupación de que la isotretinoína esté relacionada con efectos adversos, como depresión , tendencias suicidas y anemia . No hay evidencia clara que respalde algunas de estas afirmaciones. [1] [20] En algunos estudios se ha descubierto que la isotretinoína es superior a los antibióticos o al placebo para reducir las lesiones del acné. [17] Sin embargo, una revisión de 2018 que comparó las lesiones inflamatorias después del tratamiento con antibióticos o isotretinoína no encontró diferencias. [102] La frecuencia de eventos adversos fue aproximadamente el doble con el uso de isotretinoína, aunque en su mayoría fueron eventos relacionados con la sequedad. [17] No se encontró de manera concluyente un mayor riesgo de suicidio o depresión. [17]
Las autoridades médicas regulan estrictamente el uso de isotretinoína en mujeres en edad fértil debido a sus conocidos efectos nocivos durante el embarazo . [20] Para que una mujer así sea considerada candidata a recibir isotretinoína, debe tener una prueba de embarazo negativa confirmada y utilizar un método anticonceptivo eficaz . [20] En 2008, Estados Unidos inició el programa iPLEDGE para prevenir el uso de isotretinoína durante el embarazo. [103] iPledge requiere que la mujer tenga dos pruebas de embarazo negativas y use dos tipos de métodos anticonceptivos durante al menos un mes antes de comenzar la terapia con isotretinoína y un mes después. [103] La eficacia del programa iPledge es controvertida debido a los continuos casos de incumplimiento de la anticoncepción. [103] [104]
Las personas pueden aplicar antibióticos en la piel o tomarlos por vía oral para tratar el acné. Actúan matando C. acnes y reduciendo la inflamación. [20] [95] [105] Aunque múltiples pautas exigen que los proveedores de atención médica reduzcan las tasas de antibióticos orales recetados, muchos proveedores no siguen esta guía. [106] Los antibióticos orales siguen siendo la terapia sistémica más comúnmente recetada para el acné. [106] El uso excesivo generalizado de antibióticos de amplio espectro para el acné ha dado lugar a tasas más altas de cepas de C. acnes resistentes a los antibióticos en todo el mundo, especialmente a la tetraciclina (p. ej., doxiciclina ) y a los antibióticos macrólidos (p. ej., eritromicina tópica) de uso común . [16] [95] [105] [106] Por lo tanto, los dermatólogos prefieren los antibióticos como parte de una terapia combinada y no para su uso solo. [15]
Los antibióticos de uso común, ya sea aplicados sobre la piel o por vía oral, incluyen clindamicina , eritromicina, metronidazol , sulfacetamida y tetraciclinas (p. ej., doxiciclina o minociclina ). [50] La dosis de 40 miligramos diarios (dosis baja) de doxiciclina parece tener una eficacia similar a la de 100 miligramos diarios y tiene menos efectos secundarios gastrointestinales. [15] Sin embargo, la doxiciclina en dosis bajas no está aprobada por la FDA para el tratamiento del acné. [107] Los antibióticos aplicados sobre la piel se utilizan normalmente para el acné leve a moderadamente grave. [20] Los antibióticos orales son generalmente más efectivos que los antibióticos tópicos y producen una resolución más rápida de las lesiones inflamatorias del acné que las aplicaciones tópicas. [1] La Alianza Global para Mejorar los Resultados en el Acné recomienda que los antibióticos tópicos y orales no se usen juntos. [105]
Se recomiendan antibióticos orales durante no más de tres meses, ya que los ciclos de antibióticos que exceden esta duración se asocian con el desarrollo de resistencia a los antibióticos y no muestran ningún beneficio claro en períodos más cortos. [105] Si se utilizan antibióticos orales a largo plazo durante más de tres meses, se recomienda utilizar peróxido de benzoílo o un retinoide al mismo tiempo para limitar el riesgo de que C. acnes desarrolle resistencia a los antibióticos. [105]
El antibiótico dapsona es eficaz contra el acné inflamatorio cuando se aplica sobre la piel. Generalmente no es una opción de primera línea debido a su mayor costo y a la falta de una superioridad clara sobre otros antibióticos. [1] [15] La dapsona tópica a veces es la terapia preferida en mujeres o personas con piel sensible o de tonos más oscuros. [15] No se recomienda su uso con peróxido de benzoilo debido al riesgo de causar decoloración de la piel de color amarillo anaranjado con esta combinación. [10] La minociclina es un tratamiento eficaz para el acné, pero no es un antibiótico de primera línea debido a la falta de evidencia de que sea mejor que otros tratamientos y a las preocupaciones sobre su seguridad en comparación con otras tetraciclinas. [108]
La sarciclina es el antibiótico oral más reciente desarrollado específicamente para el tratamiento del acné y está aprobado por la FDA para el tratamiento del acné inflamatorio de moderado a grave en pacientes de nueve años de edad o mayores. [109] [110] [111] Es un antibiótico de tetraciclina de espectro estrecho que exhibe la actividad antibacteriana necesaria contra patógenos relacionados con el acné vulgar y una baja propensión a inducir resistencia a los antibióticos. [112] [113] En ensayos clínicos, la sarciclina demostró eficacia clínica para reducir las lesiones inflamatorias del acné tan pronto como tres semanas y redujo el acné troncal (espalda y pecho). [111] [114]
En las mujeres, el uso de píldoras anticonceptivas combinadas puede mejorar el acné. [115] Estos medicamentos contienen un estrógeno y una progestina . [116] Actúan disminuyendo la producción de hormonas andrógenas por los ovarios y disminuyendo las fracciones libres y, por lo tanto, biológicamente activas de los andrógenos, lo que da como resultado una menor producción de sebo en la piel y, en consecuencia, reduce la gravedad del acné. [10] [117] Las progestinas de primera generación, como la noretindrona y el norgestrel, tienen propiedades androgénicas y pueden empeorar el acné. [15] Aunque los estrógenos orales disminuyen los niveles de IGF-1 en algunas situaciones, lo que teóricamente podría mejorar los síntomas del acné, [118] [119] las píldoras anticonceptivas combinadas no parecen afectar los niveles de IGF-1 en mujeres fértiles. [116] [120] Las píldoras anticonceptivas que contienen acetato de ciproterona parecen disminuir los niveles totales y libres de IGF-1. [121] Las combinaciones que contienen progestágenos de tercera o cuarta generación , incluidos desogestrel , dienogest , drospirenona o norgestimato , así como píldoras anticonceptivas que contienen acetato de ciproterona o acetato de clormadinona , se prefieren para las mujeres con acné debido a sus efectos antiandrogénicos más fuertes. [122] [123] [124] Los estudios han demostrado una reducción del 40 al 70 % en las lesiones de acné con píldoras anticonceptivas combinadas. [117] Una revisión de 2014 encontró que los antibióticos orales parecen ser algo más efectivos que las píldoras anticonceptivas para reducir la cantidad de lesiones inflamatorias del acné a los tres meses. [125] Sin embargo, las dos terapias tienen aproximadamente la misma eficacia a los seis meses para disminuir el número de lesiones de acné inflamatorias, no inflamatorias y totales. [125] Los autores del análisis sugirieron que las píldoras anticonceptivas pueden ser un tratamiento de primera línea para el acné preferido, sobre los antibióticos orales, en ciertas mujeres debido a una eficacia similar a los seis meses y a la falta de resistencia a los antibióticos asociada. [125] A diferencia de las píldoras anticonceptivas combinadas, las formas anticonceptivas de progestágeno solo que contienen progestinas androgénicas se han asociado con un empeoramiento del acné. [106]
Los antiandrógenos como el acetato de ciproterona y la espironolactona pueden tratar con éxito el acné, especialmente en mujeres con signos de producción excesiva de andrógenos, como aumento de la vellosidad o producción de sebo en la piel, o caída del cabello en el cuero cabelludo . [10] [50] La espironolactona es un tratamiento eficaz para el acné en mujeres adultas. [126] [127] A diferencia de las píldoras anticonceptivas combinadas, no está aprobada por la Administración de Alimentos y Medicamentos de los Estados Unidos para este propósito. [1] [38] [126] La espironolactona es un antagonista de la aldosterona y es un tratamiento útil para el acné debido a su capacidad para bloquear adicionalmente el receptor de andrógenos en dosis más altas. [38] [106] Sola o en combinación con una píldora anticonceptiva, la espironolactona ha demostrado una reducción del 33 al 85 % en las lesiones de acné en las mujeres. [117] La eficacia de la espironolactona para el acné parece depender de la dosis. [117] Según se informa, el acetato de ciproterona en dosis altas solo disminuye los síntomas del acné en las mujeres entre un 75 y un 90 % en tres meses. [128] Por lo general, se combina con un estrógeno para evitar irregularidades menstruales y deficiencia de estrógeno . [129] El medicamento parece ser eficaz en el tratamiento del acné en hombres, y un estudio encontró que una dosis alta redujo las lesiones inflamatorias del acné en un 73%. [130] [131] Sin embargo, los efectos secundarios de la espironolactona y el acetato de ciproterona en los hombres, como ginecomastia , disfunción sexual y disminución de la densidad mineral ósea , generalmente hacen que su uso para el acné masculino no sea práctico. [130] [131] [132]
Las mujeres embarazadas y lactantes no deben recibir antiandrógenos para el acné debido a la posibilidad de sufrir trastornos del nacimiento como hipospadias y feminización de los bebés varones. [50] Las mujeres que son sexualmente activas y que pueden o pueden quedar embarazadas deben utilizar un método anticonceptivo eficaz para prevenir el embarazo mientras toman un antiandrógeno. [133] Los antiandrógenos a menudo se combinan con píldoras anticonceptivas por este motivo, lo que puede resultar en una eficacia aditiva. [38] [134] La FDA agregó una advertencia de recuadro negro a la espironolactona sobre posibles riesgos tumorales basados en investigaciones preclínicas con dosis muy altas (>100 veces las dosis clínicas) y advirtió que se debe evitar el uso innecesario del medicamento. [80] [106] [135] Sin embargo, varios estudios epidemiológicos importantes posteriormente no encontraron un mayor riesgo de tumores en asociación con la espironolactona en humanos. [106] [136] [137] [138] Por el contrario, se han descubierto fuertes asociaciones del acetato de ciproterona con ciertos tumores cerebrales y su uso se ha restringido. [139] [140] [141] El riesgo de tumor cerebral con acetato de ciproterona se debe a sus fuertes acciones progestógenas y no está relacionado con la actividad antiandrogénica ni es compartido por otros antiandrógenos. [139] [142] [141]
La flutamida , un antagonista puro del receptor de andrógenos, es eficaz en el tratamiento del acné en las mujeres. [128] [143] Parece reducir los síntomas del acné entre un 80 y un 90% incluso en dosis bajas, y varios estudios muestran una eliminación completa del acné. [128] [144] [145] En un estudio, la flutamida disminuyó las puntuaciones de acné en un 80 % en tres meses, mientras que la espironolactona disminuyó los síntomas en solo un 40 % en el mismo período. [145] [146] [147] En un gran estudio a largo plazo, el 97% de las mujeres informaron satisfacción con el control de su acné con flutamida. [148] Aunque eficaz, la flutamida tiene un riesgo de toxicidad hepática grave y se han producido casos de muerte en mujeres que toman incluso dosis bajas del medicamento para tratar afecciones de la piel y el cabello dependientes de andrógenos. [149] Como tal, el uso de flutamida para el acné se ha vuelto cada vez más limitado, [148] [150] [151] y se ha argumentado que el uso continuo de flutamida para tales fines no es ético. [149] La bicalutamida , un antagonista puro del receptor de andrógenos con el mismo mecanismo que la flutamida y con una eficacia antiandrogénica comparable o superior, pero con un riesgo mucho menor de toxicidad hepática, es una opción alternativa a la flutamida en el tratamiento de afecciones de la piel y el cabello dependientes de andrógenos. en mujeres. [133] [152] [153] [154]
La clascoterona es un antiandrógeno tópico que ha demostrado eficacia en el tratamiento del acné tanto en hombres como en mujeres y fue aprobado para uso clínico para esta indicación en agosto de 2020. [155] [156] [157] [158] [159] Ha demostrado sin absorción sistémica ni efectos secundarios antiandrogénicos asociados. [158] [159] [160] En una pequeña comparación directa directa, la clascoterona mostró una mayor eficacia que la isotretinoína tópica. [158] [159] [160] Los inhibidores de la 5α-reductasa , como finasterida y dutasterida , pueden ser útiles para el tratamiento del acné tanto en hombres como en mujeres, pero no se han evaluado adecuadamente para este propósito. [1] [161] [162] [163] Además, los inhibidores de la 5α-reductasa tienen un gran potencial para producir defectos de nacimiento en bebés varones y esto limita su uso en mujeres. [1] [162] Sin embargo, los inhibidores de la 5α-reductasa se usan con frecuencia para tratar el exceso de vello facial/corporal en las mujeres y se pueden combinar con píldoras anticonceptivas para prevenir el embarazo. [161] No hay evidencia hasta 2010 que respalde el uso de cimetidina o ketoconazol en el tratamiento del acné. [164]
Los tratamientos hormonales para el acné, como las píldoras anticonceptivas combinadas y los antiandrógenos, pueden considerarse una terapia de primera línea para el acné en muchas circunstancias, incluida la anticoncepción deseada, el hiperandrogenismo conocido o sospechado, el acné durante la edad adulta, el acné que empeora premenstrualmente y cuando aparecen síntomas de producción significativa de sebo. (seborrea) están copresentes. [164] La terapia hormonal es eficaz para el acné tanto en mujeres con hiperandrogenismo como en mujeres con niveles normales de andrógenos. [164]
El ácido azelaico es eficaz para el acné leve a moderado cuando se aplica tópicamente en una concentración del 15 al 20%. [68] [165] [166] [167] El tratamiento dos veces al día durante seis meses es necesario y es tan eficaz como el peróxido de benzoilo tópico al 5%, la isotretinoína al 0,05% y la eritromicina al 2%. [168] El ácido azelaico es un tratamiento eficaz para el acné debido a su capacidad para reducir la acumulación de células de la piel en el folículo y sus propiedades antibacterianas y antiinflamatorias . [68] Tiene un ligero efecto aclarador de la piel debido a su capacidad para inhibir la síntesis de melanina. Por lo tanto, es útil en el tratamiento de personas con acné que también se ven afectadas por hiperpigmentación postinflamatoria. [1] El ácido azelaico puede causar irritación de la piel. [169] Es menos eficaz y más caro que los retinoides. [1] El ácido azelaico también condujo a una peor respuesta al tratamiento en comparación con el peróxido de benzoilo. En comparación con la tretinoína, el ácido azelaico produce poca o ninguna respuesta al tratamiento. [170]
El ácido salicílico es un betahidroxiácido de aplicación tópica que impide que las bacterias se reproduzcan y tiene propiedades queratolíticas. [171] [172] Es menos eficaz que la terapia con retinoides. [20] El ácido salicílico abre los poros obstruidos de la piel y promueve la eliminación de las células epiteliales de la piel. [171] La piel seca es el efecto secundario que se observa con mayor frecuencia con la aplicación tópica, aunque el oscurecimiento de la piel puede ocurrir en personas con tipos de piel más oscuros. [1]
Las preparaciones tópicas y orales de nicotinamida (la forma amida de la vitamina B 3 ) son tratamientos médicos alternativos. [173] Según se informa, la nicotinamida mejora el acné debido a sus propiedades antiinflamatorias, su capacidad para suprimir la producción de sebo y sus propiedades curativas de heridas. [173] Las preparaciones tópicas y orales de zinc son tratamientos sugeridos para el acné; La evidencia que respalda su uso para este propósito es limitada. [174] Las capacidades del zinc para reducir la inflamación y la producción de sebo, así como para inhibir el crecimiento de C. acnes , son sus mecanismos propuestos para mejorar el acné. [174] Los antihistamínicos pueden mejorar los síntomas entre quienes ya toman isotretinoína debido a sus propiedades antiinflamatorias y su capacidad para suprimir la producción de sebo. [175]
La hidroquinona aclara la piel cuando se aplica tópicamente al inhibir la tirosinasa , la enzima responsable de convertir el aminoácido tirosina en el pigmento de la piel melanina , y se usa para tratar la hiperpigmentación postinflamatoria asociada al acné. [37] Al interferir con la producción de melanina en la epidermis , la hidroquinona produce menos hiperpigmentación, ya que las células de la piel oscurecidas se eliminan naturalmente con el tiempo. [37] La mejora en la hiperpigmentación de la piel generalmente se observa dentro de los seis meses cuando se usa dos veces al día. La hidroquinona es ineficaz para la hiperpigmentación que afecta a capas más profundas de la piel, como la dermis . [37] Se recomienda el uso de un protector solar con SPF 15 o superior por la mañana con reaplicación cada dos horas cuando se usa hidroquinona. [37] Su aplicación solo en las áreas afectadas reduce el riesgo de aclarar el color de la piel normal, pero puede provocar un anillo temporal de piel aclarada alrededor del área hiperpigmentada. [37] La hidroquinona generalmente es bien tolerada; Los efectos secundarios suelen ser leves (p. ej., irritación de la piel) y ocurren con el uso de una concentración superior a la recomendada del 4%. [37] La mayoría de las preparaciones contienen el conservante metabisulfito de sodio , que se ha relacionado con casos raros de reacciones alérgicas , incluyendo anafilaxia y exacerbaciones graves del asma en personas susceptibles. [37] En casos extremadamente raros, la aplicación frecuente e inadecuada de hidroquinona en dosis altas se ha asociado con una afección sistémica conocida como ocronosis exógena (decoloración de la piel y daño del tejido conectivo debido a la acumulación de ácido homogentísico ). [37]
Se ha demostrado que la terapia combinada (usar medicamentos de diferentes clases juntos, cada uno con un mecanismo de acción diferente) es un enfoque más eficaz para el tratamiento del acné que la monoterapia. [10] [50] El uso de peróxido de benzoilo tópico y antibióticos juntos es más efectivo que los antibióticos solos. [10] De manera similar, el uso de un retinoide tópico con un antibiótico elimina las lesiones del acné más rápido que el uso de antibióticos solos. [10] Las combinaciones utilizadas con frecuencia incluyen las siguientes: antibiótico y peróxido de benzoilo, antibiótico y retinoide tópico, o retinoide tópico y peróxido de benzoilo. [50] Los dermatólogos generalmente prefieren combinar peróxido de benzoilo con un retinoide en lugar de la combinación de un antibiótico tópico con un retinoide. Ambos regímenes son eficaces, pero el peróxido de benzoilo no produce resistencia a los antibióticos. [10]
Aunque la actividad de las glándulas sebáceas en la piel aumenta durante las últimas etapas del embarazo, el embarazo no se ha asociado de manera confiable con un empeoramiento de la gravedad del acné. [176] En general, los medicamentos aplicados tópicamente se consideran el enfoque de primera línea para el tratamiento del acné durante el embarazo, ya que tienen poca absorción sistémica y, por lo tanto, es poco probable que dañen al feto en desarrollo . [176] Las terapias altamente recomendadas incluyen peróxido de benzoilo aplicado tópicamente ( categoría C del embarazo) y ácido azelaico (categoría B). [176] El ácido salicílico tiene una clasificación de seguridad de categoría C debido a una mayor absorción sistémica (9-25%) y una asociación entre el uso de medicamentos antiinflamatorios en el tercer trimestre y efectos adversos para el feto en desarrollo, incluida muy poca cantidad de líquido amniótico. en el útero y cierre temprano del vaso sanguíneo del conducto arterioso de los bebés . [50] [176] No se recomienda el uso prolongado de ácido salicílico sobre áreas importantes de la piel o debajo de apósitos oclusivos (sellados), ya que estos métodos aumentan la absorción sistémica y el potencial de daño fetal. [176] La tretinoína (categoría C) y el adapaleno (categoría C) se absorben muy mal, pero ciertos estudios han sugerido efectos teratogénicos en el primer trimestre. [176] Los datos que examinan la asociación entre la exposición materna a retinoides tópicos en el primer trimestre del embarazo y los resultados adversos del embarazo son limitados. [177] Una revisión sistemática de estudios observacionales concluyó que dicha exposición no parece aumentar el riesgo de defectos congénitos importantes , abortos espontáneos , muerte fetal , nacimientos prematuros o bajo peso al nacer . [177] De manera similar, en estudios que examinan los efectos de los retinoides tópicos durante el embarazo, no se ha observado daño fetal en el segundo y tercer trimestre. [176] Sin embargo, dado que no se descartan los daños poco frecuentes de los retinoides tópicos, no se recomienda su uso durante el embarazo debido a preocupaciones persistentes de seguridad. [177] [178] Los retinoides cuyo uso está contraindicado durante el embarazo incluyen el retinoide tópico tazaroteno y los retinoides orales isotretinoína y acitretina (todos de categoría X). [176] La espironolactona está relativamente contraindicada para su uso durante el embarazo debido a sus efectos antiandrógenos. [1] No se recomienda finasterida ya que es altamente teratogénico. [1]
Los antibióticos tópicos que se consideran seguros durante el embarazo incluyen clindamicina, eritromicina y metronidazol (todos de categoría B), debido a una absorción sistémica insignificante. [50] [176] La nadifloxacina y la dapsona (categoría C) son otros antibióticos tópicos que pueden usarse para tratar el acné en mujeres embarazadas, pero han recibido menos estudios. [50] [176] No se han informado eventos fetales adversos por el uso tópico de dapsona. [176] Si se utilizan retinoides, existe un alto riesgo de que se produzcan anomalías en el feto en desarrollo; Por lo tanto, las mujeres en edad fértil deben utilizar un método anticonceptivo eficaz si se utilizan retinoides para tratar el acné. [20] Los antibióticos orales considerados seguros para el embarazo (todos de categoría B) incluyen azitromicina , cefalosporinas y penicilinas . [176] Las tetraciclinas (categoría D) están contraindicadas durante el embarazo, ya que se sabe que se depositan en los dientes fetales en desarrollo, lo que produce una decoloración amarilla y adelgazamiento del esmalte dental . [1] [176] Su uso durante el embarazo se ha asociado con el desarrollo de hígado graso agudo del embarazo y se evita aún más por este motivo. [176]
La evidencia limitada respalda la extracción de comedones , pero es una opción para los comedones que no mejoran con el tratamiento estándar. [8] [80] Otro procedimiento para el alivio inmediato es la inyección de un corticosteroide en un comedón de acné inflamado. [80] La electrocauterización y la electrofulguración son tratamientos alternativos eficaces para los comedones. [179]
La fototerapia es un método de tratamiento que consiste en administrar ciertas longitudes de onda de luz específicas a un área de la piel afectada por el acné. Se ha utilizado luz regular y láser. La evidencia sobre la fototerapia como tratamiento para el acné es débil y no concluyente. [8] [180] Varias fototerapias parecen proporcionar un beneficio a corto plazo, pero los datos sobre los resultados a largo plazo y los resultados en personas con acné grave son escasos; [181] puede tener una función en personas cuyo acné ha sido resistente a los medicamentos tópicos. [10] Un metanálisis de 2016 no pudo concluir si las fototerapias fueron más beneficiosas que el placebo o ningún tratamiento, ni la duración del beneficio. [182]
Cuando se utiliza luz normal inmediatamente después de la aplicación de una sustancia sensibilizante en la piel como el ácido aminolevulínico o el aminolevulinato de metilo , el tratamiento se denomina terapia fotodinámica (PDT). [106] [165] La TFD tiene la evidencia más sólida de todas las modalidades de fototerapia. [80] La TFD trata el acné mediante el uso de diversas formas de luz (p. ej., luz azul o luz roja) que se dirigen preferentemente a la unidad pilosebácea. [106] Una vez que la luz activa la sustancia sensibilizante, esto genera radicales libres y especies reactivas de oxígeno en la piel, que dañan intencionalmente las glándulas sebáceas y matan la bacteria C. acnes . [106] Se han utilizado muchos tipos diferentes de láseres no ablativos (es decir, láseres que no vaporizan la capa superior de la piel sino que inducen una respuesta fisiológica en la piel a partir de la luz) para tratar el acné, incluidos aquellos que utilizan longitudes de onda infrarrojas de luz. Los láseres ablativos (como los de CO 2 y los fraccionados) también se han utilizado para tratar el acné activo y sus cicatrices. Cuando se utilizan láseres ablativos, el tratamiento a menudo se denomina rejuvenecimiento con láser porque, como se mencionó anteriormente, se vaporizan todas las capas superiores de la piel. [183] Los láseres ablativos se asocian con tasas más altas de efectos adversos en comparación con los láseres no ablativos, siendo ejemplos de hiperpigmentación posinflamatoria, enrojecimiento facial persistente y dolor persistente. [8] [184] [185] Fisiológicamente, se cree que ciertas longitudes de onda de luz, utilizadas con o sin productos químicos tópicos, matan las bacterias y disminuyen el tamaño y la actividad de las glándulas que producen sebo. [165] Las desventajas de la fototerapia pueden incluir su costo, la necesidad de múltiples visitas, el tiempo requerido para completar los procedimientos y el dolor asociado con algunas de las modalidades de tratamiento. [10] Los efectos secundarios típicos incluyen descamación de la piel , enrojecimiento temporal de la piel, hinchazón e hiperpigmentación posinflamatoria. [10]
La dermoabrasión es un procedimiento terapéutico eficaz para reducir la aparición de cicatrices atróficas superficiales de las variedades furgón y rodante. [32] Las cicatrices de picahielos no responden bien al tratamiento con dermoabrasión debido a su profundidad. [32] El procedimiento es doloroso y tiene muchos efectos secundarios potenciales, como sensibilidad de la piel a la luz solar, enrojecimiento y disminución de la pigmentación de la piel . [32] La dermoabrasión ha perdido popularidad con la introducción del rejuvenecimiento con láser. [32] A diferencia de la dermoabrasión, no hay evidencia de que la microdermoabrasión sea un tratamiento eficaz para el acné. [8]
Los rellenos dérmicos o subcutáneos son sustancias que se inyectan en la piel para mejorar la apariencia de las cicatrices del acné. Los rellenos se utilizan para aumentar la producción natural de colágeno en la piel, aumentar el volumen de la piel y disminuir la profundidad de las cicatrices del acné. [186] Ejemplos de rellenos utilizados para este propósito incluyen ácido hialurónico ; microesferas de poli(metacrilato de metilo) con colágeno; derivados de colágeno humano y bovino, y grasa extraída del propio cuerpo de la persona (transferencia autóloga de grasa). [186]
La microaguja es un procedimiento en el que un instrumento con múltiples filas de pequeñas agujas se pasa sobre la piel para provocar una respuesta de curación de heridas y estimular la producción de colágeno para reducir la aparición de cicatrices atróficas de acné en personas con color de piel más oscuro. [183] Los efectos adversos notables de las microagujas incluyen hiperpigmentación posinflamatoria y cicatrices en las vías del tranvía (descritas como cicatrices discretas ligeramente elevadas en una distribución lineal similar a las vías de un tranvía). Se cree que esto último se debe principalmente a una técnica inadecuada por parte del profesional, incluido el uso de presión excesiva o agujas inapropiadamente grandes. [183] [187]
La subcisión es útil para el tratamiento de cicatrices de acné atróficas superficiales e implica el uso de una pequeña aguja para aflojar las adherencias fibróticas que dan como resultado la apariencia deprimida de la cicatriz. [188] [189] [190]
Se pueden utilizar exfoliaciones químicas para reducir la apariencia de las cicatrices del acné. [32] Las exfoliaciones suaves incluyen aquellas que utilizan ácido glicólico , ácido láctico , ácido salicílico , solución de Jessner o una concentración más baja (20 %) de ácido tricloroacético . Estas exfoliaciones solo afectan la capa epidérmica de la piel y pueden ser útiles en el tratamiento de cicatrices superficiales de acné, así como cambios en la pigmentación de la piel debido al acné inflamatorio. [32] Las concentraciones más altas de ácido tricloroacético (30–40%) se consideran exfoliaciones de intensidad media y afectan la piel tan profundamente como la dermis papilar . [32] Las formulaciones de ácido tricloroacético concentradas al 50% o más se consideran exfoliaciones químicas profundas. [32] Las exfoliaciones químicas de intensidad media y profunda son más efectivas para cicatrices atróficas más profundas, pero es más probable que causen efectos secundarios como cambios en la pigmentación de la piel, infecciones y pequeños quistes superficiales blancos conocidos como milia . [32]
Los investigadores están investigando terapias complementarias como tratamiento para personas con acné. [191] La evidencia de baja calidad sugiere que la aplicación tópica de aceite de árbol de té o veneno de abeja puede reducir el número total de lesiones cutáneas en personas con acné. [191] El aceite de árbol de té parece ser aproximadamente tan eficaz como el peróxido de benzoilo o el ácido salicílico, pero se asocia con dermatitis alérgica de contacto . [1] Los mecanismos propuestos para los efectos antiacné del aceite de árbol de té incluyen una acción antibacteriana contra C. acnes y propiedades antiinflamatorias. [67] Muchas otras terapias derivadas de plantas han demostrado efectos positivos contra el acné (por ejemplo, aceite de albahaca ; oligosacáridos de algas marinas ; sin embargo, pocos estudios bien realizados han examinado su uso para este propósito. [192] Hay una falta de alta evidencia de calidad para el uso de acupuntura , medicina herbaria o terapia con ventosas para el acné. [191]
Se encuentran disponibles muchos tratamientos de venta libre en muchas formas, que a menudo se conocen como cosmecéuticos . [193] Ciertos tipos de maquillaje pueden ser útiles para enmascarar el acné. [194] En personas con piel grasa, a menudo se prefiere un producto a base de agua. [194] [195]
El acné suele mejorar alrededor de los 20 años, pero puede persistir hasta la edad adulta. [78] Pueden producirse cicatrices físicas permanentes. [20] Las complicaciones raras del acné o su tratamiento incluyen la formación de granulomas piógenos , osteoma cutis y acné con edema facial . [196] Algunos miembros de la comunidad médica recomiendan el tratamiento temprano y agresivo del acné para reducir las posibilidades de estos malos resultados. [4]
Existe buena evidencia que respalda la idea de que el acné y las cicatrices asociadas afectan negativamente el estado psicológico de una persona, empeoran el estado de ánimo, reducen la autoestima y están asociados con un mayor riesgo de trastornos de ansiedad , depresión y pensamientos suicidas . [3] [31] [54] [82]
Las percepciones erróneas sobre los factores causantes y agravantes del acné son comunes, y las personas con acné a menudo se culpan a sí mismas, y otros a menudo culpan a quienes tienen acné por su afección. [197] [82] Tal culpa puede empeorar el sentido de autoestima de la persona afectada. [197] Hasta el siglo XX, incluso entre los dermatólogos, se creía que la lista de causas incluía pensamientos sexuales excesivos y masturbación . [198] La asociación de la dermatología con las infecciones de transmisión sexual , especialmente la sífilis , contribuyó al estigma. [198]
Otra complicación psicológica del acné vulgar es el acné excoriée , que ocurre cuando una persona se rasca y rasca persistentemente las espinillas, independientemente de la gravedad de su acné. [62] [199] Esto puede provocar cicatrices importantes, cambios en la pigmentación de la piel de la persona afectada y un empeoramiento cíclico de la ansiedad de la persona afectada por su apariencia. [62]
A nivel mundial, el acné afecta aproximadamente a 650 millones de personas, o alrededor del 9,4 % de la población, en 2010. [200] Afecta a casi el 90 % de las personas en las sociedades occidentales durante la adolescencia, pero puede ocurrir antes de la adolescencia y persistir hasta la edad adulta. [19] [20] [23] Si bien el acné que se desarrolla por primera vez entre los 21 y 25 años es poco común, afecta al 54% de las mujeres y al 40% de los hombres mayores de 25 años [50] [201] y tiene un prevalencia de vida del 85%. [50] Alrededor del 20% de los afectados tienen casos moderados o graves. [2] Es ligeramente más común en mujeres que en hombres (9,8% frente a 9,0%). [200] En los mayores de 40 años, el 1% de los hombres y el 5% de las mujeres todavía tienen problemas. [20]
Las tasas parecen ser más bajas en las sociedades rurales. [22] Si bien algunas investigaciones han encontrado que afecta a personas de todos los grupos étnicos, [202] el acné puede no ocurrir en los pueblos no occidentalizados de Papúa Nueva Guinea y Paraguay . [203]
El acné afecta a entre 40 y 50 millones de personas en los Estados Unidos (16%) y aproximadamente entre 3 y 5 millones en Australia (23%). [125] [204] El acné severo tiende a ser más común en personas de ascendencia caucásica o amerindia que en personas de ascendencia africana. [21]

Los registros históricos indican que los faraones tenían acné, lo que puede ser la referencia más antigua conocida a la enfermedad. La utilidad del azufre como remedio tópico para el acné se remonta al menos al reinado de Cleopatra (69-30 a. C.). [205] Según se informa, el médico griego del siglo VI Aecio de Amida acuñó el término " ionthos " ( ίονθωξ ,) o " acnae ", que parece ser una referencia a las lesiones de la piel del rostro que ocurren durante "la 'cúspide' de la vida" ( pubertad ). [206]
En el siglo XVI, el médico y botánico francés François Boissier de Sauvages de Lacroix proporcionó una de las primeras descripciones del acné. Usó el término "psydracia achne" para describir tubérculos pequeños, rojos y duros que alteraban la apariencia facial de una persona durante la adolescencia y no picaban ni eran dolorosos. [206]
El reconocimiento y caracterización del acné avanzó en 1776 cuando Josef Plenck (un médico austriaco ) publicó un libro que proponía el novedoso concepto de clasificar las enfermedades de la piel por sus lesiones elementales (iniciales). [206] En 1808, el dermatólogo inglés Robert Willan refinó el trabajo de Plenck al proporcionar las primeras descripciones detalladas de varios trastornos de la piel utilizando una terminología morfológica que sigue en uso en la actualidad. [206] Thomas Bateman continuó y amplió el trabajo de Robert Willan como alumno suyo y proporcionó las primeras descripciones e ilustraciones del acné aceptadas como precisas por los dermatólogos modernos. [206] Erasmus Wilson , en 1842, fue el primero en hacer la distinción entre acné vulgar y rosácea. [207] La primera monografía médica profesional dedicada íntegramente al acné fue escrita por Lucius Duncan Bulkley y publicada en Nueva York en 1885. [198] [208]
Inicialmente, los científicos plantearon la hipótesis de que el acné representaba una enfermedad del folículo piloso de la piel y se producía debido a la obstrucción del poro por el sebo. Durante la década de 1880, observaron bacterias mediante microscopía en muestras de piel de personas con acné. Los investigadores creían que la bacteria causaba comedones, producción de sebo y, en última instancia, acné. [206] A mediados del siglo XX, los dermatólogos se dieron cuenta de que ningún factor hipotético (sebo, bacterias o exceso de queratina) explicaba por completo la enfermedad en su totalidad. [206] Esto llevó a la comprensión actual de que el acné podría explicarse por una secuencia de eventos relacionados, comenzando con el bloqueo del folículo de la piel por un exceso de células muertas de la piel, seguido de la invasión bacteriana del poro del folículo piloso, cambios en la producción de sebo y inflamación. [206]
El enfoque del tratamiento del acné sufrió cambios significativos durante el siglo XX. Los retinoides se convirtieron en un tratamiento médico para el acné en 1943. [97] El peróxido de benzoilo se propuso por primera vez como tratamiento en 1958 y sigue siendo un elemento básico del tratamiento del acné. [209] La introducción de antibióticos orales de tetraciclina (como la minociclina) modificó el tratamiento del acné en la década de 1950. Estos reforzaron la idea entre los dermatólogos de que el crecimiento bacteriano en la piel juega un papel importante en la causa del acné. [206] Posteriormente, en la década de 1970, se descubrió que la tretinoína (nombre comercial original Retin A) era un tratamiento eficaz. [210] El desarrollo de la isotretinoína oral (vendida como Accutane y Roaccutane) siguió en 1980. [211] Después de su introducción en los Estados Unidos, los científicos identificaron la isotretinoína como un medicamento con alta probabilidad de causar defectos de nacimiento si se toma durante el embarazo. En los Estados Unidos, más de 2000 mujeres quedaron embarazadas mientras tomaban isotretinoína entre 1982 y 2003, y la mayoría de los embarazos terminaron en aborto o aborto espontáneo . Aproximadamente 160 bebés nacieron con defectos de nacimiento debido al uso materno de isotretinoína durante el embarazo. [212] [213]
El tratamiento del acné con hielo seco triturado tópico, conocido como crioslush, se describió por primera vez en 1907, pero ya no se realiza con frecuencia. [214] Antes de 1960, el uso de rayos X también era un tratamiento común. [215] [216]
Los costos y el impacto social del acné son sustanciales. En los Estados Unidos, el acné vulgar es responsable de más de 5 millones de visitas al médico y cuesta más de 2.500 millones de dólares cada año en costos directos . [13] Del mismo modo, el acné vulgar es responsable de 3,5 millones de visitas al médico cada año en el Reino Unido . [20] Las ventas de las diez principales marcas de tratamientos para el acné en los EE. UU. en 2015 ascendieron a 352 millones de dólares. [217]
El acné vulgar y las cicatrices resultantes se asocian con importantes dificultades sociales y académicas que pueden durar hasta la edad adulta. [31] [218] Durante la Gran Depresión , los dermatólogos descubrieron que los hombres jóvenes con acné tenían dificultades para conseguir trabajo. [198] Hasta la década de 1930, muchas personas veían el acné como un problema trivial entre las niñas de clase media porque, a diferencia de la viruela y la tuberculosis , nadie moría a causa de él, y un problema femenino, porque era mucho menos probable que los niños buscaran asistencia médica para ello. . [198] Durante la Segunda Guerra Mundial , algunos soldados en climas tropicales desarrollaron un acné tropical tan severo y generalizado en sus cuerpos que fueron declarados médicamente no aptos para el servicio . [198]
Se están realizando esfuerzos para comprender mejor los mecanismos de producción de sebo. Esta investigación tiene como objetivo desarrollar medicamentos que se dirijan e interfieran con las hormonas que se sabe que aumentan la producción de sebo (p. ej., IGF-1 y la hormona estimulante de los melanocitos alfa ). [10] Otros medicamentos reductores del sebo, como los antiandrógenos tópicos, los moduladores del receptor activados por el proliferador de peroxisomas y los inhibidores de la enzima estearoil-CoA desaturasa-1, también son un foco de esfuerzos de investigación. [10] [106] Las partículas que liberan óxido nítrico en la piel para disminuir la inflamación de la piel causada por C. acnes y el sistema inmunológico se han mostrado prometedoras para mejorar el acné en los primeros ensayos clínicos. [106] Otra vía de investigación en etapa inicial se ha centrado en cómo utilizar mejor la terapia con luz y láser para destruir selectivamente las glándulas productoras de sebo en los folículos pilosos de la piel para reducir la producción de sebo y mejorar la apariencia del acné. [10]
Se está investigando el uso de péptidos antimicrobianos contra C. acnes como tratamiento del acné para superar la resistencia a los antibióticos. [10] En 2007, los científicos informaron sobre la primera secuenciación del genoma de un bacteriófago de C. acnes (PA6). Los autores propusieron aplicar esta investigación al desarrollo de la terapia con bacteriófagos como tratamiento del acné para superar los problemas asociados con el uso de antibióticos a largo plazo, como la resistencia bacteriana. [219] Los probióticos orales y tópicos están bajo evaluación como tratamientos para el acné. [220] Los probióticos pueden tener efectos terapéuticos para las personas afectadas por el acné debido a su capacidad para disminuir la inflamación de la piel y mejorar la humedad de la piel al aumentar el contenido de ceramida de la piel . [220] A partir de 2014, el conocimiento sobre los efectos de los probióticos sobre el acné en humanos era limitado. [220]
Los niveles reducidos de ácido retinoico en la piel pueden contribuir a la formación de comedones. Los investigadores están investigando métodos para aumentar la producción de ácido retinoico en la piel para abordar esta deficiencia. [10] Una vacuna contra el acné inflamatorio ha mostrado resultados prometedores en ratones y humanos. [53] [221] Algunos han expresado su preocupación acerca de la creación de una vacuna diseñada para neutralizar una comunidad estable de bacterias normales de la piel que se sabe que protege la piel de la colonización por microorganismos más dañinos. [222]
El acné puede ocurrir en gatos , [223] perros, [224] y caballos. [225] [226]
{{cite journal}}: Citar diario requiere |journal=( ayuda )