El cáncer de mama es un cáncer que se desarrolla a partir del tejido mamario . [7] Los signos de cáncer de mama pueden incluir un bulto en el pecho, un cambio en la forma del pecho, hoyuelos en la piel, rechazo de la leche , líquido que sale del pezón , un pezón recién invertido o una mancha roja o escamosa en la piel. [1] En aquellas personas con diseminación distante de la enfermedad , puede haber dolor en los huesos , ganglios linfáticos inflamados , dificultad para respirar o piel amarilla . [8]
Los factores de riesgo para desarrollar cáncer de mama incluyen la obesidad , la falta de ejercicio físico , el consumo de alcohol, la terapia de reemplazo hormonal durante la menopausia , la radiación ionizante , una edad temprana en la primera menstruación , tener hijos tarde en la vida (o no tenerlos en absoluto), una edad avanzada, tener antecedentes de cáncer de mama y antecedentes familiares de cáncer de mama. [1] [2] [9] Alrededor del cinco al diez por ciento de los casos son el resultado de una predisposición genética hereditaria, [1] incluyendo mutaciones BRCA entre otras. [1] El cáncer de mama se desarrolla más comúnmente en las células del revestimiento de los conductos lácteos y los lobulillos que irrigan estos conductos con leche. [1] Los cánceres que se desarrollan a partir de los conductos se conocen como carcinomas ductales , mientras que los que se desarrollan a partir de los lobulillos se conocen como carcinomas lobulillares . [1] Hay más de 18 subtipos de cáncer de mama. [2] Algunos, como el carcinoma ductal in situ , se desarrollan a partir de lesiones preinvasivas . [2] El diagnóstico de cáncer de mama se confirma mediante una biopsia del tejido en cuestión. [1] Una vez realizado el diagnóstico, se realizan más pruebas para determinar si el cáncer se ha propagado más allá de la mama y qué tratamientos tienen más probabilidades de ser eficaces. [1]
El cribado del cáncer de mama puede ser decisivo, dado que el tamaño del cáncer de mama y su propagación se encuentran entre los factores más críticos para predecir el pronóstico de la enfermedad. Los cánceres de mama detectados durante el cribado suelen ser más pequeños y es menos probable que se hayan propagado fuera de la mama. [10] Una revisión Cochrane de 2013 encontró que no estaba claro si el cribado mamográfico hace más daño que bien, ya que una gran proporción de mujeres que dan positivo en la prueba resultan no tener la enfermedad. [11] Una revisión de 2009 para el Grupo de Trabajo de Servicios Preventivos de EE. UU. encontró evidencia de beneficio en aquellas de 40 a 70 años de edad, [12] y la organización recomienda el cribado cada dos años en mujeres de 50 a 74 años de edad. [13] Los medicamentos tamoxifeno o raloxifeno pueden utilizarse en un esfuerzo por prevenir el cáncer de mama en aquellas que tienen un alto riesgo de desarrollarlo. [2] La extirpación quirúrgica de ambos senos es otra medida preventiva en algunas mujeres de alto riesgo. [2] En aquellas personas a las que se les ha diagnosticado cáncer, se pueden utilizar varios tratamientos, incluyendo cirugía, radioterapia , quimioterapia , terapia hormonal y terapia dirigida . [1] Los tipos de cirugía varían desde la cirugía conservadora de mama hasta la mastectomía . [14] [15] La reconstrucción mamaria puede realizarse en el momento de la cirugía o en una fecha posterior. [15] En aquellas personas en las que el cáncer se ha propagado a otras partes del cuerpo, los tratamientos están principalmente dirigidos a mejorar la calidad de vida y la comodidad. [15]
Los resultados del cáncer de mama varían según el tipo de cáncer, la extensión de la enfermedad y la edad de la persona. [15] Las tasas de supervivencia a cinco años en Inglaterra y los Estados Unidos están entre el 80 y el 90%. [16] [4] [5] En los países en desarrollo, las tasas de supervivencia a cinco años son más bajas. [2] A nivel mundial, el cáncer de mama es el principal tipo de cáncer en mujeres y representa el 25% de todos los casos. [17] En 2018, resultó en dos millones de casos nuevos y 627.000 muertes. [18] Es más común en los países desarrollados, [2] y es más de 100 veces más común en mujeres que en hombres . [16] [19] Para las personas transgénero que reciben terapia hormonal de afirmación de género , el cáncer de mama es 5 veces más común en mujeres cisgénero que en hombres transgénero , y 46 veces más común en mujeres transgénero que en hombres cisgénero. [20]

La mayoría de las personas con cáncer de mama no presentan síntomas en el momento del diagnóstico; su tumor se detecta mediante una prueba de detección de cáncer de mama. [21] Para aquellas que sí presentan síntomas, lo más común es que aparezca un bulto nuevo en el seno. La mayoría de los bultos en el seno no son cáncer, aunque los bultos que son indoloros, duros y con bordes irregulares tienen más probabilidades de ser cancerosos. [22] Otros síntomas incluyen hinchazón o dolor en el seno; hoyuelos, engrosamiento, enrojecimiento o sequedad de la piel del seno; y dolor o inversión del pezón. [22] Algunas pueden experimentar secreción inusual de los senos o hinchazón de los ganglios linfáticos debajo de los brazos o a lo largo de la clavícula . [22]
Algunas formas menos comunes de cáncer de mama causan síntomas distintivos. Hasta el 5% de las personas con cáncer de mama tienen cáncer de mama inflamatorio , donde las células cancerosas bloquean los vasos linfáticos de una mama, lo que hace que la mama se hinche y enrojezca sustancialmente durante tres a seis meses. [23] Hasta el 3% de las personas con cáncer de mama tienen enfermedad de Paget de la mama , con irritación roja y escamosa similar al eccema en el pezón y la areola . [24]
Los tumores avanzados pueden propagarse (hacer metástasis) más allá del seno, más comúnmente a los huesos, hígado, pulmones y cerebro. [25] Las metástasis óseas pueden causar hinchazón, dolor óseo progresivo y debilitamiento de los huesos que conduce a fracturas . [26] Las metástasis hepáticas pueden causar dolor abdominal, náuseas, vómitos y problemas en la piel: sarpullido , picazón en la piel o coloración amarillenta de la piel ( ictericia ). [26] Aquellos con metástasis pulmonares experimentan dolor en el pecho , dificultad para respirar y tos regular . [26] Las metástasis en el cerebro pueden causar dolor de cabeza persistente , convulsiones , náuseas, vómitos e interrupciones en el habla, la visión, la memoria y el comportamiento regular de la persona afectada. [26]

La detección del cáncer de mama consiste en realizar pruebas a mujeres sanas para detectar el cáncer de mama, con el fin de diagnosticar los tumores de mama de forma temprana, cuando los tratamientos son más eficaces. La prueba de detección más común para el cáncer de mama es la obtención de imágenes de rayos X de baja dosis de la mama, denominada mamografía . [27] Cada mama se presiona entre dos placas y se toman imágenes. Los tumores pueden parecer inusualmente densos dentro de la mama, distorsionar la forma del tejido circundante o causar pequeñas manchas densas llamadas microcalcificaciones . [28] Los radiólogos generalmente informan los resultados de la mamografía en una escala estandarizada (el Sistema de Informes y Datos de Imágenes de Mama (BI-RADS) de seis puntos es el más común a nivel mundial), donde un número más alto corresponde a un mayor riesgo de un tumor canceroso. [29] [30]
Una mamografía también revela la densidad mamaria; el tejido mamario denso aparece opaco en una mamografía y puede ocultar tumores. [31] [32] BI-RADS clasifica la densidad mamaria en cuatro categorías. La mamografía puede detectar alrededor del 90% de los tumores mamarios en las mamas menos densas (llamadas mamas "grasosas"), pero solo el 60% en las mamas más densas (llamadas "extremadamente densas"). [33] Las mujeres con mamas particularmente densas pueden, en cambio, ser examinadas mediante ecografía , resonancia magnética (MRI) o tomosíntesis , todas las cuales detectan tumores mamarios con mayor sensibilidad. [34]

La mamografía de detección regular reduce las muertes por cáncer de mama al menos en un 20%. [35] La mayoría de las pautas médicas recomiendan mamografías de detección anuales para mujeres de 50 a 70 años. [36] La detección también reduce la mortalidad por cáncer de mama en mujeres de 40 a 49 años, y algunas pautas recomiendan la detección anual también en este grupo de edad. [36] [37] Para las mujeres con alto riesgo de desarrollar cáncer de mama, la mayoría de las pautas recomiendan agregar la detección por resonancia magnética a la mamografía, para aumentar la posibilidad de detectar tumores potencialmente peligrosos. [34] La palpación regular de los propios senos para detectar bultos u otras anomalías, llamada autoexamen de mama , no reduce la posibilidad de que una persona muera de cáncer de mama. [38] Los exámenes clínicos de mama, donde un profesional de la salud palpa los senos para detectar anomalías, son comunes; [39] no se sabe si reducen el riesgo de morir de cáncer de mama. [27] La detección regular del cáncer de mama es común en la mayoría de las naciones ricas, pero sigue siendo poco común en los países más pobres del mundo. [34]
Aun así, la mamografía tiene sus desventajas. En general, las mamografías de detección no detectan aproximadamente 1 de cada 8 cánceres de mama y también pueden dar resultados falsos positivos , lo que provoca ansiedad adicional y obliga a las pacientes a someterse a exámenes adicionales innecesarios, como biopsias . [40]

Aquellas personas que tienen un tumor sospechoso a partir de una mamografía o un examen físico primero se someten a imágenes adicionales, generalmente una segunda mamografía "diagnóstica" y una ecografía, para confirmar su presencia y ubicación. [21] Luego se toma una biopsia del tumor sospechoso. La biopsia de mama generalmente se realiza mediante una biopsia con aguja gruesa , con una aguja hueca utilizada para recolectar tejido del área de interés. [41] Los tumores sospechosos que parecen estar llenos de líquido a menudo se muestrean mediante aspiración con aguja fina . [41] [42] Alrededor del 10 al 20% de las biopsias de mama son positivas para cáncer. [43] La mayoría de las masas mamarias biopsiadas son causadas por cambios fibroquísticos en la mama , un término que abarca bolsas benignas de líquido, crecimiento celular o tejido fibroso . [43]
Los cánceres de mama se clasifican mediante varios sistemas de clasificación, cada uno de los cuales evalúa una característica del tumor que afecta el pronóstico de una persona. Primero, un tumor se clasifica por el tejido del que surge o la apariencia del tejido tumoral bajo un microscopio. La mayoría de los cánceres de mama (85%) son carcinomas ductales, derivados del revestimiento de los conductos mamarios . El 10% son carcinomas lobulares, derivados de los lóbulos mamarios , o carcinomas ductales/lobulares mixtos. [44] Los tipos más raros incluyen carcinoma mucinoso (alrededor del 2,5% de los casos; rodeado de mucina ), carcinoma tubular (1,5%; lleno de pequeños tubos de células epiteliales ), carcinoma medular (1%; parecido al tejido "medular" o de capa media) y carcinoma papilar (1%; cubierto de crecimientos similares a dedos). [44] A menudo, una biopsia revela células que son cancerosas pero que aún no se han propagado más allá de su ubicación original. Esta afección, llamada carcinoma in situ , a menudo se considera "precancerosa" en lugar de un cáncer peligroso en sí mismo. [45] Las personas con carcinoma ductal in situ (en los conductos mamarios) tienen un mayor riesgo de desarrollar un cáncer de mama invasivo verdadero: alrededor de un tercio desarrolla cáncer de mama en un plazo de cinco años. [45] El carcinoma lobulillar in situ (en los lóbulos mamarios) rara vez causa un bulto notable y, a menudo, se descubre de manera incidental durante una biopsia por otra razón. Comúnmente se extiende a ambos senos. Las personas con carcinoma lobulillar in situ también tienen un mayor riesgo de desarrollar cáncer de mama: alrededor del 1 % desarrolla cáncer de mama cada año. Sin embargo, su riesgo de morir de cáncer de mama no es mayor que el del resto de la población. [45]
Al tejido tumoral invasivo se le asigna un grado en función de lo distinto que parezca del tejido mamario sano. [46] Los tumores mamarios se califican en función de tres características: la proporción de células cancerosas que forman túbulos, la apariencia del núcleo celular y la cantidad de células que se están replicando activamente. [47] Cada característica se puntúa en una escala de tres puntos, donde una puntuación más alta indica un tejido con un aspecto menos saludable. Se asigna un grado en función de la suma de las tres puntuaciones. Las puntuaciones combinadas de 3, 4 o 5 representan el grado 1, un cáncer de crecimiento más lento. Las puntuaciones de 6 o 7 representan el grado 2. Las puntuaciones de 8 o 9 representan el grado 3, un cáncer de crecimiento más rápido y más agresivo. [46]
Además de la clasificación, las muestras de biopsia tumoral se analizan mediante inmunohistoquímica para determinar si el tejido contiene las proteínas receptor de estrógeno (ER), receptor de progesterona (PR) o receptor 2 del factor de crecimiento epidérmico humano (HER2). [48] Los tumores que contienen ER o PR se denominan "receptores hormonales positivos" y se pueden tratar con terapias hormonales. [49] Alrededor del 15 al 20% de los tumores contienen HER2; estos se pueden tratar con terapias dirigidas a HER2. [50] El resto que no contiene ER, PR o HER2 se denominan tumores "triple negativos" y tienden a crecer más rápidamente que otros tipos de cáncer de mama. [49]
Después de evaluar el tumor, el caso de cáncer de mama se estadifica utilizando el sistema de estadificación TNM del Comité Conjunto Estadounidense sobre Cáncer y la Unión para el Control Internacional del Cáncer . [ 51] Las puntuaciones se asignan en función de las características del tumor (T), los ganglios linfáticos (N) y cualquier metástasis (M). [52] Las puntuaciones T se determinan por el tamaño y la extensión del tumor. Los tumores de menos de 2 centímetros (cm) de ancho se designan T1. Los tumores de 2 a 5 cm de ancho son T2. Un tumor de más de 5 cm de ancho es T3. Los tumores que se extienden a la pared torácica o a la piel se designan T4. [53] Las puntuaciones N se basan en si el cáncer se ha propagado a los ganglios linfáticos cercanos. N0 indica que no hay propagación a los ganglios linfáticos. N1 es para tumores que se han propagado a los ganglios linfáticos axilares más cercanos (llamados ganglios linfáticos axilares de "nivel I" y "nivel II", en la axila). N2 es para la propagación a los ganglios linfáticos intramamarios (en el otro lado de la mama, cerca del centro del pecho), o para los ganglios linfáticos axilares que parecen adheridos entre sí o al tejido que los rodea (un signo de tejido más gravemente afectado). [54] N3 designa tumores que se han propagado a los ganglios linfáticos axilares más altos (llamados ganglios linfáticos axilares de "nivel 3", por encima de la axila cerca del hombro), a los ganglios linfáticos supraclaviculares (a lo largo del cuello), o tanto a los ganglios linfáticos axilares como a los intramamarios. [54] La puntuación M es binaria: M0 indica que no hay evidencia de metástasis; M1 indica que se han detectado metástasis. [55]
Las puntuaciones TNM se combinan luego con los grados del tumor y el estado ER/PR/HER2 para calcular el "grupo de estadio pronóstico" de un caso de cáncer. Los grupos de estadio van desde I (mejor pronóstico ) a IV (peor pronóstico), y los grupos I, II y III se dividen a su vez en subgrupos IA, IB, IIA, IIB, IIIA, IIIB y IIIC. En general, a los tumores con puntuaciones T y N más altas y grados más altos se les asignan grupos de estadio más altos. Los tumores que son ER, PR y HER2 positivos se encuentran en un grupo de estadio ligeramente inferior que los que son negativos. Los tumores que han hecho metástasis se encuentran en estadio IV, independientemente de las otras características puntuadas. [56]
El manejo del cáncer de mama depende de la salud de la persona afectada, de las características moleculares del caso de cáncer y de qué tan lejos se ha propagado el tumor en el momento del diagnóstico.

Las mujeres cuyos tumores no se han propagado más allá del seno suelen someterse a una cirugía para extirpar el tumor y parte del tejido mamario circundante. [57] El método quirúrgico se elige típicamente para preservar la mayor cantidad posible de tejido mamario sano, extirpando solo el tumor ( lumpectomía ) o una parte más grande del seno ( mastectomía parcial ). Las mujeres con tumores grandes o múltiples, alto riesgo genético de cánceres posteriores o que no pueden recibir radioterapia pueden optar en cambio por la extirpación total del seno o los senos afectados (mastectomía completa). [57] Para reducir el riesgo de propagación del cáncer, las mujeres a menudo se someten a la extirpación del ganglio linfático más cercano en un procedimiento llamado biopsia del ganglio linfático centinela . Se inyecta un tinte cerca del sitio del tumor y varias horas después se extirpa el ganglio linfático en el que se acumula el tinte. [58]
Después de la cirugía, muchos se someten a radioterapia para disminuir la posibilidad de recurrencia del cáncer. [57] Aquellos que se sometieron a lumpectomías reciben radiación en todo el seno. [59] Aquellos que se sometieron a una mastectomía y tienen un riesgo elevado de propagación del tumor (tumor de más de cinco centímetros de ancho o células cancerosas en los ganglios linfáticos cercanos) reciben radiación en la cicatriz de la mastectomía y la pared torácica. [59] [57] Si las células cancerosas se han propagado a los ganglios linfáticos cercanos, esos ganglios linfáticos también serán irradiados. [59] La radiación se administra típicamente cinco días a la semana, durante hasta siete semanas. [59] La radioterapia para el cáncer de mama generalmente se administra mediante radioterapia de haz externo , donde un dispositivo enfoca los rayos de radiación en las partes específicas del cuerpo. En cambio, algunos se someten a braquiterapia , donde se coloca material radiactivo en un dispositivo insertado en el sitio quirúrgico del que se extrajo el tumor. Se agrega material radiactivo fresco dos veces al día durante cinco días, luego se retira el dispositivo. [59] La cirugía más la radiación generalmente elimina el tumor de mama de una persona. En menos del 5% de las mujeres tratadas el tumor de mama vuelve a crecer. [57] Después de la cirugía y la radiación, la mama se puede reconstruir quirúrgicamente , ya sea agregando un implante mamario o transfiriendo el exceso de tejido de otra parte del cuerpo. [57]
La quimioterapia reduce en un tercio aproximadamente la probabilidad de recurrencia del cáncer en los próximos diez años. Sin embargo, entre el 1% y el 2% de quienes reciben quimioterapia experimentan efectos secundarios que ponen en peligro la vida o son permanentes. Para equilibrar estos beneficios y riesgos, la quimioterapia se ofrece normalmente a quienes tienen un mayor riesgo de recurrencia del cáncer. No hay un límite de riesgo establecido para ofrecer quimioterapia; determinar quiénes deben recibirla es controvertido. [60] Los medicamentos de quimioterapia se administran normalmente en ciclos de dos a tres semanas, con períodos de tratamiento farmacológico intercalados con períodos de descanso para recuperarse de los efectos secundarios de las terapias. [61] Se administran de cuatro a seis ciclos en total. [62] Muchas clases de agentes quimioterapéuticos son eficaces para el tratamiento del cáncer de mama, incluidos los fármacos alquilantes del ADN ( ciclofosfamida ), las antraciclinas ( doxorrubicina y epirrubicina ), los antimetabolitos ( fluorouracilo , capecitabina y metotrexato ), los taxanos ( docetaxel y paclitaxel ) y las quimioterapias basadas en platino ( cisplatino y carboplatino ). [62] Las quimioterapias de diferentes clases se administran típicamente en combinación, y se seleccionan determinados fármacos de quimioterapia en función de la salud de la persona afectada y de los diferentes efectos secundarios de los quimioterapéuticos. [62] Las antrociclinas y la ciclofosfamida causan leucemia en hasta el 1% de los tratados. Las antrociclinas también causan insuficiencia cardíaca congestiva en alrededor del 1% de las personas tratadas. Los taxanos causan neuropatía periférica , que es permanente en hasta el 5% de los tratados. [63] Los mismos agentes de quimioterapia se pueden administrar antes de la cirugía (lo que se denomina terapia neoadyuvante ) para reducir el tamaño de los tumores y facilitar su extirpación de forma segura. [64]
En aquellos pacientes cuyos tumores son HER2-positivos, agregar el anticuerpo dirigido a HER2 trastuzumab a la quimioterapia reduce la probabilidad de recurrencia del cáncer y muerte en al menos un tercio. [65] [66] Trastuzumab se administra semanalmente o cada tres semanas durante doce meses. [66] Agregar un segundo anticuerpo dirigido a HER2, pertuzumab, mejora ligeramente la eficacia del tratamiento. [66] En casos raros, trastuzumab puede alterar la función cardíaca, por lo que generalmente no se administra junto con antraciclinas, que también pueden dañar el corazón. [66]
Después de su ciclo de quimioterapia, aquellas cuyos tumores son ER-positivos o PR-positivos se benefician de la terapia endocrina , que reduce los niveles de estrógenos y progesteronas que los cánceres de mama con receptores hormonales positivos requieren para sobrevivir. [67] El tratamiento con tamoxifeno bloquea el ER en la mama y algunos otros tejidos, y reduce el riesgo de muerte por cáncer de mama en alrededor del 40% durante los próximos diez años. [68] [69] El bloqueo químico de la producción de estrógeno con medicamentos dirigidos a GnRH ( goserelina , leuprolida o triptorelina ) e inhibidores de la aromatasa ( anastrozol , letrozol o exemestano ) mejora ligeramente la supervivencia, pero tiene efectos secundarios más graves. [68] [69] Los efectos secundarios del agotamiento de estrógenos incluyen sofocos , malestar vaginal y dolor muscular y articular. [69] La terapia endocrina generalmente se recomienda durante al menos cinco años después de la cirugía y la quimioterapia, y a veces se continúa durante 10 años o más. [69] [68]
Las mujeres con cáncer de mama que se sometieron a una tumorectomía o una mastectomía y conservaron la otra mama tienen tasas de supervivencia similares a las que se sometieron a una mastectomía doble. [70] No parece haber ninguna ventaja en términos de supervivencia al extirpar la otra mama, ya que solo hay un 7 % de probabilidades de que se produzca cáncer en la otra mama en un período de 20 años. [71]
En aproximadamente 1 de cada 5 personas tratadas por cáncer de mama localizado, sus tumores finalmente se propagaron a sitios corporales distantes, más comúnmente los huesos cercanos (67% de los casos), el hígado (41%), los pulmones (37%), el cerebro (13%) y el peritoneo (10%). [72] [25] Aquellos con enfermedad metastásica pueden recibir quimioterapia adicional, comenzando típicamente con capecitabina, una antraciclina o un taxano. Cuando un fármaco de quimioterapia no logra controlar el cáncer, se inicia otro. Además de los fármacos quimioterapéuticos utilizados para el cáncer localizado, la gemcitabina , la vinorelbina , el etopósido y las epotilonas a veces son eficaces. [73] Aquellos con metástasis óseas se benefician de la infusión regular de los agentes fortalecedores óseos denosumab y los bifosfonatos ; la infusión cada tres meses reduce la posibilidad de dolor óseo, fracturas e hipercalcemia ósea . [74]
Hasta el 70% de las pacientes con cáncer de mama metastásico con receptores de estrógenos positivos se benefician de una terapia endocrina adicional. Las opciones de terapia incluyen las que se usan en el cáncer localizado, más toremifeno y fulvestrant , que a menudo se usan en combinación con inhibidores de CDK4/6 ( palbociclib , ribociclib o abemaciclib ). Cuando una terapia endocrina falla, la mayoría se beneficiará de la transición a una segunda. Algunas también responden a una tercera terapia secuencial. [73] Agregar un inhibidor de mTOR , everolimus , puede retrasar aún más la progresión de los tumores. [73]
Las personas con enfermedad metastásica HER2-positiva pueden beneficiarse del uso continuo de trastuzumab, solo, en combinación con pertuzumab, o en combinación con quimioterapia. Aquellos cuyos tumores continúan progresando con trastuzumab se benefician de conjugados de fármacos con anticuerpos dirigidos a HER2 (anticuerpos HER2 unidos a fármacos de quimioterapia) trastuzumab emtansina o trastuzumab deruxtecan . El anticuerpo dirigido a HER2 margetuximab también puede prolongar la supervivencia, al igual que los inhibidores de HER2 lapatinib , neratinib o tucatinib . [73]
Ciertas terapias están dirigidas a aquellos cuyos tumores tienen mutaciones genéticas particulares: Alpelisib o capivasertib para aquellos con mutaciones que activan la proteína PIK3CA . [73] [75] Inhibidores de PARP ( olaparib y talazoparib ) para aquellos con mutaciones que inactivan BRCA1 o BRCA2 . [73] El anticuerpo inhibidor del punto de control inmunológico atezolizumab para aquellos cuyos tumores expresan PD-L1 . [73] [75] Y la inmunoterapia similar pembrolizumab para aquellos cuyos tumores tienen mutaciones en varias vías de reparación del ADN . [75]

Muchas terapias contra el cáncer de mama tienen efectos secundarios que pueden aliviarse con los cuidados de apoyo adecuados. La quimioterapia causa pérdida de cabello , náuseas y vómitos en casi todas las personas que la reciben. Los medicamentos antieméticos pueden aliviar las náuseas y los vómitos; enfriar el cuero cabelludo con un gorro frío durante los tratamientos de quimioterapia puede reducir la pérdida de cabello. [63] Muchas se quejan de problemas cognitivos durante el tratamiento de quimioterapia . Estos suelen resolverse en unos pocos meses después de finalizar el tratamiento de quimioterapia. [63] Las personas que reciben terapia endocrina a menudo experimentan sofocos , dolor muscular y articular, y sequedad/malestar vaginal que pueden provocar problemas para tener relaciones sexuales. Aproximadamente la mitad de las mujeres alivian sus sofocos tomando antidepresivos ; el dolor se puede tratar con fisioterapia y medicamentos antiinflamatorios no esteroides ; el asesoramiento y el uso de lubricantes personales pueden mejorar los problemas sexuales. [69] [76]
En mujeres con cáncer de mama no metastásico, las intervenciones psicológicas como la terapia cognitivo-conductual pueden tener efectos positivos en resultados como deterioro cognitivo, ansiedad, depresión y alteración del estado de ánimo, y también pueden mejorar la calidad de vida. [77] [ 78] [79] Las intervenciones de actividad física, yoga y meditación también pueden tener efectos beneficiosos en la calidad de vida relacionada con la salud, el deterioro cognitivo, la ansiedad, la aptitud física y la actividad física en mujeres con cáncer de mama después de la terapia adyuvante. [80] [78] [79] [81]
El pronóstico del cáncer de mama varía ampliamente dependiendo de qué tan lejos se haya propagado el tumor en el momento del diagnóstico. En general, el 91% de las mujeres diagnosticadas con cáncer de mama sobreviven al menos cinco años desde el diagnóstico. Aquellas cuyos tumores están completamente confinados a la mama (casi dos tercios de los casos) tienen los mejores pronósticos: más del 99% sobreviven al menos cinco años. [82] Aquellas cuyos tumores han hecho metástasis a sitios distantes tienen pronósticos relativamente malos: el 31% sobrevive al menos cinco años desde el momento del diagnóstico. [83] El cáncer de mama triple negativo (hasta el 15% de los casos) y el cáncer de mama inflamatorio (hasta el 5% de los casos) son particularmente agresivos y tienen pronósticos relativamente malos. [84] [85] Aquellas con cáncer de mama triple negativo tienen una tasa de supervivencia general a cinco años del 77%: 91% para aquellas cuyos tumores están confinados a la mama; 12% para aquellas con metástasis. [84] A las personas con cáncer de mama inflamatorio se les diagnostica después de que el cáncer ya se ha propagado a la piel de la mama. Tienen una tasa de supervivencia general a cinco años del 39%; del 19% para aquellas con metástasis. [85] Los tumores relativamente raros con crecimiento tubular, mucinoso o medular tienden a tener mejores pronósticos. [86]
Además de los factores que influyen en la estadificación del cáncer, la edad de una persona también puede afectar el pronóstico. El cáncer de mama antes de los 35 años es poco frecuente y es más probable que esté asociado con una predisposición genética al cáncer agresivo. Por el contrario, el cáncer de mama en personas mayores de 75 años se asocia con un peor pronóstico. [87]
Hasta el 80% de la variación en la frecuencia del cáncer de mama entre países se debe a diferencias en la historia reproductiva que afectan los niveles de hormonas sexuales femeninas ( estrógenos ) de una mujer. [88] Las mujeres que comienzan a menstruar antes (antes de los 12 años) o que pasan por la menopausia más tarde (después de los 51) tienen un mayor riesgo de desarrollar cáncer de mama. [89] Las mujeres que dan a luz temprano en la vida están protegidas del cáncer de mama: alguien que da a luz en la adolescencia tiene alrededor de un 70% menos de riesgo de desarrollar cáncer de mama que alguien que no tiene hijos. [89] Esa protección disminuye con una mayor edad materna en el primer parto y desaparece por completo a los 35 años. [89] La lactancia materna también reduce la probabilidad de desarrollar cáncer de mama, con una reducción de aproximadamente el 4% en el riesgo de cáncer de mama por cada 12 meses de experiencia de lactancia materna. [89] Aquellas que carecen de ovarios funcionales tienen niveles reducidos de estrógenos y, por lo tanto, un riesgo de cáncer de mama muy reducido. [88]
La terapia de reemplazo hormonal para el tratamiento de los síntomas de la menopausia también puede aumentar el riesgo de una mujer de desarrollar cáncer de mama, aunque el efecto depende del tipo y la duración de la terapia. [90] [91] La terapia combinada de progesterona /estrógeno aumenta el riesgo de cáncer de mama, aproximadamente duplicando el riesgo después de 6 a 7 años de tratamiento (aunque la misma terapia disminuye el riesgo de cáncer colorrectal ). [88] El tratamiento hormonal con estrógeno solo no tiene efecto sobre el riesgo de cáncer de mama, pero aumenta el riesgo de desarrollar cáncer de endometrio y, por lo tanto, solo se administra a mujeres que se han sometido a histerectomías . [88]
En la década de 1980, la hipótesis del aborto y el cáncer de mama postuló que el aborto inducido aumentaba el riesgo de desarrollar cáncer de mama. [92] Esta hipótesis fue objeto de una amplia investigación científica, que concluyó que ni los abortos espontáneos ni los abortos están asociados con un mayor riesgo de cáncer de mama. [93]
El uso de anticonceptivos hormonales no causa cáncer de mama en la mayoría de las mujeres; [94] si tiene algún efecto, es pequeño (del orden del 0,01% por usuaria-año), temporal y compensado por el riesgo significativamente reducido de las usuarias de cáncer de ovario y de endometrio. [95] Entre aquellas con antecedentes familiares de cáncer de mama, el uso de anticonceptivos orales modernos no parece afectar el riesgo de cáncer de mama. [96]

El consumo de bebidas alcohólicas aumenta el riesgo de cáncer de mama, incluso entre las bebedoras muy leves (las mujeres que beben menos de la mitad de una bebida alcohólica al día). [97] El riesgo es mayor entre las bebedoras empedernidas. [98] A nivel mundial, aproximadamente uno de cada diez casos de cáncer de mama es causado por mujeres que beben bebidas alcohólicas. [98] El consumo de alcohol es uno de los factores de riesgo modificables más comunes. [99]
La obesidad y la diabetes aumentan el riesgo de cáncer de mama. Un índice de masa corporal (IMC) elevado causa el 7% de los cánceres de mama, mientras que la diabetes es responsable del 2%. [100] [101] Al mismo tiempo, la correlación entre la obesidad y el cáncer de mama no es en absoluto lineal. Los estudios muestran que quienes aumentan rápidamente de peso en la edad adulta tienen un riesgo mayor que quienes han tenido sobrepeso desde la infancia. Asimismo, el exceso de grasa en el abdomen parece inducir un riesgo mayor que el exceso de peso en la parte inferior del cuerpo. [102] Los factores dietéticos que pueden aumentar el riesgo incluyen una dieta rica en grasas [103] y niveles altos de colesterol relacionados con la obesidad . [104] [105]
La deficiencia de yodo en la dieta también puede desempeñar un papel en el desarrollo del cáncer de mama. [106]
Fumar tabaco parece aumentar el riesgo de cáncer de mama: cuanto mayor sea la cantidad fumada y cuanto más temprano en la vida se comience a fumar, mayor será el riesgo. [107] En quienes fuman desde hace mucho tiempo, el riesgo relativo aumenta entre un 35% y un 50%. [107]
Se ha relacionado la falta de actividad física con aproximadamente el 10% de los casos. [108] Permanecer sentado regularmente durante períodos prolongados se asocia con una mayor mortalidad por cáncer de mama. El ejercicio regular no anula el riesgo, aunque lo reduce. [109]
Las medidas para prevenir el cáncer de mama incluyen no beber bebidas alcohólicas , mantener una composición corporal saludable , evitar fumar y comer alimentos saludables . La combinación de todas estas medidas (llevar el estilo de vida más saludable posible) haría que casi una cuarta parte de los casos de cáncer de mama en todo el mundo fueran prevenibles. [110] Las tres cuartas partes restantes de los casos de cáncer de mama no se pueden prevenir mediante cambios en el estilo de vida. [110]
Otros factores de riesgo incluyen alteraciones circadianas relacionadas con el trabajo por turnos [111] y la rutina de comer tarde por la noche. [112] También se han relacionado una serie de sustancias químicas, incluidos los bifenilos policlorados , los hidrocarburos aromáticos policíclicos y los disolventes orgánicos . [113] Aunque la radiación de la mamografía es una dosis baja, se estima que la detección anual entre los 40 y los 80 años de edad causará aproximadamente 225 casos de cáncer de mama fatal por cada millón de mujeres examinadas. [114]
Alrededor del 10% de las mujeres que padecen cáncer de mama tienen antecedentes familiares de la enfermedad o factores genéticos que las ponen en mayor riesgo. [115] Las mujeres que han tenido un familiar de primer grado (madre o hermana) diagnosticado con cáncer de mama tienen un riesgo entre un 30 y un 50% mayor de que se les diagnostique cáncer de mama a ellas también. [116] En aquellas que no tienen, tienen uno o dos familiares afectados, el riesgo de cáncer de mama antes de los 80 años es del 7,8%, 13,3% y 21,1%, con una mortalidad posterior por la enfermedad del 2,3%, 4,2% y 7,6% respectivamente. [117]
Las mujeres con ciertas variantes genéticas tienen un mayor riesgo de desarrollar cáncer de mama. Las más conocidas son las variantes de los genes BRCA BRCA1 y BRCA2 . [116] Las mujeres con variantes patógenas en cualquiera de los genes tienen alrededor de un 70% de posibilidades de desarrollar cáncer de mama en su vida, así como aproximadamente un 33% de posibilidades de desarrollar cáncer de ovario . [115] [116] Las variantes patógenas en PALB2 , un gen cuyo producto interactúa directamente con el de BRCA2 , también aumentan el riesgo de cáncer de mama; una mujer con dicha variante tiene alrededor de un 50% más de riesgo de desarrollar cáncer de mama. [115] Las variantes en otros genes supresores de tumores también pueden aumentar el riesgo de desarrollar cáncer de mama, a saber, p53 (causa el síndrome de Li–Fraumeni ), PTEN (causa el síndrome de Cowden ) y PALB1 . [116]
Los cambios mamarios como la hiperplasia ductal atípica [118] que se encuentran en afecciones mamarias benignas, como los cambios fibroquísticos mamarios , se correlacionan con un mayor riesgo de cáncer de mama.
La diabetes mellitus también podría aumentar el riesgo de cáncer de mama. [119] Las enfermedades autoinmunes como el lupus eritematoso también parecen aumentar el riesgo de contraer cáncer de mama. [120]
Las mujeres cuyos senos han estado expuestos a dosis de radiación importantes antes de los 30 años (normalmente debido a repetidas fluoroscopias de tórax o al tratamiento del linfoma de Hodgkin ) tienen un mayor riesgo de desarrollar cáncer de mama. La terapia con yodo radiactivo (utilizada para tratar la enfermedad tiroidea) y la exposición a la radiación después de los 30 años no están asociadas con el riesgo de cáncer de mama. [88]

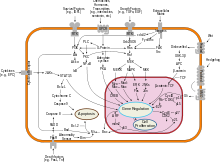
Las principales causas del cáncer de mama esporádico están asociadas con los niveles hormonales. El cáncer de mama es promovido por el estrógeno. Esta hormona activa el desarrollo de la mama durante la pubertad, los ciclos menstruales y el embarazo. El desequilibrio entre el estrógeno y la progesterona durante las fases menstruales provoca la proliferación celular. Además, los metabolitos oxidativos del estrógeno pueden aumentar el daño y las mutaciones del ADN. El ciclo repetido y el deterioro del proceso de reparación pueden transformar una célula normal en una célula premaligna y, finalmente, maligna a través de la mutación. Durante la etapa premaligna , el estrógeno puede activar una alta proliferación de células del estroma para apoyar el desarrollo del cáncer de mama. Durante la activación de la unión del ligando, el ER puede regular la expresión génica al interactuar con elementos de respuesta al estrógeno dentro del promotor de genes específicos. La expresión y activación del ER debido a la falta de estrógeno puede ser estimulada por señales extracelulares. [121] El ER que se une directamente con varias proteínas, incluidos los receptores de factores de crecimiento, puede promover la expresión de genes relacionados con el crecimiento y la supervivencia celular. [122]
El cáncer de mama, al igual que otros tipos de cáncer , se produce debido a una interacción entre un factor ambiental (externo) y un huésped genéticamente susceptible. Las células normales se dividen tantas veces como sea necesario y dejan de hacerlo. Se adhieren a otras células y permanecen en su lugar en los tejidos. Las células se vuelven cancerosas cuando pierden su capacidad de dejar de dividirse, de adherirse a otras células, de permanecer donde pertenecen y de morir en el momento adecuado.
Las células normales se autodestruirán ( muerte celular programada ) cuando ya no sean necesarias. Hasta entonces, las células están protegidas de la muerte programada por varios grupos de proteínas y vías. Una de las vías protectoras es la vía PI3K / AKT ; otra es la vía RAS / MEK / ERK . A veces, los genes a lo largo de estas vías protectoras están mutados de una manera que los activa permanentemente, haciendo que la célula sea incapaz de autodestruirse cuando ya no es necesaria. Este es uno de los pasos que causa cáncer en combinación con otras mutaciones. Normalmente, la proteína PTEN desactiva la vía PI3K/AKT cuando la célula está lista para la muerte celular programada. En algunos cánceres de mama, el gen de la proteína PTEN está mutado, por lo que la vía PI3K/AKT está atascada en la posición "activada" y la célula cancerosa no se autodestruye. [123]
Las mutaciones que pueden provocar cáncer de mama se han relacionado experimentalmente con la exposición al estrógeno. [124] Además, los receptores de estrógeno acoplados a la proteína G se han asociado con varios tipos de cáncer del sistema reproductor femenino, incluido el cáncer de mama. [125]
La señalización anormal del factor de crecimiento en la interacción entre las células del estroma y las células epiteliales puede facilitar el crecimiento de células malignas. [126] [127] En el tejido adiposo mamario, la sobreexpresión de leptina conduce a una mayor proliferación celular y cáncer. [128]
Algunas mutaciones asociadas al cáncer, como p53 , BRCA1 y BRCA2 , ocurren en mecanismos para corregir errores en el ADN . La mutación hereditaria en los genes BRCA1 o BRCA2 puede interferir con la reparación de enlaces cruzados de ADN y roturas de doble cadena (funciones conocidas de la proteína codificada). [129] Estos carcinógenos causan daños en el ADN, como enlaces cruzados de ADN y roturas de doble cadena que a menudo requieren reparaciones por vías que contienen BRCA1 y BRCA2 . [130] [131]
GATA-3 controla directamente la expresión del receptor de estrógeno (ER) y otros genes asociados con la diferenciación epitelial, y la pérdida de GATA-3 conduce a la pérdida de diferenciación y un mal pronóstico debido a la invasión de células cancerosas y metástasis. [132]

Las mujeres pueden reducir su riesgo de cáncer de mama manteniendo un peso saludable, reduciendo el consumo de alcohol , aumentando la actividad física y amamantando . [133] Estas modificaciones podrían prevenir el 38% de los cánceres de mama en los EE. UU., el 42% en el Reino Unido, el 28% en Brasil y el 20% en China. [133] Los beneficios del ejercicio moderado, como caminar a paso ligero, se observan en todos los grupos de edad, incluidas las mujeres posmenopáusicas. [133] [134] Los altos niveles de actividad física reducen el riesgo de cáncer de mama en aproximadamente un 14%. [135] Las estrategias que fomentan la actividad física regular y reducen la obesidad también podrían tener otros beneficios, como la reducción de los riesgos de enfermedad cardiovascular y diabetes. [136] Un estudio que incluyó datos de 130.957 mujeres de ascendencia europea encontró "evidencia sólida de que mayores niveles de actividad física y menos tiempo sedentario probablemente reduzcan el riesgo de cáncer de mama, con resultados generalmente consistentes en todos los subtipos de cáncer de mama". [137]
En 2016, la Sociedad Estadounidense del Cáncer y la Sociedad Estadounidense de Oncología Clínica recomendaron que las personas consuman una dieta rica en verduras, frutas, cereales integrales y legumbres. [138] Comer alimentos ricos en fibra soluble contribuye a reducir el riesgo de cáncer de mama. [139] [140] El consumo elevado de frutas cítricas se ha asociado con una reducción del 10 % del riesgo de cáncer de mama. [141] Los ácidos grasos poliinsaturados omega-3 marinos parecen reducir el riesgo. [142] El consumo elevado de alimentos a base de soja puede reducir el riesgo. [143]
La extirpación de las mamas antes de que se desarrolle el cáncer de mama (llamada mastectomía preventiva ) reduce el riesgo de desarrollar cáncer de mama en más del 95%. [144] En mujeres genéticamente predispuestas a desarrollar cáncer de mama, la mastectomía preventiva reduce su riesgo de morir por cáncer de mama. [144] Para aquellas con riesgo normal, la mastectomía preventiva no reduce su probabilidad de morir, por lo que generalmente no se recomienda. [144] La extirpación de la segunda mama en una persona que tiene cáncer de mama (mastectomía contralateral para reducir el riesgo o CRRM) puede reducir el riesgo de cáncer en la segunda mama, pero no está claro si la extirpación de la segunda mama mejora la probabilidad de supervivencia. [145] Un número cada vez mayor de mujeres que dan positivo en las pruebas de genes BRCA1 o BRCA2 defectuosos eligen someterse a una cirugía para reducir el riesgo . El tiempo de espera promedio para someterse al procedimiento es de dos años, que es mucho más largo de lo recomendado. [146] [147]
Los moduladores selectivos de los receptores de estrógeno (SERM) reducen el riesgo de cáncer de mama, pero aumentan el riesgo de tromboembolia y cáncer de endometrio . [148] No hay un cambio general en el riesgo de muerte. [148] [149] Por lo tanto, no se recomiendan para la prevención del cáncer de mama en mujeres con riesgo promedio, pero se recomienda que se ofrezcan a aquellas con alto riesgo y mayores de 35 años. [150] El beneficio de la reducción del cáncer de mama continúa durante al menos cinco años después de suspender un ciclo de tratamiento con estos medicamentos. [151] Los inhibidores de la aromatasa (como el exemestano y el anastrozol ) pueden ser más eficaces que los SERM (como el tamoxifeno) para reducir el riesgo de cáncer de mama y no están asociados con un mayor riesgo de cáncer de endometrio y tromboembolia. [152]

El cáncer de mama es el cáncer invasivo más común en mujeres en la mayoría de los países y representa el 30 % de los casos de cáncer en mujeres. [153] [115] En 2022, se estima que 2,3 millones de mujeres fueron diagnosticadas con cáncer de mama y 670 000 murieron a causa de la enfermedad. [153] La incidencia del cáncer de mama está aumentando alrededor de un 3 % por año, a medida que las poblaciones de muchos países envejecen. [154]
Las tasas de cáncer de mama varían en todo el mundo, pero generalmente se correlacionan con la riqueza. [154] Alrededor de 1 de cada 12 mujeres son diagnosticadas con cáncer de mama en los países más ricos, en comparación con 1 de cada 27 en los países de ingresos más bajos. [153] La mayor parte de esa diferencia se debe a diferencias en las historias menstruales y reproductivas: las mujeres en los países más ricos tienden a comenzar a menstruar antes y tener hijos más tarde, ambos factores que aumentan el riesgo de desarrollar cáncer de mama. [155] Las personas en los países de ingresos más bajos tienden a tener menos acceso a la detección y los tratamientos del cáncer de mama, por lo que las tasas de mortalidad por cáncer de mama tienden a ser más altas. [154] 1 de cada 71 mujeres mueren de cáncer de mama en los países ricos, mientras que 1 de cada 48 muere de la enfermedad en los países de ingresos más bajos. [153]
El cáncer de mama afecta predominantemente a las mujeres; menos del 1% de quienes padecen cáncer de mama son hombres. [155] Las mujeres pueden desarrollar cáncer de mama ya en la adolescencia, pero el riesgo aumenta con la edad y el 75% de los casos se dan en mujeres mayores de 50 años. [155] El riesgo a lo largo de la vida de una mujer es de aproximadamente el 1,5% a los 40 años, el 3% a los 50 años y más del 4% a los 70 años. [156]

Debido a su visibilidad, el cáncer de mama era la forma de cáncer descrita con mayor frecuencia en los documentos antiguos. [157] : 9–13 Debido a que las autopsias eran poco frecuentes, los cánceres de los órganos internos eran esencialmente invisibles para la medicina antigua. Sin embargo, el cáncer de mama se podía sentir a través de la piel y, en su estado avanzado, a menudo se convertía en lesiones fungosas : el tumor se volvía necrótico (moría desde el interior, lo que hacía que pareciera que se rompía) y se ulceraba a través de la piel, supurando un líquido fétido y oscuro. [157] : 9–13
La evidencia más antigua descubierta de cáncer de mama es de Egipto y data de hace 4200 años, a la Sexta Dinastía . [158] El estudio de los restos de una mujer de la necrópolis de Qubbet el-Hawa mostró el daño destructivo típico debido a la propagación metastásica . [158] El Papiro de Edwin Smith describe ocho casos de tumores o úlceras de la mama que fueron tratados mediante cauterización . El escrito dice sobre la enfermedad: "No hay tratamiento". [159] Durante siglos, los médicos describieron casos similares en sus prácticas, con la misma conclusión. La medicina antigua, desde la época de los griegos hasta el siglo XVII, se basaba en el humoralismo , y por lo tanto creía que el cáncer de mama generalmente era causado por desequilibrios en los fluidos fundamentales que controlaban el cuerpo, especialmente un exceso de bilis negra . [157] : 32 Alternativamente, se veía como un castigo divino . [160]
La mastectomía para el cáncer de mama se realizó al menos desde el año 548 d. C., cuando fue propuesta por el médico de la corte Aetios de Amida a Teodora . [157] : 9–13 No fue hasta que los médicos lograron una mayor comprensión del sistema circulatorio en el siglo XVII que pudieron vincular la propagación del cáncer de mama a los ganglios linfáticos de la axila. A principios del siglo XVIII, el cirujano francés Jean Louis Petit realizó mastectomías totales que incluían la extirpación de los ganglios linfáticos axilares , ya que reconoció que esto reducía la recurrencia. [161] El trabajo de Petit se basó en los métodos del cirujano Bernard Peyrilhe , quien en el siglo XVII también extirpó el músculo pectoral subyacente a la mama, ya que consideró que esto mejoraba enormemente el pronóstico. [162] Pero los malos resultados y el considerable riesgo para el paciente hicieron que los médicos no compartieran la opinión de cirujanos como Nicolaes Tulp , quien en el siglo XVII proclamó que "el único remedio es una operación a tiempo". El eminente cirujano Richard Wiseman documentó a mediados del siglo XVII que después de 12 mastectomías, dos pacientes murieron durante la operación, ocho pacientes murieron poco después de la operación por cáncer progresivo y solo dos de las 12 pacientes se curaron. [163] : 6 Los médicos fueron conservadores en el tratamiento que prescribían en las primeras etapas del cáncer de mama. Las pacientes fueron tratadas con una mezcla de purgas de desintoxicación , sangrías y remedios tradicionales que se suponía que reducían la acidez, como el arsénico alcalino . [164] : 24
Cuando en 1664 a Ana de Austria le diagnosticaron cáncer de mama, el tratamiento inicial consistió en compresas saturadas con jugo de cicuta . Cuando los bultos aumentaron, el médico del rey comenzó un tratamiento con ungüentos de arsénico . [164] : 25 La paciente real murió en 1666 con un dolor atroz. [164] : 26 Cada tratamiento fallido para el cáncer de mama condujo a la búsqueda de nuevos tratamientos, estimulando un mercado de remedios que fueron anunciados y vendidos por curanderos , herbolarios , químicos y boticarios . [165] La falta de anestesia y antisépticos hizo de la mastectomía una experiencia dolorosa y peligrosa. [163] En el siglo XVIII, una amplia variedad de descubrimientos anatómicos fueron acompañados por nuevas teorías sobre la causa y el crecimiento del cáncer de mama. El cirujano investigador John Hunter afirmó que el líquido neural generaba cáncer de mama. Otros cirujanos propusieron que la leche dentro de los conductos mamarios conducía a crecimientos cancerosos. Se formularon teorías sobre el traumatismo mamario como causa de los cambios malignos en el tejido mamario. El descubrimiento de bultos e hinchazones en los senos alimentó las controversias sobre los tumores duros y sobre si los bultos eran estadios benignos del cáncer. La opinión médica sobre el tratamiento inmediato necesario variaba. [163] : 5 El cirujano Benjamin Bell defendía la extirpación de todo el seno, incluso cuando solo estaba afectada una parte. [166]

El cáncer de mama era poco común hasta el siglo XIX, cuando las mejoras en el saneamiento y el control de enfermedades infecciosas mortales resultaron en aumentos dramáticos en la esperanza de vida. Anteriormente, la mayoría de las mujeres habían muerto demasiado jóvenes para haber desarrollado cáncer de mama. [167] En 1878, un artículo en Scientific American describió el tratamiento histórico por presión destinado a inducir isquemia local en casos en que la extirpación quirúrgica no era posible. [168] William Stewart Halsted comenzó a realizar mastectomías radicales en 1882, ayudado en gran medida por los avances en la tecnología quirúrgica general, como la técnica aséptica y la anestesia. La mastectomía radical de Halsted a menudo implicaba la extirpación de ambos senos, los ganglios linfáticos asociados y los músculos del pecho subyacentes. Esto a menudo conducía a dolor y discapacidad a largo plazo, pero se consideraba necesario para prevenir la recurrencia del cáncer. [157] : 102–106 Antes del advenimiento de la mastectomía radical de Halsted, las tasas de supervivencia a 20 años eran solo del 10%; la cirugía de Halsted elevó esa tasa al 50%. [157] : 1
Los sistemas de estadificación del cáncer de mama se desarrollaron en las décadas de 1920 y 1930 para determinar hasta qué punto se ha desarrollado un cáncer al crecer y propagarse. [157] : 102–106 El primer estudio de casos y controles sobre la epidemiología del cáncer de mama fue realizado por Janet Lane-Claypon , quien publicó un estudio comparativo en 1926 de 500 casos de cáncer de mama y 500 controles con los mismos antecedentes y estilo de vida para el Ministerio de Salud británico. [169] Las mastectomías radicales siguieron siendo el estándar de atención en los EE. UU. hasta la década de 1970, pero en Europa, los procedimientos de conservación de la mama, a menudo seguidos de radioterapia , se adoptaron generalmente en la década de 1950. [157] : 102–106 En 1955, George Crile Jr. publicó Cancer and Common Sense argumentando que los pacientes con cáncer necesitaban comprender las opciones de tratamiento disponibles. Crile se convirtió en un amigo cercano de la ambientalista Rachel Carson , quien se había sometido a una mastectomía radical de Halsted en 1960 para tratar su cáncer de mama maligno. [170] : 39–40 El oncólogo estadounidense Jerome Urban promovió mastectomías súper radicales, tomando incluso más tejido, hasta 1963, cuando las tasas de supervivencia de diez años demostraron ser iguales a la mastectomía radical menos dañina. [157] : 102–106 Carson murió en 1964 y Crile publicó una amplia variedad de artículos, tanto en la prensa popular como en revistas médicas, desafiando el uso generalizado de la mastectomía radical de Halsted. En 1973 Crile publicó Lo que las mujeres deben saber sobre la controversia del cáncer de mama . Cuando en 1974 a Betty Ford le diagnosticaron cáncer de mama, las opciones para tratar el cáncer de mama se discutieron abiertamente en la prensa. [170] : 58 Durante la década de 1970, una nueva comprensión de la metástasis llevó a percibir el cáncer como una enfermedad sistémica además de localizada, y se desarrollaron procedimientos más conservadores que demostraron ser igualmente efectivos. [171]
En los años 1980 y 1990, miles de mujeres que habían completado con éxito el tratamiento estándar exigieron y recibieron trasplantes de médula ósea en dosis altas , pensando que esto conduciría a una mejor supervivencia a largo plazo. Sin embargo, resultó completamente ineficaz, y entre el 15% y el 20% de las mujeres murieron debido al tratamiento brutal. [172] : 200–203 Los informes de 1995 del Estudio de Salud de Enfermeras y las conclusiones de 2002 del ensayo de la Iniciativa de Salud de la Mujer demostraron de manera concluyente que la THS aumentó significativamente la incidencia del cáncer de mama. [172]
Antes del siglo XX, el cáncer de mama era un tema del que se hablaba en voz baja, como si fuera algo vergonzoso. Como no se podía hacer nada con seguridad con las técnicas quirúrgicas primitivas, las mujeres tendían a sufrir en silencio en lugar de buscar atención. [ cita requerida ] Cuando la cirugía avanzó y las tasas de supervivencia a largo plazo mejoraron, las mujeres comenzaron a crear conciencia sobre la enfermedad y la posibilidad de un tratamiento exitoso. El "Ejército de Campaña de Mujeres", dirigido por la Sociedad Estadounidense para el Control del Cáncer (más tarde la Sociedad Estadounidense del Cáncer ) durante los años 1930 y 1940 fue una de las primeras campañas organizadas. En 1952, el primer grupo de apoyo entre pares , llamado "Reach to Recovery", comenzó a brindar visitas hospitalarias posteriores a la mastectomía de mujeres que habían sobrevivido al cáncer de mama. [172] : 37–38
El movimiento contra el cáncer de mama de los años 1980 y 1990 se desarrolló a partir de los movimientos feministas más amplios y el movimiento de salud de la mujer del siglo XX. [172] : 4 Esta serie de campañas políticas y educativas, inspiradas en parte por las campañas de concienciación sobre el SIDA política y socialmente efectivas, dieron como resultado la aceptación generalizada de segundas opiniones antes de la cirugía, procedimientos quirúrgicos menos invasivos, grupos de apoyo y otros avances en la atención. [173]

Un lazo rosa es el símbolo más destacado de la concienciación sobre el cáncer de mama. Los lazos rosas, que se pueden fabricar a bajo costo, a veces se venden para recaudar fondos, al igual que las amapolas en el Día del Recuerdo . Se pueden usar para honrar a quienes han sido diagnosticados con cáncer de mama o para identificar productos que el fabricante quisiera vender a los consumidores interesados en el cáncer de mama. [172] : 27–72 En la década de 1990, las corporaciones con sede en EE. UU. lanzaron campañas de concienciación sobre el cáncer de mama. Como parte de estas campañas de marketing relacionadas con la causa , las corporaciones donaron a una variedad de iniciativas contra el cáncer de mama por cada producto de lazo rosa que se compró. [174] : 132–133 El Wall Street Journal señaló que "las fuertes emociones provocadas por el cáncer de mama se traducen en el resultado final de una empresa ". Si bien muchas corporaciones estadounidenses donaron a iniciativas de cáncer de mama existentes, otras como Avon establecieron sus propias fundaciones de cáncer de mama en el reverso de los productos de lazo rosa. [174] : 135–136
El uso o exhibición de un lazo rosa ha sido criticado por los oponentes de esta práctica como una especie de activismo pasivo , porque no tiene ningún efecto positivo práctico. También ha sido criticado como hipocresía , porque algunas personas usan el lazo rosa para mostrar buena voluntad hacia las mujeres con cáncer de mama, pero luego se oponen a los objetivos prácticos de estas mujeres, como los derechos de los pacientes y la legislación contra la contaminación . [172] : 366–368 [175] Los críticos dicen que la naturaleza agradable de los lazos rosas y el consumo de rosa distrae a la sociedad de la falta de progreso en la prevención y cura del cáncer de mama. [172] : 365–366 También se critica por reforzar los estereotipos de género y cosificar a las mujeres y sus senos. [172] : 372–374 Breast Cancer Action lanzó la campaña "Think Before You Pink" en 2002 contra el pinkwashing , para apuntar a las empresas que han cooptado la campaña rosa para promover productos que causan cáncer de mama, como las bebidas alcohólicas. [176]
En su libro de 2006 Pink Ribbons, Inc.: Breast Cancer and the Politics of Philanthropy, Samantha King afirmó que el cáncer de mama se ha transformado de una enfermedad grave y una tragedia individual a una industria impulsada por el mercado de supervivencia y discurso de ventas corporativo. [177] En 2010, Gayle Sulik argumentó que los propósitos o metas principales de la cultura del cáncer de mama son mantener el dominio del cáncer de mama como el problema de salud de la mujer preeminente , promover la apariencia de que la sociedad está haciendo algo efectivo sobre el cáncer de mama y sostener y expandir el poder social, político y financiero de los activistas del cáncer de mama. [172] : 57 En el mismo año, Barbara Ehrenreich publicó un artículo de opinión en Harper's Magazine , lamentando que en la cultura del cáncer de mama, la terapia del cáncer de mama se vea como un rito de iniciación en lugar de una enfermedad. Para encajar en este molde, la mujer con cáncer de mama necesita normalizar y feminizar su apariencia, y minimizar la perturbación que sus problemas de salud causan a cualquier otra persona. La ira, la tristeza y la negatividad deben silenciarse. Como ocurre con la mayoría de los modelos culturales, a las personas que se ajustan a ellos se les otorga un estatus social, en este caso, como sobrevivientes de cáncer . Las mujeres que rechazan el modelo son rechazadas, castigadas y avergonzadas. Se critica a la cultura por tratar a las mujeres adultas como niñas pequeñas, como lo demuestran los juguetes "para bebés", como los ositos de peluche rosados que se les dan a las mujeres adultas. [178]
En 2009, la periodista científica estadounidense Christie Aschwanden criticó que el énfasis en la detección del cáncer de mama puede estar perjudicando a las mujeres al someterlas a radiación, biopsias y cirugías innecesarias. Un tercio de los cánceres de mama diagnosticados podrían remitir por sí solos. [179] La mamografía de detección detecta eficazmente cánceres y precánceres de mama asintomáticos que no amenazan la vida, incluso mientras pasa por alto cánceres graves. Según el investigador del cáncer H. Gilbert Welch , la mamografía de detección ha adoptado el "enfoque de muerte cerebral que dice que la mejor prueba es la que detecta la mayor cantidad de cánceres" en lugar de la que detecta cánceres peligrosos. [179]
En 2002 se observó que, como resultado de la alta visibilidad del cáncer de mama, los resultados estadísticos pueden ser malinterpretados, como la afirmación de que una de cada ocho mujeres será diagnosticada con cáncer de mama durante sus vidas, una afirmación que depende de la suposición poco realista de que ninguna mujer morirá de ninguna otra enfermedad antes de los 95 años. [157] : 199–200 Para 2010, la tasa de supervivencia del cáncer de mama en Europa fue del 91% a un año y del 65% a los cinco años. En los EE. UU., la tasa de supervivencia a cinco años para el cáncer de mama localizado fue del 96,8%, mientras que en los casos de metástasis fue solo del 20,6%. Debido a que el pronóstico para el cáncer de mama era en esta etapa relativamente favorable, en comparación con el pronóstico para otros cánceres, el cáncer de mama como causa de muerte entre las mujeres fue el 13,9% de todas las muertes por cáncer. La segunda causa más común de muerte por cáncer en mujeres fue el cáncer de pulmón, el cáncer más común en todo el mundo para hombres y mujeres. La mejora en la tasa de supervivencia ha convertido al cáncer de mama en el cáncer más frecuente en el mundo. En 2010, se calcula que 3,6 millones de mujeres en todo el mundo han sido diagnosticadas con cáncer de mama en los últimos cinco años, mientras que sólo 1,4 millones de hombres o mujeres supervivientes del cáncer de pulmón siguen con vida. [180]
Existen disparidades étnicas en las tasas de mortalidad por cáncer de mama, así como en el tratamiento de esta enfermedad. El cáncer de mama es el cáncer más frecuente que afecta a las mujeres de todos los grupos étnicos en los Estados Unidos. La incidencia de cáncer de mama entre las mujeres negras de 45 años o más es mayor que la de las mujeres blancas del mismo grupo de edad. Las mujeres blancas de 60 a 84 años tienen tasas de incidencia de cáncer de mama más altas que las mujeres negras. A pesar de esto, las mujeres negras de todas las edades tienen más probabilidades de sucumbir al cáncer de mama. [181]
El tratamiento del cáncer de mama ha mejorado mucho con el paso de los años, pero las mujeres negras siguen teniendo menos probabilidades de obtener tratamiento en comparación con las mujeres blancas. [181] Los factores de riesgo como el nivel socioeconómico , el cáncer de mama en etapa avanzada o en el momento del diagnóstico, las diferencias genéticas en los subtipos de tumores y las diferencias en el acceso a la atención médica contribuyen a estas disparidades. Los determinantes socioeconómicos que afectan la disparidad en la enfermedad del cáncer de mama incluyen la pobreza, la cultura y la injusticia social. En las mujeres hispanas, la incidencia del cáncer de mama es menor que en las mujeres no hispanas, pero a menudo se diagnostica en una etapa más avanzada que en las mujeres blancas con tumores más grandes.
Las mujeres negras suelen ser diagnosticadas de cáncer de mama a una edad más temprana que las mujeres blancas. La edad media de diagnóstico en las mujeres negras es de 59 años, en comparación con los 62 años en las mujeres blancas. La incidencia de cáncer de mama en las mujeres negras ha aumentado un 0,4% al año desde 1975 y un 1,5% al año entre las mujeres asiáticas y de las islas del Pacífico desde 1992. Las tasas de incidencia se mantuvieron estables para las mujeres blancas no hispanas, hispanas y nativas americanas. Se observa que la tasa de supervivencia a cinco años es del 81% en las mujeres negras y del 92% en las mujeres blancas. Las mujeres chinas y japonesas tienen las tasas de supervivencia más altas. [181]
La pobreza es un factor importante de las disparidades relacionadas con el cáncer de mama. Las mujeres de bajos ingresos tienen menos probabilidades de someterse a pruebas de detección de cáncer de mama y, por lo tanto, tienen más probabilidades de tener un diagnóstico en etapa avanzada. [181] Garantizar que las mujeres de todos los grupos étnicos reciban una atención sanitaria equitativa, incluida la detección de cáncer de mama, puede tener un efecto positivo en estas disparidades. [182]
El cáncer de mama es relativamente poco común en los hombres, pero puede ocurrir. Por lo general, un tumor de mama aparece como un bulto en el pecho. Los hombres que desarrollan ginecomastia (agrandamiento del tejido mamario debido al desequilibrio hormonal) tienen un mayor riesgo, al igual que los hombres con variaciones asociadas a la enfermedad en el gen BRCA2 , alta exposición a estrógenos o hombres con síndrome de Klinefelter (que tienen dos copias del cromosoma X y niveles naturalmente altos de estrógeno). [183] El tratamiento generalmente implica cirugía, seguida de radioterapia si es necesario. Alrededor del 90% de los tumores de los hombres son ER-positivos y se tratan con terapia endocrina, generalmente tamoxifeno. [183] El curso de la enfermedad y el pronóstico son similares a los de las mujeres de edad similar con características de enfermedad similares. [183]
El diagnóstico de cáncer de mama en mujeres embarazadas suele retrasarse, ya que los síntomas pueden quedar enmascarados por los cambios mamarios relacionados con el embarazo. [184] El método de diagnóstico es el mismo que en las mujeres no embarazadas, excepto que se evita la radiografía del abdomen . Se evita la quimioterapia durante el primer trimestre, pero se puede administrar de forma segura durante el resto del embarazo. Los tratamientos anti-HER2 y las terapias endocrinas se retrasan hasta después del parto. Estos tratamientos administrados después del parto pueden pasar a la leche materna, por lo que la lactancia materna generalmente no es posible. El pronóstico para las mujeres embarazadas con cáncer de mama es similar al de las mujeres no embarazadas de edad similar. [184]
Se están evaluando tratamientos en ensayos clínicos. Esto incluye medicamentos individuales, combinaciones de medicamentos y técnicas quirúrgicas y de radiación. Las investigaciones incluyen nuevos tipos de terapia dirigida , [185] vacunas contra el cáncer , viroterapia oncolítica , [186] terapia génica [187] [188] e inmunoterapia . [189]
Las últimas investigaciones se informan anualmente en reuniones científicas como la de la Sociedad Americana de Oncología Clínica , el Simposio de Cáncer de Mama de San Antonio, [190] y la Conferencia de Oncología de St. Gallen en St. Gallen, Suiza. [191] Estos estudios son revisados por sociedades profesionales y otras organizaciones, y formulados en pautas para grupos de tratamiento específicos y categorías de riesgo.
La fenretinida , un retinoide , también se está estudiando como una forma de reducir el riesgo de cáncer de mama. [192] [193] En particular, las combinaciones de ribociclib más terapia endocrina han sido objeto de ensayos clínicos. [194]
Una revisión de 2019 encontró evidencia de certeza moderada de que administrar antibióticos a las personas antes de una cirugía de cáncer de mama ayudó a prevenir la infección del sitio quirúrgico (ISQ) . Se requieren más estudios para determinar el protocolo antibiótico más eficaz y su uso en mujeres que se someten a una reconstrucción mamaria inmediata. [195]
A partir de 2014, se está estudiando la crioablación para ver si podría ser un sustituto de una tumorectomía en cánceres pequeños. [196] Hay evidencia tentativa en aquellos con tumores de menos de 2 centímetros de diámetro. [197] También se puede utilizar en aquellos en quienes la cirugía no es posible. [197] Otra revisión afirma que la crioablación parece prometedora para el cáncer de mama temprano de tamaño pequeño. [198]
Parte del conocimiento actual sobre carcinomas de mama se basa en estudios in vivo e in vitro realizados con líneas celulares derivadas de cánceres de mama. Estos proporcionan una fuente ilimitada de material homogéneo autorreplicante, libre de células estromales contaminantes y, a menudo, fácilmente cultivable en medios estándar simples . La primera línea celular de cáncer de mama descrita, BT-20 , se estableció en 1958. Desde entonces, y a pesar del trabajo sostenido en esta área, el número de líneas permanentes obtenidas ha sido sorprendentemente bajo (alrededor de 100). De hecho, los intentos de cultivar líneas celulares de cáncer de mama a partir de tumores primarios han sido en gran medida infructuosos. Esta baja eficiencia se debió a menudo a dificultades técnicas asociadas con la extracción de células tumorales viables de su estroma circundante. La mayoría de las líneas celulares de cáncer de mama disponibles provenían de tumores metastásicos, principalmente de derrames pleurales . Los derrames proporcionaban generalmente grandes cantidades de células tumorales disociadas y viables con poca o ninguna contaminación por fibroblastos y otras células del estroma tumoral. Muchas de las líneas de BCC utilizadas actualmente se establecieron a fines de la década de 1970. Muy pocos de ellos, a saber, MCF-7 , T-47D , MDA-MB-231 y SK-BR-3 , representan más de dos tercios de todos los resúmenes que informan estudios sobre las líneas celulares de cáncer de mama mencionadas, como se concluyó a partir de una encuesta basada en Medline .
Clínicamente, los marcadores metabólicos más útiles en el cáncer de mama son los receptores de estrógeno y progesterona que se utilizan para predecir la respuesta a la terapia hormonal. Los marcadores nuevos o potencialmente nuevos para el cáncer de mama incluyen BRCA1 y BRCA2 [199] para identificar a las personas con alto riesgo de desarrollar cáncer de mama, HER-2 , [ cita médica necesaria ] y SCD1 , para predecir la respuesta a los regímenes terapéuticos, y el activador del plasminógeno uroquinasa , PA1-1 y SCD1 para evaluar el pronóstico. [ cita médica necesaria ]
La integración de la inteligencia artificial (IA) en el diagnóstico y el tratamiento del cáncer de mama tiene el potencial de mejorar las prácticas de atención médica y optimizar la atención al paciente. [200] [201] Con la adopción de tecnologías avanzadas como los robots quirúrgicos, los proveedores de atención médica pueden lograr una mayor precisión y eficiencia en las cirugías relacionadas con las enfermedades mamarias. [200] [201] La IA se puede utilizar para predecir el riesgo de cáncer de mama. [202]
Estos robots impulsados por IA utilizan algoritmos para proporcionar orientación en tiempo real, analizar datos de imágenes y ejecutar procedimientos con precisión, lo que en última instancia conduce a mejores resultados quirúrgicos para las personas con cáncer de mama. [200] [201] Además, la IA tiene el potencial de transformar los métodos de monitoreo y tratamiento personalizado, utilizando sistemas de monitoreo remoto para facilitar la observación continua del estado de salud de una persona, ayudar a la detección temprana de la progresión de la enfermedad y permitir opciones de tratamiento individualizadas. [200] [201] El impacto general de estos avances tecnológicos mejora la calidad de la atención, promoviendo soluciones de atención médica más interactivas y personalizadas. [200]
Por el contrario, el aborto se asocia con un mayor riesgo de carcinomas de mama. La explicación de estos hallazgos epidemiológicos no se conoce, pero el paralelismo entre el modelo de carcinoma mamario de rata inducido por DMBA y la situación humana es sorprendente. ... El aborto interrumpiría este proceso, dejando en la glándula estructuras indiferenciadas como las observadas en la glándula mamaria de la rata, lo que podría hacer que la glándula vuelva a ser susceptible a la carcinogénesis.
Todos los niveles de evidencia mostraron una relación de riesgo entre el consumo de alcohol y el riesgo de cáncer de mama, incluso en niveles bajos de consumo.