
La atención sanitaria en los Estados Unidos es proporcionada en gran medida por centros de atención sanitaria del sector privado y financiada por una combinación de programas públicos, seguros privados y pagos de bolsillo . Estados Unidos es el único país desarrollado sin un sistema de atención sanitaria universal , y una proporción significativa de su población carece de seguro médico . [2] [3] [4] [5] Estados Unidos gasta más en atención sanitaria que cualquier otro país, tanto en términos absolutos como en porcentaje del PIB; [2] sin embargo, este gasto no se traduce necesariamente en mejores resultados generales de salud en comparación con otras naciones desarrolladas. [6] La cobertura varía ampliamente entre la población, y ciertos grupos, como los ancianos y las personas de bajos ingresos, reciben atención más integral a través de programas gubernamentales como Medicaid y Medicare .
El sistema de salud de los Estados Unidos ha sido objeto de importantes debates políticos y de esfuerzos de reforma, en particular en las áreas de costos de la atención médica, cobertura de seguros y calidad de la atención. La legislación como la Ley de Atención Médica Asequible de 2010 ha buscado abordar algunas de estas cuestiones, aunque aún quedan desafíos. Las tasas de personas sin seguro han fluctuado con el tiempo y existen disparidades en el acceso a la atención en función de factores como el ingreso, la raza y la ubicación geográfica. [7] [8] [9] [10] Predomina el modelo de seguro privado y el seguro patrocinado por el empleador es una forma común para que las personas obtengan cobertura. [2] [11] [12]
La naturaleza compleja del sistema, así como sus altos costos, han dado lugar a debates permanentes sobre el futuro de la atención sanitaria en Estados Unidos. Al mismo tiempo, Estados Unidos es un líder mundial en innovación médica, medida ya sea en términos de ingresos o en la cantidad de nuevos medicamentos y dispositivos médicos introducidos. [13] [14] La Fundación para la Investigación sobre la Igualdad de Oportunidades concluyó que Estados Unidos domina la ciencia y la tecnología, lo que "se puso de manifiesto durante la pandemia de COVID-19 , ya que el gobierno estadounidense [entregó] vacunas contra el coronavirus mucho más rápido que nadie antes", pero está rezagado en sostenibilidad fiscal, con "el gasto [del gobierno] ... creciendo a un ritmo insostenible". [15]
A principios del siglo XX, los avances en la tecnología médica y el enfoque en la salud pública contribuyeron a un cambio en la atención médica. [16] La Asociación Médica Estadounidense (AMA) trabajó para estandarizar la educación médica, y la introducción de planes de seguro patrocinados por los empleadores marcó el comienzo del sistema de seguro de salud moderno. [17] Más personas comenzaron a involucrarse en la atención médica, como actores estatales, otros profesionales/practicantes, pacientes y clientes, el poder judicial e intereses comerciales y empleadores. [18] Tenían interés en las regulaciones médicas de los profesionales para garantizar que los servicios fueran brindados por personas capacitadas y educadas para minimizar el daño. [19] La era posterior a la Segunda Guerra Mundial vio una expansión significativa en la atención médica, donde se ofrecieron más oportunidades para aumentar la accesibilidad de los servicios. La aprobación de la Ley Hill-Burton en 1946 proporcionó fondos federales para la construcción de hospitales, y Medicare y Medicaid se establecieron en 1965 para brindar cobertura de atención médica a las poblaciones de ancianos y de bajos ingresos, respectivamente. [20] [21]
.jpg/440px-Pennsylvania_Hospital_(53590616710).jpg)
El sistema de atención sanitaria en los Estados Unidos se remonta a la era colonial . [22] La atención orientada a la comunidad era típica, con familias y vecinos brindando asistencia a los enfermos. [23] [24] Durante el siglo XIX, la práctica de la medicina comenzó a profesionalizarse, siguiendo el "modelo angloamericano" donde estos nuevos profesionales médicos fueron empoderados por el estado para gobernar sus propios asuntos, lo que llevó a varias colaboraciones para adquirir estatus y ganar legislación que les otorgara el poder de autorregularse. [18] El establecimiento de escuelas de medicina y organizaciones profesionales condujo a procesos estandarizados de capacitación y certificación para médicos. [25] A pesar de este progreso, los servicios de atención sanitaria siguieron siendo dispares, particularmente entre las áreas urbanas y rurales. El concepto de hospitales como instituciones para los enfermos comenzó a arraigarse, lo que llevó a la fundación de muchos hospitales públicos y privados. [26] [ página necesaria ]

La última parte del siglo XX fue testigo de una evolución continua en las políticas, la tecnología y la prestación de servicios de atención sanitaria. Tras la Ley de Estabilización de 1942 , los empleadores, incapaces de ofrecer salarios más altos para atraer o retener a los empleados, comenzaron a ofrecer planes de seguro , incluidos paquetes de atención sanitaria , como un beneficio en especie , comenzando así la práctica del seguro de salud patrocinado por el empleador, una práctica que está cimentada en la cultura laboral de la actualidad. [27] La Ley de Organización para el Mantenimiento de la Salud de 1973 fomentó el desarrollo de la atención gestionada, mientras que los avances en la tecnología médica revolucionaron el tratamiento. En el siglo XXI, en 2010 se aprobó la Ley de Atención Asequible (ACA), que amplió la cobertura sanitaria a millones de estadounidenses sin seguro e implementó reformas destinadas a mejorar la calidad y reducir los costos. [28]

Según un informe estadístico del Healthcare Cost and Utilization Project (HCUP), en 2016 hubo 35,7 millones de hospitalizaciones , [29] una disminución significativa respecto de los 38,6 millones de 2011. [30] Por cada 1000 habitantes, hubo un promedio de 104,2 estancias y cada estancia tuvo un coste medio de 11 700 dólares (equivalente a 14 854 dólares en 2023 [31] ), [29] un aumento respecto de los 10 400 dólares (equivalentes a 13 802 dólares en 2023 [31] ) de coste por estancia en 2012. [32] Aproximadamente el 7,6% de la población tuvo pernoctaciones en 2017, [33] cada estancia duró un promedio de 4,6 días. [29]
Un estudio de los Institutos Nacionales de Salud informó que el gasto per cápita a lo largo de la vida al nacer, utilizando dólares del año 2000, mostró una gran diferencia entre los costos de atención médica de las mujeres ($361,192, equivalentes a $639,048 en 2023 [31] ) y los hombres ($268,679, equivalentes a $475,367 en 2023 [31] ). Una gran parte de esta diferencia de costos se debe a la menor esperanza de vida de los hombres, pero, incluso después de ajustar por edad (suponiendo que los hombres viven tanto como las mujeres), todavía hay una diferencia del 20% en los gastos de atención médica a lo largo de la vida. [34]
.JPG/440px-U.S._Uninsured_and_Uninsured_Rate_(1987_to_2008).JPG)
A diferencia de la mayoría de las naciones desarrolladas , el sistema de salud de los EE. UU. no brinda atención médica a toda la población del país. [35] En 1977, se dijo que Estados Unidos era el único país industrializado que no tenía algún tipo de seguro médico nacional o provisión directa de atención médica a los ciudadanos a través de un sistema de atención médica nacionalizado. [36] Un estudio de 1978 sostuvo que "Hoy en día, todos los gobiernos del mundo, incluida la China Roja con sus escuadrones de "médicos descalzos" semientrenados, se dan cuenta de que tienen la responsabilidad de mantener a sus ciudadanos en buena salud física y mental. A diferencia de los EE. UU., naciones como Escandinavia, el Reino Unido, Irlanda, Japón y otras han optado por un sistema de atención médica universal en el que el estado paga las facturas médicas de todos". [37] En cambio, la mayoría de los ciudadanos están cubiertos por una combinación de seguro privado y varios programas federales y estatales. [38] A partir de 2017 [update], el seguro médico se adquiría más comúnmente a través de un plan grupal vinculado a un empleador, que cubría a 150 millones de personas. [39] Otras fuentes importantes incluyen Medicaid, que cubre 70 millones, Medicare, 50 millones, y los mercados de seguros de salud creados por la ACA que cubren alrededor de 17 millones. [39] En 2017, un estudio encontró que el 73% de los planes en los mercados de la ACA tenían redes estrechas, lo que limitaba el acceso y la elección de proveedores. [39]
La cobertura de salud se proporciona a través de una combinación de seguro médico privado y cobertura de salud pública (por ejemplo, Medicare, Medicaid). En 2013, el 64% del gasto en salud fue pagado por el gobierno, [40] [41] y financiado a través de programas como Medicare , Medicaid , el Programa de Seguro Médico para Niños , Tricare y la Administración de Salud para Veteranos . Las personas menores de 65 años adquieren seguro a través de su empleador o el de un miembro de su familia, comprando un seguro médico por su cuenta, obteniendo asistencia del gobierno y/u otra asistencia en función de los ingresos u otra condición, o no tienen seguro. El seguro médico para los empleados del sector público es proporcionado principalmente por el gobierno en su papel de empleador. [42] La atención administrada , donde los pagadores utilizan varias técnicas destinadas a mejorar la calidad y limitar el costo, se ha vuelto omnipresente.

Las medidas de accesibilidad y asequibilidad rastreadas por las encuestas nacionales de salud incluyen: porcentaje de población con seguro, tener una fuente habitual de atención médica, visitar al dentista anualmente, tasas de hospitalizaciones evitables, dificultad reportada para ver a un especialista, retrasar la atención debido al costo y tasas de cobertura de seguro de salud. [43] En 2004, un informe de la OCDE señaló que "todos los países de la OCDE [excepto México, Turquía y los EE. UU.] habían logrado una cobertura universal o casi universal (al menos 98,4% asegurado) de sus poblaciones para 1990". [44] El informe de 2004 del IOM también observó que "la falta de seguro de salud causa aproximadamente 18.000 muertes innecesarias cada año en los EE. UU.". [35] Un estudio de 2009 realizado en la Facultad de Medicina de Harvard con Cambridge Health Alliance por cofundadores de Physicians for a National Health Program , un grupo de presión a favor del pagador único, mostró que casi 45.000 muertes anuales están asociadas con la falta de seguro de salud del paciente. El estudio también encontró que los estadounidenses que trabajan y no tienen seguro tienen un riesgo de mortalidad aproximadamente 40% mayor en comparación con los estadounidenses que trabajan y tienen seguro privado. [45]
La organización Gallup lleva un registro del porcentaje de adultos estadounidenses que no tienen seguro médico desde 2008. La tasa de personas sin seguro alcanzó un máximo del 18,0 % en 2013, antes de la entrada en vigor de la ACA, cayó al 10,9 % en el tercer trimestre de 2016 y se situó en el 13,7 % en el cuarto trimestre de 2018. [46] "El aumento de 2,8 puntos porcentuales desde ese mínimo representa un aumento neto de unos siete millones de adultos sin seguro médico". [46]
La Oficina del Censo de los Estados Unidos informó que 28,5 millones de personas (8,8%) no tenían seguro médico en 2017, [47] cifra inferior a los 49,9 millones (16,3%) de 2010. [48] [49] Entre 2004 y 2013, una tendencia de altas tasas de infraseguro y estancamiento salarial contribuyó a una disminución del consumo de atención médica entre los estadounidenses de bajos ingresos. [50] Esta tendencia se revirtió después de la implementación de las principales disposiciones de la ACA en 2014. [51]

A partir de 2017 [update], la posibilidad de que la ACA sea derogada o reemplazada ha intensificado el interés en las preguntas de si la cobertura del seguro de salud afecta la salud y la mortalidad y de qué manera. [53] Varios estudios han indicado que existe una asociación entre la expansión de la ACA y factores asociados con mejores resultados de salud, como tener una fuente regular de atención y la capacidad de pagar la atención. [53] Un estudio de 2016 concluyó que un aumento de aproximadamente el 60% en la capacidad de pagar la atención se puede atribuir a las disposiciones de expansión de Medicaid promulgadas por la Ley de Protección al Paciente y Atención Médica Asequible. [54] Además, un análisis de los cambios en la mortalidad después de la expansión de Medicaid sugiere que Medicaid salva vidas a una tasa relativamente más rentable de un costo social de $327,000 a $867,000 (equivalente a $415,143 a $1.1 millones en 2023 [31] ) por vida salvada en comparación con otras políticas públicas que cuestan un promedio de $7.6 millones (equivalente a $9.65 millones en 2023 [31] ) por vida. [55]
Un estudio de 2009 en cinco estados encontró que la deuda médica contribuyó al 46,2% de todas las quiebras personales , y el 62,1% de los solicitantes de quiebra declararon gastos médicos elevados en 2007. [56] Desde entonces, los costos de salud y el número de personas sin seguro o con seguro insuficiente han aumentado. [57] Un estudio de 2013 encontró que aproximadamente el 25% de todos los ciudadanos de la tercera edad se declaran en quiebra debido a gastos médicos. [58]
En la práctica, a menudo se trata a quienes no tienen seguro, pero el costo se cubre mediante impuestos y otras tasas que trasladan el costo. [59] La atención médica no recibida debido a una amplia distribución de costos puede, en última instancia, aumentar los costos debido a problemas médicos posteriores; esta dinámica puede desempeñar un papel en la clasificación internacional de Estados Unidos como el país con los gastos de atención médica más altos a pesar de una importante distribución de los costos por parte de los pacientes. [51]
Las personas aseguradas pueden estar subaseguradas, de modo que no pueden permitirse una atención médica adecuada. Un estudio de 2003 estimó que 16 millones de adultos estadounidenses estaban subasegurados, lo que afectaba desproporcionadamente a aquellos con ingresos más bajos: el 73% de los subasegurados en la población del estudio tenían ingresos anuales inferiores al 200% del nivel federal de pobreza. [60] La falta de seguro o una mayor participación en los costos (tarifas de usuario para el paciente con seguro) crean barreras para acceder a la atención médica: el uso de la atención disminuye a medida que aumenta la obligación de compartir los costos del paciente. [51] Antes de que se aprobara la ACA en 2014, el 39% de los estadounidenses con ingresos inferiores a la media declaraban que renunciaban a ver a un médico por un problema médico (mientras que el 7% de los canadienses de bajos ingresos y el 1% de los ciudadanos británicos de bajos ingresos declararon lo mismo). [61]

En 2010, la esperanza de vida en Estados Unidos era de 78,6 años al nacer, frente a los 75,2 años de 1990; esto lo sitúa en el puesto 42 entre 224 países y en el puesto 22 entre los 35 países de la OCDE , frente al puesto 20 en 1990. [64] [65] En 2021, la esperanza de vida en Estados Unidos cayó a 76,4 años, la más corta en aproximadamente dos décadas. Los factores que impulsan esta caída de la esperanza de vida incluyen accidentes, sobredosis de drogas , enfermedades cardíacas y hepáticas, suicidios y la pandemia de COVID-19 . [66]
En 2019, la tasa de mortalidad infantil menor de cinco años fue de 6,5 muertes por cada 1000 nacidos vivos, lo que colocó a Estados Unidos en el puesto 33 entre 37 países de la OCDE. [67]
Aunque no tan altas en 2015 (14) [68] como en 2013 (18,5), las muertes maternas relacionadas con el parto han mostrado aumentos recientes; en 1987, la tasa de mortalidad fue de 7,2 por 100.000. [69] A partir de 2015 [update], la tasa de EE. UU. es el doble de la tasa de mortalidad materna en Bélgica o Canadá, y más del triple de la tasa en Finlandia, así como en varios otros países de Europa occidental. [68] En 2019, la defensora de la salud materna negra y escritora de Parents, Christine Michel Carter, entrevistó a la vicepresidenta Kamala Harris . Como senadora, en 2019 Harris reintrodujo la Ley de Acceso a la Atención Materna y Reducción de Emergencias (CARE), que tenía como objetivo abordar la disparidad de mortalidad materna que enfrentan las mujeres de color mediante la capacitación de los proveedores sobre el reconocimiento del sesgo racial implícito y su impacto en la atención. Harris declaró:
Necesitamos decir la incómoda verdad de que las mujeres, y especialmente las mujeres negras, con demasiada frecuencia no son escuchadas ni tomadas en serio por el sistema de atención médica, y por lo tanto se les niega la dignidad que merecen. Y debemos decir esta verdad porque hoy, Estados Unidos es uno de los únicos 13 países del mundo donde la tasa de mortalidad materna es peor que hace 25 años. Ese riesgo es aún mayor para las mujeres negras, que tienen entre tres y cuatro veces más probabilidades que las mujeres blancas de morir por causas relacionadas con el embarazo. Estas cifras son simplemente escandalosas.

La esperanza de vida al nacer de un niño nacido en los EE. UU. en 2015 es de 81,2 (mujeres) o 76,3 (hombres) años. [70] Según la OMS, la esperanza de vida en los EE. UU. es la 31.ª del mundo (de 183 países) a partir de 2015. [update][ 71] La esperanza de vida promedio de los EE. UU. (ambos sexos) es de poco más de 79 años. [71] Japón ocupa el primer lugar con una esperanza de vida promedio de casi 84 años. Estados Unidos ocupa un lugar más bajo (36.º) cuando se considera la esperanza de vida ajustada por salud (HALE) con poco más de 69 años. [71] Otra fuente, la Agencia Central de Inteligencia, indica que la esperanza de vida al nacer en los EE. UU. es de 79,8, lo que lo ubica en el puesto 42 del mundo. Mónaco es el primero en esta lista de 224, con una esperanza de vida promedio de 89,5. [64]
Un estudio del Consejo Nacional de Investigación de 2013 afirmó que, cuando se lo considera como uno de los 17 países de altos ingresos , Estados Unidos estaba en la cima o cerca de la cima en mortalidad infantil, enfermedades cardíacas y pulmonares , infecciones de transmisión sexual , embarazos adolescentes , lesiones, homicidios y tasas de discapacidad . En conjunto, estos problemas colocan a Estados Unidos en el final de la lista de esperanza de vida en los países de altos ingresos. [72] Las mujeres nacidas en Estados Unidos en 2015 tienen una esperanza de vida de 81,6 años y los hombres de 76,9 años; más de tres años menos y hasta más de cinco años menos que las personas nacidas en Suiza (85,3 F, 81,3 M) o Japón (86,8 F, 80,5 M) en 2015. [70]

Las tres principales causas de muerte entre ambos sexos y todas las edades en los EE. UU. han seguido siendo consistentemente las enfermedades cardiovasculares (en primer lugar), las neoplasias (en segundo lugar) y los trastornos neurológicos (en tercer lugar), desde la década de 1990. [73] En 2015, el número total de muertes por enfermedad cardíaca fue de 633 842, por cáncer fue de 595 930 y por enfermedad respiratoria crónica inferior fue de 155 041. [74] En 2015, 267,18 muertes por cada 100 000 personas fueron causadas por enfermedades cardiovasculares, 204,63 por neoplasias y 100,66 por trastornos neurológicos. [73] La diarrea, las infecciones de las vías respiratorias inferiores y otras infecciones comunes ocuparon el sexto lugar en general, pero tuvieron la tasa más alta de mortalidad por enfermedades infecciosas en los EE. UU. con 31,65 muertes por cada 100 000 personas. [73] Sin embargo, hay evidencia de que una gran proporción de los resultados de salud y la mortalidad temprana se pueden atribuir a factores distintos de las enfermedades transmisibles o no transmisibles. Como concluyó un estudio del Consejo Nacional de Investigación de 2013, más de la mitad de los hombres que mueren antes de los 50 años mueren debido a asesinatos (19%), accidentes de tráfico (18%) y otros accidentes (16%). En el caso de las mujeres, los porcentajes son diferentes: el 53% de las mujeres que mueren antes de los 50 años mueren debido a enfermedades, mientras que el 38% muere debido a accidentes, homicidios y suicidios. [75] Las enfermedades desesperantes (sobredosis de drogas, enfermedad hepática alcohólica y suicidio), que comenzaron a aumentar a principios de la década de 1990, matan aproximadamente a 158.000 estadounidenses al año en 2018. [update][ 76] Los suicidios alcanzaron niveles récord en los Estados Unidos en 2022, con casi 49.500 muertes por suicidio. Desde 2011, alrededor de 540.000 personas han muerto por suicidio en los Estados Unidos. [77] [78] La pobreza acumulada de diez años o más es el cuarto factor de riesgo principal de mortalidad en los Estados Unidos anualmente. [79] [80] [81] [82]

Desde 2020, los Centros para el Control y la Prevención de Enfermedades (CDC) informan que la esperanza de vida de la población estadounidense era de 77,0 años, una disminución de 1,8 años con respecto a 2019. [83] La esperanza de vida volvió a caer en 2021 a 76,4 años, lo que se ha atribuido a la COVID-19 y al aumento de las tasas de mortalidad por suicidio, sobredosis de drogas y enfermedades hepáticas. [84] A partir de 2023, la esperanza de vida en EE. UU. ha aumentado ligeramente después de la pandemia de COVID-19, pero todavía está por detrás de países pares y rivales, incluidos Canadá, China y Alemania. [85] Los datos de los certificados de defunción de los CDC revelan que las tasas de mortalidad entre niños y adolescentes aumentaron un 11% para los años 2019 y 2020 y un 8% más para 2020 y 2021, siendo las lesiones un factor impulsor, junto con el homicidio, el suicidio, las sobredosis de drogas y los accidentes automovilísticos que afectan a los de 10 a 19 años. [86] [87] En 2024, un estudio informó que las muertes relacionadas con la obesidad han aumentado en los Estados Unidos en los últimos años, particularmente entre los hombres, según nuevos datos publicados en The American Journal of Cardiology. [88] El estudio señaló que, si bien la tasa de mortalidad ajustada por edad ha aumentado debido a la obesidad, las muertes relacionadas con enfermedades cardiovasculares, incluida la cardiopatía isquémica y la insuficiencia cardíaca, en realidad han disminuido. [89]
Los proveedores de atención médica en los EE. UU. abarcan personal de atención médica individual, instalaciones de atención médica y productos médicos.

En Estados Unidos, la propiedad del sistema de salud está ahora principalmente en manos privadas, aunque los gobiernos federal, estatales, de condados y municipales también poseen ciertas instalaciones.
En 2018 [update], había 5534 hospitales registrados en los EE. UU. Había 4840 hospitales comunitarios, que se definen como hospitales no federales, generales de corto plazo o especializados. [91] La participación de los hospitales sin fines de lucro en la capacidad hospitalaria total se ha mantenido relativamente estable (alrededor del 70%) durante décadas. [92] También hay hospitales privados con fines de lucro , así como hospitales gubernamentales en algunos lugares, principalmente propiedad de los gobiernos de los condados y las ciudades. La Ley Hill-Burton se aprobó en 1946, que proporcionó fondos federales para los hospitales a cambio de tratar a pacientes pobres. [93] El sistema hospitalario más grande en 2016 por ingresos fue HCA Healthcare ; [94] en 2019, Dignity Health y Catholic Health Initiatives se fusionaron en CommonSpirit Health para crear el más grande por ingresos, que abarca 21 estados. [95]
Los sistemas de prestación integrados , en los que el proveedor y la aseguradora comparten el riesgo en un intento de proporcionar atención sanitaria basada en el valor , han ganado popularidad. [96] Las áreas regionales tienen mercados de atención sanitaria separados y en algunos mercados la competencia es limitada ya que la demanda de la población local no puede sustentar varios hospitales. [97] [98]
Aproximadamente dos tercios de los médicos ejercen en consultorios pequeños con menos de siete médicos, y más del 80% de ellos son propiedad de médicos; estos a veces se unen a grupos como asociaciones de práctica independiente para aumentar el poder de negociación. [99]

No existe un sistema nacional de instalaciones médicas propiedad del gobierno abiertas al público en general, pero sí instalaciones médicas propiedad del gobierno local abiertas al público en general. El Departamento de Defensa de los Estados Unidos opera hospitales de campaña, así como hospitales permanentes a través del Sistema de Salud Militar para brindar atención financiada por el ejército al personal militar en activo. [100]
La Administración de Salud para Veteranos (VA, por sus siglas en inglés) federal opera hospitales de VA abiertos únicamente para veteranos, aunque los veteranos que buscan atención médica por afecciones que no recibieron mientras servían en el ejército deben pagar por los servicios. El Servicio de Salud Indígena (IHS, por sus siglas en inglés) opera instalaciones abiertas únicamente a nativos americanos de tribus reconocidas. Estas instalaciones, además de las instalaciones tribales y los servicios contratados de manera privada financiados por el IHS para aumentar la capacidad y las posibilidades del sistema, brindan atención médica a los miembros de las tribus que va más allá de lo que puede pagar cualquier seguro privado u otros programas gubernamentales.

Los hospitales brindan cierta atención ambulatoria en sus salas de emergencia y clínicas especializadas, pero existen principalmente para brindar atención hospitalaria. Los departamentos de emergencia de los hospitales y los centros de atención de urgencia son fuentes de atención esporádica centrada en los problemas. Los centros quirúrgicos son ejemplos de clínicas especializadas. Los servicios de hospicio para enfermos terminales que se espera que vivan seis meses o menos suelen estar subvencionados por organizaciones benéficas y el gobierno. Las clínicas prenatales, de planificación familiar y de displasia son clínicas especializadas de obstetricia y ginecología financiadas por el gobierno respectivamente, y suelen estar atendidas por enfermeras profesionales. Debido a las sólidas habilidades que se les atribuyen a las enfermeras profesionales (NP), pueden abordar las disparidades en el sistema de atención médica de los EE. UU. Los centros de atención médica financiados por el gobierno, en particular, dependen en gran medida de estas NP debido a la cantidad de servicios que deben brindar. [101] Los servicios, en particular los servicios de atención de urgencia, también pueden brindarse de forma remota a través de la telemedicina por proveedores como Teladoc .
Además de los centros de salud públicos y privados, en Estados Unidos también hay 355 clínicas gratuitas registradas que ofrecen servicios médicos limitados. Se las considera parte de la red de seguridad social para quienes carecen de seguro médico. Sus servicios pueden abarcar desde atención más aguda (es decir, enfermedades de transmisión sexual, lesiones, enfermedades respiratorias) hasta atención a largo plazo (es decir, odontología, asesoramiento). [102] Otro componente de la red de seguridad sanitaria serían los centros de salud comunitarios financiados por el gobierno federal .
Otras instalaciones de atención médica incluyen centros de alojamiento a largo plazo, de los cuales, en 2019 [update], había 15.600 hogares de ancianos en todo Estados Unidos, y una gran parte de ese número eran con fines de lucro (69,3%) [103].
En 2022, 19 hospitales se declararon en quiebra, cerraron o anunciaron planes de cerrar. [104]
.jpg/440px-Anthony_Fauci_(1984).jpg)
Los médicos en los EE. UU. incluyen aquellos capacitados por el sistema de educación médica de los EE. UU . y aquellos que son graduados médicos internacionales que han progresado a través de los pasos necesarios para adquirir una licencia médica para ejercer en un estado. [ cita requerida ] Esto incluye pasar por los tres pasos del Examen de Licencia Médica de los EE. UU. (USMLE). El primer paso del USMLE prueba si los estudiantes de medicina comprenden y son capaces de aplicar los fundamentos científicos básicos a la medicina después del segundo año de la escuela de medicina. Los temas incluyen: anatomía, bioquímica, microbiología , patología, farmacología, fisiología, ciencias del comportamiento , nutrición, genética y envejecimiento. El segundo paso está diseñado para probar si los estudiantes de medicina pueden aplicar sus habilidades y conocimientos médicos a la práctica clínica real durante el cuarto año de la escuela de medicina de los estudiantes. El tercer paso se realiza después del primer año de residencia. Prueba si los estudiantes pueden aplicar el conocimiento médico a la práctica no supervisada de la medicina. [105] [ ¿ fuente poco confiable? ]
El Colegio Estadounidense de Médicos (American College of Physicians ) utiliza el término "médico" para describir a todos los profesionales médicos que poseen un título médico profesional . En los EE. UU., la gran mayoría de los médicos tienen un título de Doctor en Medicina (MD). [106] Aquellos con títulos de Doctor en Medicina Osteopática (DO) reciben una formación similar y pasan por los mismos pasos de MLE que los MD y, por lo tanto, también se les permite utilizar el título de "médico".
Como en la mayoría de los demás países, la fabricación y producción de productos farmacéuticos y dispositivos médicos está a cargo de empresas privadas. La investigación y el desarrollo de dispositivos médicos y productos farmacéuticos están respaldados por fuentes de financiación públicas y privadas. En 2003, los gastos de investigación y desarrollo fueron de aproximadamente 95 mil millones de dólares (equivalentes a 151 mil millones de dólares en 2023 [107] ), con 40 mil millones de dólares (equivalentes a 63,5 mil millones de dólares en 2023 [107] ) provenientes de fuentes públicas y 55 mil millones de dólares (equivalentes a 87,3 mil millones de dólares en 2023 [107] ) provenientes de fuentes privadas. [108] [109] Estas inversiones en investigación médica han convertido a los EE. UU. en el líder en innovación médica, medida ya sea en términos de ingresos o en el número de nuevos medicamentos y dispositivos introducidos. [13] [14] En 2016, el gasto en investigación y desarrollo de las compañías farmacéuticas en los EE. UU. se estimó en alrededor de $ 59 mil millones (equivalente a $ 73,5 mil millones en 2023 [107] ). [110] En 2006, los EE. UU. representaron tres cuartas partes de los ingresos mundiales de biotecnología y el 82% del gasto mundial en I + D en biotecnología. [13] [14] Según varios grupos comerciales farmacéuticos internacionales , el alto costo de los medicamentos patentados en los EE. UU. ha alentado una reinversión sustancial en dicha investigación y desarrollo. [13] [14] [111] Sin embargo, la ACA obligará a la industria a vender medicamentos a un precio más barato. [112] Debido a esto, es posible que se realicen recortes presupuestarios en investigación y desarrollo de salud humana y medicina en los EE. UU. [112] En 2022, Estados Unidos tenía 10.265 medicamentos en desarrollo, más del doble que China y la Unión Europea, y cuatro veces más que el Reino Unido. [113]

Un importante cambio demográfico inminente en los EE.UU. requerirá que el sistema de salud proporcione más atención, ya que se prevé que la población de mayor edad aumente los gastos médicos en un 5% o más en América del Norte [114] debido a que los "baby boomers" están llegando a la edad de jubilación. [115] El gasto general en atención médica ha aumentado desde finales de los años 1990, y no solo debido a aumentos generales de precios, ya que la tasa de gasto está creciendo más rápido que la tasa de inflación. [116] Además, el gasto en servicios de salud para las personas mayores de 45 años es 8,3 veces el máximo del de los menores de 45 años. [117]
Se están practicando otros métodos de tratamiento médico con más frecuencia que antes. [ ¿cuándo? ] Este campo se denomina Medicina Complementaria y Alternativa (MCA) y se define como terapias que generalmente no se enseñan en la escuela de medicina ni están disponibles en los hospitales. Incluyen hierbas , masajes, curación energética, homeopatía , curación por la fe y, más recientemente popularizada, crioterapia , ventosas y estimulación magnética transcraneal o EMT. [118] Los proveedores de estos tratamientos de MCA a veces se consideran legalmente proveedores de atención médica en los EE. UU. [119] Las razones comunes para buscar estos enfoques alternativos incluían mejorar su bienestar, participar en una experiencia transformadora, obtener más control sobre su propia salud o encontrar una mejor manera de aliviar los síntomas causados por una enfermedad crónica. Su objetivo no es solo tratar la enfermedad física, sino también arreglar sus causas nutricionales, sociales, emocionales y espirituales subyacentes. En una encuesta de 2008, se encontró que el 37% de los hospitales en los EE. UU. ofrecen al menos una forma de tratamiento de MCA, siendo la principal razón la demanda de los pacientes (84% de los hospitales). [120] Los costos de los tratamientos de CAM promedian $33,9 (equivalente a $49,81 en 2023 [31] ) y dos tercios son de bolsillo, según un análisis estadístico de 2007. [121] Además, los tratamientos de CAM cubrieron el 11,2% del total de pagos de bolsillo en atención médica. [121] Durante 2002 a 2008, el gasto en CAM estaba en aumento, pero desde entonces su uso se ha estancado en alrededor del 40% de los adultos en los EE. UU. [122]


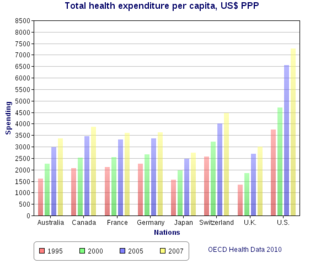
Estados Unidos gasta más como porcentaje del PIB que países similares, y esto se puede explicar ya sea por precios más altos para los servicios en sí, mayores costos para administrar el sistema o una mayor utilización de estos servicios, o por una combinación de estos elementos. [125] Los costos de atención médica que aumentan mucho más rápido que la inflación han sido un impulsor importante de la reforma de la atención médica en los EE. UU . En 2016 [update], Estados Unidos gastó $ 3,3 billones (equivalentes a $ 4,11 billones en 2023; [107] 17,9% del PIB), o $ 10,438 (equivalentes a $ 13,252 en 2023 [31] ) por persona; las categorías principales incluyeron 32% en atención hospitalaria, 20% en servicios médicos y clínicos, y 10% en medicamentos recetados. [126] En comparación, el Reino Unido gastó $ 3,749 (equivalentes a $ 4,760 en 2023 [31] ) por persona. [127]
En 2018, un análisis concluyó que los precios y los costos administrativos eran en gran medida la causa de los altos costos, incluidos los precios de la mano de obra, los productos farmacéuticos y los diagnósticos. [128] [129] La combinación de precios altos y alto volumen puede causar gastos particulares; en los EE. UU., los procedimientos de alto margen y alto volumen incluyen angioplastias , cesáreas , reemplazos de rodilla y tomografías computarizadas y resonancias magnéticas; las tomografías computarizadas y resonancias magnéticas también mostraron una mayor utilización en los EE. UU. [130]
Los costos hospitalarios agregados de los EE. UU. fueron de $387.3 mil millones en 2011, un aumento del 63% desde 1997 (ajustado por inflación). Los costos por estadía aumentaron un 47% desde 1997, con un promedio de $10,000 en 2011 (equivalente a $13,544 en 2023 [31] ). [131] A partir de 2008 [update], el gasto público representa entre el 45% y el 56% del gasto en atención médica de los EE. UU. [132] Los costos de las visitas hospitalarias por cirugías, lesiones y salud materna y neonatal aumentaron más del 2% cada año entre 2003 y 2011. Además, mientras que las altas hospitalarias promedio se mantuvieron estables, los costos hospitalarios aumentaron de $9,100 en 2003 (equivalentes a $15,072 en 2023 [31] ) a $10,600 en 2011 (equivalentes a $14,357 en 2023 [31] ) y se proyectaron en $11,000 para 2013 (equivalentes a $14,388 en 2023 [31] ). [133]
Según la OMS , el gasto total en atención sanitaria en los EE. UU. fue del 18% de su PIB en 2011, el más alto del mundo. [134] El Departamento de Salud y Servicios Humanos espera que la participación de la salud en el PIB continúe su tendencia histórica al alza, alcanzando el 19% del PIB en 2017. [135] [136] De cada dólar gastado en atención sanitaria en los EE. UU., el 31% se destina a atención hospitalaria, el 21% a servicios médicos/clínicos, el 10% a productos farmacéuticos, el 4% a odontología, el 6% a hogares de ancianos y el 3% a atención médica domiciliaria, el 3% a otros productos minoristas, el 3% a actividades de salud pública del gobierno, el 7% a costos administrativos, el 7% a inversiones y el 6% a otros servicios profesionales (fisioterapeutas, optometristas, etc.). [137]
En 2017, un estudio estimó que casi la mitad de la atención asociada al hospital resultó de visitas al departamento de emergencias . [138] A partir de 2017 [update], los datos de 2009-2011 mostraron que la atención al final de la vida en el último año de vida representó aproximadamente el 8,5%, y los últimos tres años de vida aproximadamente el 16,7%. [139]
En 2013 [update], la administración de la atención sanitaria constituía el 30% de los costos de atención sanitaria en Estados Unidos. [140]
Los defensores del libre mercado afirman que el sistema de atención sanitaria es "disfuncional" porque el sistema de pagos de terceros por parte de las aseguradoras elimina al paciente como un participante importante en las decisiones financieras y médicas que afectan los costos. El Cato Institute afirma que debido a que la intervención del gobierno ha ampliado la disponibilidad de seguros a través de programas como Medicare y Medicaid, esto ha exacerbado el problema. [141] Según un estudio financiado por America's Health Insurance Plans (un lobbyista de Washington para la industria de seguros de salud) y realizado por PriceWaterhouseCoopers, el aumento de la utilización es el principal impulsor del aumento de los costos de la atención sanitaria en los EE. UU. [142] El estudio cita numerosas causas del aumento de la utilización, incluida la creciente demanda de los consumidores, nuevos tratamientos, pruebas de diagnóstico más intensivas, factores de estilo de vida, el movimiento hacia planes de acceso más amplio y tecnologías de mayor precio. [142] El estudio también menciona el traslado de costos de los programas gubernamentales a los pagadores privados. Las bajas tasas de reembolso de Medicare y Medicaid han aumentado las presiones de traslado de costos sobre los hospitales y los médicos, que cobran tarifas más altas por los mismos servicios a los pagadores privados, lo que finalmente afecta las tarifas del seguro de salud. [143]
En marzo de 2010, Massachusetts publicó un informe sobre los factores de costo que calificó de "único en la nación". [144] El informe señaló que los proveedores y las aseguradoras negocian en forma privada y, por lo tanto, los precios pueden variar entre proveedores y aseguradoras para los mismos servicios, y encontró que la variación en los precios no variaba en función de la calidad de la atención, sino más bien del apalancamiento del mercado; el informe también encontró que los aumentos de precios, más que el aumento de la utilización, explicaban los aumentos del gasto en los últimos años. [144]
Los economistas Eric Helland y Alex Tabarrok especulan que el aumento de los costos de la atención médica en Estados Unidos se debe en gran medida al efecto Baumol . Como la atención médica requiere una cantidad relativamente grande de mano de obra y la productividad en el sector de servicios ha sido menor que en el sector de producción de bienes, los costos de esos servicios aumentarán en relación con los de los bienes. [145]
Un análisis de la Oficina de Presupuesto del Congreso de Estados Unidos (CBO) sugiere que permitir que Medicare cubra los medicamentos para bajar de peso aumentaría el gasto federal en aproximadamente $35 mil millones entre 2026 y 2034. [146] Los costos federales aumentarían de $1.6 mil millones en 2026 a $7.1 mil millones para 2034. Sin embargo, la CBO proyectó que los ahorros provenientes de mejores resultados de salud serían modestos en comparación con los costos directos de los medicamentos, totalizando menos de $50 millones en 2026 y creciendo a $1 mil millones para 2034. Ampliar la cobertura de los medicamentos para bajar de peso de Eli Lilly y Novo Nordisk haría que 12,5 millones de personas más fueran elegibles para 2026. Actualmente, alrededor de 52 millones de estadounidenses mayores o discapacitados reciben cobertura de medicamentos recetados a través de Medicare, que no incluye medicamentos específicamente para bajar de peso.
La atención sanitaria está sujeta a una amplia regulación tanto a nivel federal como estatal , gran parte de la cual "surgió al azar". [147] Bajo este sistema, el gobierno federal cede la responsabilidad principal a los estados bajo la Ley McCarran-Ferguson . La regulación esencial incluye la concesión de licencias a los proveedores de atención sanitaria a nivel estatal y la prueba y aprobación de productos farmacéuticos y dispositivos médicos por parte de la Administración de Alimentos y Medicamentos (FDA), y las pruebas de laboratorio. Estas regulaciones están diseñadas para proteger a los consumidores de una atención sanitaria ineficaz o fraudulenta. Además, los estados regulan el mercado de seguros de salud y a menudo tienen leyes que exigen que las compañías de seguros de salud cubran ciertos procedimientos, [148] aunque los mandatos estatales generalmente no se aplican a los planes de atención sanitaria autofinanciados ofrecidos por grandes empleadores, que están exentos de las leyes estatales en virtud de la cláusula de prelación de la Ley de Seguridad de los Ingresos de Jubilación de los Empleados .
En 2010, el presidente Barack Obama firmó la ACA , que incluye varias nuevas regulaciones, una de las más notables de las cuales es un mandato de seguro médico que obliga a todos los ciudadanos a adquirir un seguro médico. Si bien no se trata de una regulación en sí, el gobierno federal también tiene una gran influencia en el mercado de la atención médica a través de sus pagos a los proveedores de Medicare y Medicaid, que en algunos casos se utilizan como punto de referencia en las negociaciones entre los proveedores médicos y las compañías de seguros. [147]
A nivel federal, el Departamento de Salud y Servicios Humanos de los Estados Unidos (HHS, por sus siglas en inglés) supervisa varias agencias federales involucradas en la atención médica, con excepción de la Administración para el Control de Drogas (DEA, por sus siglas en inglés), que tiene la autoridad final sobre la FDA en asuntos relacionados con las regulaciones de sustancias controladas. Las agencias de salud bajo el paraguas del HHS son parte del Servicio de Salud Pública de los Estados Unidos. Estas incluyen la FDA, responsable de certificar la seguridad de los alimentos y la eficacia de los medicamentos y productos médicos; los CDC, encargados de prevenir enfermedades, muerte prematura y discapacidad; la Agencia para la Investigación y Calidad de la Atención Médica, que mejora la calidad, seguridad, eficiencia y eficacia de la atención médica; la Agencia para Sustancias Tóxicas y Registro de Enfermedades, que gestiona los derrames de sustancias peligrosas; y los Institutos Nacionales de Salud, que realizan investigaciones médicas innovadoras.
Los gobiernos estatales mantienen sus propios departamentos de salud, y los gobiernos locales (condados y municipios) a menudo tienen departamentos de salud que son sucursales del departamento de salud estatal. Las juntas estatales pueden tener autoridad ejecutiva y policial para hacer cumplir las leyes de salud estatales, y en algunos estados se requiere que todos los miembros sean profesionales de la salud. Estos miembros de la junta pueden ser designados por el gobernador o elegidos por el comité estatal, mientras que los miembros de la junta local pueden ser elegidos por el consejo del alcalde. La Ley McCarran-Ferguson, que delega la regulación a los estados, no regula directamente los seguros ni exige la regulación estatal de los seguros. Las leyes federales que no regulan explícitamente el "negocio de los seguros" no prevalecen sobre las leyes o regulaciones estatales de seguros. La ley también estipula que las leyes antimonopolio federales no se aplicarán al "negocio de los seguros" mientras el estado lo regule, aunque se aplicarán en casos de boicot, coerción e intimidación. Por el contrario, la mayoría de las demás leyes federales no se aplicarán a los seguros independientemente de la regulación estatal.
La autovigilancia de los proveedores de atención médica desempeña un papel importante en la supervisión. Muchas organizaciones de atención médica se someten voluntariamente a la inspección y certificación de la Comisión Conjunta de Acreditación de Organizaciones de Atención Médica (JCAHO). Los proveedores también se someten a pruebas rigurosas para obtener la certificación de la junta, que atestigua su experiencia. Un informe publicado por Public Citizen en abril de 2008 concluyó que, por tercer año consecutivo, la cantidad de acciones disciplinarias graves contra médicos por parte de las juntas médicas estatales disminuyó de 2006 a 2007, lo que dio lugar a pedidos de una mayor supervisión de estas juntas.
Además, el concepto de seguro de gastos finales es esencial en el contexto de la atención sanitaria. Este tipo de seguro ayuda a cubrir los costos asociados con los gastos de fin de vida, brindando tranquilidad financiera a las personas y sus familias. El seguro de gastos finales garantiza que los costos relacionados con la atención médica, como las facturas médicas y los gastos funerarios, no se conviertan en una carga durante un período ya de por sí difícil. [149]
Los Centros de Servicios de Medicare y Medicaid (CMS) federales publican una base de datos en línea que permite realizar búsquedas sobre datos de desempeño de los hogares de ancianos . [150]
En 2004, el grupo de expertos libertario Cato Institute publicó un estudio que concluía que la regulación proporciona beneficios por un monto de 170 mil millones de dólares, pero le cuesta al público hasta 340 mil millones de dólares. [151] El estudio concluyó que la mayor parte de la diferencia de costos surge de la mala praxis médica , las regulaciones de la FDA y las regulaciones de las instalaciones. [151]
En 1978, el gobierno federal exigió que todos los estados implementaran programas de Certificado de Necesidad (CON) para la atención cardíaca, lo que significa que los hospitales tenían que solicitar y recibir certificados antes de implementar el programa; la intención era reducir los costos al reducir las inversiones duplicadas en instalaciones. [152] Se ha observado que estos certificados podrían usarse para aumentar los costos mediante el debilitamiento de la competencia. [147] Muchos estados eliminaron los programas CON después de que expirara el requisito federal en 1986, pero algunos estados aún tienen estos programas. [152] La investigación empírica que analiza los costos en áreas donde se han descontinuado estos programas no ha encontrado un efecto claro en los costos, y los programas CON podrían disminuir los costos debido a la reducción de la construcción de instalaciones o aumentar los costos debido a la reducción de la competencia. [152]
La Asociación Médica Estadounidense (AMA) ha presionado al gobierno para que limite en gran medida la educación de los médicos desde 1910, actualmente en 100.000 médicos por año, [153] lo que ha provocado una escasez de médicos. [154]
Un problema aún mayor puede ser que a los médicos se les paga por procedimientos en lugar de resultados. [155] [156]
La AMA también ha presionado agresivamente para que se impongan muchas restricciones que obligan a los médicos a realizar operaciones que podrían ser realizadas por una fuerza laboral más barata. Por ejemplo, en 1995, 36 estados prohibieron o restringieron la obstetricia a pesar de que proporciona una atención igualmente segura que la de los médicos. [153] La regulación impulsada por la AMA ha reducido la cantidad y la calidad de la atención sanitaria, según el consenso de los economistas: las restricciones no aumentan la calidad, sino que reducen la oferta de atención. [153] Además, a los psicólogos, enfermeras y farmacéuticos no se les permite recetar medicamentos. [ Aclaración necesaria ] Anteriormente, a las enfermeras ni siquiera se les permitía vacunar a los pacientes sin la supervisión directa de los médicos.
Treinta y seis estados exigen que los trabajadores de la salud se sometan a verificaciones de antecedentes penales . [157]
La EMTALA, promulgada por el gobierno federal en 1986, exige que los departamentos de urgencias de los hospitales traten las condiciones de emergencia de todos los pacientes independientemente de su capacidad de pago y se considera un elemento crítico en la "red de seguridad" para los no asegurados, pero no estableció ningún mecanismo de pago directo para dicha atención. Los pagos indirectos y los reembolsos a través de los programas del gobierno federal y estatal nunca han compensado completamente a los hospitales públicos y privados por el costo total de la atención exigida por la EMTALA. Más de la mitad de toda la atención de urgencia en los EE. UU. ahora no se compensa. [158] Según algunos análisis, EMTALA es un mandato no financiado que ha contribuido a las presiones financieras sobre los hospitales en los últimos 20 años, lo que ha provocado que consoliden y cierren instalaciones y contribuyó al hacinamiento en las salas de urgencias. Según el Instituto de Medicina , entre 1993 y 2003, las visitas a las salas de urgencias en los EE. UU. aumentaron un 26%, mientras que en el mismo período, el número de departamentos de urgencias disminuyó en 425. [159]
Los pacientes con enfermedades mentales representan un desafío único para los departamentos de emergencia y los hospitales. De acuerdo con la EMTALA, los pacientes con enfermedades mentales que ingresan a las salas de emergencia son evaluados para detectar condiciones médicas de emergencia. Una vez que los pacientes con enfermedades mentales están médicamente estables, se contacta a las agencias regionales de salud mental para evaluarlos. Se evalúa a los pacientes para determinar si son un peligro para sí mismos o para los demás. Aquellos que cumplen con este criterio son admitidos en un centro de salud mental para que un psiquiatra los evalúe más a fondo. Por lo general, los pacientes con enfermedades mentales pueden permanecer retenidos hasta 72 horas, después de las cuales se requiere una orden judicial.
La garantía de calidad de la atención sanitaria consiste en "actividades y programas destinados a asegurar o mejorar la calidad de la atención en un entorno médico definido o en un programa. El concepto incluye la evaluación de la calidad de la atención; la identificación de problemas o deficiencias en la prestación de la atención; el diseño de actividades para superar estas deficiencias; y el seguimiento para asegurar la eficacia de las medidas correctivas". [160] Las empresas privadas como Grand Rounds también divulgan información sobre la calidad y ofrecen servicios a los empleadores y planes para mapear la calidad dentro de sus redes. [161]
Una innovación en la promoción de la calidad de la atención sanitaria es la divulgación pública del desempeño de los hospitales, los profesionales o proveedores de atención sanitaria y las organizaciones de atención sanitaria. Sin embargo, "no hay pruebas consistentes de que la divulgación pública de datos sobre el desempeño cambie el comportamiento de los consumidores o mejore la atención". [162]
El sistema de prestación de servicios de salud de los EE. UU. proporciona de manera desigual atención médica de calidad variable a su población. [163] En un sistema de atención médica altamente eficaz, las personas recibirían una atención confiable que satisfaga sus necesidades y se base en el mejor conocimiento científico disponible. Para monitorear y evaluar la efectividad del sistema, los investigadores y los responsables de las políticas rastrean las medidas y tendencias del sistema a lo largo del tiempo. El HHS completa un tablero de control disponible públicamente llamado Proyecto de medición del sistema de salud, para garantizar un sistema de monitoreo sólido. El tablero de control captura el acceso, la calidad y el costo de la atención; la salud general de la población; y la dinámica del sistema de salud (por ejemplo, fuerza laboral, innovación, tecnología de información de salud). Las medidas incluidas se alinean con otras actividades de medición del desempeño del sistema, incluido el Plan estratégico del HHS, [164] la Ley de desempeño y resultados del gobierno , Healthy People 2020 y las Estrategias nacionales para la calidad y la prevención. [165] [166]
Los tiempos de espera en la atención médica estadounidense suelen ser cortos, pero no suelen ser 0 al menos para la atención no urgente. Además, una minoría de los pacientes estadounidenses esperan más de lo que se percibe. En una encuesta de Commonwealth Fund de 2010, la mayoría de los estadounidenses informaron haber esperado menos de cuatro semanas para su cita más reciente con un especialista y menos de un mes para una cirugía electiva. Sin embargo, alrededor del 30% de los pacientes informaron haber esperado más de un mes para una cirugía electiva , y alrededor del 20% más de cuatro semanas para su cita más reciente con un especialista. [167] Estos porcentajes fueron menores que en Francia, el Reino Unido, Nueva Zelanda y Canadá, pero no mejores que en Alemania y Suiza (aunque las esperas inferiores a cuatro semanas/un mes pueden no ser igualmente largas en estos tres países). El número de encuestados puede no ser suficiente para ser completamente representativo. En un estudio de 1994 que comparaba Ontario con tres regiones de los EE. UU., los tiempos de espera medios autoinformados para ver a un cirujano ortopédico fueron de dos semanas en esas partes de los EE. UU. y de cuatro semanas en Canadá. Los tiempos de espera promedio para una cirugía de rodilla o cadera fueron informados por los propios pacientes como de tres semanas en esas partes de los EE. UU. y de ocho semanas en Ontario. [168]
Sin embargo, los tiempos de espera actuales en las regiones de ambos países pueden haber cambiado desde entonces (ciertamente en Canadá los tiempos de espera aumentaron más tarde). [169] Más recientemente, en un hospital de Michigan, el tiempo de espera para la operación quirúrgica electiva de liberación del túnel carpiano abierto fue un promedio de 27 días, la mayoría de los cuales oscilaban entre 17 y 37 días (un promedio de casi cuatro semanas, que oscilaban entre aproximadamente 2,4 semanas y 5,3 semanas). Esto parece ser corto en comparación con el tiempo de espera de Canadá, pero puede compararse menos favorablemente con países como Alemania, los Países Bajos (donde el objetivo era de cinco semanas) y Suiza.
No está claro cuántos de los pacientes que esperan más tiempo tienen que hacerlo. Algunos pueden hacerlo por elección propia, porque desean acudir a un especialista o una clínica conocidos a los que muchas personas desean acudir y están dispuestos a esperar para hacerlo. Los tiempos de espera también pueden variar según la región. Un experimento informó que los pacientes sin seguro experimentaron esperas más largas; [ cita requerida ] los pacientes con una cobertura de seguro deficiente probablemente se enfrentan a una cantidad desproporcionada de esperas prolongadas.
La atención médica en Estados Unidos tiende a depender del racionamiento por exclusión (personas sin seguro o con seguro insuficiente), de costos de bolsillo para los asegurados, de pagos fijos por caso a los hospitales (lo que resulta en estadías muy cortas) y de contratos que gestionan la demanda. [ cita requerida ]
La salud de la población también se considera una medida de la eficacia general del sistema de atención sanitaria. El grado en que la población vive más tiempo y con más salud es una señal de que el sistema es eficaz.
Por último, Estados Unidos mide la inversión en el sistema de salud en términos de una fuerza laboral calificada, un uso significativo de la tecnología de la información para la salud y resultados de I+D. Este aspecto del cuadro de indicadores del desempeño del sistema de salud es importante de considerar al evaluar el costo de la atención en Estados Unidos. Esto se debe a que en gran parte del debate de políticas en torno al alto costo de la atención médica en Estados Unidos, los defensores de tecnologías altamente especializadas y de vanguardia señalan la innovación como un indicador de un sistema de salud eficaz. [176]


Un estudio de 2014 realizado por la fundación privada estadounidense Commonwealth Fund concluyó que, si bien el sistema de atención sanitaria de Estados Unidos es el más caro del mundo, ocupa el último lugar en la mayoría de las dimensiones de desempeño en comparación con Australia , Canadá , Francia , Alemania , los Países Bajos , Nueva Zelanda , Noruega , Suecia , Suiza y el Reino Unido . El estudio concluyó que Estados Unidos no logró mejores resultados que otros países y ocupa el último lugar o casi el último en términos de acceso, eficiencia y equidad. Los datos del estudio procedían de encuestas internacionales de pacientes y médicos de atención primaria , así como de información sobre los resultados de la atención sanitaria del Commonwealth Fund, la OMS y la OCDE . [178] [179]
En 2017 [update], Estados Unidos ocupa el puesto 43.° en el mundo con una esperanza de vida de 80,00 años [64]. En 2007, el CIA World Factbook clasificó a Estados Unidos en el puesto 180.° peor (de 221), es decir, el 42.° mejor, en el mundo en cuanto a tasa de mortalidad infantil (5,01/1000 nacidos vivos). [180] Los estadounidenses también se someten a exámenes de detección de cáncer en tasas significativamente más altas que las personas en otros países desarrollados, y acceden a resonancias magnéticas y tomografías computarizadas en la tasa más alta de cualquier nación de la OCDE. [181]
Un estudio concluyó que entre 1997 y 2003, las muertes evitables disminuyeron más lentamente en los EE. UU. que en otras 18 naciones industrializadas. [182] Un estudio de 2008 concluyó que en los EE. UU. mueren cada año 101 000 personas que no morirían si el sistema de atención de la salud fuera tan eficaz como el de Francia, Japón o Australia. [183] Un estudio de 2020 de los economistas Anne Case y Angus Deaton sostiene que los EE. UU. "gastan enormes sumas de dinero en algunos de los peores resultados sanitarios del mundo occidental". [184]
La OCDE determinó que Estados Unidos ocupaba un puesto bajo en términos de años de vida potencial perdidos (APVP), una medida estadística de los años de vida perdidos antes de los 70 años que podrían salvarse mediante la atención sanitaria. Entre los países de la OCDE para los que hay datos disponibles, Estados Unidos ocupaba el tercer puesto en cuanto a la atención sanitaria de las mujeres (después de México y Hungría) y el quinto puesto en cuanto a la de los hombres (Eslovaquia y Polonia también ocupaban un puesto peor).
Estudios recientes han descubierto que la brecha en la esperanza de vida está aumentando en función de los ingresos y la geografía. En 2008, un estudio patrocinado por el gobierno descubrió que la esperanza de vida disminuyó entre 1983 y 1999 para las mujeres en 180 condados y para los hombres en 11 condados, y que la mayor parte de la disminución de la esperanza de vida se produjo en el sur profundo, los Apalaches, a lo largo del río Misisipi, en las llanuras del sur y en Texas. La diferencia es de hasta tres años para los hombres y seis años para las mujeres. La brecha está creciendo entre ricos y pobres y por nivel educativo, pero se está reduciendo entre hombres y mujeres y por raza. [185] Otro estudio descubrió que la brecha de mortalidad entre los bien educados y los poco educados se amplió significativamente entre 1993 y 2001 para los adultos de 25 a 64 años; los autores especularon que factores de riesgo como el tabaquismo, la obesidad y la hipertensión arterial pueden estar detrás de estas disparidades. [186] En 2011, el Consejo Nacional de Investigación de Estados Unidos pronosticó que las muertes atribuidas al tabaquismo, que están disminuyendo en Estados Unidos, caerán drásticamente, mejorando la esperanza de vida; también sugirió que entre una quinta parte y una tercera parte de la diferencia en la esperanza de vida se puede atribuir a la obesidad, que es la peor del mundo y ha ido aumentando. [187] En un análisis del cáncer de mama , el cáncer colorrectal y el cáncer de próstata diagnosticados durante 1990-1994 en 31 países, Estados Unidos tuvo la tasa de supervivencia relativa a cinco años más alta para el cáncer de mama y el cáncer de próstata, aunque la supervivencia fue sistemática y sustancialmente menor en los hombres y mujeres negros estadounidenses. [188]
El debate sobre la atención sanitaria estadounidense se centra en cuestiones de acceso, eficiencia y calidad que se consiguen con las elevadas sumas gastadas. En 2000, la OMS clasificó al sistema sanitario estadounidense en primer lugar en cuanto a capacidad de respuesta, pero en el puesto 37 en cuanto a rendimiento general y en el puesto 72 en cuanto a nivel general de salud (entre 191 países miembros incluidos en el estudio). [189] [190] El estudio de la OMS ha sido criticado por el defensor del libre mercado David Gratzer porque se utilizó la "justicia en la contribución financiera" como factor de evaluación, lo que desmereció a los países con un alto nivel per cápita de tratamiento sanitario privado o de pago. [191] El estudio de la OMS ha sido criticado, en un artículo publicado en Health Affairs , por no incluir las calificaciones de satisfacción del público en general. [192] El estudio concluyó que había poca correlación entre las clasificaciones de la OMS para los sistemas sanitarios y la satisfacción declarada de los ciudadanos que utilizaban esos sistemas. [192] Países como Italia y España, que recibieron las calificaciones más altas de la OMS, fueron calificados pobremente por sus ciudadanos, mientras que otros países, como Dinamarca y Finlandia, recibieron calificaciones bajas de la OMS pero tuvieron los porcentajes más altos de ciudadanos que informaron satisfacción con sus sistemas de atención de salud. [192] Sin embargo, el personal de la OMS dice que el análisis de la OMS refleja la "capacidad de respuesta" del sistema y argumenta que esta es una medida superior a la satisfacción del consumidor, que está influenciada por las expectativas. [193] Además, la relación entre la satisfacción del paciente y la utilización de la atención de salud, los gastos, las medidas clínicamente significativas y la evaluación de los resultados es compleja, no está bien definida y apenas comienza a explorarse. [194] [195]
Un informe publicado en abril de 2008 por la Fundación para el Desarrollo Infantil , que estudió el período de 1994 a 2006, encontró resultados mixtos para la salud de los niños en los EE. UU. Las tasas de mortalidad de niños de 1 a 4 años se redujeron en un tercio, y el porcentaje de niños con niveles elevados de plomo en sangre se redujo en un 84%. El porcentaje de madres que fumaron durante el embarazo también disminuyó. Por otro lado, tanto la obesidad como el porcentaje de bebés con bajo peso al nacer aumentaron. Los autores señalan que el aumento de bebés nacidos con bajo peso puede atribuirse a que las mujeres retrasan la maternidad y al mayor uso de medicamentos para la fertilidad. [196] [197]
En una muestra de 13 países desarrollados, Estados Unidos ocupó el tercer lugar en el uso de medicamentos ponderado por población en 14 clases tanto en 2009 como en 2013. Los medicamentos estudiados se seleccionaron sobre la base de que las afecciones tratadas tenían una alta incidencia, prevalencia y/o mortalidad, causaban una morbilidad significativa a largo plazo y generaban altos niveles de gasto y se habían logrado avances significativos en la prevención o el tratamiento en los últimos 10 años. El estudio señaló dificultades considerables en la comparación transfronteriza del uso de medicamentos. [198]
Un crítico del sistema de salud estadounidense, el filántropo británico Stan Brock , cuya organización benéfica Remote Area Medical ha atendido a más de medio millón de estadounidenses sin seguro, afirmó: "Podrías tener los ojos vendados y clavar un alfiler en un mapa de Estados Unidos y encontrarás gente necesitada". [199] La organización benéfica tiene más de 700 clínicas y 80.000 médicos y enfermeras voluntarios en todo Estados Unidos. Simon Usborne de The Independent escribe que en el Reino Unido "los médicos generales se sorprenden al escuchar que los estadounidenses pobres deberían depender de una organización benéfica que fue concebida originalmente para tratar a personas en el mundo en desarrollo". [199]

Las variaciones en la eficiencia de la prestación de servicios de salud pueden causar variaciones en los resultados. El Dartmouth Atlas Project , por ejemplo, informó que, durante más de 20 años, las marcadas variaciones en la forma en que se distribuyen y utilizan los recursos médicos en los EE. UU. estuvieron acompañadas de marcadas variaciones en los resultados. [202] La disposición de los médicos a trabajar en una zona varía según los ingresos de la zona y los servicios que ofrece, una situación agravada por una escasez general de médicos en los EE. UU., en particular de aquellos que ofrecen atención primaria. Se prevé que la ACA produzca una demanda adicional de servicios que el grupo existente de médicos de atención primaria no podrá satisfacer, en particular en áreas económicamente deprimidas. La formación de médicos adicionales requeriría algunos años. [203]
Las técnicas de fabricación eficiente, como el mapeo del flujo de valor, pueden ayudar a identificar y posteriormente mitigar el desperdicio asociado con los costos de la atención médica. [ cita requerida ] Se han utilizado otras herramientas de ingeniería de productos, como FMEA y diagramas de espina de pescado, para mejorar la eficiencia en la prestación de servicios de atención médica. [ 204 ]
Desde 2004, el Commonwealth Fund ha elaborado informes que comparan los sistemas de atención sanitaria en países de altos ingresos utilizando datos administrativos y de encuestas de la OCDE y la OMS, que se analizan bajo cinco temas: acceso a la atención, proceso de atención, eficiencia administrativa, equidad y resultados de la atención sanitaria. Estados Unidos ha sido evaluado como el peor sistema de atención sanitaria en general entre 11 países de altos ingresos en todos los informes, a pesar de que gasta la mayor proporción de su producto interno bruto en atención sanitaria. En 2021, Noruega, los Países Bajos y Australia fueron los países con mejor desempeño. Estados Unidos gastó el 16,8% del PIB en atención sanitaria en 2019; el siguiente país más alto en la lista fue Suiza, con el 11,3% del PIB. El más bajo fue Nueva Zelanda, que gastó aproximadamente el 9% de su PIB en atención sanitaria en 2019. "Demostró consistentemente las mayores disparidades entre los grupos de ingresos" en todos los indicadores, aparte de los relacionados con los servicios preventivos y la seguridad de la atención. [205]
En 2010, la enfermedad de la arteria coronaria , el cáncer de pulmón , los accidentes cerebrovasculares , las enfermedades pulmonares obstructivas crónicas y los accidentes de tráfico causaron la mayor cantidad de años de vida perdidos en los EE. UU. El dolor lumbar, la depresión , los trastornos musculoesqueléticos , el dolor de cuello y la ansiedad causaron la mayor cantidad de años perdidos por discapacidad. Los factores de riesgo más nocivos fueron la mala alimentación, el tabaquismo, la obesidad, la hipertensión arterial , el alto nivel de azúcar en sangre , la inactividad física y el consumo de alcohol. La enfermedad de Alzheimer , el abuso de drogas, la enfermedad renal y el cáncer, y las caídas causaron la mayor cantidad de años de vida adicionales perdidos sobre sus tasas per cápita ajustadas por edad de 1990. [65]
Entre 1990 y 2010, entre los 34 países de la OCDE, Estados Unidos descendió del 18.º al 27.º lugar en cuanto a tasa de mortalidad estandarizada por edad; del 23.º al 28.º lugar en cuanto a años de vida perdidos estandarizados por edad; del 20.º al 27.º lugar en cuanto a esperanza de vida al nacer; y del 14.º al 26.º lugar en cuanto a esperanza de vida sana. [65]
Según un estudio de 2009 realizado en la Facultad de Medicina de Harvard por cofundadores de Physicians for a National Health Program , un grupo de presión a favor de un sistema de pagador único, y publicado por el American Journal of Public Health , la falta de cobertura sanitaria está asociada con casi 45.000 muertes evitables adicionales al año. [206] [207] Desde entonces, a medida que el número de personas sin seguro aumentó de aproximadamente 46 millones en 2009 a 49 millones en 2012, el número de muertes evitables debido a la falta de seguro aumentó a aproximadamente 48.000 por año. [208] La metodología del grupo ha sido criticada por el economista John C. Goodman por no mirar la causa de muerte o rastrear los cambios en el estado del seguro a lo largo del tiempo, incluido el momento de la muerte. [209]
Un estudio de 2009 realizado por el ex asesor de políticas de Clinton, Richard Kronick, publicado en la revista Health Services Research, no encontró un aumento de la mortalidad por no tener seguro después de controlar ciertos factores de riesgo. [210]
Un estudio sobre los niveles de gasto sanitario internacional publicado en la revista de políticas sanitarias Health Affairs en el año 2000 concluyó que Estados Unidos gasta sustancialmente más en atención sanitaria que cualquier otro país de la OCDE (OCDE), y que el uso de los servicios sanitarios en Estados Unidos está por debajo de la media de la OCDE según la mayoría de las mediciones. Los autores del estudio concluyen que los precios que se pagan por los servicios sanitarios son mucho más altos en Estados Unidos que en otros lugares. [211] Si bien los 19 países siguientes en términos de PIB pagan menos de la mitad de lo que paga Estados Unidos por atención sanitaria, todos ellos han ganado unos seis años más de esperanza de vida que Estados Unidos desde 1970. [63]
Los estadounidenses sin seguro tienen menos probabilidades de recibir atención médica regular y de utilizar servicios preventivos. Tienen más probabilidades de demorar la búsqueda de atención, lo que da lugar a más crisis médicas, que son más caras que el tratamiento continuo para enfermedades como la diabetes y la hipertensión arterial. Un estudio de 2007 publicado en JAMA concluyó que las personas sin seguro tenían menos probabilidades que las aseguradas de recibir atención médica después de una lesión accidental o la aparición de una nueva enfermedad crónica. Las personas sin seguro que habían sufrido una lesión también tenían el doble de probabilidades que las que tenían seguro de no haber recibido ninguno de los cuidados de seguimiento recomendados, y un patrón similar se mantuvo para quienes padecían una nueva enfermedad crónica. [212] Los pacientes sin seguro tienen el doble de probabilidades de visitar las salas de emergencia de los hospitales que los que tienen seguro, lo que sobrecarga un sistema diseñado para emergencias reales con necesidades de atención menos urgentes. [213]
En 2008, investigadores de la Sociedad Estadounidense del Cáncer descubrieron que las personas que carecían de seguro privado (incluidas aquellas cubiertas por Medicaid) tenían más probabilidades de ser diagnosticadas con cáncer en etapa avanzada que aquellas que tenían dicho seguro. [214]
El tratamiento que se da a un paciente puede variar significativamente según los proveedores de atención médica que utilice. Las investigaciones sugieren que algunos tratamientos rentables no se utilizan con la frecuencia que deberían, mientras que se produce una sobreutilización de otros servicios de atención médica. Los tratamientos innecesarios aumentan los costos y pueden causar a los pacientes una ansiedad innecesaria. [215] El uso de medicamentos recetados varía significativamente según la región geográfica. [216] El uso excesivo de los beneficios médicos se conoce como riesgo moral : las personas que están aseguradas son más propensas a consumir atención médica. La forma en que el sistema de atención médica intenta eliminar este problema es mediante tácticas de compartir costos como copagos y deducibles. Si los pacientes enfrentan una mayor carga económica, entonces solo consumirán atención médica cuando la perciban como necesaria. Según el experimento de seguro médico de RAND, las personas con tasas de coaseguro más altas consumieron menos atención médica que aquellas con tasas más bajas. El experimento concluyó que con un menor consumo de atención generalmente no había pérdida en el bienestar social, pero, para los grupos de personas más pobres y más enfermas, definitivamente había efectos negativos. Estos pacientes se vieron obligados a renunciar a medidas de atención preventiva necesarias para ahorrar dinero, lo que llevó a un diagnóstico tardío de enfermedades de fácil tratamiento y a procedimientos más costosos más adelante. Con menos atención preventiva, el paciente se ve perjudicado económicamente con un aumento de las costosas visitas a urgencias. Los costos de la atención médica en los EE. UU. también aumentarán con estos procedimientos. Los procedimientos más caros conducen a mayores costos. [217] [218]
Un estudio ha encontrado variaciones geográficas significativas en el gasto de Medicare para pacientes en los últimos dos años de vida. Estos niveles de gasto están asociados con la cantidad de capacidad hospitalaria disponible en cada área. Un mayor gasto no resultó en que los pacientes vivieran más tiempo. [219] [220]
Los médicos de atención primaria suelen ser el punto de entrada para la mayoría de los pacientes que necesitan atención, pero en el fragmentado sistema de atención médica de los EE. UU., muchos pacientes y sus proveedores experimentan problemas con la coordinación de la atención. Por ejemplo, una encuesta de Harris Interactive a médicos de California concluyó que:
Según un artículo de The New York Times , la relación entre médicos y pacientes se está deteriorando. [222] Un estudio de la Universidad Johns Hopkins descubrió que aproximadamente uno de cada cuatro pacientes cree que sus médicos los han expuesto a riesgos innecesarios, y la evidencia anecdótica, como los libros de autoayuda y las publicaciones en la web, sugieren una creciente frustración de los pacientes. Los posibles factores detrás del deterioro de la relación médico-paciente incluyen el sistema actual de capacitación de los médicos y las diferencias en cómo los médicos y los pacientes ven la práctica de la medicina. Los médicos pueden centrarse en el diagnóstico y el tratamiento, mientras que los pacientes pueden estar más interesados en el bienestar y en ser escuchados por sus médicos. [222]
Muchos médicos de atención primaria ya no atienden a sus pacientes mientras están en el hospital; en su lugar, recurren a médicos hospitalistas . [223] Las compañías de seguros de salud a veces exigen el uso de médicos hospitalistas como medida de ahorro de costos, lo que es desaprobado por algunos médicos de atención primaria. [224]
En 2017 [update], había 907 compañías de seguros de salud en los EE. UU., [225] aunque las 10 principales representan alrededor del 53% de los ingresos y las 100 principales representan el 95% de los ingresos. [226] : 70 El número de aseguradoras contribuye a una sobrecarga administrativa superior a la de los sistemas nacionalizados de pagador único, como el de Canadá, donde se estimó que la sobrecarga administrativa era aproximadamente la mitad de la de los EE. UU. [227]
El grupo de la industria de seguros America's Health Insurance Plans estima que los costos administrativos han promediado aproximadamente el 12% de las primas en los últimos 40 años, y que los costos se han ido trasladando de la adjudicación de reclamos a la gestión médica, las líneas de ayuda de enfermería y la negociación de tarifas con descuento con los proveedores de atención médica. [228]
Un estudio de 2003 publicado por la Asociación Blue Cross and Blue Shield (BCBSA) también determinó que los costos administrativos de las aseguradoras de salud representaban aproximadamente entre el 11% y el 12% de las primas, y que los planes de Blue Cross and Blue Shield informaban costos administrativos ligeramente inferiores, en promedio, a los de las aseguradoras comerciales. [229] Durante el período de 1998 a 2003, los costos administrativos promedio de las aseguradoras disminuyeron del 13% al 12% de las primas. Los mayores aumentos en los costos administrativos se registraron en el servicio al cliente y la tecnología de la información, y las mayores disminuciones se registraron en los servicios y contrataciones de los proveedores y en la administración general. [230] El McKinsey Global Institute estimó que el exceso de gasto en "administración y seguros de salud" representaba hasta el 21% del exceso de gasto total estimado (477 mil millones de dólares en 2003). [231]
Según un informe publicado por la CBO en 2008, los costos administrativos de los seguros privados representan aproximadamente el 12% de las primas. Las variaciones en los costos administrativos entre los planes privados se deben en gran medida a las economías de escala. La cobertura para grandes empleadores tiene los costos administrativos más bajos. El porcentaje de la prima atribuible a la administración aumenta para las empresas más pequeñas y es más alto para la cobertura adquirida individualmente. [232] Un estudio de 2009 publicado por BCBSA encontró que el costo promedio de gastos administrativos para todos los productos de seguros de salud comerciales representó el 9,2% de las primas en 2008. [233] Los costos administrativos fueron el 11,1% de las primas para los productos para grupos pequeños y el 16,4% en el mercado individual. [233]
Un estudio de los costos de facturación y relacionados con seguros (BIR) que soportan no solo las aseguradoras sino también los médicos y los hospitales encontró que el BIR entre aseguradoras, médicos y hospitales en California representaba entre el 20% y el 22% del gasto asegurado privadamente en entornos de atención aguda de California. [234]
En 2014, según un informe publicado [235], cuanto mayor es la habilidad del enfermero, menor es el costo de la carga financiera para las instalaciones. Con una población de ancianos en aumento, la cantidad de pacientes en estas instalaciones de atención a largo plazo que necesitan más atención crea un aumento en los costos financieros. Según una investigación realizada en 2010, [236] los costos anuales de bolsillo aumentaron un 7,5%, mientras que el costo de Medicare aumentó un 6,7% anual debido a los aumentos. Si bien Medicare paga parte de la atención que reciben las poblaciones de ancianos, el 40% de los pacientes que se alojan en estas instalaciones pagan de su bolsillo. [237]
La mayoría de los estadounidenses pagan los servicios médicos en gran medida a través de seguros, y esto puede distorsionar los incentivos de los consumidores, ya que el consumidor paga solo una parte del costo final directamente. [147] La falta de información sobre los precios de los servicios médicos también puede distorsionar los incentivos. [147] El seguro que paga en nombre de los asegurados negocia con los proveedores médicos, a veces utilizando precios establecidos por el gobierno, como las tarifas de facturación de Medicaid, como punto de referencia. [147] Este razonamiento ha llevado a llamados a reformar el sistema de seguros para crear un sistema de atención médica impulsado por el consumidor mediante el cual los consumidores paguen más de su bolsillo. [238] En 2003, se aprobó la Ley de Mejora y Modernización de Medicamentos Recetados de Medicare , que alienta a los consumidores a tener un plan de salud con deducible alto y una cuenta de ahorros para la salud . En octubre de 2019, el estado de Colorado propuso ejecutar la opción de atención médica pública a través de aseguradoras privadas, que deben soportar la mayor parte de los costos. Se estima que las primas bajo la opción pública serán entre un 9% y un 18% más baratas para 2022. [239] [ necesita actualización ]

En 2020, 52,9 millones de adultos se vieron afectados por enfermedades mentales, casi uno de cada cinco adultos en el país. 44,7 millones de adultos se vieron afectados en 2016. [241] En 2006, los trastornos mentales se clasificaron como una de las cinco afecciones médicas más costosas, con gastos de $ 57,5 mil millones (equivalentes a $ 83,6 mil millones en 2023 [107] ). [242] La falta de cobertura de salud mental para los estadounidenses tiene ramificaciones significativas para la economía y el sistema social de EE. UU. Un informe del Cirujano General de EE. UU. encontró que las enfermedades mentales son la segunda causa principal de discapacidad en la nación y afectan al 20% de todos los estadounidenses. [243] Se estima que menos de la mitad de todas las personas con enfermedades mentales reciben tratamiento (o específicamente, una atención continua, muy necesaria y administrada; donde la medicación por sí sola no puede eliminar fácilmente las afecciones mentales) debido a factores como el estigma y la falta de acceso a la atención, [244] incluida la escasez de profesionales de la salud mental. [245] Se entiende que las tasas de tratamiento varían entre las distintas condiciones; por ejemplo, se estima que en 2007 sólo el 16% de los adultos con esquizofrenia y el 25% con trastorno bipolar no recibían tratamiento con la medicación adecuada. [246] Algunas entidades tratan de ampliar el acceso a los servicios de salud mental proporcionando acceso en una escala móvil o con una estructura de tarifas reducidas. Redes como Open Path Collective están compuestas por profesionales que ofrecen sus servicios a personas que no pueden encontrar de otro modo un tratamiento asequible a través de un seguro. [247]
La Ley de Equidad en Salud Mental y Adicciones Paul Wellstone de 2008 exige que los planes de salud grupales brinden beneficios de salud mental y trastornos relacionados con sustancias que sean al menos equivalentes a los beneficios ofrecidos para procedimientos médicos y quirúrgicos. La legislación renueva y amplía las disposiciones de la Ley de Paridad en Salud Mental de 1996. La ley exige equidad financiera para los beneficios de salud mental anuales y de por vida, y obliga a la paridad en los límites de tratamiento y amplía todas las disposiciones de equidad a los servicios de adicción. Las compañías de seguros y los administradores de discapacidad de terceros (en particular, Sedgwick CMS) utilizaron lagunas legales y, aunque brindaban equidad financiera, a menudo eludían la ley aplicando copagos desiguales o estableciendo límites en el número de días que se pasan en instalaciones de tratamiento para pacientes hospitalizados o ambulatorios. [248] [249]
En los Estados Unidos, la atención dental no se reconoce en gran medida como parte de la atención médica, a pesar de que las personas visitan al dentista con más frecuencia que a un médico general [250] , por lo que el campo y sus prácticas se desarrollaron de forma independiente. En las políticas y prácticas modernas, la salud bucal se considera, por lo tanto, distinta de la atención primaria, y el seguro dental está separado del seguro de salud. Las disparidades en la accesibilidad a la atención de la salud bucal significan que muchas poblaciones, incluidas las que no tienen seguro, las de bajos ingresos, las personas sin seguro, las minorías raciales, los inmigrantes y las poblaciones rurales, tienen una mayor probabilidad de tener una mala salud bucal a cualquier edad. Si bien se han realizado cambios para abordar estas disparidades en el caso de los niños, la disparidad en la salud bucal en los adultos de todas las poblaciones enumeradas anteriormente se ha mantenido constante o ha empeorado [251] .
La magnitud de este problema de salud es sorprendente incluso en el estado de Nueva York, donde el programa Medicaid incluye cobertura dental y es uno de los programas de seguros más impresionantes del país. Siete de cada diez adultos mayores (de 65 años o más) tienen enfermedad periodontal, y uno de cada cuatro adultos (de 65 años o más) no tiene dientes. [252] Esto genera preocupación por la norma del Departamento de Salud del Estado de Nueva York, que impide la cobertura de Medicaid para el reemplazo de dentaduras postizas dentro de los ocho años posteriores a la colocación inicial y prohíbe la cobertura de implantes dentales. [253] Además, los adultos mayores tienen más probabilidades que los de los grupos de edad más jóvenes de tener afecciones médicas, como diabetes y enfermedades cardiovasculares, que empeoran su salud bucal.
Antes de la ACA, la suscripción de seguros médicos era común, pero, después de que la ley entró en vigor en 2014, quedó efectivamente prohibida. [254]

Las disparidades en la salud están bien documentadas en los Estados Unidos en minorías étnicas como los afroamericanos , los nativos americanos y los hispanos . [255] En comparación con las personas blancas , estos grupos minoritarios tienen una mayor incidencia de enfermedades crónicas, mayor mortalidad, peores resultados de salud y peores tasas de diagnóstico y tratamiento. [256] [257] Entre los ejemplos específicos de enfermedades de las disparidades raciales y étnicas en los EE. UU. se encuentra la tasa de incidencia de cáncer entre los afroamericanos, que es un 25 % más alta que entre las personas blancas. [258] Además, los afroamericanos y los hispanos adultos tienen aproximadamente el doble de riesgo que las personas blancas de desarrollar diabetes y tienen tasas de obesidad general más altas. [259] Las minorías también tienen tasas más altas de enfermedades cardiovasculares y VIH/SIDA que las personas blancas. [258] En los EE. UU., la demografía racial es la siguiente: asiático-americano (87,1 años), seguido de latino (83,3 años), blanco (78,9 años), nativo americano (76,9 años) y afroamericano (75,4 años). [260] Un estudio de 2001 encontró que existen diferencias raciales destacadas en la esperanza de vida saludable en los niveles más bajos de educación. [261]
El gasto público está correlacionado positivamente con la edad; el gasto público per cápita promedio para personas mayores fue más de cinco veces mayor que para niños ($6,921 versus $1,225, equivalente a $11,724 versus $2,075 en 2023 [31] ). El gasto público promedio para negros no hispanos ($2,973, equivalente a $5,036 en 2023 [31] ) fue ligeramente mayor que para personas blancas ($2,675, equivalente a $4,531 en 2023 [31] ), mientras que el gasto para hispanos ($1,967, equivalente a $3,332 en 2023 [31] ) fue significativamente menor que el promedio de la población ($2,612, equivalente a $4,425 en 2023 [31] ). El gasto público total también está fuertemente correlacionado con el estado de salud auto-reportado ($13,770 [equivalente a $23,326 en 2023 [31] ] para aquellos que reportaron una salud "mala" versus $1,279 [equivalente a $2,167 en 2023 [31] ] para aquellos que reportaron una salud "excelente"). [132] Las personas mayores representan el 13% de la población pero toman un tercio de todos los medicamentos recetados. El adulto mayor promedio llena 38 recetas al año. [262] Un nuevo estudio también ha encontrado que los hombres y mujeres mayores en el Sur tienen más probabilidades de que se les receten antibióticos que a los estadounidenses mayores en otros lugares, a pesar de que no hay evidencia de que el Sur tenga tasas más altas de enfermedades que requieren antibióticos. [263]
Hay una considerable cantidad de investigaciones sobre las desigualdades en la atención médica, donde en ciertos casos, estas desigualdades son causadas por disparidades de ingresos que resultan en la falta de seguro médico y otras barreras, como equipo médico, para recibir los servicios necesarios. En algunos casos, estas desigualdades son causadas por disparidades de ingresos que resultan en la falta de seguro médico y otras barreras, como equipo médico, para recibir servicios. [264] Según el Informe Nacional de Disparidades en la Atención Médica de 2009, los estadounidenses sin seguro tienen menos probabilidades de recibir servicios preventivos en la atención médica. [265] Por ejemplo, las minorías no se someten regularmente a pruebas de detección de cáncer de colon y la tasa de mortalidad por cáncer de colon ha aumentado entre los afroamericanos y los hispanos. En otros casos, las desigualdades en la atención médica reflejan un sesgo sistémico en la forma en que se prescriben los procedimientos y tratamientos médicos para diferentes grupos raciales y étnicos. Raj Bhopal, profesor emérito de la Universidad de Edimburgo, escribe que la historia del racismo en la ciencia y la medicina muestra que las personas y las instituciones se comportan de acuerdo con el ethos de sus tiempos. [266] Nancy Krieger, profesora de epidemiología social en Harvard, escribió que el racismo subyace a inequidades inexplicables en la atención médica, incluido el tratamiento de enfermedades cardíacas, [267] insuficiencia renal, [268] cáncer de vejiga, [269] y neumonía. [270] Los resultados de una revisión exploratoria de la literatura de 2023 encontraron que en estudios realizados en poblaciones multirraciales o multiétnicas, las variables de raza o etnia rara vez se incluyeron de maneras conceptualmente reflexivas y analíticamente informativas sobre la raza o la etnia como marcadores de exposición a desventajas sociales racializadas. [271] [272] Bhopal escribe que estas desigualdades se han documentado en numerosos estudios cuyos hallazgos consistentes y repetidos fueron que los estadounidenses negros recibieron menos atención médica que los estadounidenses blancos, particularmente cuando la atención involucraba nueva tecnología costosa. Los hallazgos consistentes y repetidos fueron que los estadounidenses negros recibieron menos atención médica que los estadounidenses blancos, particularmente cuando la atención involucraba nueva tecnología costosa. [273] Un estudio reciente ha descubierto que cuando pacientes minoritarios y blancos utilizan el mismo hospital, reciben el mismo nivel de atención. [274] [275] La falta de acceso equitativo a diferentes recursos está intrínsecamente ligada al campo de la salud pública, que trabaja para complementar el sistema médico tradicional con otros servicios y oportunidades.
Los dispositivos médicos son caros porque el proceso de diseño y aprobación es extenso y costoso, y exige que se vendan a un precio superior al del mercado. Los costos incluyen investigación, diseño y desarrollo, cumplimiento de las pautas regulatorias de la Administración de Alimentos y Medicamentos de los Estados Unidos, fabricación, comercialización, distribución y plan de negocios. [276] El costo, junto con el impacto de la opresión sistemática y la desigualdad de las comunidades de color dentro de la atención médica, en conjunto hacen que el equipo médico sea inaccesible. La mayoría de los estudios centrados en el acceso a los dispositivos médicos y la mejora de la producción local asequible han llegado a la conclusión de que aumentar el acceso a los dispositivos médicos en un intento de satisfacer las necesidades de atención médica es muy crítico. [277]
El aumento de la inteligencia artificial (IA) en la atención médica plantea problemas de equidad y sesgo relacionados con la forma en que se desarrollan y utilizan las aplicaciones sanitarias. La expansión de la IA es ahora de gran interés mundial para la inversión pública y privada. El Harrow Council lanzó el sistema IBM Watson Care Manager para poner en contacto a las personas, teniendo en cuenta el presupuesto, con un proveedor y desarrollar planes de atención individuales. [278] En los EE. UU., la FDA autorizó en 2017 una plataforma de imágenes médicas de IA para uso clínico, así como para dispositivos futuros. [279] Una revisión de alcance reciente identificó 18 problemas de equidad con 15 estrategias para abordarlos con el fin de intentar garantizar que las aplicaciones de IA satisfagan de manera equitativa las necesidades de las poblaciones que se pretende que se beneficien de ellas. [280]

La FDA [281] es la principal institución encargada de la seguridad y eficacia de los medicamentos humanos y veterinarios. También es responsable de garantizar que la información sobre los medicamentos se presente al público de forma precisa e informativa. La FDA revisa y aprueba los productos y establece el etiquetado de los medicamentos , los estándares de los medicamentos y los estándares de fabricación de dispositivos médicos. Establece estándares de rendimiento para los equipos de radiación y ultrasonidos.
Una de las cuestiones más polémicas relacionadas con la seguridad de los medicamentos es la inmunidad procesal. En 2004, la FDA revocó una política federal, argumentando que la aprobación previa a la comercialización de la FDA prevalece sobre la mayoría de las demandas por daños y perjuicios en virtud de la legislación estatal para dispositivos médicos. En 2008, la Corte Suprema confirmó esto en el caso Riegel v. Medtronic, Inc. [282].
El 30 de junio de 2006, entró en vigor una resolución de la FDA que ampliaba la protección contra demandas a los fabricantes farmacéuticos, incluso si se descubría que habían presentado datos fraudulentos de ensayos clínicos a la FDA en su búsqueda de aprobación. Esto dejó a los consumidores que experimentan graves consecuencias para la salud por el uso de medicamentos con pocos recursos. En 2007, la Cámara de Representantes expresó su oposición a la resolución de la FDA, pero el Senado no tomó ninguna medida. El 4 de marzo de 2009, se dictó una importante decisión de la Corte Suprema de los Estados Unidos. En Wyeth v. Levine , el tribunal afirmó que los derechos de acción a nivel estatal no podían ser reemplazados por la inmunidad federal y podían proporcionar "alivio apropiado para los consumidores perjudicados". [283] En junio de 2009, en virtud de la Ley de Preparación para Emergencias y Preparación Pública , la Secretaria de Salud y Servicios Humanos , Kathleen Sebelius, firmó una orden que ampliaba la protección a los fabricantes de vacunas y a los funcionarios federales contra el enjuiciamiento durante una emergencia sanitaria declarada relacionada con la administración de la vacuna contra la gripe porcina . [284] [285]
Durante la década de 1990, el precio de los medicamentos recetados se convirtió en un tema importante en la política estadounidense, ya que los precios de muchos medicamentos nuevos aumentaron exponencialmente y muchos ciudadanos descubrieron que ni el gobierno ni su aseguradora cubrirían el costo de dichos medicamentos. Per cápita, Estados Unidos gasta más en productos farmacéuticos que cualquier otro país, aunque los gastos en productos farmacéuticos representan una proporción menor (13%) de los costos totales de atención médica en comparación con el promedio de la OCDE del 18% (cifras de 2003). [286] Alrededor del 25% del gasto de bolsillo de los individuos se destina a medicamentos recetados. [287] Otro estudio concluye que entre 1990 y 2016, los precios de los medicamentos recetados en Estados Unidos aumentaron un 277%, mientras que los precios de los medicamentos recetados aumentaron solo un 57% en el Reino Unido, un 13% en Canadá y disminuyeron en Francia y Japón. [288] Un estudio de noviembre de 2020 del West Health Policy Center afirmó que se espera que más de 1,1 millones de personas mayores en el programa Medicare de EE. UU . mueran prematuramente durante la próxima década porque no podrán pagar sus medicamentos recetados, lo que requerirá gastar $17,7 mil millones adicionales anualmente en costos médicos evitables debido a complicaciones de salud. [289]
El gobierno de los Estados Unidos ha adoptado la postura (a través de la Oficina del Representante Comercial de los Estados Unidos ) de que los precios de los medicamentos en los Estados Unidos están aumentando porque los consumidores estadounidenses están subsidiando efectivamente costos que las compañías farmacéuticas no pueden recuperar de los consumidores de otros países (porque muchos otros países usan su poder adquisitivo en grandes cantidades para negociar agresivamente los precios de los medicamentos). [290] La postura de los Estados Unidos (coherente con la posición de lobby principal de la Asociación de Investigadores y Fabricantes Farmacéuticos de los Estados Unidos) es que los gobiernos de esos países se están aprovechando de los consumidores estadounidenses. Esos gobiernos deberían desregular sus mercados o aumentar sus impuestos internos para compensar de manera justa a los consumidores estadounidenses remitiendo directamente la diferencia (entre lo que las compañías ganarían en un mercado abierto versus lo que están ganando ahora) a las compañías farmacéuticas o al gobierno de los Estados Unidos. A su vez, las compañías farmacéuticas podrían seguir produciendo fármacos innovadores y al mismo tiempo reducir los precios para los consumidores estadounidenses. En la actualidad, Estados Unidos, como comprador de productos farmacéuticos, negocia algunos precios de medicamentos, pero la ley le prohíbe negociar precios de medicamentos para el programa Medicare debido a la Ley de Mejora y Modernización de Medicamentos Recetados de Medicare aprobada en 2003. Los demócratas han afirmado que el propósito de esta disposición es simplemente permitir que la industria farmacéutica se beneficie del programa Medicare. [291]
Estados Unidos, junto con Nueva Zelanda, son los únicos países del mundo que permiten la publicidad directa al consumidor de medicamentos con receta. La Administración de Alimentos y Medicamentos de Estados Unidos, principalmente bajo la Administración Federal de Alimentos, Medicamentos y Cosméticos, supervisa la publicidad de medicamentos con receta para garantizar una comunicación precisa y veraz. En 2015, la Asociación Médica Estadounidense pidió la prohibición de la publicidad directa al consumidor porque está vinculada con el aumento de los precios de los medicamentos. [292] Los médicos, a través de varias encuestas de la FDA, expresaron diferentes pensamientos sobre los anuncios, ya que creen que, mientras los pacientes se involucraban más en su propia atención médica, se sentían presionados para recetar medicamentos específicos o sentían preocupación por los métodos de comunicación sobre los riesgos y beneficios del medicamento. [293] Sin embargo, otra evidencia cita que existen algunos beneficios para la publicidad directa al consumidor, como alentar a los pacientes a ver al médico, el diagnóstico de enfermedades raras y la eliminación del estigma asociado con la enfermedad. [294]
Cuando se estaba redactando la legislación sanitaria en 2009, se pidió a las compañías farmacéuticas que apoyaran la legislación a cambio de no permitir la importación de medicamentos de países extranjeros. [295] Hubo y hay muchas complicaciones con respecto a la legislación sobre medicamentos debido a la relación entre las compañías farmacéuticas y el gobierno federal. La legislación relacionada con los precios de los medicamentos en particular tiende a causar varios problemas. [296] La Ley de Reducción de la Inflación de 2022 , aunque todavía se encuentra en negociaciones durante aproximadamente los próximos dos años, intenta renegociar los precios de los medicamentos modificando la cláusula de no interferencia en el programa Medicare Parte D. [297] La cláusula de no interferencia establece que el gobierno tiene prohibido interferir en las negociaciones con los fabricantes de medicamentos, las aseguradoras y las farmacias. [298]
En 2008, antes de la importante reforma de atención sanitaria de 2010, los estadounidenses estaban divididos en sus opiniones sobre el sistema de salud de su país: el 45% decía que el sistema de ese país era el mejor y el 39% decía que los sistemas de otros países eran mejores. [299] [300]
Gran parte del debate histórico en torno a la reforma de la atención sanitaria se centró en la atención sanitaria de pagador único , y en particular señaló los costos ocultos del tratamiento de los no asegurados [301], mientras que los defensores del libre mercado señalan la libertad de elección en la compra de seguros de salud [302] [303] [304] y las consecuencias no deseadas de la intervención gubernamental, citando la Ley de Organización para el Mantenimiento de la Salud de 1973. [305]
Según un estudio de 2020 publicado en The Lancet , un sistema de atención sanitaria universal de pagador único podría salvar 68.000 vidas y 450.000 millones de dólares en gastos sanitarios nacionales anualmente, [306] mientras que otro estudio de 2022 publicado en PNAS estimó que un sistema de atención sanitaria universal podría haber salvado más de 338.000 vidas durante la pandemia de COVID-19 en los EE. UU. desde su inicio hasta marzo de 2022. [307]
En última instancia, en la ACA final no se adoptó un sistema de atención sanitaria de pagador único, a veces llamado " medicina socializada ", [308] [309] .
La ACA (Ley Pública 111-148) es un proyecto de ley de reforma de la atención médica que fue firmado como ley en los EE. UU. por el presidente Barack Obama el 23 de marzo de 2010. La ley incluye una gran cantidad de disposiciones relacionadas con la salud , la mayoría de las cuales entraron en vigencia en 2014, incluida la expansión de la elegibilidad de Medicaid para personas que ganan hasta el 133% del FPL , [310] subsidiar las primas de seguro para individuos y familias que ganan hasta el 400% del FPL y limitar los gastos del 2% al 9,8% del ingreso anual. [311] [312] Por primera vez, todas las pólizas de salud vendidas en los EE. UU. deben limitar los gastos médicos de bolsillo de un individuo (o familia) anualmente. [313] Otras disposiciones incluyen proporcionar incentivos para que las empresas brinden beneficios de atención médica, prohibir la negación de cobertura y la negación de reclamos basados en condiciones preexistentes, establecer bolsas de seguros de salud , prohibir a las aseguradoras establecer topes de gasto anual y apoyo a la investigación médica. Los costos de estas disposiciones se compensan con una variedad de impuestos, tasas y medidas de ahorro de costos, como nuevos impuestos de Medicare para los tramos de ingresos altos , impuestos sobre el bronceado en interiores , recortes al programa Medicare Advantage a favor del Medicare tradicional y tasas sobre dispositivos médicos y compañías farmacéuticas; [314] también hay una penalización fiscal para los ciudadanos que no obtienen seguro de salud (a menos que estén exentos debido a bajos ingresos u otras razones). [315] La Oficina de Presupuesto del Congreso estima que el efecto neto (incluida la ley de reconciliación) será una reducción del déficit federal de $143 mil millones durante la primera década. [316] Sin embargo, dos meses después, la oficina reconoció posteriormente que se necesitaban $115 mil millones adicionales en fondos que originalmente no estaban incluidos en la estimación. Además, la CBO estimó que, aunque las primas proyectadas en 2016 serían $100 más bajas por persona para los planes de seguro de salud de pequeñas y grandes empresas con la ACA que sin ella, los planes individuales serían $1.900 más altos con el proyecto de ley. [317]
El primer período de inscripción abierta de la ACA comenzó en octubre de 2013. Antes de este período, las tendencias de acceso a la atención médica y cobertura de seguros estaban empeorando a nivel nacional. Una gran encuesta nacional de adultos estadounidenses encontró que después de los dos primeros períodos de inscripción de la ley, la cobertura, la salud y el acceso a la atención informados por los propios adultos mejoraron significativamente. Además, la cobertura de seguros para adultos de bajos ingresos fue significativamente mayor en los estados que ampliaron Medicaid en comparación con los estados que no lo ampliaron. [318] Sin embargo, existen discrepancias entre los cubiertos por Medicaid y los cubiertos por seguros privados. Los asegurados por Medicaid tienden a informar una salud regular o mala, en contraposición a una salud excelente o muy buena. [319]
El 22 de diciembre de 2017, el presidente Donald Trump firmó la Ley de recortes de impuestos y empleos de 2017. Dentro de la versión final del proyecto de ley había una derogación del mandato individual en la ACA, que requería que las personas y las empresas obtuvieran atención médica para ellos mismos y sus empleados. Fue este mandato el que mantuvo bajos los costos de la atención médica bajo la PPACA al promover el reparto de costos sobre un fondo más grande. Los economistas creen que la derogación del mandato individual conducirá a primas más altas y una menor inscripción en el mercado actual, aunque no están de acuerdo en cuánto. [320] En 2017, la nueva ley de atención médica republicana conocida como la Ley de Atención Médica Estadounidense fue aprobada por la Cámara de Representantes bajo el presidente Donald Trump. Aunque la ACA y la Ley de Atención Médica Estadounidense proponen recortes de impuestos para hacer que el seguro sea más asequible para los estadounidenses, cada uno de estos proyectos de ley afectó a los estadounidenses de diferentes maneras. Las personas más afectadas por el plan del presidente Trump son los jóvenes, las personas de un nivel socioeconómico más alto y las personas que viven en áreas urbanas. Los jóvenes, porque las personas entre 20 y 30 años verán disminuidas las primas que pagan dentro de sus planes. Las personas con un nivel socioeconómico más alto, porque mientras que bajo Obamacare las personas solo podían ganar hasta $50,000 anuales y aún así recibir exenciones impositivas, ahora bajo el plan de Trump esa cifra ha sido aumentada para que las personas que ganan hasta $115,000 anuales puedan recibir exenciones impositivas. Además, aquellos en áreas urbanas también pueden beneficiarse del plan porque bajo Obamacare los créditos impositivos fueron designados también por el costo de la atención médica local, pero la Ley de Atención Médica Estadounidense no toma esto en consideración, aunque la atención médica rural es generalmente más cara debido a la falta de hospitales y servicios disponibles. [321]
En mayo de 2023, un diario internacional, en su artículo sobre el sistema de salud de Estados Unidos, afirmó la necesidad de que Estados Unidos garantice la atención médica a todos sus ciudadanos como un derecho humano básico. [322]
De los 26,2 millones de inmigrantes extranjeros que vivían en Estados Unidos en 1998, el 62,9% no eran ciudadanos estadounidenses. En 1997, el 34,3% de los no ciudadanos estadounidenses que vivían en Estados Unidos no tenían cobertura de seguro médico, frente al 14,2% de los estadounidenses nativos que no la tenían. Entre los inmigrantes que se convirtieron en ciudadanos, el 18,5% no tenía seguro, frente al 43,6% de los no ciudadanos. En cada grupo de edad e ingresos, los inmigrantes tienen menos probabilidades de tener seguro médico. [323] Con los recientes cambios en la atención sanitaria, muchos inmigrantes legales con diversos estatus migratorios ahora pueden calificar para un seguro médico asequible. [324]
Los inmigrantes indocumentados en los EE. UU. no tienen acceso a un seguro médico financiado por el gobierno. Aunque la ACA permite a los inmigrantes recibir un seguro a una tasa reducida, no se aplica lo mismo a quienes no tienen ciudadanía estadounidense. [325] Si bien políticas como la Ley de Protección al Paciente y la Ley de Atención Médica Asequible han tenido como objetivo ampliar la cobertura del seguro médico para mejorar también la salud de los refugiados en los EE. UU ., los diferentes estados han implementado sus programas de seguro médico de manera diferente, lo que ha provocado disparidades en el acceso a la atención médica entre los estados. [326] Los inmigrantes indocumentados en los EE. UU. pueden buscar ayuda médica en centros comunitarios, o lo que se denomina Proveedores de Red de Seguridad, y participar en la asistencia médica de pago por servicio, pero solo pueden comprar un seguro médico de aseguradoras privadas. [327]
La participación del gobierno en el gasto total en salud fue del 64% del gasto nacional en salud en 2013.
Las nuevas cifras también reflejan la grave crisis de salud mental que se ha producido en paralelo a la pandemia: las muertes por sobredosis de drogas superaron las 106.000 el año pasado, otro factor importante que reduce la esperanza de vida, según el segundo análisis de los CDC publicado el jueves. Las muertes por suicidio y por enfermedad hepática, o cirrosis, causada por el alcohol también aumentaron, acortando la esperanza de vida media de los estadounidenses.
Si bien los datos federales recientes sugieren que la esperanza de vida aumentó en 2022, un repunte parcial de los estragos de la pandemia de coronavirus, no existe una estrategia nacional para revertir una caída que lleva años y que ha dejado a Estados Unidos por detrás de pares como Canadá y Alemania y de rivales como China.