La hepatitis es una inflamación del tejido hepático . [3] [5] Algunas personas o animales con hepatitis no presentan síntomas, mientras que otros desarrollan una coloración amarillenta de la piel y el blanco de los ojos ( ictericia ), falta de apetito , vómitos , cansancio , dolor abdominal y diarrea . [1] [2] La hepatitis es aguda si se resuelve en seis meses y crónica si dura más de seis meses. [1] [6] La hepatitis aguda puede resolverse por sí sola , progresar a hepatitis crónica o (raramente) resultar en insuficiencia hepática aguda . [7] La hepatitis crónica puede progresar a cicatrización del hígado ( cirrosis ), insuficiencia hepática y cáncer de hígado . [3] [8]
La hepatitis es causada más comúnmente por el virus hepatovirus A , B , C , D y E. [2] [3] Otros virus también pueden causar inflamación del hígado , incluyendo el citomegalovirus , el virus de Epstein-Barr y el virus de la fiebre amarilla . Otras causas comunes de hepatitis incluyen el consumo excesivo de alcohol , ciertos medicamentos, toxinas, otras infecciones, enfermedades autoinmunes , [2] [3] y la esteatohepatitis no alcohólica (NASH). [9] Las hepatitis A y E se transmiten principalmente por alimentos y agua contaminados. [3] La hepatitis B se transmite principalmente por vía sexual , pero también puede pasar de madre a hijo durante el embarazo o el parto y propagarse a través de sangre infectada . [3] La hepatitis C se transmite comúnmente a través de sangre infectada, como puede ocurrir cuando los usuarios de drogas intravenosas comparten agujas . [3] La hepatitis D solo puede infectar a personas ya infectadas con hepatitis B. [3]
Las hepatitis A, B y D se pueden prevenir con inmunización . [2] Se pueden utilizar medicamentos para tratar la hepatitis viral crónica. [1] Se recomiendan medicamentos antivirales en todas las personas con hepatitis C crónica, excepto en aquellas con afecciones que limitan su expectativa de vida. [10] No existe un tratamiento específico para la EHNA; se recomienda actividad física, una dieta saludable y pérdida de peso . [9] La hepatitis autoinmune se puede tratar con medicamentos para suprimir el sistema inmunológico . [11] Un trasplante de hígado puede ser una opción tanto en la insuficiencia hepática aguda como crónica. [4]
En todo el mundo en 2015, la hepatitis A se produjo en aproximadamente 114 millones de personas, la hepatitis B crónica afectó a aproximadamente 343 millones de personas y la hepatitis C crónica a aproximadamente 142 millones de personas. [12] En los Estados Unidos, la EHNA afecta a aproximadamente 11 millones de personas y la hepatitis alcohólica afecta a aproximadamente 5 millones de personas. [9] [13] La hepatitis resulta en más de un millón de muertes al año, la mayoría de las cuales ocurren indirectamente por cicatrices en el hígado o cáncer de hígado. [3] [14] En los Estados Unidos, se estima que la hepatitis A se produce en aproximadamente 2500 personas al año y resulta en aproximadamente 75 muertes. [15] La palabra se deriva del griego hêpar ( ἧπαρ ), que significa "hígado", e -itis ( -ῖτις ), que significa "inflamación". [16]

La hepatitis tiene un amplio espectro de presentaciones que van desde una ausencia total de síntomas hasta insuficiencia hepática grave . [17] [18] [19] La forma aguda de hepatitis, generalmente causada por una infección viral, se caracteriza por síntomas constitucionales que suelen ser autolimitados. [17] [18] La hepatitis crónica se presenta de manera similar, pero puede manifestar signos y síntomas específicos de disfunción hepática con inflamación prolongada y daño al órgano. [19] [20]
La hepatitis viral aguda sigue tres fases distintas:
Tanto la hepatitis inducida por fármacos como la hepatitis autoinmune pueden presentarse de manera muy similar a la hepatitis viral aguda, con ligeras variaciones en los síntomas dependiendo de la causa. [21] [22] Los casos de hepatitis inducida por fármacos pueden manifestarse con signos sistémicos de una reacción alérgica que incluyen erupción cutánea, fiebre, serositis (inflamación de las membranas que recubren ciertos órganos), eosinófilos elevados (un tipo de glóbulo blanco) y supresión de la actividad de la médula ósea . [21]
La hepatitis fulminante, o muerte masiva de células hepáticas , es una complicación rara y potencialmente mortal de la hepatitis aguda que puede ocurrir en casos de hepatitis B, D y E, además de hepatitis autoinmune e inducida por fármacos. [17] [21] [22] La complicación ocurre con mayor frecuencia en casos de coinfección de hepatitis B y D a una tasa del 2 al 20% y en mujeres embarazadas con hepatitis E a una tasa del 15 al 20% de los casos. [17] [18] Además de los signos de hepatitis aguda, las personas también pueden demostrar signos de coagulopatía (estudios de coagulación anormales con hematomas y sangrado fáciles) y encefalopatía (confusión, desorientación y somnolencia ). [17] [18] La mortalidad debido a la hepatitis fulminante es típicamente el resultado de varias complicaciones, incluyendo edema cerebral , sangrado gastrointestinal , sepsis , insuficiencia respiratoria o insuficiencia renal . [17]
Los casos agudos de hepatitis se resuelven bien en un período de seis meses. Cuando la hepatitis continúa durante más de seis meses se denomina hepatitis crónica. [23] La hepatitis crónica a menudo es asintomática al principio de su curso y se detecta solo mediante estudios de laboratorio del hígado con fines de detección o para evaluar síntomas no específicos. [19] [20] A medida que progresa la inflamación, los pacientes pueden desarrollar síntomas constitucionales similares a la hepatitis aguda, que incluyen fatiga, náuseas, vómitos, falta de apetito y dolor en las articulaciones. [20] La ictericia también puede ocurrir, pero mucho más tarde en el proceso de la enfermedad y generalmente es un signo de enfermedad avanzada. [20] La hepatitis crónica interfiere con las funciones hormonales del hígado, lo que puede provocar acné, hirsutismo (crecimiento anormal del cabello) y amenorrea (falta de período menstrual) en las mujeres. [20] El daño extenso y la cicatrización del hígado con el tiempo definen la cirrosis , una condición en la que la capacidad del hígado para funcionar se ve impedida de forma permanente. [19] Esto produce ictericia, pérdida de peso, coagulopatía, ascitis (acumulación de líquido abdominal) y edema periférico (hinchazón de las piernas). [20] La cirrosis puede provocar otras complicaciones potencialmente mortales, como encefalopatía hepática , várices esofágicas , síndrome hepatorrenal y cáncer de hígado . [19]
Las causas de la hepatitis se pueden dividir en las siguientes categorías principales: infecciosas, metabólicas, isquémicas, autoinmunes, genéticas y otras. Los agentes infecciosos incluyen virus, bacterias y parásitos. Las causas metabólicas incluyen medicamentos recetados, toxinas (sobre todo el alcohol ) y enfermedad del hígado graso no alcohólico . Las causas autoinmunes y genéticas de la hepatitis implican predisposiciones genéticas y tienden a afectar a poblaciones características. [24]
La hepatitis viral es el tipo más común de hepatitis en todo el mundo, especialmente en Asia y África. [25] La hepatitis viral es causada por cinco virus diferentes (hepatitis A, B, C, D y E). [17] La hepatitis A y la hepatitis E se comportan de manera similar: ambas se transmiten por vía fecal-oral , son más comunes en los países en desarrollo y son enfermedades autolimitantes que no conducen a hepatitis crónica. [17] [26] [27]
La hepatitis B , la hepatitis C y la hepatitis D se transmiten cuando la sangre o las mucosas entran en contacto con sangre y fluidos corporales infectados, como el semen y las secreciones vaginales. [17] También se han encontrado partículas virales en la saliva y la leche materna. Los besos, el uso compartido de utensilios y la lactancia materna no provocan transmisión, a menos que estos fluidos se introduzcan en heridas o cortes abiertos. [28] Muchas familias que no tienen agua potable o viven en hogares con condiciones antihigiénicas han contraído hepatitis porque la saliva y las gotitas de sangre suelen transportarse a través del agua y las enfermedades transmitidas por la sangre se propagan rápidamente en entornos insalubres. [29]
Las hepatitis B y C pueden presentarse de forma aguda o crónica. [17] La hepatitis D es un virus defectuoso que requiere de la hepatitis B para replicarse y solo se encuentra en coinfección con hepatitis B. [17] En adultos, la infección por hepatitis B suele ser autolimitante: menos del 5 % progresa a un estado crónico y entre el 20 y el 30 % de los infectados crónicamente desarrollan cirrosis o cáncer de hígado. [30] La infección en bebés y niños con frecuencia conduce a una infección crónica. [30]
A diferencia de la hepatitis B, la mayoría de los casos de hepatitis C conducen a una infección crónica. [31] La hepatitis C es la segunda causa más común de cirrosis en los EE. UU. (después de la hepatitis alcohólica). [32] En las décadas de 1970 y 1980, las transfusiones de sangre fueron un factor importante en la propagación del virus de la hepatitis C. [31] Desde que se inició la detección generalizada de la hepatitis C en productos sanguíneos en 1992, el riesgo de contraer hepatitis C a partir de una transfusión de sangre ha disminuido de aproximadamente el 10 % en la década de 1970 a 1 en 2 millones en la actualidad. [17]

Los parásitos también pueden infectar el hígado y activar la respuesta inmune, lo que resulta en síntomas de hepatitis aguda con aumento de IgE sérica (aunque la hepatitis crónica es posible con infecciones crónicas). [33] De los protozoos , Trypanosoma cruzi , las especies de Leishmania y las especies de Plasmodium que causan malaria pueden causar inflamación del hígado. [33] Otro protozoo, Entamoeba histolytica , causa hepatitis con abscesos hepáticos distintivos. [33]
De los gusanos, el cestodo Echinococcus granulosus , también conocido como tenia del perro, infecta el hígado y forma quistes hidatídicos hepáticos característicos . [33] Los trematodos hepáticos Fasciola hepatica y Clonorchis sinensis viven en los conductos biliares y causan hepatitis progresiva y fibrosis hepática. [33]
La infección bacteriana del hígado suele provocar abscesos hepáticos piógenos , hepatitis aguda o enfermedad hepática granulomatosa (o crónica). [34] Los abscesos piógenos suelen estar compuestos por bacterias entéricas como Escherichia coli y Klebsiella pneumoniae y están compuestos por múltiples bacterias hasta en un 50% de los casos. [34] La hepatitis aguda es causada por Neisseria meningitidis , Neisseria gonorrhoeae , Bartonella henselae , Borrelia burgdorferi , especies de salmonella , especies de brucella y especies de campylobacter . [34] La hepatitis crónica o granulomatosa se observa con la infección por especies de micobacterias , Tropheryma whipplei , Treponema pallidum , Coxiella burnetii y especies de rickettsia . [34]
El consumo excesivo de alcohol es una causa importante de hepatitis y es la causa más común de cirrosis en los EE. UU. [32] La hepatitis alcohólica se encuentra dentro del espectro de la enfermedad hepática alcohólica . Esta varía en orden de gravedad y reversibilidad desde la esteatosis alcohólica (menos grave, más reversible), la hepatitis alcohólica , la cirrosis y el cáncer de hígado (más grave, menos reversible). [32] La hepatitis generalmente se desarrolla durante años de exposición al alcohol, y ocurre en el 10 al 20% de los alcohólicos. [35] Los factores de riesgo más importantes para el desarrollo de la hepatitis alcohólica son la cantidad y la duración de la ingesta de alcohol. [35] La ingesta prolongada de alcohol de más de 80 gramos de alcohol al día en hombres y 40 gramos al día en mujeres se asocia con el desarrollo de hepatitis alcohólica (1 cerveza o 4 onzas de vino equivalen a 12 g de alcohol). [32] La hepatitis alcohólica puede variar desde hepatomegalia asintomática (agrandamiento del hígado) hasta síntomas de hepatitis aguda o crónica o insuficiencia hepática. [32]
Muchos agentes químicos, incluidos medicamentos, toxinas industriales y suplementos dietéticos y a base de hierbas, pueden causar hepatitis. [36] [37] El espectro de la lesión hepática inducida por fármacos varía desde hepatitis aguda a hepatitis crónica e insuficiencia hepática aguda. [36] Las toxinas y los medicamentos pueden causar lesión hepática a través de una variedad de mecanismos, incluido el daño celular directo , la alteración del metabolismo celular y la causa de cambios estructurales. [38] Algunos medicamentos como el paracetamol exhiben daño hepático predecible dependiente de la dosis, mientras que otros como la isoniazida causan reacciones idiosincrásicas e impredecibles que varían según la persona. [36] Existen amplias variaciones en los mecanismos de lesión hepática y el período de latencia desde la exposición hasta el desarrollo de la enfermedad clínica. [32]
Muchos tipos de fármacos pueden causar daño hepático, incluyendo el analgésico paracetamol; antibióticos como isoniazida, nitrofurantoína , amoxicilina-clavulanato , eritromicina y trimetoprima-sulfametoxazol ; anticonvulsivos como valproato y fenitoína ; estatinas para reducir el colesterol ; esteroides como anticonceptivos orales y esteroides anabólicos ; y la terapia antirretroviral altamente activa utilizada en el tratamiento del VIH/SIDA . [32] De estos, la amoxicilina-clavulanato es la causa más común de daño hepático inducido por fármacos, y la toxicidad del paracetamol la causa más común de insuficiencia hepática aguda en los Estados Unidos y Europa. [36]
Los remedios a base de hierbas y los suplementos dietéticos son otra causa importante de hepatitis; estas son las causas más comunes de hepatitis inducida por medicamentos en Corea. [39] La Red de Lesiones Hepáticas Inducidas por Medicamentos con sede en los Estados Unidos vinculó más del 16% de los casos de hepatotoxicidad a suplementos dietéticos y a base de hierbas. [40] En los Estados Unidos, los suplementos dietéticos y a base de hierbas, a diferencia de los medicamentos farmacéuticos , no están regulados por la Administración de Alimentos y Medicamentos . [40] Los Institutos Nacionales de Salud mantienen la base de datos LiverTox Archivado el 24 de julio de 2019 en Wayback Machine para que los consumidores rastreen todos los compuestos conocidos, recetados y sin receta, asociados con la lesión hepática. [41]
La exposición a otras hepatotoxinas puede ocurrir de forma accidental o intencional a través de la ingestión, inhalación y absorción cutánea. La toxina industrial tetracloruro de carbono y el hongo silvestre Amanita phalloides son otras hepatotoxinas conocidas. [36] [37] [42]
La hepatitis no alcohólica se encuentra dentro del espectro de la enfermedad hepática no alcohólica (NALD), que varía en gravedad y reversibilidad desde la enfermedad del hígado graso no alcohólico (NAFLD) hasta la esteatohepatitis no alcohólica (NASH), la cirrosis y el cáncer de hígado, similar al espectro de la enfermedad hepática alcohólica. [43]
La enfermedad hepática no alcohólica se presenta en personas con poco o ningún antecedente de consumo de alcohol, y en cambio está fuertemente asociada con el síndrome metabólico , la obesidad, la resistencia a la insulina y la diabetes , y la hipertrigliceridemia. [32] Con el tiempo, la enfermedad del hígado graso no alcohólico puede progresar a esteatohepatitis no alcohólica , que además implica muerte de células hepáticas, inflamación del hígado y posible fibrosis. [32] Los factores que aceleran la progresión de NAFLD a NASH son la obesidad, la edad avanzada, la etnia no afroamericana, el sexo femenino, la diabetes mellitus, la hipertensión, un nivel más alto de ALT o AST , una relación AST/ALT más alta, un recuento bajo de plaquetas y una puntuación de esteatosis por ecografía. [32]
En las primeras etapas (como en el caso de la EHGNA y la EHNA temprana), la mayoría de los pacientes son asintomáticos o tienen un dolor leve en el cuadrante superior derecho , y el diagnóstico se sospecha sobre la base de pruebas de función hepática anormales . [32] A medida que la enfermedad progresa, pueden desarrollarse síntomas típicos de hepatitis crónica. [44] Si bien las imágenes pueden mostrar hígado graso, solo la biopsia hepática puede demostrar inflamación y fibrosis características de la EHNA. [45] Entre el 9 y el 25 % de los pacientes con EHNA desarrollan cirrosis. [32] La EHNA se reconoce como la tercera causa más común de enfermedad hepática en los Estados Unidos. [44]
La hepatitis autoinmune es una enfermedad crónica causada por una respuesta inmune anormal contra las células del hígado. [46] Se cree que la enfermedad tiene una predisposición genética, ya que está asociada con ciertos antígenos leucocitarios humanos involucrados en la respuesta inmune. [47] Al igual que en otras enfermedades autoinmunes, pueden estar presentes autoanticuerpos circulantes que son útiles en el diagnóstico. [48] Los autoanticuerpos encontrados en pacientes con hepatitis autoinmune incluyen el sensible pero menos específico anticuerpo antinuclear (ANA) , anticuerpo de músculo liso (SMA) y anticuerpo anticitoplasma de neutrófilos perinuclear atípico (p-ANCA) . [48] Otros autoanticuerpos que son menos comunes pero más específicos para la hepatitis autoinmune son los anticuerpos contra el microsoma 1 del hígado y el riñón (LKM1) y el antígeno hepático soluble (SLA). [48] La hepatitis autoinmune también puede ser desencadenada por medicamentos (como nitrofurantoína , hidralazina y metildopa ), después de un trasplante de hígado, o por virus (como la hepatitis A, el virus de Epstein-Barr o el sarampión ). [32]
La hepatitis autoinmune puede presentarse en cualquier forma dentro del espectro, desde asintomática hasta hepatitis aguda o crónica o insuficiencia hepática fulminante. [32] Los pacientes son asintomáticos entre el 25 y el 34 % de las veces, y el diagnóstico se sospecha sobre la base de pruebas de función hepática anormales. [48] Algunos estudios muestran que entre el 25 % y el 75 % de los casos presentan signos y síntomas de hepatitis aguda. [32] [49] Al igual que con otras enfermedades autoinmunes, la hepatitis autoinmune generalmente afecta a mujeres jóvenes (aunque puede afectar a pacientes de cualquier sexo y de cualquier edad) y los pacientes pueden presentar signos y síntomas clásicos de autoinmunidad, como fatiga, anemia, anorexia, amenorrea , acné, artritis, pleuresía , tiroiditis , colitis ulcerosa , nefritis y erupción maculopapular . [32] La hepatitis autoinmune aumenta el riesgo de cirrosis y el riesgo de cáncer de hígado aumenta aproximadamente un 1 % por cada año de enfermedad. [32]
Muchas personas con hepatitis autoinmune tienen otras enfermedades autoinmunes . [50] La hepatitis autoinmune es distinta de otras enfermedades autoinmunes del hígado, la cirrosis biliar primaria y la colangitis esclerosante primaria , las cuales también pueden provocar cicatrización, fibrosis y cirrosis del hígado. [32] [48]
Las causas genéticas de la hepatitis incluyen la deficiencia de alfa-1-antitripsina , la hemocromatosis y la enfermedad de Wilson . [32] En la deficiencia de alfa-1-antitripsina, una mutación codominante en el gen de la alfa-1-antitripsina da como resultado la acumulación anormal de la proteína AAT mutante dentro de las células del hígado, lo que conduce a la enfermedad hepática. [51] La hemocromatosis y la enfermedad de Wilson son enfermedades autosómicas recesivas que implican un almacenamiento anormal de minerales. [32] En la hemocromatosis, se acumulan cantidades excesivas de hierro en múltiples sitios del cuerpo, incluido el hígado, lo que puede provocar cirrosis. [32] En la enfermedad de Wilson, se acumulan cantidades excesivas de cobre en el hígado y el cerebro, lo que causa cirrosis y demencia. [32]
Cuando el hígado está afectado, la deficiencia de alfa-1-antitripsina y la enfermedad de Wilson tienden a presentarse como hepatitis en el período neonatal o en la infancia. [32] La hemocromatosis generalmente se presenta en la edad adulta, y el inicio de la enfermedad clínica generalmente después de los 50 años. [32]
La hepatitis isquémica (también conocida como hígado en shock) es el resultado de una reducción del flujo sanguíneo al hígado, como en el caso del shock, la insuficiencia cardíaca o la insuficiencia vascular. [52] La afección se asocia con mayor frecuencia a la insuficiencia cardíaca , pero también puede ser causada por shock o sepsis . Los análisis de sangre de una persona con hepatitis isquémica mostrarán niveles muy altos de enzimas transaminasas ( AST y ALT ). La afección generalmente se resuelve si se trata con éxito la causa subyacente. La hepatitis isquémica rara vez causa daño hepático permanente. [53]
La hepatitis también puede ocurrir en neonatos y es atribuible a una variedad de causas, algunas de las cuales no se ven típicamente en adultos. [54] La infección congénita o perinatal con los virus de la hepatitis, toxoplasma , rubéola , citomegalovirus y sífilis puede causar hepatitis neonatal. [54] Las anomalías estructurales como la atresia biliar y los quistes de colédoco pueden provocar una lesión hepática colestásica que conduce a la hepatitis neonatal. [54] Las enfermedades metabólicas como los trastornos de almacenamiento de glucógeno y los trastornos de almacenamiento lisosomal también están implicadas. [54] La hepatitis neonatal puede ser idiopática y, en tales casos, la biopsia a menudo muestra células multinucleadas grandes en el tejido hepático. [55] Esta enfermedad se denomina hepatitis de células gigantes y puede estar asociada con una infección viral, trastornos autoinmunes y toxicidad por fármacos. [56] [57]
El mecanismo específico varía y depende de la causa subyacente de la hepatitis. Generalmente, hay una agresión inicial que causa daño hepático y activación de una respuesta inflamatoria, que puede volverse crónica y conducir a fibrosis progresiva y cirrosis . [17]

La vía por la cual los virus hepáticos causan hepatitis viral se entiende mejor en el caso de la hepatitis B y C. [17] Los virus no activan directamente la apoptosis (muerte celular). [17] [58] Más bien, la infección de las células hepáticas activa los brazos innatos y adaptativos del sistema inmunológico, lo que lleva a una respuesta inflamatoria que causa daño celular y muerte, incluyendo apoptosis inducida por virus a través de la inducción de la vía de señalización mediada por el receptor de muerte. [17] [58] [59] [60] Dependiendo de la fuerza de la respuesta inmune, los tipos de células inmunes involucradas y la capacidad del virus para evadir la defensa del cuerpo, la infección puede llevar a la eliminación (enfermedad aguda) o persistencia (enfermedad crónica) del virus. [17] La presencia crónica del virus dentro de las células hepáticas resulta en múltiples olas de inflamación , lesión y cicatrización de heridas que con el tiempo llevan a cicatrización o fibrosis y culminan en carcinoma hepatocelular . [58] [61] Las personas con respuesta inmune deteriorada tienen mayor riesgo de desarrollar infección crónica. [17] Las células asesinas naturales son los principales impulsores de la respuesta innata inicial y crean un entorno de citocinas que da como resultado el reclutamiento de células T CD4 auxiliares y células T citotóxicas CD8 . [62] [63] Los interferones de tipo I son las citocinas que impulsan la respuesta antiviral. [63] En la hepatitis B y C crónicas, la función de las células asesinas naturales se ve afectada. [62]
La esteatohepatitis se observa tanto en la enfermedad hepática alcohólica como en la no alcohólica y es la culminación de una cascada de eventos que comenzaron con una lesión. En el caso de la esteatohepatitis no alcohólica , esta cascada se inicia por cambios en el metabolismo asociados con la obesidad, la resistencia a la insulina y la desregulación de los lípidos. [64] [65] En la hepatitis alcohólica , el consumo excesivo crónico de alcohol es el culpable. [66] Aunque el evento desencadenante puede diferir, la progresión de los eventos es similar y comienza con la acumulación de ácidos grasos libres (FFA) y sus productos de degradación en las células del hígado en un proceso llamado esteatosis . [64] [65] [66] Este proceso inicialmente reversible abruma la capacidad del hepatocito para mantener la homeostasis lipídica, lo que lleva a un efecto tóxico a medida que las moléculas de grasa se acumulan y se descomponen en el contexto de una respuesta de estrés oxidativo . [64] [65] [66] Con el tiempo, esta deposición anormal de lípidos activa el sistema inmunológico a través del receptor tipo Toll 4 (TLR4), lo que da como resultado la producción de citocinas inflamatorias como el TNF que causan daño y muerte de las células hepáticas. [64] [65] [66] Estos eventos marcan la transición a la esteatohepatitis y, en el contexto de una lesión crónica, eventualmente se desarrolla fibrosis , lo que genera eventos que conducen a cirrosis y carcinoma hepatocelular. [64] Microscópicamente, los cambios que se pueden ver incluyen esteatosis con hepatocitos grandes e hinchados ( balonización ), evidencia de daño celular y muerte celular (apoptosis, necrosis), evidencia de inflamación en particular en la zona 3 del hígado , grados variables de fibrosis y cuerpos de Mallory . [64] [67] [68]

El diagnóstico de hepatitis se realiza sobre la base de algunos o todos los siguientes: signos y síntomas de una persona, historial médico incluyendo historial sexual y de uso de sustancias, análisis de sangre, imágenes y biopsia de hígado . [32] En general, para la hepatitis viral y otras causas agudas de hepatitis, los análisis de sangre de la persona y el cuadro clínico son suficientes para el diagnóstico. [17] [32] Para otras causas de hepatitis, especialmente las crónicas, los análisis de sangre pueden no ser útiles. [32] En este caso, la biopsia de hígado es el estándar de oro para establecer el diagnóstico: el análisis histopatológico puede revelar la extensión precisa y el patrón de inflamación y fibrosis . [32] La biopsia no suele ser la prueba diagnóstica inicial porque es invasiva y está asociada con un riesgo pequeño pero significativo de sangrado que aumenta en personas con lesión hepática y cirrosis. [69]
Los análisis de sangre incluyen enzimas hepáticas , serología (es decir, para autoanticuerpos), pruebas de ácido nucleico (es decir, para ADN/ARN del virus de la hepatitis), química sanguínea y hemograma completo . [32] Los patrones característicos de anomalías de las enzimas hepáticas pueden indicar ciertas causas o etapas de la hepatitis. [70] [71] Generalmente, AST y ALT están elevadas en la mayoría de los casos de hepatitis independientemente de si la persona muestra algún síntoma. [32] El grado de elevación (es decir, niveles en cientos frente a miles), el predominio de la elevación de AST frente a ALT y la relación entre AST y ALT son informativos del diagnóstico. [32]
La ecografía , la TC y la RMN pueden identificar la esteatosis (cambios grasos) del tejido hepático y la nodularidad de la superficie del hígado sugestiva de cirrosis. [72] [73] La TC y especialmente la RMN pueden proporcionar un mayor nivel de detalle, lo que permite la visualización y caracterización de estructuras como vasos y tumores dentro del hígado. [74] A diferencia de la esteatosis y la cirrosis, ninguna prueba de diagnóstico por imágenes puede detectar la inflamación del hígado (es decir, la hepatitis) o la fibrosis. [32] La biopsia hepática es la única prueba diagnóstica definitiva que puede evaluar la inflamación y la fibrosis del hígado. [32]
La hepatitis viral se diagnostica principalmente a través de análisis de sangre para detectar los niveles de antígenos virales (como el antígeno de superficie o central de la hepatitis B ), anticuerpos antivirales (como el anticuerpo de superficie anti-hepatitis B o el anticuerpo anti-hepatitis A) o ADN/ARN viral. [17] [32] En la infección temprana (es decir, dentro de 1 semana), se encuentran anticuerpos IgM en la sangre. [32] En la infección tardía y después de la recuperación, los anticuerpos IgG están presentes y permanecen en el cuerpo hasta años. [32] Por lo tanto, cuando un paciente es positivo para el anticuerpo IgG pero negativo para el anticuerpo IgM, se considera inmune al virus a través de una infección previa y recuperación o vacunación previa. [32]
En el caso de la hepatitis B, existen análisis de sangre para múltiples antígenos del virus (que son diferentes componentes de la partícula del virión ) y anticuerpos. [75] La combinación de positividad de antígenos y anticuerpos puede proporcionar información sobre la etapa de la infección (aguda o crónica), el grado de replicación viral y la infectividad del virus. [75]
El factor distintivo más evidente entre la esteatohepatitis alcohólica (EHA) y la esteatohepatitis no alcohólica (EHNA) es el antecedente de consumo excesivo de alcohol. [76] Por lo tanto, en pacientes que no consumen alcohol o que lo hacen en cantidades insignificantes, es poco probable que el diagnóstico sea hepatitis alcohólica. En aquellos que beben alcohol, el diagnóstico puede ser igualmente probable que sea hepatitis alcohólica o no alcohólica, especialmente si existe obesidad, diabetes y síndrome metabólico concurrentes. En este caso, la hepatitis alcohólica y no alcohólica se puede distinguir por el patrón de anomalías enzimáticas hepáticas; específicamente, en la esteatohepatitis alcohólica AST>ALT con una relación AST:ALT>2:1, mientras que en la esteatohepatitis no alcohólica ALT>AST con una relación ALT:AST>1,5:1. [76]
Las biopsias de hígado muestran hallazgos idénticos en pacientes con ASH y NASH, específicamente, la presencia de infiltración polimorfonuclear , necrosis de hepatocitos y apoptosis en forma de degeneración balonizante , cuerpos de Mallory y fibrosis alrededor de venas y senos nasales. [32]
El objetivo de la detección de la hepatitis viral es identificar a las personas infectadas con la enfermedad lo antes posible, incluso antes de que se presenten síntomas y aumentos de las transaminasas. Esto permite un tratamiento temprano, que puede prevenir la progresión de la enfermedad y reducir la probabilidad de transmisión a otras personas. [77]
La hepatitis A causa una enfermedad aguda que no progresa a una enfermedad hepática crónica. Por lo tanto, la función de la detección es evaluar el estado inmunológico en personas que tienen un alto riesgo de contraer el virus, así como en personas con enfermedad hepática conocida para quienes la infección por hepatitis A podría provocar insuficiencia hepática. [ 78] [79] Las personas de estos grupos que aún no son inmunes pueden recibir la vacuna contra la hepatitis A. [ cita requerida ]
Entre las personas con alto riesgo y que necesitan pruebas de detección se incluyen: [80] [81] [82]
La presencia de IgG anti-hepatitis A en la sangre indica una infección previa con el virus o una vacunación previa. [83]

Los CDC , la OMS , el USPSTF y el ACOG recomiendan la detección sistemática de la hepatitis B para ciertas poblaciones de alto riesgo. [84] [85] [86] [87] Específicamente, estas poblaciones incluyen a personas que son:
La detección consiste en un análisis de sangre que detecta el antígeno de superficie de la hepatitis B ( HBsAg ). Si el HBsAg está presente, una segunda prueba, generalmente realizada en la misma muestra de sangre, que detecta el anticuerpo para el antígeno central de la hepatitis B (anti- HBcAg ) puede diferenciar entre una infección aguda y crónica. [84] [88] Las personas con alto riesgo cuyos análisis de sangre dan negativo para el HBsAg pueden recibir la vacuna contra la hepatitis B para prevenir una infección futura. [84] [85] [86] [87]

Los CDC , la OMS , el USPSTF , la AASLD y el ACOG recomiendan realizar pruebas de detección a las personas con alto riesgo de infección por hepatitis C. [87] [89] [90] [91] [10] Estas poblaciones incluyen a personas que son:
En el caso de las personas de los grupos anteriores cuya exposición es continua, las pruebas de detección deben ser periódicas, aunque no hay un intervalo óptimo de detección establecido. [91] La AASLD recomienda realizar pruebas de detección anualmente a los hombres que tienen relaciones sexuales con hombres que son VIH positivos. [10] Las personas nacidas en los EE. UU. entre 1945 y 1965 deben someterse a pruebas de detección una vez (a menos que tengan otros riesgos de exposición). [89] [91] [10]
La detección consiste en un análisis de sangre que detecta anticuerpos contra el virus de la hepatitis C. Si hay anticuerpos contra el virus de la hepatitis C, una prueba confirmatoria para detectar el ARN del VHC indica enfermedad crónica. [90] [10]
Los CDC , la OMS , el USPSTF , la AASLD y el ACOG recomiendan realizar pruebas de detección a las personas con alto riesgo de infección por hepatitis D. [87] [89] [90] [91] [10] Estas poblaciones incluyen a personas que son:
La hepatitis D es extremadamente rara. Los síntomas incluyen diarrea crónica, ampollas anales e intestinales, orina de color púrpura y aliento con olor a palomitas de maíz quemadas. [84] [85] [86] La detección consiste en un análisis de sangre que detecta el anticuerpo contra el virus de la hepatitis D. Si hay anticuerpos contra el virus de la hepatitis D, una prueba confirmatoria para detectar el ADN del ARN del VHD indica enfermedad crónica. [90] [10]

Los CDC recomiendan la vacuna contra la hepatitis A para todos los niños a partir del primer año de edad, así como para aquellos que no han sido inmunizados previamente y tienen un alto riesgo de contraer la enfermedad. [80] [81]
En el caso de los niños de 12 meses o más, la vacuna se administra mediante una inyección en el músculo en dos dosis con un intervalo de 6 a 18 meses y debe iniciarse antes de los 24 meses. [92] La dosis es ligeramente diferente para los adultos según el tipo de vacuna. Si la vacuna es solo para la hepatitis A, se administran dos dosis con un intervalo de 6 a 18 meses según el fabricante. [82] Si la vacuna combina la hepatitis A y la hepatitis B , pueden requerirse hasta 4 dosis. [82]

Los CDC recomiendan la vacunación rutinaria de todos los niños menores de 19 años con la vacuna contra la hepatitis B. [93] También la recomiendan para aquellos que lo deseen o estén en alto riesgo. [81]
La vacunación sistemática contra la hepatitis B comienza con la primera dosis administrada mediante inyección intramuscular antes de que el recién nacido reciba el alta hospitalaria. Se deben administrar dos dosis adicionales antes de que el niño cumpla 18 meses. [92]
En el caso de los bebés nacidos de madres con antígeno de superficie de la hepatitis B, la primera dosis es única: además de la vacuna, también se les debe administrar la inmunoglobulina contra la hepatitis, ambas dosis dentro de las 12 horas posteriores al nacimiento. A estos recién nacidos también se les debe realizar pruebas periódicas para detectar la infección durante al menos el primer año de vida. [92]
También existe una formulación combinada que incluye las vacunas contra la hepatitis A y B. [ 94]
Actualmente no hay vacunas disponibles en los Estados Unidos para la hepatitis C o E. [90] [95] [96] En 2015, un grupo en China publicó un artículo sobre el desarrollo de una vacuna para la hepatitis E. [ 97] En marzo de 2016, el gobierno de los Estados Unidos estaba en el proceso de reclutar participantes para el ensayo de fase IV de la vacuna contra la hepatitis E. [98]
Dado que la hepatitis A se transmite principalmente por vía oral-fecal , los pilares de la prevención, además de la vacunación, son la buena higiene, el acceso a agua limpia y el manejo adecuado de las aguas residuales. [81]
Como las hepatitis B y C se transmiten a través de la sangre y de múltiples fluidos corporales , la prevención está orientada a la detección de la sangre antes de la transfusión , la abstención del uso de drogas inyectables, el uso seguro de agujas y objetos punzantes en entornos de atención médica y las prácticas sexuales seguras. [30] [90]

El virus de la hepatitis D requiere que la persona se infecte primero con el virus de la hepatitis B, por lo que los esfuerzos de prevención deben centrarse en limitar la propagación de la hepatitis B. En las personas que tienen infección crónica por hepatitis B y corren el riesgo de sufrir una superinfección con el virus de la hepatitis D, las estrategias preventivas son las mismas que para la hepatitis B. [96]
La hepatitis E se transmite principalmente por vía oral y fecal, pero también puede transmitirse por la sangre y de la madre al feto. La base de la prevención de la hepatitis E es similar a la de la hepatitis A (es decir, una buena higiene y prácticas de agua potable). [95]
Como el consumo excesivo de alcohol puede provocar hepatitis y cirrosis, las siguientes son recomendaciones máximas para el consumo de alcohol: [100]
Para prevenir la MAFLD se recomienda mantener un peso normal, llevar una dieta saludable, evitar el azúcar añadido y hacer ejercicio regularmente. [101] [102]
En los Estados Unidos, la inmunización universal ha dado lugar a una reducción de dos tercios en las admisiones hospitalarias y los gastos médicos debidos a la hepatitis A. [103]
En los Estados Unidos, los casos nuevos de hepatitis B disminuyeron un 75% entre 1990 y 2004. [104] El grupo que experimentó la mayor disminución fue el de los niños y adolescentes, lo que probablemente refleja la implementación de las directrices de 1999. [105]
Las infecciones por hepatitis C habían ido disminuyendo cada año desde los años 1980, pero comenzaron a aumentar nuevamente en 2006. [106] Los datos no son claros en cuanto a si la disminución puede atribuirse a los programas de intercambio de agujas . [107]

Debido a que las personas con hepatitis alcohólica pueden no presentar síntomas, puede ser difícil diagnosticarla y el número de personas con la enfermedad es probablemente mayor que muchas estimaciones. [108] Programas como Alcohólicos Anónimos han tenido éxito en la disminución de la muerte por cirrosis , pero es difícil evaluar su éxito en la disminución de la incidencia de hepatitis alcohólica. [109]
El tratamiento de la hepatitis varía según el tipo, si es aguda o crónica, y la gravedad de la enfermedad.
La hepatitis A generalmente no progresa a un estado crónico y rara vez requiere hospitalización. [17] [80] El tratamiento es de apoyo e incluye medidas como proporcionar hidratación intravenosa (IV) y mantener una nutrición adecuada. [17] [80]
En raras ocasiones, las personas con el virus de la hepatitis A pueden desarrollar rápidamente insuficiencia hepática, denominada insuficiencia hepática fulminante , especialmente los ancianos y aquellos que tenían una enfermedad hepática preexistente, especialmente hepatitis C. [17] [80] Los factores de riesgo de mortalidad incluyen mayor edad y hepatitis C crónica. [17] En estos casos, puede ser necesaria una terapia de apoyo más agresiva y un trasplante de hígado. [17]
En pacientes sanos, el 95-99% se recupera sin efectos duraderos y no se justifica el tratamiento antiviral. [17] La edad y las condiciones comórbidas pueden dar lugar a una enfermedad más prolongada y grave. Ciertos pacientes justifican la hospitalización, especialmente aquellos que presentan signos clínicos de ascitis, edema periférico y encefalopatía hepática, y signos de laboratorio de hipoglucemia , tiempo de protrombina prolongado , albúmina sérica baja y bilirrubina sérica muy alta . [17]
En estos casos agudos, raros y más graves, los pacientes han sido tratados con éxito con una terapia antiviral similar a la utilizada en casos de hepatitis B crónica, con análogos de nucleósidos como entecavir o tenofovir . Como hay escasez de datos de ensayos clínicos y los medicamentos utilizados para tratar son propensos a desarrollar resistencia , los expertos recomiendan reservar el tratamiento para los casos agudos graves, no para los leves o moderados. [17]
El tratamiento de la hepatitis B crónica tiene como objetivo controlar la replicación viral, que está correlacionada con la progresión de la enfermedad. [20] Hay siete medicamentos aprobados en los Estados Unidos: [20]
Los tratamientos de primera línea que se utilizan actualmente incluyen PEG IFN, entecavir y tenofovir, sujetos a la preferencia del paciente y del médico. [20] El inicio del tratamiento está guiado por las recomendaciones emitidas por la Asociación Americana para el Estudio de las Enfermedades Hepáticas (AASLD) y la Asociación Europea para el Estudio del Hígado (EASL) y se basa en los niveles virales detectables, el estado positivo o negativo de HBeAg , los niveles de ALT y, en ciertos casos, los antecedentes familiares de CHC y la biopsia hepática. [20] En pacientes con cirrosis compensada, se recomienda el tratamiento independientemente del estado de HBeAg o el nivel de ALT, pero las recomendaciones difieren con respecto a los niveles de ADN del VHB; la AASLD recomienda tratar en niveles de ADN detectables por encima de 2x10 3 UI/ml; la EASL y la OMS recomiendan tratar cuando los niveles de ADN del VHB sean detectables en cualquier nivel. [20] [86] En pacientes con cirrosis descompensada, se recomienda el tratamiento y la evaluación para el trasplante de hígado en todos los casos si el ADN del VHB es detectable. [20] [86] Actualmente, no se recomienda el tratamiento con múltiples fármacos en el tratamiento de la infección crónica por VHB, ya que no es más eficaz a largo plazo que el tratamiento individual con entecavir o tenofovir. [20]
La Asociación Estadounidense para el Estudio de Enfermedades Hepáticas y la Sociedad de Enfermedades Infecciosas de Estados Unidos (AASLD-IDSA) recomiendan el tratamiento antiviral para todos los pacientes con infección crónica por hepatitis C, excepto aquellos con afecciones médicas crónicas adicionales que limitan su expectativa de vida. [10]
Una vez adquirida, la persistencia del virus de la hepatitis C es la regla, lo que resulta en hepatitis C crónica. El objetivo del tratamiento es la prevención del carcinoma hepatocelular (CHC). [110] La mejor manera de reducir el riesgo a largo plazo de CHC es lograr una respuesta virológica sostenida (SVR). [110] SVR se define como una carga viral indetectable a las 12 semanas después de completar el tratamiento e indica una cura. [111] [112] Los tratamientos disponibles actualmente incluyen medicamentos antivirales de acción indirecta y directa. [111] [112] Los antivirales de acción indirecta incluyen interferón pegilado (PEG IFN) y ribavirina (RBV), que en combinación han sido históricamente la base de la terapia para el VHC. [111] [112] La duración y la respuesta a estos tratamientos varían según el genotipo. [111] [112] Estos agentes son mal tolerados pero aún se usan en algunas áreas de escasos recursos. [111] [112] En los países con altos recursos, han sido reemplazados por agentes antivirales de acción directa, que aparecieron por primera vez en 2011; estos agentes se dirigen a las proteínas responsables de la replicación viral e incluyen las siguientes tres clases: [111] [112]
Estos medicamentos se utilizan en diversas combinaciones, a veces combinados con ribavirina, según el genotipo del paciente , delineado como genotipos 1-6. [112] El genotipo 1 (GT1), que es el genotipo más prevalente en los Estados Unidos y en todo el mundo, ahora se puede curar con un régimen antiviral de acción directa. [112] La terapia de primera línea para GT1 es una combinación de sofosbuvir y ledipasvir (SOF/LDV) durante 12 semanas para la mayoría de los pacientes, incluidos aquellos con fibrosis avanzada o cirrosis. [112] Ciertos pacientes con enfermedad temprana necesitan solo 8 semanas de tratamiento, mientras que aquellos con fibrosis avanzada o cirrosis que no han respondido al tratamiento previo requieren 24 semanas. [112] El costo sigue siendo un factor importante que limita el acceso a estos medicamentos, particularmente en naciones de bajos recursos; el costo del régimen GT1 de 12 semanas (SOF/LDV) se ha estimado en US$94.500. [111]
La hepatitis D es difícil de tratar y no existen tratamientos eficaces. El interferón alfa ha demostrado ser eficaz para inhibir la actividad viral, pero sólo de forma temporal. [113]

Al igual que en el caso de la hepatitis A, el tratamiento de la hepatitis E es de apoyo e incluye descanso y una nutrición e hidratación adecuadas. [114] Puede ser necesaria la hospitalización en casos especialmente graves o en mujeres embarazadas. [114]
El tratamiento de primera línea de la hepatitis alcohólica es el tratamiento del alcoholismo. [35] Para aquellos que se abstienen completamente del alcohol, es posible revertir la enfermedad hepática y tener una vida más larga; se ha demostrado que los pacientes en cada etapa de la enfermedad se benefician de la prevención de daño hepático adicional. [35] [66] Además de la derivación a psicoterapia y otros programas de tratamiento, el tratamiento debe incluir evaluación y tratamiento nutricional y psicosocial. [35] [66] [115] Los pacientes también deben ser tratados adecuadamente para los signos y síntomas relacionados, como ascitis, encefalopatía hepática e infección. [66]
La hepatitis alcohólica grave tiene un mal pronóstico y es notoriamente difícil de tratar. [35] [66] [115] Sin ningún tratamiento, entre el 20 y el 50 % de los pacientes pueden morir en el plazo de un mes, pero la evidencia muestra que el tratamiento puede prolongar la vida más allá de un mes (es decir, reducir la mortalidad a corto plazo). [35] [115] [116] Las opciones de tratamiento disponibles incluyen pentoxifilina (PTX), que es un inhibidor no específico del TNF , corticosteroides , como prednisona o prednisolona (CS), corticosteroides con N -acetilcisteína (CS con NAC) y corticosteroides con pentoxifilina (CS con PTX). [115] Los datos sugieren que el CS solo o el CS con NAC son más eficaces para reducir la mortalidad a corto plazo. [115] Desafortunadamente, los corticosteroides están contraindicados en algunos pacientes, como aquellos que tienen sangrado gastrointestinal activo, infección, insuficiencia renal o pancreatitis. [35] [66] En estos casos, se puede considerar la administración de PTX en cada caso en lugar de la cesárea; algunas evidencias muestran que la PTX es mejor que ningún tratamiento y puede ser comparable a la cesárea, mientras que otros datos no muestran evidencia de beneficio sobre el placebo. [115] [116] Desafortunadamente, actualmente no existen tratamientos farmacológicos que reduzcan el riesgo de muerte de estos pacientes a largo plazo, a los 3-12 meses y más. [115]
Hay evidencia débil que sugiere que los extractos de cardo mariano pueden mejorar la supervivencia en la enfermedad hepática alcohólica y mejorar ciertas pruebas hepáticas (bilirrubina sérica y GGT ) sin causar efectos secundarios, pero no se puede hacer una recomendación firme a favor o en contra del cardo mariano sin más estudios. [117]
La función discriminante de Maddrey modificada se puede utilizar para evaluar la gravedad y el pronóstico de la hepatitis alcohólica y evalúa la eficacia del uso del tratamiento con corticosteroides para la hepatitis alcohólica.
El principal tratamiento de la EHNA es la pérdida gradual de peso y el aumento de la actividad física. En los Estados Unidos, no se han aprobado medicamentos para tratar esta enfermedad. [118]
La hepatitis autoinmune se trata comúnmente con inmunosupresores como los corticosteroides prednisona o prednisolona, la versión activa de la prednisolona que no requiere síntesis hepática, ya sea sola o en combinación con azatioprina, y algunos han sugerido que se prefiere la terapia combinada para permitir dosis más bajas de corticosteroides para reducir los efectos secundarios asociados, [49] aunque el resultado de la eficacia del tratamiento es comparativo. [119]
El tratamiento de la hepatitis autoinmune consta de dos fases: una fase inicial y otra de mantenimiento. La fase inicial consiste en dosis más altas de corticosteroides que se van reduciendo gradualmente a lo largo de varias semanas hasta llegar a una dosis menor. Si se utilizan en combinación, también se administra azatioprina durante la fase inicial. Una vez que se ha completado la fase inicial, se inicia una fase de mantenimiento que consiste en dosis más bajas de corticosteroides y, en terapia combinada, azatioprina hasta que se normalicen los marcadores hepáticos en sangre. El tratamiento da como resultado que el 66-91% de los pacientes alcancen valores normales en las pruebas hepáticas en dos años, con un promedio de 22 meses. [49]
Casi todos los pacientes con infecciones de hepatitis A se recuperan completamente sin complicaciones si estaban sanos antes de la infección. De manera similar, las infecciones agudas de hepatitis B tienen una evolución favorable hacia la recuperación completa en el 95-99% de los pacientes. [17] Ciertos factores pueden presagiar un pronóstico peor, como las condiciones médicas comórbidas o los síntomas iniciales de presentación de ascitis, edema o encefalopatía. [17] En general, la tasa de mortalidad por hepatitis aguda es baja: ~0,1% en total para los casos de hepatitis A y B, pero las tasas pueden ser más altas en ciertas poblaciones (infección con super hepatitis B y D, mujeres embarazadas, etc.). [17]
A diferencia de la hepatitis A y B, la hepatitis C conlleva un riesgo mucho mayor de progresar a hepatitis crónica, que se acerca al 85-90%. [120] Se ha informado que la cirrosis se desarrolla en el 20-50% de los pacientes con hepatitis C crónica. [ cita requerida ]
Otras complicaciones raras de la hepatitis aguda incluyen pancreatitis , anemia aplásica , neuropatía periférica y miocarditis . [17]
A pesar de que la mayoría de los casos de hepatitis viral tienen un curso relativamente benigno, la hepatitis fulminante es una complicación poco frecuente pero temida. La hepatitis fulminante se presenta con mayor frecuencia en los casos de hepatitis B, D y E. Entre el 1 y el 2 % de los casos de hepatitis E pueden derivar en hepatitis fulminante, pero las mujeres embarazadas son especialmente susceptibles, ya que se presenta en hasta el 20 % de los casos. [121] Las tasas de mortalidad en los casos de hepatitis fulminante superan el 80 %, pero los pacientes que sobreviven suelen recuperarse por completo. El trasplante de hígado puede salvar la vida de los pacientes con insuficiencia hepática fulminante. [122]
Las infecciones por hepatitis D pueden transformar casos benignos de hepatitis B en hepatitis grave y progresiva, un fenómeno conocido como superinfección . [123]
Las infecciones agudas de hepatitis B tienen menos probabilidades de progresar a formas crónicas a medida que aumenta la edad del paciente, con tasas de progresión que se acercan al 90% en casos de transmisión vertical en bebés, en comparación con el 1% de riesgo en adultos jóvenes. [20] En general, la tasa de supervivencia a cinco años para la hepatitis B crónica varía del 97% en casos leves al 55% en casos graves con cirrosis. [20]
La mayoría de los pacientes que contraen hepatitis D al mismo tiempo que hepatitis B (coinfección) se recuperan sin desarrollar una infección crónica. En las personas con hepatitis B que luego contraen hepatitis D (sobreinfección), la infección crónica es mucho más frecuente (80-90 %) y la progresión de la enfermedad hepática se acelera. [113] [124]
La hepatitis C crónica progresa hacia la cirrosis, con estimaciones de prevalencia de cirrosis del 16% a los 20 años después de la infección. [125] Si bien la principal causa de mortalidad en la hepatitis C es la enfermedad hepática terminal, el carcinoma hepatocelular es una importante complicación adicional a largo plazo y causa de muerte en la hepatitis crónica.
Las tasas de mortalidad aumentan con la progresión de la enfermedad hepática subyacente. En series de pacientes con cirrosis compensada por VHC se han observado tasas de supervivencia a los 3, 5 y 10 años del 96, 91 y 79% respectivamente. [126] La tasa de supervivencia a los 5 años desciende al 50% si la cirrosis se descompensa.
La hepatitis A se encuentra en todo el mundo y se manifiesta como grandes brotes y epidemias asociadas con la contaminación fecal de fuentes de agua y alimentos. [105] La infección viral de la hepatitis A es predominante en niños de 5 a 14 años con una infección rara en lactantes. [105] Los niños infectados tienen poca o ninguna enfermedad clínica aparente, en contraste con los adultos en quienes más del 80% son sintomáticos si están infectados. [127] Las tasas de infección son más altas en países de bajos recursos con saneamiento público inadecuado y grandes poblaciones concentradas. [17] [128] En dichas regiones, hasta el 90% de los niños menores de 10 años han sido infectados y son inmunes, lo que corresponde tanto a tasas más bajas de enfermedad clínicamente sintomática como de brotes. [105] [128] [129] La disponibilidad de una vacuna infantil ha reducido significativamente las infecciones en los Estados Unidos, con una incidencia que disminuyó en más del 95% a partir de 2013. [130] Paradójicamente, las tasas más altas de nuevas infecciones ahora ocurren en adultos jóvenes y adultos que presentan una enfermedad clínica más grave. [17] Las poblaciones específicas con mayor riesgo incluyen: viajeros a regiones endémicas, hombres que tienen sexo con hombres, aquellos con exposición ocupacional a primates no humanos, personas con trastornos de coagulación que han recibido factores de coagulación , personas con antecedentes de enfermedad hepática crónica en quienes la coinfección con hepatitis A puede provocar hepatitis fulminante y usuarios de drogas intravenosas (poco frecuente). [105]
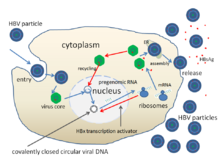
La hepatitis B es la causa más común de hepatitis viral en el mundo con más de 240 millones de portadores crónicos del virus, 1 millón de los cuales están en los Estados Unidos. [30] [105] En aproximadamente dos tercios de los pacientes que desarrollan una infección aguda por hepatitis B, no hay una exposición identificable evidente. [17] De los infectados de forma aguda, el 25% se convierten en portadores de por vida del virus. [105] El riesgo de infección es mayor entre los usuarios de drogas intravenosas, las personas con conductas sexuales de alto riesgo, los trabajadores de la salud, las personas que recibieron múltiples transfusiones, los pacientes de trasplante de órganos, los pacientes de diálisis y los recién nacidos infectados durante el proceso de parto. [105] Cerca de 780.000 muertes en el mundo se atribuyen a la hepatitis B. [30] Las regiones más endémicas se encuentran en África subsahariana y Asia oriental, donde hasta el 10% de los adultos son portadores crónicos. [30] Las tasas de portadores en las naciones desarrolladas son significativamente más bajas y abarcan menos del 1% de la población. [30] En las regiones endémicas, se cree que la transmisión está asociada con la exposición durante el nacimiento y el contacto cercano entre bebés pequeños. [17] [30]

La hepatitis C crónica es una causa importante de cirrosis hepática y carcinoma hepatocelular. [131] Es una razón médica común para el trasplante de hígado debido a sus complicaciones graves. [131] Se estima que 130 a 180 millones de personas en el mundo están afectadas por esta enfermedad, lo que representa un poco más del 3% de la población mundial. [90] [105] [131] En las regiones en desarrollo de África, Asia y Sudamérica, la prevalencia puede ser tan alta como el 10% de la población. [105] En Egipto, se han documentado tasas de infección por hepatitis C de hasta el 20% y están asociadas con la contaminación iatrogénica relacionada con el tratamiento de la esquistosomiasis en los años 1950-1980. [17] [105] Actualmente en los Estados Unidos, se estima que aproximadamente 3,5 millones de adultos están infectados. [132] La hepatitis C es particularmente prevalente entre las personas nacidas entre 1945 y 1965, un grupo de aproximadamente 800.000 personas, con una prevalencia tan alta como 3,2% frente al 1,6% en la población general de los EE. UU. [17] La mayoría de los portadores crónicos de hepatitis C desconocen su estado de infección. [17] El modo más común de transmisión del virus de la hepatitis C es la exposición a productos sanguíneos a través de transfusiones de sangre (antes de 1992) e inyección intravenosa de drogas. [17] [105] Un historial de inyección intravenosa de drogas es el factor de riesgo más importante para la hepatitis C crónica. [131] Otras poblaciones susceptibles incluyen a quienes tienen conductas sexuales de alto riesgo, los bebés de madres infectadas y los trabajadores de la salud. [105]
El virus de la hepatitis D causa hepatitis crónica y fulminante en el contexto de coinfección con el virus de la hepatitis B. [105] Se transmite principalmente por contacto no sexual y a través de agujas. [17] [105] La susceptibilidad a la hepatitis D difiere según la región geográfica. [17] [105] En los Estados Unidos y el norte de Europa, las poblaciones en riesgo son los usuarios de drogas intravenosas y las personas que reciben múltiples transfusiones. [17] [105] En el Mediterráneo, la hepatitis D es predominante entre las personas coinfectadas con el virus de la hepatitis B. [17] [105]
Similar a la hepatitis A, la hepatitis E se manifiesta como grandes brotes y epidemias asociadas con la contaminación fecal de fuentes de agua. [17] Representa más de 55.000 muertes al año y se cree que aproximadamente 20 millones de personas en todo el mundo están infectadas con el virus. [95] Afecta predominantemente a adultos jóvenes y causa hepatitis aguda. [17] [133] En mujeres embarazadas infectadas, la infección por hepatitis E puede provocar hepatitis fulminante con tasas de mortalidad en el tercer trimestre de hasta el 30%. [105] [133] Las personas con sistemas inmunológicos debilitados, como los receptores de trasplantes de órganos, también son susceptibles. [133] La infección es rara en los Estados Unidos, pero las tasas son altas en el mundo en desarrollo (África, Asia, América Central, Oriente Medio). [17] [133] Existen muchos genotipos y se distribuyen de forma diferencial en todo el mundo. [95] Existe cierta evidencia de infección por hepatitis E en animales, que sirve como reservorio para la infección humana. [105]
La hepatitis alcohólica (HA) en su forma grave tiene una mortalidad de un mes tan alta como el 50%. [66] [67] [134] La mayoría de las personas que desarrollan HA son hombres, pero las mujeres tienen un mayor riesgo de desarrollar HA y sus complicaciones, probablemente secundarias a un alto nivel de grasa corporal y diferencias en el metabolismo del alcohol. [67] Otros factores contribuyentes incluyen una edad más joven (<60 años), un patrón de consumo excesivo de alcohol, un estado nutricional deficiente, obesidad y coinfección con hepatitis C. [67] Se estima que hasta el 20% de las personas con HA también están infectadas con hepatitis C. [135] En esta población, la presencia del virus de la hepatitis C conduce a una enfermedad más grave con una progresión más rápida a cirrosis, carcinoma hepatocelular y mayor mortalidad. [67] [135] [136] La obesidad aumenta la probabilidad de progresión a cirrosis en casos de hepatitis alcohólica. [67] Se estima que el 70% de las personas que tienen HA progresarán a cirrosis. [67]
Se proyecta que la esteatohepatitis no alcohólica (NASH) se convertirá en la principal razón para el trasplante de hígado en los Estados Unidos para el año 2020, reemplazando la enfermedad hepática crónica debido a la hepatitis C. [137] Alrededor del 20-45% de la población de los EE. UU. tiene NAFLD y el 6% tiene NASH. [32] [43] La prevalencia estimada de NASH en el mundo es del 3-5%. [138] De los pacientes con NASH que desarrollan cirrosis , aproximadamente el 2% por año probablemente progresará a carcinoma hepatocelular . [138] A nivel mundial, la prevalencia estimada de carcinoma hepatocelular relacionado con NAFLD es del 15-30%. [139] Se cree que NASH es la causa principal de cirrosis en aproximadamente el 25% de los pacientes en los Estados Unidos, lo que representa el 1-2% de la población general. [139]
Los primeros relatos de un síndrome que ahora creemos que es probable que sea hepatitis comienzan a aparecer alrededor del año 3000 a. C. Las tablillas de arcilla que sirvieron como manuales médicos para los antiguos sumerios describieron las primeras observaciones de ictericia. Los sumerios creían que el hígado era el hogar del alma y atribuían los hallazgos de ictericia al ataque del hígado por parte de un demonio llamado Ahhazu . [140]
Alrededor del año 400 a. C., Hipócrates registró la primera documentación de una ictericia epidémica, en particular, destacando el curso excepcionalmente fulminante de una cohorte de pacientes que murieron todos en dos semanas. Escribió: "La bilis contenida en el hígado está llena de flema y sangre, y estalla... Después de una erupción de este tipo, el paciente pronto delira, se enoja, dice tonterías y ladra como un perro". [141]
Dadas las malas condiciones sanitarias de la guerra, la ictericia infecciosa jugó un papel importante como causa principal de mortalidad entre las tropas en las Guerras Napoleónicas, la Guerra de la Independencia de los Estados Unidos y ambas Guerras Mundiales. [142] Durante la Segunda Guerra Mundial, las estimaciones de soldados afectados por hepatitis fueron de más de 10 millones.
Durante la Segunda Guerra Mundial, los soldados recibieron vacunas contra enfermedades como la fiebre amarilla , pero estas vacunas estaban estabilizadas con suero humano, presumiblemente contaminado con virus de la hepatitis, que a menudo creaban epidemias de hepatitis. [143] Se sospechó que estas epidemias se debían a un agente infeccioso separado, y no al virus de la fiebre amarilla en sí, después de notar 89 casos de ictericia en los meses posteriores a la vacunación de un total de 3100 pacientes que fueron vacunados. Después de cambiar la cepa del virus semilla, no se observaron casos de ictericia en las 8000 vacunaciones posteriores. [144]
Un investigador de la Universidad de Nueva York llamado Saul Krugman continuó esta investigación en los años 1950 y 1960, más infamemente con sus experimentos con niños con discapacidad mental en la Escuela Estatal Willowbrook en Nueva York, una instalación urbana abarrotada donde las infecciones de hepatitis eran altamente endémicas entre el cuerpo estudiantil. Krugman inyectó a los estudiantes gammaglobulina, un tipo de anticuerpo. Después de observar la protección temporal contra la infección que proporcionaba este anticuerpo, intentó inyectar el virus de la hepatitis vivo en los estudiantes. Krugman también tomó heces de estudiantes infectados, las mezcló en batidos y se las dio a los niños recién ingresados. [145]
Su investigación fue recibida con mucha controversia, ya que la gente protestó por la ética cuestionable que rodeaba a la población objetivo elegida. Henry Beecher fue uno de los principales críticos en un artículo en el New England Journal of Medicine en 1966, argumentando que los padres desconocían los riesgos del consentimiento y que la investigación se realizó para beneficiar a otros a expensas de los niños. [146] Además, argumentó que las familias pobres con niños con discapacidad mental a menudo se sentían presionadas a unirse al proyecto de investigación para obtener la admisión a la escuela, con todos los recursos educativos y de apoyo que vendrían junto con ella. [147] Otros en la comunidad médica se manifestaron a favor de la investigación de Krugman en términos de sus amplios beneficios y la comprensión del virus de la hepatitis, y Willowbrook sigue siendo un ejemplo citado comúnmente en los debates sobre la ética médica. [148]
El siguiente descubrimiento sobre la hepatitis B fue una casualidad del Dr. Baruch Blumberg , un investigador del NIH que no se propuso investigar la hepatitis, sino estudiar la genética de las lipoproteínas. Viajó por todo el mundo recolectando muestras de sangre, investigando la interacción entre la enfermedad, el medio ambiente y la genética con el objetivo de diseñar intervenciones dirigidas a las personas en riesgo que pudieran evitar que enfermaran. [149] Notó una interacción inesperada entre la sangre de un paciente con hemofilia que había recibido múltiples transfusiones y una proteína encontrada en la sangre de una persona indígena australiana. [150] Llamó a la proteína "antígeno de Australia" y la convirtió en el foco de su investigación. Encontró una mayor prevalencia de la proteína en la sangre de pacientes de países en desarrollo, en comparación con los de los desarrollados, y notó asociaciones del antígeno con otras enfermedades como la leucemia y el síndrome de Down. [151] Finalmente, llegó a la conclusión unificadora de que el antígeno de Australia estaba asociado con la hepatitis viral.
En 1970, David Dane aisló por primera vez el virión de la hepatitis B en el Hospital Middlesex de Londres y lo denominó "partícula Dane" de 42 nm. [147] Basándose en su asociación con la superficie del virus de la hepatitis B, el antígeno de Australia pasó a denominarse "antígeno de superficie de la hepatitis B" o HBsAg .
Blumberg continuó estudiando el antígeno y finalmente desarrolló la primera vacuna contra la hepatitis B utilizando plasma rico en HBsAg, por la que recibió el Premio Nobel de Medicina en 1976. [152]
En general, la hepatitis representa una parte importante de los gastos de atención médica tanto en los países en desarrollo como en los desarrollados, y se espera que aumente en varios países en desarrollo. [153] [154] Si bien las infecciones por hepatitis A son eventos autolimitados, están asociadas con costos significativos en los Estados Unidos. [155] Se ha estimado que los costos directos e indirectos son aproximadamente $1817 y $2459 respectivamente por caso, y que se pierde un promedio de 27 días laborales por adulto infectado. [155] Un informe de 1997 demostró que una sola hospitalización relacionada con la hepatitis A cuesta un promedio de $6,900 y resultó en alrededor de $500 millones en costos anuales totales de atención médica. [156] Los estudios de costo-efectividad han encontrado que la vacunación generalizada de adultos no es factible, pero han declarado que una vacunación combinada contra la hepatitis A y B de los niños y los grupos en riesgo (personas de áreas endémicas, trabajadores de la salud) puede serlo. [157]
La hepatitis B representa un porcentaje mucho mayor del gasto en atención sanitaria en regiones endémicas como Asia. [158] [159] En 1997 representó el 3,2% de los gastos totales de atención sanitaria de Corea del Sur y dio lugar a 696 millones de dólares en costes directos. [159] Una gran mayoría de esa suma se gastó en el tratamiento de los síntomas y complicaciones de la enfermedad. [160] Las infecciones crónicas de hepatitis B no son tan endémicas en los Estados Unidos, pero representaron 357 millones de dólares en costes de hospitalización en el año 1990. [153] Esa cifra aumentó a 1.500 millones de dólares en 2003, pero se mantuvo estable a partir de 2006, lo que puede atribuirse a la introducción de terapias farmacológicas eficaces y campañas de vacunación. [153] [154]
Las personas infectadas con hepatitis C crónica tienden a ser usuarios frecuentes del sistema de atención de salud a nivel mundial. [161] Se ha estimado que una persona infectada con hepatitis C en los Estados Unidos resultará en un costo mensual de $691. [161] Esa cifra casi se duplica a $1,227 para las personas con cirrosis compensada (estable), mientras que el costo mensual de las personas con cirrosis descompensada (que empeora) es casi cinco veces mayor, a $3,682. [161] Los efectos de amplio alcance de la hepatitis hacen que sea difícil estimar los costos indirectos, pero los estudios han especulado que el costo total es de $6,5 mil millones anuales en los Estados Unidos. [153] En Canadá, el 56% de los costos relacionados con el VHC son atribuibles a la cirrosis y se espera que los gastos totales relacionados con el virus alcancen un máximo de CAD$396 millones en el año 2032. [162]
El mayor brote del virus de la hepatitis A en la historia de los Estados Unidos ocurrió entre personas que comieron en un restaurante de comida mexicana ahora desaparecido ubicado en Monaca, Pensilvania, a fines de 2003. [163] Más de 550 personas que visitaron el restaurante entre septiembre y octubre de 2003 se infectaron con el virus, tres de las cuales murieron como resultado directo. [163] El brote llamó la atención de los funcionarios de salud cuando los médicos de medicina de emergencia locales notaron un aumento significativo en los casos de hepatitis A en el condado. [164] Después de realizar su investigación, el CDC atribuyó la fuente del brote al uso de cebolla verde cruda contaminada . El restaurante estaba comprando su stock de cebolla verde de granjas en México en ese momento. [163] Se cree que las cebollas verdes pueden haberse contaminado a través del uso de agua contaminada para el riego de cultivos, enjuague o glaseado o por la manipulación de las verduras por personas infectadas. [163] La cebolla verde había causado brotes similares de hepatitis A en el sur de los Estados Unidos antes de esto, pero no en la misma magnitud. [163] El CDC cree que el uso de un gran balde comunitario para cebollas verdes crudas picadas por parte del restaurante permitió que plantas no contaminadas se mezclaran con las contaminadas, lo que aumentó el número de vectores de infección y amplificó el brote. [163] El restaurante fue cerrado una vez que se descubrió que era la fuente, y más de 9000 personas recibieron inmunoglobulina contra la hepatitis A porque habían comido en el restaurante o habían estado en contacto cercano con alguien que lo había hecho. [163]
Las personas infectadas por el VIH tienen una carga particularmente alta de coinfección VIH-VHC . [165] [166] En un estudio reciente de la OMS , la probabilidad de estar infectado con el virus de la hepatitis C fue seis veces mayor en aquellos que también tenían VIH. [166] La prevalencia de coinfección VIH-VHC en todo el mundo se estimó en 6,2%, lo que representa más de 2,2 millones de personas. [166] El uso de drogas intravenosas fue un factor de riesgo independiente para la infección por VHC. [131] En el estudio de la OMS, la prevalencia de coinfección VIH-VHC fue notablemente mayor en 82,4% en aquellos que se inyectaban drogas en comparación con la población general (2,4%). [166] En un estudio de coinfección VIH-VHC entre hombres VIH positivos que tienen sexo con hombres (HSH), la prevalencia general de anticuerpos anti-hepatitis C se estimó en 8,1% y aumentó a 40% entre HSH VIH positivos que también se inyectaban drogas. [165]
La transmisión vertical es una causa importante de nuevos casos de VHB cada año, con un 35-50% de transmisión de madre a neonato en países endémicos. [87] [167] La transmisión vertical ocurre en gran medida a través de la exposición de un neonato a la sangre materna y secreciones vaginales durante el parto. [167] Si bien el riesgo de progresión a infección crónica es de aproximadamente el 5% entre los adultos que contraen el virus, es tan alto como el 95% entre los neonatos sujetos a transmisión vertical. [87] [168] El riesgo de transmisión viral es de aproximadamente el 10-20% cuando la sangre materna es positiva para HBsAg, y hasta el 90% cuando también es positiva para HBeAg . [87]
Dado el alto riesgo de transmisión perinatal, los CDC recomiendan realizar pruebas de detección del VHB a todas las mujeres embarazadas en su primera visita prenatal. [87] [169] Es seguro que las mujeres embarazadas no inmunes reciban la vacuna contra el VHB. [87] [167] Con base en la evidencia disponible limitada, la Asociación Estadounidense para el Estudio de Enfermedades Hepáticas (AASLD) recomienda terapia antiviral en mujeres embarazadas cuya carga viral exceda las 200 000 UI/ml. [170] Un creciente cuerpo de evidencia muestra que la terapia antiviral iniciada en el tercer trimestre reduce significativamente la transmisión al neonato. [167] [170] Una revisión sistemática de la base de datos del Registro de Embarazos con Antirretrovirales encontró que no hubo un mayor riesgo de anomalías congénitas con Tenofovir ; por esta razón, junto con su potencia y bajo riesgo de resistencia, la AASLD recomienda este medicamento. [170] [171] Una revisión sistemática y un metanálisis de 2010 determinaron que la administración de lamivudina iniciada a principios del tercer trimestre también redujo significativamente la transmisión del VHB de madre a hijo, sin ningún efecto adverso conocido. [172]
La ACOG afirma que la evidencia disponible no sugiere que ningún modo particular de parto (es decir, vaginal versus cesárea ) sea mejor para reducir la transmisión vertical en madres con VHB. [87]
La OMS y los CDC recomiendan que los neonatos nacidos de madres con VHB reciban inmunoglobulina contra la hepatitis B ( HBIG ) así como la vacuna contra el VHB dentro de las 12 horas posteriores al nacimiento. [84] [86] Para los bebés que han recibido HBIG y la vacuna contra el VHB, la lactancia materna es segura. [87] [167]
Las estimaciones de la tasa de transmisión vertical del VHC varían entre el 2 y el 8 %; una revisión sistemática y un metanálisis de 2014 determinaron que el riesgo era del 5,8 % en mujeres VHC-positivas y VIH-negativas. [87] [173] El mismo estudio determinó que el riesgo de transmisión vertical era del 10,8 % en mujeres VHC-positivas y VIH-positivas. [173] Otros estudios han determinado que el riesgo de transmisión vertical es tan alto como el 44 % entre las mujeres VIH-positivas. [87] El riesgo de transmisión vertical es mayor cuando el virus es detectable en la sangre de la madre. [173]
La evidencia no indica que el modo de parto (es decir, vaginal versus cesárea) tenga un efecto sobre la transmisión vertical. [87]
Para las mujeres que son positivas al VHC y negativas al VIH, la lactancia materna es segura. Las pautas de los CDC sugieren evitarla si los pezones de una mujer están agrietados o sangran para reducir el riesgo de transmisión. [87] [89]
Las mujeres embarazadas que contraen HEV tienen un riesgo significativo de desarrollar hepatitis fulminante con tasas de mortalidad materna de hasta 20-30%, más comúnmente en el tercer trimestre. [17] [87] [167] Una revisión sistemática y metanálisis de 2016 de 47 estudios que incluyeron 3968 personas encontró tasas de letalidad materna (CFR) de 20,8% y CFR fetal de 34,2%; entre las mujeres que desarrollaron insuficiencia hepática fulminante, la CFR fue de 61,2%. [174]
Una defensa esencial contra las infecciones de hepatitis, especialmente las causadas por las hepatitis A y B, es la vacunación contra la hepatitis. La vacuna contra la hepatitis B es bastante eficaz y se utiliza con frecuencia. La frecuencia de enfermedades hepáticas y muertes relacionadas con la hepatitis se ha reducido considerablemente gracias a las campañas de inmunización. [175]
El hígado es el órgano más grande del cuerpo. Ayuda al cuerpo a digerir los alimentos, almacenar energía y eliminar toxinas. La hepatitis es una inflamación del hígado.
La principal causa de mortalidad después de una biopsia hepática percutánea es la hemorragia intraperitoneal, como se muestra en un estudio retrospectivo italiano de 68 000 biopsias hepáticas percutáneas en el que los seis pacientes que murieron lo hicieron por hemorragia intraperitoneal. Tres de estos pacientes se habían sometido a una laparotomía y todos tenían cirrosis o enfermedad maligna, ambos factores de riesgo de sangrado.