Síndrome de Stevens-Johnson
El síndrome recibe su nombre por Albert Mason Stevens y Frank Chambliss Johnson, pediatras estadounidenses que en 1922 publicaron conjuntamente una descripción del desorden en el American Journal of Diseases.
[2][3][4] Algunas poblaciones estudiadas del oriente asiático (los Han y los tailandeses), el SJS inducido por carbamazepina y fenitoína está muy relacionado con HLA-B*1502 (HLA-B75), un serotipo HLA-B del serotipo más amplio HLA-B15.
El SJS puede ser causado por la reacción adversa a medicamentos como alopurinol, fenitoína, ácido valproico, levofloxacino, diclofenaco, etravirina, isotretinoína, fluconazol,[13] valdecoxib, sitagliptina, oseltamivir, penicilinas, barbitúricos, sulfamida, azitromicina, oxcarbazepina, zonisamida, modafinilo,[14] lamotrigina, nevirapina, pirimetamina, ibuprofeno,[15] etosuximida, carbamazepina, nistatina y medicamentos contra la gota.
[16][17] Entre los medicamentos que tradicionalmente se conocía que inducían al síndrome de Stevens-Johnson, eritema multiforme y la necrólisis epidérmica tóxica, se incluyen los sulfamidas, penicilinas, barbitúricos, lamotriginas y fenitoína.
Los antiinflamatorios no esteroideos son una causa rara del SJS en adultos; el riesgo es más alto para pacientes de mayor edad, mujeres y aquellos que están iniciando el tratamiento.
Las personas con lupus o con infecciones de VIH son más susceptibles al SJS inducido por drogas.
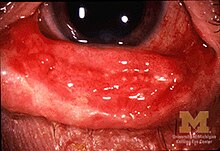
Las que aparecen en la boca son por lo general sumamente dolorosas y reducen la capacidad del paciente de comer o beber.
[11] En los casos más graves, pueden aparecer alteraciones del balance electrolítico, taquipnea y disnea, hematuria, albuminuria, arritmias cardíacas, pericarditis, fallo cardíaco congestivo, estupor y coma.
Aunque tanto SJS como NET también pueden ser causados por infecciones, son más a menudo los efectos adversos de medicaciones.
Sus consecuencias son potencialmente más peligrosas que las de eritema multiforme.
Debe ser hospitalizado para su vigilancia continua y manejo de las complicaciones que van surgiendo.
Recientes estudios retrospectivos sugirieron que los corticosteroides aumentan las permanencias en el hospital y los niveles de complicaciones.
No hay ninguna prueba de corticosteroides para el SJS y puede ser manejado satisfactoriamente sin ellos.
[11] Se han utilizado otros agentes, incluyendo la ciclofosfamida y la ciclosporina, pero ninguno ha demostrado demasiado éxito terapéutico.