El Ébola , también conocido como enfermedad por el virus del Ébola ( EVE ) y fiebre hemorrágica del Ébola ( EHF ), es una fiebre hemorrágica viral en humanos y otros primates , causada por los virus del Ébola . [1] Los síntomas generalmente comienzan entre dos días y tres semanas después de la infección. [3] Los primeros síntomas suelen ser fiebre , dolor de garganta , dolores musculares y dolores de cabeza . [1] Estos generalmente van seguidos de vómitos , diarrea , sarpullido y disminución de la función hepática y renal , [1] momento en el que algunas personas comienzan a sangrar tanto interna como externamente. [1] Mata entre el 25% y el 90% de los infectados, alrededor del 50% en promedio. [1] La muerte a menudo se debe al shock por la pérdida de líquidos y generalmente ocurre entre seis y 16 días después de que aparecen los primeros síntomas. [2] El tratamiento temprano de los síntomas aumenta considerablemente la tasa de supervivencia en comparación con el inicio tardío. [4] La FDA de EE. UU. aprobó una vacuna contra el ébola en diciembre de 2019.
El virus se propaga a través del contacto directo con fluidos corporales , como sangre de humanos u otros animales infectados, [1] o por contacto con artículos que han sido contaminados recientemente con fluidos corporales infectados. [1] No se han documentado casos, ni en la naturaleza ni en condiciones de laboratorio, de propagación a través del aire entre humanos u otros primates . [5] Después de recuperarse del Ébola, el semen o la leche materna pueden continuar transportando el virus durante varias semanas a varios meses. [1] [6] [7] Se cree que los murciélagos frugívoros son el portador normal en la naturaleza ; son capaces de propagar el virus sin verse afectados por él. [1] Los síntomas del Ébola pueden parecerse a los de varias otras enfermedades, como la malaria , el cólera , la fiebre tifoidea , la meningitis y otras fiebres hemorrágicas virales. [1] El diagnóstico se confirma analizando muestras de sangre para detectar la presencia de ARN viral , anticuerpos virales o el virus mismo. [1] [8]
El control de los brotes requiere servicios médicos coordinados y participación de la comunidad, [1] incluida la detección rápida, el rastreo de contactos de las personas expuestas, el acceso rápido a los servicios de laboratorio, la atención de las personas infectadas y la eliminación adecuada de los muertos mediante cremación o entierro. [1] [9] Las medidas de prevención implican usar ropa protectora adecuada y lavarse las manos cuando se esté cerca de los pacientes y al manipular carne de caza potencialmente infectada , así como cocinar bien la carne de caza. [1] La FDA de EE. UU. aprobó una vacuna contra el ébola en diciembre de 2019. [10] Si bien no existe ningún tratamiento aprobado para el ébola en 2019 [actualizar], [11] dos tratamientos ( atoltivimab/maftivimab/odesivimab y ansuvimab ) se asocian con mejores resultados. . [12] Los esfuerzos de apoyo también mejoran los resultados. [1] Estos incluyen la terapia de rehidratación oral (beber agua ligeramente endulzada y salada) o la administración de líquidos por vía intravenosa y el tratamiento de los síntomas. [1] En octubre de 2020, atoltivimab/maftivimab/odesivimab (Inmazeb) fue aprobado para uso médico en los Estados Unidos para tratar la enfermedad causada por el ébolavirus de Zaire . [13]
El ébola se identificó por primera vez en 1976, en dos brotes simultáneos, uno en Nzara (una ciudad de Sudán del Sur ) y el otro en Yambuku ( República Democrática del Congo ), un pueblo cerca del río Ébola , que dio nombre a la enfermedad. [1] Los brotes de Ébola se producen de forma intermitente en las regiones tropicales del África subsahariana . [1] Entre 1976 y 2012, según la Organización Mundial de la Salud , hubo 24 brotes de Ébola que resultaron en un total de 2.387 casos y 1.590 muertes . [1] [14] El mayor brote de ébola hasta la fecha fue una epidemia en África occidental entre diciembre de 2013 y enero de 2016, con 28.646 casos y 11.323 muertes. [15] [16] [17] El 29 de marzo de 2016, se declaró que ya no era una emergencia. [18] Otros brotes en África comenzaron en la República Democrática del Congo en mayo de 2017, [19] [20] y 2018. [21] [22] En julio de 2019, la Organización Mundial de la Salud declaró el brote de ébola en el Congo un problema sanitario mundial. emergencia . [23]
El período de tiempo entre la exposición al virus y el desarrollo de los síntomas ( período de incubación ) es de entre 2 y 21 días, [1] [24] y generalmente entre 4 y 10 días. [25] Sin embargo, estimaciones recientes basadas en modelos matemáticos predicen que alrededor del 5% de los casos pueden tardar más de 21 días en desarrollarse. [26]
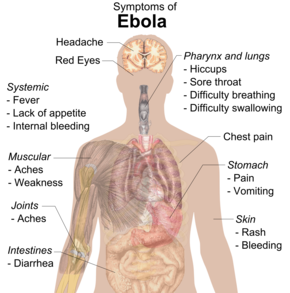
Los síntomas generalmente comienzan con una etapa repentina similar a la de la influenza caracterizada por fatiga , fiebre , debilidad , disminución del apetito , dolor muscular , dolor en las articulaciones , dolor de cabeza y dolor de garganta. [1] [25] [27] [28] La fiebre suele ser superior a 38,3 °C (101 °F). [29] Esto suele ir seguido de náuseas, vómitos, diarrea , dolor abdominal y, a veces, hipo . [28] [30] La combinación de vómitos intensos y diarrea a menudo conduce a una deshidratación grave . [31] A continuación, puede producirse dificultad para respirar y dolor en el pecho , junto con hinchazón , dolores de cabeza y confusión . [28] En aproximadamente la mitad de los casos, la piel puede desarrollar una erupción maculopapular , un área plana y roja cubierta con pequeñas protuberancias, de cinco a siete días después de que comienzan los síntomas. [25] [29]
En algunos casos, puede producirse hemorragia interna y externa. [1] Esto generalmente comienza de cinco a siete días después de los primeros síntomas. [32] Todas las personas infectadas muestran cierta disminución de la coagulación sanguínea . [29] Se ha informado sangrado de las membranas mucosas o de los sitios de punción con agujas en 40 a 50% de los casos. [33] Esto puede provocar vómitos con sangre , tos con sangre o sangre en las heces . [34] El sangrado en la piel puede crear petequias , púrpura , equimosis o hematomas (especialmente alrededor de los lugares de inyección de las agujas). [35] También puede producirse sangrado en la parte blanca de los ojos . [36] El sangrado abundante es poco común; si se presenta, suele ser en el tracto gastrointestinal . [37] Se informó que la incidencia de hemorragia en el tracto gastrointestinal fue de ~58 % en el brote de 2001 en Gabón, [38] pero en el brote de 2014-15 en los EE. UU. fue de ~18 %, [39] posiblemente debido a Mejora de la prevención de la coagulación intravascular diseminada . [31]
La recuperación puede comenzar entre siete y 14 días después de los primeros síntomas. [28] La muerte, si ocurre, generalmente ocurre entre seis y dieciséis días después de los primeros síntomas y a menudo se debe al shock por la pérdida de líquidos . [2] En general, el sangrado a menudo indica un peor resultado y la pérdida de sangre puede provocar la muerte. [27] Las personas suelen estar en coma cerca del final de la vida. [28]
Aquellos que sobreviven a menudo tienen dolor muscular y articular continuo, inflamación del hígado y disminución de la audición, y pueden tener cansancio continuo, debilidad continua, disminución del apetito y dificultad para volver al peso anterior a la enfermedad. [28] [40] Pueden desarrollarse problemas con la visión. [41] Se recomienda que los sobrevivientes de EVE usen condones durante al menos doce meses después de la infección inicial o hasta que el semen de un sobreviviente masculino resulte negativo para el virus del Ébola en dos ocasiones distintas. [42]
Los supervivientes desarrollan anticuerpos contra el Ébola que duran al menos 10 años, pero no está claro si son inmunes a infecciones adicionales. [43]
La EVE en humanos es causada por cuatro de seis virus del género Ebolavirus . Los cuatro son el virus Bundibugyo (BDBV), el virus de Sudán (SUDV), el virus del bosque de Tai (TAFV) y uno llamado simplemente virus del Ébola (EBOV, anteriormente virus del Ébola de Zaire). [44] EBOV, especie Zaire ebolavirus , es el más peligroso de los virus conocidos que causan EVE y es responsable del mayor número de brotes. [45] No se cree que los virus quinto y sexto, el virus Reston (RESTV) y el virus Bombali (BOMV), [46] causen enfermedades en humanos, pero han causado enfermedades en otros primates. [47] [48] Los cinco virus están estrechamente relacionados con los virus de Marburg . [44]

Los ébolavirus contienen genomas de ARN monocatenarios no infecciosos . [49] Los genomas del virus del Ébola contienen siete genes , incluidos 3'-UTR - NP - VP35 - VP40 - GP - VP30 - VP24 - L - 5'-UTR . [35] [50] Los genomas de los cinco ébolavirus diferentes (BDBV, EBOV, RESTV, SUDV y TAFV) difieren en la secuencia y en el número y ubicación de las superposiciones de genes. Como ocurre con todos los filovirus , los viriones del ebolavirus son partículas filamentosas que pueden tener forma de cayado de pastor, de "U" o de "6", y pueden estar enrolladas, toroidales o ramificadas. [50] [51] En general, los ebolaviriones tienen 80 nanómetros (nm) de ancho y pueden tener hasta 14.000 nm de largo. [52]
Se cree que su ciclo de vida comienza con un virión que se adhiere a receptores específicos de la superficie celular , como las lectinas de tipo C , DC-SIGN o integrinas , seguido de la fusión de la envoltura viral con las membranas celulares . [53] Los viriones absorbidos por la célula luego viajan a endosomas y lisosomas ácidos donde se escinde la glicoproteína GP de la envoltura viral. [53] Este procesamiento parece permitir que el virus se una a las proteínas celulares, lo que le permite fusionarse con las membranas celulares internas y liberar la nucleocápside viral . [53] La glicoproteína estructural del virus del Ébola (conocida como GP1,2) es responsable de la capacidad del virus para unirse e infectar células específicas. [54] La ARN polimerasa viral , codificada por el gen L , descubre parcialmente la nucleocápside y transcribe los genes en ARNm de cadena positiva , que luego se traducen en proteínas estructurales y no estructurales. La proteína más abundante producida es la nucleoproteína, cuya concentración en la célula huésped determina cuándo L cambia de la transcripción genética a la replicación del genoma. La replicación del genoma viral da como resultado antigenomas de cadena positiva de longitud completa que, a su vez, se transcriben en copias del genoma de la progenie del virus de cadena negativa. [55] Las proteínas estructurales y los genomas recién sintetizados se autoensamblan y acumulan cerca del interior de la membrana celular . Los viriones brotan de la célula y obtienen sus envolturas de la membrana celular de la que brotan. Las partículas maduras de la progenie luego infectan otras células para repetir el ciclo. La genética del virus del Ébola es difícil de estudiar debido a las características virulentas del EBOV. [56]
.jpg/440px-Ebola_illustration-_safe_burial_(15573264517).jpg)
Se cree que entre personas, la enfermedad del Ébola se transmite únicamente por contacto directo con la sangre u otros fluidos corporales de una persona que ha desarrollado síntomas de la enfermedad. [57] [58] [59] Los fluidos corporales que pueden contener virus del Ébola incluyen saliva, moco, vómito, heces, sudor, lágrimas, leche materna, orina y semen . [6] [43] La OMS afirma que sólo las personas que están muy enfermas pueden transmitir la enfermedad del Ébola a través de la saliva , y no se ha informado que el virus se transmita a través del sudor. La mayoría de las personas transmiten el virus a través de la sangre, las heces y el vómito. [60] Los puntos de entrada del virus incluyen la nariz, la boca, los ojos, las heridas abiertas, los cortes y las abrasiones. [43] El Ébola puede transmitirse a través de gotas grandes ; sin embargo, se cree que esto ocurre sólo cuando una persona está muy enferma. [61] Esta contaminación puede ocurrir si una persona es salpicada con gotitas. [61] El contacto con superficies u objetos contaminados por el virus, particularmente agujas y jeringas, también puede transmitir la infección. [62] [63] El virus puede sobrevivir en objetos durante unas horas en estado seco y puede sobrevivir durante unos días dentro de los fluidos corporales fuera de una persona. [43] [64]
El virus del Ébola puede persistir durante más de tres meses en el semen después de la recuperación, lo que podría provocar infecciones a través de las relaciones sexuales . [6] [65] [66] La persistencia del virus en el semen durante más de un año se ha registrado en un programa de detección nacional. [67] El Ébola también puede aparecer en la leche materna de las mujeres después de la recuperación, y no se sabe cuándo es seguro volver a amamantar. [7] El virus también se encontró en el ojo de un paciente en 2014, dos meses después de haber sido eliminado de su sangre. [68] De lo contrario, las personas que se han recuperado no son contagiosas. [62]
El potencial de infecciones generalizadas en países con sistemas médicos capaces de observar procedimientos correctos de aislamiento médico se considera bajo. [69] Por lo general, cuando alguien tiene síntomas de la enfermedad, no puede viajar sin ayuda. [70]
Los cadáveres siguen siendo infecciosos; por lo tanto, las personas que manipulan restos humanos en prácticas como los rituales funerarios tradicionales o procesos más modernos como el embalsamamiento están en riesgo. [69] De los casos de infecciones por Ébola en Guinea durante el brote de 2014, se cree que el 69% se contrajo a través del contacto sin protección (o con protección inadecuada) con cadáveres infectados durante ciertos rituales funerarios guineanos. [71] [72]
Los trabajadores de la salud que tratan a personas con Ébola corren mayor riesgo de infección. [62] El riesgo aumenta cuando no cuentan con ropa protectora adecuada, como máscaras, batas, guantes y protección para los ojos; no lo use correctamente; o manipular incorrectamente la ropa contaminada. [62] Este riesgo es particularmente común en partes de África donde la enfermedad ocurre principalmente y los sistemas de salud funcionan mal. [73] Ha habido transmisión en hospitales de algunos países africanos que reutilizan agujas hipodérmicas. [74] [75] Algunos centros de salud que atienden a personas con la enfermedad no tienen agua corriente. [76] En los Estados Unidos, la propagación a dos trabajadores médicos que trataban a pacientes infectados provocó críticas por la capacitación y los procedimientos inadecuados. [77]
No se ha informado que haya transmisión de persona a persona del VEB a través del aire durante los brotes de EVE, [5] y la transmisión aérea solo se ha demostrado en condiciones de laboratorio muy estrictas, y solo de cerdos a primates , pero no de primates a primates. [57] [63] No se ha observado la propagación del VEB a través del agua o de alimentos distintos de la carne de animales silvestres. [62] [63] No se ha informado de propagación por mosquitos u otros insectos. [62] Se están estudiando otros posibles métodos de transmisión. [64]
La transmisión aérea entre humanos es teóricamente posible debido a la presencia de partículas del virus del Ébola en la saliva, que pueden ser liberadas al aire al toser o estornudar, pero datos de observación de epidemias anteriores sugieren que el riesgo real de transmisión aérea es bajo. [78] Varios estudios que examinaron la transmisión aérea concluyeron ampliamente que la transmisión de cerdos a primates podría ocurrir sin contacto directo porque, a diferencia de los humanos y los primates, los cerdos con EVE obtienen concentraciones muy altas de ebolavirus en sus pulmones y no en su torrente sanguíneo. [79] Por lo tanto, los cerdos con EVE pueden transmitir la enfermedad a través de gotitas en el aire o en el suelo cuando estornudan o tosen. [80] Por el contrario, los humanos y otros primates acumulan el virus en todo el cuerpo y específicamente en la sangre, pero no mucho en los pulmones. [80] Se cree que esta es la razón por la que los investigadores han observado la transmisión de cerdos a primates sin contacto físico, pero no se ha encontrado evidencia de que los primates hayan sido infectados sin contacto real, incluso en experimentos en los que primates infectados y no infectados compartían el mismo aire. [79] [80]

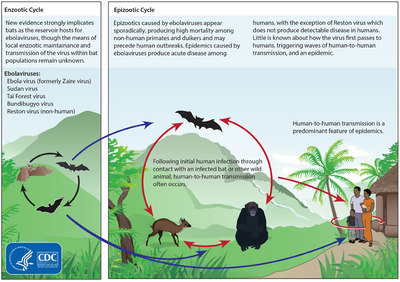
Aunque no está del todo claro cómo se propaga inicialmente el Ébola de los animales a los humanos, se cree que la propagación implica el contacto directo con un animal salvaje infectado o un murciélago frugívoro. [62] Además de los murciélagos, otros animales salvajes que a veces se infectan con EBOV incluyen varias especies de monos como babuinos , grandes simios ( chimpancés y gorilas ) y duikers (una especie de antílope ). [84]
Los animales pueden infectarse cuando comen fruta parcialmente consumida por murciélagos portadores del virus. [85] La producción de frutas, el comportamiento animal y otros factores pueden desencadenar brotes entre las poblaciones animales. [85]
La evidencia indica que tanto los perros domésticos como los cerdos también pueden infectarse con EBOV. [86] Los perros no parecen desarrollar síntomas cuando son portadores del virus, y los cerdos parecen ser capaces de transmitir el virus al menos a algunos primates. [86] Aunque algunos perros en un área en la que ocurrió un brote humano tenían anticuerpos contra el EBOV, no está claro si desempeñaron un papel en la propagación de la enfermedad a las personas. [86]
El reservorio natural del Ébola aún no se ha confirmado; sin embargo, se considera que los murciélagos son los candidatos más probables. [63] Se descubrió que tres tipos de murciélagos frugívoros ( Hypsignathus monstrosus , Epomops franqueti y Myonycteris torquata ) posiblemente portan el virus sin enfermarse. [87] A partir de 2013 [actualizar], se desconoce si otros animales están involucrados en su propagación. [86] Las plantas, artrópodos , roedores y aves también se han considerado posibles reservorios virales. [1] [31]
Se sabía que los murciélagos dormían en la fábrica de algodón en la que se observaron los primeros casos de los brotes de 1976 y 1979, y también se les ha implicado en infecciones por el virus de Marburg en 1975 y 1980. [88] De 24 especies de plantas y 19 de vertebrados inoculadas experimentalmente con EBOV, sólo los murciélagos se infectaron. [89] Los murciélagos no mostraron signos clínicos de enfermedad, lo que se considera evidencia de que estos murciélagos son una especie reservorio de EBOV. En una encuesta realizada entre 2002 y 2003 en 1.030 animales, incluidos 679 murciélagos de Gabón y la República del Congo , se encontraron moléculas de defensa inmunitaria de inmunoglobulina G (IgG) indicativas de infección por Ébola en tres especies de murciélagos; En varios períodos de estudio, se encontró que entre el 2,2 y el 22,6% de los murciélagos contenían secuencias de ARN y moléculas de IgG que indicaban infección por Ébola. [90] Se han encontrado anticuerpos contra los virus Zaire y Reston en murciélagos frugívoros de Bangladesh , lo que sugiere que estos murciélagos también son huéspedes potenciales del virus y que los filovirus están presentes en Asia. [91]
Entre 1976 y 1998, en 30.000 mamíferos, aves, reptiles, anfibios y artrópodos muestreados en regiones con brotes de EBOV, no se detectó ningún virus del Ébola, aparte de algunos rastros genéticos encontrados en seis roedores (pertenecientes a las especies Mus setulosus y Praomys ) y una musaraña. ( Sylvisorex ollula ) recolectada en la República Centroafricana . [88] [92] Sin embargo, esfuerzos de investigación adicionales no han confirmado que los roedores sean un reservorio. [93] Se detectaron rastros de EBOV en los cadáveres de gorilas y chimpancés durante los brotes de 2001 y 2003, que luego se convirtieron en la fuente de infecciones humanas. Sin embargo, las altas tasas de muerte en estas especies como resultado de la infección por EBOV hacen poco probable que estas especies representen un reservorio natural del virus. [88]
Se ha mencionado la deforestación como un posible contribuyente a los brotes recientes, incluida la epidemia del virus del Ébola en África occidental . Los casos índice de EVE a menudo se han producido cerca de tierras recientemente deforestadas. [94] [95]
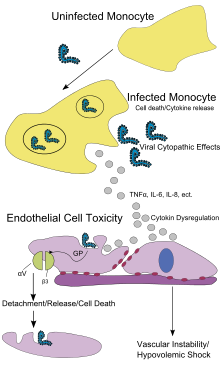
Al igual que otros filovirus , el EBOV se replica muy eficientemente en muchas células , produciendo grandes cantidades de virus en monocitos , macrófagos , células dendríticas y otras células, incluidas las del hígado , los fibroblastos y las células de las glándulas suprarrenales . [96] La replicación viral desencadena altos niveles de señales químicas inflamatorias y conduce a un estado séptico . [40]
Se cree que el EBOV infecta a los humanos a través del contacto con membranas mucosas o heridas en la piel. [57] Después de la infección, las células endoteliales (células que recubren el interior de los vasos sanguíneos), las células hepáticas y varios tipos de células inmunitarias, como macrófagos, monocitos y células dendríticas, son los principales objetivos del ataque. [57] Después de la infección, las células inmunes transportan el virus a los ganglios linfáticos cercanos donde tiene lugar una mayor reproducción del virus. [57] Desde allí, el virus puede ingresar al torrente sanguíneo y al sistema linfático y propagarse por todo el cuerpo. [57] Los macrófagos son las primeras células infectadas con el virus, y esta infección provoca la muerte celular programada . [52] Otros tipos de glóbulos blancos , como los linfocitos , también sufren una muerte celular programada que conduce a una concentración anormalmente baja de linfocitos en la sangre. [57] Esto contribuye a la respuesta inmune debilitada que se observa en las personas infectadas con EBOV. [57]
Las células endoteliales pueden infectarse dentro de los tres días posteriores a la exposición al virus. [52] La descomposición de las células endoteliales que conduce a la lesión de los vasos sanguíneos se puede atribuir a las glicoproteínas EBOV . Este daño se produce debido a la síntesis de la glicoproteína (GP) del virus del Ébola, que reduce la disponibilidad de integrinas específicas responsables de la adhesión celular a la estructura intercelular y provoca daño hepático, provocando una coagulación inadecuada . El sangrado generalizado que se produce en las personas afectadas provoca hinchazón y shock debido a la pérdida de volumen sanguíneo . [97] El sangrado y la coagulación disfuncionales que se observan comúnmente en la EVE se han atribuido a una mayor activación de la vía extrínseca de la cascada de coagulación debido a la producción excesiva de factor tisular por parte de macrófagos y monocitos. [25]
Después de la infección, se sintetiza una glicoproteína secretada, una pequeña glicoproteína soluble (sGP o GP). La replicación de EBOV supera la síntesis de proteínas de las células infectadas y las defensas inmunitarias del huésped. El GP forma un complejo trimérico que une el virus a las células endoteliales. La sGP forma una proteína dimérica que interfiere con la señalización de los neutrófilos , otro tipo de glóbulo blanco. Esto permite que el virus evada el sistema inmunológico al inhibir los primeros pasos de la activación de los neutrófilos. [ cita médica necesaria ] Además, el virus es capaz de secuestrar el metabolismo celular. Los estudios han demostrado que las partículas similares al virus del Ébola pueden reprogramar el metabolismo tanto en las células vasculares como en las inmunes. [98]
La infección filoviral también interfiere con el funcionamiento adecuado del sistema inmunológico innato . [53] [55] Las proteínas EBOV debilitan la respuesta del sistema inmunológico humano a las infecciones virales al interferir con la capacidad de las células para producir y responder a proteínas de interferón como el interferón alfa , el interferón beta y el interferón gamma . [54] [99]
Las proteínas estructurales VP24 y VP35 de EBOV desempeñan un papel clave en esta interferencia. Cuando una célula está infectada con EBOV, los receptores ubicados en el citosol de la célula (como RIG-I y MDA5 ) o fuera del citosol (como el receptor tipo Toll 3 (TLR3) , TLR7 , TLR8 y TLR9 ) reconocen moléculas infecciosas asociadas con el virus. [54] En la activación de TLR, las proteínas que incluyen el factor regulador de interferón 3 y el factor regulador de interferón 7 desencadenan una cascada de señalización que conduce a la expresión de interferones tipo 1 . [54] Los interferones tipo 1 luego se liberan y se unen a los receptores IFNAR1 e IFNAR2 expresados en la superficie de una célula vecina. [54] Una vez que el interferón se ha unido a sus receptores en la célula vecina, las proteínas de señalización STAT1 y STAT2 se activan y se mueven al núcleo de la célula . [54] Esto desencadena la expresión de genes estimulados por interferón , que codifican proteínas con propiedades antivirales. [54] La proteína V24 de EBOV bloquea la producción de estas proteínas antivirales impidiendo que la proteína de señalización STAT1 en la célula vecina ingrese al núcleo. [54] La proteína VP35 inhibe directamente la producción de interferón beta. [99] Al inhibir estas respuestas inmunes, el EBOV puede propagarse rápidamente por todo el cuerpo. [52]
Cuando se sospecha EVE, los viajes, el historial laboral y la exposición a la vida silvestre son factores importantes con respecto a futuros esfuerzos de diagnóstico. [100]
Los posibles indicadores de laboratorio no específicos de la EVE incluyen un recuento bajo de plaquetas ; un recuento inicial de glóbulos blancos disminuido seguido de un recuento de glóbulos blancos aumentado ; niveles elevados de las enzimas hepáticas alanina aminotransferasa (ALT) y aspartato aminotransferasa (AST); y anomalías en la coagulación sanguínea que a menudo son compatibles con la coagulación intravascular diseminada (CID), como un tiempo de protrombina prolongado , un tiempo de tromboplastina parcial y un tiempo de sangrado . [101] Los filoviriones como EBOV pueden identificarse por sus formas filamentosas únicas en cultivos celulares examinados con microscopía electrónica . [102]
El diagnóstico específico de EVE se confirma aislando el virus, detectando su ARN o proteínas, o detectando anticuerpos contra el virus en la sangre de una persona. [103] Aislar el virus mediante cultivo celular , detectar el ARN viral mediante la reacción en cadena de la polimerasa (PCR) [8] [25] y detectar proteínas mediante un ensayo inmunoabsorbente ligado a enzimas (ELISA) son los métodos que mejor se utilizan en las primeras etapas de la enfermedad. y también para detectar el virus en restos humanos. [8] [103] La detección de anticuerpos contra el virus es más confiable en las últimas etapas de la enfermedad y en aquellos que se recuperan. [103] Los anticuerpos IgM son detectables dos días después de la aparición de los síntomas y los anticuerpos IgG se pueden detectar de seis a 18 días después de la aparición de los síntomas. [25] Durante un brote, el aislamiento del virus con métodos de cultivo celular a menudo no es factible. En hospitales de campaña o móviles, los métodos de diagnóstico más comunes y sensibles son la PCR en tiempo real y el ELISA. [104] En 2014, con nuevas instalaciones de prueba móviles desplegadas en partes de Liberia, los resultados de las pruebas se obtuvieron entre 3 y 5 horas después del envío de la muestra. [105] En 2015, la OMS aprobó el uso de una prueba rápida de antígenos que arroja resultados en 15 minutos. [106] Es capaz de confirmar el Ébola en el 92% de los afectados y descartarlo en el 85% de los no afectados. [106]
Los primeros síntomas de la EVE pueden ser similares a los de otras enfermedades comunes en África, como la malaria y el dengue . [27] Los síntomas también son similares a los de otras fiebres hemorrágicas virales, como la enfermedad por el virus de Marburgo , la fiebre hemorrágica de Crimea-Congo y la fiebre de Lassa . [107] [108]
El diagnóstico diferencial completo es extenso y requiere la consideración de muchas otras enfermedades infecciosas como fiebre tifoidea , shigelosis , enfermedades por rickettsias , cólera , sepsis , borreliosis , enteritis por ECEH , leptospirosis , tifus de los matorrales , peste , fiebre Q , candidiasis , histoplasmosis , tripanosomiasis , visceral. leishmaniasis , sarampión y hepatitis viral entre otras. [109]
Las enfermedades no infecciosas que pueden provocar síntomas similares a los de la EVE incluyen leucemia promielocítica aguda , síndrome urémico hemolítico , envenenamiento por serpientes , deficiencias de factores de coagulación /trastornos plaquetarios, púrpura trombocitopénica trombótica , telangiectasia hemorrágica hereditaria , enfermedad de Kawasaki e intoxicación por warfarina . [104] [110] [111] [112]
En diciembre de 2019 se aprobó en Estados Unidos una vacuna contra el ébola , rVSV-ZEBOV . [10] Parece ser completamente eficaz diez días después de su administración. [10] Se estudió en Guinea entre 2014 y 2016. [10] Más de 100.000 personas han sido vacunadas contra el Ébola hasta 2019 [actualizar]. [113] La OMS informó que aproximadamente 345.000 personas recibieron la vacuna durante la epidemia de ébola en Kivu de 2018 a 2020. [114]

La conciencia de la comunidad sobre los beneficios que supone para las posibilidades de supervivencia admitir casos tempranos es importante para los infectados y el control de la infección [4]
.jpg/440px-Donna_Wood,_Nurse_and_NHS_Ebola_volunteer_(15652582937).jpg)
Las personas que cuidan a personas infectadas con Ébola deben usar ropa protectora que incluya mascarillas, guantes, batas y gafas protectoras. [115] Los Centros para el Control de Enfermedades (CDC) de EE. UU. recomiendan que el equipo de protección no deje la piel expuesta. [116] Estas medidas también se recomiendan para quienes puedan manipular objetos contaminados por los fluidos corporales de una persona infectada. [117] En 2014, los CDC comenzaron a recomendar que el personal médico recibiera capacitación sobre cómo ponerse y quitarse el equipo de protección personal (EPP) adecuado; Además, una persona designada y debidamente capacitada en bioseguridad debe supervisar cada paso de estos procedimientos para garantizar que se realicen correctamente. [116] En Sierra Leona, el período de formación típico para el uso de ese equipo de seguridad dura aproximadamente 12 días. [118] En 2022, en Uganda, estarán disponibles equipos de protección personal más ligeros, así como posibilidades de monitorear y comunicarse con los pacientes desde las ventanas de las tiendas de tratamiento hasta que sea necesario ingresar si, por ejemplo, los niveles de oxígeno de un paciente bajan. [4]
La persona infectada debe estar aislada de otras personas. [115] Es necesario desinfectar todo el equipo, los desechos médicos, los desechos de los pacientes y las superficies que puedan haber estado en contacto con fluidos corporales . [117] Durante el brote de 2014, se prepararon kits para ayudar a las familias a tratar la enfermedad del Ébola en sus hogares, que incluían ropa protectora, así como cloro en polvo y otros productos de limpieza. [119] La educación de los cuidadores en estas técnicas y el suministro de dichos suministros de separación de barreras ha sido una prioridad de Médicos Sin Fronteras . [120]
Los ébolavirus se pueden eliminar con calor (calentando durante 30 a 60 minutos a 60 °C o hirviendo durante cinco minutos). Para desinfectar superficies se pueden utilizar algunos disolventes lipídicos como algunos productos a base de alcohol, detergentes, hipoclorito de sodio (lejía) o hipoclorito de calcio (polvo blanqueador) y otros desinfectantes adecuados en concentraciones adecuadas. [84] [121]
La Organización Mundial de la Salud recomienda educar al público en general sobre los factores de riesgo de la infección por Ébola y sobre las medidas de protección que las personas pueden tomar para prevenir la infección . [1] Estas medidas incluyen evitar el contacto directo con personas infectadas y lavarse las manos regularmente con agua y jabón. [122]
La carne de animales silvestres , una fuente importante de proteínas en la dieta de algunos africanos, debe manipularse y prepararse con ropa protectora adecuada y cocinarse completamente antes de su consumo. [1] Algunas investigaciones sugieren que un brote de la enfermedad del Ébola en animales salvajes utilizados para el consumo puede resultar en un brote humano correspondiente. Desde 2003, se han seguido estos brotes en animales para predecir y prevenir brotes de ébola en humanos. [123]
Si una persona con la enfermedad del Ébola muere, se debe evitar el contacto directo con el cuerpo. [115] Ciertos rituales de entierro , que pueden haber incluido hacer varios contactos directos con un cadáver, requieren una reformulación para que mantengan consistentemente una barrera protectora adecuada entre el cadáver y los vivos. [124] [125] [126] Los antropólogos sociales pueden ayudar a encontrar alternativas a las reglas tradicionales para los entierros. [127]
Los equipos de transporte reciben instrucciones de seguir un determinado procedimiento de aislamiento en caso de que alguien presente síntomas parecidos a la EVE. [128] En agosto de 2014 [actualizar], la OMS no considera que las prohibiciones de viaje sean útiles para disminuir la propagación de la enfermedad. [70] En octubre de 2014, los CDC definieron cuatro niveles de riesgo utilizados para determinar el nivel de seguimiento de 21 días para detectar síntomas y restricciones a las actividades públicas. [129] En los Estados Unidos, los CDC recomiendan que no se requieran restricciones a la actividad pública, incluidas las restricciones de viaje, para los siguientes niveles de riesgo definidos: [129]
Los CDC recomiendan monitorear los síntomas de la enfermedad del Ébola tanto para aquellos con "bajo riesgo" como para aquellos con mayor riesgo. [129]
En los laboratorios donde se realizan pruebas de diagnóstico se requiere una contención equivalente al nivel de bioseguridad 4 . [130] Los investigadores de laboratorio deben estar capacitados adecuadamente en las prácticas BSL-4 y usar el EPP adecuado. [130]
El aislamiento se refiere a separar a los que están enfermos de los que no lo están. La cuarentena se refiere a separar a quienes pueden haber estado expuestos a una enfermedad hasta que muestren signos de la enfermedad o ya no estén en riesgo. [131] La cuarentena, también conocida como aislamiento forzado, suele ser eficaz para disminuir la propagación. [132] [133] Los gobiernos a menudo ponen en cuarentena áreas donde se produce la enfermedad o personas que pueden transmitir la enfermedad fuera de un área inicial. [134] En los Estados Unidos, la ley permite la cuarentena de las personas infectadas con el virus del Ébola. [135] [136]
El rastreo de contactos se considera importante para contener un brote. Implica encontrar a todas las personas que tuvieron contacto cercano con personas infectadas y monitorearlas para detectar signos de enfermedad durante 21 días. Si alguno de estos contactos contrae la enfermedad, debe ser aislado, examinado y tratado. Luego se repite el proceso, rastreando los contactos de los contactos. [137] [138]
A partir de 2019, [actualizar]dos tratamientos ( atoltivimab/maftivimab/odesivimab y ansuvimab ) se asocian con mejores resultados. [11] [12] La Administración de Alimentos y Medicamentos de EE. UU . (FDA) aconseja a las personas que tengan cuidado con los anuncios que hacen afirmaciones no verificadas o fraudulentas de beneficios supuestamente obtenidos de diversos productos contra el Ébola. [139] [140]
En octubre de 2020, la Administración de Medicamentos y Alimentos de EE. UU. (FDA) aprobó atoltivimab/maftivimab/odesivimab con indicación para el tratamiento de la infección causada por el ébolavirus de Zaire . [13]
El tratamiento es principalmente de apoyo . [141] La atención de apoyo temprana con rehidratación y tratamiento sintomático mejora la supervivencia. [1] La rehidratación puede realizarse por vía oral o intravenosa . [141] Estas medidas pueden incluir el control del dolor y el tratamiento de las náuseas , la fiebre y la ansiedad . [141] La Organización Mundial de la Salud (OMS) recomienda evitar la aspirina o el ibuprofeno para el tratamiento del dolor, debido al riesgo de hemorragia asociado con estos medicamentos. [142]
También se pueden utilizar productos sanguíneos como concentrados de glóbulos rojos , plaquetas o plasma fresco congelado . [141] También se han probado otros reguladores de la coagulación, incluida la heparina en un esfuerzo por prevenir la coagulación intravascular diseminada y factores de coagulación para disminuir el sangrado. [141] A menudo se utilizan medicamentos antipalúdicos y antibióticos antes de confirmar el diagnóstico, [141] aunque no hay evidencia que sugiera que dicho tratamiento ayude. Se están estudiando varios tratamientos experimentales . [143]
Cuando la atención hospitalaria no es posible, las directrices de la OMS para la atención domiciliaria han tenido relativamente éxito. Las recomendaciones incluyen el uso de toallas empapadas en una solución de lejía al mover personas o cuerpos infectados y también aplicar lejía sobre las manchas. También se recomienda que los cuidadores se laven las manos con soluciones de lejía y se cubran la boca y la nariz con un paño. [144]
Los cuidados intensivos se utilizan a menudo en el mundo desarrollado. [35] Esto puede incluir mantener el volumen sanguíneo y el equilibrio de electrolitos (sales), así como tratar cualquier infección bacteriana que pueda desarrollarse. [35] Es posible que se necesite diálisis para la insuficiencia renal y se puede utilizar la oxigenación por membrana extracorpórea para la disfunción pulmonar. [35]
La EVE tiene un riesgo de muerte en los infectados de entre el 25% y el 90%. [1] [145] En septiembre de 2014 [actualizar], el riesgo promedio de muerte entre los infectados es del 50%. [1] El mayor riesgo de muerte fue del 90% en el brote de 2002-2003 en la República del Congo . [146] La admisión temprana aumenta significativamente las tasas de supervivencia [4]
La muerte, si ocurre, generalmente ocurre entre seis y dieciséis días después de que aparecen los síntomas y, a menudo, se debe a la presión arterial baja debido a la pérdida de líquidos . [2] La atención de apoyo temprana para prevenir la deshidratación puede reducir el riesgo de muerte. [143]
Si una persona infectada sobrevive, la recuperación puede ser rápida y completa. [25] [147] Sin embargo, una gran parte de los supervivientes desarrollan el síndrome post-virus del Ébola después de la fase aguda de la infección. [148]
Los casos prolongados suelen complicarse con la aparición de problemas a largo plazo, como inflamación de los testículos , dolores articulares , fatiga, pérdida de audición, alteraciones del estado de ánimo y del sueño, dolores musculares , dolores abdominales, anomalías menstruales , abortos espontáneos , descamación de la piel o del cabello. pérdida . [25] [147] La inflamación y la hinchazón de la capa uveal del ojo es la complicación ocular más común en los sobrevivientes de la enfermedad por el virus del Ébola. [147] Se han descrito síntomas oculares, como sensibilidad a la luz , lagrimeo excesivo y pérdida de visión . [149]
El ébola puede permanecer en algunas partes del cuerpo como los ojos, [150] los senos y los testículos después de la infección. [6] [151] Se sospecha transmisión sexual después de la recuperación. [152] [153] Si se produce transmisión sexual después de la recuperación, se cree que es un evento poco común. [154] Se ha informado de un caso de una afección similar a la meningitis[actualizar] muchos meses después de la recuperación, hasta octubre de 2015 . [155]
La enfermedad suele aparecer en brotes en regiones tropicales del África subsahariana . [1] Desde 1976 (cuando se identificó por primera vez) hasta 2013, la OMS informó 2.387 casos confirmados con 1.590 muertes en total. [1] [14] El mayor brote hasta la fecha fue la epidemia del virus del Ébola en África occidental , que causó un gran número de muertes en Guinea , Sierra Leona y Liberia . [16] [17]

El primer brote conocido de EVE se identificó sólo después del hecho. Ocurrió entre junio y noviembre de 1976, en Nzara, Sudán del Sur [44] [156] (entonces parte de Sudán ), y fue causado por el virus de Sudán (SUDV). El brote en Sudán infectó a 284 personas y mató a 151. El primer caso identificable en Sudán se produjo el 27 de junio en un comerciante de una fábrica de algodón en Nzara , que fue hospitalizado el 30 de junio y murió el 6 de julio. [35] [157] Aunque el personal médico de la OMS involucrado en el brote de Sudán sabía que se trataba de una enfermedad hasta entonces desconocida, el proceso real de "identificación positiva" y la denominación del virus no se produjo hasta algunos meses después en Zaire . [157]

El 26 de agosto de 1976, comenzó el segundo brote de EVE en Yambuku , una pequeña aldea rural del distrito de Mongala, en el norte de Zaire (ahora conocida como República Democrática del Congo ). [158] [159] Este brote fue causado por EBOV, anteriormente denominado ébolavirus de Zaire , un miembro diferente del género Ebolavirus que el del primer brote en Sudán. La primera persona infectada con la enfermedad fue el director de la escuela del pueblo, Mabalo Lokela , que comenzó a mostrar síntomas el 26 de agosto de 1976. [160] Lokela había regresado de un viaje al norte de Zaire, cerca de la frontera con la República Centroafricana , después de visitar el río Ébola. entre el 12 y el 22 de agosto. Al principio se creyó que tenía malaria y le dieron quinina . Sin embargo, sus síntomas continuaron empeorando y el 5 de septiembre fue ingresado en el Hospital Yambuku Mission. Lokela murió el 8 de septiembre, 14 días después de que comenzara a presentar síntomas. [161] [162]
Poco después de la muerte de Lokela, otras personas que habían estado en contacto con él también murieron, y la gente en Yambuku comenzó a entrar en pánico. El ministro de Salud del país y presidente de Zaire, Mobutu Sese Seko, declaró toda la región, incluidos Yambuku y la capital del país, Kinshasa , zona de cuarentena. A nadie se le permitió entrar ni salir de la zona, y las carreteras, vías fluviales y aeródromos fueron sometidos a la ley marcial . Se cerraron escuelas, empresas y organizaciones sociales. [163] La respuesta inicial estuvo dirigida por médicos congoleños, incluido Jean-Jacques Muyembe-Tamfum , uno de los descubridores del Ébola. Muyembe tomó una muestra de sangre de una monja belga; Esta muestra eventualmente sería utilizada por Peter Piot para identificar el virus del Ébola previamente desconocido. [164] Muyembe también fue el primer científico en entrar en contacto directo con la enfermedad y sobrevivir. [165] Investigadores de los Centros para el Control y la Prevención de Enfermedades (CDC), incluido Piot, codescubridor del Ébola, llegaron más tarde para evaluar los efectos del brote y observaron que "toda la región estaba en pánico". [166] [167] [168]
Piot concluyó que las monjas belgas habían iniciado inadvertidamente la epidemia al administrar inyecciones innecesarias de vitaminas a mujeres embarazadas sin esterilizar las jeringas y las agujas. El brote duró 26 días y la cuarentena duró dos semanas. Los investigadores especularon que la enfermedad desapareció debido a las precauciones tomadas por los lugareños, la cuarentena de la zona y la interrupción de las inyecciones. [163]
Durante este brote, Ngoy Mushola registró la primera descripción clínica de EVE en Yambuku , donde escribió lo siguiente en su diario: "La enfermedad se caracteriza por una temperatura elevada de aproximadamente 39 °C (102 °F), hematemesis , diarrea con sangre, dolor abdominal retroesternal, postración con articulaciones 'pesadas' y muerte de rápida evolución al cabo de un promedio de tres días." [169]
El virus responsable del brote inicial, que al principio se pensó que era el virus de Marburg , fue posteriormente identificado como un nuevo tipo de virus relacionado con el género Marburgvirus . Las muestras de cepas de virus aisladas de ambos brotes fueron denominadas "virus del Ébola" en honor al río Ébola , cerca del primer sitio del brote viral identificado en Zaire. [35] Los informes discrepan sobre quién acuñó inicialmente el nombre: Karl Johnson del equipo estadounidense del CDC [170] o investigadores belgas. [171] Posteriormente, se informaron varios otros casos, casi todos centrados en el hospital de la misión de Yambuku o en contactos cercanos de otro caso. [160] En total, se produjeron en Zaire 318 casos y 280 muertes (una tasa de mortalidad del 88%). [172] Aunque al principio se creyó que los dos brotes estaban conectados, los científicos luego se dieron cuenta de que fueron causados por dos ébolavirus distintos, SUDV y EBOV. [159]
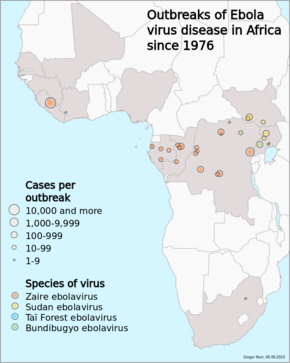
El segundo brote importante se produjo en Zaire (ahora República Democrática del Congo , RDC), en 1995, afectó a 315 personas y mató a 254. [1]
En 2000, Uganda tuvo un brote que infectó a 425 personas y mató a 224; en este caso, se descubrió que el virus de Sudán era la especie de Ébola responsable del brote. [1]
En 2003, un brote en la República Democrática del Congo infectó a 143 personas y mató a 128, una tasa de mortalidad del 90%, la más alta hasta la fecha en un brote del género Ebolavirus . [173]
En 2004, una científica rusa murió de ébola después de pincharse con una aguja infectada. [174]
Entre abril y agosto de 2007, en septiembre se confirmó que una epidemia de fiebre [175] en una región de cuatro aldeas [176] de la República Democrática del Congo había sido casos de Ébola. [177] Muchas personas que asistieron al reciente funeral de un jefe de aldea local murieron. [176] El brote de 2007 finalmente infectó a 264 personas y mató a 187. [1]
El 30 de noviembre de 2007, el Ministerio de Salud de Uganda confirmó un brote de Ébola en el distrito de Bundibugyo, en el oeste de Uganda. Después de confirmar muestras analizadas por los Laboratorios Nacionales de Referencia de Estados Unidos y los Centros para el Control de Enfermedades, la Organización Mundial de la Salud (OMS) confirmó la presencia de una nueva especie del género Ebolavirus , que provisionalmente recibió el nombre de Bundibugyo. [178] La OMS informó 149 casos de esta nueva cepa y 37 de ellos provocaron muertes. [1]
La OMS confirmó dos pequeños brotes en Uganda en 2012, ambos causados por la variante Sudán. El primer brote afectó a siete personas y mató a cuatro, y el segundo afectó a 24 y mató a 17. [1]
El 17 de agosto de 2012, el Ministerio de Salud de la República Democrática del Congo informó de un brote de la variante Ébola-Bundibugyo [179] en la región oriental. [180] [181] Aparte de su descubrimiento en 2007, esta fue la única vez que esta variante ha sido identificada como responsable de un brote. La OMS reveló que el virus había enfermado a 57 personas y matado a 29. La causa probable del brote fue la carne de monte contaminada cazada por los aldeanos locales alrededor de las ciudades de Isiro y Viadana. [1] [182]
En 2014 se produjo un brote en la República Democrática del Congo. La secuenciación del genoma mostró que este brote no estaba relacionado con el brote del virus del Ébola en África occidental de 2014-15 , sino que era la misma especie de EBOV , la especie Zaire. [183] Comenzó en agosto de 2014 y fue declarado finalizado en noviembre con 66 casos y 49 muertes. [184] Este fue el séptimo brote en la República Democrática del Congo, tres de los cuales ocurrieron durante el período en que el país era conocido como Zaire . [185]
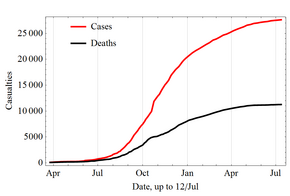
En marzo de 2014, la Organización Mundial de la Salud (OMS) informó de un importante brote de ébola en Guinea , una nación de África occidental. [186] Los investigadores rastrearon el brote hasta un niño de un año que murió en diciembre de 2013. [187] [188] La enfermedad se extendió rápidamente a los países vecinos de Liberia y Sierra Leona . Fue el mayor brote de ébola jamás documentado y el primero registrado en la región. [186] El 8 de agosto de 2014, la OMS declaró la epidemia una emergencia de salud pública internacional. Al instar al mundo a ofrecer ayuda a las regiones afectadas, su Director General dijo: "Los países afectados hasta la fecha simplemente no tienen la capacidad de gestionar por sí solos un brote de este tamaño y complejidad. Insto a la comunidad internacional a brindar este apoyo. con la mayor urgencia posible". [189] A mediados de agosto de 2014, Médicos Sin Fronteras informó que la situación en la capital de Liberia, Monrovia , era "catastrófica" y se "deterioraba diariamente". Informaron que el temor al ébola entre el personal y los pacientes había cerrado gran parte del sistema de salud de la ciudad, dejando a muchas personas sin tratamiento médico para otras afecciones. [190] En una declaración del 26 de septiembre, la OMS dijo: "La epidemia de Ébola que asola partes de África occidental es la emergencia de salud pública aguda más grave vista en los tiempos modernos. Nunca antes en la historia registrada un patógeno de nivel cuatro de bioseguridad había infectado a tantas personas. rápidamente, en una zona geográfica tan amplia y durante tanto tiempo". [191]
El intenso rastreo de contactos y el aislamiento estricto impidieron en gran medida una mayor propagación de la enfermedad en los países que habían importado casos.
Provocó una mortalidad importante, con una tasa de letalidad considerable . [192] [193] [194] [nota 1] Al final de la epidemia, 28.616 personas habían sido infectadas; de ellos, 11.310 habían muerto, para una tasa de letalidad del 40%. [195] Al 8 de mayo de 2016 [actualizar], se notificaron 28.646 casos sospechosos y 11.323 muertes; [15] [196] Sin embargo, la OMS dijo que estas cifras pueden estar subestimadas. [197] Debido a que trabajan en estrecha colaboración con los fluidos corporales de pacientes infectados, los trabajadores de la salud eran especialmente vulnerables a la infección; En agosto de 2014, la OMS informó que el 10% de los muertos eran trabajadores sanitarios. [198]

En septiembre de 2014, se estimaba que la capacidad de los países para tratar a pacientes de Ébola era insuficiente en el equivalente a 2.122 camas; en diciembre había un número suficiente de camas para tratar y aislar todos los casos de ébola notificados, aunque la distribución desigual de los casos estaba provocando graves déficits en algunas zonas. [199] El 28 de enero de 2015, la OMS informó que, por primera vez desde la semana que terminó el 29 de junio de 2014, se habían notificado menos de 100 nuevos casos confirmados en una semana en los tres países más afectados. La respuesta a la epidemia pasó luego a una segunda fase, cuando el foco pasó de frenar la transmisión a poner fin a la epidemia. [200] El 8 de abril de 2015, la OMS informó solo 30 casos confirmados, el total semanal más bajo desde la tercera semana de mayo de 2014. [201]
El 29 de diciembre de 2015, 42 días después de que la última persona diera negativo por segunda vez, Guinea fue declarada libre de transmisión del Ébola. [202] En ese momento, esa agencia anunció un período de 90 días de mayor vigilancia. "Es la primera vez que los tres países – Guinea, Liberia y Sierra Leona – han detenido las cadenas de transmisión originales...", afirmó la organización en un comunicado de prensa. [203] Se detectó un nuevo caso en Sierra Leona el 14 de enero de 2016. [204] Sin embargo, el brote dejó de ser una emergencia el 29 de marzo de 2016. [18]
El 19 de septiembre, Eric Duncan voló desde su Liberia natal a Texas; cinco días después comenzó a mostrar síntomas y visitó un hospital pero fue enviado a casa. Su estado empeoró y regresó al hospital el 28 de septiembre, donde falleció el 8 de octubre. Los funcionarios de salud confirmaron un diagnóstico de ébola el 30 de septiembre: el primer caso en Estados Unidos. [205]
A principios de octubre, Teresa Romero, una enfermera española de 44 años, contrajo el ébola después de cuidar a un sacerdote que había sido repatriado desde África Occidental. Esta fue la primera transmisión del virus que ocurrió fuera de África. [206] Romero dio negativo para la enfermedad el 20 de octubre, lo que sugiere que pudo haberse recuperado de la infección por Ébola. [207]
El 12 de octubre, los Centros para el Control y la Prevención de Enfermedades (CDC) confirmaron que una enfermera de Texas, Nina Pham , que había tratado a Duncan dio positivo por el virus del Ébola, el primer caso conocido de transmisión en Estados Unidos. [208] El 15 de octubre, se confirmó que un segundo trabajador de la salud de Texas que había tratado a Duncan tenía el virus. [77] [209] Ambas personas se recuperaron. [210] Un caso no relacionado involucró a un médico de la ciudad de Nueva York, que regresó a los Estados Unidos desde Guinea después de trabajar con Médicos Sin Fronteras y dio positivo por Ébola el 23 de octubre. [211] La persona se recuperó y fue dada de alta del Hospital Bellevue el 11 de noviembre. [210] El 24 de diciembre de 2014, un laboratorio en Atlanta , Georgia, informó que un técnico había estado expuesto al Ébola. [212]
El 29 de diciembre de 2014, Pauline Cafferkey , una enfermera británica que acababa de regresar a Glasgow desde Sierra Leona, fue diagnosticada con Ébola en el Hospital General Gartnavel de Glasgow . [213] Después del tratamiento inicial en Glasgow, fue trasladada por vía aérea a RAF Northolt , luego a la unidad especializada de aislamiento de alto nivel en el Royal Free Hospital de Londres para un tratamiento a más largo plazo. [214]
El 11 de mayo de 2017, el Ministerio de Salud Pública de la República Democrática del Congo notificó a la OMS sobre un brote de Ébola. Cuatro personas murieron y cuatro sobrevivieron; cinco de estos ocho casos fueron confirmados por laboratorio. Se realizó un seguimiento de un total de 583 contactos. El 2 de julio de 2017, la OMS declaró el fin del brote. [215]
El 14 de mayo de 2018, la Organización Mundial de la Salud informó que "la República Democrática del Congo notificó 39 casos sospechosos, probables o confirmados de Ébola entre el 4 de abril y el 13 de mayo, incluidas 19 muertes". [216] Se estaba realizando un seguimiento de unas 393 personas identificadas como contactos de pacientes de Ébola. El brote se centró en las zonas de Bikoro , Iboko y Wangata en la provincia de Ecuador , [216] incluida la gran ciudad de Mbandaka . El Ministerio de Salud Pública de la República Democrática del Congo aprobó el uso de una vacuna experimental. [217] [218] [219] El 13 de mayo de 2018, el Director General de la OMS, Tedros Adhanom Ghebreyesus, visitó Bikoro. [220] Surgieron informes de que los mapas del área eran inexactos, lo que no obstaculizaba tanto a los proveedores médicos como a los epidemiólogos y funcionarios que intentaban evaluar el brote y los esfuerzos de contención. [221] El brote de 2018 en la República Democrática del Congo se declaró terminado el 24 de julio de 2018. [22]
El 1 de agosto de 2018, se declaró el décimo brote de ébola en el mundo en la provincia de Kivu Norte de la República Democrática del Congo. Fue el primer brote de ébola en una zona de conflicto militar, con miles de refugiados en la zona. [222] [223] En noviembre de 2018, casi 200 congoleños habían muerto a causa del ébola, aproximadamente la mitad de ellos en la ciudad de Beni , donde grupos armados luchan por la riqueza mineral de la región, lo que impide los esfuerzos de ayuda médica. [224]
En marzo de 2019, este se convirtió en el segundo brote de ébola más grande jamás registrado, con más de 1.000 casos y la inseguridad sigue siendo la principal resistencia para brindar una respuesta adecuada. [225] [226] Al 4 de junio de 2019 [actualizar], la OMS informó 2025 casos confirmados y probables con 1357 muertes. [227] En junio de 2019, dos personas murieron de ébola en la vecina Uganda . [228]
En julio de 2019, un hombre infectado viajó a Goma , hogar de más de dos millones de personas. [229] Una semana después, el 17 de julio de 2019, la OMS declaró el brote de Ébola una emergencia sanitaria mundial , la quinta vez que la organización hace tal declaración. [230] Un portavoz del gobierno dijo que la mitad de los casos de Ébola no están identificados y añadió que el brote actual podría durar hasta tres años. [231]
El 25 de junio de 2020 se declaró terminado el segundo mayor brote de EVE de la historia. [232]
El 1 de junio de 2020, el Ministerio de Salud congoleño anunció un nuevo brote de ébola en la República Democrática del Congo en Mbandaka , provincia de Équateur , una región a lo largo del río Congo. La secuenciación del genoma sugiere que este brote, el undécimo desde que se descubrió el virus por primera vez en el país en 1976, no está relacionado con el de la provincia de Kivu del Norte ni con el brote anterior en la misma zona en 2018. Se informó que se habían detectado seis casos. identificado; cuatro de las personas habían muerto. Se espera que se identifique a más personas a medida que aumenten las actividades de vigilancia. [233] El 15 de junio, el recuento de casos había aumentado a 17, con 11 muertes y más de 2.500 personas habían sido vacunadas. [234] El undécimo brote de EVE se declaró oficialmente terminado el 19 de noviembre de 2020. [235] Cuando terminó el brote de Équateur, tenía 130 casos confirmados, 75 recuperaciones y 55 muertes.
El 7 de febrero de 2021, el Ministerio de Salud congoleño anunció un nuevo caso de Ébola cerca de Butembo, en Kivu del Norte, detectado un día antes. Se trata de una mujer de 42 años que presentó síntomas de ébola en Biena el 1 de febrero de 2021. Pocos días después murió en un hospital de Butembo. La OMS dijo que se había rastreado a más de 70 personas que tuvieron contacto con la mujer. [236] [237]
El 11 de febrero de 2021, otra mujer que tuvo contacto con la anterior murió en la misma ciudad, y el número de contactos rastreados aumentó a 100. [238] Un día después, se detectó un tercer caso en Butembo. [239]
El 3 de mayo de 2021 se declaró finalizado el duodécimo brote de EVE, que provocó 12 casos y seis muertes. [240] [241] La vigilancia intensificada continuará durante 90 días después de la declaración, en caso de resurgimiento. [240]
En febrero de 2021, Sakoba Keita, director de la agencia nacional de salud de Guinea, confirmó que tres personas habían muerto a causa del ébola en la región sureste cerca de la ciudad de Nzérékoré. Otras cinco personas también dieron positivo. Keita también confirmó que se estaban realizando más pruebas y que habían comenzado los intentos de rastrear y aislar más casos. [242] El 14 de febrero, el gobierno de Guinea declaró una epidemia de Ébola. [243] Es posible que el brote haya comenzado tras la reactivación de un caso latente en un superviviente de un brote anterior. [244] [245] Al 4 de mayo de 2021, se reportaron 23 casos, sin nuevos casos ni muertes desde el 3 de abril de 2021. [240] El 8 de mayo de 2021 se inició un período de cuenta regresiva de 42 días, y el 19 de junio, el El brote fue declarado terminado. [240] [246]
El 14 de agosto de 2021, el Ministerio de Salud de Costa de Marfil confirmó el primer caso de Ébola en el país desde 1994. Esto se produjo después de que el Instituto Pasteur de Costa de Marfil confirmara la enfermedad por el virus del Ébola en muestras tomadas de un paciente que estaba hospitalizado. en la capital comercial de Abiyán , tras llegar procedente de Guinea. [247]
Sin embargo, el 31 de agosto de 2021, la OMS constató que, tras nuevas pruebas en un laboratorio de Lyon , el paciente no tenía Ébola. La causa de su enfermedad aún se está analizando. [248]
El 23 de abril de 2022 se confirmó un caso de ébola en la provincia de Équateur de la República Democrática del Congo. Se trata de un hombre de 31 años cuyos síntomas comenzaron el 5 de abril, pero que no buscó tratamiento durante más de una semana. El 21 de abril, ingresó en un centro de tratamiento del ébola y murió ese mismo día. [249] Al 24 de mayo de 2022, se habían registrado 5 muertes en la República Democrática del Congo. [250] El 15 de agosto, el quinto caso fue enterrado y el brote fue declarado terminado, 42 días después, el 4 de julio de 2022. [251]
En septiembre de 2022, Uganda informó de 7 casos infectados con la cepa del Ébola Sudán , [252] pero a mediados de octubre el recuento había aumentado a 63. [253] En noviembre de 2022, el brote en Uganda continuó, todavía sin vacuna. [4] El 10 de enero de 2023, se consideró que el brote había terminado después de que no se hubieran notificado nuevos casos durante 42 días; El brote mató a casi 80 personas. [254]
El virus del Ébola está clasificado como agente de nivel 4 de bioseguridad , así como agente de bioterrorismo de categoría A por los Centros para el Control y la Prevención de Enfermedades. [96] [255] Tiene el potencial de ser utilizado como arma en la guerra biológica , [256] [257] y Biopreparat lo investigó para tal uso, pero podría ser difícil de preparar como arma de destrucción masiva porque el virus se convierte en ineficaz rápidamente al aire libre. [258] En 2014, correos electrónicos falsos que pretendían ser información sobre el ébola de la OMS o del gobierno mexicano se utilizaron indebidamente para difundir malware informático. [259] La BBC informó en 2015 que "los medios estatales de Corea del Norte han sugerido que la enfermedad fue creada por el ejército estadounidense como arma biológica". [260]
El libro más vendido de 1995 de Richard Preston , The Hot Zone , dramatizó el brote de ébola en Reston, Virginia. [261] [262] [263]
Ébola de 1995 de William Close : una novela documental sobre su primera explosión [264] [265] y Ébola de 2002: a través de los ojos del pueblo se centraron en las reacciones de los individuos ante el brote de Ébola de 1976 en Zaire. [266] [267]
La novela de Tom Clancy de 1996, Executive Orders , trata sobre un ataque terrorista en Oriente Medio contra Estados Unidos utilizando una forma transportada por el aire de una cepa mortal del virus del Ébola llamada "Ebola Mayinga" (ver Mayinga N'Seka ). [268] [269]
A medida que se desarrollaba la epidemia del virus del Ébola en África occidental en 2014, aparecieron en formato electrónico e impreso una serie de libros populares, autoeditados y bien revisados, que contenían información sensacionalista y engañosa sobre la enfermedad. Los autores de algunos de esos libros admitieron que carecían de credenciales médicas y no estaban técnicamente calificados para dar asesoramiento médico. La Organización Mundial de la Salud y las Naciones Unidas afirmaron que esa información errónea había contribuido a la propagación de la enfermedad. [270]
El ébola tiene una alta tasa de mortalidad entre los primates. [271] Los frecuentes brotes de Ébola pueden haber provocado la muerte de 5.000 gorilas. [272] Los brotes de Ébola pueden haber sido responsables de una disminución del 88% en los índices de seguimiento de las poblaciones de chimpancés observadas en el Santuario Lossi de 420 km 2 entre 2002 y 2003. [273] La transmisión entre chimpancés a través del consumo de carne constituye un factor de riesgo significativo, mientras que el contacto entre los animales, como tocar cadáveres y acicalarse, no lo es. [274]
Los cadáveres de gorila recuperados contienen múltiples cepas del virus del Ébola, lo que sugiere múltiples introducciones del virus. Los cuerpos se descomponen rápidamente y los cadáveres no son infecciosos después de tres o cuatro días. El contacto entre grupos de gorilas es raro, lo que sugiere que la transmisión entre grupos de gorilas es poco probable y que los brotes son el resultado de la transmisión entre reservorios virales y poblaciones animales. [273]
En 2012 se demostró que el virus puede viajar sin contacto de cerdos a primates no humanos, aunque el mismo estudio no logró lograr la transmisión de esa manera entre primates. [86] [275]
Los perros pueden infectarse con EBOV pero no desarrollar síntomas. En algunas partes de África, los perros buscan comida en la basura y, a veces, comen animales infectados con EBOV y también cadáveres de humanos. Una encuesta de perros realizada en 2005 durante un brote de EBOV encontró que, aunque permanecen asintomáticos, alrededor del 32 por ciento de los perros más cercanos a un brote mostraron una seroprevalencia de EBOV frente al nueve por ciento de los que estaban más lejos. [276] Los autores concluyeron que había "implicaciones potenciales para prevenir y controlar los brotes humanos".
A finales de 1989, la Unidad de Cuarentena Reston de Hazelton Research Products en Reston, Virginia , tuvo un brote de enfermedades mortales entre ciertos monos de laboratorio. Este brote de laboratorio se diagnosticó inicialmente como virus de la fiebre hemorrágica simia (SHFV) y se produjo entre un envío de monos macacos cangrejeros importados de Filipinas. El patólogo veterinario de Hazelton en Reston envió muestras de tejido de animales muertos al Instituto de Investigación Médica de Enfermedades Infecciosas del Ejército de los Estados Unidos (USAMRIID) en Fort Detrick, Maryland , donde una prueba ELISA indicó que los anticuerpos presentes en el tejido eran una respuesta al virus del Ébola y no SHFV. [277] Un microscopista electrónico del USAMRIID descubrió filovirus similares en apariencia, en agregados cristaloides y como filamentos individuales con un gancho de pastor, al Ébola en las muestras de tejido enviadas desde la Unidad de Cuarentena Reston de Hazelton Research Products. [278]
Un equipo del ejército estadounidense con sede en USAMRIID sacrificó a los monos supervivientes y llevó todos los monos muertos a Fort Detrick para que los estudiaran los patólogos veterinarios y virólogos del ejército y, finalmente, los eliminaran en condiciones seguras. [277] Se tomaron muestras de sangre de 178 cuidadores de animales durante el incidente. [279] De ellos, seis cuidadores de animales finalmente se seroconvirtieron , incluido uno que se había cortado con un bisturí ensangrentado. [97] [280] A pesar de su estatus como organismo de nivel 4 y su aparente patogenicidad en monos, cuando los manipuladores no enfermaron, los CDC concluyeron que el virus tenía una patogenicidad muy baja para los humanos. [280] [281]
Filipinas y Estados Unidos no habían tenido casos previos de infección por Ébola y, tras un mayor aislamiento, los investigadores concluyeron que se trataba de otra cepa de Ébola, o un nuevo filovirus de origen asiático, al que denominaron Reston ebolavirus (RESTV) por el lugar del incidente. . [277] El virus Reston (RESTV) puede transmitirse a los cerdos. [86] Desde el brote inicial, se ha encontrado en primates no humanos en Pensilvania, Texas e Italia, [282] donde el virus había infectado a cerdos. [283] Según la OMS, la limpieza y desinfección rutinarias de granjas de cerdos (o monos) con hipoclorito de sodio o detergentes deberían ser eficaces para inactivar el ébolavirus Reston . Los cerdos que han sido infectados con RESTV tienden a mostrar síntomas de la enfermedad. [284]

En julio de 2015 [actualizar], no se ha demostrado que ningún medicamento sea seguro y eficaz para tratar el ébola. Cuando comenzó la epidemia del virus del Ébola en África occidental en 2013, había al menos nueve tratamientos candidatos diferentes. Se realizaron varios ensayos a finales de 2014 y principios de 2015, pero algunos se abandonaron por falta de eficacia o falta de personas para estudiar. [285]
En agosto de 2019 [actualizar], se descubrió que dos tratamientos experimentales conocidos como atoltivimab/maftivimab/odesivimab y ansuvimab tenían una eficacia del 90 %. [286] [287] [288]
Las pruebas diagnósticas disponibles actualmente requieren de equipos especializados y personal altamente capacitado. Dado que hay pocos centros de pruebas adecuados en África occidental, esto provoca retrasos en el diagnóstico. [289]
El 29 de noviembre de 2014, se informó que una nueva prueba de Ébola de 15 minutos de duración, si tiene éxito, "no sólo brinda a los pacientes una mejor oportunidad de sobrevivir, sino que también previene la transmisión del virus a otras personas". El nuevo equipo, del tamaño de una computadora portátil y que funciona con energía solar, permite realizar pruebas en áreas remotas. [290]
El 29 de diciembre de 2014, la Administración de Alimentos y Medicamentos de EE. UU. (FDA) aprobó la prueba LightMix Ebola Zaire rRT-PCR para pacientes con síntomas de Ébola. [291]
Se están utilizando modelos animales y, en particular, primates no humanos para estudiar diferentes aspectos de la enfermedad por el virus del Ébola. Los avances en la tecnología de órganos en un chip han dado lugar a un modelo basado en chips para el síndrome hemorrágico del Ébola. [292]
25 personas en Bakaklion, Camerún, asesinadas por comer un mono.
{{cite book}}: |work=ignorado ( ayuda ){{cite book}}: |work=ignorado ( ayuda )Karl Johnson lo llamó Ébola
... estimamos que la tasa de letalidad es del 70,8% (intervalo de confianza [IC] del 95%, 69 a 73) entre personas con un resultado clínico conocido de infección.
La tasa de letalidad notificada en los tres países de transmisión intensa entre todos los casos para los que se conoce un resultado definitivo es del 71%.