La vacunación es la administración de una vacuna para ayudar al sistema inmunológico a desarrollar inmunidad contra una enfermedad. Las vacunas contienen un microorganismo o virus en estado debilitado, vivo o muerto, o proteínas o toxinas del organismo. Al estimular la inmunidad adaptativa del cuerpo , ayudan a prevenir enfermedades causadas por una enfermedad infecciosa . Cuando un porcentaje suficientemente grande de una población ha sido vacunado, se produce inmunidad colectiva . La inmunidad colectiva protege a quienes pueden estar inmunocomprometidos y no pueden recibir una vacuna porque incluso una versión debilitada les haría daño. [1] La eficacia de la vacunación ha sido ampliamente estudiada y verificada. [2] [3] [4] La vacunación es el método más eficaz para prevenir enfermedades infecciosas; [5] [6] [7] [8] la inmunidad generalizada debida a la vacunación es en gran medida responsable de la erradicación mundial de la viruela y de la eliminación de enfermedades como la polio y el tétanos en gran parte del mundo. Sin embargo, algunas enfermedades, como los brotes de sarampión en Estados Unidos, han experimentado un aumento de casos debido a tasas de vacunación relativamente bajas en la década de 2010, atribuidas, en parte, a la renuencia a vacunarse . [9] Según la Organización Mundial de la Salud , la vacunación previene entre 3,5 y 5 millones de muertes al año. [10]
La primera enfermedad que la gente intentó prevenir mediante la inoculación fue probablemente la viruela, y el primer uso registrado de variolización se produjo en el siglo XVI en China. [11] También fue la primera enfermedad para la que se produjo una vacuna. [12] [13] Aunque al menos seis personas habían utilizado los mismos principios años antes, la vacuna contra la viruela fue inventada en 1796 por el médico inglés Edward Jenner . Fue el primero en publicar evidencia de su eficacia y en brindar asesoramiento sobre su producción. [14] Louis Pasteur amplió el concepto a través de su trabajo en microbiología. La inmunización se llamó vacunación porque derivaba de un virus que afectaba a las vacas ( latín : vacca 'vaca'). [12] [14] La viruela era una enfermedad contagiosa y mortal, que causaba la muerte de entre el 20% y el 60% de los adultos infectados y más del 80% de los niños infectados. [15] Cuando la viruela fue finalmente erradicada en 1979, ya había matado a entre 300 y 500 millones de personas en el siglo XX. [16] [17] [18]
La vacunación y la inmunización tienen un significado similar en el lenguaje cotidiano. Esto es distinto de la inoculación, que utiliza patógenos vivos no debilitados. Los esfuerzos de vacunación han encontrado cierta desgana por motivos científicos, éticos, políticos, de seguridad médica y religiosos, aunque ninguna religión importante se opone a la vacunación y algunas la consideran una obligación debido al potencial de salvar vidas. [19] En los Estados Unidos, las personas pueden recibir compensación por supuestas lesiones en virtud del Programa Nacional de Compensación por Lesiones por Vacunas . El éxito inicial trajo una aceptación generalizada y las campañas de vacunación masiva han reducido en gran medida la incidencia de muchas enfermedades en numerosas regiones geográficas. Los Centros para el Control y la Prevención de Enfermedades catalogan la vacunación como uno de los diez grandes logros de salud pública del siglo XX en EE.UU. [20]



Las vacunas son una forma de activar artificialmente el sistema inmunológico para proteger contra enfermedades infecciosas . La activación se produce mediante la preparación del sistema inmunológico con un inmunógeno . Estimular las respuestas inmunes con un agente infeccioso se conoce como inmunización . La vacunación incluye varias formas de administrar inmunógenos. [21]
La mayoría de las vacunas se administran antes de que el paciente contraiga una enfermedad para ayudar a aumentar la protección futura. Sin embargo, algunas vacunas se administran después de que el paciente ya haya contraído una enfermedad. Se informa que las vacunas administradas después de la exposición a la viruela ofrecen cierta protección contra la enfermedad o pueden reducir la gravedad de la enfermedad. [22] Louis Pasteur administró la primera vacuna contra la rabia a un niño después de haber sido mordido por un perro rabioso . Desde su descubrimiento, se ha demostrado que la vacuna contra la rabia es eficaz para prevenir la rabia en humanos cuando se administra varias veces durante 14 días junto con inmunoglobulina antirrábica y cuidado de heridas. [23] Otros ejemplos incluyen vacunas experimentales contra el SIDA, el cáncer [24] y la enfermedad de Alzheimer . [25] Estas vacunas tienen como objetivo desencadenar una respuesta inmune más rápidamente y con menos daño que la infección natural. [26]
La mayoría de las vacunas se administran mediante inyección, ya que no se absorben de manera confiable a través de los intestinos . Las vacunas vivas atenuadas contra la polio, el rotavirus, algunas vacunas contra la fiebre tifoidea y algunas contra el cólera se administran por vía oral para producir inmunidad en el intestino. Si bien la vacunación proporciona un efecto duradero, normalmente tarda varias semanas en desarrollarse. Esto se diferencia de la inmunidad pasiva (la transferencia de anticuerpos , como en la lactancia), que tiene un efecto inmediato. [27]
El fracaso de una vacuna se produce cuando un organismo contrae una enfermedad a pesar de estar vacunado contra ella. El fracaso primario de la vacuna ocurre cuando el sistema inmunológico de un organismo no produce anticuerpos cuando se vacuna por primera vez. Las vacunas pueden fallar cuando se administran varias series y no lograr producir una respuesta inmune. El término "fracaso de la vacuna" no implica necesariamente que la vacuna sea defectuosa. La mayoría de los fracasos de las vacunas se deben simplemente a variaciones individuales en la respuesta inmune. [28]

El término " inoculación " se utiliza a menudo indistintamente con "vacunación". Sin embargo, aunque están relacionados, los términos no son sinónimos. La vacunación es el tratamiento de un individuo con un patógeno atenuado (es decir, menos virulento) u otro inmunógeno , mientras que la inoculación, también llamada variolación en el contexto de la profilaxis contra la viruela , es el tratamiento con virus variólico no atenuado extraído de una pústula o costra de un paciente con viruela en el capas superficiales de la piel, comúnmente en la parte superior del brazo. La variolización se realizaba a menudo "brazo a brazo" o, con menos eficacia, "costra a brazo", y a menudo provocaba que el paciente se infectara con viruela, lo que en algunos casos provocaba una enfermedad grave. [29] [30]
Las vacunas comenzaron a finales del siglo XVIII con el trabajo de Edward Jenner y la vacuna contra la viruela. [31] [32] [33]
Algunas vacunas, como la vacuna contra la viruela, previenen la infección. Su uso tiene como resultado esterilizar la inmunidad y puede ayudar a erradicar una enfermedad si no hay reserva animal. Otras vacunas, incluidas las contra la COVID-19 , ayudan a reducir (temporalmente) la posibilidad de que las personas padezcan una enfermedad grave, sin reducir necesariamente la probabilidad de infectarse. [34]

Al igual que cualquier medicamento o procedimiento, ninguna vacuna puede ser 100% segura o efectiva para todos porque el cuerpo de cada persona puede reaccionar de manera diferente. [35] [36] Si bien los efectos secundarios menores , como dolor o fiebre baja, son relativamente comunes, los efectos secundarios graves son muy raros y ocurren en aproximadamente 1 de cada 100 000 vacunas y generalmente implican reacciones alérgicas que pueden causar urticaria o dificultad. respiración. [37] [38]
Sin embargo, las vacunas son las más seguras de la historia y cada vacuna se somete a rigurosos ensayos clínicos para garantizar su seguridad y eficacia antes de ser aprobada por autoridades como la Administración de Alimentos y Medicamentos de EE. UU. (FDA). [39]
Antes de las pruebas en humanos, las vacunas se prueban en cultivos celulares y los resultados se modelan para evaluar cómo interactuarán con el sistema inmunológico. [37] [39] Durante la siguiente ronda de pruebas, los investigadores estudian las vacunas en animales, incluidos ratones , conejos , cobayas y monos . [37] Las vacunas que pasan cada una de estas etapas de prueba son luego aprobadas por la autoridad de seguridad de la salud pública (FDA en los Estados Unidos) para iniciar una serie de pruebas en humanos de tres fases, avanzando a fases superiores solo si se consideran seguras y efectivo en la fase anterior. Las personas en estos ensayos participan voluntariamente y deben demostrar que comprenden el propósito del estudio y los riesgos potenciales. [39]
Durante los ensayos de fase I, se prueba una vacuna en un grupo de unas 20 personas con el objetivo principal de evaluar la seguridad de la vacuna. [37] Los ensayos de fase II amplían las pruebas para incluir de 50 a varios cientos de personas. Durante esta etapa, se continúa evaluando la seguridad de la vacuna y los investigadores también recopilan datos sobre la efectividad y la dosis ideal de la vacuna. [37] Las vacunas que se determina que son seguras y eficaces luego avanzan a los ensayos de fase III, que se centran en la eficacia de la vacuna en cientos o miles de voluntarios. Esta fase puede tardar varios años en completarse y los investigadores aprovechan esta oportunidad para comparar a los voluntarios vacunados con los que no han sido vacunados para resaltar las reacciones reales que se produzcan a la vacuna. [39]
Si una vacuna pasa todas las fases de prueba, el fabricante puede solicitar la licencia de la vacuna a través de las autoridades reguladoras pertinentes, como la FDA en EE. UU. Antes de que las autoridades reguladoras aprueben el uso en el público en general, revisan exhaustivamente los resultados de los ensayos clínicos, las pruebas de seguridad, las pruebas de pureza y los métodos de fabricación y establecen que el propio fabricante cumple con los estándares gubernamentales en muchas otras áreas. [37] [40]
Después de la aprobación regulatoria, los reguladores continúan monitoreando los protocolos de fabricación, la pureza de los lotes y las instalaciones de fabricación en sí. Además, las vacunas también se someten a ensayos de fase IV, que monitorean la seguridad y eficacia de las vacunas en decenas de miles de personas, o más, a lo largo de muchos años. [37] [40]
Los Centros para el Control y la Prevención de Enfermedades (CDC) han compilado una lista de vacunas y sus posibles efectos secundarios. [38] El riesgo de efectos secundarios varía entre las vacunas.
En 1976, en Estados Unidos, se suspendió un programa masivo de vacunación contra la gripe porcina después de 362 casos de síndrome de Guillain-Barré entre 45 millones de personas vacunadas. William Foege , del CDC, estimó que la incidencia de Guillain-Barré era cuatro veces mayor en las personas vacunadas que en las que no recibieron la vacuna contra la gripe porcina.
Se descubrió que Dengvaxia , la única vacuna aprobada contra el dengue , aumenta 1,58 veces el riesgo de hospitalización por dengue en niños de 9 años o menos, lo que provocó la suspensión de un programa de vacunación masiva en Filipinas en 2017. [41]
Se descubrió que Pandemrix –una vacuna para la pandemia H1N1 de 2009 administrada a alrededor de 31 millones de personas [36] – tenía un mayor nivel de efectos adversos que las vacunas alternativas, lo que dio lugar a acciones legales. [42] En respuesta a los informes de narcolepsia después de la inmunización con Pandemrix, los CDC llevaron a cabo un estudio poblacional y encontraron que las vacunas contra la gripe H1N1 2009 aprobadas por la FDA no estaban asociadas con un mayor riesgo de padecer el trastorno neurológico. [43]
Los ingredientes de las vacunas pueden variar mucho de una a otra y no hay dos vacunas iguales. Los CDC han compilado una lista de vacunas y sus ingredientes a la que se puede acceder fácilmente en su sitio web. [44]
El aluminio es un ingrediente adyuvante en algunas vacunas. Un adyuvante es un tipo de ingrediente que se utiliza para ayudar al sistema inmunológico del cuerpo a crear una respuesta inmune más fuerte después de recibir la vacuna. [45] El aluminio se encuentra en forma de sal (la versión iónica de un elemento) y se utiliza en los siguientes compuestos: hidróxido de aluminio , fosfato de aluminio y sulfato de aluminio y potasio . Para un elemento dado, la forma iónica tiene propiedades diferentes a las de la forma elemental. Aunque es posible tener toxicidad por aluminio , las sales de aluminio se han utilizado de forma eficaz y segura desde la década de 1930, cuando se utilizaron por primera vez con las vacunas contra la difteria y el tétanos . [45] Aunque existe un pequeño aumento en la probabilidad de tener una reacción local a una vacuna con sal de aluminio (enrojecimiento, dolor e hinchazón), no existe un mayor riesgo de reacciones graves. [46] [47]
Ciertas vacunas alguna vez contenían un compuesto llamado tiomersal o timerosal, que es un compuesto orgánico que contiene mercurio . El organomercurio se encuentra comúnmente en dos formas. El catión metilmercurio (con un átomo de carbono) se encuentra en el pescado contaminado con mercurio y es la forma que la gente podría ingerir en zonas contaminadas con mercurio ( enfermedad de Minamata ), mientras que el catión etilmercurio (con dos átomos de carbono) está presente en el timerosal, vinculado al tiosalicilato . [48] Aunque ambos son compuestos organomercurios, no tienen las mismas propiedades químicas e interactúan con el cuerpo humano de manera diferente. El etilmercurio se elimina del cuerpo más rápido que el metilmercurio y es menos probable que cause efectos tóxicos. [48]
El timerosal se utilizó como conservante para prevenir el crecimiento de bacterias y hongos en viales que contienen más de una dosis de una vacuna. [48] Esto ayuda a reducir el riesgo de posibles infecciones o enfermedades graves que podrían ocurrir debido a la contaminación de un vial de vacuna. Aunque hubo un pequeño aumento en el riesgo de enrojecimiento e hinchazón en el lugar de la inyección con las vacunas que contienen timerosal, no hubo un mayor riesgo de daños graves o autismo . [49] [50] Aunque la evidencia respalda la seguridad y eficacia del timerosal en las vacunas, el timerosal se eliminó de las vacunas infantiles en los Estados Unidos en 2001 como medida de precaución. [48]
Iniciativas de la Oficina de Seguridad de Inmunizaciones de los CDC [51]
Sistema de notificación de eventos adversos a las vacunas ( VAERS ) [52] | Centro de Evaluación e Investigación de Productos Biológicos ( CBER ) de la Administración de Alimentos y Medicamentos ( FDA ) [53] | Coalición de Acción de Inmunización (IAC) [54]
Enlace de datos de seguridad de vacunas ( VSD ) [55] |Administración de recursos y servicios de salud ( HRSA ) [56] |Instituto de Prácticas Seguras de Medicamentos (ISMP) [57]
Proyecto de Evaluación de Seguridad de la Inmunización Clínica (CISA) Institutos Nacionales de Salud ( NIH ) [58]
Oficina del Programa Nacional de Vacunas ( NVPO ) [59]
Los protocolos de administración, la eficacia y los eventos adversos de las vacunas son monitoreados por organizaciones del gobierno federal de EE. UU., incluidos los CDC y la FDA, y agencias independientes están reevaluando constantemente las prácticas de vacunación. [51] [60] Como ocurre con todos los medicamentos, el uso de vacunas está determinado por la investigación, la vigilancia y la presentación de informes de salud pública a los gobiernos y al público. [51] [60]
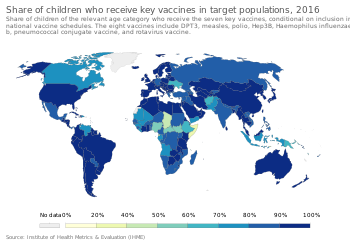

La Organización Mundial de la Salud (OMS) ha estimado que la vacunación previene entre 3,5 y 5 millones de muertes al año [10] y hasta 1,5 millones de niños mueren cada año debido a enfermedades que podrían haberse evitado con la vacunación . [63] Estiman que el 29% de las muertes de niños menores de cinco años en 2013 se pudieron prevenir con vacunas. En otras partes del mundo en desarrollo, se enfrentan al desafío de tener una menor disponibilidad de recursos y vacunas. Países como los del África subsahariana no pueden darse el lujo de ofrecer toda la gama de vacunas infantiles. [64]
En 2024, un informe de la OMS/UNICEF encontró que “el número de niños que recibieron tres dosis de la vacuna contra la difteria, el tétanos y la tos ferina (DTP) en 2023 –un marcador clave para la cobertura mundial de inmunización– se estancó en el 84% (108 millones). Sin embargo, el número de niños que no recibieron una sola dosis de la vacuna aumentó de 13,9 millones en 2022 a 14,5 millones en 2023. Más de la mitad de los niños no vacunados viven en 31 países con entornos frágiles, afectados por conflictos y vulnerables”. [65]
Las vacunas han provocado importantes disminuciones en la prevalencia de enfermedades infecciosas en los Estados Unidos. En 2007, los estudios sobre la eficacia de las vacunas sobre las tasas de mortalidad o morbilidad de las personas expuestas a diversas enfermedades mostraron una disminución de casi el 100% en las tasas de mortalidad y aproximadamente un 90% en las tasas de exposición. [66] Esto ha permitido a organizaciones y estados específicos adoptar estándares para las vacunas recomendadas en la primera infancia. Las familias de bajos ingresos que de otra manera no pueden pagar las vacunas reciben el apoyo de estas organizaciones y leyes gubernamentales específicas. El Programa de Vacunas para Niños y la Ley de Seguridad Social son dos actores importantes en el apoyo a los grupos socioeconómicos más bajos. [67] [68]
En 2000, los CDC declararon que el sarampión había sido eliminado en Estados Unidos (definido como la ausencia de transmisión de la enfermedad durante 12 meses continuos). [69] Sin embargo, con el creciente movimiento antivacunas , Estados Unidos ha visto un resurgimiento de ciertas enfermedades prevenibles con vacunas . El virus del sarampión ahora ha perdido su estado de eliminación en los EE. UU. a medida que el número de casos de sarampión continúa aumentando en los últimos años con un total de 17 brotes en 2018 y 465 brotes en 2019 (al 4 de abril de 2019). [70]

Antes de las primeras vacunaciones, en el sentido de utilizar la viruela vacuna para inocular a las personas contra la viruela , ya se había inoculado a personas en China y en otros lugares, antes de ser copiadas en Occidente mediante el uso de la viruela, lo que se llama variolación . Los primeros indicios de la práctica de la variolación para la viruela en China se remontan al siglo X. [71] Los chinos también practicaron el uso documentado más antiguo de variolación, que proviene del Douzhen Xinfa (痘疹心法) de Wan Quan (1499-1582) de 1549. Implementaron un método de " insuflación nasal " administrado soplando polvo. material de viruela, generalmente costras, hasta las fosas nasales. Se han registrado diversas técnicas de insuflación a lo largo de los siglos XVI y XVII en China. [72] : 60 La Royal Society de Londres recibió dos informes sobre la práctica china de inoculación en 1700; uno de Martin Lister que recibió un informe de un empleado de la Compañía de las Indias Orientales destinado en China y otro de Clopton Havers . [73] En Francia, Voltaire informa que los chinos han practicado la variolización "estos cien años".
En 1796, Edward Jenner , un médico de Berkeley en Gloucestershire , Inglaterra, probó una teoría común de que una persona que hubiera contraído viruela vacuna sería inmune a la viruela. Para probar la teoría, tomó vesículas de viruela vacuna de una lechera llamada Sarah Nelmes con las que infectó a un niño de ocho años llamado James Phipps , y dos meses después inoculó al niño con viruela, y la viruela no se desarrolló. En 1798, Jenner publicó Una investigación sobre las causas y efectos de las Variolæ Vaccinæ, que generó un interés generalizado. Distinguió la viruela vacuna "verdadera" y la "espuria" (que no produjo el efecto deseado) y desarrolló un método "brazo a brazo" para propagar la vacuna a partir de la pústula del individuo vacunado . Los primeros intentos de confirmación se vieron frustrados por la contaminación con viruela, pero a pesar de la controversia dentro de la profesión médica y la oposición religiosa al uso de material animal, en 1801 su informe fue traducido a seis idiomas y más de 100.000 personas fueron vacunadas. [74] El término vacunación fue acuñado en 1800 por el cirujano Richard Dunning en su texto Algunas observaciones sobre la vacunación . [75]
,_Thomas_Hickey,_1805.jpg/440px-Queens_of_Mysore_(detail),_Thomas_Hickey,_1805.jpg)
En 1802, el médico escocés Helenus Scott vacunó a decenas de niños en Bombay contra la viruela utilizando la vacuna contra la viruela vacuna de Jenner. [79] En el mismo año, Scott escribió una carta al editor del Bombay Courier , declarando que "ahora tenemos en nuestro poder comunicar los beneficios de este importante descubrimiento a cada parte de la India, tal vez a China y a todo el este". mundo". [80] : 243 Posteriormente, la vacunación se estableció firmemente en la India británica . En 1803 se inició una campaña de vacunación en la nueva colonia británica de Ceilán. En 1807, los británicos habían vacunado a más de un millón de indios y habitantes de Sri Lanka contra la viruela. [80] : 244 También en 1803, la expedición española Balmis lanzó el primer esfuerzo transcontinental para vacunar a la gente contra la viruela. [81] Después de una epidemia de viruela en 1816, el Reino de Nepal ordenó la vacuna contra la viruela y solicitó al veterinario inglés William Moorcroft que le ayudara a lanzar una campaña de vacunación. [80] : 265–266 Ese mismo año se aprobó una ley en Suecia que exigía la vacunación de los niños contra la viruela antes de los dos años. Prusia introdujo brevemente la vacunación obligatoria en 1810 y nuevamente en la década de 1920, pero decidió no aprobar una ley de vacunación obligatoria en 1829. En la década de 1820 se introdujo una ley sobre la vacunación obligatoria contra la viruela en la provincia de Hannover . En 1826, en Kragujevac , el futuro príncipe Mihailo de Serbia fue la primera persona en ser vacunada contra la viruela en el principado de Serbia. [82] Tras una epidemia de viruela en 1837 que causó 40.000 muertes, el gobierno británico inició una política de vacunación concentrada , comenzando con la Ley de Vacunación de 1840, que preveía la vacunación universal y prohibía la variolación . [80] : 365 La Ley de Vacunación de 1853 introdujo la vacunación obligatoria contra la viruela en Inglaterra y Gales. [83] : 39 La ley siguió a un grave brote de viruela en 1851 y 1852. Disponía que las autoridades de la ley de pobres continuarían dispensando vacunas a todos de forma gratuita, pero que la red de centros de vacunación debía mantener registros de los niños vacunados. registradores de nacimientos. [83] : 41 En ese momento se aceptó que la vacunación voluntaria no había reducido la mortalidad por viruela, [83] : 43 pero la Ley de Vacunación de 1853 se implementó tan mal que tuvo poco impacto en el número de niños vacunados en Inglaterra y Gales . [83] : 50

La Corte Suprema de Estados Unidos confirmó las leyes de vacunación obligatoria en el caso histórico de 1905 Jacobson v. Massachusetts , dictaminando que las leyes podrían exigir la vacunación para proteger al público de enfermedades transmisibles peligrosas. Sin embargo, en la práctica, Estados Unidos tenía la tasa de vacunación más baja entre las naciones industrializadas a principios del siglo XX. Las leyes de vacunación obligatoria comenzaron a aplicarse en Estados Unidos después de la Segunda Guerra Mundial . En 1959, la OMS pidió la erradicación de la viruela en todo el mundo, ya que la viruela todavía era endémica en 33 países. En la década de 1960, entre seis y ocho niños morían cada año en Estados Unidos por complicaciones relacionadas con la vacunación. Según la OMS, en 1966 hubo alrededor de 100 millones de casos de viruela en todo el mundo, causando aproximadamente dos millones de muertes. En la década de 1970 el riesgo de contraer viruela era tan pequeño que el Servicio de Salud Pública de Estados Unidos recomendó que se pusiera fin a la vacunación antivariólica de rutina. En 1974, el programa de vacunación contra la viruela de la OMS había confinado la viruela a partes de Pakistán , India, Bangladesh , Etiopía y Somalia . En 1977, la OMS registró el último caso de infección de viruela adquirida fuera de un laboratorio en Somalia. En 1980 la OMS declaró oficialmente al mundo libre de viruela. [84] : 115-116
En 1974, la OMS adoptó el objetivo de la vacunación universal para 1990 para proteger a los niños contra seis enfermedades infecciosas prevenibles: sarampión , poliomielitis , difteria , tos ferina , tétanos y tuberculosis . [84] : 119 En la década de 1980, sólo entre el 20 y el 40% de los niños de los países en desarrollo fueron vacunados contra estas seis enfermedades. En los países ricos, el número de casos de sarampión había disminuido dramáticamente después de la introducción de la vacuna contra el sarampión en 1963. Las cifras de la OMS demuestran que en muchos países una disminución en la vacunación contra el sarampión conduce a un resurgimiento de los casos de sarampión. El sarampión es tan contagioso que los expertos en salud pública creen que se necesita una tasa de vacunación del 100% para controlar la enfermedad. [84] : 120 A pesar de décadas de vacunación masiva, la polio sigue siendo una amenaza en India, Nigeria , Somalia , Níger , Afganistán , Bangladesh e Indonesia . En 2006, los expertos en salud mundial llegaron a la conclusión de que la erradicación de la polio sólo era posible si se mejoraba el suministro de agua potable y las instalaciones sanitarias en los barrios marginales . [84] : 124 El despliegue de una vacuna DPT combinada contra la difteria , la tos ferina y el tétanos en la década de 1950 se consideró un avance importante para la salud pública. Pero en el transcurso de campañas de vacunación que duraron décadas, las vacunas DPT se asociaron con un gran número de casos con efectos secundarios. A pesar de que las vacunas DPT mejoradas llegaron al mercado en la década de 1990, las vacunas DPT se convirtieron en el foco de las campañas antivacunas en los países ricos. A medida que disminuyeron las tasas de inmunización, aumentaron los brotes de tos ferina en muchos países. [84] : 128
En 2000, se creó la Alianza Mundial para Vacunas e Inmunización para fortalecer las vacunaciones sistemáticas e introducir vacunas nuevas e infrautilizadas en países con un PIB per cápita inferior a 1.000 dólares estadounidenses. [85]
UNICEF ha informado sobre hasta qué punto los niños no recibieron vacunas a partir de 2020 debido a la pandemia de COVID-19 . Para el verano de 2023, la organización describió que los programas de vacunación estaban "volviendo a la normalidad". [86]

Para eliminar el riesgo de brotes de algunas enfermedades, en varias ocasiones los gobiernos y otras instituciones han empleado políticas que exigen la vacunación para todas las personas. Por ejemplo, una ley de 1853 exigía la vacunación universal contra la viruela en Inglaterra y Gales, y se imponían multas a quienes no la cumplieran. [87] Las políticas de vacunación estadounidenses contemporáneas comunes exigen que los niños reciban las vacunas recomendadas antes de ingresar a la escuela pública. [88]
A partir de la vacunación temprana en el siglo XIX, estas políticas encontraron resistencia por parte de una variedad de grupos, llamados colectivamente antivacunas , que se oponen por motivos científicos, éticos, políticos, de seguridad médica, religiosos y otros. [89] Las objeciones comunes son que las vacunas no funcionan, que la vacunación obligatoria constituye una intervención gubernamental excesiva en asuntos personales o que las vacunas propuestas no son lo suficientemente seguras. [90] Muchas políticas de vacunación modernas permiten exenciones para personas que tienen sistemas inmunológicos comprometidos, alergias a los componentes utilizados en las vacunas u objeciones firmes. [91]
En países con recursos financieros limitados, la cobertura de vacunación limitada da como resultado una mayor morbilidad y mortalidad debido a enfermedades infecciosas. [92] Los países más ricos pueden subsidiar las vacunas para los grupos en riesgo, lo que resulta en una cobertura más completa y efectiva. En Australia, por ejemplo, el Gobierno subsidia las vacunas para las personas mayores y los australianos indígenas. [93]
Public Health Law Research, una organización independiente con sede en Estados Unidos, informó en 2009 que no hay pruebas suficientes para evaluar la eficacia de exigir vacunas como condición para puestos de trabajo específicos como medio para reducir la incidencia de enfermedades específicas entre poblaciones particularmente vulnerables; [94] que hay pruebas suficientes que respaldan la eficacia de exigir vacunas como condición para asistir a guarderías y escuelas; [95] y que existe evidencia sólida que respalda la efectividad de las órdenes permanentes, que permiten a los trabajadores de la salud sin autorización para recetar vacunas administrar vacunas como una intervención de salud pública. [96]
La vacunación en dosis fraccionadas reduce la dosis de una vacuna para permitir que más personas sean vacunadas con una determinada reserva de vacunas, intercambiando beneficios sociales por protección individual. Basándose en las propiedades de no linealidad de muchas vacunas, es eficaz en las enfermedades de la pobreza [97] y promete beneficios en oleadas pandémicas, por ejemplo, en COVID-19 , [98] cuando el suministro de vacunas es limitado.
En las últimas décadas, las acusaciones de lesiones causadas por vacunas han aparecido en litigios en los EE. UU. Algunas familias han obtenido importantes premios de jurados comprensivos, a pesar de que la mayoría de los funcionarios de salud pública han dicho que las acusaciones de lesiones eran infundadas. [99] En respuesta, varios fabricantes de vacunas detuvieron la producción, lo que el gobierno de EE. UU. creía que podría ser una amenaza para la salud pública , por lo que se aprobaron leyes para proteger a los fabricantes de responsabilidades derivadas de reclamaciones por lesiones causadas por vacunas. [99] Se han probado la seguridad y los efectos secundarios de múltiples vacunas para mantener la viabilidad de las vacunas como barrera contra las enfermedades. La vacuna contra la influenza fue probada en ensayos controlados y se demostró que tiene efectos secundarios insignificantes equivalentes a los de un placebo . [100] Algunas preocupaciones de las familias podrían haber surgido de creencias y normas sociales que les hacen desconfiar o rechazar las vacunas , contribuyendo a esta discrepancia en los efectos secundarios que eran infundados. [101]

La oposición a la vacunación, por parte de una amplia gama de críticos de las vacunas, ha existido desde las primeras campañas de vacunación. [90] Está ampliamente aceptado que los beneficios de prevenir enfermedades graves y la muerte por enfermedades infecciosas superan con creces los riesgos de efectos adversos graves poco frecuentes después de la inmunización . [103] Algunos estudios han afirmado mostrar que los calendarios de vacunación actuales aumentan las tasas de mortalidad infantil y hospitalización; [104] [105] Sin embargo, esos estudios son de naturaleza correlacional y, por lo tanto, no pueden demostrar efectos causales, y los estudios también han sido criticados por seleccionar cuidadosamente las comparaciones que informan, por ignorar las tendencias históricas que respaldan una conclusión opuesta y por contar vacunas de forma "completamente arbitraria y plagada de errores". [106] [107]
Han surgido varias disputas sobre la moralidad, ética, eficacia y seguridad de la vacunación. Algunos críticos de la vacunación dicen que las vacunas son ineficaces contra las enfermedades [108] o que los estudios de seguridad de las vacunas son inadecuados. [108] Algunos grupos religiosos no permiten la vacunación, [109] y algunos grupos políticos se oponen a la vacunación obligatoria por motivos de libertad individual . [90] En respuesta, ha surgido la preocupación de que la difusión de información infundada sobre los riesgos médicos de las vacunas aumente las tasas de infecciones potencialmente mortales, no sólo en los niños cuyos padres rechazaron las vacunas, sino también en aquellos que no pueden ser vacunados debido a su edad o inmunodeficiencia, que podrían contraer infecciones de portadores no vacunados (ver inmunidad colectiva ). [110] Algunos padres creen que las vacunas causan autismo , aunque no hay evidencia científica que respalde esta idea. [111] En 2011, se descubrió que Andrew Wakefield , uno de los principales defensores de la teoría de que la vacuna MMR causa autismo , había estado motivado financieramente para falsificar datos de investigación y posteriormente fue despojado de su licencia médica . [112] En los Estados Unidos, las personas que rechazan las vacunas por razones no médicas han representado un gran porcentaje de los casos de sarampión y los casos posteriores de pérdida permanente de la audición y muerte causada por la enfermedad. [113]
Muchos padres no vacunan a sus hijos porque sienten que las enfermedades ya no están presentes debido a la vacunación. [114] Esta es una suposición falsa, ya que las enfermedades controladas por los programas de inmunización pueden reaparecer, y de hecho lo hacen, si se abandona la inmunización. Estos patógenos posiblemente podrían infectar a personas vacunadas, debido a la capacidad del patógeno de mutar cuando puede vivir en huéspedes no vacunados. [115] [116]
La noción de una conexión entre las vacunas y el autismo se originó en un artículo de 1998 publicado en The Lancet cuyo autor principal fue el médico Andrew Wakefield . Su estudio concluyó que ocho de los 12 pacientes, de entre 3 y 10 años de edad, desarrollaron síntomas de comportamiento compatibles con el autismo después de la vacuna MMR (una inmunización contra el sarampión , las paperas y la rubéola ). [117] El artículo fue ampliamente criticado por falta de rigor científico y se demostró que Wakefield falsificó datos en el artículo. [117] En 2004, 10 de los 12 coautores originales (sin incluir a Wakefield) publicaron una retractación del artículo y declararon lo siguiente: "Deseamos dejar claro que en este artículo no se estableció ningún vínculo causal entre la vacuna MMR y autismo ya que los datos eran insuficientes." [118] En 2010, The Lancet se retractó oficialmente del artículo, afirmando que varios elementos del mismo eran incorrectos, incluidos datos y protocolos falsificados. El artículo ha provocado un movimiento antivacunas mucho mayor, particularmente en los Estados Unidos, y aunque se demostró que el artículo era fraudulento y fue ampliamente retractado, uno de cada cuatro padres todavía cree que las vacunas pueden causar autismo. [119]
Hasta la fecha, todos los estudios validados y definitivos han demostrado que no existe correlación entre las vacunas y el autismo. [120] Uno de los estudios publicado en 2015 confirma que no existe ningún vínculo entre el autismo y la vacuna triple vírica . A los bebés se les dio un plan de salud, que incluía una vacuna triple vírica, y fueron estudiados continuamente hasta que cumplieron cinco años. No hubo ningún vínculo entre la vacuna y los niños que tenían un hermano con un desarrollo normal o un hermano con autismo, lo que los hacía correr un mayor riesgo de desarrollar autismo. [121]
Puede resultar difícil corregir la memoria de los humanos cuando se recibe información incorrecta antes que la correcta. Aunque hay mucha evidencia que va en contra del estudio de Wakefield y la mayoría de los coautores publicaron retractaciones, muchas personas continúan creyendo y basando sus decisiones en el estudio, ya que aún perdura en su memoria. Se están realizando estudios e investigaciones para determinar formas efectivas de corregir la información errónea en la memoria pública . [122]
La administración de una vacuna puede ser oral, por inyección (intramuscular, intradérmica, subcutánea), por punción, transdérmica o intranasal. [123] Varios ensayos clínicos recientes han tenido como objetivo administrar las vacunas a través de las superficies mucosas para que sean absorbidas por el sistema inmunológico mucoso común , evitando así la necesidad de inyecciones. [124]
La salud se utiliza a menudo como una de las métricas para determinar la prosperidad económica de un país. Esto se debe a que las personas más sanas generalmente están mejor preparadas para contribuir al desarrollo económico de un país que los enfermos. [125] Hay muchas razones para esto. Por ejemplo, una persona que se vacuna contra la gripe no sólo se protege del riesgo de contraer la gripe , sino que al mismo tiempo también evita contagiar a quienes le rodean. [126] Esto conduce a una sociedad más saludable, que permite a los individuos ser más productivos económicamente. En consecuencia, los niños pueden asistir a la escuela con más frecuencia y se ha demostrado que obtienen mejores resultados académicos. De manera similar, los adultos pueden trabajar con más frecuencia, más eficiencia y eficacia. [125] [127]
En general, las vacunas generan un beneficio neto para la sociedad. Las vacunas suelen destacarse por sus altos valores de retorno de la inversión (ROI), especialmente si se consideran los efectos a largo plazo. [128] Algunas vacunas tienen valores de retorno de la inversión mucho más altos que otras. Los estudios han demostrado que las proporciones entre los beneficios y los costos de la vacunación pueden diferir sustancialmente: de 27:1 para la difteria/tos ferina a 13,5:1 para el sarampión, 4,76:1 para la varicela y 0,68 a 1,1:1 para el neumococo conjugado. [126] Algunos gobiernos optan por subsidiar los costos de las vacunas, debido a algunos de los altos valores de retorno de la inversión atribuidos a las vacunas. Estados Unidos subsidia más de la mitad de todas las vacunas para niños, que cuestan entre 400 y 600 dólares cada una. Aunque la mayoría de los niños se vacunan, la población adulta de EE. UU. todavía está por debajo de los niveles de vacunación recomendados. A este problema se le pueden atribuir muchos factores. Muchos adultos que padecen otros problemas de salud no pueden vacunarse de forma segura, mientras que otros optan por no vacunarse en aras de obtener beneficios económicos privados. Muchos estadounidenses tienen un seguro insuficiente y, como tal, deben pagar las vacunas de su bolsillo. Otros son responsables de pagar deducibles y copagos elevados. Aunque las vacunas suelen generar beneficios económicos a largo plazo, muchos gobiernos luchan por pagar los altos costos a corto plazo asociados con la mano de obra y la producción. En consecuencia, muchos países descuidan proporcionar dichos servicios. [126]
Según un artículo de 2021, las vacunas contra Haemophilus influenzae tipo B , hepatitis B , virus del papiloma humano , encefalitis japonesa , sarampión , Neisseria meningitidis serogrupo A , rotavirus , rubéola , estreptococo pneumoniae y fiebre amarilla han evitado aproximadamente 50 millones de muertes entre 2000 y 2019. [ 129] El documento "representa la evaluación más amplia del impacto de la vacuna antes de las perturbaciones relacionadas con la COVID-19". [129] Según un estudio de junio de 2022, las vacunas contra la COVID-19 evitaron entre 14,4 y 19,8 millones de muertes adicionales en 185 países y territorios entre el 8 de diciembre de 2020 y el 8 de diciembre de 2021. [130] [131]
Estimaron que costaría entre 2.800 y 3.700 millones de dólares desarrollar al menos una vacuna para cada uno de ellos. Esto debe compararse con el costo potencial de un brote. El brote de SARS de 2003 en el este de Asia costó 54 mil millones de dólares. [132]
La teoría de juegos utiliza funciones de utilidad para modelar costos y beneficios, que pueden incluir costos y beneficios financieros y no financieros. En los últimos años, se ha argumentado que la teoría de juegos puede utilizarse eficazmente para modelar la adopción de vacunas en las sociedades. Los investigadores han utilizado la teoría de juegos con este fin para analizar la aceptación de la vacunación en el contexto de enfermedades como la gripe y el sarampión. [133]
Las vacunas son nuestras herramientas más efectivas y económicas para la prevención de enfermedades, previenen sufrimientos incalculables y salvan decenas de miles de vidas y miles de millones de dólares en costos de atención médica cada año.
Las vacunas son la herramienta de salud pública más eficaz jamás creada.
Las vacunas siguen siendo el método más eficaz y duradero para prevenir enfermedades infecciosas en todos los grupos de edad.
Las vacunas son el método más eficaz para proteger al público contra enfermedades infecciosas.