La cardiología (del griego antiguo καρδίᾱ (kardiā) 'corazón' y - λογία (-logia) 'estudio') es el estudio del corazón. La cardiología es una rama de la medicina que se ocupa de los trastornos del corazón y del sistema cardiovascular . El campo incluye el diagnóstico médico y el tratamiento de defectos cardíacos congénitos , enfermedad de la arteria coronaria , insuficiencia cardíaca , enfermedad cardíaca valvular y electrofisiología . Los médicos que se especializan en este campo de la medicina se denominan cardiólogos , una subespecialidad de la medicina interna . Los cardiólogos pediátricos son pediatras que se especializan en cardiología. Los médicos que se especializan en cirugía cardíaca se denominan cirujanos cardiotorácicos o cirujanos cardíacos , una especialidad de la cirugía general . [1]
Todos los cardiólogos de la rama de la medicina estudian los trastornos del corazón, pero el estudio de los trastornos cardíacos en adultos y niños requiere cada uno de ellos diferentes vías de formación. Por lo tanto, un cardiólogo de adultos (a menudo llamado simplemente "cardiólogo") no está capacitado adecuadamente para atender a los niños, y los cardiólogos pediátricos no están capacitados para tratar las enfermedades cardíacas en adultos. Los aspectos quirúrgicos fuera del implante de un dispositivo de ritmo cardíaco no están incluidos en la cardiología y pertenecen al ámbito de la cirugía cardiotorácica . Por ejemplo, la cirugía de derivación de la arteria coronaria (CABG), la derivación cardiopulmonar y el reemplazo de válvulas son procedimientos quirúrgicos realizados por cirujanos, no cardiólogos. Por lo general, un cardiólogo identificaría primero quién necesita una cirugía cardíaca y lo derivaría a un cirujano cardíaco para el procedimiento. Sin embargo, algunos procedimientos invasivos, como el cateterismo cardíaco y la implantación de marcapasos, los realizan los cardiólogos.
La cardiología es una especialidad de la medicina interna .
Para convertirse en cardiólogo en los Estados Unidos , una residencia de tres años en medicina interna es seguida por una beca de tres años en cardiología. Es posible especializarse aún más en una subespecialidad. Las subespecialidades reconocidas en los EE. UU. por el Consejo de Acreditación para la Educación Médica de Posgrado son la electrofisiología cardíaca clínica , la cardiología intervencionista , la cardiopatía congénita del adulto y la insuficiencia cardíaca avanzada y la cardiología de trasplantes. Los cardiólogos pueden además certificarse en ecocardiografía por la Junta Nacional de Ecocardiografía, [2] en cardiología nuclear por la Junta de Certificación de Cardiología Nuclear, en tomografía computarizada cardiovascular por la Junta de Certificación de Tomografía Computarizada Cardiovascular y en MRI cardiovascular por la Junta de Certificación de Resonancia Magnética Cardiovascular. [3] Las subespecialidades reconocidas en los EE. UU. por la Oficina de Especialistas Osteópatas de la Asociación Estadounidense de Osteopatía incluyen la electrofisiología cardíaca clínica y la cardiología intervencionista . [4]
En la India, se necesita una residencia de tres años en Medicina General o Pediatría después de la Licenciatura en Medicina y luego tres años de residencia en Cardiología para ser un DM (titular de un Doctorado en Medicina [DM])/ Diplomático del Consejo Nacional (DNB) en Cardiología. [ cita requerida ]
Según Doximity , los cardiólogos adultos ganan un promedio de $436,849 por año en los EE. UU. [5]
La electrofisiología cardíaca es la ciencia que estudia, diagnostica y trata las actividades eléctricas del corazón. El término se utiliza habitualmente para describir los estudios de dichos fenómenos mediante el registro invasivo (intracardíaco) de la actividad espontánea, así como de las respuestas cardíacas a la estimulación eléctrica programada (PES). Estos estudios se realizan para evaluar arritmias complejas , dilucidar síntomas, evaluar electrocardiogramas anormales , evaluar el riesgo de desarrollar arritmias en el futuro y diseñar tratamientos. Estos procedimientos incluyen cada vez más métodos terapéuticos (normalmente, ablación por radiofrecuencia o crioablación ), además de procedimientos de diagnóstico y pronóstico.
Otras modalidades terapéuticas empleadas en este campo incluyen la terapia con medicamentos antiarrítmicos y la implantación de marcapasos y desfibriladores automáticos implantables (DAI). [6] [7]
El estudio electrofisiológico cardíaco mide típicamente la respuesta del miocardio lesionado o miocardiopático a la estimulación electrofisiológica con regímenes farmacológicos específicos para evaluar la probabilidad de que el régimen prevenga con éxito una taquicardia ventricular sostenida (TV) o fibrilación ventricular (FV) potencialmente fatales en el futuro. A veces se debe realizar una serie de ensayos farmacológicos de estudio electrofisiológico para permitir que el cardiólogo seleccione el régimen de tratamiento a largo plazo que mejor prevenga o desacelere el desarrollo de TV o FV después de la estimulación electrofisiológica. Dichos estudios también pueden realizarse en presencia de un marcapasos cardíaco o un desfibrilador automático implantable recién implantado o recientemente reemplazado. [6]
La electrofisiología cardíaca clínica es una rama de la especialidad médica de la cardiología y se ocupa del estudio y el tratamiento de los trastornos del ritmo cardíaco. Los cardiólogos con experiencia en esta área suelen denominarse electrofisiólogos. Los electrofisiólogos están capacitados en el mecanismo, la función y el desempeño de las actividades eléctricas del corazón. Los electrofisiólogos trabajan en estrecha colaboración con otros cardiólogos y cirujanos cardíacos para ayudar o guiar la terapia de los trastornos del ritmo cardíaco (arritmias). Están capacitados para realizar procedimientos intervencionistas y quirúrgicos para tratar la arritmia cardíaca. [8]
La formación necesaria para convertirse en electrofisiólogo es larga y requiere ocho años después de la carrera de medicina (dentro de los EE. UU.): tres años de residencia en medicina interna, tres años de especialización en cardiología y dos años de electrofisiología cardíaca clínica. [9]
La cardiogeriatría, o cardiología geriátrica, es la rama de la cardiología y la medicina geriátrica que se ocupa de los trastornos cardiovasculares en las personas mayores.
Los trastornos cardíacos como la enfermedad coronaria , incluido el infarto de miocardio , la insuficiencia cardíaca , la miocardiopatía y las arritmias como la fibrilación auricular , son comunes y son una causa importante de mortalidad en las personas mayores. [10] [11] Los trastornos vasculares como la aterosclerosis y la enfermedad arterial periférica causan una morbilidad y mortalidad significativas en las personas mayores. [12] [13]
Las técnicas de diagnóstico por imágenes cardíacas incluyen la ecocardiografía (eco), la resonancia magnética cardíaca (RMC) y la tomografía computarizada del corazón. Quienes se especializan en técnicas de diagnóstico por imágenes cardíacas pueden recibir más capacitación en todos los modos de diagnóstico por imágenes o centrarse en una sola modalidad.
La ecocardiografía (o "eco") utiliza ultrasonidos estándar bidimensionales, tridimensionales y Doppler para crear imágenes del corazón. Se utiliza para evaluar y cuantificar el tamaño y la función cardíaca, la función valvular y puede ayudar con el diagnóstico y el tratamiento de afecciones que incluyen insuficiencia cardíaca, ataque cardíaco, enfermedad cardíaca valvular, defectos cardíacos congénitos, enfermedad pericárdica y enfermedad aórtica. Aquellos que se especializan en eco pueden pasar una cantidad significativa de su tiempo clínico leyendo ecos y realizando eco transesofágicos, en particular utilizando este último durante procedimientos como la inserción de un dispositivo de oclusión de la orejuela auricular izquierda. El eco transesofágico proporciona una resolución espacial más alta que la ecocardiografía transtorácica y debido a que la sonda está ubicada en el esófago, no está limitada por la atenuación debido a las estructuras del tórax anterior, como las costillas, la pared torácica, los senos y los pulmones, que pueden obstaculizar la calidad de la ecocardiografía transtorácica. Generalmente está indicado para una variedad de indicaciones, incluyendo: cuando el ecocardiograma transtorácico estándar no es diagnóstico, para la evaluación detallada de anormalidades que se encuentran típicamente en el campo lejano, como la aorta, la orejuela auricular izquierda, la evaluación de válvulas cardíacas nativas o protésicas, la evaluación de masas cardíacas, la evaluación de endocarditis, abscesos valvulares o para la evaluación de la fuente cardíaca de émbolo. Se utiliza con frecuencia en el contexto de fibrilación auricular o aleteo auricular para facilitar la decisión clínica con respecto a la anticoagulación, cardioversión y/o ablación por radiofrecuencia. [14]
La resonancia magnética cardíaca utiliza protocolos especiales para obtener imágenes de la estructura y la función del corazón con secuencias específicas para ciertas enfermedades, como la hemocromatosis y la amiloidosis .
La tomografía computarizada cardíaca utiliza protocolos especiales para obtener imágenes de la estructura y la función del corazón, con especial énfasis en las arterias coronarias.
La cardiología intervencionista es una rama de la cardiología que se ocupa específicamente del tratamiento con catéter de las enfermedades cardíacas estructurales. [15] Se pueden realizar una gran cantidad de procedimientos en el corazón mediante cateterismo, incluidos la angiografía, la angioplastia, la aterectomía y la implantación de un stent. Todos estos procedimientos implican la inserción de una vaina en la arteria femoral o la arteria radial (pero, en la práctica, cualquier arteria o vena periférica grande) y la canulación del corazón bajo visualización de rayos X (más comúnmente fluoroscopia ). Esta canulación permite un acceso indirecto al corazón, evitando el traumatismo causado por la apertura quirúrgica del tórax.
Las principales ventajas de utilizar el enfoque de cardiología o radiología intervencionista son la evitación de las cicatrices y el dolor, y la larga recuperación postoperatoria. Además, el procedimiento de cardiología intervencionista de angioplastia primaria es ahora el estándar de oro de atención para un infarto agudo de miocardio. Este procedimiento también se puede realizar de forma proactiva, cuando las áreas del sistema vascular se ocluyen por aterosclerosis . El cardiólogo pasará esta vaina a través del sistema vascular para acceder al corazón. Esta vaina tiene un globo y un pequeño tubo de malla de alambre envuelto alrededor de ella, y si el cardiólogo encuentra un bloqueo o estenosis , puede inflar el globo en el sitio de oclusión en el sistema vascular para aplanar o comprimir la placa contra la pared vascular. Una vez que se completa, se coloca un stent como un tipo de andamio para mantener la vasculatura abierta de forma permanente.
Una especialización relativamente nueva de la cardiología es el campo de la insuficiencia cardíaca y el trasplante cardíaco. La miocardiopatía es una enfermedad del músculo cardíaco que lo hace más grande o más rígido, lo que a veces hace que el corazón tenga problemas para bombear sangre. [16] La especialización de la cardiología general solo en las miocardiopatías conduce a la especialización también en el trasplante cardíaco y la hipertensión pulmonar .
Una especialidad reciente de la cardiología es la cardiooncología. Esta área se especializa en el tratamiento cardíaco de pacientes con cáncer y, en particular, de aquellos que tienen planes de recibir quimioterapia o que han experimentado complicaciones cardíacas a causa de la quimioterapia.
En los últimos tiempos, el enfoque se está desplazando gradualmente hacia la cardiología preventiva debido al aumento de la carga de enfermedades cardiovasculares a una edad temprana. Según la OMS, el 37% de todas las muertes prematuras se deben a enfermedades cardiovasculares y, de estas, el 82% se producen en países de ingresos bajos y medios. [17] La cardiología clínica es la subespecialidad de la cardiología que se ocupa de la cardiología preventiva y la rehabilitación cardíaca. La cardiología preventiva también se ocupa de los chequeos preventivos de rutina a través de pruebas no invasivas, específicamente electrocardiografía, fasegrafía , pruebas de esfuerzo, perfil lipídico y examen físico general para detectar cualquier enfermedad cardiovascular a una edad temprana, mientras que la rehabilitación cardíaca es la rama emergente de la cardiología que ayuda a una persona a recuperar su fuerza general y vivir una vida normal después de un evento cardiovascular. Una subespecialidad de la cardiología preventiva es la cardiología deportiva . Debido a que la enfermedad cardíaca es la principal causa de muerte en el mundo, incluido Estados Unidos (cdc.gov), se han desarrollado campañas de salud nacionales e investigaciones de control aleatorias para mejorar la salud cardíaca.

Helen B. Taussig es conocida como la fundadora de la cardiología pediátrica. Se hizo famosa por su trabajo con la Tetralogía, un defecto cardíaco congénito en el que la sangre oxigenada y desoxigenada ingresa al sistema circulatorio como resultado de un defecto del tabique ventricular (VSD) justo debajo de la aorta. Esta afección hace que los recién nacidos tengan un tinte azulado, cianosis , y una deficiencia de oxígeno en sus tejidos, hipoxemia . Trabajó con Alfred Blalock y Vivien Thomas en el Hospital Johns Hopkins , donde experimentaron con perros para ver cómo intentarían curar quirúrgicamente a estos "bebés azules". Finalmente, descubrieron cómo hacer exactamente eso mediante la anastomosis de la arteria sistémica a la arteria pulmonar y lo llamaron derivación Blalock-Taussig . [18]
La tetralogía de Fallot , la atresia pulmonar , la doble salida del ventrículo derecho , la transposición de las grandes arterias , el tronco arterioso persistente y la anomalía de Ebstein son varias cardiopatías cianóticas congénitas, en las que la sangre del recién nacido no se oxigena de manera eficiente, debido al defecto cardíaco.
A medida que más niños con cardiopatías congénitas llegan a la edad adulta, ha surgido una combinación de cardiología pediátrica y de adultos llamada cardiopatía congénita de adultos (ACHD, por sus siglas en inglés). Este campo puede definirse como cardiología de adultos o de niños. La ACHD se especializa en enfermedades congénitas en el contexto de enfermedades de adultos (por ejemplo, enfermedad de las arterias coronarias, EPOC, diabetes) que, de otro modo, serían atípicas para la cardiología de adultos o de niños.

Como foco central de la cardiología, el corazón tiene numerosas características anatómicas (p. ej., aurículas , ventrículos , válvulas cardíacas ) y numerosas características fisiológicas (p. ej., sístole , ruidos cardíacos , poscarga ) que han sido documentadas enciclopédicamente durante muchos siglos. El corazón está ubicado en el medio del abdomen con su punta ligeramente hacia el lado izquierdo del abdomen.
Los trastornos del corazón conducen a enfermedades cardíacas y enfermedades cardiovasculares y pueden provocar un número significativo de muertes: las enfermedades cardiovasculares son la principal causa de muerte en los EE. UU. y causaron el 24,95 % del total de muertes en 2008. [19]
La principal responsabilidad del corazón es bombear sangre a todo el cuerpo. Bombea sangre desde el cuerpo (llamada circulación sistémica ) a través de los pulmones (llamada circulación pulmonar ) y luego regresa al cuerpo. Esto significa que el corazón está conectado a todo el cuerpo y afecta a todo el organismo. En pocas palabras, el corazón es un circuito de la circulación . [ cita requerida ] Si bien se sabe mucho sobre el corazón sano, la mayor parte de los estudios en cardiología se centran en los trastornos del corazón y la restauración y, cuando sea posible, de la función.
El corazón es un músculo que comprime la sangre y funciona como una bomba. Los sistemas del corazón pueden clasificarse como eléctricos o mecánicos, y ambos sistemas son susceptibles de sufrir fallas o disfunciones.
El sistema eléctrico del corazón se centra en la contracción periódica (apretón) de las células musculares que es causada por el marcapasos cardíaco ubicado en el nódulo sinoauricular . El estudio de los aspectos eléctricos es un subcampo de la electrofisiología llamado electrofisiología cardíaca y se resume en el electrocardiograma (ECG/EKG). Los potenciales de acción generados en el marcapasos se propagan por todo el corazón en un patrón específico. El sistema que transporta este potencial se llama sistema de conducción eléctrica . La disfunción del sistema eléctrico se manifiesta de muchas maneras y puede incluir el síndrome de Wolff-Parkinson-White , la fibrilación ventricular y el bloqueo cardíaco . [20]
El sistema mecánico del corazón se centra en el movimiento fluídico de la sangre y en la función del corazón como bomba . La parte mecánica es, en última instancia, el propósito del corazón y muchos de los trastornos del corazón alteran la capacidad de mover la sangre. La insuficiencia cardíaca es una afección en la que las propiedades mecánicas del corazón han fallado o están fallando, lo que significa que no circula suficiente sangre. La falta de movimiento de una cantidad suficiente de sangre a través del cuerpo puede causar daño o falla de otros órganos y puede resultar en la muerte si es grave. [21]
La circulación coronaria es la circulación de la sangre en los vasos sanguíneos del músculo cardíaco (el miocardio). Los vasos que llevan sangre rica en oxígeno al miocardio se conocen como arterias coronarias. Los vasos que extraen la sangre desoxigenada del músculo cardíaco se conocen como venas cardíacas. Estas incluyen la vena cardíaca mayor , la vena cardíaca media , la vena cardíaca menor y las venas cardíacas anteriores .
Como las arterias coronarias izquierda y derecha recorren la superficie del corazón, se las puede llamar arterias coronarias epicárdicas. Estas arterias, cuando están sanas, son capaces de autorregularse para mantener el flujo sanguíneo coronario en niveles adecuados a las necesidades del músculo cardíaco. Estos vasos relativamente estrechos suelen verse afectados por la aterosclerosis y pueden bloquearse, lo que provoca angina de pecho o infarto de miocardio (también conocido como ataque cardíaco). Las arterias coronarias que recorren la profundidad del miocardio se denominan subendocárdicas.
Las arterias coronarias se clasifican como de “circulación final”, ya que representan la única fuente de suministro de sangre al miocardio; hay muy poco suministro de sangre redundante, por lo que el bloqueo de estos vasos puede ser tan crítico.
El examen cardíaco (también llamado "examen precordial") se realiza como parte de un examen físico o cuando un paciente presenta dolor torácico sugestivo de una patología cardiovascular . Por lo general, se modifica según la indicación y se integra con otros exámenes, especialmente el examen respiratorio . [ cita requerida ]
Como todos los exámenes médicos, el examen cardíaco sigue la estructura estándar de inspección, palpación y auscultación. [22] [23]
La cardiología se ocupa del funcionamiento normal del corazón y de las desviaciones de un corazón sano. Muchos trastornos afectan al corazón en sí, pero algunos se producen fuera de él y en el sistema vascular. En conjunto, los dos se denominan sistema cardiovascular y las enfermedades de una parte tienden a afectar a la otra.
La enfermedad de la arteria coronaria, también conocida como "enfermedad cardíaca isquémica", [24] es un grupo de enfermedades que incluye: angina estable , angina inestable , infarto de miocardio y es una de las causas de muerte súbita cardíaca . [25] Está dentro del grupo de enfermedades cardiovasculares de las cuales es el tipo más común. [26] Un síntoma común es el dolor o malestar en el pecho que puede trasladarse al hombro, brazo, espalda, cuello o mandíbula. [27] Ocasionalmente puede sentirse como acidez de estómago . Por lo general, los síntomas ocurren con el ejercicio o el estrés emocional , duran menos de unos minutos y mejoran con el descanso. [27] También puede ocurrir dificultad para respirar y, a veces, no hay síntomas presentes. [27] El primer signo es ocasionalmente un ataque cardíaco. [28] Otras complicaciones incluyen insuficiencia cardíaca o latidos cardíacos irregulares . [28]
Los factores de riesgo incluyen: presión arterial alta , tabaquismo , diabetes , falta de ejercicio, obesidad , colesterol alto en sangre , mala alimentación y exceso de alcohol , entre otros. [29] [30] Otros riesgos incluyen depresión . [31] El mecanismo subyacente implica aterosclerosis de las arterias del corazón . Una serie de pruebas pueden ayudar con los diagnósticos, incluyendo: electrocardiograma, prueba de esfuerzo cardíaco , angiografía tomográfica computarizada coronaria y angiografía coronaria , entre otras. [32]
La prevención se realiza mediante una dieta saludable, ejercicio regular, mantener un peso saludable y no fumar. [33] A veces también se utilizan medicamentos para la diabetes, el colesterol alto o la presión arterial alta. [33] Hay evidencia limitada para la detección de personas que tienen bajo riesgo y no tienen síntomas. [34] El tratamiento implica las mismas medidas que la prevención. [35] [36] Se pueden recomendar medicamentos adicionales como antiplaquetarios , incluida la aspirina , los betabloqueantes o la nitroglicerina . [36] Se pueden utilizar procedimientos como la intervención coronaria percutánea (ICP) o la cirugía de derivación de la arteria coronaria (CABG) en la enfermedad grave. [36] [37] En aquellos con CAD estable, no está claro si la PCI o la CABG además de los otros tratamientos mejoran la expectativa de vida o disminuyen el riesgo de ataque cardíaco. [38]
En 2013, la CAD fue la causa más común de muerte a nivel mundial, lo que resultó en 8,14 millones de muertes (16,8 %), frente a los 5,74 millones de muertes (12 %) en 1990. [26] El riesgo de muerte por CAD para una edad determinada ha disminuido entre 1980 y 2010, especialmente en los países desarrollados . [39] El número de casos de CAD para una edad determinada también ha disminuido entre 1990 y 2010. [40] En los EE. UU. en 2010, aproximadamente el 20 % de los mayores de 65 años tenían CAD, mientras que estaba presente en el 7 % de los de 45 a 64 años y en el 1,3 % de los de 18 a 45 años . [41] Las tasas son más altas entre los hombres que entre las mujeres de una edad determinada. [41]
La insuficiencia cardíaca, o formalmente miocardiopatía, es una alteración del funcionamiento del corazón y existen numerosas causas y formas de insuficiencia cardíaca.
Las causas de la miocardiopatía pueden ser genéticas , virales o relacionadas con el estilo de vida. Los síntomas clave de la miocardiopatía incluyen dificultad para respirar, fatiga y latidos cardíacos irregulares. Es fundamental comprender la función específica del músculo cardíaco, ya que su función principal es bombear sangre por todo el cuerpo de manera eficiente. [42]
La arritmia cardíaca, también conocida como "disritmia cardíaca" o "latidos cardíacos irregulares", es un grupo de afecciones en las que el ritmo cardíaco es demasiado rápido, demasiado lento o irregular. Una frecuencia cardíaca demasiado rápida (por encima de 100 latidos por minuto en adultos) se denomina taquicardia . Una frecuencia cardíaca demasiado lenta (por debajo de 60 latidos por minuto) se denomina bradicardia . [43] Muchos tipos de arritmia no presentan síntomas. Cuando los síntomas están presentes, pueden incluir palpitaciones o sentir una pausa entre los latidos del corazón. Los síntomas más graves pueden incluir mareos , desmayos , dificultad para respirar o dolor en el pecho . [44] Si bien la mayoría de los tipos de arritmia no son graves, algunos predisponen a una persona a complicaciones como accidente cerebrovascular o insuficiencia cardíaca . [43] [45] Otros pueden provocar un paro cardíaco . [45]
Existen cuatro tipos principales de arritmia: latidos adicionales , taquicardias supraventriculares , arritmias ventriculares y bradiarritmias . Los latidos adicionales incluyen contracciones auriculares prematuras , contracciones ventriculares prematuras y contracciones de la unión prematuras . Las taquicardias supraventriculares incluyen fibrilación auricular , aleteo auricular y taquicardia supraventricular paroxística . Las arritmias ventriculares incluyen fibrilación ventricular y taquicardia ventricular . [45] [46] Las arritmias se deben a problemas con el sistema de conducción eléctrica del corazón . [43] Las arritmias pueden ocurrir en niños; sin embargo, el rango normal de la frecuencia cardíaca es diferente y depende de la edad. [45] Una serie de pruebas pueden ayudar a diagnosticar la arritmia, incluido un electrocardiograma y un monitor Holter . [47]
La mayoría de las arritmias pueden tratarse de manera eficaz. [43] Los tratamientos pueden incluir medicamentos, procedimientos médicos como un marcapasos y cirugía. Los medicamentos para una frecuencia cardíaca rápida pueden incluir betabloqueantes o agentes que intentan restablecer un ritmo cardíaco normal, como la procainamida . Este último grupo puede tener efectos secundarios más significativos, especialmente si se toma durante un largo período de tiempo. Los marcapasos se utilizan a menudo para frecuencias cardíacas lentas. Aquellos con un ritmo cardíaco irregular a menudo son tratados con anticoagulantes para reducir el riesgo de complicaciones. Aquellos que tienen síntomas graves de una arritmia pueden recibir tratamiento urgente con una descarga eléctrica en forma de cardioversión o desfibrilación . [48]
La arritmia afecta a millones de personas. [49] En Europa y América del Norte, en 2014, la fibrilación auricular afectaba a alrededor del 2% al 3% de la población. [50] La fibrilación auricular y el aleteo auricular provocaron 112.000 muertes en 2013, frente a las 29.000 de 1990. [26] La muerte súbita cardíaca es la causa de aproximadamente la mitad de las muertes por enfermedad cardiovascular o de alrededor del 15% de todas las muertes a nivel mundial. [51] Alrededor del 80% de las muertes súbitas cardíacas son el resultado de arritmias ventriculares. [51] Las arritmias pueden ocurrir a cualquier edad, pero son más comunes entre las personas mayores. [49]
El paro cardíaco es una parada repentina del flujo sanguíneo efectivo debido a la incapacidad del corazón para contraerse de manera efectiva. [52] Los síntomas incluyen pérdida de conciencia y respiración anormal o ausente . [53] [54] Algunas personas pueden tener dolor en el pecho , dificultad para respirar o náuseas antes de que esto ocurra. [54] Si no se trata en minutos, generalmente ocurre la muerte . [52]
La causa más común de paro cardíaco es la enfermedad de la arteria coronaria . Las causas menos comunes incluyen pérdida importante de sangre , falta de oxígeno, potasio muy bajo , insuficiencia cardíaca y ejercicio físico intenso. Una serie de trastornos hereditarios también pueden aumentar el riesgo, incluido el síndrome de QT largo . El ritmo cardíaco inicial es más a menudo la fibrilación ventricular . [55] El diagnóstico se confirma al no encontrar pulso. [53] Si bien un paro cardíaco puede ser causado por un ataque cardíaco o insuficiencia cardíaca, estos no son lo mismo. [52]
La prevención incluye no fumar, realizar actividad física y mantener un peso saludable. [56] El tratamiento para el paro cardíaco es la reanimación cardiopulmonar (RCP) inmediata y, si hay un ritmo desfibrilable , la desfibrilación . [57] Entre los que sobreviven, el manejo de la temperatura dirigida puede mejorar los resultados. [58] Se puede colocar un desfibrilador cardíaco implantable para reducir la posibilidad de muerte por recurrencia. [56]
En los Estados Unidos , el paro cardíaco fuera del hospital ocurre en aproximadamente 13 por cada 10.000 personas por año (326.000 casos). El paro cardíaco en el hospital ocurre en otros 209.000 [59] El paro cardíaco se vuelve más común con la edad. Afecta a los hombres con más frecuencia que a las mujeres. [60] El porcentaje de personas que sobreviven con tratamiento es de alrededor del 8%. Muchos de los que sobreviven tienen una discapacidad significativa . Sin embargo, muchos programas de televisión estadounidenses han retratado tasas de supervivencia irrealmente altas del 67%. [61]
La hipertensión , también conocida como "presión arterial alta", es una afección médica a largo plazo en la que la presión arterial en las arterias se mantiene elevada de forma persistente. [62] La presión arterial alta por lo general no causa síntomas. [63] Sin embargo, la presión arterial alta a largo plazo es un factor de riesgo importante para la enfermedad de las arterias coronarias , el accidente cerebrovascular , la insuficiencia cardíaca , la enfermedad vascular periférica , la pérdida de la visión y la enfermedad renal crónica . [64] [65]
Los factores relacionados con el estilo de vida pueden aumentar el riesgo de padecer hipertensión, entre ellos el exceso de sal en la dieta, el exceso de peso corporal , el tabaquismo y el consumo de alcohol. [63] [66] La hipertensión también puede ser causada por otras enfermedades o presentarse como efecto secundario de medicamentos. [67]
La presión arterial se expresa mediante dos medidas, la presión sistólica y la presión diastólica , que son la presión máxima y mínima, respectivamente. [63] La presión arterial normal en reposo está dentro del rango de 100 a 140 milímetros de mercurio (mmHg) sistólica y 60 a 90 mmHg diastólica. [68] La presión arterial alta está presente si la presión arterial en reposo se mantiene persistentemente en 140/90 mmHg o más en la mayoría de los adultos. [66] Se aplican cifras diferentes para los niños. [69] Al diagnosticar la presión arterial alta, el control ambulatorio de la presión arterial durante un período de 24 horas parece ser más preciso que la medición de la presión arterial " en el consultorio" de un médico u otro lugar de detección de la presión arterial. [62] [66] [70]
Los cambios en el estilo de vida y los medicamentos pueden reducir la presión arterial y disminuir el riesgo de complicaciones de salud. [71] Los cambios en el estilo de vida incluyen pérdida de peso, disminución de la ingesta de sal, ejercicio físico y una dieta saludable. [66] Si los cambios en el estilo de vida son insuficientes, se pueden utilizar medicamentos para la presión arterial . [71] Un régimen de hasta tres medicamentos controla eficazmente la presión arterial en el 90% de las personas. [66] El tratamiento de la presión arterial alta moderada a severa (definida como >160/100 mmHg) con medicamentos se asocia con una mejor expectativa de vida y una menor morbilidad . [72] El efecto del tratamiento para la presión arterial entre 140/90 mmHg y 160/100 mmHg es menos claro, con algunos estudios encontrando beneficios [73] [74] mientras que otros no. [75] La presión arterial alta afecta entre el 16% y el 37% de la población a nivel mundial. [66] En 2010, se creía que la hipertensión había sido un factor en el 18% (9,4 millones) de muertes. [76]
La hipertensión esencial es la forma de hipertensión que por definición no tiene una causa identificable. Es el tipo más común de hipertensión, que afecta al 95% de los pacientes hipertensos, [77] [78] [79] [80] tiende a ser familiar y es probable que sea consecuencia de una interacción entre factores ambientales y genéticos . La prevalencia de la hipertensión esencial aumenta con la edad , y las personas con presión arterial relativamente alta a edades más tempranas tienen un mayor riesgo de desarrollar posteriormente hipertensión. La hipertensión puede aumentar el riesgo de eventos cerebrales , cardíacos y renales . [81]
La hipertensión secundaria es un tipo de hipertensión que se debe a una causa secundaria subyacente identificable. Es mucho menos común que la hipertensión esencial y afecta solo al 5 % de los pacientes hipertensos. Tiene muchas causas diferentes, incluidas enfermedades endocrinas , enfermedades renales y tumores . También puede ser un efecto secundario de muchos medicamentos . [82]
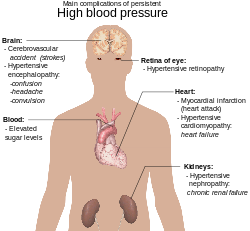
Las complicaciones de la hipertensión son resultados clínicos que resultan de la elevación persistente de la presión arterial. [83] La hipertensión es un factor de riesgo para todas las manifestaciones clínicas de la aterosclerosis, ya que es un factor de riesgo para la aterosclerosis en sí. [84] [85] [86] [87] [88] Es un factor predisponente independiente para la insuficiencia cardíaca , [89] [90] la enfermedad de la arteria coronaria , [91] [92] el accidente cerebrovascular , [83] la enfermedad renal , [93] [94] [95] y la enfermedad arterial periférica . [96] [97] Es el factor de riesgo más importante para la morbilidad y mortalidad cardiovascular , en los países industrializados . [98]
Un defecto cardíaco congénito, también conocido como "anomalía cardíaca congénita" o "enfermedad cardíaca congénita", es un problema en la estructura del corazón que está presente al nacer . [99] Los signos y síntomas dependen del tipo específico de problema. [100] Los síntomas pueden variar desde ninguno hasta potencialmente mortal. [99] Cuando están presentes, pueden incluir respiración rápida, piel azulada , poco aumento de peso y sensación de cansancio. [101] No causa dolor en el pecho. [101] La mayoría de los problemas cardíacos congénitos no ocurren con otras enfermedades. [100] Las complicaciones que pueden resultar de los defectos cardíacos incluyen insuficiencia cardíaca . [101]
La causa de un defecto cardíaco congénito es a menudo desconocida. [102] Ciertos casos pueden deberse a infecciones durante el embarazo como la rubéola , el uso de ciertos medicamentos o drogas como el alcohol o el tabaco , que los padres estén estrechamente relacionados o que la madre tenga un estado nutricional deficiente u obesidad . [100] [103] Tener un padre con un defecto cardíaco congénito también es un factor de riesgo. [104] Una serie de afecciones genéticas están asociadas con defectos cardíacos, incluyendo el síndrome de Down , el síndrome de Turner y el síndrome de Marfan . [100] Los defectos cardíacos congénitos se dividen en dos grupos principales: defectos cardíacos cianóticos y defectos cardíacos no cianóticos , dependiendo de si el niño tiene el potencial de volverse azulado. [100] Los problemas pueden afectar las paredes interiores del corazón, las válvulas cardíacas o los grandes vasos sanguíneos que van hacia y desde el corazón. [99]
Los defectos cardíacos congénitos se pueden prevenir en parte mediante la vacunación contra la rubéola , la adición de yodo a la sal y la adición de ácido fólico a ciertos productos alimenticios. [100] Algunos defectos no necesitan tratamiento. [99] Otros pueden tratarse eficazmente con procedimientos basados en catéteres o cirugía cardíaca . [105] Ocasionalmente, pueden ser necesarias varias operaciones. [105] Ocasionalmente, se requiere un trasplante cardíaco . [105] Con el tratamiento apropiado, los resultados, incluso con problemas complejos, son generalmente buenos. [99]
Los defectos cardíacos son el defecto congénito más común . [100] [106] En 2013 estaban presentes en 34,3 millones de personas en todo el mundo. [106] Afectan entre 4 y 75 por cada 1.000 nacidos vivos dependiendo de cómo se diagnostiquen. [100] [104] Alrededor de 6 a 19 por cada 1.000 causan un grado moderado a severo de problemas. [104] Los defectos cardíacos congénitos son la principal causa de muertes relacionadas con defectos de nacimiento. [100] En 2013 resultaron en 323.000 muertes en comparación con las 366.000 muertes en 1990. [26]
La tetralogía de Fallot es la cardiopatía congénita más frecuente y se presenta en 1 a 3 casos por cada 1000 nacimientos. La causa de este defecto es un defecto del tabique ventricular (VSD) y una aorta cabalgada . Estos dos defectos combinados hacen que la sangre desoxigenada pase por alto los pulmones y vuelva directamente al sistema circulatorio. La derivación de Blalock-Taussig modificada se utiliza habitualmente para arreglar la circulación. Este procedimiento se realiza colocando un injerto entre la arteria subclavia y la arteria pulmonar ipsilateral para restablecer el flujo sanguíneo correcto.
La atresia pulmonar se produce en 7 u 8 casos por cada 100 000 nacimientos y se caracteriza por la ramificación de la aorta desde el ventrículo derecho. Esto hace que la sangre desoxigenada no pase por los pulmones y entre en el sistema circulatorio. Las cirugías pueden solucionar este problema redirigiendo la aorta y reparando la conexión entre el ventrículo derecho y la arteria pulmonar.
Existen dos tipos de atresia pulmonar, que se clasifican según si el bebé también tiene o no un defecto del tabique ventricular . [107] [108]
La doble salida del ventrículo derecho (DORV) es cuando ambas grandes arterias, la arteria pulmonar y la aorta, están conectadas al ventrículo derecho. Generalmente hay un VSD en diferentes lugares particulares dependiendo de las variaciones de DORV, típicamente el 50% son subaórticos y el 30%. Las cirugías que se pueden realizar para corregir este defecto pueden variar debido a la diferente fisiología y flujo sanguíneo en el corazón defectuoso. Una forma de curarlo es mediante un cierre del VSD y la colocación de conductos para reiniciar el flujo sanguíneo entre el ventrículo izquierdo y la aorta y entre el ventrículo derecho y la arteria pulmonar. Otra forma es la derivación de la arteria sistémica a la pulmonar en casos asociados con estenosis pulmonar . Además, se puede realizar una septostomía auricular con balón para aliviar la hipoxemia causada por DORV con la anomalía de Taussig-Bing mientras se espera la corrección quirúrgica. [109]

Existen dos tipos diferentes de transposición de las grandes arterias , la dextrotransposición de las grandes arterias y la levotransposición de las grandes arterias , según el lugar donde se conectan las cámaras y los vasos. La dextrotransposición se produce en aproximadamente 1 de cada 4000 recién nacidos y es cuando el ventrículo derecho bombea sangre a la aorta y la sangre desoxigenada entra en el torrente sanguíneo. El procedimiento temporal consiste en crear un defecto del tabique auricular . Una solución permanente es más complicada e implica redirigir el retorno pulmonar a la aurícula derecha y el retorno sistémico a la aurícula izquierda, lo que se conoce como procedimiento de Senning . El procedimiento de Rastelli también se puede realizar redirigiendo el flujo de salida del ventrículo izquierdo, dividiendo el tronco pulmonar y colocando un conducto entre el ventrículo derecho y el tronco pulmonar. La levotransposición ocurre en aproximadamente 1 de cada 13.000 recién nacidos y se caracteriza por el bombeo de sangre por parte del ventrículo izquierdo hacia los pulmones y el bombeo de sangre por parte del ventrículo derecho hacia la aorta. Esto puede no producir problemas al principio, pero con el tiempo sí lo hará debido a las diferentes presiones que utiliza cada ventrículo para bombear sangre. Cambiar el ventrículo izquierdo para que sea el ventrículo sistémico y el ventrículo derecho para que bombee sangre hacia la arteria pulmonar puede reparar la levotransposición. [ cita requerida ]
El tronco arterioso persistente se produce cuando el tronco arterioso no logra dividirse en la aorta y el tronco pulmonar. Esto ocurre en aproximadamente 1 de cada 11.000 nacidos vivos y permite la entrada de sangre oxigenada y desoxigenada al cuerpo. La reparación consiste en el cierre de la comunicación interventricular (CIV) y el procedimiento de Rastelli. [110] [111]
La anomalía de Ebstein se caracteriza por una aurícula derecha significativamente agrandada y un corazón con forma de caja. Esto es muy poco frecuente y ocurre en menos del 1% de los casos de cardiopatía congénita. La reparación quirúrgica varía según la gravedad de la enfermedad. [112]
La cardiología pediátrica es una subespecialidad de la pediatría . Para convertirse en cardiólogo pediátrico en los EE. UU., uno debe completar una residencia de tres años en pediatría, seguida de una beca de investigación de tres años en cardiología pediátrica. Según los datos de la revista Journal of Pediatrics , los cardiólogos pediátricos ganan un promedio de $303,917 en los EE. UU. [5]
Las pruebas diagnósticas en cardiología son los métodos para identificar las afecciones cardíacas asociadas con una función cardíaca sana frente a una función cardíaca patológica . El punto de partida es la obtención de una historia clínica , seguida de una auscultación . A continuación, se pueden solicitar análisis de sangre , procedimientos electrofisiológicos y diagnóstico por imágenes cardíacas para un análisis más detallado. Los procedimientos electrofisiológicos incluyen el electrocardiograma, la monitorización cardíaca , la prueba de esfuerzo cardíaco y el estudio electrofisiológico . [ cita requerida ]
La cardiología es conocida por los ensayos controlados aleatorizados que guían el tratamiento clínico de las enfermedades cardíacas. Si bien se publican docenas de ellos cada año, hay ensayos de referencia que cambian significativamente el tratamiento. Los ensayos suelen tener un acrónimo del nombre del ensayo, y este acrónimo se utiliza para hacer referencia al ensayo y sus resultados. Algunos de estos ensayos de referencia incluyen:
{{cite journal}}: CS1 maint: URL no apta ( enlace ){{cite journal}}: CS1 maint: URL no apta ( enlace )