La meningitis es una inflamación aguda o crónica de las membranas protectoras que cubren el cerebro y la médula espinal , llamadas colectivamente meninges . [10] Los síntomas más comunes son fiebre , dolor de cabeza intenso , vómitos y rigidez de nuca y ocasionalmente fotofobia . [1]
Otros síntomas incluyen confusión o alteración de la conciencia , náuseas e incapacidad para tolerar ruidos ligeros o fuertes . [1] Los niños pequeños a menudo presentan sólo síntomas inespecíficos , como irritabilidad, somnolencia o mala alimentación. [1] También puede haber una erupción que no palidece (una erupción que no desaparece cuando se pasa un vaso sobre ella). [11]
La inflamación puede ser causada por una infección con virus , bacterias , hongos o parásitos . [12] Las causas no infecciosas incluyen tumores malignos ( cáncer ), hemorragia subaracnoidea , enfermedades inflamatorias crónicas ( sarcoidosis ) y ciertos medicamentos . [4] La meningitis puede poner en peligro la vida debido a la proximidad de la inflamación al cerebro y la médula espinal; por lo tanto, la afección se clasifica como una emergencia médica . [2] [8] Una punción lumbar , en la que se inserta una aguja en el canal espinal para recolectar una muestra de líquido cefalorraquídeo (LCR), puede diagnosticar o excluir la meningitis. [1] [8]
Algunas formas de meningitis se pueden prevenir mediante la vacunación con las vacunas meningocócica , paperas , neumocócica y Hib . [2] También puede ser útil administrar antibióticos a personas con exposición significativa a ciertos tipos de meningitis. [1] El primer tratamiento en la meningitis aguda consiste en administrar rápidamente antibióticos y, a veces, medicamentos antivirales . [1] [7] Los corticosteroides también se pueden usar para prevenir complicaciones por inflamación excesiva. [3] [8] La meningitis puede tener consecuencias graves a largo plazo, como sordera , epilepsia , hidrocefalia o déficits cognitivos , especialmente si no se trata rápidamente. [2] [3]
En 2019, se diagnosticó meningitis a aproximadamente 7,7 millones de personas en todo el mundo, [9] de las cuales 236 000 murieron, frente a 433 000 muertes en 1990. [9] Con el tratamiento adecuado, el riesgo de muerte por meningitis bacteriana es inferior al 15 %. [1] Los brotes de meningitis bacteriana ocurren entre diciembre y junio de cada año en un área del África subsahariana conocida como el cinturón de meningitis . [13] También pueden ocurrir brotes más pequeños en otras áreas del mundo. [13] La palabra meningitis proviene del griego μῆνιγξ meninx , 'membrana', y el sufijo médico -itis , 'inflamación'. [14] [15]

En los adultos, el síntoma más común de la meningitis es un dolor de cabeza intenso, que ocurre en casi el 90% de los casos de meningitis bacteriana, seguido de rigidez del cuello (la incapacidad de flexionar el cuello hacia adelante pasivamente debido al aumento del tono y la rigidez de los músculos del cuello ). [16] La tríada clásica de signos diagnósticos consiste en rigidez del cuello, fiebre alta repentina y alteración del estado mental ; sin embargo, las tres características están presentes sólo en 44 a 46% de los casos de meningitis bacteriana. [16] [17] Si ninguno de los tres signos está presente, la meningitis aguda es extremadamente improbable. [17] Otros signos comúnmente asociados con la meningitis incluyen fotofobia (intolerancia a la luz brillante) y fonofobia (intolerancia a los ruidos fuertes). Los niños pequeños a menudo no presentan los síntomas antes mencionados y es posible que sólo estén irritables y tengan un aspecto enfermo. [2] La fontanela (el punto blando en la parte superior de la cabeza de un bebé) puede abultarse en bebés de hasta 6 meses. Otras características que distinguen la meningitis de enfermedades menos graves en niños pequeños son el dolor en las piernas, las extremidades frías y el color anormal de la piel . [18] [19]
La rigidez del cuello ocurre en el 70% de las meningitis bacterianas en adultos. [17] Otros signos incluyen la presencia del signo de Kernig positivo o del signo de Brudziński . El signo de Kernig se evalúa con la persona en decúbito supino , con la cadera y la rodilla flexionadas a 90 grados. En una persona con un signo de Kernig positivo, el dolor limita la extensión pasiva de la rodilla. Un signo de Brudzinski positivo ocurre cuando la flexión del cuello provoca una flexión involuntaria de la rodilla y la cadera. Aunque el signo de Kernig y el signo de Brudzinski se utilizan comúnmente para detectar meningitis, la sensibilidad de estas pruebas es limitada. [17] [20] Sin embargo, tienen muy buena especificidad para la meningitis: los signos rara vez ocurren en otras enfermedades. [17] Otra prueba, conocida como "maniobra de acentuación de la sacudida", ayuda a determinar si hay meningitis presente en quienes informan fiebre y dolor de cabeza. Se pide a una persona que gire rápidamente la cabeza horizontalmente; Si esto no empeora el dolor de cabeza, es poco probable que se produzca meningitis. [17]
Otros problemas pueden producir síntomas similares a los anteriores, pero por causas no meningíticas. Esto se llama meningismo o pseudomeningitis. [21]
La meningitis causada por la bacteria Neisseria meningitidis (conocida como "meningitis meningocócica") se puede diferenciar de la meningitis por otras causas por una erupción petequial que se propaga rápidamente , que puede preceder a otros síntomas. [18] La erupción consiste en numerosas pequeñas manchas irregulares de color púrpura o rojo ("petequias") en el tronco, las extremidades inferiores , las membranas mucosas, la conjuntiva y (ocasionalmente) las palmas de las manos o las plantas de los pies. Por lo general, la erupción no palidece ; el enrojecimiento no desaparece al presionar con un dedo o con un vaso de cristal. Aunque esta erupción no está necesariamente presente en la meningitis meningocócica, es relativamente específica de la enfermedad; sin embargo, ocasionalmente ocurre en la meningitis causada por otras bacterias. [2] Otras pistas sobre la causa de la meningitis pueden ser los signos cutáneos de la enfermedad de manos, pies y boca y el herpes genital , los cuales están asociados con diversas formas de meningitis viral. [22]
Pueden ocurrir problemas adicionales en la etapa inicial de la enfermedad. Estos pueden requerir un tratamiento específico y, a veces, indican una enfermedad grave o un peor pronóstico. La infección puede desencadenar sepsis , un síndrome de respuesta inflamatoria sistémica que consiste en caída de la presión arterial , frecuencia cardíaca rápida , temperatura alta o anormalmente baja y respiración rápida . Puede ocurrir presión arterial muy baja en una etapa temprana, especialmente, pero no exclusivamente, en la meningitis meningocócica; esto puede provocar un suministro de sangre insuficiente a otros órganos. [2] La coagulación intravascular diseminada , la activación excesiva de la coagulación sanguínea , puede obstruir el flujo sanguíneo a los órganos y, paradójicamente, aumentar el riesgo de hemorragia. La gangrena de las extremidades puede ocurrir en la enfermedad meningocócica . [2] Las infecciones meningocócicas y neumocócicas graves pueden provocar hemorragia de las glándulas suprarrenales , lo que lleva al síndrome de Waterhouse-Friderichsen , que a menudo es mortal. [23]
El tejido cerebral puede hincharse , la presión dentro del cráneo puede aumentar y el cerebro inflamado puede herniarse a través de la base del cráneo. Esto puede notarse por una disminución del nivel de conciencia , pérdida del reflejo pupilar a la luz y posturas anormales . [3] La inflamación del tejido cerebral también puede obstruir el flujo normal de LCR alrededor del cerebro ( hidrocefalia ). [3] Las convulsiones pueden ocurrir por varias razones; en los niños, las convulsiones son comunes en las primeras etapas de la meningitis (en el 30% de los casos) y no necesariamente indican una causa subyacente. [8] Las convulsiones pueden deberse al aumento de la presión y a áreas de inflamación en el tejido cerebral. [3] Las convulsiones focales (convulsiones que involucran una extremidad o parte del cuerpo), las convulsiones persistentes, las convulsiones de aparición tardía y aquellas que son difíciles de controlar con medicamentos indican un peor resultado a largo plazo. [2]
La inflamación de las meninges puede provocar anomalías de los nervios craneales , un grupo de nervios que surgen del tronco del encéfalo y que irrigan el área de la cabeza y el cuello y que controlan, entre otras funciones, el movimiento de los ojos, los músculos faciales y la audición. [2] [17] Los síntomas visuales y la pérdida auditiva pueden persistir después de un episodio de meningitis. [2] La inflamación del cerebro ( encefalitis ) o de sus vasos sanguíneos ( vasculitis cerebral ), así como la formación de coágulos de sangre en las venas ( trombosis venosa cerebral ), pueden provocar debilidad, pérdida de sensibilidad o movimientos anormales o Función de la parte del cuerpo irrigada por el área afectada del cerebro. [2] [3]
La meningitis suele ser causada por una infección . La mayoría de las infecciones se deben a virus y otras a bacterias , hongos y parásitos . [12] La mayoría de los parásitos son gusanos parásitos , [4] pero rara vez también pueden incluir amebas parásitas . [24] La meningitis también puede deberse a diversas causas no infecciosas. [4] El término meningitis aséptica se refiere a casos de meningitis en los que no se puede demostrar ninguna infección bacteriana. Este tipo de meningitis suele ser causada por virus, pero puede deberse a una infección bacteriana que ya ha sido parcialmente tratada, cuando las bacterias desaparecen de las meninges o cuando patógenos infectan un espacio adyacente a las meninges (como en la sinusitis ). La endocarditis (una infección de las válvulas cardíacas que propaga pequeños grupos de bacterias a través del torrente sanguíneo) puede causar meningitis aséptica. La meningitis aséptica también puede ser el resultado de una infección con espiroquetas , un grupo de bacterias que incluye Treponema pallidum (la causa de la sífilis ) y Borrelia burgdorferi (conocida por causar la enfermedad de Lyme ), y también puede ser el resultado de malaria cerebral (malaria que infecta el cerebro). [4]

Los tipos de bacterias que causan la meningitis bacteriana varían según el grupo de edad del individuo infectado.
Una lesión en la cabeza potencialmente permite que las bacterias de la cavidad nasal ingresen al espacio meníngeo. De manera similar, los dispositivos en el cerebro y las meninges, como las derivaciones cerebrales , los drenajes extraventriculares o los reservorios de Ommaya , conllevan un mayor riesgo de meningitis. En estos casos, las personas tienen más probabilidades de infectarse con estafilococos , pseudomonas y otras bacterias gramnegativas . [8] Estos patógenos también están asociados con la meningitis en personas con un sistema inmunológico deteriorado . [2] Una infección en la zona de la cabeza y el cuello, como la otitis media o la mastoiditis , puede provocar meningitis en una pequeña proporción de personas. [8] Los receptores de implantes cocleares para la pérdida auditiva tienen mayor riesgo de sufrir meningitis neumocócica. [29] En casos raros, Enterococcus spp. puede ser responsable de meningitis, tanto adquirida en la comunidad como en el hospital, generalmente como resultado secundario de un traumatismo o cirugía, o debido a enfermedades intestinales (p. ej., estrongiloidiasis). [30]
La meningitis tuberculosa , que es la meningitis causada por Mycobacterium tuberculosis , es más común en personas de países en los que la tuberculosis es endémica, pero también se encuentra en personas con problemas inmunológicos, como el SIDA . [31]
La meningitis bacteriana recurrente puede ser causada por defectos anatómicos persistentes, ya sean congénitos o adquiridos, o por trastornos del sistema inmunológico . [32] Los defectos anatómicos permiten la continuidad entre el ambiente externo y el sistema nervioso . La causa más común de meningitis recurrente es una fractura de cráneo , [32] particularmente fracturas que afectan la base del cráneo o se extienden hacia los senos y las pirámides petrosas . [32] Aproximadamente el 59% de los casos de meningitis recurrente se deben a tales anomalías anatómicas, el 36% se deben a deficiencias inmunitarias (como la deficiencia del complemento , que predispone especialmente a la meningitis meningocócica recurrente) y el 5% se deben a infecciones continuas en áreas adyacentes. a las meninges. [32]
Los virus que causan meningitis incluyen enterovirus , virus del herpes simple (generalmente tipo 2, que produce la mayoría de las llagas genitales; con menos frecuencia tipo 1), virus varicela zoster (conocido por causar varicela y herpes zóster ), virus de las paperas , VIH , LCMV , [22] Arbovirus (adquirido de un mosquito u otro insecto) y el virus de la influenza . [33] La meningitis de Mollaret es una forma crónica recurrente de meningitis por herpes; Se cree que es causado por el virus del herpes simple tipo 2 . [34]
Hay una serie de factores de riesgo para la meningitis fúngica , incluido el uso de inmunosupresores (como después de un trasplante de órganos ), el VIH/SIDA , [35] y la pérdida de inmunidad asociada con el envejecimiento. [36] Es poco común en personas con un sistema inmunológico normal [37] pero ha ocurrido con contaminación por medicamentos . [38] La aparición de los síntomas suele ser más gradual, con dolores de cabeza y fiebre presentes durante al menos un par de semanas antes del diagnóstico. [36] La meningitis fúngica más común es la meningitis criptocócica debida a Cryptococcus neoformans . [39] En África, la meningitis criptocócica es ahora la causa más común de meningitis en múltiples estudios, [40] [41] y representa entre el 20 y el 25% de las muertes relacionadas con el SIDA en África. [42] Otros hongos patógenos menos comunes que pueden causar meningitis incluyen: Coccidioides immitis , Histoplasma capsulatum , Blastomyces dermatitidis y especies de Candida . [36]
A menudo se supone que un gusano parásito es la causa de la meningitis eosinofílica cuando hay predominio de eosinófilos (un tipo de glóbulo blanco) que se encuentran en el líquido cefalorraquídeo. Los parásitos más comunes implicados son Angiostrongylus cantonensis , Gnathostoma spinigerum , Schistosoma , así como las afecciones cisticercosis , toxocariasis , baylisascariasis , paragonimiasis y una serie de infecciones y afecciones no infecciosas más raras. [43]
En raras ocasiones, las amebas parásitas de vida libre pueden causar naegleriasis , también llamada meningitis amebiana , [24] un tipo de meningoencefalitis donde no solo se ven afectadas las meninges sino también el tejido cerebral .
La meningitis puede ocurrir como resultado de varias causas no infecciosas: diseminación del cáncer a las meninges ( meningitis maligna o neoplásica ) [44] y ciertos medicamentos (principalmente antiinflamatorios no esteroideos , antibióticos e inmunoglobulinas intravenosas ). [45] También puede ser causada por varias afecciones inflamatorias, como la sarcoidosis (que luego se llama neurosarcoidosis ), trastornos del tejido conectivo como el lupus eritematoso sistémico y ciertas formas de vasculitis (afecciones inflamatorias de la pared de los vasos sanguíneos), como Enfermedad de Behçet . [4] Los quistes epidermoides y los quistes dermoides pueden causar meningitis al liberar materia irritante en el espacio subaracnoideo. [4] [32] En raras ocasiones, la migraña puede causar meningitis, pero este diagnóstico generalmente solo se realiza cuando se han eliminado otras causas. [4]
Las meninges comprenden tres membranas que, junto con el líquido cefalorraquídeo , encierran y protegen el cerebro y la médula espinal (el sistema nervioso central ). La piamadre es una delicada membrana impermeable que se adhiere firmemente a la superficie del cerebro, siguiendo todos los contornos menores. La aracnoides (llamada así debido a su apariencia de telaraña) es un saco holgado situado encima de la piamadre. El espacio subaracnoideo separa las membranas aracnoides y piamadre y está lleno de líquido cefalorraquídeo. La membrana más externa, la duramadre , es una membrana gruesa y duradera, que está unida tanto a la membrana aracnoidea como al cráneo.
En la meningitis bacteriana, las bacterias llegan a las meninges por una de dos rutas principales: a través del torrente sanguíneo (propagación hematógena) o mediante contacto directo entre las meninges y la cavidad nasal o la piel. En la mayoría de los casos, la meningitis sigue a la invasión del torrente sanguíneo por organismos que viven en las superficies mucosas , como la cavidad nasal . A su vez, esto suele ir precedido de infecciones virales, que rompen la barrera normal proporcionada por las superficies mucosas. Una vez que las bacterias han ingresado al torrente sanguíneo, ingresan al espacio subaracnoideo en lugares donde la barrera hematoencefálica es vulnerable, como el plexo coroideo . La meningitis ocurre en el 25% de los recién nacidos con infecciones del torrente sanguíneo debidas a estreptococos del grupo B ; este fenómeno es mucho menos común en adultos. [2] La contaminación directa del líquido cefalorraquídeo puede deberse a dispositivos permanentes, fracturas de cráneo o infecciones de la nasofaringe o de los senos nasales que han formado un tracto con el espacio subaracnoideo (ver arriba); ocasionalmente se pueden identificar defectos congénitos de la duramadre . [2]
La inflamación a gran escala que se produce en el espacio subaracnoideo durante la meningitis no es un resultado directo de una infección bacteriana, sino que puede atribuirse en gran medida a la respuesta del sistema inmunológico a la entrada de bacterias en el sistema nervioso central . Cuando las células inmunitarias del cerebro ( astrocitos y microglía ) identifican los componentes de la membrana celular bacteriana , responden liberando grandes cantidades de citocinas , mediadores similares a hormonas que reclutan otras células inmunitarias y estimulan otros tejidos para que participen en una respuesta inmunitaria. . La barrera hematoencefálica se vuelve más permeable, lo que provoca un edema cerebral "vasogénico" (hinchazón del cerebro debido a la fuga de líquido de los vasos sanguíneos). Una gran cantidad de glóbulos blancos ingresan al LCR, lo que provoca inflamación de las meninges y produce edema "intersticial" (hinchazón debido al líquido entre las células). Además, las propias paredes de los vasos sanguíneos se inflaman (vasculitis cerebral), lo que provoca una disminución del flujo sanguíneo y un tercer tipo de edema, el edema "citotóxico" . Las tres formas de edema cerebral provocan un aumento de la presión intracraneal ; junto con la presión arterial baja que a menudo se encuentra en la sepsis , esto significa que es más difícil que la sangre ingrese al cerebro; en consecuencia, las células cerebrales se ven privadas de oxígeno y sufren apoptosis ( muerte celular programada ). [2]
La administración de antibióticos puede inicialmente empeorar el proceso descrito anteriormente, al aumentar la cantidad de productos de la membrana celular bacteriana liberados mediante la destrucción de las bacterias. Tratamientos particulares, como el uso de corticosteroides , tienen como objetivo amortiguar la respuesta del sistema inmunológico a este fenómeno. [2] [3]
Diagnosticar la meningitis lo antes posible puede mejorar los resultados. [47] No hay signos o síntomas específicos que puedan indicar meningitis, y se recomienda una punción lumbar (punción lumbar) para examinar el líquido cefalorraquídeo para el diagnóstico. [47] La punción lumbar está contraindicada si hay una masa en el cerebro (tumor o absceso) o la presión intracraneal (PIC) está elevada, ya que puede provocar una hernia cerebral . Si alguien está en riesgo de sufrir una masa o una PIC elevada (lesión cerebral reciente, un problema conocido del sistema inmunológico, localización de signos neurológicos o evidencia en el examen de una PIC elevada), se recomienda una tomografía computarizada o una resonancia magnética antes de la punción lumbar. [8] [48] [49] Esto se aplica en el 45% de todos los casos de adultos. [3]
No existen pruebas físicas que puedan descartar o determinar si una persona tiene meningitis. [50] La prueba de acentuación de la sacudida no es lo suficientemente específica ni sensible para descartar completamente la meningitis. [50]
Si se sospecha que alguien tiene meningitis, se realizan análisis de sangre para detectar marcadores de inflamación (p. ej. , proteína C reactiva , hemograma completo ), así como hemocultivos . [8] [48] Si se requiere una tomografía computarizada o una resonancia magnética antes de la PL, o si la PL resulta difícil, las pautas profesionales sugieren que se deben administrar antibióticos primero para evitar retrasos en el tratamiento, [8] especialmente si este puede durar más de 30 minutos. [48] [49] A menudo, las exploraciones por CT o MRI se realizan en una etapa posterior para evaluar las complicaciones de la meningitis. [2]
En formas graves de meningitis, puede ser importante controlar los electrolitos en sangre; por ejemplo, la hiponatremia es común en la meningitis bacteriana. [51] Sin embargo, la causa de la hiponatremia es controvertida y puede incluir deshidratación, secreción inadecuada de la hormona antidiurética (SIADH) o administración de líquidos intravenosos demasiado agresiva . [3] [51]


Una punción lumbar se realiza colocando a la persona, generalmente acostada de lado, aplicando anestesia local e insertando una aguja en el saco dural (un saco alrededor de la médula espinal) para recolectar líquido cefalorraquídeo (LCR). Una vez logrado esto, se mide la "presión de apertura" del LCR mediante un manómetro . La presión normalmente está entre 6 y 18 cm de agua (cmH 2 O); [52] en la meningitis bacteriana la presión suele estar elevada. [8] [48] En la meningitis criptocócica , la presión intracraneal está notablemente elevada. [53] La apariencia inicial del líquido puede ser una indicación de la naturaleza de la infección: el LCR turbio indica niveles más altos de proteínas, glóbulos blancos y rojos y/o bacterias y, por lo tanto, puede sugerir meningitis bacteriana. [8]
La muestra de LCR se examina para determinar la presencia y los tipos de glóbulos blancos , glóbulos rojos , contenido de proteínas y nivel de glucosa . [8] La tinción de Gram de la muestra puede demostrar bacterias en la meningitis bacteriana, pero la ausencia de bacterias no excluye la meningitis bacteriana, ya que solo se observan en el 60% de los casos; esta cifra se reduce en un 20% adicional si se administraron antibióticos antes de la toma de la muestra. La tinción de Gram también es menos fiable en determinadas infecciones como la listeriosis . El cultivo microbiológico de la muestra es más sensible (identifica el organismo en el 70-85% de los casos), pero los resultados pueden tardar hasta 48 horas en estar disponibles. [8] El tipo de glóbulo blanco predominantemente presente (ver tabla) indica si la meningitis es bacteriana (generalmente con predominio de neutrófilos) o viral (generalmente con predominio de linfocitos), [8] aunque al comienzo de la enfermedad esto no siempre es un indicador confiable. Con menos frecuencia, predominan los eosinófilos , lo que sugiere una etiología parasitaria o fúngica, entre otras. [43]
La concentración de glucosa en el LCR normalmente es superior al 40% de la de la sangre. En la meningitis bacteriana suele ser más baja; Por lo tanto, el nivel de glucosa en el LCR se divide por la glucosa en sangre (relación entre glucosa en el LCR y glucosa en suero). Una proporción ≤0,4 es indicativa de meningitis bacteriana; [52] en el recién nacido, los niveles de glucosa en el LCR son normalmente más altos y, por lo tanto, una proporción inferior a 0,6 (60%) se considera anormal. [8] Los niveles altos de lactato en el LCR indican una mayor probabilidad de meningitis bacteriana, al igual que un recuento más alto de glóbulos blancos. [52] Si los niveles de lactato son inferiores a 35 mg/dl y la persona no ha recibido antibióticos previamente, esto puede descartar una meningitis bacteriana. [54]
Se pueden utilizar otras pruebas especializadas para distinguir entre diferentes tipos de meningitis. Una prueba de aglutinación en látex puede ser positiva en la meningitis causada por Streptococcus pneumoniae , Neisseria meningitidis , Haemophilus influenzae , Escherichia coli y estreptococos del grupo B ; No se recomienda su uso rutinario ya que rara vez conduce a cambios en el tratamiento, pero puede usarse si otras pruebas no son diagnósticas. De manera similar, la prueba del lisado de Limulus puede ser positiva en la meningitis causada por bacterias gramnegativas, pero es de uso limitado a menos que otras pruebas no hayan sido útiles. [8] La reacción en cadena de la polimerasa (PCR) es una técnica utilizada para amplificar pequeños rastros de ADN bacteriano con el fin de detectar la presencia de ADN bacteriano o viral en el líquido cefalorraquídeo; Es una prueba muy sensible y específica, ya que sólo se requieren trazas del ADN del agente infeccioso. Puede identificar bacterias en la meningitis bacteriana y puede ayudar a distinguir las diversas causas de la meningitis viral ( enterovirus , virus del herpes simple 2 y paperas en quienes no están vacunados contra esto). [22] La serología (identificación de anticuerpos contra virus) puede ser útil en la meningitis viral. [22] Si se sospecha meningitis tuberculosa, la muestra se procesa para tinción de Ziehl-Neelsen , que tiene una sensibilidad baja, y cultivo de tuberculosis, que tarda mucho en procesarse; La PCR se utiliza cada vez más. [31] El diagnóstico de meningitis criptocócica se puede realizar a bajo costo utilizando una tinción con tinta china del LCR; sin embargo, las pruebas de antígeno criptocócico en sangre o LCR son más sensibles. [55] [56]
Una dificultad diagnóstica y terapéutica es la "meningitis parcialmente tratada", donde hay síntomas de meningitis después de recibir antibióticos (como en el caso de una presunta sinusitis ). Cuando esto sucede, los hallazgos en el LCR pueden parecerse a los de la meningitis viral, pero es posible que sea necesario continuar el tratamiento con antibióticos hasta que haya evidencia positiva definitiva de una causa viral (p. ej., una PCR de enterovirus positiva). [22]

La meningitis se puede diagnosticar después de que se haya producido la muerte. Los hallazgos de una autopsia suelen ser una inflamación generalizada de la piamadre y las capas aracnoides de las meninges. Los granulocitos neutrófilos tienden a haber migrado al líquido cefalorraquídeo y la base del cerebro, junto con los nervios craneales y la médula espinal , pueden estar rodeadas de pus , al igual que los vasos meníngeos. [57]
Para algunas causas de meningitis, se puede brindar protección a largo plazo mediante vacunación , o a corto plazo con antibióticos . Algunas medidas conductuales también pueden ser eficaces.
La meningitis bacteriana y viral son contagiosas, pero ninguna es tan contagiosa como el resfriado común o la gripe . [58] Ambos pueden transmitirse a través de gotitas de secreciones respiratorias durante el contacto cercano, como besar, estornudar o toser a alguien, [58] pero la meningitis bacteriana no se puede transmitir simplemente respirando el aire donde ha estado una persona con meningitis. La meningitis viral generalmente es causada por enterovirus y se transmite más comúnmente a través de la contaminación fecal. [58] El riesgo de infección se puede reducir cambiando el comportamiento que condujo a la transmisión.
Desde la década de 1980, muchos países han incluido la inmunización contra Haemophilus influenzae tipo B en sus esquemas de vacunación infantil rutinarios. Esto prácticamente ha eliminado este patógeno como causa de meningitis en niños pequeños en esos países. Sin embargo, en los países donde la carga de morbilidad es mayor, la vacuna sigue siendo demasiado cara. [59] [60] De manera similar, la inmunización contra las paperas ha provocado una fuerte caída en el número de casos de meningitis por paperas, que antes de la vacunación ocurría en el 15% de todos los casos de paperas. [22]
Existen vacunas contra el meningococo de los grupos A, B, C, W135 e Y. [61] [62] [63] En los países donde se introdujo la vacuna contra el meningococo del grupo C, los casos causados por este patógeno han disminuido sustancialmente. [59] Actualmente existe una vacuna tetravalente, que combina cuatro vacunas con la excepción de la B; La inmunización con esta vacuna ACW135Y es ahora un requisito de visa para participar en el Hajj . [64] El desarrollo de una vacuna contra los meningococos del grupo B ha resultado mucho más difícil, ya que sus proteínas de superficie (que normalmente se usarían para fabricar una vacuna) solo provocan una respuesta débil del sistema inmunológico o reaccionan de forma cruzada con proteínas humanas normales. . [59] [61] Aún así, algunos países ( Nueva Zelanda , Cuba , Noruega y Chile ) han desarrollado vacunas contra cepas locales de meningococos del grupo B; algunos han mostrado buenos resultados y se utilizan en los calendarios locales de vacunación. [61] Dos nuevas vacunas, ambas aprobadas en 2014, son efectivas contra una gama más amplia de cepas de meningococos del grupo B. [62] [63] En África, hasta hace poco, el enfoque para la prevención y el control de las epidemias meningocócicas se basaba en la detección temprana de la enfermedad y la vacunación masiva reactiva de emergencia de la población en riesgo con A/C bivalente o A/C trivalente. Vacunas de polisacárido W135, [65] aunque la introducción de MenAfriVac (vacuna contra el meningococo del grupo A) ha demostrado eficacia en los jóvenes y se ha descrito como un modelo para asociaciones de desarrollo de productos en entornos con recursos limitados. [66] [67]
La vacunación de rutina contra Streptococcus pneumoniae con la vacuna neumocócica conjugada (PCV), que es activa contra siete serotipos comunes de este patógeno, reduce significativamente la incidencia de meningitis neumocócica. [59] [68] La vacuna neumocócica de polisacáridos , que cubre 23 cepas, sólo se administra a ciertos grupos (por ejemplo, aquellos que han tenido una esplenectomía , la extirpación quirúrgica del bazo); no provoca una respuesta inmune significativa en todos los receptores, por ejemplo, niños pequeños. [68] Se ha informado que la vacunación infantil con Bacillus Calmette-Guérin reduce significativamente la tasa de meningitis tuberculosa, pero su eficacia menguante en la edad adulta ha impulsado la búsqueda de una vacuna mejor. [59]
La profilaxis antibiótica a corto plazo es otro método de prevención, particularmente de la meningitis meningocócica. En los casos de meningitis meningocócica, el tratamiento preventivo en contactos estrechos con antibióticos (por ejemplo, rifampicina , ciprofloxacina o ceftriaxona ) puede reducir el riesgo de contraer la enfermedad, pero no protege contra futuras infecciones. [48] [69] Se ha observado que la resistencia a la rifampicina aumenta después de su uso, lo que ha provocado que algunos recomienden considerar otros agentes. [69] Si bien los antibióticos se utilizan con frecuencia en un intento de prevenir la meningitis en personas con una fractura de la base del cráneo, no hay evidencia suficiente para determinar si esto es beneficioso o perjudicial. [70] Esto se aplica a aquellos con o sin fuga de LCR. [70]
La meningitis es potencialmente mortal y tiene una alta tasa de mortalidad si no se trata; [8] el retraso en el tratamiento se ha asociado con un peor resultado. [3] Por lo tanto, el tratamiento con antibióticos de amplio espectro no debe retrasarse mientras se realizan pruebas de confirmación. [49] Si se sospecha enfermedad meningocócica en atención primaria, las pautas recomiendan que se administre bencilpenicilina antes del traslado al hospital. [18] Se deben administrar líquidos por vía intravenosa si hay hipotensión (presión arterial baja) o shock . [49] No está claro si se debe administrar líquido intravenoso de forma rutinaria o si se debe restringir. [71] Dado que la meningitis puede causar una serie de complicaciones graves tempranas, se recomienda una revisión médica periódica para identificar estas complicaciones tempranamente [49] e ingresar a la persona en una unidad de cuidados intensivos , si se considera necesario. [3]
Puede ser necesaria ventilación mecánica si el nivel de conciencia es muy bajo o si hay evidencia de insuficiencia respiratoria . Si hay signos de presión intracraneal elevada, se pueden tomar medidas para controlar la presión; esto permitiría la optimización de la presión de perfusión cerebral y diversos tratamientos para disminuir la presión intracraneal con medicamentos (p. ej. manitol ). [3] Las convulsiones se tratan con anticonvulsivos . [3] La hidrocefalia (flujo obstruido del LCR) puede requerir la inserción de un dispositivo de drenaje temporal o a largo plazo, como una derivación cerebral . [3] La terapia osmótica, el glicerol , tiene un efecto poco claro sobre la mortalidad, pero puede disminuir los problemas de audición. [72]

Los antibióticos empíricos (tratamiento sin diagnóstico exacto) deben iniciarse inmediatamente, incluso antes de conocer los resultados de la punción lumbar y del análisis del LCR. La elección del tratamiento inicial depende en gran medida del tipo de bacteria que causa la meningitis en un lugar y población en particular. Por ejemplo, en el Reino Unido el tratamiento empírico consiste en una cefalosporina de tercera generación como la cefotaxima o la ceftriaxona . [48] [49] En los EE. UU., donde la resistencia a las cefalosporinas se encuentra cada vez más en los estreptococos, se recomienda agregar vancomicina al tratamiento inicial. [3] [8] [48] Sin embargo, el cloranfenicol , solo o en combinación con ampicilina , parece funcionar igualmente bien. [73]
La terapia empírica se puede elegir en función de la edad de la persona, si la infección fue precedida por una lesión en la cabeza , si la persona ha sido sometida recientemente a una neurocirugía y si hay o no una derivación cerebral presente. [8] En niños pequeños y mayores de 50 años, así como en aquellos inmunocomprometidos, se recomienda la adición de ampicilina para cubrir Listeria monocytogenes . [8] [48] Una vez que los resultados de la tinción de Gram estén disponibles y se conozca el tipo general de causa bacteriana, puede ser posible cambiar los antibióticos por aquellos que probablemente traten el presunto grupo de patógenos. [8] Los resultados del cultivo de LCR generalmente tardan más en estar disponibles (24 a 48 horas). Una vez que lo hacen, la terapia empírica puede cambiarse a una terapia con antibióticos específicos dirigida al organismo causante específico y su sensibilidad a los antibióticos. [8] Para que un antibiótico sea eficaz en la meningitis no sólo debe ser activo contra la bacteria patógena sino también llegar a las meninges en cantidades adecuadas; algunos antibióticos tienen una penetrancia inadecuada y, por tanto, tienen poca utilidad en la meningitis. La mayoría de los antibióticos utilizados en la meningitis no se han probado directamente en personas con meningitis en ensayos clínicos . Más bien, los conocimientos pertinentes proceden principalmente de estudios de laboratorio en conejos . [8] La meningitis tuberculosa requiere un tratamiento prolongado con antibióticos. Mientras que la tuberculosis pulmonar suele tratarse durante seis meses, las personas con meningitis tuberculosa suelen recibir tratamiento durante un año o más. [31]
Los líquidos administrados por vía intravenosa son una parte esencial del tratamiento de la meningitis bacteriana. No hay diferencias en términos de mortalidad o complicaciones neurológicas graves agudas en niños que recibieron un régimen de mantenimiento frente a un régimen de restricción de líquidos, pero la evidencia está a favor del régimen de mantenimiento en términos de aparición de complicaciones neurológicas graves crónicas. [74]
El tratamiento adicional con corticosteroides (generalmente dexametasona ) ha mostrado algunos beneficios, como una reducción de la pérdida auditiva y mejores resultados neurológicos a corto plazo [75] en adolescentes y adultos de países de altos ingresos con bajas tasas de VIH. [76] Algunas investigaciones han encontrado tasas reducidas de muerte [76] mientras que otras investigaciones no. [75] También parecen ser beneficiosos en personas con meningitis tuberculosa, al menos en personas VIH negativas. [77]
Por lo tanto, las pautas profesionales recomiendan comenzar con dexametasona o un corticosteroide similar justo antes de administrar la primera dosis de antibióticos y continuar durante cuatro días. [48] [49] Dado que la mayor parte del beneficio del tratamiento se limita a aquellos con meningitis neumocócica, algunas pautas sugieren que se suspenda la dexametasona si se identifica otra causa de meningitis. [8] [48] El mecanismo probable es la supresión de la inflamación hiperactiva. [78]
El tratamiento adicional con corticosteroides tiene un papel diferente en niños que en adultos. Aunque se ha demostrado el beneficio de los corticosteroides tanto en adultos como en niños de países de ingresos altos, la evidencia no respalda su uso en niños de países de ingresos bajos ; el motivo de esta discrepancia no está claro. [75] Incluso en los países de altos ingresos, el beneficio de los corticosteroides sólo se observa cuando se administran antes de la primera dosis de antibióticos, y es mayor en los casos de meningitis por H. influenzae , [8] [79] cuya incidencia ha disminuido dramáticamente desde la introducción de la vacuna Hib . Por tanto, se recomiendan los corticosteroides en el tratamiento de la meningitis pediátrica si la causa es H. influenzae , y sólo si se administran antes de la primera dosis de antibióticos; Otros usos son controvertidos. [8]
Además de la terapia primaria con antibióticos y corticosteroides, se están desarrollando otras terapias adyuvantes o, en ocasiones, se utilizan para intentar mejorar la supervivencia de la meningitis bacteriana y reducir el riesgo de problemas neurológicos. Ejemplos de terapias adyuvantes que se han probado incluyen paracetamol , terapia con inmunoglobulinas , heparina , pentoxifilina y una mezcla de mononucleótidos con ácido succínico . [80] No está claro si alguna de estas terapias es útil o empeora los resultados en personas con meningitis bacteriana aguda. [80]
La meningitis viral normalmente sólo requiere terapia de apoyo; la mayoría de los virus responsables de causar meningitis no son susceptibles de un tratamiento específico. La meningitis viral tiende a seguir un curso más benigno que la meningitis bacteriana. El virus del herpes simple y el virus de la varicela zóster pueden responder al tratamiento con medicamentos antivirales como el aciclovir , pero no existen ensayos clínicos que hayan abordado específicamente si este tratamiento es eficaz. [22] Los casos leves de meningitis viral se pueden tratar en casa con medidas conservadoras como líquidos, reposo en cama y analgésicos. [81]
La meningitis por hongos, como la meningitis criptocócica , se trata con ciclos prolongados de antimicóticos en dosis altas , como anfotericina B y flucitosina . [55] [82] La presión intracraneal elevada es común en la meningitis micótica y se recomiendan punciones lumbares frecuentes (idealmente diarias) para aliviar la presión, [55] o, alternativamente, un drenaje lumbar. [53]

La meningitis bacteriana no tratada casi siempre es fatal. Según la OMS, la meningitis bacteriana tiene una tasa de mortalidad global del 16,7% (con tratamiento). [12] La meningitis viral, por el contrario, tiende a resolverse espontáneamente y rara vez es mortal. Con tratamiento, la mortalidad (riesgo de muerte) por meningitis bacteriana depende de la edad de la persona y de la causa subyacente. De los recién nacidos, entre el 20 y el 30% pueden morir a causa de un episodio de meningitis bacteriana. Este riesgo es mucho menor en los niños mayores, cuya mortalidad es de alrededor del 2%, pero vuelve a aumentar hasta alrededor del 19% al 37% en los adultos. [2] [3]
El riesgo de muerte se predice por varios factores además de la edad, como el patógeno y el tiempo que tarda en eliminarse del líquido cefalorraquídeo, [2] la gravedad de la enfermedad generalizada, una disminución del nivel de conciencia o un estado anormal recuento bajo de glóbulos blancos en el LCR. [3] La meningitis causada por H. influenzae y meningococos tiene mejor pronóstico que los casos causados por estreptococos del grupo B, coliformes y S. pneumoniae . [2] También en los adultos, la meningitis meningocócica tiene una mortalidad menor (3-7%) que la enfermedad neumocócica. [3]
En los niños existen varias discapacidades potenciales que pueden resultar de daños al sistema nervioso, incluyendo pérdida auditiva neurosensorial , epilepsia , dificultades de aprendizaje y de conducta, así como disminución de la inteligencia . [2] Estos ocurren en aproximadamente el 15% de los sobrevivientes. [2] Parte de la pérdida auditiva puede ser reversible. [84] En adultos, el 66% de todos los casos emergen sin discapacidad. Los principales problemas son la sordera (en un 14%) y el deterioro cognitivo (en un 10%). [3]
La meningitis tuberculosa en niños sigue estando asociada con un riesgo significativo de muerte incluso con tratamiento (19%), y una proporción significativa de los niños supervivientes tienen problemas neurológicos continuos. Poco más de un tercio de todos los casos sobrevive sin problemas. [85]

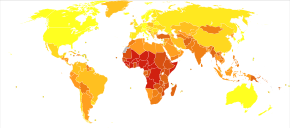
Aunque la meningitis es una enfermedad de declaración obligatoria en muchos países, se desconoce la tasa de incidencia exacta. [22] En 2013, la meningitis provocó 303.000 muertes, frente a 464.000 muertes en 1990. [86] En 2010, se estimó que la meningitis provocó 420.000 muertes, [87] excluyendo la meningitis criptocócica . [42]
La meningitis bacteriana ocurre en aproximadamente 3 personas por cada 100.000 anualmente en los países occidentales . Estudios poblacionales han demostrado que la meningitis viral es más común, 10,9 por 100.000, y ocurre con más frecuencia en el verano. En Brasil, la tasa de meningitis bacteriana es mayor: 45,8 por 100.000 al año. [17] El África subsahariana ha estado plagada de grandes epidemias de meningitis meningocócica durante más de un siglo, [88] lo que ha llevado a que se la denomine "cinturón de meningitis". Las epidemias suelen ocurrir en la estación seca (diciembre a junio), y una ola epidémica puede durar de dos a tres años y desaparecer durante las estaciones de lluvias intermedias. [89] En esta zona se encuentran tasas de ataque de 100 a 800 casos por 100.000, [90] que cuenta con una atención médica deficiente . Estos casos son causados predominantemente por meningococos. [17] La mayor epidemia jamás registrada en la historia se extendió por toda la región en 1996-1997, causando más de 250.000 casos y 25.000 muertes. [91]
La enfermedad meningocócica ocurre en epidemias en áreas donde muchas personas viven juntas por primera vez, como los cuarteles del ejército durante la movilización, los campus universitarios y universitarios [2] y la peregrinación anual Hajj . [64] Aunque el patrón de los ciclos epidémicos en África no se comprende bien, varios factores se han asociado con el desarrollo de epidemias en el cinturón de meningitis. Incluyen: condiciones médicas (susceptibilidad inmunológica de la población), condiciones demográficas (viajes y grandes desplazamientos de población), condiciones socioeconómicas (hacinamiento y malas condiciones de vida), condiciones climáticas (sequía y tormentas de polvo) e infecciones concurrentes (infecciones respiratorias agudas). . [90]
Existen diferencias significativas en la distribución local de las causas de la meningitis bacteriana. Por ejemplo, mientras que los grupos B y C de N. meningitides causan la mayoría de los episodios de enfermedad en Europa, el grupo A se encuentra en Asia y continúa predominando en África, donde causa la mayoría de las principales epidemias en el cinturón de meningitis, representando alrededor del 80% al 85% de los casos documentados de meningitis meningocócica. [90]
Algunos sugieren que Hipócrates pudo haberse dado cuenta de la existencia de la meningitis, [17] y parece que los médicos prerrenacentistas como Avicena conocían el meningismo . [92] La descripción de la meningitis tuberculosa, entonces llamada " hidropesía cerebral", se atribuye a menudo al médico de Edimburgo Sir Robert Whytt en un informe póstumo que apareció en 1768, aunque el vínculo con la tuberculosis y su patógeno no se estableció hasta el año siguiente. siglo. [92] [93]
Parece que la meningitis epidémica es un fenómeno relativamente reciente. [94] El primer brote importante registrado ocurrió en Ginebra en 1805. [94] [95] Poco después se describieron varias otras epidemias en Europa y Estados Unidos, y el primer informe de una epidemia en África apareció en 1840. Las epidemias africanas se convirtieron en mucho más común en el siglo XX, comenzando con una gran epidemia que arrasó Nigeria y Ghana en 1905-1908. [94]
El primer informe sobre una infección bacteriana subyacente a la meningitis fue realizado por el bacteriólogo austriaco Anton Weichselbaum , quien en 1887 describió el meningococo . [96] La mortalidad por meningitis fue muy alta (más del 90%) en los primeros informes. En 1906 se produjo antisuero en caballos; esto fue desarrollado aún más por el científico estadounidense Simon Flexner y disminuyó notablemente la mortalidad por enfermedad meningocócica. [97] [98] En 1944, se informó por primera vez que la penicilina era eficaz en la meningitis. [99] La introducción a finales del siglo XX de las vacunas contra Haemophilus provocó una marcada caída en los casos de meningitis asociada con este patógeno, [60] y en 2002, surgió evidencia de que el tratamiento con esteroides podría mejorar el pronóstico de la meningitis bacteriana. [75] [78] [98]
El manejo cuidadoso del equilibrio de líquidos y electrolitos también es importante en el tratamiento de la meningitis... hay diferentes opiniones con respecto a la causa de la hiponatremia... si la deshidratación, en lugar de un aumento inapropiado de la antidiuresis... la restricción de líquidos es cuestionable