La psiquiatría es la especialidad médica dedicada al diagnóstico, prevención y tratamiento de enfermedades mentales nocivas . [1] [2] Estos incluyen diversos asuntos relacionados con el estado de ánimo, el comportamiento, la cognición y las percepciones .
La evaluación psiquiátrica inicial de una persona comienza con un historial clínico y un examen del estado mental . Se podrán realizar exámenes físicos, pruebas psicológicas y pruebas de laboratorio. En ocasiones, se realizan neuroimagen u otros estudios neurofisiológicos . [3] Los trastornos mentales se diagnostican de acuerdo con manuales de diagnóstico como la Clasificación Internacional de Enfermedades (CIE), [4] editado por la Organización Mundial de la Salud (OMS), y el Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM), publicado por la Asociación Estadounidense de Psiquiatría (APA). La quinta edición del DSM ( DSM-5 ), publicada en mayo de 2013, reorganizó las categorías de trastornos y agregó información y conocimientos más nuevos consistentes con las investigaciones actuales. [5]
El tratamiento puede incluir psicotrópicos (medicamentos psiquiátricos) y psicoterapia , [6] [7] y también otras modalidades como tratamiento comunitario asertivo , refuerzo comunitario , tratamiento por abuso de sustancias y empleo con apoyo . El tratamiento puede administrarse de forma hospitalaria o ambulatoria , según la gravedad del deterioro funcional o el riesgo para el individuo o la comunidad. La investigación dentro de la psiquiatría se lleva a cabo de forma interdisciplinaria con otros profesionales, como epidemiólogos , enfermeras , trabajadores sociales , terapeutas ocupacionales y psicólogos clínicos .

El término psiquiatría fue acuñado por primera vez por el médico alemán Johann Christian Reil en 1808 y significa literalmente 'tratamiento médico del alma ' ( psych- 'alma' del griego antiguo psykhē 'alma'; -iatry 'tratamiento médico' del griego iātrikos 'médico' de iāsthai 'curar'). Un médico especializado en psiquiatría es un psiquiatra (para una reseña histórica, ver: Cronología de la psiquiatría ).
"La psiquiatría, más que cualquier otra rama de la medicina, obliga a sus profesionales a luchar con la naturaleza de la evidencia, la validez de la introspección, los problemas de comunicación y otras cuestiones filosóficas de larga data" (Guze, 1992, p.4).
La psiquiatría se refiere a un campo de la medicina centrado específicamente en la mente , con el objetivo de estudiar , prevenir y tratar los trastornos mentales en humanos . [10] [11] [12] Ha sido descrito como un intermediario entre el mundo desde un contexto social y el mundo desde la perspectiva de quienes padecen enfermedades mentales. [13]
Las personas que se especializan en psiquiatría a menudo se diferencian de la mayoría de los demás profesionales y médicos de la salud mental en que deben estar familiarizados con las ciencias sociales y biológicas . [11] La disciplina estudia las operaciones de diferentes órganos y sistemas corporales clasificados por las experiencias subjetivas del paciente y la fisiología objetiva del paciente. [14] La psiquiatría trata los trastornos mentales, que convencionalmente se dividen en tres categorías generales: enfermedades mentales , problemas graves de aprendizaje y trastornos de la personalidad . [15] Aunque el enfoque de la psiquiatría ha cambiado poco con el tiempo, los procesos de diagnóstico y tratamiento han evolucionado dramáticamente y continúan haciéndolo. Desde finales del siglo XX, el campo de la psiquiatría ha seguido volviéndose más biológico y menos aislado conceptualmente de otros campos médicos. [dieciséis]
Aunque la especialidad médica de psiquiatría utiliza investigaciones en el campo de la neurociencia , la psicología , la medicina , la biología , la bioquímica y la farmacología , [17] generalmente se ha considerado un término medio entre la neurología y la psicología. [18] Debido a que la psiquiatría y la neurología son especialidades médicas profundamente entrelazadas, toda la certificación para ambas especialidades y para sus subespecialidades es ofrecida por una sola junta, la Junta Estadounidense de Psiquiatría y Neurología, una de las juntas miembros de la Junta Estadounidense de Especialidades Médicas. [19] A diferencia de otros médicos y neurólogos, los psiquiatras se especializan en la relación médico-paciente y están capacitados en diversos grados en el uso de la psicoterapia y otras técnicas de comunicación terapéutica. [18] Los psiquiatras también se diferencian de los psicólogos en que son médicos y tienen una formación de posgrado llamada residencia (normalmente de cuatro a cinco años) en psiquiatría; la calidad y minuciosidad de su formación médica de posgrado es idéntica a la de todos los demás médicos. [20] Por lo tanto, los psiquiatras pueden asesorar a los pacientes, recetar medicamentos, solicitar pruebas de laboratorio , solicitar neuroimágenes y realizar exámenes físicos . [3]
La Asociación Mundial de Psiquiatría emite un código ético para regir la conducta de los psiquiatras (al igual que otros proveedores de ética profesional ). El código de ética psiquiátrica, establecido por primera vez en la Declaración de Hawaii en 1977, se amplió mediante una actualización de Viena en 1983 y en la Declaración de Madrid más amplia en 1996. El código fue revisado nuevamente durante las asambleas generales de la organización en 1999, 2002, 2005, y 2011. [21]
El código de la Asociación Mundial de Psiquiatría cubre cuestiones como la confidencialidad , la pena de muerte , la discriminación étnica o cultural, [21] la eutanasia , la genética, la dignidad humana de los pacientes incapacitados, las relaciones con los medios, el trasplante de órganos, la evaluación del paciente, la ética de la investigación, la selección del sexo, [ 22] tortura , [23] [24] y conocimientos actualizados.
Al establecer tales códigos éticos, la profesión ha respondido a una serie de controversias sobre la práctica de la psiquiatría, por ejemplo, en torno al uso de la lobotomía y la terapia electroconvulsiva .
Entre los psiquiatras desacreditados que operaron fuera de las normas de la ética médica se encuentran Harry Bailey , Donald Ewen Cameron , Samuel A. Cartwright , Henry Cotton y Andrei Snezhnevsky . [25] [ página necesaria ]
Las enfermedades psiquiátricas se pueden conceptualizar de diferentes maneras. El enfoque biomédico examina los signos y síntomas y los compara con criterios diagnósticos. La enfermedad mental puede evaluarse, por el contrario, a través de una narrativa que intenta incorporar los síntomas a una historia de vida significativa y enmarcarlos como respuestas a condiciones externas. Ambos enfoques son importantes en el campo de la psiquiatría [26] pero no se han conciliado lo suficiente como para resolver la controversia sobre la selección de un paradigma psiquiátrico o la especificación de la psicopatología . La noción de " modelo biopsicosocial " se utiliza a menudo para subrayar la naturaleza multifactorial del deterioro clínico. [27] [28] [29] Sin embargo , en esta noción la palabra modelo no se usa de una manera estrictamente científica. [27] Alternativamente, Niall McLaren reconoce la base fisiológica de la existencia de la mente, pero identifica la cognición como un ámbito irreductible e independiente en el que puede ocurrir el desorden. [27] [28] [29] El enfoque biocognitivo incluye una etiología mentalista y proporciona una revisión dualista natural (es decir, no espiritual) de la visión biopsicosocial, lo que refleja los esfuerzos del psiquiatra australiano Niall McLaren para llevar la disciplina a la madurez científica en de acuerdo con los estándares paradigmáticos del filósofo Thomas Kuhn . [27] [28] [29]
Una vez que un profesional médico diagnostica a un paciente, existen numerosas formas que puede elegir para tratarlo. A menudo, los psiquiatras desarrollan una estrategia de tratamiento que incorpora diferentes facetas de diferentes enfoques en uno solo. Las recetas de medicamentos suelen redactarse para ser reglamentadas para los pacientes junto con cualquier terapia que reciban. Hay tres pilares principales de la psicoterapia de los que se extraen con mayor frecuencia las estrategias de tratamiento. La psicología humanista intenta poner en perspectiva el "todo" del paciente; También se centra en la autoexploración. [30] El conductismo es una escuela de pensamiento terapéutica que opta por centrarse únicamente en eventos reales y observables, en lugar de minar el inconsciente o el subconsciente . El psicoanálisis , por otra parte, concentra sus estudios en la primera infancia, los impulsos irracionales, el inconsciente y el conflicto entre las corrientes consciente e inconsciente. [31]
Todos los médicos pueden diagnosticar trastornos mentales y prescribir tratamientos utilizando los principios de la psiquiatría. Los psiquiatras son médicos capacitados que se especializan en psiquiatría y están certificados para tratar enfermedades mentales . Pueden tratar a pacientes ambulatorios, hospitalizados o ambos; pueden ejercer como practicantes en solitario o como miembros de grupos; podrán ser trabajadores por cuenta propia, ser miembros de sociedades o ser empleados de entidades gubernamentales, académicas, sin fines de lucro o con fines de lucro; empleados de hospitales; pueden tratar al personal militar como a civiles o como miembros del ejército; y en cualquiera de estos entornos pueden funcionar como médicos, investigadores, profesores o alguna combinación de estos. Aunque los psiquiatras también pueden recibir una formación importante para realizar psicoterapia , psicoanálisis o terapia cognitivo-conductual , es su formación como médicos lo que los diferencia de otros profesionales de la salud mental .
La psiquiatría no era una elección profesional popular entre los estudiantes de medicina, a pesar de que las colocaciones en las escuelas de medicina tienen una calificación favorable. [32] Esto ha resultado en una escasez significativa de psiquiatras en los Estados Unidos y en otros lugares. [33] Las estrategias para abordar este déficit han incluido el uso de colocaciones breves de prueba al principio del plan de estudios de la escuela de medicina [32] e intentos de ampliar aún más los servicios de psiquiatría utilizando tecnologías de telemedicina y otros métodos. [34] Sin embargo, recientemente ha habido un aumento en el número de estudiantes de medicina que ingresan a una residencia en psiquiatría. Hay varias razones para este aumento, incluida la naturaleza intrigante del campo, el creciente interés en los biomarcadores genéticos involucrados en los diagnósticos psiquiátricos y los nuevos productos farmacéuticos en el mercado de medicamentos para tratar enfermedades psiquiátricas. [35]
El campo de la psiquiatría tiene muchas subespecialidades que requieren capacitación y certificación adicionales de la Junta Estadounidense de Psiquiatría y Neurología (ABPN). Dichas subespecialidades incluyen: [36]
Las subespecialidades de psiquiatría adicionales, para las cuales la ABPN no proporciona certificación formal, incluyen: [41]
La psiquiatría de adicciones se centra en la evaluación y el tratamiento de personas con trastornos relacionados con el alcohol, las drogas u otros trastornos relacionados con sustancias, y de personas con diagnóstico dual de trastornos psiquiátricos relacionados con sustancias y otros. La psiquiatría biológica es un enfoque de la psiquiatría que tiene como objetivo comprender los trastornos mentales en términos de la función biológica del sistema nervioso. La psiquiatría infantil y adolescente es la rama de la psiquiatría que se especializa en el trabajo con niños, adolescentes y sus familias. La psiquiatría comunitaria es un enfoque que refleja una perspectiva de salud pública inclusiva y se practica en los servicios comunitarios de salud mental . [42] La psiquiatría transcultural es una rama de la psiquiatría que se ocupa del contexto cultural y étnico de los trastornos mentales y los servicios psiquiátricos. La psiquiatría de emergencia es la aplicación clínica de la psiquiatría en entornos de emergencia. La psiquiatría forense utiliza la ciencia médica en general, y el conocimiento psiquiátrico y los métodos de evaluación en particular, para ayudar a responder preguntas legales. La psiquiatría geriátrica es una rama de la psiquiatría que se ocupa del estudio, prevención y tratamiento de los trastornos mentales en las personas mayores . La salud mental global es un área de estudio, investigación y práctica que otorga prioridad a mejorar la salud mental y lograr la equidad en salud mental para todas las personas en todo el mundo, [43] aunque algunos académicos lo consideran un proyecto neocolonial y culturalmente insensible. [44] [45] [46] [47] La psiquiatría de enlace es la rama de la psiquiatría que se especializa en la interfaz entre otras especialidades médicas y la psiquiatría. La psiquiatría militar cubre aspectos especiales de la psiquiatría y los trastornos mentales dentro del contexto militar. La neuropsiquiatría es una rama de la medicina que se ocupa de los trastornos mentales atribuibles a enfermedades del sistema nervioso. La psiquiatría social es una rama de la psiquiatría que se centra en el contexto interpersonal y cultural del trastorno mental y el bienestar mental.
En las organizaciones de atención médica más grandes, los psiquiatras a menudo desempeñan funciones de alta dirección, donde son responsables de la prestación eficiente y eficaz de servicios de salud mental para los integrantes de la organización. Por ejemplo, el Jefe de Servicios de Salud Mental en la mayoría de los centros médicos de VA suele ser un psiquiatra, aunque ocasionalmente también se seleccionan psicólogos para el puesto. [ cita necesaria ]
En los Estados Unidos, la psiquiatría es una de las pocas especialidades que califican para obtener educación superior y certificación en medicina del dolor , medicina paliativa y medicina del sueño .
La investigación psiquiátrica es, por su propia naturaleza, interdisciplinaria; combinando perspectivas sociales, biológicas y psicológicas en un intento de comprender la naturaleza y el tratamiento de los trastornos mentales. [48] Los psiquiatras clínicos y de investigación estudian temas psiquiátricos básicos y clínicos en instituciones de investigación y publican artículos en revistas. [17] [49] [50] [51] Bajo la supervisión de juntas de revisión institucionales , los investigadores clínicos psiquiátricos analizan temas como la neuroimagen, la genética y la psicofarmacología para mejorar la validez y confiabilidad del diagnóstico, descubrir nuevos métodos de tratamiento y clasificar nuevos trastornos mentales. [52] [ página necesaria ]
Los diagnósticos psiquiátricos se llevan a cabo en una amplia variedad de entornos y son realizados por muchos profesionales de la salud diferentes . Por lo tanto, el procedimiento de diagnóstico puede variar mucho según estos factores. Sin embargo, normalmente un diagnóstico psiquiátrico utiliza un procedimiento de diagnóstico diferencial en el que se realiza un examen del estado mental y un examen físico, con antecedentes patológicos , psicopatológicos o psicosociales obtenidos y, a veces, se toman neuroimágenes u otras mediciones neurofisiológicas , o se administran pruebas de personalidad o pruebas cognitivas . [53] [54] [55] [56] [57] En algunos casos, se puede utilizar un escáner cerebral para descartar otras enfermedades médicas, pero en este momento, basarse únicamente en los escáneres cerebrales no puede diagnosticar con precisión una enfermedad mental ni informar a la persona. riesgo de sufrir una enfermedad mental en el futuro. [58] Algunos médicos están comenzando a utilizar la genética [59] [60] [61] y la evaluación automatizada del habla [62] durante el proceso de diagnóstico, pero en general siguen siendo temas de investigación.
En 2018, la Asociación Estadounidense de Psicología encargó una revisión para llegar a un consenso sobre si la resonancia magnética / fMRI clínica moderna podrá usarse en el diagnóstico de trastornos de salud mental. Los criterios presentados por la APA establecieron que los biomarcadores utilizados en el diagnóstico deben:
La revisión concluyó que, aunque el diagnóstico por neuroimagen puede ser técnicamente factible, se necesitan estudios muy amplios para evaluar biomarcadores específicos que no estaban disponibles. [63]
En la actualidad se utilizan tres manuales de diagnóstico principales utilizados para clasificar las afecciones de salud mental. La CIE-11 es producida y publicada por la Organización Mundial de la Salud , incluye una sección sobre condiciones psiquiátricas y se utiliza en todo el mundo. [64] El Manual Diagnóstico y Estadístico de los Trastornos Mentales , elaborado y publicado por la Asociación Estadounidense de Psiquiatría (APA), se centra principalmente en las condiciones de salud mental y es la principal herramienta de clasificación en los Estados Unidos . [65] Actualmente se encuentra en su quinta edición revisada y también se utiliza en todo el mundo. [65] La Sociedad China de Psiquiatría también ha elaborado un manual de diagnóstico, la Clasificación China de Trastornos Mentales . [66]
La intención declarada de los manuales de diagnóstico suele ser desarrollar categorías y criterios replicables y clínicamente útiles, para facilitar el consenso y los estándares acordados, sin dejar de ser ateóricos en cuanto a la etiología. [65] [67] Sin embargo, las categorías se basan en teorías y datos psiquiátricos particulares; son amplios y a menudo especificados por numerosas combinaciones posibles de síntomas, y muchas de las categorías se superponen en la sintomatología o normalmente ocurren juntas. [68] Aunque originalmente estaba pensada sólo como una guía para médicos experimentados capacitados en su uso, la nomenclatura ahora es ampliamente utilizada por médicos, administradores y compañías de seguros en muchos países. [69]
El DSM ha recibido elogios por estandarizar las categorías y criterios de diagnóstico psiquiátrico. También ha suscitado controversias y críticas. Algunos críticos sostienen que el DSM representa un sistema no científico que consagra las opiniones de unos pocos psiquiatras poderosos. Hay cuestiones pendientes relativas a la validez y fiabilidad de las categorías diagnósticas; la dependencia de síntomas superficiales ; el uso de líneas divisorias artificiales entre categorías y desde la ' normalidad '; posible sesgo cultural ; medicalización de la angustia humana y los conflictos de intereses financieros , incluso con la práctica de los psiquiatras y con la industria farmacéutica ; controversias políticas sobre la inclusión o exclusión de diagnósticos del manual, en general o respecto de temas específicos; y la experiencia de quienes se ven más directamente afectados por el manual al ser diagnosticados, incluido el movimiento de consumidores/sobrevivientes . [70] [71] [72] [73]

A las personas que reciben tratamiento psiquiátrico se les suele denominar pacientes , pero también se les puede llamar clientes , consumidores o receptores de servicios . Pueden quedar bajo el cuidado de un médico psiquiátrico u otros profesionales psiquiátricos por varias vías, siendo las dos más comunes la autorremisión o la derivación por parte de un médico de atención primaria . Alternativamente, una persona puede ser remitida por el personal médico del hospital, por orden judicial , internamiento involuntario o, en países como el Reino Unido y Australia, por internamiento bajo una ley de salud mental .
Un psiquiatra o proveedor médico evalúa a las personas mediante una evaluación psiquiátrica para determinar su condición física y mental. Por lo general, esto implica entrevistar a la persona y, a menudo, obtener información de otras fuentes, como otros profesionales de atención sanitaria y social, familiares, asociados, personal encargado de hacer cumplir la ley, personal médico de emergencia y escalas de calificación psiquiátrica . Se lleva a cabo un examen del estado mental y generalmente se realiza un examen físico para establecer o excluir otras enfermedades que puedan estar contribuyendo a los supuestos problemas psiquiátricos. Un examen físico también puede servir para identificar cualquier signo de autolesión ; Este examen suele ser realizado por alguien que no es el psiquiatra, especialmente si se realizan análisis de sangre e imágenes médicas .
Como la mayoría de los medicamentos, los medicamentos psiquiátricos pueden causar efectos adversos en los pacientes y algunos requieren un seguimiento terapéutico continuo de los fármacos , por ejemplo, recuentos sanguíneos completos , niveles séricos del fármaco, función renal, función hepática o función tiroidea. La terapia electroconvulsiva (TEC) a veces se administra para afecciones graves, como aquellas que no responden a los medicamentos. La eficacia [74] [75] y los efectos adversos de los fármacos psiquiátricos pueden variar de un paciente a otro.
Los tratamientos psiquiátricos han cambiado en las últimas décadas. En el pasado, los pacientes psiquiátricos solían ser hospitalizados durante seis meses o más, y en algunos casos la hospitalización duraba muchos años.
La estancia media en tratamiento psiquiátrico hospitalario ha disminuido significativamente desde la década de 1960, una tendencia conocida como desinstitucionalización . [76] [77] [78] [79] Hoy en día, en la mayoría de los países, las personas que reciben tratamiento psiquiátrico tienen más probabilidades de ser atendidas como pacientes ambulatorios . Si se requiere hospitalización, la estancia hospitalaria promedio es de entre una y dos semanas, y sólo un pequeño número recibe hospitalización a largo plazo. [80] Sin embargo, en Japón los hospitales psiquiátricos continúan manteniendo a los pacientes durante largos períodos, a veces incluso manteniéndolos con restricciones físicas , atados a sus camas durante períodos de semanas o meses. [81] [82]
Los pacientes psiquiátricos hospitalizados son personas ingresadas en un hospital o clínica para recibir atención psiquiátrica. Algunos son admitidos involuntariamente, tal vez internados en un hospital seguro o, en algunas jurisdicciones, en una instalación dentro del sistema penitenciario. En muchos países, incluidos Estados Unidos y Canadá, los criterios para la admisión involuntaria varían según la jurisdicción local. Pueden ser tan amplios como tener una condición de salud mental, o tan limitados como ser un peligro inmediato para ellos mismos o para los demás. La disponibilidad de camas es a menudo el verdadero determinante de las decisiones de admisión a instalaciones públicas en apuros.
Las personas podrán ingresar voluntariamente si el médico tratante considera que la seguridad no se ve comprometida por esta opción menos restrictiva. Durante muchos años, ha habido controversia en torno al uso de tratamientos involuntarios y al uso del término "falta de percepción" al describir a los pacientes. A nivel internacional, las leyes de salud mental varían significativamente, pero en muchos casos se permite el tratamiento psiquiátrico involuntario cuando se considera que existe un riesgo significativo para el paciente o para otras personas debido a la enfermedad del paciente. El tratamiento involuntario se refiere al tratamiento que se realiza según las recomendaciones de un médico tratante, sin requerir el consentimiento del paciente. [83]
Las salas psiquiátricas para pacientes hospitalizados pueden ser seguras (para aquellos que se cree que tienen un riesgo particular de violencia o autolesión) o abiertas o sin llave. Algunas salas son mixtas, mientras que las salas para personas del mismo sexo son cada vez más favorecidas para proteger a las mujeres pacientes hospitalizadas. Una vez bajo el cuidado de un hospital, las personas son evaluadas , monitoreadas y, a menudo, administradas medicación y atención por parte de un equipo multidisciplinario, que puede incluir médicos, farmacéuticos, enfermeras psiquiátricas, enfermeras psiquiátricas , psicólogos clínicos, psicoterapeutas, trabajadores sociales psiquiátricos y terapeutas ocupacionales. y trabajadores sociales. Si se considera que una persona que recibe tratamiento en un hospital psiquiátrico corre un riesgo particular de hacerse daño a sí misma o a otros, se le puede someter a supervisión individual constante o intermitente y se le pueden imponer restricciones físicas o medicarlo. A las personas que se encuentran en salas de hospitalización se les puede permitir permisos por períodos de tiempo, ya sea acompañadas o solas. [84]
En muchos países desarrollados ha habido una reducción masiva de camas psiquiátricas desde mediados del siglo XX, con el crecimiento de la atención comunitaria. Los estándares de atención hospitalaria siguen siendo un desafío en algunas instalaciones públicas y privadas, debido a los niveles de financiación, y las instalaciones en los países en desarrollo suelen ser extremadamente inadecuadas por la misma razón. Incluso en los países desarrollados, los programas en los hospitales públicos varían ampliamente. Algunos pueden ofrecer actividades estructuradas y terapias ofrecidas desde muchas perspectivas, mientras que otros pueden tener sólo los fondos para medicar y monitorear a los pacientes. Esto puede resultar problemático porque es posible que la máxima cantidad de trabajo terapéutico no se lleve a cabo en el entorno hospitalario. Por eso los hospitales se utilizan cada vez más en situaciones limitadas y momentos de crisis en los que los pacientes representan una amenaza directa para ellos mismos o para los demás. Las alternativas a los hospitales psiquiátricos que pueden ofrecer activamente enfoques más terapéuticos incluyen centros de rehabilitación o "rehab", como se denomina popularmente. [ cita necesaria ]
El tratamiento ambulatorio implica visitas periódicas a un psiquiatra para realizar consultas en su consultorio o en una clínica ambulatoria de la comunidad. Durante las citas iniciales, un psiquiatra generalmente realiza una valoración o evaluación psiquiátrica del paciente. Luego, las citas de seguimiento se centran en realizar ajustes en la medicación, revisar posibles interacciones entre medicamentos, considerar el impacto de otros trastornos médicos en el funcionamiento mental y emocional del paciente y asesorar a los pacientes sobre los cambios que podrían realizar para facilitar la curación y la remisión de los síntomas. La frecuencia con la que un psiquiatra ve a las personas en tratamiento varía ampliamente, desde una vez por semana hasta dos veces al año, según el tipo, la gravedad y la estabilidad de la afección de cada persona, y según lo que el médico y el paciente decidan que sería mejor.
Cada vez más, los psiquiatras limitan sus prácticas a la psicofarmacología (prescripción de medicamentos), a diferencia de la práctica anterior en la que un psiquiatra proporcionaba sesiones tradicionales de psicoterapia de 50 minutos, de las cuales la psicofarmacología formaba parte, pero la mayoría de las sesiones de consulta consistían en "charlas". terapia". Este cambio comenzó a principios de los años 1980 y se aceleró en los años 1990 y 2000. [85] Una razón importante para este cambio fue la llegada de los planes de seguro de atención administrada, [ se necesita aclaración ] que comenzaron a limitar el reembolso de las sesiones de psicoterapia brindadas por psiquiatras. La suposición subyacente era que la psicofarmacología era al menos tan efectiva como la psicoterapia y que podía administrarse de manera más eficiente porque se necesitaba menos tiempo para la cita. [86] [87] [88] [89] [90] [91] [a] [ citas excesivas ] Debido a este cambio en los patrones de práctica, los psiquiatras a menudo derivan a los pacientes que creen que se beneficiarían de la psicoterapia a otros profesionales de la salud mental. por ejemplo, trabajadores sociales clínicos y psicólogos. [92]
.jpg/440px-20180927-RD-LSC-0048_(44259432605).jpg)
La telepsiquiatría o salud telemental se refiere al uso de tecnología de telecomunicaciones (principalmente videoconferencias y llamadas telefónicas) para brindar atención psiquiátrica de forma remota a personas con afecciones de salud mental . Es una rama de la telemedicina . [93] [94]
La telepsiquiatría puede ser eficaz en el tratamiento de personas con problemas de salud mental. A corto plazo puede ser tan aceptable y eficaz como la atención cara a cara. [95]
Puede mejorar el acceso a los servicios de salud mental para algunos, pero también podría representar una barrera para quienes carecen de acceso a un dispositivo adecuado, Internet o las habilidades digitales necesarias . Factores como la pobreza que se asocian con la falta de acceso a Internet también se asocian con un mayor riesgo de problemas de salud mental, lo que hace que la exclusión digital sea un problema importante de los servicios de salud telemental. [95]
Durante la pandemia de COVID-19 los servicios de salud mental se adaptaron a la salud telemental en los países de altos ingresos . Resultó eficaz y aceptable para su uso en una situación de emergencia, pero hubo preocupaciones con respecto a su implementación a largo plazo. [96]Los textos más antiguos conocidos sobre trastornos mentales provienen de la antigua India e incluyen el texto ayurvédico Charaka Samhita . [97] [98] Los primeros hospitales para curar enfermedades mentales se establecieron en la India durante el siglo III a.C. [99]
Los filósofos griegos, incluidos Tales , Platón y Aristóteles (especialmente en su tratado De Anima ), también abordaron el funcionamiento de la mente. Ya en el siglo IV a. C., el médico griego Hipócrates teorizó que los trastornos mentales tenían causas físicas más que sobrenaturales. En 387 a. C., Platón sugirió que el cerebro es donde tienen lugar los procesos mentales. En Grecia, entre los siglos IV y V a. C., Hipócrates escribió que visitó a Demócrito y lo encontró en su jardín abriendo animales. Demócrito explicó que estaba intentando descubrir la causa de la locura y la melancolía. Hipócrates elogió su trabajo. Demócrito llevaba consigo un libro sobre la locura y la melancolía. [100] Durante el siglo V a. C., los trastornos mentales, especialmente aquellos con rasgos psicóticos , se consideraban de origen sobrenatural , [101] una visión que existía en toda la antigua Grecia y Roma , [101] así como en las regiones egipcias. [102] [ página necesaria ] Alcmeón creía que el cerebro , no el corazón , era el "órgano del pensamiento". Rastreó los nervios sensoriales ascendentes desde el cuerpo hasta el cerebro, teorizando que la actividad mental se originaba en el SNC y que la causa de la enfermedad mental residía dentro del cerebro. Aplicó este conocimiento para clasificar las enfermedades y tratamientos mentales. [17] [103] Los líderes religiosos a menudo recurrieron a versiones de exorcismo para tratar trastornos mentales, a menudo utilizando métodos que muchos consideran crueles o bárbaros. La trepanación fue uno de estos métodos utilizados a lo largo de la historia. [101]
En el siglo VI d.C., Lin Xie llevó a cabo un experimento psicológico temprano , en el que pedía a las personas que dibujaran un cuadrado con una mano y al mismo tiempo un círculo con la otra (aparentemente para probar la vulnerabilidad de las personas a la distracción). Se ha citado que se trataba de uno de los primeros experimentos psiquiátricos. [104]
La Edad de Oro islámica fomentó los primeros estudios en psicología y psiquiatría islámica , y muchos estudiosos escribieron sobre los trastornos mentales. El médico persa Muhammad ibn Zakariya al-Razi , también conocido como "Rhazes", escribió textos sobre afecciones psiquiátricas en el siglo IX. [105] Como médico jefe de un hospital en Bagdad, también fue director de uno de los primeros bimaristanistas del mundo. [105]
El primer bimaristán se fundó en Bagdad en el siglo IX, y en los siglos siguientes se crearon varios otros de creciente complejidad en todo el mundo árabe . Algunos de los bimaristans contenían salas dedicadas a la atención de pacientes con enfermedades mentales. [106] Durante la Edad Media , se construyeron y ampliaron hospitales psiquiátricos y asilos para locos por toda Europa . Los hospitales especializados como el Bethlem Royal Hospital de Londres se construyeron en la Europa medieval a partir del siglo XIII para tratar los trastornos mentales, pero se utilizaban únicamente como instituciones de custodia y no proporcionaban ningún tipo de tratamiento. Es el hospital psiquiátrico más antiguo del mundo. [107]
Un texto antiguo conocido como El Clásico de Medicina Interna del Emperador Amarillo identifica el cerebro como el nexo de la sabiduría y la sensación, incluye teorías de la personalidad basadas en el equilibrio yin-yang y analiza los trastornos mentales en términos de desequilibrios fisiológicos y sociales. La erudición china que se centró en el cerebro avanzó durante la dinastía Qing con el trabajo de Fang Yizhi (1611-1671), Liu Zhi (1660-1730) y Wang Qingren (1768-1831), educados en Occidente. Wang Qingren destacó la importancia del cerebro como centro del sistema nervioso, relacionó los trastornos mentales con las enfermedades cerebrales, investigó las causas de los sueños, el insomnio , la psicosis , la depresión y la epilepsia . [104]
El inicio de la psiquiatría como especialidad médica se fecha a mediados del siglo XIX, [108] aunque su germinación se remonta a finales del siglo XVIII. A finales del siglo XVII, los asilos privados para locos comenzaron a proliferar y expandirse en tamaño. En 1713, se inauguró el Bethel Hospital Norwich, el primer asilo construido expresamente en Inglaterra. [109] En 1656, Luis XIV de Francia creó un sistema público de hospitales para personas con trastornos mentales, pero, como en Inglaterra, no se aplicó ningún tratamiento real. [110]
Durante la Ilustración , las actitudes hacia los enfermos mentales comenzaron a cambiar. Llegó a ser visto como un trastorno que requería un tratamiento compasivo. En 1758, el médico inglés William Battie escribió su Tratado sobre la locura sobre el tratamiento de los trastornos mentales . Fue una crítica dirigida particularmente al Hospital Real de Bethlem, donde un régimen conservador seguía aplicando un tratamiento penitenciario bárbaro. Battie abogó por un tratamiento personalizado de los pacientes que implicara limpieza, buena comida, aire fresco y distracción de amigos y familiares. Sostuvo que el trastorno mental se originaba en una disfunción del cerebro y el cuerpo materiales y no en el funcionamiento interno de la mente. [111] [112]

La introducción del tratamiento moral fue iniciada de forma independiente por el médico francés Philippe Pinel y el cuáquero inglés William Tuke . [101] En 1792, Pinel se convirtió en el médico jefe del Hospital Bicêtre . A los pacientes se les permitió moverse libremente por los terrenos del hospital y, finalmente, las mazmorras oscuras fueron reemplazadas por habitaciones soleadas y bien ventiladas. El alumno y sucesor de Pinel, Jean Esquirol (1772-1840), ayudó a establecer 10 nuevos hospitales psiquiátricos que funcionaban con los mismos principios. [113]
Aunque Tuke, Pinel y otros habían intentado acabar con la restricción física, ésta siguió estando muy extendida hasta el siglo XIX. En el Lincoln Asylum de Inglaterra, Robert Gardiner Hill , con el apoyo de Edward Parker Charlesworth , fue pionero en un modo de tratamiento que se adaptaba a "todo tipo" de pacientes, de modo que se podía prescindir de las restricciones mecánicas y la coerción, situación que finalmente logró en 1838. En 1839, el sargento John Adams y el Dr. John Conolly quedaron impresionados por el trabajo de Hill e introdujeron el método en su Hanwell Asylum , por entonces el más grande del país. [114] [115] [ página necesaria ]
La era moderna de provisión institucionalizada para el cuidado de los enfermos mentales comenzó a principios del siglo XIX con un gran esfuerzo liderado por el Estado. En Inglaterra, la Lunacy Act de 1845 marcó un hito importante en el tratamiento de los enfermos mentales, ya que cambió explícitamente el estatus de los enfermos mentales al de pacientes que requerían tratamiento. Todos los asilos debían tener regulaciones escritas y tener un médico residente calificado . [116] [ cita completa necesaria ] En 1838, Francia promulgó una ley para regular tanto las admisiones a los asilos como los servicios de asilo en todo el país. En los Estados Unidos, la construcción de asilos estatales comenzó con la primera ley para la creación de uno en Nueva York, aprobada en 1842. El Hospital Estatal de Utica se inauguró alrededor de 1850. Muchos hospitales estatales en los Estados Unidos se construyeron en la década de 1850 y Década de 1860 en el Plan Kirkbride , un estilo arquitectónico destinado a tener un efecto curativo. [117] [ página necesaria ]
A principios de siglo, Inglaterra y Francia juntas tenían sólo unos pocos cientos de personas en asilos. [118] A finales de la década de 1890 y principios de la de 1900, este número había aumentado a cientos de miles. Sin embargo, la idea de que la enfermedad mental podría mejorarse mediante la institucionalización tropezó con dificultades. [119] Los psiquiatras se vieron presionados por una población de pacientes cada vez mayor, [119] y los asilos volvieron a ser casi indistinguibles de las instituciones de custodia. [120]
A principios del siglo XIX, la psiquiatría avanzó en el diagnóstico de enfermedades mentales al ampliar la categoría de enfermedades mentales para incluir trastornos del estado de ánimo , además del delirio o la irracionalidad a nivel de enfermedad. [121] El siglo XX introdujo una nueva psiquiatría en el mundo, con diferentes perspectivas de abordar los trastornos mentales. Para Emil Kraepelin , las ideas iniciales detrás de la psiquiatría biológica, afirmando que los diferentes trastornos mentales son todos de naturaleza biológica, evolucionaron hacia un nuevo concepto de "nervios", y la psiquiatría se convirtió en una aproximación aproximada de la neurología y la neuropsiquiatría. [122] Siguiendo el trabajo pionero de Sigmund Freud , las ideas derivadas de la teoría psicoanalítica también comenzaron a echar raíces en la psiquiatría. [123] La teoría psicoanalítica se hizo popular entre los psiquiatras porque permitía que los pacientes fueran tratados en consultorios privados en lugar de ser almacenados en asilos. [123]
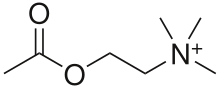
Sin embargo, en la década de 1970, la escuela de pensamiento psicoanalítica quedó marginada dentro de este campo. [123] La psiquiatría biológica resurgió durante este tiempo. La psicofarmacología y la neuroquímica se convirtieron en partes integrales de la psiquiatría a partir del descubrimiento de Otto Loewi de las propiedades neuromoduladoras de la acetilcolina ; identificándolo así como el primer neurotransmisor conocido. Posteriormente, se ha demostrado que diferentes neurotransmisores tienen diferentes y múltiples funciones en la regulación del comportamiento. En una amplia gama de estudios en neuroquímica utilizando muestras humanas y animales, las diferencias individuales en la producción, recaptación, densidad y ubicación de los neurotransmisores se relacionaron con diferencias en las disposiciones para trastornos psiquiátricos específicos. Por ejemplo, el descubrimiento de la eficacia de la clorpromazina en el tratamiento de la esquizofrenia en 1952 revolucionó el tratamiento del trastorno, [124] al igual que la capacidad del carbonato de litio para estabilizar los altibajos del estado de ánimo en el trastorno bipolar en 1948. [125] La psicoterapia todavía se utilizaba , sino como tratamiento para problemas psicosociales. [126] Esto demostró la idea de la naturaleza neuroquímica de muchos trastornos psiquiátricos.
Otro enfoque para buscar biomarcadores de trastornos psiquiátricos es [127] la neuroimagen , que se utilizó por primera vez como herramienta para la psiquiatría en la década de 1980. [128]
En 1963, el presidente estadounidense John F. Kennedy introdujo una legislación que delegaba al Instituto Nacional de Salud Mental la administración de centros comunitarios de salud mental para quienes recibían el alta de los hospitales psiquiátricos estatales. [129] Más tarde, sin embargo, el enfoque de los Centros Comunitarios de Salud Mental pasó a brindar psicoterapia a personas con trastornos mentales agudos pero menos graves. [129] En última instancia, no se hicieron arreglos para seguir y tratar activamente a los pacientes con enfermedades mentales graves que estaban siendo dados de alta de los hospitales, lo que resultó en una gran población de personas crónicamente sin hogar con enfermedades mentales. [129]
La institución de la psiquiatría ha generado controversia desde sus inicios. [130] : 47 Académicos, incluidos los de psiquiatría social , psicoanálisis , psicoterapia y psiquiatría crítica , han producido críticas. [130] : 47 Se ha argumentado que la psiquiatría confunde los trastornos de la mente con trastornos del cerebro que pueden tratarse con medicamentos; [130] : 53 : 47 que su uso de medicamentos se debe en parte al lobby de las compañías farmacéuticas, lo que resulta en una distorsión de la investigación; [130] : 51 y que el concepto de "enfermedad mental" se utiliza a menudo para etiquetar y controlar a aquellos con creencias y comportamientos con los que la mayoría de las personas no están de acuerdo; [130] : 50 y que está demasiado influenciado por ideas de la medicina, lo que le hace malinterpretar la naturaleza del malestar mental. [130] La crítica de la psiquiatría desde dentro del campo proviene del grupo de psiquiatría crítica del Reino Unido.
Double sostiene que la psiquiatría más crítica es antirreduccionista . Rashed sostiene que la nueva ciencia de la salud mental ha ido más allá de esta crítica reduccionista al buscar modelos integradores y biopsicosociales para las enfermedades y que gran parte de la psiquiatría crítica ahora existe con la psiquiatría ortodoxa, pero señala que muchas críticas siguen sin abordarse [131] : 237
El término antipsiquiatría fue acuñado por el psiquiatra David Cooper en 1967 y posteriormente fue popularizado por Thomas Szasz . La palabra Antipsiquiatría ya se utilizaba en Alemania en 1904. [132] La premisa básica del movimiento antipsiquiatría es que los psiquiatras intentan clasificar a las personas "normales" como "desviadas"; los tratamientos psiquiátricos son, en última instancia, más perjudiciales que útiles para los pacientes; y la historia de la psiquiatría involucra (lo que ahora puede verse como) tratamientos peligrosos, como la psicocirugía, un ejemplo de esto es la lobectomía frontal (comúnmente llamada lobotomía ) . [133] El uso de lobotomías desapareció en gran medida a finales de la década de 1970.
Estas prácticas, en las que la higiene racial constituía uno de los principios fundamentales y los programas de eutanasia eran la consecuencia más evidente, violaban la mayoría de los principios bioéticos conocidos. La psiquiatría desempeñó un papel central en estos programas y los enfermos mentales fueron las principales víctimas.
Basándonos en la definición generalmente aceptada, denominamos correctamente como tortura la utilización de la psiquiatría para castigar a los disidentes políticos.
Durante las últimas dos décadas, el uso sistemático de la tortura y el abuso psiquiátrico han sido sancionados o tolerados por más de un tercio de las naciones de las Naciones Unidas, aproximadamente la mitad de la humanidad.
{{cite book}}: Mantenimiento CS1: falta el editor de la ubicación ( enlace ){{cite book}}: Mantenimiento CS1: falta el editor de la ubicación ( enlace ){{cite book}}: Mantenimiento CS1: falta el editor de la ubicación ( enlace )