La apendicitis es la inflamación del apéndice . [2] Los síntomas comúnmente incluyen dolor en la parte inferior derecha del abdomen , náuseas , vómitos y disminución del apetito . [2] Sin embargo, aproximadamente el 40% de las personas no presentan estos síntomas típicos. [2] Las complicaciones graves de la rotura del apéndice incluyen inflamación dolorosa y generalizada del revestimiento interno de la pared abdominal y sepsis . [3]
La apendicitis es causada principalmente por una obstrucción de la porción hueca del apéndice. [10] Esta obstrucción generalmente resulta de un fecolito , una "piedra" calcificada hecha de heces. [6] Algunos estudios muestran una correlación entre los apendicolitos y la gravedad de la enfermedad. [11] Otros factores, como tejido linfoide inflamado debido a una infección viral, parásitos intestinales , cálculos biliares o tumores, también pueden provocar esta obstrucción. [6] Cuando el apéndice se bloquea, experimenta un aumento de presión, un flujo sanguíneo reducido y un crecimiento bacteriano, lo que resulta en inflamación. [6] [12] Esta combinación de factores causa lesión tisular y, en última instancia, muerte del tejido. [13] Si este proceso no se trata, puede provocar la ruptura del apéndice, lo que libera bacterias en la cavidad abdominal , lo que podría provocar complicaciones graves. [13] [14]
El diagnóstico de apendicitis se basa en gran medida en los signos y síntomas de la persona. [12] En los casos en los que el diagnóstico no está claro, la observación minuciosa, las imágenes médicas y las pruebas de laboratorio pueden ser útiles. [4] Las dos pruebas de imagen más utilizadas para diagnosticar la apendicitis son la ecografía y la tomografía computarizada (TC). [4] La tomografía computarizada es más precisa que la ecografía para detectar la apendicitis aguda. [15] Sin embargo, es posible que se prefiera la ecografía como primera prueba de imagen en niños y mujeres embarazadas debido a los riesgos asociados con la exposición a la radiación de las tomografías computarizadas. [4] Aunque la ecografía puede ayudar en el diagnóstico, su función principal es identificar diferencias importantes, como la patología ovárica en las mujeres o la adenitis mesentérica en los niños.
El tratamiento estándar para la apendicitis aguda implica la extirpación quirúrgica del apéndice inflamado . [6] [12] Este procedimiento se puede realizar a través de una incisión abierta en el abdomen ( laparotomía ) o mediante técnicas mínimamente invasivas con pequeñas incisiones y cámaras ( laparoscopia ). La cirugía es esencial para reducir el riesgo de complicaciones o posible muerte asociada con la ruptura del apéndice. [3] Los antibióticos pueden ser igualmente efectivos en ciertos casos de apendicitis no rota. [16] [7] [17] Es una de las causas más comunes e importantes de dolor abdominal repentino . En 2015, se notificaron aproximadamente 11,6 millones de casos de apendicitis, lo que provocó alrededor de 50.100 muertes en todo el mundo. [8] [9] En los Estados Unidos, la apendicitis es una de las causas más comunes de dolor abdominal repentino que requiere cirugía. [2] Anualmente, más de 300.000 personas en los Estados Unidos se someten a la extirpación quirúrgica del apéndice. [18]

La presentación de apendicitis aguda incluye dolor abdominal agudo, náuseas, vómitos y fiebre. A medida que el apéndice se hincha e inflama más, comienza a irritar la pared abdominal contigua. Esto hace que el dolor se localice en el cuadrante inferior derecho . Esta clásica migración del dolor puede no aparecer en niños menores de tres años. Este dolor puede provocarse a través de signos, que pueden sentirse agudos. El dolor de la apendicitis puede comenzar como un dolor sordo alrededor del ombligo. Después de varias horas, el dolor suele migrar hacia el cuadrante inferior derecho, donde se localiza. Los síntomas incluyen hallazgos localizados en la fosa ilíaca derecha . La pared abdominal se vuelve muy sensible a una presión suave ( palpación ). Hay dolor en la liberación repentina de una tensión profunda en la parte inferior del abdomen ( signo de Blumberg ). Si el apéndice es retrocecal (localizado detrás del ciego ), incluso una presión profunda en el cuadrante inferior derecho puede no provocar dolor (apéndice silencioso). Esto se debe a que el ciego , distendido por el gas, protege al apéndice inflamado de la presión. De manera similar, si el apéndice se encuentra completamente dentro de la pelvis, generalmente hay una ausencia total de rigidez abdominal. En tales casos, un tacto rectal provoca dolor a la palpación en la bolsa rectovesical. La tos provoca dolor puntual en esta zona ( punto de McBurney ), llamado signo de Dunphy . [ cita médica necesaria ]


La apendicitis aguda parece ser el resultado de una obstrucción primaria del apéndice . [19] [10] Una vez que se produce esta obstrucción, el apéndice se llena de moco y se hincha. Esta producción continua de moco conduce a un aumento de la presión dentro de la luz y las paredes del apéndice. El aumento de presión produce trombosis y oclusión de los vasos pequeños y estasis del flujo linfático . En este punto, rara vez se produce una recuperación espontánea. A medida que avanza la oclusión de los vasos sanguíneos, el apéndice se vuelve isquémico y luego necrótico . A medida que las bacterias comienzan a filtrarse a través de las paredes moribundas, se forma pus dentro y alrededor del apéndice (supuración). El resultado es la rotura del apéndice (un "apéndice reventado") que causa peritonitis , que puede provocar sepsis y, en casos raros, la muerte . Estos eventos son responsables del dolor abdominal que evoluciona lentamente y de otros síntomas comúnmente asociados. [13]
Los agentes causales incluyen bezoares , cuerpos extraños, traumatismos , linfadenitis y, más comúnmente, depósitos fecales calcificados que se conocen como apendicolitos o fecalitos . [20] [21] La aparición de fecalitos obstructivos ha atraído la atención ya que su presencia en personas con apendicitis es mayor en los países desarrollados que en los países en desarrollo. [22] Además, un fecalito apendicular se asocia comúnmente con apendicitis complicada. [23] La estasis fecal y la detención pueden desempeñar un papel, como lo demuestran las personas con apendicitis aguda que tienen menos deposiciones por semana en comparación con los controles sanos. [21] [24]
Se pensó que la aparición de un fecalito en el apéndice se atribuía a un reservorio de retención fecal del lado derecho en el colon y a un tiempo de tránsito prolongado. Sin embargo, en estudios posteriores no se observó un tiempo de tránsito prolongado. [25] La enfermedad diverticular y los pólipos adenomatosos eran históricamente desconocidos y el cáncer de colon era extremadamente raro en comunidades donde la apendicitis en sí era rara o ausente, como varias comunidades africanas. Los estudios han implicado una transición a una dieta occidental baja en fibra en la creciente frecuencia de apendicitis, así como de las otras enfermedades del colon antes mencionadas en estas comunidades. [26] [27] Y se ha demostrado que la apendicitis aguda ocurre antes del cáncer de colon y recto. [28] Varios estudios ofrecen evidencia de que una ingesta baja de fibra está involucrada en la patogénesis de la apendicitis. [29] [30] [31] Esta baja ingesta de fibra dietética está de acuerdo con la aparición de un reservorio fecal del lado derecho y el hecho de que la fibra dietética reduce el tiempo de tránsito. [32]
El médico hará preguntas para obtener el historial médico , evaluar los síntomas del paciente , realizar un examen físico completo y ordenar pruebas de laboratorio y de imágenes. [33] Los síntomas de la apendicitis se dividen en dos categorías, típicos y atípicos. [34]
La apendicitis típica se caracteriza por un dolor migratorio en la fosa ilíaca derecha asociado con náuseas y anorexia, que puede ocurrir con o sin vómitos y rigidez muscular localizada/ guardia generalizada . [34] Es posible que el dolor se localice en el cuadrante inferior izquierdo en personas con situs inversus totalis . [35] La combinación de dolor umbilical migrado al cuadrante inferior derecho , pérdida de apetito por la comida, náuseas, vómitos insostenibles y fiebre leve es clásica. [34]
Los antecedentes atípicos carecen de esta progresión típica y pueden incluir dolor en el cuadrante inferior derecho como síntoma inicial. La irritación del peritoneo (revestimiento interior de la pared abdominal) puede provocar un aumento del dolor al realizar movimientos o sacudidas, por ejemplo al pasar sobre badenes . [36] Los antecedentes atípicos a menudo requieren imágenes con ultrasonido o tomografía computarizada. [3]
Durante las primeras etapas del diagnóstico de apendicitis, es común que los exámenes físicos presenten hallazgos poco llamativos. Los signos de inflamación se vuelven notorios a medida que avanza la enfermedad. Estos signos pueden incluir: [37]
Si bien no existe una prueba de laboratorio específica para la apendicitis, se realiza un hemograma completo (CBC) para detectar signos de infección o inflamación. Aunque entre el 70 y el 90 por ciento de las personas con apendicitis pueden tener un recuento elevado de glóbulos blancos (WBC) , existen muchas otras afecciones abdominales y pélvicas que pueden provocar que el recuento de WBC sea elevado. [45] Sin embargo, un recuento alto de leucocitos puede no representar por sí solo un indicador sólido de apendicitis sino más bien una inflamación [15] pero la proporción de neutrófilos fue más sensible y específica para la apendicitis aguda. [46]
En los niños, la relación neutrófilos-linfocitos (NLR) demuestra un alto grado de precisión en el diagnóstico de apendicitis aguda y distingue la apendicitis complicada de la simple. [47] Entre el 75 y el 78 por ciento de los pacientes tienen neutrofilia . [39] El índice de delta-neutrófilos (DNI) es un parámetro valioso que ayuda en el diagnóstico de apendicitis histológicamente normal y a distinguir entre apendicitis simple y complicada. [48]
El médico solicitará un análisis de sangre de proteína C reactiva (PCR) para determinar si existen otras causas de inflamación. [33] La relación proteína C reactiva/albúmina (CRP/ALB) puede ser un predictor confiable de apendicitis complicada. [49]
El análisis de orina es importante para descartar una infección del tracto urinario como causa del dolor abdominal. La presencia de más de 20 leucocitos por campo de alto aumento en la orina es más sugestiva de un trastorno del tracto urinario. [45]
Si la paciente es mujer se solicitará una prueba de embarazo . [33]
En los niños, el examen clínico es importante para determinar qué niños con dolor abdominal deben recibir consulta quirúrgica inmediata y cuáles deben recibir diagnóstico por imágenes. [50] Debido a los riesgos para la salud que supone exponer a los niños a la radiación, la ecografía es la primera opción preferida y la tomografía computarizada es un seguimiento legítimo si la ecografía no es concluyente. [51] [52] [53] La tomografía computarizada es más precisa que la ecografía para el diagnóstico de apendicitis en adultos y adolescentes. La tomografía computarizada tiene una sensibilidad del 94% y una especificidad del 95%. La ecografía tuvo una sensibilidad general del 86% y una especificidad del 81%. [54]

La ecografía abdominal , preferiblemente con ecografía Doppler , es útil para detectar apendicitis, especialmente en niños. La ecografía puede mostrar una acumulación de líquido libre en la fosa ilíaca derecha, junto con un apéndice visible con un aumento del flujo sanguíneo cuando se utiliza Doppler color y la falta de compresibilidad del apéndice, ya que es esencialmente un absceso amurallado. Otros signos ecográficos secundarios de apendicitis aguda incluyen la presencia de grasa mesentérica ecogénica que rodea el apéndice y la sombra acústica de un apendicolito. [55] En algunos casos (aproximadamente el 5%), [56] la ecografía de la fosa ilíaca no revela ninguna anomalía a pesar de la presencia de apendicitis. Este hallazgo falso negativo es especialmente cierto en la apendicitis temprana antes de que el apéndice se haya distendido significativamente. Además, los resultados falsos negativos son más comunes en adultos donde grandes cantidades de grasa y gases intestinales dificultan técnicamente la visualización del apéndice. A pesar de estas limitaciones, las imágenes ecográficas realizadas con manos experimentadas a menudo pueden distinguir entre apendicitis y otras enfermedades con síntomas similares. Algunas de estas condiciones incluyen inflamación de los ganglios linfáticos cerca del apéndice o dolor proveniente de otros órganos pélvicos como los ovarios o las trompas de Falopio. Las ecografías pueden ser realizadas por el departamento de radiología o por el médico de urgencias. [57]


Cuando está disponible, la tomografía computarizada (TC) se ha utilizado con frecuencia, especialmente en personas cuyo diagnóstico no es obvio en la anamnesis y el examen físico. Aunque se identifican algunas preocupaciones sobre la interpretación, una revisión Cochrane de 2019 encontró que la sensibilidad y especificidad de la TC para el diagnóstico de apendicitis aguda en adultos era alta. [59] Las preocupaciones sobre la radiación tienden a limitar el uso de la TC en mujeres embarazadas y niños, especialmente con el uso cada vez más generalizado de la resonancia magnética. [60] [61]
El diagnóstico preciso de la apendicitis tiene varios niveles: el tamaño del apéndice tiene el valor predictivo positivo más fuerte , mientras que las características indirectas pueden aumentar o disminuir la sensibilidad y la especificidad. Un tamaño superior a 6 mm es 95% sensible y específico para la apendicitis. [62]
Sin embargo, debido a que el apéndice puede llenarse con material fecal, causando distensión intraluminal, este criterio ha mostrado una utilidad limitada en metanálisis más recientes. [63] Esto es a diferencia de la ecografía, en la que la pared del apéndice se puede distinguir más fácilmente de las heces intraluminales. En tales escenarios, las características auxiliares, como un mayor realce de la pared en comparación con el intestino adyacente y la inflamación de la grasa circundante, o acumulación de grasa, pueden respaldar el diagnóstico. Sin embargo, su ausencia no lo impide. En casos graves con perforación, se puede observar un flemón o un absceso adyacente. También puede producirse una capa densa de líquido en la pelvis, relacionada con pus o derrame entérico . Cuando los pacientes son delgados o más jóvenes, la relativa ausencia de grasa puede hacer que el apéndice y la grasa circundante sean difíciles de ver. [63]
El uso de imágenes por resonancia magnética (MRI) se ha vuelto cada vez más común para el diagnóstico de apendicitis en niños y pacientes embarazadas debido a la dosis de radiación que, si bien tiene un riesgo casi insignificante en adultos sanos, puede ser perjudicial para los niños o el bebé en desarrollo. [64] En el embarazo, es más útil durante el segundo y tercer trimestre, particularmente porque el útero agrandado desplaza el apéndice, lo que dificulta su localización mediante ecografía. La formación de fibras periapendiculares que se refleja en la TC por la formación de grasa en la RM aparece como un aumento de la señal de líquido en las secuencias potenciadas en T2. Los embarazos en el primer trimestre generalmente no son candidatos para la resonancia magnética, ya que el feto aún está en proceso de organogénesis y hasta la fecha no existen estudios a largo plazo sobre sus posibles riesgos o efectos secundarios. [65]

En general, la radiografía simple de abdomen (PAR) no es útil para hacer el diagnóstico de apendicitis y no debe obtenerse de forma rutinaria de una persona que está siendo evaluada por apendicitis. [66] [67] Las radiografías abdominales simples pueden ser útiles para la detección de cálculos ureterales , obstrucción del intestino delgado o úlcera perforada , pero estas afecciones rara vez se confunden con apendicitis. [68] Se puede identificar un fecalito opaco en el cuadrante inferior derecho en menos del 5% de las personas evaluadas para detectar apendicitis. [45] Un enema de bario ha demostrado ser una mala herramienta de diagnóstico para la apendicitis. Si bien la falta de llenado del apéndice durante un enema de bario se ha asociado con la apendicitis, hasta el 20% de los apéndices normales no se llenan. [68]
Se han desarrollado varios sistemas de puntuación para intentar identificar a las personas con probabilidad de sufrir apendicitis. Sin embargo, el rendimiento de puntuaciones como la puntuación de Alvarado y la puntuación de apendicitis pediátrica es variable. [69]
La puntuación de Alvarado es el sistema de puntuación más conocido. Una puntuación inferior a 5 sugiere un diagnóstico de apendicitis, mientras que una puntuación de 7 o más predice apendicitis aguda. En una persona con una puntuación equívoca de 5 o 6, se puede utilizar una tomografía computarizada o un examen de ultrasonido para reducir la tasa de apendicectomía negativa.
Incluso en el caso de una apendicitis clínicamente cierta, el examen histopatológico de rutina de las muestras de apendicectomía es valioso para identificar patologías insospechadas que requieren un tratamiento posoperatorio adicional. [70] En particular, el cáncer de apéndice se encuentra incidentalmente en aproximadamente el 1% de las muestras de apendicectomía. [71]
El diagnóstico patológico de la apendicitis se puede realizar mediante la detección de un infiltrado neutrofílico de la muscular propia .
La periapendicitis (inflamación de los tejidos alrededor del apéndice) a menudo se encuentra junto con otras patologías abdominales. [72]

Niños: gastroenteritis , adenitis mesentérica , diverticulitis de Meckel , intususcepción , púrpura de Henoch-Schönlein , neumonía lobar , infección del tracto urinario (puede ocurrir dolor abdominal en ausencia de otros síntomas en niños con ITU), enfermedad de Crohn de nueva aparición o colitis ulcerosa , pancreatitis. y traumatismo abdominal por abuso infantil ; síndrome de obstrucción intestinal distal en niños con fibrosis quística; tiflitis en niños con leucemia.
Mujeres: Una prueba de embarazo es importante para todas las mujeres en edad fértil ya que un embarazo ectópico puede tener signos y síntomas similares a los de la apendicitis. Otras causas obstétricas/ginecológicas de dolor abdominal similar en mujeres incluyen enfermedad inflamatoria pélvica , torsión ovárica , menarquia , dismenorrea, endometriosis y Mittelschmerz (el paso de un óvulo en los ovarios aproximadamente dos semanas antes de la menstruación). [74]
Hombres: torsión testicular
Adultos: enfermedad de Crohn de nueva aparición , colitis ulcerosa , enteritis regional, colecistitis , cólico renal , úlcera péptica perforada , pancreatitis , hematoma de la vaina del recto y apendicitis epiploica .
Ancianos: diverticulitis , obstrucción intestinal, carcinoma de colon , isquemia mesentérica , fuga de aneurisma aórtico .
El término "pseudoapendicitis "se utiliza para describir una afección que imita la apendicitis. [75] Puede estar asociada con Yersinia enterocolitica . [76]
La apendicitis aguda [77] normalmente se trata mediante cirugía . Si bien los antibióticos son seguros y eficaces para tratar la apendicitis no complicada, [16] [7] [78] el 26 % de las personas tuvo una recurrencia dentro de un año y finalmente requirió una apendicectomía. [79] Los antibióticos son menos eficaces si hay un apendicolito presente. [80] La cirugía es el método de tratamiento estándar para la apendicitis aguda; sin embargo, la revisión Cochrane de 2011 que compara la apendicectomía con tratamientos con antibióticos se retiró debido a la inclusión de un artículo retractado y no se actualizó desde entonces. [81] Si bien el 51% de los pacientes que fueron tratados con antibióticos no necesitaron una apendicectomía tres años después del tratamiento, [82] la rentabilidad de la cirugía versus los antibióticos no está clara [83]
Se recomienda el uso de antibióticos para prevenir posibles complicaciones posoperatorias en procedimientos de apendicectomía de emergencia, y los antibióticos son eficaces cuando se administran a una persona antes, durante o después de la cirugía. [84]
Los analgésicos (como la morfina ) no parecen afectar la precisión del diagnóstico clínico de apendicitis y, por lo tanto, deben administrarse en las primeras etapas de la atención del paciente. [85] Históricamente, algunos cirujanos generales estaban preocupados de que los analgésicos afectaran el examen clínico en los niños, y algunos recomendaron que no se administraran hasta que el cirujano pudiera examinar a la persona. [85]



El procedimiento quirúrgico para la extirpación del apéndice se llama apendicectomía . La apendicectomía se puede realizar mediante cirugía abierta o laparoscópica. La apendicectomía laparoscópica tiene varias ventajas sobre la apendicectomía abierta como intervención para la apendicitis aguda. [86]
Durante más de un siglo, la laparotomía (apendicectomía abierta) fue el tratamiento estándar para la apendicitis aguda. [87] Este procedimiento consiste en la extirpación del apéndice infectado a través de una única incisión grande en la zona inferior derecha del abdomen. [88] La incisión en una laparotomía suele ser de 2 a 3 pulgadas (51 a 76 mm) de largo.
Durante una apendicectomía abierta, la persona con sospecha de apendicitis se coloca bajo anestesia general para mantener los músculos completamente relajados y mantener a la persona inconsciente. La incisión mide de dos a tres pulgadas (76 mm) de largo y se realiza en la parte inferior derecha del abdomen, varias pulgadas por encima del hueso de la cadera . Una vez que la incisión abre la cavidad abdominal y se identifica el apéndice, el cirujano extrae el tejido infectado y corta el apéndice del tejido circundante. Después de una inspección cuidadosa y minuciosa del área infectada y de asegurarse de que no haya signos de que los tejidos circundantes estén dañados o infectados. En caso de apendicitis complicada manejada mediante una apendicectomía abierta de emergencia, se puede insertar un drenaje abdominal (un tubo temporal desde el abdomen hacia el exterior para evitar la formación de abscesos), pero esto puede aumentar la estancia hospitalaria. [89] [ necesita actualización ] El cirujano comenzará a cerrar la incisión. Esto significa coser los músculos y usar grapas o puntos quirúrgicos para cerrar la piel. Para prevenir infecciones, la incisión se cubre con un vendaje estéril o adhesivo quirúrgico.
La apendicectomía laparoscópica se introdujo en 1983 y se ha convertido en una intervención cada vez más frecuente para la apendicitis aguda. [90] Este procedimiento quirúrgico consiste en realizar de tres a cuatro incisiones en el abdomen, cada una de 0,25 a 0,5 pulgadas (6,4 a 12,7 mm) de largo. Este tipo de apendicectomía se realiza insertando una herramienta quirúrgica especial llamada laparoscopio en una de las incisiones. El laparoscopio está conectado a un monitor fuera del cuerpo de la persona y está diseñado para ayudar al cirujano a inspeccionar el área infectada en el abdomen. Las otras dos incisiones se realizan para la extirpación específica del apéndice mediante el uso de instrumentos quirúrgicos . La cirugía laparoscópica requiere anestesia general y puede durar hasta dos horas. La apendicectomía laparoscópica tiene varias ventajas sobre la apendicectomía abierta, incluida una recuperación posoperatoria más corta, menos dolor posoperatorio y una menor tasa de infección superficial del sitio quirúrgico. Sin embargo, la aparición de un absceso intraabdominal es casi tres veces más frecuente en la apendicectomía laparoscópica que en la apendicectomía abierta. [91]
En pacientes pediátricos, la alta movilidad del ciego permite la exteriorización del apéndice a través del ombligo, pudiendo realizarse todo el procedimiento con una única incisión. La apendicectomía transumbilical asistida por laparoscopia es una técnica relativamente reciente pero con largas series publicadas y muy buenos resultados quirúrgicos y estéticos. [92]
El tratamiento comienza impidiendo que la persona que será sometida a la cirugía coma ni beba durante un período determinado, generalmente durante la noche. Se utiliza un goteo intravenoso para hidratar a la persona que será sometida a la cirugía. Los antibióticos administrados por vía intravenosa, como cefuroxima y metronidazol, se pueden administrar tempranamente para ayudar a matar las bacterias y así reducir la propagación de la infección en el abdomen y las complicaciones posoperatorias en el abdomen o la herida. Los casos dudosos pueden volverse más difíciles de evaluar con tratamiento con antibióticos y beneficiarse de exámenes seriados. Si el estómago está vacío (no ha comido en las últimas seis horas), generalmente se utiliza anestesia general. De lo contrario, se puede utilizar anestesia espinal .
Una vez que se ha tomado la decisión de realizar una apendicectomía , el procedimiento de preparación dura aproximadamente de una a dos horas. Mientras tanto, el cirujano explicará el procedimiento quirúrgico y presentará los riesgos que se deben considerar al realizar una apendicectomía. (En todas las cirugías existen riesgos que deben evaluarse antes de realizar los procedimientos). Los riesgos son diferentes según el estado del apéndice. Si el apéndice no se ha roto, la tasa de complicaciones es sólo alrededor del 3%, pero si el apéndice se ha roto, la tasa de complicaciones aumenta a casi el 59%. [93] Las complicaciones más habituales que pueden presentarse son neumonía, hernia de la incisión, tromboflebitis , hemorragias y adherencias . La evidencia indica que un retraso en la cirugía después del ingreso no genera diferencias mensurables en los resultados para la persona con apendicitis. [94] [95]

El cirujano le explicará cuánto tiempo debe durar el proceso de recuperación. Se suele eliminar el vello del abdomen para evitar complicaciones que puedan aparecer respecto a la incisión.
En la mayoría de los casos, los pacientes que van a someterse a una cirugía experimentan náuseas o vómitos que requieren medicación antes de la cirugía. Se pueden administrar antibióticos, junto con analgésicos, antes de las apendicectomías.

La duración de la estancia hospitalaria suele oscilar entre unas pocas horas y unos días, pero puede durar algunas semanas si se producen complicaciones. El proceso de recuperación puede variar dependiendo de la gravedad de la afección: si el apéndice se había roto o no antes de la cirugía. La recuperación de la cirugía de apéndice generalmente es mucho más rápida si el apéndice no se rompió. [96] Es importante que las personas sometidas a cirugía respeten los consejos de su médico y limiten su actividad física para que los tejidos puedan sanar. Es posible que la recuperación después de una apendicectomía no requiera cambios en la dieta o en el estilo de vida.
La duración de la estancia hospitalaria por apendicitis varía según la gravedad de la afección. Un estudio de Estados Unidos encontró que en 2010, la estancia hospitalaria promedio por apendicitis fue de 1,8 días. Para las estancias en las que el apéndice de la persona se había roto, la duración media de la estancia fue de 5,2 días. [14]
Después de la cirugía, el paciente será trasladado a una unidad de cuidados postanestésicos , para que sus signos vitales puedan controlarse de cerca para detectar complicaciones relacionadas con la anestesia o la cirugía. Se pueden administrar analgésicos si es necesario. Una vez que los pacientes están completamente despiertos, se los traslada a una habitación del hospital para recuperarse. A la mayoría de las personas se les ofrecerán líquidos claros el día después de la cirugía y luego pasarán a una dieta regular cuando los intestinos comiencen a funcionar correctamente. Se recomienda a los pacientes sentarse en el borde de la cama y caminar distancias cortas varias veces al día. La mudanza es obligatoria y, si es necesario, se pueden administrar analgésicos. La recuperación completa de las apendicectomías tarda entre cuatro y seis semanas, pero puede prolongarse hasta ocho semanas si el apéndice se ha roto.
La mayoría de las personas con apendicitis se recuperan rápidamente después del tratamiento quirúrgico, pero pueden ocurrir complicaciones si se retrasa el tratamiento o si se presenta peritonitis . El tiempo de recuperación depende de la edad, la afección, las complicaciones y otras circunstancias, incluida la cantidad de consumo de alcohol, pero suele oscilar entre 10 y 28 días. En el caso de los niños pequeños (de unos diez años), la recuperación tarda tres semanas.
La posibilidad de peritonitis es la razón por la cual la apendicitis aguda justifica una evaluación y tratamiento rápidos. Es posible que las personas con sospecha de apendicitis deban someterse a una evacuación médica . Ocasionalmente se han realizado apendicectomías en condiciones de emergencia (es decir, no en un hospital adecuado) cuando era imposible una evacuación médica oportuna.
La apendicitis aguda típica responde rápidamente a la apendicectomía y en ocasiones se resuelve espontáneamente. Si la apendicitis se resuelve espontáneamente, sigue siendo controvertido si se debe realizar una apendicectomía de intervalo electiva para prevenir un episodio recurrente de apendicitis. La apendicitis atípica (asociada con apendicitis supurativa) es más difícil de diagnosticar y es más probable que se complique incluso cuando se opera tempranamente. En cualquier condición, el diagnóstico oportuno y la apendicectomía producen los mejores resultados con una recuperación completa generalmente en dos a cuatro semanas. La mortalidad y las complicaciones graves son inusuales, pero ocurren, especialmente si la peritonitis persiste y no se trata.
Se habla de otra entidad conocida como bulto apendicular. Ocurre cuando el apéndice no se extirpa tempranamente durante la infección y el epiplón y el intestino se adhieren a él formando un bulto palpable. Durante este período, la cirugía es riesgosa a menos que haya formación de pus evidente por fiebre y toxicidad o por ecografía. El tratamiento médico trata la afección.
Una complicación inusual de una apendicectomía es la "apendicitis del muñón": la inflamación se produce en el muñón apendicular remanente que queda después de una apendicectomía incompleta previa. [97] La apendicitis del muñón puede ocurrir meses o años después de la apendicectomía inicial y puede identificarse con modalidades de imágenes como la ecografía. [98]
La historia de la apendicitis se remonta a textos médicos antiguos, aunque su comprensión clínica clara surgió en el siglo XIX. Berengario da Carpi proporcionó la primera descripción registrada del apéndice en el siglo XVI, seguido por Andreas Vesalius y Gabriele Falloppio . La comprensión clínica progresó en los siglos XVIII y XIX, marcada por los hallazgos de la autopsia de Lorenz Heister, la intervención quirúrgica de Claudio Aymand y la operación de apendicitis de J. Mestivier. El término "apendicitis" fue acuñado por el médico estadounidense Reginald Heber Fitz en 1886, lo que condujo a un diagnóstico y tratamiento estandarizados, incluida la identificación del punto de McBurney por parte de Charles McBurney. Las técnicas modernas de apendicectomía evolucionaron a principios del siglo XX, coincidiendo con los avances en patología, demostrados notablemente por Ludwig Aschoff en 1908. [99] [100]
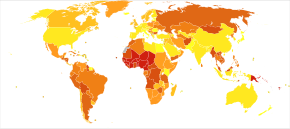

La apendicitis es más común entre las edades de 5 y 40 años. [102] En 2013, provocó 72.000 muertes en todo el mundo, frente a 88.000 en 1990. [103]
En los Estados Unidos, hubo casi 293 000 hospitalizaciones por apendicitis en 2010. [14] La apendicitis es uno de los diagnósticos más frecuentes en las visitas al departamento de emergencias que resulta en hospitalización entre niños de 5 a 17 años en los Estados Unidos. [104]
Los adultos que acuden al servicio de urgencias con antecedentes familiares conocidos de apendicitis tienen más probabilidades de tener esta enfermedad que aquellos que no la tienen. [105]
Los signos físicos clásicamente asociados con la apendicitis aguda incluyen el signo de Rovsing, el signo del psoas y el signo del obturador.
{{cite book}}: |journal=ignorado ( ayuda )El retraso de la apendicectomía por apendicitis aguda en adultos no parece afectar negativamente los resultados a 30 días.