Una lesión es cualquier daño fisiológico a un tejido vivo [1] causado por estrés físico inmediato. Las lesiones a los humanos pueden ocurrir intencionalmente o no intencionalmente y pueden ser causadas por traumatismo contundente , traumatismo penetrante , quemaduras , exposición tóxica , asfixia o sobreesfuerzo . Las lesiones pueden ocurrir en cualquier parte del cuerpo y diferentes síntomas están asociados con diferentes lesiones.
El tratamiento de una lesión grave suele estar a cargo de un profesional de la salud y varía en gran medida según la naturaleza de la lesión. Las colisiones de tráfico son la causa más común de lesiones accidentales y muertes relacionadas con lesiones entre los seres humanos. Las lesiones son distintas de las enfermedades crónicas , los traumas psicológicos , las infecciones o los procedimientos médicos , aunque las lesiones pueden ser un factor que contribuya a cualquiera de ellos.
Varias organizaciones de salud importantes han establecido sistemas para la clasificación y descripción de lesiones humanas.
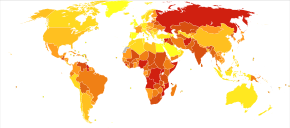

Las lesiones pueden ser intencionales o no intencionales. Las lesiones intencionales pueden ser actos de violencia contra otros o autoinfligidos contra la propia persona. Las lesiones accidentales pueden ser imprevisibles o pueden ser causadas por negligencia . En orden, los tipos más comunes de lesiones no intencionales son los accidentes de tráfico, las caídas, el ahogamiento , las quemaduras y el envenenamiento accidental. Ciertos tipos de lesiones son más comunes en los países desarrollados o en los países en desarrollo . Las lesiones por accidentes de tráfico tienen más probabilidades de matar a peatones que a conductores en los países en desarrollo. Las quemaduras por escaldadura son más comunes en los países desarrollados, mientras que las lesiones por llamas abiertas son más comunes en los países en desarrollo. [ aclaración necesaria ] [2]
En 2021, aproximadamente 4,4 millones de personas mueren cada año debido a lesiones en todo el mundo, lo que constituye casi el 8% de todas las muertes. 3,16 millones de estas lesiones son involuntarias y 1,25 millones son intencionales. Los accidentes de tráfico son la forma más común de lesión mortal y causan aproximadamente un tercio de las muertes relacionadas con lesiones. Una sexta parte son causadas por suicidio y una décima parte por homicidio. Decenas de millones de personas requieren tratamiento médico por lesiones no mortales cada año, y las lesiones son responsables de aproximadamente el 10% de todos los años vividos con discapacidad. Los hombres tienen el doble de probabilidades de morir por lesiones que las mujeres. [3] En 2013, 367.000 niños menores de cinco años murieron por lesiones, en comparación con los 766.000 de 1990. [4]
La Organización Mundial de la Salud (OMS) desarrolló la Clasificación Internacional de Causas Externas de Lesiones (ICECI). En virtud de este sistema, las lesiones se clasifican según el mecanismo de la lesión, los objetos o sustancias que producen la lesión, el lugar de ocurrencia, la actividad en la que se produjo la lesión, el papel de la intención humana y módulos adicionales. Estos códigos permiten la identificación de la distribución de las lesiones en poblaciones específicas y la identificación de casos para realizar investigaciones más detalladas sobre las causas y las medidas de prevención. [5]
La Oficina de Estadísticas Laborales de los Estados Unidos desarrolló el Sistema de Clasificación de Lesiones y Enfermedades Ocupacionales (OIICS). Bajo este sistema, las lesiones se clasifican por naturaleza, parte del cuerpo afectada, fuente y fuente secundaria, y evento o exposición. El OIICS se publicó por primera vez en 1992 y se ha actualizado varias veces desde entonces. [6] El Sistema de Clasificación de Lesiones y Enfermedades Deportivas Orchard (OSIICS) , anteriormente OSICS, se utiliza para clasificar las lesiones y permitir la investigación de lesiones deportivas específicas . [7] [8]
La escala de gravedad de la lesión (ISS) es una escala médica para evaluar la gravedad del trauma. [9] [10] Se correlaciona con la mortalidad, la morbilidad y el tiempo de hospitalización después del trauma. Se utiliza para definir el término trauma mayor ( politraumatismo ), reconocido cuando el ISS es mayor a 15. [10] El Comité AIS de la Asociación para el Avance de la Medicina Automotriz diseñó y actualiza la escala.
Una lesión traumática es causada por un objeto externo que hace contacto con fuerza con el cuerpo, lo que resulta en una herida . Un traumatismo mayor es una lesión traumática grave que tiene el potencial de causar discapacidad o muerte . La lesión traumática grave ocurre con mayor frecuencia como resultado de colisiones de tránsito. [11] La lesión traumática es la principal causa de muerte en personas menores de 45 años. [12]
Las lesiones por traumatismo contundente son causadas por el impacto contundente de un objeto externo. Las lesiones por traumatismo contundente pueden causar hemorragia interna y hematomas por rotura de capilares debajo de la piel, abrasión por raspaduras contra la epidermis superficial , desgarros lacerados en la piel u órganos internos o fracturas óseas . Las lesiones por aplastamiento son una forma grave de daño por traumatismo contundente que aplica una gran fuerza a un área grande durante un período de tiempo más largo. [11] Las lesiones por traumatismo penetrante son causadas por objetos externos que ingresan al tejido del cuerpo a través de la piel . Las lesiones por penetración de baja velocidad son causadas por objetos afilados, como heridas de arma blanca , mientras que las lesiones por penetración de alta velocidad son causadas por proyectiles balísticos, como heridas de bala o lesiones causadas por fragmentos de proyectil . [13] Las lesiones perforadas resultan en una herida de entrada y una herida de salida, mientras que las heridas punzantes resultan solo en una herida de entrada. Las lesiones punzantes resultan en una cavidad en el tejido. [14]

Las quemaduras son causadas por el contacto con temperaturas extremas, productos químicos o radiación. Los efectos de las quemaduras varían según la profundidad y el tamaño. Las quemaduras superficiales o de primer grado solo afectan la epidermis y causan dolor durante un corto período de tiempo. Las quemaduras superficiales de espesor parcial causan ampollas supurantes y requieren vendaje. Las quemaduras profundas de espesor parcial son secas y menos dolorosas debido a la quema de la piel y requieren cirugía. Las quemaduras de espesor total o de tercer grado afectan toda la dermis y son susceptibles a la infección . Las quemaduras de cuarto grado alcanzan tejidos profundos como músculos y huesos, causando pérdida del área afectada. [15]
Las quemaduras térmicas son el tipo más común de quemadura, causadas por el contacto con calor excesivo, incluyendo el contacto con llamas, contacto con superficies calientes o quemaduras por escaldadura causadas por el contacto con agua caliente o vapor. La congelación es un tipo de quemadura causada por el contacto con frío excesivo, causando lesión celular y daño tisular profundo a través de la cristalización del agua en el tejido. Las quemaduras por fricción son causadas por la fricción con objetos externos, lo que resulta en una quemadura y abrasión. [15] Las quemaduras por radiación son causadas por la exposición a la radiación ionizante . La mayoría de las quemaduras por radiación son quemaduras solares causadas por la radiación ultravioleta o una alta exposición a la radiación a través de tratamientos médicos como radiografías repetidas o radioterapia . [16]
Las quemaduras eléctricas son causadas por el contacto con la electricidad cuando entra y pasa a través del cuerpo. Suelen ser más profundas que otras quemaduras, afectando a los tejidos inferiores a medida que la electricidad penetra en la piel, y la extensión total de las quemaduras eléctricas suele quedar oculta. También causarán una destrucción extensa de tejido en los puntos de entrada y salida. Las lesiones eléctricas en el hogar suelen ser menores, mientras que los cables de alta tensión causan lesiones eléctricas graves en el lugar de trabajo. Los rayos también pueden causar lesiones eléctricas graves. Las lesiones eléctricas fatales suelen estar causadas por espasmos tetánicos que inducen paro respiratorio o interferencias con el corazón que causan paro cardíaco . [17]
Las quemaduras químicas son causadas por el contacto con sustancias corrosivas como ácidos o álcalis . Las quemaduras químicas son más raras que la mayoría de las demás quemaduras, aunque hay muchas sustancias químicas que pueden dañar los tejidos. Las lesiones más comunes relacionadas con sustancias químicas son las causadas por monóxido de carbono , amoníaco , cloro , ácido clorhídrico y ácido sulfúrico . Algunas armas químicas inducen quemaduras químicas, como el fósforo blanco . La mayoría de las quemaduras químicas se tratan con una aplicación extensiva de agua para eliminar el contaminante químico, aunque algunas sustancias químicas que inducen quemaduras reaccionan con el agua y crean lesiones más graves. [18] La ingestión de sustancias corrosivas puede causar quemaduras químicas en la laringe y el estómago. [19]
Las lesiones tóxicas son causadas por la ingestión, inhalación, inyección o absorción de una toxina . Esto puede ocurrir a través de una interacción causada por un fármaco o la ingestión de un veneno . Diferentes toxinas pueden causar diferentes tipos de lesiones, y muchas causarán lesiones en órganos específicos. [20] Las toxinas en gases, polvos, aerosoles y humo pueden inhalarse, lo que puede causar insuficiencia respiratoria. Las toxinas respiratorias pueden liberarse por incendios estructurales, accidentes industriales, percances domésticos o mediante armas químicas. Algunos tóxicos pueden afectar otras partes del cuerpo después de la inhalación, como el monóxido de carbono. [21]
La asfixia causa lesiones en el cuerpo por falta de oxígeno. Puede ser causada por ahogamiento , inhalación de ciertas sustancias, estrangulamiento , bloqueo de las vías respiratorias , lesión traumática de las vías respiratorias, apnea y otros medios. La lesión más inmediata causada por la asfixia es la hipoxia , que a su vez puede causar lesión pulmonar aguda o síndrome de dificultad respiratoria aguda , así como daño al sistema circulatorio. La lesión más grave asociada con la asfixia es la hipoxia e isquemia cerebral , en la que el cerebro recibe oxígeno o sangre insuficiente, lo que resulta en daño neurológico o muerte. Las lesiones específicas están asociadas con la inhalación de agua, incluyendo colapso alveolar, atelectasia , derivación intrapulmonar y desajuste de perfusión ventilación . [22] La asfixia simple es causada por la falta de suministro de oxígeno externo. La asfixia sistémica es causada por la exposición a un compuesto que impide que el oxígeno sea transportado o utilizado por el cuerpo. Esto puede ser causado por azidas , monóxido de carbono, cianuro , inhalación de humo , sulfuro de hidrógeno , sustancias que inducen metahemoglobinemia , opioides u otros asfixiantes sistémicos. La ventilación y la oxigenación son necesarias para el tratamiento de la asfixia, y algunos asfixiantes pueden tratarse con antídotos. [23]
Las lesiones por uso excesivo o sobreesfuerzo pueden ocurrir cuando el cuerpo se tensa por el uso, afectando los huesos, músculos, ligamentos o tendones. Las lesiones deportivas son a menudo lesiones por uso excesivo como la tendinopatía . [24] La sobreextensión de los ligamentos y tendones puede provocar esguinces y distensiones , respectivamente. [25] Los comportamientos sedentarios repetitivos como el uso prolongado de una computadora o una ocupación físicamente repetitiva pueden causar una lesión por esfuerzo repetitivo . [26] El uso prolongado de pantallas muy iluminadas también puede causar fatiga visual . [27]
El traumatismo abdominal incluye lesiones en el estómago , intestinos , hígado , páncreas , riñones , vesícula biliar y bazo . Las lesiones abdominales suelen ser causadas por accidentes de tráfico, agresiones, caídas y lesiones relacionadas con el trabajo, y el examen físico a menudo no es confiable para diagnosticar un traumatismo abdominal cerrado. La lesión esplénica puede causar un volumen sanguíneo bajo o sangre en la cavidad peritoneal . El tratamiento y el pronóstico de las lesiones esplénicas dependen de la estabilidad cardiovascular. [28] La vesícula biliar rara vez se lesiona en un traumatismo cerrado, y ocurre en aproximadamente el 2% de los casos de traumatismo abdominal cerrado. Las lesiones en la vesícula biliar generalmente se asocian con lesiones en otros órganos abdominales. [29] Los intestinos son susceptibles a lesiones después de un traumatismo abdominal cerrado. [30] Los riñones están protegidos por otras estructuras en el abdomen y la mayoría de las lesiones en el riñón son el resultado de un traumatismo cerrado. [31] Las lesiones renales generalmente causan sangre en la orina. [32]
Debido a su ubicación en el cuerpo, la lesión pancreática es relativamente poco común pero más difícil de diagnosticar. La mayoría de las lesiones en el páncreas son causadas por traumatismos penetrantes, como heridas de bala y puñaladas. Las lesiones pancreáticas ocurren en menos del 5% de los casos de traumatismo abdominal cerrado. La gravedad de la lesión pancreática depende principalmente de la cantidad de daño causado al conducto pancreático . [33] El estómago también está bien protegido de las lesiones debido a su gran cantidad de capas, su amplio suministro de sangre y su posición en relación con la caja torácica . Al igual que con las lesiones pancreáticas, la mayoría de las lesiones estomacales traumáticas son causadas por traumatismos penetrantes, y la mayoría de las armas civiles no causan daño tisular a largo plazo en el estómago. Las lesiones por traumatismos cerrados en el estómago suelen ser causadas por accidentes de tráfico. [34] La ingestión de sustancias corrosivas puede causar quemaduras químicas en el estómago. [19] La lesión hepática es el tipo más común de daño orgánico en casos de traumatismo abdominal. [35] El tamaño y la ubicación del hígado en el cuerpo hacen que las lesiones sean relativamente comunes en comparación con otros órganos abdominales, y las lesiones por traumatismo cerrado en el hígado generalmente se tratan con un manejo no quirúrgico. [36] Las lesiones hepáticas rara vez son graves, aunque la mayoría de las lesiones en el hígado son concomitantes con otras lesiones, particularmente en el bazo, las costillas, la pelvis o la médula espinal. [35] El hígado también es susceptible a lesiones tóxicas, y la sobredosis de paracetamol es una causa común de insuficiencia hepática. [37]
.jpg/440px-Black_eye_(2).jpg)
El traumatismo facial puede afectar los ojos , la nariz , los oídos o la boca . El traumatismo nasal es una lesión común y el tipo más común de lesión facial. [38] Las lesiones bucales suelen ser causadas por accidentes de tráfico o violencia relacionada con el alcohol, aunque las caídas son una causa más común en niños pequeños. Las principales preocupaciones con respecto a las lesiones bucales son que la vía aérea esté despejada y que no haya lesiones concurrentes en otras partes de la cabeza o el cuello. Las lesiones bucales pueden ocurrir en el tejido blando de la cara, el tejido duro de la mandíbula o como traumatismo dental . [39]
El oído es susceptible a los traumatismos en las lesiones en la cabeza debido a su ubicación prominente y su estructura expuesta. Las lesiones del oído pueden ser internas o externas. Las lesiones del oído externo son típicamente laceraciones del cartílago o la formación de un hematoma. Las lesiones del oído medio e interno pueden incluir un tímpano perforado o un traumatismo causado por cambios extremos de presión. El oído también es muy sensible a las lesiones por explosión . Los huesos del oído están conectados a los nervios faciales y las lesiones del oído pueden causar parálisis de la cara. El traumatismo en el oído puede causar pérdida de audición . [40]
Las lesiones oculares a menudo se producen en la córnea y tienen el potencial de dañar permanentemente la visión. Las abrasiones corneales son una lesión común causada por el contacto con objetos extraños. El ojo también puede lesionarse por un objeto extraño que permanece en la córnea. El daño por radiación puede ser causado por la exposición a la luz excesiva, a menudo causada por soldar sin protección ocular o por estar expuesto a una radiación ultravioleta excesiva, como la luz solar . La exposición a productos químicos corrosivos puede dañar permanentemente los ojos, causando ceguera si no se irrigan lo suficiente. El ojo está protegido de la mayoría de las lesiones contundentes por el margen infraorbitario , pero en algunos casos la fuerza contundente puede causar hemorragia o desgarro en el ojo. [41] El uso excesivo de los ojos puede causar fatiga visual, en particular cuando se miran pantallas muy iluminadas durante un período prolongado. [27]
Las lesiones cardíacas afectan el corazón y los vasos sanguíneos . La lesión cardíaca cerrada es una lesión común causada por un traumatismo cerrado en el corazón. Puede ser difícil de diagnosticar y puede tener muchos efectos en el corazón, incluidas contusiones, rupturas, trastornos valvulares agudos, arritmia o insuficiencia cardíaca . [42] El traumatismo penetrante en el corazón generalmente es causado por heridas de arma blanca o heridas de bala. La penetración cardíaca accidental también puede ocurrir en casos raros a partir de un esternón o una costilla fracturados. Las heridas de arma blanca en el corazón generalmente se pueden sobrevivir con atención médica, aunque las heridas de bala en el corazón no. El ventrículo derecho es más susceptible a las lesiones debido a su ubicación prominente. Las dos consecuencias principales de una lesión traumática en el corazón son hemorragia grave y acumulación de líquido alrededor del corazón. [43]

Las lesiones musculoesqueléticas afectan el esqueleto y el sistema muscular . Las lesiones de tejidos blandos afectan los músculos esqueléticos , los ligamentos y los tendones . Las lesiones de ligamentos y tendones representan la mitad de todas las lesiones musculoesqueléticas. Los esguinces de ligamentos y las distensiones de tendones son lesiones comunes que no requieren intervención, pero el proceso de curación es lento. Se puede utilizar fisioterapia para ayudar a la reconstrucción y el uso de ligamentos y tendones lesionados. Los ligamentos o tendones desgarrados generalmente requieren cirugía. [25] Los músculos esqueléticos son abundantes en el cuerpo y comúnmente se lesionan al participar en una actividad atlética. Las lesiones musculares desencadenan una respuesta inflamatoria para facilitar la curación. Un traumatismo contundente en los músculos puede causar contusiones y hematomas . La fuerza de tracción excesiva puede estirar demasiado un músculo, causando una distensión. Las distensiones pueden presentarse con fibras musculares desgarradas, hemorragia o líquido en los músculos . Las lesiones musculares graves en las que un desgarro se extiende a través del músculo pueden causar la pérdida total de la función. Los traumatismos penetrantes pueden provocar laceraciones en los músculos, que pueden tardar mucho tiempo en sanar. A diferencia de las contusiones y las distensiones, las laceraciones son poco frecuentes en las lesiones deportivas. [44]
Las lesiones traumáticas pueden causar diversas fracturas óseas según la cantidad de fuerza, la dirección de la fuerza y el ancho del área afectada. Las fracturas patológicas ocurren cuando una condición previa debilita el hueso hasta que puede fracturarse fácilmente. Las fracturas por estrés ocurren cuando el hueso se usa demasiado o sufre una presión excesiva o traumática, a menudo durante la actividad atlética. Los hematomas se producen inmediatamente después de una fractura ósea y el proceso de curación suele tardar entre seis semanas y tres meses en completarse, aunque el uso continuo del hueso fracturado evitará la curación. [45] El daño del cartílago articular también puede afectar la función del sistema esquelético y puede causar osteoartritis postraumática . A diferencia de la mayoría de las estructuras corporales, el cartílago no se puede curar una vez que está dañado. [46]
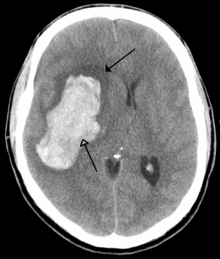
Las lesiones del sistema nervioso incluyen lesión cerebral , lesión de la médula espinal y lesión nerviosa . El traumatismo cerebral causa lesión cerebral traumática (LCT), que causa "consecuencias físicas, emocionales, conductuales y cognitivas a largo plazo". La LCT leve, incluida la conmoción cerebral , a menudo ocurre durante la actividad atlética, el servicio militar o como resultado de una epilepsia no tratada , y sus efectos suelen ser a corto plazo. Las lesiones más graves del cerebro causan LCT moderada, que puede causar confusión o letargo, o LCT grave, que puede resultar en un coma o una lesión cerebral secundaria. La LCT es una de las principales causas de mortalidad. [47] Aproximadamente la mitad de todas las muertes relacionadas con traumatismos involucran LCT. [12] Las lesiones no traumáticas del cerebro causan lesión cerebral adquirida (LCA). Esto puede ser causado por un accidente cerebrovascular , un tumor cerebral , veneno, infección, hipoxia cerebral, uso de drogas o el efecto secundario de una LCT. [48]
Las lesiones de la médula espinal no son inmediatamente terminales, pero se asocian con lesiones concomitantes, complicaciones médicas de por vida y reducción de la expectativa de vida. Puede dar lugar a complicaciones en varios sistemas orgánicos importantes y una reducción significativa de la movilidad o parálisis. El shock espinal causa parálisis temporal y pérdida de reflejos. [49] A diferencia de la mayoría de las otras lesiones, el daño a los nervios periféricos no se cura mediante la proliferación celular. Después de una lesión nerviosa, los nervios sufren una degeneración antes de regenerarse, y otras vías pueden fortalecerse o reprogramarse para compensar la función perdida. La forma más común de lesión de los nervios periféricos es el estiramiento, debido a su elasticidad inherente. Las lesiones nerviosas también pueden ser causadas por laceración o compresión. [50]
Las lesiones en la zona pélvica incluyen lesiones en la vejiga , el recto , el colon y los órganos reproductores . La lesión traumática de la vejiga es rara y a menudo ocurre con otras lesiones en el abdomen y la pelvis. La vejiga está protegida por el peritoneo y la mayoría de los casos de lesión de la vejiga son concurrentes con una fractura de la pelvis . El traumatismo de la vejiga generalmente causa hematuria o sangre en la orina. La ingestión de alcohol puede causar distensión de la vejiga, lo que aumenta el riesgo de lesión. Se puede utilizar un catéter para extraer sangre de la vejiga en caso de hemorragia, aunque las lesiones que rompen el peritoneo generalmente requieren cirugía. [51] El colon rara vez se lesiona por un traumatismo contundente, y la mayoría de los casos ocurren por un traumatismo penetrante a través del abdomen. La lesión rectal es menos común que la lesión del colon, aunque el recto es más susceptible a lesiones después de un traumatismo contundente en la pelvis. [52]
Las lesiones del sistema reproductor masculino rara vez son fatales y normalmente se pueden tratar con injertos y reconstrucción. La naturaleza elástica del escroto lo hace resistente a las lesiones, lo que representa el 1% de las lesiones traumáticas. El traumatismo del escroto puede causar daño al testículo o al cordón espermático . El traumatismo del pene puede causar fractura del pene , normalmente como resultado de relaciones sexuales vigorosas . [53] Las lesiones del sistema reproductor femenino suelen ser resultado del embarazo y el parto o la actividad sexual. Rara vez son fatales, pero pueden producir una variedad de complicaciones, como malestar crónico, dispareunia , infertilidad o la formación de fístulas . La edad puede afectar en gran medida la naturaleza de las lesiones genitales en las mujeres debido a los cambios en la composición hormonal. El parto es la causa más común de lesión genital en mujeres en edad reproductiva. Muchas culturas practican la mutilación genital femenina , que se estima que afecta a más de 125 millones de mujeres y niñas en todo el mundo en 2018. [54] Los desgarros y abrasiones en la vagina son comunes durante las relaciones sexuales y pueden verse exacerbados en casos de actividad sexual no consentida. [55]
Las lesiones del tracto respiratorio afectan los pulmones , el diafragma , la tráquea , los bronquios , la faringe o la laringe . Las lesiones traqueobronquiales son raras y a menudo se asocian con otras lesiones. La broncoscopia es necesaria para un diagnóstico preciso de la lesión traqueobronquial. [56] El cuello, incluida la faringe y la laringe, es muy vulnerable a las lesiones debido a su anatomía compleja y compacta. Las lesiones en esta área pueden causar obstrucción de las vías respiratorias . [57] La ingestión de productos químicos corrosivos puede causar quemaduras químicas en la laringe. [19] La inhalación de materiales tóxicos también puede causar lesiones graves en el tracto respiratorio. [21]
Un traumatismo grave en el tórax puede provocar daños en los pulmones, como contusiones pulmonares , acumulación de sangre o colapso pulmonar . La respuesta inflamatoria a una lesión pulmonar puede provocar un síndrome de dificultad respiratoria aguda. Las lesiones en los pulmones pueden provocar síntomas que van desde dificultad para respirar hasta insuficiencia respiratoria terminal . Las lesiones en los pulmones suelen ser mortales y los supervivientes suelen tener una calidad de vida reducida. [58] Las lesiones en el diafragma son poco frecuentes y rara vez graves, pero un traumatismo cerrado en el diafragma puede provocar la formación de una hernia con el tiempo. [59] Las lesiones en el diafragma pueden presentarse de muchas formas, como presión arterial anormal, paro cardíaco, obstrucción gastrointestinal e insuficiencia respiratoria. Las lesiones en el diafragma suelen estar asociadas a otras lesiones en el tórax o el abdomen, y su posición entre dos cavidades principales del cuerpo humano puede complicar el diagnóstico. [60]
La mayoría de las lesiones en la piel son menores y no requieren tratamiento especializado. Las laceraciones de la piel generalmente se reparan con suturas , grapas o adhesivos. La piel es susceptible a las quemaduras y las quemaduras en la piel a menudo causan ampollas. El trauma abrasivo raspa o frota la piel y las abrasiones graves requieren un injerto de piel para repararlas. Los desgarros de la piel implican la eliminación de la epidermis o la dermis mediante fuerzas de fricción o cizallamiento, a menudo en poblaciones vulnerables como los ancianos. Las lesiones de la piel se complican potencialmente por cuerpos extraños como vidrio, metal o suciedad que ingresaron en la herida, y las heridas de la piel a menudo requieren limpieza. [61]
_at_Camp_Taqaddum,_Iraq,_operate_on_a_Marine.jpg/440px-thumbnail.jpg)
Gran parte de la práctica médica se dedica al tratamiento de lesiones. La traumatología es el estudio de las lesiones traumáticas y su reparación. Ciertas lesiones pueden ser tratadas por especialistas . Las lesiones graves a veces requieren cirugía traumatológica . Después de lesiones graves, a veces se utilizan fisioterapia y terapia ocupacional para la rehabilitación. Los medicamentos se utilizan comúnmente para tratar las lesiones. [ cita requerida ]
La medicina de urgencias durante un traumatismo grave prioriza la consideración inmediata de lesiones potencialmente mortales que se pueden tratar rápidamente. Se evalúa la vía aérea, limpiando los fluidos corporales con succión o creando una vía aérea artificial si es necesario. La respiración se evalúa evaluando el movimiento de la pared torácica y comprobando si hay sangre o aire en la cavidad pleural . Se evalúa la circulación para resucitar al paciente, incluida la aplicación de terapia intravenosa . La discapacidad se evalúa comprobando la capacidad de respuesta y los reflejos. A continuación, se utiliza la exposición para examinar al paciente en busca de lesiones externas. Después de los procedimientos inmediatos para salvarle la vida, se utiliza una tomografía computarizada para un diagnóstico más completo. Puede ser necesaria una reanimación adicional, incluida la transfusión de sangre continua, la ventilación mecánica y el apoyo nutricional. [12]
El manejo del dolor es otro aspecto del tratamiento de las lesiones. El dolor sirve como indicador para determinar la naturaleza y la gravedad de una lesión, pero también puede empeorarla, reducir la movilidad y afectar la calidad de vida. Los analgésicos se utilizan para reducir el dolor asociado con las lesiones, según la edad de la persona, la gravedad de la lesión y las condiciones médicas previas que puedan afectar el alivio del dolor. Los AINE, como la aspirina y el ibuprofeno, se utilizan comúnmente para el dolor agudo. Los medicamentos opioides, como el fentanilo , la metadona y la morfina , se utilizan para tratar el dolor intenso en traumatismos importantes, pero su uso es limitado debido a los riesgos asociados a largo plazo, como la adicción. [62]
Las complicaciones pueden surgir como resultado de ciertas lesiones, aumentando el tiempo de recuperación, exasperando aún más los síntomas o potencialmente causando la muerte. La extensión de la lesión y la edad de la persona lesionada pueden contribuir a la probabilidad de complicaciones. La infección de las heridas es una complicación común en las lesiones traumáticas, que da lugar a diagnósticos como neumonía o sepsis . [63] La infección de la herida impide que se lleve a cabo el proceso de curación y puede causar más daños al cuerpo. La mayoría de las heridas están contaminadas con microbios de otras partes del cuerpo, y la infección se produce cuando el sistema inmunológico no puede abordar esta contaminación. La eliminación quirúrgica del tejido desvitalizado y el uso de agentes antimicrobianos tópicos pueden prevenir la infección. [64]
La hemorragia de sangre es un resultado común de las lesiones y puede causar varias complicaciones. La acumulación de sangre debajo de la piel puede causar un hematoma , en particular después de un traumatismo cerrado o la sutura de una laceración. Los hematomas son susceptibles a la infección y generalmente se tratan con compresión, aunque la cirugía es necesaria en casos graves. [65] La pérdida excesiva de sangre puede causar un shock hipovolémico en el que la oxigenación celular ya no puede tener lugar. Esto puede causar taquicardia , hipotensión , coma o insuficiencia orgánica . A menudo es necesaria la reposición de líquidos para tratar la pérdida de sangre. [66] Otras complicaciones de las lesiones incluyen cavitación, desarrollo de fístulas e insuficiencia orgánica.
Las lesiones suelen causar daño psicológico además de daño físico. Las lesiones traumáticas están asociadas con trauma psicológico y angustia, y algunas víctimas de lesiones traumáticas mostrarán síntomas de trastorno de estrés postraumático durante y después de la recuperación de la lesión. Los síntomas específicos y sus desencadenantes varían según la naturaleza de la lesión. [67] La imagen corporal y la autoestima también pueden verse afectadas por la lesión. Las lesiones que causan discapacidades permanentes, como las lesiones de la médula espinal, pueden tener efectos graves en la autoestima. [68] [69] Las lesiones desfigurantes pueden afectar negativamente la imagen corporal, lo que lleva a una menor calidad de vida. Las lesiones por quemaduras en particular pueden causar cambios dramáticos en la apariencia de una persona que pueden afectar negativamente la imagen corporal. [70] [71] [72]
Las lesiones graves también pueden causar daño social. Las lesiones desfigurantes también pueden dar lugar a un estigma debido a las cicatrices u otros cambios en la apariencia. [73] [74] Algunas lesiones pueden requerir un cambio de ocupación o impedir el empleo por completo. Las actividades de ocio también están limitadas y las actividades deportivas en particular pueden resultar imposibles después de una lesión grave. En algunos casos, los efectos de la lesión pueden tensar las relaciones personales, como los matrimonios. [75] Se ha descubierto que las variables psicológicas y sociales afectan la probabilidad de lesiones entre los atletas. El aumento del estrés en la vida puede provocar un aumento en la probabilidad de lesiones deportivas, mientras que el apoyo social puede reducir la probabilidad de lesiones. [76] [77] El apoyo social también ayuda en el proceso de recuperación después de que se producen lesiones deportivas. [78]
{{cite journal}}: |author1=tiene nombre genérico ( ayuda )Mantenimiento de CS1: nombres numéricos: lista de autores ( enlace )