Las quemaduras solares son una forma de quemadura por radiación que afecta a los tejidos vivos , como la piel , y que resulta de una sobreexposición a la radiación ultravioleta (UV), generalmente del sol . Los síntomas comunes en humanos y otros animales incluyen piel roja o rojiza que está caliente al tacto o dolorosa , fatiga general y mareos leves . Otros síntomas incluyen ampollas , descamación de la piel , hinchazón, picazón y náuseas. La radiación ultravioleta excesiva es la principal causa de tumores de piel (principalmente) no malignos , [1] [2] que en casos extremos pueden ser potencialmente mortales. Las quemaduras solares son una respuesta inflamatoria en el tejido desencadenada por el daño directo del ADN por la radiación ultravioleta. Cuando el ADN de las células está demasiado dañado por la radiación ultravioleta, se desencadena la muerte celular de tipo I y el tejido es reemplazado. [3]
Las medidas de protección solar, como el protector solar y la ropa protectora, son ampliamente aceptadas para prevenir las quemaduras solares y algunos tipos de cáncer de piel . [4] Algunas poblaciones especiales, incluidos los niños, son especialmente susceptibles a las quemaduras solares y se deben utilizar medidas de protección para prevenir daños. [5]

Por lo general, se presenta un enrojecimiento inicial, seguido de distintos grados de dolor, cuya gravedad se correlaciona con la duración e intensidad de la exposición al sol. [ cita requerida ]
Otros síntomas pueden incluir ampollas , hinchazón ( edema ), picazón ( prurito ), descamación de la piel , sarpullido , náuseas , fiebre , escalofríos y desmayos ( síncope ) . Además, el calor se produce a partir de capilares cercanos a la superficie de la piel, por lo tanto, el área afectada se siente caliente al tacto. Las quemaduras solares pueden clasificarse como quemaduras superficiales o de espesor parcial . Las ampollas son un signo de quemaduras solares de segundo grado. [6]
Las quemaduras solares leves suelen provocar únicamente un ligero enrojecimiento y dolor en las zonas afectadas. En los casos más graves, pueden aparecer ampollas. Las quemaduras solares extremas pueden ser dolorosas hasta el punto de debilitar a la persona y pueden requerir atención hospitalaria. [7]
Las quemaduras solares pueden producirse en menos de 15 minutos como respuesta a la exposición al sol y en segundos cuando se expone a arcos de soldadura sin protección u otras fuentes de luz ultravioleta intensa. Sin embargo, el daño infligido a menudo no es evidente de inmediato. [ cita requerida ]
Después de la exposición al sol, la piel puede enrojecerse en tan solo 30 minutos, pero las quemaduras solares suelen tardar entre 2 y 6 horas en aparecer. El dolor suele ser más intenso entre 6 y 48 horas después de la exposición. La quemadura continúa desarrollándose durante 1 a 3 días, y ocasionalmente aparece descamación de la piel después de 3 a 8 días. Es posible que la descamación y la picazón continúen durante varias semanas. [ cita requerida ]
La radiación ultravioleta causa quemaduras solares y aumenta el riesgo de tres tipos de cáncer de piel: melanoma , carcinoma de células basales y carcinoma de células escamosas . [1] [2] [8] La mayor preocupación es que el riesgo de melanoma aumenta de forma proporcional a la cantidad de episodios acumulados de quemaduras solares a lo largo de la vida de una persona. [9] Se estima que 1/3 de los melanomas en los Estados Unidos y Australia podrían prevenirse con el uso regular de protector solar. [10]
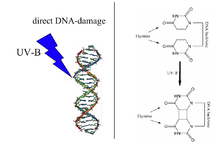
Las quemaduras solares son causadas por la radiación ultravioleta del sol, pero también pueden ser consecuencia de fuentes artificiales, como lámparas de bronceado , arcos de soldadura o irradiación germicida ultravioleta . Es la reacción del cuerpo al daño directo del ADN causado por la luz UVB. Este daño es principalmente la formación de un dímero de timina . El cuerpo reconoce el daño y luego activa varios mecanismos de defensa, incluida la reparación del ADN para revertir el daño, la apoptosis y la descamación para eliminar las células cutáneas dañadas irreparablemente y el aumento de la producción de melanina para prevenir daños futuros. [3]
La melanina absorbe fácilmente la luz de longitud de onda UV, actuando como fotoprotector. Al evitar que los fotones UV interrumpan los enlaces químicos, la melanina inhibe tanto la alteración directa del ADN, como la generación de radicales libres , para evitar que dañen indirectamente el ADN. Sin embargo, los melanocitos humanos contienen más de 2000 sitios genómicos que son altamente sensibles a los rayos UV , y dichos sitios pueden ser hasta 170 veces más sensibles a la inducción por rayos UV de dímeros de pirimidina de ciclobutano que el sitio promedio [11] Estos sitios sensibles a menudo se encuentran en ubicaciones biológicamente significativas cerca de los genes .
Las quemaduras solares provocan un proceso inflamatorio que incluye la producción de prostanoides y bradicinina . Estos compuestos químicos aumentan la sensibilidad al calor al reducir el umbral de activación del receptor de calor ( TRPV1 ) de 109 °F (43 °C) a 85 °F (29 °C). [12] El dolor puede ser causado por la sobreproducción de una proteína llamada CXCL5 , que activa las fibras nerviosas. [13]
El tipo de piel determina la facilidad con la que se queman las personas. Las personas con tonos de piel más claros y una capacidad limitada para desarrollar un bronceado después de la exposición a la radiación UV tienen un mayor riesgo de sufrir quemaduras solares. La clasificación de fototipos de piel de Fitzpatrick describe las variaciones normales de las respuestas de la piel a la radiación UV. Las personas con piel de tipo I tienen la mayor capacidad para sufrir quemaduras solares, y las de tipo VI tienen la menor capacidad para sufrir quemaduras solares. Sin embargo, todos los tipos de piel pueden sufrir quemaduras solares. [14]
Fototipos de piel de Fitzpatrick :
La edad también afecta la forma en que la piel reacciona al sol. Los niños menores de seis años y los adultos mayores de sesenta son más sensibles a la luz solar. [16]
Ciertas enfermedades genéticas, como por ejemplo el xeroderma pigmentoso , aumentan la susceptibilidad de una persona a sufrir quemaduras solares y cánceres de piel posteriores. Estas enfermedades implican defectos en los mecanismos de reparación del ADN que disminuyen la capacidad de reparar el ADN dañado por la radiación UV. [17]
El riesgo de quemaduras solares puede verse incrementado por productos farmacéuticos que sensibilizan a los usuarios a la radiación UV. Ciertos antibióticos , anticonceptivos orales , antidepresivos , medicamentos para el acné y tranquilizantes tienen este efecto. [18]
El índice UV indica el riesgo de sufrir quemaduras solares en un momento y lugar determinados. Entre los factores que contribuyen a ello se encuentran: [16]

Debido a las variaciones en la intensidad de la radiación UV que pasa a través de la atmósfera, el riesgo de quemaduras solares aumenta con la proximidad a las latitudes tropicales , ubicadas entre 23,5° de latitud norte y sur. En igualdad de condiciones (por ejemplo, cobertura de nubes, capa de ozono , terreno , etc.), cada ubicación dentro de las regiones tropicales o polares recibe aproximadamente la misma cantidad de radiación UV a lo largo de un año. En las zonas templadas entre 23,5° y 66,5°, la radiación UV varía sustancialmente según la latitud y la estación. Cuanto mayor sea la latitud, menor será la intensidad de los rayos UV. La intensidad del sol en el hemisferio norte es mayor durante mayo, junio y julio, y en el hemisferio sur, noviembre, diciembre y enero. Minuto a minuto, la cantidad de radiación UV depende del ángulo del Sol. La radiación ultravioleta se determina fácilmente por la relación entre la altura de cualquier objeto y el tamaño de su sombra . La altura se mide en paralelo al campo gravitatorio de la Tierra y la sombra proyectada se mide sobre una superficie plana y nivelada. En el caso de objetos más anchos que cráneos o postes, la altura y la longitud se miden mejor en relación con el mismo borde oclusivo. El riesgo más significativo se da al mediodía solar, cuando las sombras son mínimas y la radiación del Sol pasa más directamente a través de la atmósfera. Independientemente de la latitud (suponiendo que no haya otras variables), la misma longitud de sombra implica la misma cantidad de radiación ultravioleta. [ cita requerida ]
La piel y los ojos son más sensibles a los daños causados por los rayos ultravioleta en la longitud de onda de 265 a 275 nm, que se encuentra en la banda inferior de los rayos ultravioleta C, que rara vez se encuentra, excepto en fuentes artificiales como los arcos de soldadura. Las longitudes de onda más largas de la radiación ultravioleta causan la mayoría de las quemaduras solares porque esas longitudes de onda son más frecuentes en la luz solar a nivel del suelo. [ cita requerida ]
En las últimas décadas, la incidencia y la gravedad de las quemaduras solares han aumentado en todo el mundo, en parte debido al daño químico a la capa de ozono de la atmósfera. Entre los años 1970 y 2000, el ozono estratosférico promedio disminuyó aproximadamente un 4%, lo que contribuyó a un aumento aproximado del 4% en la intensidad media de los rayos ultravioleta en la superficie de la Tierra. El agotamiento del ozono y el "agujero de ozono" estacional han provocado cambios mucho mayores en algunos lugares, especialmente en el hemisferio sur. [22]
El bronceado , que se desarrolla naturalmente en algunas personas como un mecanismo de protección contra el sol, es visto por la mayoría en el mundo occidental como algo deseable. [23] El bronceado ha llevado a una mayor exposición a la radiación UV tanto del sol natural como de las lámparas de bronceado . El bronceado puede proporcionar un factor de protección solar (FPS) modesto de 3, lo que significa que la piel bronceada toleraría hasta tres veces la exposición a los rayos UV que la piel pálida. [24]
Las quemaduras solares asociadas con el bronceado en interiores pueden ser graves. [25]
La Organización Mundial de la Salud, la Academia Estadounidense de Dermatología y la Fundación para el Cáncer de Piel han recomendado evitar las fuentes artificiales de rayos ultravioleta, como las camas solares. No se recomiendan los bronceados como forma de protección solar. [26] [27] [28]

El diagnóstico diferencial de las quemaduras solares incluye otras patologías cutáneas inducidas por la radiación UV, como reacciones fotoalérgicas, reacciones fototóxicas a medicamentos tópicos o sistémicos y otros trastornos dermatológicos que se agravan con la exposición a la luz solar. Las consideraciones para el diagnóstico incluyen la duración e intensidad de la exposición a los rayos UV, el uso de medicamentos tópicos o sistémicos, antecedentes de enfermedades dermatológicas y el estado nutricional.
Además, dado que las quemaduras solares son un tipo de quemadura por radiación , [30] [31] inicialmente pueden ocultar una exposición grave a la radiactividad . La exposición excesiva a la radiación puede provocar un síndrome de radiación aguda u otras enfermedades inducidas por la radiación, especialmente en condiciones soleadas. Por ejemplo, la diferencia entre el eritema causado por quemaduras solares y otras quemaduras por radiación no es inmediatamente obvia. Los síntomas comunes a las enfermedades por calor y la etapa prodrómica del síndrome de radiación aguda, como náuseas, vómitos, fiebre, debilidad/fatiga, mareos o convulsiones, pueden contribuir a una mayor confusión diagnóstica. [32]


.jpg/440px-Sunburn_-_(20190727170341).jpg)
La forma más eficaz de prevenir las quemaduras solares es reducir la cantidad de radiación ultravioleta que llega a la piel. La Organización Mundial de la Salud, la Academia Estadounidense de Dermatología y la Fundación para el Cáncer de Piel recomiendan las siguientes medidas para prevenir la exposición excesiva a los rayos ultravioleta y el cáncer de piel: [33] [34] [35]
La intensidad de la luz solar se publica en muchos lugares como índice UV . La luz solar es generalmente más intensa cuando el sol está cerca del punto más alto del cielo. Debido a las zonas horarias y al horario de verano, esto no es necesariamente a las 12 del mediodía, sino a menudo una o dos horas más tarde. Buscar sombra con sombrillas y toldos puede reducir la exposición a los rayos UV, pero no bloquea todos los rayos UV. La OMS recomienda seguir la regla de la sombra: "Cuidado con la sombra: sombra corta, ¡busca la sombra!" [33]
Las preparaciones comerciales que bloquean la luz ultravioleta se conocen como protectores solares . Tienen un factor de protección solar (FPS) que se basa en la capacidad del bloqueador para suprimir las quemaduras solares: cuanto mayor sea el FPS, menor será la cantidad de daño directo al ADN. Los factores de protección indicados son correctos solo si se aplican 2 mg de protector solar por centímetro cuadrado de piel expuesta, lo que se traduce en aproximadamente 28 ml (1 oz) para cubrir todo el cuerpo de un hombre adulto. La dosis recomendada es mucho mayor que la que muchas personas usan en la práctica. [36] Los protectores solares funcionan como sustancias químicas como la oxibenzona y la dioxibenzona (protectores solares orgánicos) o materiales opacos como el óxido de zinc o el óxido de titanio (protectores solares inorgánicos) que absorben principalmente la radiación ultravioleta. Los protectores solares químicos y minerales varían en las longitudes de onda de la radiación ultravioleta bloqueada. Los protectores solares de amplio espectro contienen filtros que protegen contra la radiación UVA y UVB. Aunque la radiación UVA no causa principalmente quemaduras solares, contribuye al envejecimiento de la piel y aumenta el riesgo de cáncer de piel. [ cita requerida ]
El protector solar es eficaz y, por lo tanto, se recomienda para prevenir el melanoma [37] y el carcinoma de células escamosas . [38] Hay poca evidencia de que sea eficaz para prevenir el carcinoma de células basales . [39] El uso típico de protector solar no suele provocar deficiencia de vitamina D , pero su uso extensivo puede hacerlo. [40]
Las investigaciones han demostrado que la mejor protección solar se logra aplicándola entre 15 y 30 minutos antes de la exposición, seguida de una nueva aplicación entre 15 y 30 minutos después de que comience la exposición. Es necesario volver a aplicarla después de actividades como nadar, sudar y frotarse. [41] Las recomendaciones dependen del producto y varían desde 80 minutos en el agua hasta horas según las indicaciones y la protección que se muestren en la etiqueta. La Academia Estadounidense de Dermatología recomienda los siguientes criterios para seleccionar un protector solar: [42]
Los ojos también son sensibles a la exposición al sol en aproximadamente las mismas longitudes de onda UV que la piel; la ceguera de la nieve es una quemadura solar de la córnea. Las gafas de sol envolventes o el uso por parte de los usuarios de gafas de gafas que bloquean la luz UV reducen la radiación dañina. La luz UV se ha relacionado con el desarrollo de la degeneración macular relacionada con la edad , [43] pterigión [44] y cataratas . [45] A menudo se encuentran grupos concentrados de melanina, comúnmente conocidos como pecas , dentro del iris.
La piel sensible de los párpados también puede quemarse con el sol y puede resultar especialmente irritante. [ cita requerida ]
Los labios pueden agrietarse (queilitis) por la exposición al sol. El protector solar en los labios no tiene un sabor agradable y puede eliminarse con la saliva. Algunos bálsamos labiales (ChapSticks) tienen índices de FPS y contienen protectores solares. [ cita requerida ]
La piel de los pies suele estar sensible y protegida, por lo que la exposición repentina y prolongada a la radiación ultravioleta puede resultar especialmente dolorosa y dañina para la parte superior del pie. Las medidas de protección incluyen protector solar, calcetines o ropa de baño que cubra el pie.
Los factores dietéticos influyen en la susceptibilidad a las quemaduras solares, la recuperación de las quemaduras solares y el riesgo de complicaciones secundarias. Varios antioxidantes dietéticos , incluidas las vitaminas esenciales, son eficaces para proteger contra las quemaduras solares y el daño cutáneo asociado con la radiación ultravioleta, tanto en estudios en humanos como en animales. En un estudio se demostró que la suplementación con vitamina C y vitamina E reduce la cantidad de quemaduras solares después de una cantidad controlada de exposición a los rayos UV. [46] Una revisión de la literatura científica hasta 2007 encontró que la suplementación con betacaroteno (vitamina A) tenía un efecto protector contra las quemaduras solares. Los efectos del betacaroteno solo fueron evidentes a largo plazo, y los estudios de suplementación por períodos de menos de diez semanas de duración no mostraron ningún efecto. [47] También hay evidencia de que los alimentos comunes pueden tener cierta capacidad protectora contra las quemaduras solares si se toman durante un período antes de la exposición. [48] [49]
Los bebés y los niños son especialmente susceptibles a los daños causados por los rayos ultravioleta, lo que aumenta el riesgo de que sufran cánceres de piel tanto melanoma como no melanoma en etapas posteriores de la vida. Los niños no deben sufrir quemaduras solares a ninguna edad y las medidas de protección pueden reducir el riesgo de que sufran cáncer de piel en el futuro. [50]
La OMS recomienda evitar la exposición a los rayos UV artificiales, incluidas las camas solares, ya que no se ha establecido una dosis segura. [51] Se debe utilizar ropa protectora especial (por ejemplo, cascos o pantallas de soldador) cuando se esté expuesto a cualquier fuente artificial de rayos UV ocupacionales. Estas fuentes pueden producir UVC, una longitud de onda de rayos UV extremadamente cancerígena, que normalmente no está presente en la luz solar normal, ya que ha sido filtrada por la atmósfera. [ cita requerida ]
La medida principal del tratamiento es evitar la exposición al sol . El mejor tratamiento para la mayoría de las quemaduras solares es el tiempo; la mayoría de las quemaduras solares se curan por completo en unas pocas semanas.
La Academia Estadounidense de Dermatología recomienda lo siguiente para el tratamiento de las quemaduras solares: [52]
Los medicamentos antiinflamatorios no esteroides (AINE; como el ibuprofeno o el naproxeno ) y la aspirina pueden disminuir el enrojecimiento y el dolor. [53] [54] Sin embargo, los anestésicos locales como la benzocaína están contraindicados. [55] Schwellnus et al. afirman que los esteroides tópicos (como la crema de hidrocortisona ) no ayudan con las quemaduras solares, [54] aunque la Academia Estadounidense de Dermatología dice que se pueden usar en áreas especialmente doloridas. [55] Si bien la crema de lidocaína (un anestésico local) se usa a menudo como tratamiento para las quemaduras solares, hay poca evidencia de la efectividad de dicho uso. [56]
Un tratamiento casero que puede ayudar con las molestias es usar paños fríos y húmedos en las áreas quemadas por el sol. [54] La aplicación de lociones calmantes que contienen aloe vera en las áreas quemadas por el sol fue apoyada por múltiples estudios. [57] [58] Sin embargo, otros han encontrado que el aloe vera no tiene ningún efecto. [54] Tenga en cuenta que el aloe vera no puede proteger a las personas de quemaduras solares nuevas o posteriores. [59] Otro tratamiento casero es usar un humectante que contenga soja . [55] Además, las quemaduras solares atraen líquido a la superficie de la piel y lo alejan del resto del cuerpo. Se recomienda beber más agua para ayudar a prevenir la deshidratación . [55]
Hasta el 80% de la radiación UV solar puede atravesar una ligera capa de nubes.
Los cielos despejados permiten que pase prácticamente el 100% de los rayos UV, las nubes dispersas transmiten el 89%, las nubes dispersas transmiten el 73% y los cielos nublados transmiten el 31%.
Un bronceado inducido por los rayos UVB proporciona una protección solar mínima, equivalente a un FPS de aproximadamente 3.