Las vacunas contra la polio son vacunas que se utilizan para prevenir la poliomielitis (polio). [2] [3] Se utilizan dos tipos: un poliovirus inactivado administrado por inyección (IPV) y un poliovirus debilitado administrado por vía oral (OPV). [2] La Organización Mundial de la Salud (OMS) recomienda que todos los niños estén completamente vacunados contra la polio. [2] Las dos vacunas han eliminado la polio de la mayor parte del mundo, [4] [5] y han reducido el número de casos reportados cada año de aproximadamente 350.000 en 1988 a 33 en 2018. [6] [7]
Las vacunas contra la polio inactivadas son muy seguras. [2] Puede producirse un leve enrojecimiento o dolor en el lugar de la inyección. [2] Las vacunas orales contra la polio causan aproximadamente tres casos de poliomielitis paralítica asociada a la vacuna por cada millón de dosis administradas. [2] Esto se compara con 5.000 casos por millón que quedan paralizados después de una infección de polio. [8] Ambos tipos de vacunas generalmente son seguros para administrar durante el embarazo y en aquellas personas que tienen VIH/SIDA pero que por lo demás se encuentran bien. [2] Sin embargo, la aparición del poliovirus circulante derivado de la vacuna (cVDPV), una forma del virus de la vacuna que ha vuelto a causar poliomielitis, ha llevado al desarrollo de una nueva vacuna oral contra la polio tipo 2 (nOPV2), cuyo objetivo es hacer que la vacuna sea más segura y así detener nuevos brotes de cVDPV2. [9]
La primera demostración exitosa de una vacuna contra la polio la realizó Hilary Koprowski en 1950, con un virus vivo atenuado que la gente bebía. [10] La vacuna no fue aprobada para su uso en los Estados Unidos, pero se utilizó con éxito en otros lugares. [10] En 1955 se anunció el éxito de una vacuna contra la polio inactivada (muerta), desarrollada por Jonas Salk . [2] [11] Albert Sabin desarrolló otra vacuna oral viva atenuada contra la polio y entró en uso comercial en 1961. [2] [12]
La vacuna contra la polio está en la Lista de Medicamentos Esenciales de la Organización Mundial de la Salud . [13]

La interrupción de la transmisión del virus de persona a persona mediante la vacunación es importante en la erradicación mundial de la polio , [14] dado que no existe un estado portador a largo plazo del poliovirus en individuos con función inmune normal, los virus de la polio no tienen reservorios en la naturaleza fuera de los primates. , [15] y la supervivencia del virus en el medio ambiente durante un período prolongado parece remota. Hay dos tipos de vacuna: la vacuna antipoliomielítica inactivada (IPV) y la vacuna oral contra la polio (OPV).
Cuando se utiliza la IPV (inyección), el 90% o más de las personas desarrollan anticuerpos protectores contra los tres serotipos del virus de la polio después de dos dosis de la vacuna inactivada contra la polio (IPV), y al menos el 99% son inmunes al virus de la polio después de tres dosis. No se conoce con certeza la duración de la inmunidad inducida por la IPV, aunque se cree que una serie completa proporciona protección durante muchos años. [16] La IPV reemplazó a la vacuna oral en muchos países desarrollados en la década de 1990, principalmente debido al (pequeño) riesgo de polio derivado de la vacuna en la vacuna oral. [17] [18]
Las vacunas orales contra la polio eran más fáciles de administrar que la IPV, ya que eliminaban la necesidad de jeringas esterilizadas y, por tanto, eran más adecuadas para campañas de vacunación masiva. La OPV también proporcionó una inmunidad más duradera que la vacuna Salk, ya que proporciona tanto inmunidad humoral como inmunidad mediada por células . [19]
Una dosis de OPV produce inmunidad a los tres serotipos de poliovirus en aproximadamente el 50% de los receptores. [20] Tres dosis de OPV viva atenuada producen anticuerpos protectores contra los tres tipos de poliovirus en más del 95% de los receptores. La OPV produce una excelente inmunidad en el intestino , el sitio principal de entrada del poliovirus salvaje, lo que ayuda a prevenir la infección con el virus salvaje en áreas donde el virus es endémico . [21] El virus vivo utilizado en la vacuna rara vez se puede eliminar en las heces y rara vez se puede propagar a otras personas dentro de una comunidad. El virus vivo también tiene requisitos estrictos de transporte y almacenamiento, que son un problema en algunas zonas cálidas o remotas. Al igual que con otras vacunas de virus vivos, la inmunidad iniciada por la OPV probablemente dure toda la vida. [dieciséis]
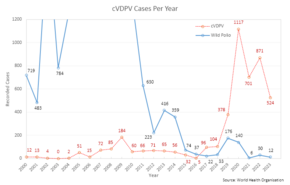
La OPV trivalente (contra los tipos salvajes 1, 2 y 3) se ha utilizado para casi erradicar la infección por polio en todo el mundo. [22] Liderados por la Iniciativa Mundial de Erradicación de la Polio, 155 países pasaron a utilizar la vacuna bivalente (contra los tipos salvajes 1 y 3) entre el 17 de abril y el 1 de mayo de 2016. [23] La OPV bivalente es más eficaz contra los tipos 1 y 3, pero no cubre el tipo 2. [24] El cambio a la vacuna bivalente y la falta de inmunidad asociada contra las cepas de tipo 2, entre otros factores, provocaron brotes de poliovirus tipo 2 derivado de la vacuna (cVDPV2), que aumentaron de 2 casos en 2016. a 1037 casos en 2020. [25]
Una vacuna oral mejorada (nueva vacuna oral contra la polio tipo 2 - nOPV2) comenzó a desarrollarse en 2011 y se le otorgó una licencia de emergencia en 2021, y posteriormente una licencia completa en diciembre de 2023. [26] Tiene una mayor estabilidad genética que la vacuna oral tradicional y es menos Es probable que vuelva a una forma virulenta. [26] [9]
En países con polio endémica o donde el riesgo de casos importados es alto, la OMS recomienda la vacuna OPV al nacer seguida de una serie primaria de tres dosis de OPV y al menos una dosis de IPV a partir de las 6 semanas de edad, con un mínimo de 4 semanas. entre dosis de OPV. En países con >90% de cobertura de inmunización y bajo riesgo de importación, la OMS recomienda una o dos dosis de IPV a partir de los 2 meses de edad seguidas de al menos dos dosis de OPV, con las dosis separadas por 4 a 8 semanas dependiendo del riesgo de infección. exposición. En los países con los niveles más altos de cobertura y los riesgos más bajos de importación y transmisión, la OMS recomienda una serie primaria de tres inyecciones de IPV, con una dosis de refuerzo después de un intervalo de seis meses o más si la primera dosis se administró antes de los 2 meses de edad. [2]
Las vacunas contra la polio inactivadas son muy seguras. Puede producirse un ligero enrojecimiento o dolor en el lugar de la inyección. La vacuna oral contra la polio provoca poliomielitis paralítica asociada a la vacuna en aproximadamente tres por millón de dosis. Por lo general, es seguro administrarlos a las mujeres embarazadas y a las que tienen VIH/SIDA pero que por lo demás se encuentran bien. [2]
La vacuna contra la polio inactivada puede causar una reacción alérgica en algunas personas, ya que la vacuna contiene trazas de antibióticos , estreptomicina , polimixina B y neomicina . No se debe administrar a nadie que tenga una reacción alérgica a estos medicamentos. Los signos y síntomas de una reacción alérgica, que suelen aparecer minutos o unas horas después de recibir la vacuna inyectada, incluyen dificultades para respirar, debilidad, ronquera o sibilancias, fluctuaciones del ritmo cardíaco, erupción cutánea y mareos. [28]
Un posible efecto adverso de la OPV original es su conocida capacidad de recombinarse en una forma que causa infección neurológica y parálisis. [29]
El virus atenuado derivado de la vacuna utilizado en la OPV normalmente se excreta de las personas vacunadas durante un período limitado. Por lo tanto, en áreas con condiciones sanitarias deficientes y baja cobertura de vacunación, puede propagarse a otras personas no vacunadas. Con el tiempo, y después de pasar por numerosos huéspedes, puede volver a una forma virulenta. [30] Esta reversión genética del patógeno a una forma virulenta lleva un tiempo considerable (al menos 12 meses) y no afecta a la persona que fue vacunada originalmente. La enfermedad clínica, incluida la parálisis, causada por el poliovirus derivado de la vacuna (VDPV) es indistinguible de la causada por los poliovirus salvajes. [31] Se han informado brotes de poliomielitis paralítica asociada a la vacuna (VAPP), causados por un poliovirus circulante derivado de la vacuna (cVDPV), [32] y tienden a ocurrir en áreas de baja cobertura con la OPV, presumiblemente porque la OPV es protege contra la cepa del brote relacionado. [33] [34] Con los casos de polio salvaje en mínimos históricos, 2017 fue el primer año en el que se registraron más casos de cVDPV que de poliovirus salvaje, una tendencia que se espera que continúe. [35]
Para combatir esto, la OMS decidió en 2016 pasar de la vacuna trivalente contra la polio a la vacuna bivalente contra la polio. [36] Esta vacuna ya no contiene el virus de la polio tipo 2 porque fue erradicada en 1999. [37]
En diciembre de 2023, una vacuna oral mejorada, nOPV2, con mayor estabilidad genética recibió la licencia completa. Es menos probable que se recombine en una forma que pueda causar parálisis. [26] [9]
En 1960, se determinó que las células de riñón de mono rhesus utilizadas para preparar las vacunas contra la polio estaban infectadas con el virus simio-40 (SV40), [38] que también se descubrió en 1960 y es un virus natural que infecta a los monos. En 1961, se descubrió que el SV40 causaba tumores en roedores . [39] Más recientemente, el virus se encontró en ciertas formas de cáncer en humanos, por ejemplo, tumores cerebrales y óseos , mesotelioma pleural y peritoneal y algunos tipos de linfoma no Hodgkin . [40] [41] Sin embargo, no se ha determinado que SV40 cause estos cánceres. [42]
Se encontró que SV40 estaba presente en existencias de la forma inyectada de IPV que se utilizó entre 1955 y 1963. [38] No se encuentra en la forma de OPV. [38] Más de 98 millones de estadounidenses recibieron una o más dosis de la vacuna contra la polio entre 1955 y 1963, cuando una proporción de la vacuna estaba contaminada con SV40; Se estima que entre 10 y 30 millones de estadounidenses pueden haber recibido una dosis de vacuna contaminada con SV40. [38] Análisis posteriores sugirieron que las vacunas producidas por los países del antiguo bloque soviético hasta 1980, y utilizadas en la URSS , China , Japón y varios países africanos , pueden haber estado contaminadas, lo que significa que cientos de millones más pueden haber estado expuestos al SV40. [43]
En 1998, el Instituto Nacional del Cáncer llevó a cabo un gran estudio utilizando información de casos de cáncer de la base de datos SEER del instituto. Los hallazgos publicados del estudio no revelaron una mayor incidencia de cáncer en personas que pudieron haber recibido la vacuna que contenía SV40. [44] Otro gran estudio realizado en Suecia examinó las tasas de cáncer de 700.000 personas que habían recibido vacuna contra la polio potencialmente contaminada en fecha tan tardía como 1957; El estudio nuevamente reveló que no hubo un aumento en la incidencia de cáncer entre las personas que recibieron vacunas contra la polio que contenían SV40 y las que no. [45] Sin embargo, la cuestión de si SV40 causa cáncer en humanos sigue siendo controvertida, y será necesario el desarrollo de ensayos mejorados para la detección de SV40 en tejidos humanos para resolver la controversia. [42]

Durante la carrera por desarrollar una vacuna oral contra la polio, se llevaron a cabo varios ensayos a gran escala en humanos. En 1958, los Institutos Nacionales de Salud habían determinado que las OPV producidas con las cepas Sabin eran las más seguras. [46] Entre 1957 y 1960, sin embargo, Hilary Koprowski continuó administrando su vacuna en todo el mundo. En África, las vacunas se administraron a aproximadamente un millón de personas en los territorios belgas (ahora República Democrática del Congo , Ruanda y Burundi ). [47] [48] Los resultados de estos ensayos en humanos han sido controvertidos, [49] y en la década de 1990 surgieron acusaciones infundadas de que la vacuna había creado las condiciones necesarias para la transmisión del virus de la inmunodeficiencia simia de chimpancés a humanos, causando el VIH/SIDA . Estas hipótesis, sin embargo, han sido refutadas de manera concluyente . [47] En 2004, los casos de poliomielitis en África se habían reducido a sólo un pequeño número de regiones aisladas en la parte occidental del continente, con casos esporádicos en otros lugares. La reciente oposición local a las campañas de vacunación ha evolucionado debido a la falta de información adecuada, [50] [51] a menudo relacionada con el temor de que la vacuna pueda inducir esterilidad . [52] Desde entonces, la enfermedad ha resurgido en Nigeria y en varias otras naciones africanas sin la información necesaria, lo que los epidemiólogos creen que se debe a la negativa de ciertas poblaciones locales a permitir que sus hijos reciban la vacuna contra la polio. [53]
La vacuna Salk, IPV, se basa en tres cepas salvajes y virulentas de referencia, Mahoney (poliovirus tipo 1), MEF-1 (poliovirus tipo 2) y Saukett (poliovirus tipo 3), cultivadas en un tipo de cultivo de tejido de riñón de mono ( Línea celular Vero ), que luego se inactivan con formalina . [54] La vacuna Salk inyectada confiere inmunidad mediada por IgG en el torrente sanguíneo, lo que evita que la infección por polio progrese a viremia y protege las neuronas motoras , eliminando así el riesgo de polio bulbar y síndrome pospolio .
En los Estados Unidos, la vacuna se administra junto con las vacunas contra el tétanos , la difteria y la tos ferina acelular ( DTaP ) y una dosis pediátrica de la vacuna contra la hepatitis B. [20] En el Reino Unido, la IPV se combina con las vacunas contra el tétanos, la difteria, la tos ferina y la Haemophilus influenzae tipo b. [55]

,_Live_at_PRC70_Exhibition_(20191203153024).jpg/440px-Poliomyelitis_Vaccine_Type_I_Type_III_in_Dragee_Candy_(Human_Diploid_Cell),_Live_at_PRC70_Exhibition_(20191203153024).jpg)
La OPV es una vacuna atenuada , producida por el paso del virus a través de células no humanas a una temperatura subfisiológica , lo que produce mutaciones espontáneas en el genoma viral. [56] Las vacunas orales contra la polio fueron desarrolladas por varios grupos, uno de los cuales fue dirigido por Albert Sabin . Otros grupos, liderados por Hilary Koprowski y HR Cox , desarrollaron sus propias cepas vacunales atenuadas. En 1958, los Institutos Nacionales de Salud crearon un comité especial sobre vacunas vivas contra la polio. Se evaluó cuidadosamente la capacidad de las diversas vacunas para inducir inmunidad a la polio, manteniendo al mismo tiempo una baja incidencia de neuropatogenicidad en monos. Los ensayos clínicos a gran escala realizados en la Unión Soviética entre finales de los años cincuenta y principios de los sesenta por Mikhail Chumakov y sus colegas demostraron la seguridad y la alta eficacia de la vacuna. [57] [58] Con base en estos resultados, se eligieron las cepas Sabin para su distribución mundial. [46] Cincuenta y siete sustituciones de nucleótidos distinguen la cepa Sabin 1 atenuada de su padre virulento (el serotipo Mahoney), dos sustituciones de nucleótidos atenúan la cepa Sabin 2 y 10 sustituciones participan en la atenuación de la cepa Sabin 3. [54] El principal factor atenuante común a las tres vacunas Sabin es una mutación ubicada en el sitio de entrada interno del ribosoma del virus , [59] que altera las estructuras del tallo y reduce la capacidad del poliovirus para traducir su plantilla de ARN dentro de la célula huésped. [60] El poliovirus atenuado en la vacuna Sabin se replica muy eficientemente en el intestino, el sitio principal de infección y replicación, pero no puede replicarse eficientemente dentro del tejido del sistema nervioso . En 1961, se autorizó la vacuna oral monovalente contra la poliovirus (MOPV) de tipos 1 y 2, y en 1962, se autorizó la MOPV de tipo 3. En 1963, se autorizó la OPV trivalente (TOPV), que se convirtió en la vacuna preferida en Estados Unidos y en la mayoría de los demás países del mundo, reemplazando en gran medida a la vacuna inactivada contra la polio. [61] Una segunda ola de inmunizaciones masivas condujo a una nueva disminución dramática en el número de casos de polio. Entre 1962 y 1965, alrededor de 100 millones de estadounidenses (aproximadamente el 56% de la población en ese momento) recibieron la vacuna Sabin. El resultado fue una reducción sustancial en el número de casos de poliomielitis, incluso desde los niveles muy reducidos posteriores a la introducción de la vacuna Salk. [62]
La OPV generalmente se suministra en viales que contienen entre 10 y 20 dosis de vacuna. Una dosis única de vacuna oral contra la polio (normalmente dos gotas) contiene 1.000.000 de unidades infecciosas de Sabin 1 (efectiva contra PV1), 100.000 unidades infecciosas de la cepa Sabin 2 y 600.000 unidades infecciosas de Sabin 3. La vacuna contiene pequeñas trazas de antibióticos . neomicina y estreptomicina , pero no contiene conservantes . [63]
En sentido genérico, la vacunación funciona preparando el sistema inmunológico con un ' inmunógeno '. La estimulación de la respuesta inmune, mediante el uso de un agente infeccioso, se conoce como inmunización . El desarrollo de inmunidad a la polio bloquea eficazmente la transmisión del poliovirus salvaje de persona a persona, protegiendo así tanto a los receptores individuales de la vacuna como a la comunidad en general . [14]
El desarrollo de dos vacunas contra la polio condujo a las primeras inoculaciones masivas modernas . Los últimos casos de poliomielitis paralítica causada por transmisión endémica de virus salvajes en Estados Unidos ocurrieron en 1979, con un brote entre los Amish en varios estados del Medio Oeste . [20]
En la década de 1930, el poliovirus se percibía como especialmente aterrador, ya que se sabía poco sobre cómo se transmitía la enfermedad o cómo se podía prevenir. Este virus también se destacó por afectar principalmente a los niños ricos, lo que lo convierte en un objetivo principal para el desarrollo de vacunas, a pesar de su mortalidad y morbilidad relativamente bajas. [64] A pesar de esto, la comunidad de investigadores en el campo hasta el momento había observado en gran medida una moratoria informal sobre el desarrollo de cualquier vacuna, ya que se percibía que presentaba un riesgo demasiado alto para muy pocas probabilidades de éxito. [65] [66]
Esto cambió a principios de la década de 1930, cuando grupos estadounidenses aceptaron el desafío: Maurice Brodie dirigió un equipo del laboratorio de salud pública de la ciudad de Nueva York y John A. Kolmer colaboró con el Instituto de Investigación de Medicina Cutánea de Filadelfia. La rivalidad entre estos dos investigadores se prestó a una mentalidad racial que, combinada con la falta de supervisión de los estudios médicos, se reflejó en la metodología y los resultados de cada una de estas primeras iniciativas de desarrollo de vacunas. [67] [68] [64]
Kolmer comenzó su proyecto de desarrollo de vacunas en 1932 y finalmente se centró en producir una vacuna de virus vivo o atenuado . Inspirado por el éxito de las vacunas contra la rabia y la fiebre amarilla, esperaba utilizar un proceso similar para desnaturalizar el virus de la polio. [67] Para poder atenuar su vacuna contra la polio, pasó repetidamente el virus a través de monos. [69] Utilizando métodos de producción que más tarde fueron descritos como "espeluznantemente amateurs, el equivalente terapéutico de la ginebra de baño", [70] Kolmer molió la médula espinal de sus monos infectados y los sumergió en una solución salina. Luego filtró la solución a través de una malla, la trató con ricinolato y refrigeró el producto durante 14 días [67] para crear finalmente lo que más tarde sería ampliamente criticado como un "verdadero brebaje de brujas". [71]
De acuerdo con las normas de la época, Kolmer completó un ensayo animal relativamente pequeño con 42 monos antes de proceder a la autoexperimentación en 1934. [66] Probó su vacuna en sí mismo, sus dos hijos y su asistente. [66] Le dio su vacuna a sólo 23 niños más antes de declararla segura y enviarla a médicos y departamentos de salud para una prueba más amplia de eficacia. [66] En abril de 1935, pudo informar haber probado la vacuna en 100 niños sin efectos nocivos. [72] La primera presentación formal de resultados de Kolmer no se produciría hasta noviembre de 1935, donde presentó los resultados de 446 niños y adultos que había vacunado con su vacuna atenuada. [72] También informó que juntos el Instituto de Investigación de Medicina Cutánea y la Compañía Merrell de Cincinnati (el fabricante que poseía la patente de su proceso de ricinoleación) habían distribuido 12.000 dosis de vacuna a unos 700 médicos en los Estados Unidos y Canadá. [72] Kolmer no describió ningún seguimiento de este programa de vacunación experimental ni proporcionó a estos médicos instrucciones sobre cómo administrar la vacuna o cómo informar los efectos secundarios. [72] Kolmer dedicó la mayor parte de sus publicaciones posteriores a explicar lo que creía que era la causa de los más de 10 casos reportados de polio paralítica después de la vacunación, en muchos casos en ciudades donde no se había producido ningún brote de polio. [72] [73] Seis de estos casos habían sido fatales. [72] Kolmer no tenía un grupo de control, pero afirmó que muchos más niños se habrían enfermado. [73]
Casi al mismo tiempo que el proyecto de Kolmer, Maurice Brodie se había unido al inmunólogo William H. Park en el Departamento de Salud de la ciudad de Nueva York , donde trabajaron juntos en el poliovirus. Con la ayuda de una subvención de la Comisión del Baile de Cumpleaños del Presidente (un predecesor de lo que se convertiría en March of Dimes ), Brodie pudo continuar con el desarrollo de una vacuna inactivada o de "virus muerto". El proceso de Brodie también comenzó triturando la médula espinal de monos infecciosos y luego tratándola con varios germicidas, [74] encontrando finalmente que una solución de formaldehído era la más eficaz. El 1 de junio de 1934, Brodie pudo publicar su primer artículo académico que describía su exitosa inducción de inmunidad en tres monos con el virus de la polio inactivado. [75] [76] A través de un estudio continuo en 26 monos adicionales, Brodie finalmente concluyó que la administración de la vacuna con virus vivos tendía a producir inmunidad humoral, mientras que la administración de la vacuna con virus muertos tendía a producir inmunidad tisular . [72]
Poco después, siguiendo un protocolo similar al de Kolmer, Brodie procedió a experimentar con él mismo y sus compañeros de trabajo en el laboratorio del Departamento de Salud de Nueva York . [66] El progreso de Brodie fue cubierto con entusiasmo por la prensa popular mientras el público esperaba que estuviera disponible una vacuna exitosa. [76] Dichos informes no mencionaron a los 12 niños en un asilo de la ciudad de Nueva York que fueron sometidos a pruebas de seguridad tempranas. [66] Como ninguno de los sujetos experimentó efectos nocivos, Park, descrito por sus contemporáneos como "nunca deja que la hierba crezca bajo sus pies", [77] declaró que la vacuna era segura. [69] Cuando un brote grave de polio abrumó al condado de Kern , California , se convirtió en el primer sitio de prueba para la nueva vacuna en muy poco tiempo. Entre noviembre de 1934 y mayo de 1935, se administraron más de 1.500 dosis de la vacuna en el condado de Kern. Si bien los resultados iniciales fueron muy prometedores, la falta de personal y el diseño deficiente del protocolo dejaron a Brodie expuesto a críticas cuando publicó los resultados de California en agosto de 1935. [76] [72] A través de médicos privados, Brodie también llevó a cabo un estudio de campo más amplio, que incluyó a 9.000 niños que recibieron la vacuna y 4.500 controles de la misma edad y ubicación que no recibieron la vacuna. Una vez más, los resultados fueron prometedores. De los que recibieron la vacuna, sólo unos pocos desarrollaron polio. La mayoría había estado expuesta antes de la vacunación y ninguno había recibido la serie completa de dosis de vacuna que se estaban estudiando. [72] Además, una epidemia de polio en Raleigh , Carolina del Norte, brindó una oportunidad para que el Servicio de Salud Pública de EE. UU. llevara a cabo un ensayo altamente estructurado de la vacuna Brodie utilizando fondos de la Comisión Birthday Ball. [69] [72]
Mientras continuaba su trabajo, la comunidad más amplia de bacteriólogos comenzó a expresar preocupaciones sobre la seguridad y eficacia de las nuevas vacunas contra la polio. [65] En ese momento había muy poca supervisión de los estudios médicos, y el tratamiento ético de los participantes del estudio dependía en gran medida de la presión moral de los científicos académicos pares . [67] Las vacunas inactivadas de Brodie enfrentaron el escrutinio de muchos que sentían que las vacunas con virus muertos no podían ser eficaces. Si bien los investigadores pudieron replicar la inmunidad tisular que había producido en sus ensayos con animales, la opinión predominante era que la inmunidad humoral era esencial para una vacuna eficaz. [72] Kolmer cuestionó directamente el enfoque del virus muerto en revistas académicas. [74] Sin embargo, los estudios de Kolmer habían generado aún más preocupación con los crecientes informes de niños que quedaban paralizados después de la vacunación con su vacuna de virus vivo y, en particular, con la parálisis que comenzaba en el brazo en lugar de en el pie en muchos casos. [78] Tanto Kolmer como Brodie fueron llamados a presentar su investigación en la Reunión Anual de la Asociación Estadounidense de Salud Pública en Milwaukee WI en octubre de 1935. [65] Además, se pidió a Thomas M. Rivers que analizara cada uno de los artículos presentados como un destacado crítico del esfuerzo de desarrollo de vacunas. [65] Esto dio lugar a que la APHA organizara un Simposio sobre Poliomielitis que se celebraría en la Reunión Anual de su Sección Sur el mes siguiente. [65] Fue durante la discusión en esta reunión que James Leake del Servicio de Salud Pública de EE. UU. se levantó para presentar inmediatamente evidencia clínica de que la vacuna Kolmer había causado varias muertes y luego supuestamente acusó a Kolmer de ser un asesino. [65] Como Rivers recordó en su historia oral, "Se desató el infierno y parecía como si todos estuvieran tratando de hablar al mismo tiempo... Jimmy Leake usó el lenguaje más fuerte que jamás haya escuchado en una reunión científica". reunión." [65] En respuesta a los ataques de todos lados, se informó que Brodie se puso de pie y declaró: "Parece que, según el Dr. Rivers, mi vacuna no es buena y, según el Dr. Leake, la del Dr. Kolmer es peligroso." [65] Kolmer simplemente respondió diciendo: "Caballeros, esta es una vez que desearía que el suelo se abriera y me tragara". [65] En última instancia, se demostró indudablemente que la vacuna viva de Kolmer era peligrosa y ya había sido retirada en septiembre de 1935 antes de la reunión de Milwaukee. [78] [73][72] Si bien el consenso del simposio fue en gran medida escéptico sobre la eficacia de la vacuna de Brodie, su seguridad no estaba en duda y la recomendación fue para un ensayo mucho más amplio y bien controlado. [78] Sin embargo, cuando tres niños enfermaron de polio paralizante después de una dosis de la vacuna, los directores de la Fundación Warm Springs en Georgia (que actuaba como principal financiador del proyecto) solicitaron que se retirara en diciembre de 1935. [78] Tras su retirada, se reanudó la moratoria observada anteriormente sobre el desarrollo de una vacuna contra la poliomielitis humana y no habría otro intento hasta dentro de casi 20 años. [72] [73]
Si bien se puede decir que Brodie fue quien hizo mayores progresos en la búsqueda de una vacuna contra la polio, sufrió las repercusiones profesionales más importantes debido a su condición de investigador menos conocido. [76] Los investigadores modernos reconocen que Brodie bien pudo haber desarrollado una vacuna eficaz contra la polio, sin embargo, la ciencia y la tecnología básicas de la época eran insuficientes para comprender y utilizar este avance. [72] El trabajo de Brodie utilizando virus inactivados con formalina se convertiría más tarde en la base de la vacuna Salk, pero no viviría para ver este éxito. [72] Brodie fue despedido de su puesto tres meses después de la publicación del simposio. [72] Si bien pudo encontrar otro puesto en el laboratorio, murió de un ataque cardíaco sólo tres años después, a los 36 años. [72] [76] Por el contrario, Park, de quien se creía en la comunidad que estaba alcanzando la senilidad en ese momento punto en su vejez, pudo retirarse de su puesto con honores [65] antes de su muerte en 1939. [69] Kolmer, ya un investigador establecido y muy respetado, regresó a la Universidad de Temple como profesor de medicina. [72] Kolmer tuvo una carrera muy productiva, recibió múltiples premios y publicó innumerables artículos, artículos y libros de texto hasta su jubilación en 1957. [69] [65] [73] [79]
En 1948 se produjo un gran avance cuando un grupo de investigación encabezado por John Enders en el Hospital Infantil de Boston cultivó con éxito el poliovirus en tejido humano en el laboratorio. [80] Este grupo había cultivado recientemente con éxito paperas en cultivos celulares . En marzo de 1948, Thomas H. Weller intentaba cultivar el virus de la varicela en tejido pulmonar embrionario. Había inoculado la cantidad prevista de tubos cuando notó que había algunos tubos sin usar. Recuperó una muestra de cerebro de ratón infectado con poliovirus y la añadió a los tubos de ensayo restantes, por si acaso el virus pudiera crecer. Los cultivos de varicela no lograron crecer, pero los cultivos de polio sí tuvieron éxito. Este avance facilitó enormemente la investigación de vacunas y, en última instancia, permitió el desarrollo de vacunas contra la polio. Enders y sus colegas, Thomas H. Weller y Frederick C. Robbins , fueron reconocidos en 1954 por sus esfuerzos con el Premio Nobel de Fisiología o Medicina . [81] Otros avances importantes que llevaron al desarrollo de vacunas contra la polio fueron: la identificación de tres serotipos de poliovirus (poliovirus tipo 1 – PV1 o Mahoney; PV2, Lansing; y PV3, León); el hallazgo de que antes de la parálisis, el virus debe estar presente en la sangre; y la demostración de que la administración de anticuerpos en forma de gammaglobulina protege contra la polio paralítica. [65] [54] [82]

A principios de la década de 1950, las tasas de polio en Estados Unidos superaban los 25.000 casos al año; En 1952 y 1953, Estados Unidos experimentó un brote de 58.000 y 35.000 casos de polio, respectivamente, frente a una cifra típica de unos 20.000 al año, y las muertes en esos años ascendieron a 3.200 y 1.400. [83] En medio de esta epidemia de polio en Estados Unidos, intereses comerciales, incluidos los Laboratorios Lederle en Nueva York bajo la dirección de HR Cox , invirtieron millones de dólares en encontrar y comercializar una vacuna contra la polio. También trabajó en Lederle la viróloga e inmunóloga polaca Hilary Koprowski del Instituto Wistar de Filadelfia, quien probó la primera vacuna contra la polio exitosa en 1950. [10] [48] Sin embargo, su vacuna, al ser un virus vivo atenuado que se administra por vía oral, todavía estaba en etapa de investigación y no estaría lista para su uso hasta cinco años después de que la vacuna contra la polio de Jonas Salk (una vacuna inyectable de virus muerto) hubiera llegado al mercado. La vacuna atenuada de Koprowski se preparó mediante pases sucesivos a través del cerebro de ratones albinos suizos. En el séptimo pase, las cepas de la vacuna ya no podían infectar el tejido nervioso ni causar parálisis. Después de uno a tres pases más en ratas, la vacuna se consideró segura para uso humano. [46] [84] El 27 de febrero de 1950, la vacuna viva atenuada de Koprowski se probó por primera vez en un niño de 8 años que vivía en Letchworth Village , una institución para personas con discapacidades físicas y mentales ubicada en Nueva York. Después de que el niño no tuvo efectos secundarios, Koprowski amplió su experimento para incluir a otros 19 niños. [46] [85]


La primera vacuna eficaz contra la polio fue desarrollada en 1952 por Jonas Salk y un equipo de la Universidad de Pittsburgh que incluía a Julius Youngner , Byron Bennett, L. James Lewis y Lorraine Friedman, lo que requirió años de pruebas posteriores. Salk acudió a la radio CBS para informar sobre una prueba exitosa en un pequeño grupo de adultos y niños el 26 de marzo de 1953; dos días después, los resultados se publicaron en JAMA . [73] Leone N. Farrell inventó una técnica de laboratorio clave que permitió la producción en masa de la vacuna por parte de un equipo que ella dirigió en Toronto. [86] [87] A partir del 23 de febrero de 1954, la vacuna se probó en la Escuela Primaria Arsenal y en el Hogar Watson para Niños en Pittsburgh, Pensilvania . [88]
La vacuna de Salk se utilizó luego en una prueba llamada Francis Field Trial, dirigida por Thomas Francis , el experimento médico más grande de la historia en ese momento. La prueba comenzó con unos 4.000 niños de la escuela primaria Franklin Sherman en McLean, Virginia , [89] [90] y finalmente involucró a 1,8 millones de niños, en 44 estados, desde Maine hasta California . [91] Al concluir el estudio, aproximadamente 440.000 recibieron una o más inyecciones de la vacuna, alrededor de 210.000 niños recibieron un placebo , que consiste en medios de cultivo inofensivos , y 1,2 millones de niños no recibieron ninguna vacuna y sirvieron como grupo de control, que Luego será observado para ver si alguno contrajo polio. [46]
Los resultados de la prueba de campo se anunciaron el 12 de abril de 1955 (décimo aniversario de la muerte del presidente Franklin D. Roosevelt , cuya enfermedad paralítica se creía generalmente que había sido causada por la polio). La vacuna Salk había tenido una eficacia del 60 al 70% contra PV1 (poliovirus tipo 1), más del 90% de eficacia contra PV2 y PV3 y un 94% de eficacia contra el desarrollo de polio bulbar. [92] Poco después de que se autorizara la vacuna de Salk en 1955, se lanzaron campañas de vacunación infantil. En Estados Unidos, tras una campaña de inmunización masiva promovida por March of Dimes , el número anual de casos de polio cayó de 35.000 en 1953 a 5.600 en 1957. [93] En 1961 sólo se registraron 161 casos en Estados Unidos. [94]
Una semana antes del anuncio de los resultados del ensayo de campo de Francis en abril de 1955, Pierre Lépine, del Instituto Pasteur de París, también había anunciado una vacuna eficaz contra la polio. [95] [96]
En abril de 1955, poco después de que comenzara la vacunación masiva contra la polio en los EE. UU., el Cirujano General comenzó a recibir informes de pacientes que contrajeron polio paralítica aproximadamente una semana después de haber sido vacunados con la vacuna contra la polio Salk de la compañía farmacéutica Cutter , y la parálisis comenzó en la extremidad. se inyectó la vacuna. [97] La vacuna Cutter se había utilizado para vacunar a 409.000 niños en el oeste y medio oeste de los Estados Unidos. [98] Investigaciones posteriores mostraron que la vacuna Cutter había causado 260 casos de polio, matando a 11. [97] En respuesta, el Cirujano General retiró del mercado todas las vacunas contra la polio fabricadas por Cutter Laboratories, pero no antes de que se hubieran producido 260 casos de enfermedad paralítica. ocurrió. También se informó que las vacunas contra la polio de Eli Lilly, Parke-Davis, Pitman-Moore y Wyeth habían paralizado a numerosos niños. Pronto se descubrió que algunos lotes de la vacuna contra la polio Salk fabricada por Cutter, Wyeth y los otros laboratorios no se habían inactivado adecuadamente, lo que permitió que el poliovirus vivo entrara en más de 100.000 dosis de vacuna. En mayo de 1955, los Institutos Nacionales de Salud y Servicios de Salud Pública establecieron un Comité Técnico sobre la Vacuna contra la Poliomielitis para probar y revisar todos los lotes de vacunas contra la polio y asesorar al Servicio de Salud Pública sobre qué lotes deberían liberarse para uso público. Estos incidentes redujeron la confianza del público en la vacuna contra la polio, lo que provocó una caída en las tasas de vacunación. [99]

Al mismo tiempo que Salk probaba su vacuna, tanto Albert Sabin como Hilary Koprowski continuaban trabajando en el desarrollo de una vacuna utilizando virus vivos. Durante una reunión en Estocolmo para discutir las vacunas contra la polio en noviembre de 1955, Sabin presentó los resultados obtenidos en un grupo de 80 voluntarios, mientras Koprowski leyó un artículo que detallaba los hallazgos de un ensayo en el que participaron 150 personas. [46] Sabin y Koprowski finalmente lograron desarrollar vacunas. Debido al compromiso con la vacuna Salk en Estados Unidos, Sabin y Koprowski hicieron sus pruebas fuera de Estados Unidos, Sabin en México [56] y la Unión Soviética, [100] Koprowski en el Congo y Polonia. [48] En 1957, Sabin desarrolló una vacuna trivalente que contenía cepas atenuadas de los tres tipos de poliovirus. [100] En 1959, diez millones de niños en la Unión Soviética recibieron la vacuna oral Sabin. Por este trabajo, Sabin recibió la medalla de la Orden de la Amistad de los Pueblos , descrita como el más alto honor civil de la Unión Soviética. [101] La vacuna oral de Sabin que utiliza virus vivos entró en uso comercial en 1961. [2]
Una vez que la vacuna oral de Sabin estuvo ampliamente disponible, sustituyó a la vacuna inyectada de Salk, que había quedado empañada en la opinión pública por el incidente de Cutter de 1955, en el que las vacunas de Salk preparadas incorrectamente por una empresa provocaron la muerte o la parálisis de varios niños. [73]
En noviembre de 1987 se autorizó en Estados Unidos una IPV de potencia mejorada, que actualmente es la vacuna de elección. [20] La primera dosis de la vacuna contra la polio se administra poco después del nacimiento, generalmente entre 1 y 2 meses de edad, y una segunda dosis se administra a los 4 meses de edad. [20] El momento de la tercera dosis depende de la formulación de la vacuna, pero debe administrarse entre los 6 y 18 meses de edad. [55] Se administra una vacuna de refuerzo entre los 4 y 6 años de edad, para un total de cuatro dosis al ingresar a la escuela o antes. [21] En algunos países, se administra una quinta vacuna durante la adolescencia . [55] La vacunación rutinaria de adultos (de 18 años de edad y mayores) en los países desarrollados no es necesaria ni recomendada porque la mayoría de los adultos ya son inmunes y tienen un riesgo muy pequeño de exposición al poliovirus salvaje en sus países de origen. [20] En 2002, se aprobó el uso en los Estados Unidos de una vacuna combinada pentavalente (cinco componentes) (llamada Pediarix) [102] [103] que contiene IPV. [104] [103]

Un esfuerzo global para erradicar la polio, liderado por la Organización Mundial de la Salud (OMS), UNICEF , [105] y la Fundación Rotaria , comenzó en 1988 y se ha basado en gran medida en la vacuna oral contra la polio desarrollada por Albert Sabin y Mikhail Chumakov (Sabin- Vacuna Chumakov). [106]
La polio fue eliminada en las Américas en 1994. [107] La enfermedad fue oficialmente eliminada en 36 países del Pacífico occidental, incluidos China y Australia, en 2000. [108] [109] Europa fue declarada libre de polio en 2002. [110] Desde entonces En enero de 2011 no se notificaron casos de la enfermedad en la India, por lo que en febrero de 2012 el país fue retirado de la lista de la OMS de países endémicos de polio. En marzo de 2014, la India fue declarada país libre de polio. [111] [112] [113]
Aunque la transmisión del poliovirus se ha interrumpido en gran parte del mundo, la transmisión del poliovirus salvaje continúa y crea un riesgo constante de importación de poliovirus salvaje a regiones que antes estaban libres de polio. Si se importan poliovirus, pueden desarrollarse brotes de poliomielitis, especialmente en áreas con baja cobertura de vacunación y saneamiento deficiente. En consecuencia, es necesario mantener altos niveles de cobertura de vacunación. [107] En noviembre de 2013, la OMS anunció un brote de polio en Siria. En respuesta, el gobierno armenio publicó un aviso pidiendo a los armenios sirios menores de 15 años que se vacunaran contra la polio. [114] En 2014, el virus de la polio se había extendido a 10 países, principalmente en África, Asia y Oriente Medio , y Pakistán, Siria y Camerún aconsejaban la vacunación a los viajeros que salían del país. [115]
Algunas personas en Pakistán, Afganistán y Nigeria, los tres países en 2017 con casos de polio restantes, se han resistido a los programas de vacunación contra la polio. Casi todos los líderes religiosos y políticos musulmanes han respaldado la vacuna, [116] pero una minoría marginal cree que las vacunas se utilizan en secreto para esterilizar a los musulmanes. [53] El hecho de que la CIA organizara un programa de vacunación falso en 2011 para ayudar a encontrar a Osama bin Laden es una causa adicional de desconfianza. [117] En 2015, la OMS anunció un acuerdo con los talibanes para alentarlos a distribuir la vacuna en las áreas que controlan. [118] Sin embargo, los talibanes paquistaníes no lo apoyaron. El 11 de septiembre de 2016, dos hombres armados no identificados asociados con los talibanes paquistaníes, Jamaat-ul-Ahrar, dispararon a Zakaullah Khan, un médico que administraba vacunas contra la polio en Pakistán. El líder de Jamaat-ul-Ahrar se atribuyó la responsabilidad del tiroteo y afirmó que el grupo continuaría con este tipo de ataques. En consecuencia, esa resistencia y escepticismo ante las vacunas ha ralentizado el proceso de erradicación de la polio en los dos países endémicos restantes. [117]
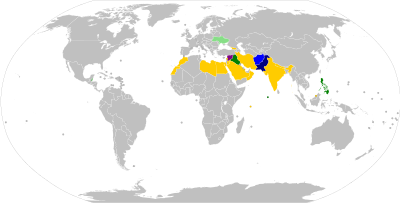
Los viajeros que deseen entrar o salir de determinados países deben estar vacunados contra la polio, normalmente como máximo 12 meses y al menos 4 semanas antes de cruzar la frontera, y poder presentar un registro/certificado de vacunación en los controles fronterizos. [119] : 25–27 La mayoría de los requisitos se aplican únicamente para viajar hacia o desde los llamados países "endémicos de polio", "afectados por la polio", "exportadores de polio", "transmisores de polio" o de "alto riesgo". . [120] En agosto de 2020, Afganistán y Pakistán son los únicos países endémicos de polio en el mundo (donde la polio salvaje aún no ha sido erradicada ). [121] Varios países tienen requisitos adicionales de precaución para viajar con vacunación contra la polio, por ejemplo hacia y desde 'países clave en riesgo', que a diciembre de 2020 incluyen China, Indonesia, Mozambique, Myanmar y Papua Nueva Guinea. [120] [122]
A partir de 2015 [actualizar], la Alianza Mundial para Vacunas e Inmunización suministra la vacuna inactivada a los países en desarrollo por tan solo 0,75 € (alrededor de 0,89 dólares estadounidenses ) por dosis en viales de 10 dosis. [146]
En Pakistán ha existido la idea errónea de que la vacuna contra la polio contenía ingredientes haram y podía causar impotencia e infertilidad en los niños varones, lo que llevó a algunos padres a no vacunar a sus hijos. Esta creencia es más común en la provincia de Khyber Pakhtunkhwa y la región FATA . También se han producido ataques a equipos de vacunación contra la polio, lo que ha obstaculizado los esfuerzos internacionales para erradicar la polio en Pakistán y en todo el mundo. [147] [148]
La resistencia a la vacunación contra la polio es una posición marginal. Casi todos los eruditos y líderes políticos musulmanes han respaldado la vacuna, y todos, excepto unos pocos países de mayoría musulmana, han erradicado la enfermedad por completo.