El bruxismo es el rechinar excesivo de los dientes o apretar la mandíbula. Es una actividad parafuncional oral ; [1] es decir, no está relacionado con funciones normales como comer o hablar. El bruxismo es un comportamiento común; los informes de prevalencia oscilan entre el 8% y el 31% en la población general. [2] Varios síntomas se asocian comúnmente con el bruxismo, incluidos dolor en los músculos de la mandíbula, dolores de cabeza, dientes hipersensibles, desgaste de los dientes y daños a las restauraciones dentales (por ejemplo, coronas y empastes). [3] Los síntomas pueden ser mínimos, sin que el paciente sea consciente de la afección. Si no se hace nada, al cabo de un tiempo muchos dientes empiezan a desgastarse hasta que desaparece todo el diente.
Hay dos tipos principales de bruxismo: uno ocurre durante el sueño (bruxismo nocturno) y otro durante la vigilia (bruxismo despierto). El daño dental puede ser similar en ambos tipos, pero los síntomas del bruxismo del sueño tienden a empeorar al despertar y mejorar durante el transcurso del día, y los síntomas del bruxismo despierto pueden no estar presentes en absoluto al despertar y luego empeorar durante el transcurso del día. día.
Las causas del bruxismo no se comprenden completamente, pero probablemente involucren múltiples factores. [4] [5] El bruxismo despierto es más común en mujeres, mientras que hombres y mujeres se ven afectados en proporciones iguales por el bruxismo durante el sueño. [5] Se cree que el bruxismo despierto tiene causas diferentes a las del bruxismo durante el sueño. Se utilizan varios tratamientos, aunque hay poca evidencia de una eficacia sólida para un tratamiento en particular. [6]
Existe una amplia variación en los datos epidemiológicos informados sobre el bruxismo, y esto se debe en gran medida a diferencias en la definición, el diagnóstico y las metodologías de investigación de estos estudios. Por ejemplo, varios estudios utilizan el bruxismo autoinformado como medida del bruxismo y, dado que muchas personas con bruxismo no son conscientes de su hábito, los hábitos de rechinar y apretar los dientes autoinformados pueden ser una medida deficiente de la verdadera prevalencia. [5]
El ICSD-R afirma que entre el 85% y el 90% de la población general rechinan los dientes hasta cierto punto en algún momento de su vida, aunque sólo el 5% desarrollará una afección clínica. [7] Algunos estudios han informado que el bruxismo despierto afecta a las mujeres con más frecuencia que a los hombres, [5] mientras que en el bruxismo durante el sueño, los hombres y las mujeres se ven afectados por igual. [7] [8]
Se informa que los niños padecen bruxismo con tanta frecuencia como los adultos. Es posible que el bruxismo del sueño ocurra ya en el primer año de vida, después de que los primeros dientes (incisivos temporales) erupcionen en la boca, y la prevalencia general en los niños es de alrededor del 14% al 20%. [8] El ICSD-R afirma que el bruxismo del sueño puede ocurrir en más del 50% de los bebés normales. [7] A menudo, el bruxismo del sueño se desarrolla durante la adolescencia, y la prevalencia en personas de 18 a 29 años es aproximadamente del 13%. [8] Se informa que la prevalencia general en adultos es del 8%, y las personas mayores de 60 años tienen menos probabilidades de verse afectadas; la prevalencia cae a aproximadamente el 3% en este grupo. [8]
Una revisión sistemática de 2013 de los informes epidemiológicos del bruxismo concluyó una prevalencia de aproximadamente 22,1 a 31 % para el bruxismo despierto, 9,7 a 15,9 % para el bruxismo durante el sueño y una prevalencia general de aproximadamente 8 a 31,4 % del bruxismo en general. La revisión también concluyó que, en general, el bruxismo afecta por igual a hombres y mujeres, y afecta con menos frecuencia a las personas mayores. [2]
La mayoría de las personas que padecen bruxismo no son conscientes del problema, ya sea porque no presentan síntomas o porque no se entiende que los síntomas estén asociados con un problema de apretar y rechinar. Los síntomas del bruxismo del sueño suelen ser más intensos inmediatamente después de despertarse y luego disminuyen lentamente, y los síntomas del hábito de rechinamiento que se produce principalmente mientras se está despierto tienden a empeorar a lo largo del día y pueden no estar presentes al despertar. [9] El bruxismo puede causar una variedad de signos y síntomas, que incluyen:

El bruxismo generalmente se detecta debido a los efectos del proceso (más comúnmente desgaste y dolor de dientes), más que al proceso en sí. Las grandes fuerzas que se pueden generar durante el bruxismo pueden tener efectos perjudiciales sobre los componentes del sistema masticatorio, es decir, los dientes, el periodonto y la articulación de la mandíbula con el cráneo (las articulaciones temporomandibulares). Los músculos de la masticación que actúan para mover la mandíbula también pueden verse afectados, ya que se utilizan más allá de su función normal. [1]
La mayoría de las personas con bruxismo no sienten dolor. [4] La presencia o el grado de dolor no necesariamente se correlaciona con la gravedad del rechinar o apretar. [4] El dolor en los músculos de la masticación causado por el bruxismo puede compararse con el dolor muscular después del ejercicio. [4] El dolor se puede sentir en el ángulo de la mandíbula (masetero) o en la sien (temporal) y puede describirse como dolor de cabeza o dolor de mandíbula. La mayoría (pero no todos) del bruxismo incluyen la fuerza de apriete proporcionada por los grupos de músculos maseteros y temporales; pero algunos bruxistas aprietan y rechinan únicamente los dientes frontales, lo que implica una acción mínima de los músculos masetero y temporal. Las propias articulaciones temporomandibulares también pueden resultar dolorosas, lo que generalmente se siente justo delante de la oreja o dentro de la oreja. También se puede desarrollar un chasquido en la articulación de la mandíbula. Las fuerzas ejercidas sobre los dientes son mayores de las que el ligamento periodontal está biológicamente diseñado para soportar, por lo que puede producirse inflamación. Un diente puede resultar doloroso al morderlo y, además, el desgaste dental puede reducir la anchura aislante del esmalte y la dentina que protege la pulpa del diente y provocar hipersensibilidad, por ejemplo, a estímulos fríos.
Se debate la relación del bruxismo con la disfunción de la articulación temporomandibular (TMD o síndrome de disfunción del dolor temporomandibular). Muchos sugieren que el bruxismo del sueño puede ser un factor causante o contribuyente a los síntomas de dolor en el TMD. [3] [5] [9] [15] De hecho, los síntomas del TMD se superponen con los del bruxismo. [16] Otros sugieren que no existe una fuerte asociación entre el TMD y el bruxismo. [4] Una revisión sistemática que investigó la posible relación concluyó que cuando se utiliza el bruxismo autoinformado para diagnosticar el bruxismo, existe una asociación positiva con el dolor por TTM, y cuando se utilizan criterios de diagnóstico más estrictos para el bruxismo, la asociación con los síntomas de TMD es mucho menor. . [17] En casos graves y crónicos, el bruxismo puede provocar dolor miofascial y artritis de las articulaciones temporomandibulares. [ cita médica necesaria ]
Muchas publicaciones enumeran el desgaste de los dientes como consecuencia del bruxismo, pero algunas informan una falta de relación positiva entre el desgaste de los dientes y el bruxismo. [5] El desgaste de los dientes causado por el contacto entre dientes se denomina desgaste . Este es el tipo de desgaste dental más habitual que se produce en el bruxismo y afecta a la superficie oclusal (la superficie de mordida) de los dientes. La ubicación exacta y el patrón de desgaste dependen de cómo ocurre el bruxismo, por ejemplo, cuando los caninos y los incisivos de los arcos opuestos se mueven uno contra el otro lateralmente, por la acción de los músculos pterigoideos mediales, esto puede llevar al desgaste de los músculos pterigoideos mediales. Bordes incisales de los dientes. Para rechinar los dientes frontales, la mayoría de las personas necesitan posicionar la mandíbula hacia adelante, a menos que exista una relación incisal de clase III de borde a borde. Las personas con bruxismo también pueden rechinar los dientes posteriores (dientes posteriores), lo que desgasta las cúspides de la superficie oclusal. Una vez que el desgaste de los dientes avanza a través de la capa de esmalte , la capa de dentina expuesta es más suave y más vulnerable al desgaste y a las caries . Si una parte suficiente del diente se desgasta o sufre caries, el diente se debilitará efectivamente y puede fracturarse debido al aumento de las fuerzas que se producen en el bruxismo.
La abfracción es otro tipo de desgaste dental que se postula que ocurre con el bruxismo, aunque algunos todavía discuten si este tipo de desgaste dental es una realidad. [14] Se dice que las caries por abfracción ocurren generalmente en la cara facial de los dientes, en la región cervical, como defectos en forma de V causados por la flexión del diente bajo fuerzas oclusales. Se argumenta que lesiones similares pueden ser causadas por un cepillado enérgico y prolongado. Sin embargo, el hecho de que las cavidades tengan forma de V no sugiere que el daño sea causado por la abrasión del cepillo de dientes , y que algunas cavidades por abfracción se produzcan por debajo del nivel de la línea de las encías, es decir, en un área protegida de la abrasión del cepillo de dientes, respalda la validez de este mecanismo de desgaste de los dientes. Además del desgaste, se dice que la erosión contribuye sinérgicamente al desgaste de los dientes en algunos bruxistas, según algunas fuentes. [18]
La opinión de que el trauma oclusal (como puede ocurrir durante el bruxismo) es un factor causante de la gingivitis y la periodontitis no está ampliamente aceptada. [19] Se cree que el ligamento periodontal puede responder al aumento de las fuerzas oclusales (de mordida) reabsorbiendo parte del hueso de la cresta alveolar, lo que puede resultar en una mayor movilidad de los dientes; sin embargo, estos cambios son reversibles si se reduce la fuerza oclusal. [19] El movimiento dentario que se produce durante la carga oclusal a veces se denomina frémito . [1] Generalmente se acepta que el aumento de las fuerzas oclusales puede aumentar la tasa de progresión de la enfermedad periodontal preexistente (enfermedad de las encías); sin embargo, el tratamiento principal es el control de la placa en lugar de ajustes oclusales elaborados. [19] También se acepta generalmente que la enfermedad periodontal es una causa mucho más común de movilidad dental y migración patológica de los dientes que cualquier influencia del bruxismo, aunque el bruxismo puede estar involucrado con mucha menos frecuencia en ambas. [1]

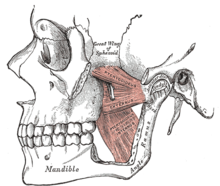

Los músculos de la masticación ( músculo temporal , músculo masetero , músculo pterigoideo medial y músculo pterigoideo lateral ) están emparejados a cada lado y trabajan juntos para mover la mandíbula, que gira y se desliza alrededor de su articulación dual con el cráneo en las articulaciones temporomandibulares . Algunos de los músculos trabajan para elevar la mandíbula (cerrar la boca) y otros también participan en movimientos laterales (de lado a lado), protrusivos o retracciones. La masticación (masticación) es una actividad neuromuscular compleja que puede controlarse mediante procesos subconscientes o conscientes. En individuos sin bruxismo u otras actividades parafuncionales, durante la vigilia la mandíbula generalmente está en reposo y los dientes no están en contacto, excepto al hablar, tragar o masticar. Se estima que los dientes están en contacto menos de 20 minutos al día, principalmente durante la masticación y la deglución. Normalmente, durante el sueño, los músculos voluntarios están inactivos debido a una parálisis motora fisiológica y la mandíbula suele estar abierta. [20]
Parte de la actividad del bruxismo es rítmica con pulsos de fuerza de mordida de décimas de segundo (como masticar), y algunos tienen pulsos de fuerza de mordida más largos, de 1 a 30 segundos (apretar). Algunos individuos aprietan sin movimientos laterales significativos. El bruxismo también puede considerarse como un trastorno de la contracción muscular repetitiva e inconsciente. Por lo general, esto involucra el músculo masetero y la porción anterior del temporal (los grandes músculos externos que se contraen) y los pterigoideos laterales, músculos bilaterales relativamente pequeños que actúan juntos para realizar movimientos laterales.
La causa del bruxismo es en gran medida desconocida, pero generalmente se acepta que tiene múltiples causas posibles. [4] [5] [21] El bruxismo es una actividad parafuncional, pero se debate si esto representa un hábito subconsciente o es completamente involuntario. También se debate la importancia relativa de los diversos posibles factores causales identificados.
Se cree que el bruxismo despierto suele ser semivoluntario y, a menudo, se asocia con estrés causado por responsabilidades familiares o presiones laborales. [5] Algunos sugieren que en los niños, el bruxismo puede representar ocasionalmente una respuesta al dolor de oído o a la dentición. [22] El bruxismo despierto generalmente implica apretar los puños [5] (a veces se usa el término "apretar los puños despierto" en lugar de bruxismo despierto), [23] pero también posiblemente rechinar, [4] y a menudo se asocia con otros hábitos orales semivoluntarios como el movimiento de las mejillas. morderse, morderse las uñas , masticar un bolígrafo o un lápiz distraídamente, o empujar la lengua (donde la lengua se empuja con fuerza contra los dientes frontales). [4]
Existe evidencia de que el bruxismo del sueño es causado por mecanismos relacionados con el sistema nervioso central , que involucran el despertar del sueño y anomalías de los neurotransmisores . [1] Detrás de estos factores pueden haber factores psicosociales, incluido el estrés diurno , que altera el sueño tranquilo. [1] El bruxismo del sueño se caracteriza principalmente por "actividad rítmica de los músculos masticatorios" (RMMA) a una frecuencia de aproximadamente una vez por segundo, y también con rechinamiento dental ocasional. [24] Se ha demostrado que la mayoría (86%) de los episodios de bruxismo durante el sueño ocurren durante períodos de despertar del sueño. [24] Un estudio informó que los despertares del sueño que fueron inducidos experimentalmente con estimulación sensorial en bruxistas dormidos desencadenaron episodios de bruxismo durante el sueño. [25] Los despertares del sueño son un cambio repentino en la profundidad de la etapa del sueño y también pueden ir acompañados de un aumento de la frecuencia cardíaca, cambios respiratorios y actividad muscular, como movimientos de las piernas. [5] Los informes iniciales han sugerido que los episodios de bruxismo durante el sueño pueden ir acompañados de reflujo gastroesofágico, disminución del pH esofágico (acidez), deglución, [25] y disminución del flujo salival. [10] Otro informe sugirió un vínculo entre los episodios de bruxismo durante el sueño y una posición supina para dormir (acostado boca arriba). [25]
También se ha sugerido que la alteración del sistema dopaminérgico en el sistema nervioso central está implicada en la etiología del bruxismo. [10] La evidencia de esto proviene de observaciones del efecto modificador de medicamentos que alteran la liberación de dopamina sobre la actividad del bruxismo, como la levodopa, las anfetaminas o la nicotina. La nicotina estimula la liberación de dopamina, lo que se postula para explicar por qué el bruxismo es dos veces más común en fumadores que en no fumadores. [5]
Históricamente, muchos creían que los problemas con la mordida eran la única causa del bruxismo. [10] [21] A menudo se afirmaba que una persona frotaría el área de interferencia en un intento subconsciente e instintivo de desgastarla y "autoequilibrar" su oclusión. Sin embargo, las interferencias oclusales son extremadamente comunes y normalmente no causan ningún problema. No está claro si las personas con bruxismo tienden a notar problemas con la mordida debido a su hábito de apretar y rechinar, o si estos actúan como un factor causante en el desarrollo de la afección. Especialmente en el bruxismo del sueño, no hay evidencia de que la eliminación de las interferencias oclusales tenga algún impacto en la afección. [7] Las personas sin dientes que usan dentaduras postizas aún pueden tener bruxismo, [4] aunque las dentaduras postizas también suelen cambiar la mordida original. La mayoría de las fuentes modernas afirman que no existe relación, o cuando mucho una relación mínima, entre el bruxismo y los factores oclusales. [5] [25] [15] Los hallazgos de un estudio, que utilizó el rechinar de dientes autoinformado en lugar de un examen clínico para detectar el bruxismo, sugirieron que puede haber una mayor relación entre los factores oclusales y el bruxismo en los niños. [5] Sin embargo, el papel de los factores oclusales en el bruxismo no se puede descartar por completo debido a la evidencia insuficiente y a problemas con el diseño de los estudios. [5] Una minoría de investigadores continúa afirmando que varios ajustes en la mecánica de la mordida son capaces de curar el bruxismo (ver Ajuste/reorganización oclusal).
Muchos estudios han informado sobre importantes factores de riesgo psicosocial para el bruxismo, particularmente un estilo de vida estresante, y esta evidencia está aumentando, pero aún no es concluyente. [5] [25] [23] Algunos consideran que el estrés emocional y la ansiedad son los principales factores desencadenantes. [26] [27] Se ha informado que las personas con bruxismo responden de manera diferente a la depresión, la hostilidad y el estrés en comparación con las personas sin bruxismo. El estrés tiene una relación más fuerte con el bruxismo despierto, pero el papel del estrés en el bruxismo del sueño es menos claro, y algunos afirman que no hay evidencia de una relación con el bruxismo del sueño. [23] Sin embargo, se ha demostrado que los niños con bruxismo del sueño tienen mayores niveles de ansiedad que otros niños. [5] Las personas de 50 años con bruxismo tienen más probabilidades de ser solteras y tener un alto nivel de educación. [25] También pueden estar implicados el estrés relacionado con el trabajo y los turnos de trabajo irregulares. [25] Los rasgos de personalidad también se analizan habitualmente en publicaciones sobre las causas del bruxismo, [25] por ejemplo, tipos de personalidad agresivos, competitivos o hiperactivos. [22] Algunos sugieren que la ira o la frustración reprimidas pueden contribuir al bruxismo. [22] Se ha sugerido que los períodos estresantes como exámenes, duelo familiar, matrimonio, divorcio o reubicación intensifican el bruxismo. El bruxismo despierto a menudo ocurre durante períodos de concentración, como cuando se trabaja frente a una computadora, se conduce o se lee. Los estudios en animales también han sugerido un vínculo entre el bruxismo y los factores psicosociales. Rosales et al. aplicaron descargas eléctricas a ratas de laboratorio y luego observaron altos niveles de actividad muscular similar al bruxismo en ratas a las que se les permitió ver este tratamiento en comparación con las ratas que no lo vieron. Propusieron que las ratas que presenciaron las descargas eléctricas de otras ratas estaban bajo estrés emocional, lo que pudo haber causado un comportamiento similar al bruxismo. [25]
Algunas investigaciones sugieren que puede haber cierto grado de susceptibilidad hereditaria a desarrollar bruxismo durante el sueño. [1] Entre el 21% y el 50% de las personas con bruxismo del sueño tienen un familiar directo que tuvo bruxismo del sueño durante la infancia, lo que sugiere que existen factores genéticos involucrados, [8] aunque aún no se han identificado marcadores genéticos. [1] Los hijos de personas que tienen bruxismo durante el sueño tienen más probabilidades de tener también bruxismo durante el sueño que los hijos de personas que no tienen bruxismo, o las personas con bruxismo despierto en lugar de bruxismo durante el sueño. [7]
Algunos creen que ciertas drogas estimulantes, incluidas las recetadas y recreativas, causan el desarrollo del bruxismo. [1] Sin embargo, otros argumentan que no hay pruebas suficientes para llegar a tal conclusión. [28] Los ejemplos pueden incluir agonistas de la dopamina , antagonistas de la dopamina , antidepresivos tricíclicos , inhibidores selectivos de la recaptación de serotonina , alcohol , cocaína y anfetaminas (incluidas las que se toman por razones médicas). [9] En algunos casos informados en los que se cree que el bruxismo fue iniciado por inhibidores selectivos de la recaptación de serotonina , la disminución de la dosis resolvió el efecto secundario. [15] Otras fuentes afirman que los informes de inhibidores selectivos de la recaptación de serotonina que causan bruxismo son raros o solo ocurren con el uso a largo plazo. [29] [25]
Ejemplos específicos incluyen levodopa (cuando se usa a largo plazo, como en la enfermedad de Parkinson ), fluoxetina , metoclopramida , litio , cocaína , venlafaxina , citalopram , fluvoxamina , metilendioxianfetamina (MDA), metilfenidato (usado en el trastorno por déficit de atención con hiperactividad ), [28] y ácido gamma-hidroxibutírico (GHB) y análogos inductores de ácido gamma-aminobutírico similares tales como fenibut . [28] El bruxismo también puede verse exacerbado por el consumo excesivo de cafeína , [28] como en el café, el té o el chocolate. También se ha informado que el bruxismo ocurre comúnmente comorbido con la adicción a las drogas . [25] Se ha informado que la metilendioximetanfetamina (MDMA, éxtasis) está asociada con el bruxismo, [28] que ocurre inmediatamente después de tomar la droga y durante varios días después. El desgaste de los dientes en las personas que toman éxtasis también suele ser mucho más grave que en las personas con bruxismo no asociado al éxtasis.
La oclusión se define más simplemente como "contactos entre los dientes" [30] y es el encuentro de los dientes durante la mordida y la masticación. El término no implica ninguna enfermedad. La maloclusión es un término médico que se refiere a la posición menos que ideal de los dientes superiores en relación con los inferiores, lo que puede ocurrir tanto cuando la mandíbula superior tiene una proporción ideal con respecto a la mandíbula inferior, como cuando hay una discrepancia entre el tamaño de la mandíbula superior. en relación con la mandíbula inferior. La maloclusión de algún tipo es tan común que se cuestiona el concepto de "oclusión ideal", y se puede considerar "normal que sea anormal". [1] Una interferencia oclusal puede referirse a un problema que interfiere con la trayectoria normal de la mordida y generalmente se usa para describir un problema localizado con la posición o forma de un solo diente o grupo de dientes. Un contacto prematuro es una parte de la mordida que se encuentra antes que otras partes, lo que significa que el resto de los dientes se juntan más tarde o se mantienen abiertos, por ejemplo, una nueva restauración dental en un diente (por ejemplo, una corona) que tiene una forma ligeramente diferente. o la posición con respecto al diente original puede hacer contacto demasiado pronto en la mordida. Un contacto/interferencia desviada es una interferencia con la mordida que cambia la trayectoria normal de la misma. Un ejemplo común de interferencia deflectiva es una muela del juicio superior sobre erupcionada , a menudo porque la muela del juicio inferior ha sido extraída o está impactada . En este ejemplo, cuando se juntan las mandíbulas, los dientes inferiores posteriores contactan la prominente muela del juicio superior antes que los otros dientes, y la mandíbula inferior tiene que moverse hacia adelante para permitir que el resto de los dientes se encuentren. La diferencia entre un contacto prematuro y una interferencia deflectiva es que esta última implica una anomalía dinámica en la mordida.
Rara vez se han informado varias asociaciones entre el bruxismo y otras afecciones, generalmente trastornos neurológicos o psiquiátricos, con diversos grados de evidencia (a menudo en forma de informes de casos ). [1] [25] Los ejemplos incluyen:
El diagnóstico precoz del bruxismo es ventajoso, pero difícil. El diagnóstico precoz puede prevenir los daños que se puedan producir y el efecto perjudicial sobre la calidad de vida . [5] El diagnóstico de bruxismo generalmente se hace clínicamente, [12] y se basa principalmente en la historia de la persona (por ejemplo, informes de chirridos) y la presencia de signos y síntomas típicos, que incluyen movilidad dental, desgaste de los dientes, hipertrofia maseterina, hendiduras. en la lengua, dientes hipersensibles (que pueden diagnosticarse erróneamente como pulpitis reversible ), dolor en los músculos de la masticación y chasquidos o bloqueo de las articulaciones temporomandibulares. [5] Los cuestionarios se pueden utilizar para detectar bruxismo tanto en el ámbito clínico como en el de investigación. [5]
Para los rechinadores de dientes que viven en un hogar con otras personas, el diagnóstico del rechinado es sencillo: los compañeros de casa o los miembros de la familia recomendarían a un bruxista que rechine de forma recurrente. Los molinillos que viven solos también pueden recurrir a una grabadora activada por sonido. Por otro lado, para confirmar la condición de apretamiento, los bruxistas pueden confiar en dispositivos como el Bruxchecker, [34] Bruxcore, [5] o una placa de mordida que contiene cera de abejas. [35]
El Índice de Desgaste Dental Individual (personal) fue desarrollado para cuantificar objetivamente el grado de desgaste dental en un individuo, sin verse afectado por el número de dientes perdidos. [5] El bruxismo no es la única causa del desgaste de los dientes. Otra posible causa del desgaste de los dientes es la erosión ácida, que puede ocurrir en personas que beben muchos líquidos ácidos, como jugos de frutas concentrados, o en personas que vomitan o regurgitan con frecuencia el ácido del estómago, lo que a su vez puede ocurrir por varias razones. Las personas también demuestran un nivel normal de desgaste dental, asociado con una función normal. La presencia de desgaste dental sólo indica que ocurrió en algún momento del pasado y no necesariamente indica que la pérdida de sustancia dental esté en curso. Las personas que aprietan y rechinan mínimamente tampoco mostrarán mucho desgaste dental. Las férulas oclusales se emplean habitualmente como tratamiento para el bruxismo, pero también pueden tener utilidad diagnóstica, por ejemplo para observar la presencia o ausencia de desgaste de la férula después de un cierto período de uso nocturno. [5]
El desencadenante más habitual del bruxismo nocturno que lleva a una persona a buscar atención médica o dental es que su pareja le informe sobre ruidos desagradables durante el sueño. [7] El diagnóstico del bruxismo del sueño suele ser sencillo e implica la exclusión de enfermedades dentales, trastornos temporomandibulares y los movimientos rítmicos de la mandíbula que ocurren con los trastornos convulsivos (por ejemplo, epilepsia). [7] Esto generalmente implica un examen dental y posiblemente una electroencefalografía si se sospecha un trastorno convulsivo. [7] La polisomnografía muestra un aumento de la actividad muscular masetera y temporal durante el sueño. [7] La polisomnografía puede implicar electroencefalografía, electromiografía, electrocardiografía , monitorización del flujo de aire y grabación de audio y vídeo. Puede resultar útil para ayudar a excluir otros trastornos del sueño; sin embargo, debido al coste que supone el uso de un laboratorio del sueño, la polisomnografía tiene mayor relevancia para la investigación que para el diagnóstico clínico de rutina del bruxismo. [5]
El desgaste de los dientes puede llamar la atención de la persona durante un examen dental de rutina. Con bruxismo despierto, la mayoría de las personas inicialmente niegan apretar y rechinar porque no son conscientes del hábito. A menudo, la persona puede volver a asistir poco después de la primera visita e informar que ahora se ha dado cuenta de ese hábito.
Se han desarrollado varios dispositivos que tienen como objetivo medir objetivamente la actividad del bruxismo, ya sea en términos de actividad muscular o fuerzas de mordida. Han sido criticados por introducir un posible cambio en el hábito del bruxismo, ya sea aumentándolo o disminuyéndolo, y por tanto son poco representativos de la actividad nativa del bruxismo. [5] Estos son en su mayoría relevantes para la investigación y rara vez se utilizan en el diagnóstico clínico de rutina del bruxismo. Los ejemplos incluyen el "Bruxcore Bruxism-Monitoring Device" (BBMD, "Bruxcore Plate"), el "detector de fuerza intra-férula" (ISFD) y dispositivos electromiográficos para medir la actividad del músculo masetero o temporal (por ejemplo, el " BiteStrip " y el "Cuidado de la rutina"). [5]
El ICSD-R enumeró los criterios de diagnóstico para el bruxismo del sueño. [7] Los criterios mínimos incluyen los siguientes:
Con los siguientes criterios que apoyan el diagnóstico:
El bruxismo se deriva de la palabra griega βρύκειν ( brykein ) "morder, o rechinar, rechinar los dientes". [36] [37] [38] Las personas con bruxismo se llaman bruxistas o bruxistas y el verbo en sí es "to brux". No existe una definición ampliamente aceptada de bruxismo. [25] Ejemplos de definiciones incluyen:
"El bruxismo es una actividad repetitiva de los músculos de la mandíbula caracterizada por apretar o rechinar los dientes y/o por apretar o empujar la mandíbula. El bruxismo tiene dos manifestaciones circadianas distintas: puede ocurrir durante el sueño (indicado como bruxismo del sueño) o durante la vigilia ( indicado como bruxismo despierto)". [39]
Todas las formas de bruxismo implican un contacto fuerte entre las superficies de mordida de los dientes superiores e inferiores. Al rechinar y golpear, este contacto implica el movimiento de la mandíbula y sonidos desagradables que a menudo pueden despertar a las personas que duermen e incluso a personas que duermen en habitaciones contiguas. Por otro lado, apretar (o sujetar) implica un contacto dental inaudible, sostenido y contundente, sin acompañamiento de movimientos mandibulares. [40]
"Un trastorno del movimiento del sistema masticatorio caracterizado por rechinar y apretar los dientes durante el sueño y la vigilia". [1]
"Contacto no funcional de los dientes mandibulares y maxilares que resulta en apretar o rechinar los dientes debido a la contracción repetitiva e inconsciente de los músculos maseteros y temporales". [32]
"Rechinar de dientes parafuncional o un hábito bucal que consiste en crujir, rechinar o apretar los dientes no funcional, rítmico o espasmódico involuntario en movimientos de la mandíbula distintos de los de masticación, que pueden provocar un traumatismo oclusal". [5]
"Apretar los dientes de forma periódica y repetitiva o rechinar los dientes con fuerza y ritmo". [4] [41]
El bruxismo se puede subdividir en dos tipos según el momento en que se produce la actividad parafuncional: durante el sueño ("bruxismo del sueño") o mientras está despierto ("bruxismo despierto"). [10] Esta es la clasificación más utilizada ya que el bruxismo del sueño generalmente tiene causas diferentes al bruxismo despierto, aunque los efectos sobre la afección de los dientes pueden ser los mismos. [7] El tratamiento también suele depender de si el bruxismo ocurre durante el sueño o mientras está despierto; por ejemplo, una férula oclusal usada durante el sueño en una persona que sólo bruxismo cuando está despierta probablemente no tendrá ningún beneficio. [4] Algunos incluso han sugerido que el bruxismo del sueño es un trastorno completamente diferente y no está asociado con el bruxismo despierto. [10] El bruxismo despierto a veces se abrevia como AB, [5] y también se denomina "bruxismo diurno", [5] DB o "bruxismo diurno". El bruxismo del sueño a veces se abrevia como SB, [5] y también se denomina "bruxismo relacionado con el sueño", [7] "bruxismo nocturno", [7] o "rechinar de dientes nocturno". [7] Según la Clasificación Internacional de los Trastornos del Sueño edición revisada (ICSD-R), el término "bruxismo del sueño" es el más apropiado ya que este tipo ocurre durante el sueño específicamente en lugar de estar asociado con un momento particular del día, es decir, si Si una persona con bruxismo del sueño durmiera durante el día y permaneciera despierta durante la noche, la afección no ocurriría durante la noche sino durante el día. [7] El ICDS-R definió el bruxismo del sueño como "un trastorno del movimiento estereotipado caracterizado por rechinar o apretar los dientes durante el sueño", [7] clasificándolo como una parasomnia . Sin embargo, la segunda edición (ICSD-2) reclasificó el bruxismo como un "trastorno del movimiento relacionado con el sueño" en lugar de una parasomnia. [10]
Alternativamente, el bruxismo se puede dividir en bruxismo primario (también denominado " bruxismo idiopático "), donde el trastorno no está relacionado con ninguna otra afección médica, o bruxismo secundario , donde el trastorno está asociado con otras afecciones médicas. [10] El bruxismo secundario incluye causas iatrogénicas , como los efectos secundarios de los medicamentos recetados. Otra fuente divide las causas del bruxismo en tres grupos: factores centrales o fisiopatológicos, factores psicosociales y factores periféricos. [5] La décima revisión de la Clasificación Internacional de Enfermedades de la Organización Mundial de la Salud no tiene una entrada llamada bruxismo, sino que incluye el "rechinar de dientes" entre los trastornos somatomorfos . [42] Describir el bruxismo como un trastorno puramente somatomorfo no refleja la visión moderna y dominante de esta afección (ver causas).
El ICSD-R describió tres grados diferentes de bruxismo durante el sueño, definiendo leve como el que ocurre menos de cada noche, sin daño a los dientes ni deterioro psicosocial; moderado, que ocurre todas las noches, con deterioro leve del funcionamiento psicosocial; y severo como el que ocurre todas las noches, y con daño en los dientes, trastornos temporomandibulares y otras lesiones físicas, y deterioro psicosocial severo. [7]
El ICSD-R también describió tres tipos diferentes de bruxismo del sueño según la duración de la afección: agudo, que dura menos de una semana; subaguda, que dura más de una semana y menos de un mes; y crónica que dura más de un mes. [7]
El tratamiento para el bruxismo gira en torno a reparar el daño a los dientes que ya se ha producido y, a menudo, también, a través de uno o más de varios métodos disponibles, intentar prevenir daños mayores y controlar los síntomas, pero no existe un mejor tratamiento ampliamente aceptado. Dado que el bruxismo no pone en peligro la vida [5] y hay poca evidencia de la eficacia de cualquier tratamiento, [6] se ha recomendado que sólo se utilice un tratamiento conservador que sea reversible y que conlleve un bajo riesgo de morbilidad. [4] A continuación se describen los principales tratamientos que se han descrito en el bruxismo despierto y del sueño.
Dada la fuerte asociación entre el bruxismo despierto y los factores psicosociales (la relación entre el bruxismo del sueño y los factores psicosociales no está clara), se podría argumentar que el papel de las intervenciones psicosociales es fundamental para el tratamiento. Por lo tanto, la forma más sencilla de tratamiento es asegurar que la afección no representa una enfermedad grave, lo que puede actuar para aliviar el estrés que la contribuye. [4]
El médico debe proporcionar educación sobre higiene del sueño, así como una explicación clara y breve del bruxismo (definición, causas y opciones de tratamiento). [43] No se ha descubierto que la relajación y la reducción de la tensión reduzcan los síntomas del bruxismo, pero han dado a los pacientes una sensación de bienestar. [44] Un estudio ha informado menos rechinamiento y reducción de la actividad EMG después de la hipnoterapia. [45]
Otras intervenciones incluyen técnicas de relajación, manejo del estrés, modificación de conducta, reversión de hábitos e hipnosis (autohipnosis o con hipnoterapeuta). [4] Algunos han recomendado la terapia cognitivo-conductual para el tratamiento del bruxismo. [46] En muchos casos, el bruxismo despierto se puede reducir mediante el uso de técnicas de recordatorio. Combinado con una hoja de protocolo, esto también puede ayudar a evaluar en qué situaciones el bruxismo es más frecuente. [47]
Se han utilizado muchos medicamentos diferentes para tratar el bruxismo, [10] incluidas benzodiazepinas , anticonvulsivos , betabloqueantes , agentes dopaminérgicos , antidepresivos , relajantes musculares y otros. Sin embargo, hay poca o ninguna evidencia de sus respectivas eficacias comparativas entre sí y en comparación con un placebo . [ cita necesaria ] Una revisión sistemática de varios años para investigar la evidencia de tratamientos farmacológicos para el bruxismo del sueño publicada en 2014 ( Farmacoterapia para el bruxismo del sueño . Macedo, et al.) encontró "evidencia insuficiente sobre la eficacia de la farmacoterapia para el tratamiento del bruxismo del sueño". [48]
Los fármacos específicos que se han estudiado en el bruxismo del sueño son clonazepam , [49] levodopa , [49] amitriptilina , [49] bromocriptina , [49] pergolida , clonidina , propranolol y l-triptófano ; algunos no muestran ningún efecto y otros parecen tener resultados iniciales prometedores; sin embargo, se ha sugerido que se requieren más pruebas de seguridad antes de poder hacer recomendaciones clínicas basadas en evidencia. [10] Cuando el bruxismo está relacionado con el uso de inhibidores selectivos de la recaptación de serotonina en la depresión, se ha informado que agregar buspirona resuelve el efecto secundario. [15] También se ha sugerido que los antidepresivos tricíclicos son preferibles a los inhibidores selectivos de la recaptación de serotonina en personas con bruxismo y pueden ayudar con el dolor. [29]
El bruxismo puede provocar un desgaste importante de los dientes si es severo, y en ocasiones las restauraciones dentales (coronas, empastes, etc.) se dañan o se pierden, a veces de forma repetida. [1] [3] Por lo tanto, la mayoría de los dentistas prefieren mantener el tratamiento dental en personas con bruxismo muy simple y sólo realizarlo cuando sea esencial, ya que cualquier trabajo dental es probable que fracase a largo plazo. [1] Los implantes dentales , las cerámicas dentales como las coronas Emax [50] y los puentes complejos , por ejemplo, están relativamente contraindicados en los bruxistas. [1] En el caso de las coronas, la resistencia de la restauración adquiere más importancia, a veces a costa de consideraciones estéticas. Por ejemplo, una corona de oro de cobertura total, que tiene cierto grado de flexibilidad y también implica menos eliminación (y por lo tanto menos debilitamiento) del diente natural subyacente, puede ser más apropiada que otros tipos de coronas que están diseñadas principalmente para la estética más que para la durabilidad. Las carillas de porcelana en los incisivos son particularmente vulnerables a sufrir daños y, en ocasiones, la corona puede perforarse por el desgaste oclusal. [1]
Las férulas oclusales (también denominadas protectores dentales ) son comúnmente recetadas, principalmente por dentistas y especialistas en odontología, como tratamiento para el bruxismo. Los defensores de su uso afirman muchos beneficios; sin embargo, cuando la evidencia se examina críticamente en revisiones sistemáticas del tema, se informa que no hay evidencia suficiente para demostrar que las férulas oclusales son efectivas para el bruxismo del sueño [51] así como para el bruxismo en general. [52] Además, las férulas oclusales probablemente sean ineficaces para el bruxismo despierto, [4] ya que tienden a usarse sólo durante el sueño. Sin embargo, las férulas oclusales pueden ser beneficiosas para reducir el desgaste dental que puede acompañar al bruxismo, [51] pero protegiendo mecánicamente los dientes en lugar de reducir la actividad del bruxismo en sí. En una minoría de casos, el bruxismo del sueño puede empeorar con una férula oclusal. Algunos pacientes regresan periódicamente con férulas con agujeros, ya sea porque el bruxismo se agrava o no se ve afectado por la presencia de la férula. Cuando es posible el contacto entre dientes a través de los orificios de una férula, no ofrece protección contra el desgaste de los dientes y es necesario reemplazarla.
Las férulas oclusales se dividen en férulas de cobertura parcial o total según se ajusten sobre algunos o todos los dientes. Por lo general, están hechos de plástico (por ejemplo, acrílico ) y pueden ser duros o blandos. Un aparato inferior se puede usar solo o en combinación con un aparato superior. Por lo general, las personas con un reflejo nauseoso sensible toleran mejor las férulas inferiores. Otro problema al usar una férula puede ser la estimulación del flujo salival, por esta razón algunos recomiendan comenzar a usar la férula unos 30 minutos antes de acostarse para que esto no provoque dificultades para conciliar el sueño. Como medida adicional para los dientes hipersensibles en el bruxismo, se pueden aplicar pastas dentales desensibilizantes (por ejemplo, que contengan cloruro de estroncio ) inicialmente dentro de la férula para que el material esté en contacto con los dientes durante toda la noche. Esto puede continuar hasta que solo haya un nivel normal de sensibilidad en los dientes, aunque debe recordarse que la sensibilidad a los estímulos térmicos también es un síntoma de pulpitis y puede indicar la presencia de caries en lugar de dientes simplemente hipersensibles.
Las férulas también pueden reducir la tensión muscular al permitir que la mandíbula superior e inferior se muevan fácilmente entre sí. Los objetivos del tratamiento incluyen: limitar el patrón de bruxismo para evitar daños a las articulaciones temporomandibulares ; estabilizar la oclusión minimizando los cambios graduales en las posiciones de los dientes, previniendo el daño dental y revelando el alcance y los patrones del bruxismo mediante el examen de las marcas en la superficie de la férula. Por lo general, se usa un protector dental durante el sueño nocturno durante un período prolongado. Sin embargo, un metaanálisis de las férulas oclusales (protectores dentales) utilizadas para este fin concluyó que "no hay evidencia suficiente para afirmar que la férula oclusal sea eficaz para tratar el bruxismo del sueño". [53]
Una férula de reposicionamiento está diseñada para cambiar la oclusión o mordida del paciente. [ cita médica necesaria ] Se debate la eficacia de tales dispositivos. Algunos autores proponen que el uso prolongado de protectores bucales y férulas de reposicionamiento pueden provocar complicaciones irreversibles. Los ensayos controlados aleatorios con este tipo de dispositivos generalmente no muestran beneficios sobre otras terapias. [54] [55] [56] Otra férula parcial es la protección dental del sistema de supresión de tensión de inhibición del trigémino nociceptivo (NTI-TSS). Esta férula se ajusta únicamente a los dientes frontales. Se teoriza que previene daños a los tejidos principalmente al reducir la fuerza de la mordida al intentar cerrar la mandíbula normalmente con una torsión hacia adelante de los dientes frontales inferiores. La intención es que el cerebro interprete las sensaciones nerviosas como indeseables, reduciendo automática e inconscientemente la fuerza de apriete. Sin embargo, existe la posibilidad de que el dispositivo NTI-TSS actúe como un aparato de Dahl , manteniendo los dientes posteriores fuera de oclusión y provocando su sobreerupción, alterando la oclusión (es decir, puede hacer que los dientes se muevan de posición). Esto es mucho más probable si el aparato se usa durante períodos de tiempo excesivos, por lo que los aparatos tipo NTI están diseñados para uso nocturno únicamente y se recomienda un seguimiento continuo. [ cita necesaria ]
Un dispositivo de avance mandibular (normalmente utilizado para el tratamiento de la apnea obstructiva del sueño ) puede reducir el bruxismo del sueño, aunque su uso puede estar asociado con molestias. [57]
La neurotoxina botulínica (BoNT) se utiliza como tratamiento para el bruxismo. [29] Una descripción general de revisiones sistemáticas de 2020 encontró que la toxina botulínica tipo A (BTX-A) mostró una reducción significativa de la frecuencia del dolor y el bruxismo durante el sueño en comparación con el placebo o el tratamiento convencional (terapia conductual, férulas oclusales y medicamentos), después de 6 y 12 meses. [58]
La toxina botulínica causa parálisis/ atrofia muscular mediante la inhibición de la liberación de acetilcolina en las uniones neuromusculares. [15] Las inyecciones de NTBo se utilizan en el bruxismo con la teoría de que una solución diluida de la toxina paralizará parcialmente los músculos y disminuirá su capacidad para apretar y moler la mandíbula con fuerza, mientras busca retener suficiente función muscular para permitir actividades normales como hablar. y comer. Este tratamiento generalmente implica cinco o seis inyecciones en los músculos masetero y temporal, y con menos frecuencia en los pterigoideos laterales (dado el posible riesgo de disminuir la capacidad de tragar), tomando unos minutos por lado. Los efectos pueden notarse al día siguiente y pueden durar unos tres meses. Ocasionalmente pueden producirse efectos adversos, como hematomas, pero esto es bastante raro. La dosis de toxina utilizada depende de la persona y puede ser necesaria una dosis más alta en personas con músculos de masticación más fuertes. Con la parálisis muscular temporal y parcial, puede producirse atrofia por desuso, lo que significa que la dosis futura requerida puede ser menor o la duración de los efectos puede aumentar. [ cita necesaria ]
La biorretroalimentación es un proceso o dispositivo que permite a un individuo tomar conciencia y alterar la actividad fisiológica con el objetivo de mejorar la salud. Aunque la evidencia de la biorretroalimentación no se ha probado para el bruxismo despierto, existe evidencia reciente de la eficacia de la biorretroalimentación en el tratamiento del bruxismo nocturno en pequeños grupos de control. [5] [59] Se han prescrito dispositivos de monitoreo electromiográfico de los grupos de músculos asociados vinculados con alertas automáticas durante los períodos de apretar y rechinar para el bruxismo despierto. En el bruxismo del sueño también se han descrito aparatos dentales con cápsulas que se rompen y liberan un estímulo gustativo cuando se aplica suficiente fuerza, lo que despertaría a la persona del sueño en un intento de prevenir episodios de bruxismo. [40] "Aún no se ha llevado a cabo un experimento a gran escala, doble ciego, que confirme la eficacia de este enfoque". [35]
Como alternativa a simplemente reparar reactivamente el daño a los dientes y ajustarse al esquema oclusal existente, ocasionalmente algunos dentistas intentarán reorganizar la oclusión en la creencia de que esto puede redistribuir las fuerzas y reducir la cantidad de daño infligido a la dentición. A veces denominado "rehabilitación oclusal" o "equilibrio oclusal", [5] puede ser un procedimiento complejo y existe mucho desacuerdo entre los defensores de estas técnicas sobre la mayoría de los aspectos involucrados, incluidas las indicaciones y los objetivos. Puede implicar ortodoncia , odontología restauradora o incluso cirugía ortognática . Algunos han criticado estas reorganizaciones oclusales por no tener base científica y dañar irreversiblemente la dentición, además del daño ya causado por el bruxismo. [5]
Hace dos mil años, Shuowen Jiezi de Xu Shen documentó la definición del carácter chino "齘" (bruxismo) como "apretar los dientes" (齒相切也). [60] En 610, Zhubing yuanhou lun de Chao Yuanfang documentó la definición de bruxismo (齘齒) como "apretar los dientes durante el sueño" y explicó que era causado por la deficiencia de Qi y la estasis sanguínea. [61] En 978, Taiping Shenghuifang de Wang Huaiyin dio una explicación similar y tres recetas de tratamiento. [62] [63]
"La bruxomanie" (un término francés que se traduce como bruxomanía ) fue sugerido por Marie Pietkiewics en 1907. [5] En 1931, Frohman acuñó por primera vez el término bruxismo. [10] Ocasionalmente, publicaciones médicas recientes utilizarán la palabra bruxomanía con bruxismo, para denotar específicamente el bruxismo que ocurre estando despierto; sin embargo, este término puede considerarse histórico y el equivalente moderno sería el bruxismo despierto o el bruxismo diurno. Se ha demostrado que el tipo de investigación sobre el bruxismo ha cambiado con el tiempo. En general, entre 1966 y 2007, la mayor parte de la investigación publicada se centró en ajustes oclusales y férulas orales. Los enfoques conductuales en la investigación disminuyeron de más del 60% de las publicaciones en el período 1966-86 a aproximadamente el 10% en el período 1997-2007. [6] En la década de 1960, un periodoncista llamado Sigurd Peder Ramfjord defendió la teoría de que los factores oclusales eran responsables del bruxismo. [64] Generaciones de dentistas fueron educadas por esta ideología en el destacado libro de texto sobre oclusión de la época; sin embargo, la terapia centrada en la eliminación de la interferencia oclusal siguió siendo insatisfactoria. La creencia entre los dentistas de que la oclusión y el bruxismo están fuertemente relacionados todavía está muy extendida; sin embargo, la mayoría de los investigadores ahora desaprueban la maloclusión como principal factor etiológico a favor de un modelo biopsicosocial de bruxismo más multifactorial.
Los humanos y otros animales generalmente muestran apretar los dientes como una muestra de ira, hostilidad o frustración. Se cree que en los humanos, apretar los dientes puede ser un instinto evolutivo para mostrar los dientes como armas, amenazando así a un rival o un depredador. La frase "apretar los dientes" es rechinar o apretar los dientes con ira, o aceptar una situación difícil o desagradable y afrontarla de una manera determinada. [sesenta y cinco]
En la Biblia hay varias referencias al "crujir de dientes" tanto en el Antiguo Testamento, [66] como en el Nuevo Testamento, donde la frase " llanto y crujir de dientes " aparece no menos de 7 veces sólo en Mateo .
Un proverbio chino ha vinculado el bruxismo con factores psicosociales. "Si un niño aprieta, odia a su familia por no ser próspera; si una niña aprieta, odia a su madre por no estar muerta. "
En la película Eraserhead de David Lynch de 1977 , se muestra a la pareja de Henry Spencer ("Mary X") dando vueltas mientras duerme y chasqueando las mandíbulas violenta y ruidosamente, representando el bruxismo del sueño. En la novela de Stephen King de 1988 " The Tommyknockers ", la hermana del personaje central Bobbi Anderson también tenía bruxismo. En la película Réquiem por un sueño de 2000 , el personaje de Sara Goldfarb ( Ellen Burstyn ) comienza a tomar una pastilla para adelgazar a base de anfetaminas y desarrolla bruxismo. En la película de 2005 Beowulf & Grendel , una reelaboración moderna del poema anglosajón Beowulf , la bruja Selma le dice a Beowulf que el nombre del troll Grendel significa "rechinador de dientes", afirmando que "tiene malos sueños", una posible alusión a Grendel. presenciar traumáticamente la muerte de su padre cuando era niño, a manos del rey Hrothgar. Los gautas (los guerreros que cazan al troll) traducen alternativamente el nombre como "triturador de huesos de hombres" para demonizar a sus presas. En la serie Canción de hielo y fuego de George RR Martin , el rey Stannis Baratheon rechina los dientes con regularidad, tan fuerte que se puede escuchar "a medio castillo de distancia".
En la cultura rave , a menudo se informa que el uso recreativo del éxtasis causa bruxismo. Entre las personas que han consumido éxtasis, mientras bailan es habitual utilizar chupetes, piruletas o chicles en un intento de reducir el daño en los dientes y prevenir el dolor de mandíbula. [68] Se cree que el bruxismo es uno de los factores que contribuyen a la " boca de metanfetamina ", una condición potencialmente asociada con el uso prolongado de metanfetamina . [69]