
La donación de órganos es el proceso cuando una persona autoriza que un órgano propio sea extraído y trasplantado a otra persona, de forma legal, ya sea mediante consentimiento en vida del donante , mediante una autorización legal para donación de fallecido realizada con anterioridad al fallecimiento , o para donaciones de fallecido mediante la autorización de los familiares legales .
La donación puede ser para investigación o, más comúnmente, se pueden donar órganos y tejidos trasplantables sanos para ser trasplantados a otra persona. [1] [2]
Los trasplantes comunes incluyen riñones , corazón , hígado , páncreas , intestinos , pulmones , huesos , médula ósea , piel y córneas . [1] Algunos órganos y tejidos pueden ser donados por donantes vivos, como un riñón o parte del hígado, parte del páncreas, parte de los pulmones o parte de los intestinos, [3] pero la mayoría de las donaciones ocurren después de que el donante haya fallecido . [1]
En 2019 , España tuvo la tasa de donantes más alta del mundo con 46,91 por millón de personas, seguida de Estados Unidos (36,88 por millón), Croacia (34,63 por millón), Portugal (33,8 por millón) y Francia (33,25 por millón). [4]
Al 2 de febrero de 2019 , había 120.000 personas esperando trasplantes de órganos que les salvarían la vida en Estados Unidos . [5] De ellos, 74.897 personas eran candidatos activos en espera de un donante. [5] Si bien las opiniones sobre la donación de órganos son positivas, existe una gran brecha entre el número de donantes registrados y los que esperan donaciones de órganos a nivel mundial . [6]
Para aumentar el número de donantes de órganos, especialmente entre poblaciones subrepresentadas , los enfoques actuales incluyen el uso de intervenciones optimizadas en redes sociales , exponiendo contenido educativo personalizado sobre la donación de órganos dirigido a los usuarios de redes sociales . [7] Cada año, el 13 de agosto se celebra el Día Mundial de la Donación de Órganos para crear conciencia sobre la importancia de la donación de órganos. [8]
Los donantes de órganos suelen estar muertos en el momento de la donación, pero pueden estar vivos. Para los donantes vivos, la donación de órganos generalmente implica pruebas exhaustivas antes de la donación, incluida una evaluación psicológica para determinar si el posible donante comprende y da su consentimiento a la donación. El día de la donación, donante y receptor llegan al hospital, como lo harían para cualquier otra cirugía mayor . [9]
Para los donantes fallecidos, el proceso comienza con la verificación de que la persona sin duda ha fallecido, determinando si algún órgano podría donarse y obteniendo el consentimiento para la donación de cualquier órgano utilizable. Normalmente, no se hace nada hasta que la persona ya ha fallecido, aunque si la muerte es inevitable, es posible comprobar el consentimiento y realizar algunas pruebas médicas sencillas poco antes para ayudar a encontrar un destinatario compatible. [9]
La verificación de la muerte normalmente la realiza un neurólogo (médico especialista en función cerebral) que no interviene en los intentos previos de salvar la vida del paciente. Este médico no tiene nada que ver con el proceso de trasplante. [9] La verificación de la muerte a menudo se realiza varias veces, para evitar que los médicos pasen por alto cualquier signo de vida restante, por pequeño que sea. [10] Después de la muerte, el hospital puede mantener el cuerpo conectado a un ventilador mecánico y utilizar otros métodos para mantener los órganos en buenas condiciones. [10] El patrimonio del donante y sus familias no pagan ningún gasto relacionado con la donación.
El proceso quirúrgico depende de qué órganos se donan. Normalmente, el cuerpo se restaura a una apariencia lo más normal posible, para que la familia pueda proceder con los ritos funerarios y la cremación o el entierro.
Los pulmones son muy vulnerables a las lesiones y, por tanto, los más difíciles de preservar, ya que sólo se utiliza entre el 15 y el 25% de los órganos donados. [11]
El primer donante vivo de órganos en un trasplante exitoso fue Ronald Lee Herrick (1931-2010), quien donó un riñón a su hermano gemelo Richard (1931-1963) en 1954. [12] El cirujano principal, Joseph Murray , y el nefrólogo John Merrill ganó el Premio Nobel de Fisiología o Medicina en 1990 por sus avances en trasplante de órganos.
El donante de órganos más joven fue un bebé con anencefalia , nacido en 2014, que vivió sólo 100 minutos y donó sus riñones a un adulto con insuficiencia renal . [13] El donante de córnea de mayor edad conocido fue una mujer escocesa de 107 años, cuyas córneas fueron donadas después de su muerte en 2016. [14] El donante de órgano interno más antiguo conocido fue un hombre del sur de Missouri de 98 años. , quien donó su hígado después de su muerte. [15]
El donante de órganos vivo altruista de mayor edad fue una mujer de 85 años en Gran Bretaña, que donó un riñón a un extraño en 2014 después de escuchar cuántas personas necesitaban recibir un trasplante. [dieciséis]
Los investigadores pudieron desarrollar una forma novedosa de trasplantar riñones fetales humanos en ratas anéfricas para superar un obstáculo importante que impide los trasplantes de órganos fetales humanos. [17] Los riñones fetales humanos demostraron crecimiento y función en las ratas. [17]
El tejido cerebral donado es un recurso valioso para la investigación de la función cerebral , la neurodiversidad , la neuropatología y los posibles tratamientos. Para comparar se necesitan cerebros de control divergentes y sanos. [18] Los bancos de cerebros normalmente obtienen tejido de donantes que se habían registrado con ellos antes de su muerte, [19] ya que los registros de donantes de órganos se centran en el tejido destinado a trasplantes. En los Estados Unidos, el Brain Donor Project, una organización sin fines de lucro, facilita este proceso. [20] [21]
Las leyes de diferentes países permiten a los donantes potenciales permitir o rechazar la donación, o dar esta opción a sus familiares. La frecuencia de las donaciones varía entre países.
El término consentimiento suele definirse como una cuestión de adhesión a un acuerdo de principios y normas; sin embargo, la definición se vuelve difícil de ejecutar en el tema de la donación de órganos, principalmente porque el sujeto es incapaz de dar su consentimiento por muerte o discapacidad mental. [22] Hay dos tipos de consentimiento que se están revisando; consentimiento explícito y consentimiento presunto. El consentimiento explícito consiste en que el donante dé su consentimiento directo mediante el registro adecuado según el país. [23] El segundo proceso de consentimiento es el consentimiento presunto, que no necesita el consentimiento directo del donante o del familiar más cercano. [23] El consentimiento presunto supone que el donante potencial habría permitido la donación si se hubiera solicitado el permiso. [23] De los posibles donantes, se estima que el veinticinco por ciento de las familias se niegan a donar los órganos de un ser querido. [24]
A medida que avanza la ciencia médica, aumenta continuamente el número de personas que podrían recibir ayuda de los donantes de órganos. A medida que aumentan las oportunidades de salvar vidas con nuevas tecnologías y procedimientos, la demanda de donantes de órganos aumenta más rápido que el número real de donantes. [25] Para respetar la autonomía individual, se debe determinar el consentimiento voluntario para la disposición de los restos mortales del individuo después de su muerte. [26] Hay dos métodos principales para determinar el consentimiento voluntario: "optar por participar" (sólo aquellos que han dado su consentimiento explícito son donantes) y "optar por no participar" (cualquiera que no haya rechazado el consentimiento para donar es un donante). En términos de un sistema de consentimiento presunto o de exclusión voluntaria, se supone que las personas tienen la intención de donar sus órganos para uso médico cuando expiren. [26] Los sistemas legislativos de exclusión voluntaria aumentan drásticamente las tasas efectivas de consentimiento para la donación como consecuencia del efecto predeterminado . [27] Por ejemplo, Alemania , que utiliza un sistema de exclusión voluntaria, tiene una tasa de consentimiento de donación de órganos del 12% entre su población, mientras que Austria , un país con una cultura y un desarrollo económico muy similares, pero que utiliza un sistema de exclusión voluntaria sistema, tiene una tasa de consentimiento del 99,98%. [27] [28]
El consentimiento de exclusión voluntaria, también conocido como consentimiento "considerado", se refiere a la noción de que la mayoría de las personas apoyan la donación de órganos, pero sólo un pequeño porcentaje de la población está realmente registrada, porque no pasan por el paso real de registro. , incluso si quieren donar sus órganos en el momento de su muerte. Esto podría resolverse con un sistema de exclusión voluntaria, en el que muchas más personas se registrarían como donantes cuando sólo aquellos que se oponen a dar su consentimiento a la donación tienen que registrarse para estar en la lista de no donación. [26]
Por estas razones, países como Gales han adoptado un consentimiento de "exclusión voluntaria", lo que significa que si un ciudadano no ha tomado claramente la decisión de registrarse, será tratado como un ciudadano registrado y participará en el proceso de donación de órganos. . Del mismo modo, el consentimiento voluntario se refiere al proceso de consentimiento de únicamente aquellos que están registrados para participar en la donación de órganos. Actualmente, Estados Unidos tiene un sistema de exclusión voluntaria, pero los estudios muestran que los países con un sistema de exclusión voluntaria salvan más vidas debido a una mayor disponibilidad de órganos donados. La actual política de consentimiento voluntario supone que las personas no están dispuestas a convertirse en donantes de órganos en el momento de su muerte, a menos que hayan documentado lo contrario mediante el registro de donación de órganos. [26]
Registrarse para convertirse en donante de órganos depende en gran medida de la actitud del individuo; aquellos con una perspectiva positiva pueden tener una sensación de altruismo hacia la donación de órganos, mientras que otros pueden tener una perspectiva más negativa, como no confiar en que los médicos trabajarán tan duro para salvar las vidas de los donantes de órganos registrados. Algunas preocupaciones comunes con respecto a un sistema de consentimiento presunto ("exclusión voluntaria") son los temores sociológicos de un nuevo sistema, la objeción moral, el sentimentalismo y las preocupaciones sobre la gestión del registro de objeciones para aquellos que deciden optar por no participar en la donación. [26] Existen preocupaciones adicionales con vistas a comprometer la libertad de elección de donar, [29] conflictos con creencias religiosas existentes [30] y la posibilidad de violaciones póstumas de la integridad corporal . [31] Aunque existen preocupaciones, Estados Unidos todavía tiene una tasa de aprobación de la donación de órganos del 95 por ciento. Este nivel de aceptación a nivel nacional puede fomentar un entorno en el que pasar a una política de consentimiento presunto pueda ayudar a resolver parte del problema de la escasez de órganos, donde se supone que las personas están dispuestas a ser donantes de órganos a menos que documenten su deseo de "excluirse", lo cual debe ser respetado. [30]
Debido a políticas públicas, factores culturales, de infraestructura y otros, los modelos de consentimiento presunto o de exclusión voluntaria no siempre se traducen directamente en mayores tasas efectivas de donación. El Reino Unido tiene varias leyes y políticas diferentes para el proceso de donación de órganos, como que se debe proporcionar el consentimiento de un testigo o tutor para participar en la donación de órganos. Esta política fue consultada por el Departamento de Salud y Atención Social en 2018, [32] y se implementó a partir del 20 de mayo de 2020. [33]
En términos de donación de órganos efectiva, en algunos sistemas como Australia (14,9 donantes por millón, 337 donantes en 2011), los miembros de la familia deben dar su consentimiento o negarse, o pueden vetar una posible recuperación incluso si el donante ha dado su consentimiento. [34] Algunos países con un sistema de exclusión voluntaria como España (40,2 donantes por millón de habitantes), [35] Croacia (40,2 donantes/millón) [35] o Bélgica (31,6 donantes/millón) [35] tienen altas tasas de donantes, sin embargo, algunos países como Grecia (6 donantes/millón) mantienen bajas tasas de donantes incluso con este sistema. [36] El presidente de la Organización Nacional de Trasplantes de España ha reconocido que el enfoque legislativo español probablemente no sea la razón principal del éxito del país en aumentar las tasas de donantes, a partir de los años 1990. [37]
Si tomamos el ejemplo de España, que ha adoptado con éxito el sistema de donación por consentimiento presunto, las unidades de cuidados intensivos (UCI) deben estar equipadas con suficientes médicos para maximizar el reconocimiento de los donantes potenciales y mantener los órganos mientras se consulta a las familias para la donación. La característica que permite que el modelo español de consentimiento presunto tenga éxito es el recurso de los coordinadores de trasplantes ; Se recomienda tener al menos uno en cada hospital donde se practica la donación voluntaria para autorizar la obtención de órganos de manera eficiente. [38]
Las opiniones del público son cruciales para el éxito de los sistemas de donación de consentimiento voluntario o presunto. En un estudio realizado para determinar si un cambio en la política de salud hacia un sistema de consentimiento presunto o de exclusión voluntaria ayudaría a aumentar los donantes, se observó un aumento del 20 al 30 por ciento entre los países que cambiaron sus políticas de algún tipo de sistema de participación voluntaria a un sistema de exclusión voluntaria. sistema de exclusión voluntaria. Por supuesto, este aumento debe tener mucho que ver con el cambio de política de salud , pero también puede estar influenciado por otros factores que podrían haber impactado el aumento de los donantes. [39]
La prioridad de trasplante para donantes dispuestos, también conocida como "regla de prioridad de los donantes", es un método más nuevo y el primero en incorporar un criterio "no médico" en el sistema de prioridad para fomentar tasas de donación más altas en el sistema de participación voluntaria. [40] [41] Implementado inicialmente en Israel , permite que un individuo que necesita un órgano ascienda en la lista de destinatarios. Avanzar en la lista depende de que la persona opte por participar antes de necesitar una donación de órganos. La política aplica criterios no médicos al permitir que las personas que se hayan registrado previamente como donantes de órganos, o cuya familia haya donado previamente un órgano, tengan prioridad sobre otros posibles receptores. Se debe determinar que ambos destinatarios tienen necesidades médicas idénticas antes de ascender a un destinatario en la lista. Si bien incentivos como este en el sistema de participación voluntaria ayudan a aumentar las tasas de donación, no tienen tanto éxito como las políticas predeterminadas de donación de consentimiento presunto y de exclusión voluntaria. [34]
El 30 de noviembre de 2005, el Congreso introdujo una política de exclusión voluntaria en la donación de órganos, según la cual todas las personas mayores de 18 años serán donantes de órganos a menos que ellos o sus familiares indiquen lo contrario. La ley fue promulgada el 22 de diciembre de 2005, como "Ley 26.066". [48]
El 4 de julio de 2018, el Congreso aprobó una ley que elimina el requisito de familia, convirtiendo al donante de órganos en la única persona que puede bloquear la donación. Fue promulgada el 4 de julio de 2018, como Ley Justina o “Ley 27.447”. [49]
Una campaña del Sport Club Recife ha hecho que las listas de espera para órganos en el noreste de Brasil se reduzcan casi a cero; Si bien según la ley brasileña la familia tiene la máxima autoridad, la emisión de la tarjeta de donación de órganos y las discusiones posteriores han facilitado el proceso. [50]
En 2001, el Gobierno de Canadá anunció la formación del Consejo Canadiense para la Donación y los Trasplantes, cuyo objetivo sería asesorar a la Conferencia de Viceministros de Salud sobre las actividades relacionadas con la donación y el trasplante de órganos. Los viceministros de salud de todas las provincias y territorios, excepto Quebec, decidieron transferir las responsabilidades del Consejo Canadiense para la Donación y los Trasplantes a los Servicios Canadienses de Sangre . [51]
En Québec, una organización llamada Transplant Québec es responsable de gestionar toda la donación de órganos; Héma-Québec es responsable de la donación de tejidos. [52] El consentimiento para la donación de órganos por parte de un individuo se otorga inscribiéndose en el registro de donación de órganos establecido por la Chambre des notaires du Québec , firmando y pegando la etiqueta en el reverso de la tarjeta de seguro médico, o registrándose en la Régie de l 'assurance maladie du Québec o Registre des consentements au don d'organes et de tissus' . [53]
En 2017, la mayoría de los trasplantes realizados fueron trasplantes de riñón. [54] Canadian Blood Services tiene un programa llamado donación emparejada de riñones, donde los candidatos a trasplante son compatibles con donantes vivos compatibles de todo Canadá. También brinda a las personas la oportunidad de ser donantes vivos de un paciente anónimo que espera un trasplante. Al 31 de diciembre de 2017, había 4,333 pacientes en la lista de espera de trasplante. En 2017 se realizaron un total de 2.979 trasplantes, incluidos los multiorgánicos; 242 pacientes murieron mientras estaban en lista de espera. Una media de 250 canadienses mueren cada año esperando un trasplante de órganos. [55]
Cada provincia cuenta con diferentes métodos y registros de intención de donación de órganos o tejidos como donante fallecido. En algunas provincias, como Terranova y Labrador y Nuevo Brunswick, el registro de donación de órganos se completa completando la sección "Intención de donar" al solicitar o renovar la atención médica provincial. [56] [57] En Ontario , uno debe tener 16 años de edad para registrarse como donante de órganos y tejidos y registrarse en ServiceOntario . [58] Alberta exige que una persona tenga 18 años de edad o más y se registre en el Registro de Donación de Órganos y Tejidos de Alberta. [59]
Nueva Escocia , Canadá, es la primera jurisdicción de América del Norte que introducirá un programa automático de donación de órganos a menos que los residentes opten por no participar; esto se conoce como consentimiento presunto . [60] La Ley de Órganos y Tejidos Humanos se introdujo el 2 de abril de 2019. [61] Cuando la nueva legislación entre en vigor, todas las personas que hayan sido residentes de Nueva Escocia durante un mínimo de 12 meses consecutivos, con capacidad adecuada para tomar decisiones y sean mayores de 19 años se consideran donantes potenciales y serán remitidos automáticamente a programas de donación si se determina que son buenos candidatos. En el caso de personas menores de 19 años y personas sin adecuada capacidad de decisión, sólo serán considerados como donantes de órganos si su padre, madre, tutor o tomador de decisión los opta por ingresar al programa. Está previsto que la nueva legislación entre en vigor entre mediados y finales de 2020 y no se aplicará a los turistas que visiten Nueva Escocia ni a los estudiantes de educación postsecundaria de otras provincias o países. [62]
El 6 de enero de 2010 se promulgó la “Ley 20.413”, que introduce una política de exclusión voluntaria en materia de donación de órganos, donde todas las personas mayores de 18 años serán donantes de órganos salvo que manifiesten su negativa. [63] [64]
El 4 de agosto de 2016, el Congreso aprobó la “Ley 1805”, que introdujo una política de exclusión voluntaria en la donación de órganos donde todas las personas serán donantes de órganos a menos que manifiesten su negativa. [65] La ley entró en vigor el 4 de febrero de 2017. [66]

Dentro de la Unión Europea , la donación de órganos está regulada por los estados miembros. En 2010, 24 países europeos tenían algún tipo de sistema de consentimiento presunto (exclusión voluntaria), y los sistemas de exclusión voluntaria más destacados y limitados se encuentran en España, Austria y Bélgica y arrojan altas tasas de donantes. [67] España tuvo la tasa de donantes más alta del mundo, 46,9 por millón de personas en la población, en 2017. [68] Esto se atribuye a múltiples factores en el sistema médico español, incluida la identificación y derivación temprana de posibles donantes, la ampliación de los criterios para donantes y marcos estandarizados para trasplantes después de muerte circulatoria. [69]
En Inglaterra, las personas que deseen donar sus órganos después de su muerte pueden utilizar el Registro de Donación de Órganos, una base de datos nacional. El gobierno de Gales se convirtió en el primer país constituyente del Reino Unido en adoptar el consentimiento presunto en julio de 2013. [70] El plan de donación de órganos de exclusión voluntaria en Gales entró en funcionamiento el 1 de diciembre de 2015 y se espera que aumente el número de donantes en 25%. [71] En 2008, el Reino Unido discutió si cambiar a un sistema de exclusión voluntaria a la luz del éxito en otros países y de una grave escasez de donantes de órganos en el Reino Unido. [72] En Italia, si el fallecido no permitió ni rechazó la donación en vida, los familiares tomarán la decisión en su nombre a pesar de una ley de 1999 que preveía un sistema de exclusión voluntaria adecuado. [73] En 2008, el Parlamento Europeo votó abrumadoramente a favor de una iniciativa para introducir una tarjeta de donante de órganos de la UE con el fin de fomentar la donación de órganos en Europa. [74]
El Centro Médico Regional Landstuhl (LRMC) se ha convertido en uno de los hospitales de donación de órganos más activos de toda Alemania, que por lo demás tiene una de las tasas de participación en donación de órganos más bajas de la red de órganos Eurotransplant . El LRMC, el hospital militar estadounidense más grande fuera de Estados Unidos, es uno de los mejores hospitales para la donación de órganos en el estado alemán de Renania-Palatinado , aunque tiene relativamente pocas camas en comparación con muchos hospitales alemanes. Según la organización alemana de trasplantes de órganos , Deutsche Stiftung Organtransplantation (DSO), 34 miembros del servicio militar estadounidense que murieron en el LRMC (aproximadamente la mitad del número total de los que murieron allí) donaron un total de 142 órganos entre 2005 y 2010. Sólo en 2010, 10 de los 12 miembros del servicio estadounidense que murieron en el LRMC eran donantes, donando un total de 45 órganos. De los 205 hospitales de la región central del DSO, que incluye las grandes ciudades de Frankfurt y Mainz , sólo seis tenían más donantes de órganos que el LRMC en 2010. [75]
Escocia cumple con el Código de prácticas de la Autoridad de Tejidos Humanos, que otorga autoridad para donar órganos, en lugar del consentimiento del individuo. [76] Esto ayuda a evitar conflictos de implicaciones y contiene varios requisitos. Para participar en la donación de órganos, uno debe estar incluido en el Registro de Donantes de Órganos (ODR). Si el sujeto es incapaz de dar su consentimiento y no está en la ODR, entonces un representante interino, como un tutor legal o un miembro de la familia, puede dar su consentimiento legal para la donación de órganos del sujeto, junto con un testigo que preside, según Human Código de prácticas de la autoridad de tejidos. Para que un sujeto sea incapaz es necesario el consentimiento o la negativa del cónyuge, familiar o pariente.
Austria participa en el proceso de consentimiento de "exclusión voluntaria" y tiene leyes que hacen de la donación de órganos la opción predeterminada en el momento de la muerte. En este caso, los ciudadanos deben "optar por no participar" explícitamente en la donación de órganos. Sin embargo, en países como Estados Unidos y Alemania, las personas deben "optar por participar" explícitamente si quieren donar sus órganos cuando mueren. En Alemania y Suiza existen tarjetas de donante de órganos . [77] [78]
En mayo de 2017, Irlanda inició el proceso de introducción de un sistema de "exclusión voluntaria" para la donación de órganos. El ministro de Sanidad, Simon Harris, expresó sus expectativas de que a finales de 2017 se apruebe el proyecto de ley sobre tejidos humanos. Este proyecto de ley establecería el sistema de "consentimiento presunto". [79]
La Ley de Capacidad Mental es otra política legal vigente para la donación de órganos en el Reino Unido. La ley es utilizada por profesionales médicos para declarar la capacidad mental de un paciente. La ley afirma que los profesionales médicos deben "actuar en el mejor interés del paciente", cuando el paciente no puede hacerlo. [76]
India tiene un programa de donación de córnea bastante bien desarrollado; sin embargo, la donación después de la muerte cerebral ha tardado relativamente en despegar. La mayoría de los trasplantes realizados en la India son trasplantes relacionados o no relacionados con personas vivas. Para frenar el comercio de órganos y promover la donación después de la muerte cerebral, el gobierno promulgó una ley llamada " Ley de Trasplante de Órganos Humanos " en 1994 que provocó un cambio significativo en el panorama de la donación y el trasplante de órganos en la India. [80] [81] [82] [83] [84] [85] [86] Muchos estados indios han adoptado la ley y en 2011 se llevaron a cabo nuevas modificaciones de la ley. [87] [88] [89] [90] [91] A pesar de la ley, ha habido casos aislados de comercio de órganos en la India y estos han sido ampliamente informados en la prensa. Esto dio lugar a una nueva enmienda de la ley en 2011. Las donaciones de personas fallecidas después de una muerte cerebral han comenzado a ocurrir lentamente en la India y 2012 fue el mejor año para el programa.
El año 2013 ha sido el mejor hasta ahora para la donación de órganos de personas fallecidas en la India. Se recuperaron un total de 845 órganos de 310 donantes de órganos múltiples, lo que dio como resultado una tasa nacional de donación de órganos de 0,26 por millón de habitantes (Tabla 2).
* ODR (pmp) – Tasa de donación de órganos (por millón de habitantes)
En el año 2000, gracias a los esfuerzos de una organización no gubernamental llamada Fundación MOHAN, el estado de Tamil Nadu inició una red de intercambio de órganos entre algunos hospitales. [93] [94] La Fundación MOHAN también estableció una red de intercambio similar en el estado de Andhra Pradesh y estos dos estados estuvieron a la vanguardia del programa de donación y trasplante de fallecidos durante muchos años. [95] [96] Como resultado, se facilitó la recuperación de 1.033 órganos y tejidos en estos dos estados. [97]
Redes de intercambio similares surgieron en los estados de Maharashtra y Karnataka ; sin embargo, el número de donaciones de fallecidos que se produjeron en estos estados no fue suficiente para tener mucho impacto. En 2008, el Gobierno de Tamil Nadu elaboró órdenes gubernamentales que establecen procedimientos y directrices para la donación y el trasplante de órganos de personas fallecidas en el estado. [98] Estos incorporaron a casi treinta hospitales al programa y han resultado en un aumento significativo en la tasa de donación en el estado. Con una tasa de donación de órganos de 1,15 por millón de habitantes, Tamil Nadu es el líder en donación de órganos de personas fallecidas en el país. El pequeño éxito del modelo de Tamil Nadu ha sido posible gracias a la unión de hospitales gubernamentales y privados, organizaciones no gubernamentales y el Departamento de Salud del Estado. La mayoría de los programas de donación de fallecidos se han desarrollado en los estados del sur de la India. [99] Los diversos programas de este tipo son los siguientes:
En el año 2012, además de Tamil Nadu, otros estados del sur también realizaron con mayor frecuencia trasplantes de donación de fallecidos. Los estados de Tamil Nadu y Kerala utilizan un registro en línea de intercambio de órganos para donaciones y trasplantes de fallecidos. Ambos registros han sido desarrollados, implementados y mantenidos por la Fundación MOHAN. Sin embargo. La Organización Nacional de Trasplantes de Órganos y Tejidos (NOTTO) es una organización de nivel nacional creada bajo la Dirección General de Servicios de Salud, el Ministerio de Salud y Bienestar Familiar, el Gobierno de la India y la única organización oficial.
La venta de órganos está legalmente prohibida en Asia. Numerosos estudios han documentado que los vendedores de órganos tienen una mala calidad de vida (CV) después de la donación de riñón. Sin embargo, un estudio realizado por Vemuru reddy et al muestra una mejora significativa en la calidad de vida, contrariamente a la creencia anterior. [100] Los donantes renales emparentados vivos tienen una mejora significativa en la calidad de vida después de la donación renal utilizando el BREF de calidad de vida de la OMS en un estudio realizado en el All India Institute of Medical Sciences de 2006 a 2008. La calidad de vida del donante era mala cuando El injerto se perdió o el receptor murió. [100]
En la India, existen seis tipos de órganos que salvan vidas y que se pueden donar para salvar la vida de un paciente. Estos incluyen riñones, hígado, corazón, pulmones, páncreas e intestino. Últimamente también se ha iniciado el trasplante de útero en la India. Sin embargo, el útero no es un órgano que salva vidas según la Ley de Trasplantes de Órganos Humanos (2011). [101] Recientemente se ha desarrollado un sistema de puntuación, la puntuación Seth-Donación de órganos y tejidos (S-DOT), para evaluar las mejores prácticas de los hospitales en la donación de tejidos y de órganos después de la muerte cerebral. [102]
Sólo un país, Irán, ha eliminado la escasez de órganos para trasplantes, y sólo Irán tiene un sistema de pago legal y en funcionamiento para la donación de órganos. También es el único país donde el comercio de órganos es legal. La forma en que funciona su sistema es que, si un paciente no tiene un familiar vivo o no se le asigna un órgano de un donante fallecido, presente su solicitud ante la Asociación de Pacientes de Diálisis y Trasplantes (Datpa), una organización sin fines de lucro. La asociación establece donantes potenciales, esos donantes son evaluados por médicos de trasplantes que no están afiliados a la asociación Datpa. El gobierno da una compensación de 1.200 dólares a los donantes y les ayuda con un año de seguro médico limitado. Además, trabajando a través de Datpa, los receptores de riñones pagan a los donantes entre $2,300 y $4,500. [103] Es importante destacar que es ilegal que los equipos médicos y quirúrgicos involucrados o cualquier "intermediario" reciban pagos. [104] Las donaciones benéficas se realizan a aquellos donantes cuyos destinatarios no pueden pagar. El sistema iraní comenzó en 1988 y eliminó la escasez de riñones en 1999. Durante el primer año de establecimiento de este sistema, el número de trasplantes casi se había duplicado; casi cuatro quintas partes procedían de fuentes vivas no relacionadas. [104] El economista premio Nobel Gary Becker y Julio Elías estimaron que un pago de 15.000 dólares para donantes vivos aliviaría la escasez de riñones en los EE. UU. [103]
Desde 2008, firmar una tarjeta de donante de órganos en Israel ha proporcionado un beneficio médico potencial al firmante. Si dos pacientes requieren donación de órganos y tienen la misma necesidad médica, se dará preferencia a aquel que haya firmado una tarjeta de donación de órganos. (Esta política recibió el sobrenombre de "No des, no recibas".) La donación de órganos en Israel aumentó después de 2008. [ cita necesaria ]
La tasa de donación de órganos en Japón es significativamente menor que en los países occidentales. [105] Esto se atribuye a razones culturales, cierta desconfianza hacia la medicina occidental y un controvertido trasplante de órganos en 1968 que provocó una prohibición de la donación de órganos cadavéricos que duraría treinta años. [105] La donación de órganos en Japón está regulada por una ley de trasplante de órganos de 1997, que define la " muerte cerebral " y legaliza la obtención de órganos de donantes con muerte cerebral.
Los Países Bajos envían una postal a todos los que viven en el país cuando cumplen 18 años (y a todos los que viven en el país cuando entró en vigor la ley de 2020), y un recordatorio si no responden. Pueden optar por donar, no donar, delegar la elección a la familia o nombrar a una persona específica. Si no responde a ninguna de las notificaciones, se le considera donante por defecto. [106] Una familia no puede objetar a menos que haya motivos que demuestren que la persona no hubiera querido donar. Si una persona no puede ser encontrada en el registro nacional de donantes, porque viaja desde otro país o porque es indocumentada, sus órganos no se extraen sin el consentimiento de la familia. No se extraen órganos de personas que mueren de forma no natural sin la aprobación del fiscal general local.

La ley de Nueva Zelanda permite que los donantes vivos participen únicamente en la donación de órganos altruista . En los cinco años hasta 2018, hubo 16 casos de donación de hígado por parte de donantes vivos y 381 casos de donación de riñón por parte de donantes vivos. [107] Nueva Zelanda tiene bajas tasas de donación de seres vivos, lo que podría deberse al hecho de que es ilegal pagarle a alguien por sus órganos. La Ley de Tejidos Humanos de 2008 establece que el comercio de tejidos humanos está prohibido y se castiga con una multa de hasta 50.000 dólares o una pena de prisión de hasta 1 año. [108] La Ley de Compensación para Donantes de Órganos Vivos de 2016, que entró en vigor en diciembre de 2017, permite que los donantes de órganos vivos sean compensados por la pérdida de ingresos durante un máximo de 12 semanas después de la donación. [109]
La ley de Nueva Zelanda también permite la donación de órganos de personas fallecidas. En los cinco años transcurridos hasta 2018, se extrajeron órganos de 295 personas fallecidas. [107] Toda persona que solicita una licencia de conducir en Nueva Zelanda indica si desea o no ser donante si muere en circunstancias que permitirían la donación. [110] La pregunta es obligatoria para que se dé trámite a la solicitud, es decir, la persona debe responder sí o no, y no tiene la opción de dejarla sin respuesta. [110] Sin embargo, la respuesta dada en la licencia de conducir no constituye un consentimiento informado , porque en el momento de la solicitud de la licencia de conducir no todas las personas están equipadas para tomar una decisión informada sobre si ser o no donante y, por lo tanto, no es la decisión factor que influye en si la donación se realiza o no. [110] Está ahí simplemente para dar una indicación de los deseos de la persona. [110] La familia debe estar de acuerdo con el procedimiento para que se realice la donación. [110] [111]
Un proyecto de ley de 2006 propuso crear un registro de donación de órganos donde las personas puedan dar su consentimiento informado para la donación de órganos y expresar claramente sus deseos legalmente vinculantes. [112] Sin embargo, el proyecto de ley no fue aprobado y algunos médicos lo condenaron, quienes dijeron que incluso si una persona hubiera dado su consentimiento expreso para que se llevara a cabo la donación de órganos, no llevarían a cabo el procedimiento en presencia de de cualquier desacuerdo por parte de los familiares en duelo. [113]
La población indígena de Nueva Zelanda también tiene opiniones firmes sobre la donación de órganos. Muchos maoríes creen que la donación de órganos es moralmente inaceptable debido a la necesidad cultural de que un cadáver permanezca completamente intacto. [114] Sin embargo, debido a que no existe una autoridad cultural universalmente reconocida, ninguna opinión sobre la donación de órganos es universalmente aceptada en la población maorí. [114] Sin embargo, tienen menos probabilidades de aceptar un trasplante de riñón que otros neozelandeses, a pesar de estar sobrerrepresentados en la población que recibe diálisis. [114]
En Corea del Sur , la disposición de 2006 de la Ley de Trasplantes de Órganos introdujo un incentivo monetario equivalente a 4.500 dólares estadounidenses para la familia superviviente de donantes con muerte cerebral; la recompensa está destinada a ser consuelo y compensación por los gastos funerarios y hospitalarios. [115] [116]
La donación de órganos en Sri Lanka fue ratificada por la Ley de Trasplante de Tejidos Humanos No. 48 de 1987. La Sociedad de Donación de Ojos de Sri Lanka , una organización no gubernamental establecida en 1961, ha proporcionado más de 60.000 córneas para trasplante de córnea a pacientes en 57 países. Es uno de los principales proveedores de ojos humanos del mundo, con un suministro de aproximadamente 3.000 córneas al año. [117]
Desde diciembre de 2015, la Ley de Trasplantes Humanos (Gales) de 2013 aprobada por el gobierno de Gales ha permitido un registro de donación de órganos de exclusión voluntaria, siendo el primer país del Reino Unido en hacerlo. La legislación se considera "consentimiento", según el cual se considera que todos los ciudadanos no tienen objeciones a convertirse en donantes, a menos que hayan optado por no participar en este registro. [118]

La Ley de Donación de Órganos de Inglaterra , también conocida como ley de Max y Keira, entró en vigor en mayo de 2020. Significa que los adultos en Inglaterra serán automáticamente considerados donantes potenciales a menos que opten por no participar o sean excluidos. [119] A partir de marzo de 2021, Escocia también cuenta con un sistema de exclusión voluntaria. [120] [121]
La dependencia de la Corona Británica de Jersey pasó a un registro de exclusión voluntaria el 1 de julio de 2019. [122] [123]
Más de 121.000 personas que necesitan un órgano están en la lista de espera del gobierno de Estados Unidos. [124] Esta crisis dentro de los Estados Unidos está creciendo rápidamente porque en promedio sólo se realizan 30.000 trasplantes cada año. Más de 8.000 personas mueren cada año por falta de un órgano de un donante, una media de 22 personas al día. [125] [40] Entre los años 1988 y 2006, el número de trasplantes se duplicó, pero el número de pacientes en espera de un órgano creció seis veces más. [126]
En el pasado se instaba al consentimiento presunto para intentar disminuir la necesidad de órganos. La Ley Uniforme de Donaciones Anatómicas de 1987 fue adoptada en varios estados y permitió a los médicos forenses determinar si se podían donar órganos y tejidos de cadáveres. En la década de 1980, varios estados adoptaron diferentes leyes que permitían que solo ciertos tejidos u órganos fueran recuperados y donados, algunos permitían todos y otros no permitían ninguno sin el consentimiento de la familia. En 2006, cuando se revisó la UAGA, se abandonó la idea del consentimiento presunto. Hoy en día, en los Estados Unidos, la donación de órganos se realiza únicamente con el consentimiento de la familia o del propio donante. [127]
En la mayoría de los estados, los residentes pueden registrarse para convertirse en donantes de órganos a través del Departamento de Vehículos Motorizados. La licencia de conducir servirá como tarjeta de donante legal para el donante registrado. Los residentes de EE. UU. también pueden optar por registrarse como donantes de órganos, ojos y tejidos a través de un registro nacional mantenido por Donate Life America. El sitio web nacional es RegisterMe.org. El registro nacional permite a los residentes crear un nombre de usuario, una contraseña y editar su elección de donación por órgano. Los trasplantes más comunes constan de sólo seis (6) órganos: corazón, pulmones, hígado, riñón, páncreas e intestino delgado. Un donante sano puede potencialmente salvar hasta ocho (8) vidas mediante trasplantes, utilizando los dos pulmones y los dos riñones por separado. En general, el órgano más necesario para trasplantes son los riñones, debido a la alta tasa de hipertensión (HTN) o presión arterial alta y diabetes que pueden provocar una enfermedad renal terminal.
Según el economista Alex Tabarrok, la escasez de órganos ha aumentado el uso de los llamados órganos de criterios ampliados, es decir, órganos que antes se consideraban no aptos para trasplantes. [103] Cinco pacientes que recibieron trasplantes de riñón en la Facultad de Medicina de la Universidad de Maryland desarrollaron tumores cancerosos o benignos que tuvieron que ser extirpados. El cirujano jefe, Dr. Michael Phelan, explicó que "la actual escasez de órganos de donantes fallecidos y el alto riesgo de morir mientras se espera un trasplante, impulsó a cinco donantes y receptores a seguir adelante con la cirugía". [103] Varias organizaciones, como el American Kidney Fund, están presionando para que se opte por no donar órganos en los Estados Unidos. [128]
Además de sus vacaciones anuales y por enfermedad, los empleados de la agencia ejecutiva federal tienen derecho a 30 días de licencia remunerada para la donación de órganos. [129] Treinta y dos estados (excluidos únicamente Alabama , Connecticut , Florida , Kentucky , Maine , Michigan , Montana , Nebraska , Nevada , New Hampshire , Nueva Jersey , Carolina del Norte , Pensilvania , Rhode Island , Dakota del Sur , Tennessee , Vermont y Wyoming ) y el Distrito de Columbia también ofrecen licencia remunerada a los empleados estatales. [130] Cinco estados ( California , Hawái , Luisiana , Minnesota y Oregón ) exigen que ciertos empleadores privados proporcionen licencia remunerada a los empleados para la donación de órganos o médula ósea, y otros siete ( Arkansas , Connecticut, Maine, Nebraska, Nueva York , Sur Carolina y Virginia Occidental ) exigen a los empleadores que concedan licencias no remuneradas o alientan a los empleadores a que concedan licencias para la donación de órganos o médula ósea. [130]
Un proyecto de ley en la Cámara de Representantes de EE. UU., la Ley de Protección del Donante en Vida (introducida en 2016, luego reintroducida en 2017 [131] ), enmendaría la Ley de Licencia Familiar y Médica de 1993 para otorgar licencia bajo la ley a un donante de órganos. Si tiene éxito, esta nueva ley permitiría a los donantes de órganos "empleados elegibles" recibir hasta 12 semanas laborales de licencia en un período de 12 meses. [132] [133]
Diecinueve estados de EE.UU. y el Distrito de Columbia ofrecen incentivos fiscales para la donación de órganos. [130] El incentivo fiscal estatal más generoso es el crédito fiscal de Utah , que cubre hasta 10.000 dólares de gastos no reembolsados (viajes, alojamiento, salarios perdidos y gastos médicos) asociados con la donación de órganos o tejidos. [130] Idaho (hasta 5.000 dólares de gastos no reembolsados) y Luisiana (hasta 7.500 dólares del 72% de gastos no reembolsados) también ofrecen créditos fiscales a los donantes. [130] Arkansas , el Distrito de Columbia , Luisiana y Pensilvania ofrecen créditos fiscales a los empleadores por los salarios pagados a los empleados con licencia por donación de órganos. [130] Trece estados ( Arkansas , Georgia , Iowa , Massachusetts , Mississippi , Nuevo México , Nueva York , Dakota del Norte , Ohio , Oklahoma , Rhode Island y Wisconsin ) tienen una deducción fiscal de hasta 10.000 dólares de costes no reembolsados, y Kansas y Virginia Ofrecer una deducción de impuestos por hasta $5,000 de costos no reembolsados. [130]
Los estados han centrado sus incentivos fiscales en los costos no reembolsados asociados con la donación de órganos para garantizar el cumplimiento de la Ley Nacional de Trasplante de Órganos de 1984 . [134] La NOTA prohíbe que "cualquier persona adquiera, reciba o transfiera de otro modo, a sabiendas, cualquier órgano humano a cambio de una contraprestación valiosa para su uso en trasplantes humanos". [135] Sin embargo, NOTA exime "los gastos de viaje, alojamiento y salarios perdidos incurridos por el donante de un órgano humano en relación con la donación del órgano" de su definición de "contraprestación valiosa". [135]
Si bien ofrecer deducciones del impuesto sobre la renta ha sido el método preferido para ofrecer incentivos fiscales, algunos comentaristas han expresado su preocupación de que estos incentivos proporcionen beneficios desproporcionados a los donantes más ricos. [136] Los créditos fiscales, por otra parte, se perciben como más equitativos ya que el beneficio después de impuestos del incentivo no está vinculado a la tasa impositiva marginal del donante. [136]
Se han propuesto enfoques fiscales adicionales para la donación de órganos, que incluyen proporcionar: créditos fiscales a las familias de los donantes fallecidos (que buscan fomentar el consentimiento), créditos fiscales reembolsables (similares al crédito por ingreso del trabajo) para proporcionar una mayor equidad fiscal entre los donantes potenciales, y deducciones caritativas por la donación de sangre u órganos. [137]
Como se indicó anteriormente, según la Ley Nacional de Trasplante de Órganos de 1984 , otorgar incentivos monetarios para la donación de órganos es ilegal en los Estados Unidos. [138] Sin embargo, ha habido cierta discusión sobre proporcionar un pago fijo para posibles donantes vivos. En 1988, se instituyó en Irán la donación remunerada de órganos y, como resultado, se eliminó la lista de espera para trasplante renal. Los críticos de la donación remunerada de órganos argumentan que los pobres y vulnerables se vuelven susceptibles al turismo de trasplantes. Los viajes para trasplantes se convierten en turismo de trasplantes si el movimiento de órganos, donantes, receptores o profesionales de trasplantes se produce a través de fronteras e implica tráfico de órganos o comercialización de trasplantes. Las poblaciones pobres y desatendidas de los países subdesarrollados son especialmente vulnerables a las consecuencias negativas del turismo de trasplantes porque se han convertido en una fuente importante de órganos para los "turistas de trasplantes" que pueden permitirse viajar y comprar órganos. [139]
En 1994 se aprobó una ley en Pensilvania que proponía pagar 300 dólares por alojamiento y comida y 3.000 dólares por gastos funerarios a la familia de un donante de órganos. El desarrollo del programa fue un proceso de ocho años; es el primero de su tipo. Los directores de adquisiciones y cirujanos de todo el país esperan los resultados del programa de Pensilvania. [140] Ha habido al menos diecinueve familias que se han inscrito para recibir el beneficio. Sin embargo, debido a la investigación del programa, ha habido cierta preocupación sobre si el dinero recaudado se está utilizando para ayudar a las familias. [141] Sin embargo, las ayudas funerarias para inducir la donación de órganos post mortem también han recibido el apoyo de expertos y del público en general, ya que los incentivos presentan valores más éticos, como honrar al donante fallecido o preservar la voluntariedad, y potencialmente aumentar la disposición a donar. [142] [115]
Algunas organizaciones, como la Fundación Nacional del Riñón, se oponen a los incentivos financieros asociados con la donación de órganos alegando que "ofrecer beneficios económicos directos o indirectos a cambio de la donación de órganos es incompatible con nuestros valores como sociedad". [143] Un argumento es que afectará desproporcionadamente a los pobres. [144] La recompensa de 300 a 3000 dólares puede actuar como un incentivo para las personas más pobres, a diferencia de los ricos, quienes pueden no encontrar significativos los incentivos ofrecidos. La Fundación Nacional del Riñón ha señalado que los incentivos financieros, como este estatuto de Pensilvania, menoscaban la dignidad humana. [143]

Las cuestiones deontológicas son cuestiones sobre si una persona tiene el deber o la responsabilidad ética de realizar una acción. Casi todos los académicos y sociedades de todo el mundo coinciden en que la donación voluntaria de órganos a personas enfermas es éticamente permisible. Aunque casi todos los académicos alientan la donación de órganos, son pocos los que creen que todas las personas están obligadas éticamente a donar sus órganos después de la muerte. De manera similar, casi todas las religiones apoyan la donación voluntaria de órganos como un acto caritativo de gran beneficio para la comunidad. Ciertas religiones pequeñas, como los testigos de Jehová y el sintoísmo, se oponen a la donación de órganos basándose en enseñanzas religiosas; para los testigos de Jehová esta oposición es absoluta, mientras que existe una flexibilidad cada vez mayor entre los eruditos sintoístas. El pueblo romaní también suele oponerse a la donación de órganos basándose en creencias espirituales predominantes y no en puntos de vista religiosos per se. [145] Los problemas relacionados con la autonomía del paciente, los testamentos vitales y la tutela hacen que sea casi imposible que se produzca la donación involuntaria de órganos.
Desde el punto de vista de la ética deontológica , las principales cuestiones que rodean la moralidad de la donación de órganos son de naturaleza semántica. El debate sobre las definiciones de vida , muerte , ser humano y cuerpo está en curso. Por ejemplo, si un paciente con muerte cerebral debe o no mantenerse animado artificialmente para preservar órganos para la donación es un problema constante en la bioética clínica . Además, algunos [ ¿quién? ] han argumentado que la donación de órganos constituye un acto de autolesión, incluso cuando un órgano se dona voluntariamente. [146]
Además, el uso de la clonación para producir órganos con un genotipo idéntico al del receptor es un tema controvertido, especialmente considerando la posibilidad de que una persona entera nazca con el propósito expreso de ser destruida para la obtención de órganos. Si bien el beneficio de un órgano clonado de este tipo sería una probabilidad nula de rechazo del trasplante , las cuestiones éticas relacionadas con la creación y destrucción de un clon pueden superar estos beneficios. Sin embargo, en el futuro tal vez sea posible utilizar células madre clonadas para desarrollar un nuevo órgano sin crear un nuevo ser humano.
Un campo relativamente nuevo de trasplantes ha revitalizado el debate. El xenotrasplante , o la transferencia de órganos de animales (normalmente cerdos) a cuerpos humanos, promete eliminar muchas de las cuestiones éticas, al tiempo que crea muchas propias. [147] Si bien los xenotrasplantes prometen aumentar considerablemente el suministro de órganos, la amenaza de rechazo del trasplante de órganos y el riesgo de xenozoonosis , junto con el anatema general a la idea, disminuye la funcionalidad de la técnica. Algunos grupos defensores de los derechos de los animales se oponen al sacrificio de un animal para la donación de órganos y han lanzado campañas para prohibirlo. [148]
Por razones teleológicas o utilitarias , el estatus moral de la "donación de órganos en el mercado negro" depende de los fines, más que de los medios. [ cita necesaria ] En la medida en que quienes donan órganos a menudo son empobrecidos [ cita necesaria ] y aquellos que pueden pagar los órganos del mercado negro suelen ser adinerados, [ cita necesaria ] parecería que existe un desequilibrio en el comercio. En muchos casos, quienes necesitan órganos son puestos en listas de espera para órganos legales por períodos de tiempo indeterminados; muchos mueren mientras aún están en una lista de espera.
La donación de órganos se está convirtiendo rápidamente en una cuestión bioética importante también desde una perspectiva social. Si bien la mayoría de las naciones del primer mundo tienen un sistema legal de supervisión de los trasplantes de órganos, el hecho es que la demanda supera con creces la oferta. En consecuencia, ha surgido una tendencia del mercado negro a menudo denominada turismo de trasplante. [ cita necesaria ] Los temas son importantes y controvertidos. Por un lado, están quienes sostienen que quienes pueden permitirse comprar órganos están explotando a quienes están lo suficientemente desesperados como para vender sus órganos. Muchos sugieren que esto resulta en una creciente desigualdad de estatus entre ricos y pobres. Por otro lado, están quienes sostienen que a los desesperados se les debería permitir vender sus órganos y que impedirles hacerlo no hace más que contribuir a su condición de empobrecidos. Además, quienes están a favor del comercio sostienen que la explotación es moralmente preferible a la muerte, y en la medida en que la elección radica entre nociones abstractas de justicia, por un lado, y una persona moribunda cuya vida podría salvarse, por el otro, el órgano El comercio debería legalizarse. Por el contrario, las encuestas realizadas entre donantes vivos después de la operación y en un período de cinco años después del procedimiento han mostrado un arrepentimiento extremo en la mayoría de los donantes, quienes dijeron que si tuvieran la oportunidad de repetir el procedimiento, no lo harían. [149] Además, muchos participantes del estudio informaron un claro empeoramiento de la situación económica después del procedimiento. [150] Estos estudios analizaron únicamente a personas que vendieron un riñón en países donde la venta de órganos ya es legal.
Una consecuencia del mercado negro de órganos ha sido una serie de casos y casos sospechosos de robo de órganos , [151] [152] incluido el asesinato con fines de robo de órganos. [153] [154] Los defensores de un mercado legal de órganos dicen que la naturaleza del mercado negro del comercio actual permite tales tragedias y que la regulación del mercado podría prevenirlas. Los opositores dicen que un mercado así alentaría a los delincuentes al facilitarles la afirmación de que sus órganos robados son legales.
La legalización del comercio de órganos conlleva también su propio sentido de justicia. [ cita necesaria ] El continuo comercio en el mercado negro crea una mayor disparidad en el lado de la demanda: solo los ricos pueden permitirse tales órganos. La legalización del comercio internacional de órganos podría conducir a un aumento de la oferta, bajando los precios para que las personas fuera de los segmentos más ricos también pudieran permitirse esos órganos.
Los argumentos de explotación generalmente provienen de dos áreas principales:
El Nuevo Canibalismo es una frase acuñada por la antropóloga Nancy Scheper-Hughes en 1998 para un artículo escrito para The New Internationalist . Su argumento fue que la explotación real es una falla ética, una explotación humana; una percepción de los pobres como fuentes de órganos que pueden utilizarse para prolongar la vida de los ricos. [159]
Los impulsores económicos que conducen a un aumento de las donaciones no se limitan a zonas como India y África, sino que también están surgiendo en Estados Unidos. El aumento de los gastos funerarios combinado con la disminución del valor real de inversiones como viviendas y ahorros para la jubilación que tuvieron lugar en la década de 2000 supuestamente han llevado a un aumento en el número de ciudadanos que aprovechan acuerdos en los que los costos funerarios se reducen o eliminan. [160]

La muerte cerebral puede resultar en muerte legal , pero aún con el corazón latiendo y con ventilación mecánica , manteniendo vivos y funcionales todos los demás órganos vitales durante un período de tiempo determinado. Si se les da el tiempo suficiente, los pacientes que no mueren del todo en el sentido biológico completo, pero que son declarados con muerte cerebral, normalmente comenzarán a acumular toxinas y desechos en el cuerpo. De esta manera, los órganos pueden llegar a funcionar mal debido a coagulopatía, desequilibrios de líquidos o electrolitos y nutrientes, o incluso fallar . Por lo tanto, los órganos normalmente sólo serán sostenibles y viables para un uso aceptable hasta un cierto período de tiempo. Esto puede depender de factores como el buen mantenimiento del paciente, las comorbilidades, la habilidad de los equipos de atención sanitaria y la calidad de sus instalaciones. [161] [ ¿fuente médica poco confiable? ] Un punto importante de controversia es si se debe permitir el trasplante si el paciente aún no está completamente muerto biológicamente, y si la muerte cerebral es aceptable, si es necesario que todo el cerebro de la persona haya muerto o si la muerte de una determinada parte de el cerebro es suficiente para fines legales, éticos y morales.
La mayor parte de la donación de órganos para trasplante de órganos se realiza en situaciones de muerte cerebral. Sin embargo, en Japón este es un punto delicado, y los posibles donantes pueden designar muerte cerebral o muerte cardíaca (ver trasplante de órganos en Japón) . En algunos países como Bélgica, Francia, Países Bajos, Nueva Zelanda, Polonia, Portugal, Singapur y España, todo el mundo es automáticamente donante de órganos a menos que opte por no participar en el sistema. En otros lugares, se requiere el consentimiento de los familiares o parientes más cercanos para la donación de órganos. El donante muerto se mantiene con asistencia respiratoria hasta que los órganos hayan sido extirpados quirúrgicamente. Si una persona con muerte cerebral no es donante de órganos, se suspende el soporte ventilatorio y farmacológico y se permite que se produzca una muerte cardíaca.
En los Estados Unidos, donde desde la década de 1980 la Ley de Determinación Uniforme de la Muerte ha definido la muerte como el cese irreversible de la función del cerebro o del corazón y los pulmones, [162] el siglo XXI ha visto un aumento de orden de magnitud de donación tras muerte cardiaca. En 1995, sólo uno de cada 100 donantes fallecidos en el país donó sus órganos tras la declaración de muerte cardíaca. Esa cifra creció a casi el 11 por ciento en 2008, según el Registro Científico de Receptores de Trasplantes. [162] Ese aumento ha provocado preocupaciones éticas sobre la interpretación de "irreversible", ya que "los pacientes pueden seguir vivos cinco o incluso 10 minutos después del paro cardíaco porque, en teoría, sus corazones podrían reiniciarse, [y por lo tanto] claramente no están muertos porque su condición era reversible." [162]
La mayoría de los donantes de órganos son mujeres. Por ejemplo, en Estados Unidos, el 62% de los donantes de riñón y el 53% de los donantes de hígado son mujeres. En la India, las mujeres constituyen el 74% de los donantes de riñón y el 60,5% de los donantes de hígado. Además, el número de receptores de órganos femeninos es notoriamente menor que el de receptores masculinos. En Estados Unidos, el 35% de los receptores de hígado y el 39% de los receptores de riñón son mujeres. En la India, las cifras son del 24% y el 19% respectivamente. [163]
También existen cuestiones controvertidas sobre cómo se asignan los órganos a los receptores. Por ejemplo, algunos creen que no se deben dar hígados a alcohólicos en peligro de reversión, mientras que otros ven el alcoholismo como una condición médica similar a la diabetes. [ cita necesaria ] La fe en el sistema médico es importante para el éxito de la donación de órganos. Brasil adoptó un sistema de exclusión voluntaria y finalmente tuvo que retirarlo porque alejaba aún más a los pacientes que ya desconfiaban del sistema médico del país. [164] La financiación adecuada, la fuerte voluntad política para que mejoren los resultados de los trasplantes y la existencia de formación, atención e instalaciones especializadas también aumentan las tasas de donación. Las definiciones legales amplias de muerte, como las que utiliza España, también aumentan el número de donantes elegibles al permitir a los médicos declarar que un paciente está muerto en una etapa más temprana, cuando los órganos todavía están en buenas condiciones físicas. Permitir o prohibir el pago de órganos afecta la disponibilidad de órganos. Generalmente, cuando los órganos no se pueden comprar ni vender, la calidad y la seguridad son altas, pero la oferta no es adecuada a la demanda. Donde se pueden comprar órganos, la oferta aumenta. [165]
Irán adoptó un sistema de pago a los donantes de riñón en 1988 y en 11 años se convirtió en el único país del mundo en borrar su lista de espera para trasplantes.
Los seres humanos sanos tienen dos riñones, pero pueden vivir una vida sana con solo uno. Esto permite a los donantes vivos ( inter vivos ) donar un riñón a alguien que lo necesita, con poco o ningún riesgo a largo plazo. [166] [167] Los trasplantes más comunes son a familiares cercanos, pero las personas han donado riñones a otros amigos. El tipo de donación más raro es la donación no dirigida, en la que un donante dona un riñón a un extraño. Se han realizado menos de unos pocos cientos de donaciones de riñón de este tipo. En los últimos años, la búsqueda de donantes altruistas a través de Internet también se ha convertido en una forma de encontrar órganos que salven vidas. Sin embargo, la publicidad de órganos en Internet es una práctica muy controvertida, ya que algunos académicos creen que socava el sistema tradicional de asignación basado en listas. [168]
La cuestión de la legalización del mercado negro de órganos se ha convertido en un debate generalizado porque, si esto sucede, lo más probable es que los individuos se vean obligados a vender sus órganos. Además, incluso si se aprobaran regulaciones en su contra, la mayoría de las personas que se verían obligadas a hacerlo probablemente no podrían permitirse protección legal. [169]
La Organización Nacional de Trasplantes de España es una de las más exitosas del mundo ( España ha sido líder mundial en donación de órganos durante décadas), [170] pero aún no puede satisfacer la demanda, ya que el 10% de quienes necesitan un trasplante mueren mientras Todavía en la lista de trasplantes. [171] Las donaciones de cadáveres son anónimas y una red de comunicación y transporte permite una rápida extracción y trasplante en todo el país. [ cita necesaria ] Según la ley española, todo cadáver puede aportar órganos a menos que la persona fallecida lo haya rechazado expresamente. [ cita necesaria ] Debido a que los miembros de la familia aún pueden prohibir la donación, [ cita necesaria ] médicos cuidadosamente capacitados piden permiso a la familia, lo que lo hace muy similar en la práctica al sistema de Estados Unidos. [172]
En la inmensa mayoría de los casos, la donación de órganos no es posible por motivos de seguridad del receptor, fallos de compatibilidad o estado del órgano. Incluso en España, que tiene la tasa de donación de órganos más alta del mundo, sólo hay 35,1 donantes reales por millón de habitantes y hay cientos de pacientes en lista de espera. [164] Esta tasa se compara con 24,8 por millón en Austria, donde rara vez se pide a las familias que donen órganos, y 22,2 por millón en Francia, que, como España, tiene un sistema de consentimiento presunto. [ cita necesaria ]
En Estados Unidos, los prisioneros no son discriminados como receptores de órganos y son igualmente elegibles para trasplantes de órganos junto con la población general. Un caso de la Corte Suprema de Estados Unidos de 1976 [173] dictaminó que negar atención médica a los prisioneros constituía un " castigo cruel e inusual ". United Network for Organ Sharing , la organización que coordina los órganos disponibles con los receptores, no tiene en cuenta el estado carcelario de un paciente al determinar su idoneidad para un trasplante. [174] [175] Un trasplante de órgano y la atención de seguimiento pueden costarle al sistema penitenciario hasta un millón de dólares. [175] [176] Si un prisionero califica, un estado puede permitir la liberación anticipada por compasión para evitar los altos costos asociados con los trasplantes de órganos. [175] Sin embargo, un trasplante de órgano puede ahorrarle al sistema penitenciario costos sustanciales asociados con la diálisis y otros tratamientos para prolongar la vida que requiere el preso con el órgano defectuoso. Por ejemplo, el coste estimado de un trasplante de riñón es de unos 111.000 dólares. [177] Se estima que los tratamientos de diálisis de un preso le cuestan a la prisión 120.000 dólares al año. [178]
Debido a la escasez de órganos donados, hay más personas esperando un trasplante que órganos disponibles. Cuando un prisionero recibe un órgano, existe una alta probabilidad de que alguien más muera esperando el siguiente órgano disponible. Una respuesta a este dilema ético plantea que los delincuentes que tienen antecedentes de delitos violentos, que han violado los derechos básicos de otros, han perdido el derecho a recibir un trasplante de órganos, aunque se señala que sería necesario "reformar nuestro sistema de justicia". minimizar la posibilidad de que una persona inocente sea condenada injustamente por un delito violento y, por tanto, se le niegue un trasplante de órgano". [179]
Por lo general, las prisiones no permiten que los reclusos donen órganos a nadie más que a sus familiares directos. No existe ninguna ley que prohíba la donación de órganos de prisioneros; sin embargo, la comunidad de trasplantes ha desalentado el uso de órganos de prisioneros desde principios de la década de 1990 debido a la preocupación por el entorno de alto riesgo de enfermedades infecciosas en las prisiones. [180] Los médicos y especialistas en ética también critican la idea porque un prisionero no puede dar su consentimiento al procedimiento en un entorno libre y no coercitivo, [181] especialmente si se le incentiva a participar. Sin embargo, con los avances en las pruebas modernas para descartar con mayor seguridad enfermedades infecciosas y al garantizar que no se ofrezcan incentivos para participar, algunos han argumentado que los prisioneros ahora pueden dar su consentimiento voluntariamente a la donación de órganos del mismo modo que ahora pueden dar su consentimiento a los procedimientos médicos en general. Con cuidadosas salvaguardias y con más de 2 millones de prisioneros en los EE. UU., razonan que los prisioneros pueden proporcionar una solución para reducir la escasez de órganos en los EE. UU. [182]
Si bien algunos han argumentado que la participación de los reclusos probablemente sería demasiado baja para marcar la diferencia, un programa de Arizona iniciado por el ex sheriff del condado de Maricopa, Joe Arpaio, alienta a los reclusos a inscribirse voluntariamente para donar su corazón y otros órganos. [183] En 2015, ha habido más de 16.500 participantes. [184] [185] Se han iniciado iniciativas similares en otros estados de EE. UU. En 2013, Utah se convirtió en el primer estado en permitir que los presos se inscribieran para la donación de órganos en caso de muerte. [186]
Hay varias religiones diferentes que tienen diferentes perspectivas. El Islam tiene una visión contradictoria sobre el tema, y la mitad cree que va en contra de la religión. A los musulmanes se les ordena buscar atención médica cuando la necesiten y salvar vidas es un factor muy importante de la religión islámica. El cristianismo es indulgente con el tema de la donación de órganos y cree que es un servicio a la vida. [187]
Todas las religiones principales aceptan la donación de órganos al menos de alguna forma [188] ya sea por motivos utilitarios ( es decir , debido a su capacidad para salvar vidas) o por motivos deontológicos ( por ejemplo , el derecho de un creyente individual a tomar su propia decisión). [ cita necesaria ] La mayoría de las religiones, entre ellas la Iglesia Católica Romana , apoyan la donación de órganos con el argumento de que constituye un acto de caridad y proporciona un medio para salvar una vida. Un grupo religioso, Los Cristianos de Jesús , pasó a ser conocido como "El Culto del Riñón" porque más de la mitad de sus miembros habían donado sus riñones de forma altruista. Los cristianos de Jesús afirman que la donación altruista de riñones es una excelente manera de "hacer a los demás lo que ellos quisieran que les hicieras". [189] Algunas religiones imponen ciertas restricciones sobre los tipos de órganos que pueden donarse y/o sobre los medios por los cuales se pueden extraer y/o trasplantar los órganos. [190] Por ejemplo, los testigos de Jehová exigen que se drene la sangre de los órganos debido a su interpretación de la Biblia hebrea / Antiguo Testamento cristiano que prohíbe la transfusión de sangre, [191] y los musulmanes exigen que el donante haya dado su consentimiento por escrito por adelantado. [191] Algunos grupos no están a favor del trasplante o la donación de órganos; en particular, estos incluyen al sintoísmo [192] y al romaní . [191]
El judaísmo ortodoxo considera obligatoria la donación de órganos si sirve para salvar una vida, siempre y cuando el donante sea considerado muerto según lo define la ley judía. [191] Tanto en el judaísmo ortodoxo como en el judaísmo no ortodoxo, la opinión mayoritaria sostiene que la donación de órganos está permitida en el caso de un cese irreversible del ritmo cardíaco. En algunos casos, las autoridades rabínicas creen que la donación de órganos puede ser obligatoria, mientras que una opinión minoritaria considera prohibida cualquier donación de un órgano vivo. [193]

La demanda de órganos supera significativamente el número de donantes en todo el mundo. Hay más receptores potenciales en las listas de espera de donación de órganos que donantes de órganos. [194] En particular, debido a los importantes avances en las técnicas de diálisis , los pacientes con enfermedad renal terminal (ESRD) pueden sobrevivir más tiempo que nunca. [195] Debido a que estos pacientes no mueren tan rápido como solían hacerlo, y a medida que la insuficiencia renal aumenta con la edad y la prevalencia de la presión arterial alta y la diabetes en una sociedad, la necesidad, especialmente de riñones, aumenta cada año. [196]
En marzo de 2014 [actualizar], alrededor de 121.600 personas en Estados Unidos están en lista de espera, aunque alrededor de un tercio de esos pacientes están inactivos y no pudieron recibir un órgano donado. [197] [198] Los tiempos de espera y las tasas de éxito de los órganos difieren significativamente entre los órganos debido a la demanda y la dificultad del procedimiento. En 2007 [actualizar], tres cuartas partes de los pacientes que necesitaban un trasplante de órgano estaban esperando un riñón [199] y, como tal, los riñones tienen tiempos de espera mucho más largos. Según lo indicado en el sitio web del Programa de Donantes Gift of Life, el paciente promedio que finalmente recibió un órgano esperó 4 meses para obtener un corazón o un pulmón, pero 18 meses para un riñón y entre 18 y 24 meses para un páncreas porque la demanda de estos órganos supera sustancialmente suministrar. [200] Una mayor prevalencia de vehículos autónomos podría exacerbar este problema: en los EE. UU., el 13% de las donaciones de órganos provienen de víctimas de accidentes automovilísticos, y se prevé que los vehículos autónomos reduzcan la frecuencia de los accidentes automovilísticos. [201]
En Australia se producen 10,8 trasplantes por millón de personas, [202] aproximadamente un tercio de la tasa española. El Lions Eye Institute , en Australia Occidental, alberga el Lions Eye Bank . El Banco se estableció en 1986 y coordina la recolección, procesamiento y distribución de tejido ocular para trasplante. El Lions Eye Bank también mantiene una lista de espera de pacientes que requieren operaciones de injerto de córnea. El Banco proporciona unas 100 córneas cada año para trasplante, pero todavía hay una lista de espera para las córneas. [203] "Para un economista, se trata de una brecha básica entre la oferta y la demanda con consecuencias trágicas". [204] Los enfoques para abordar este déficit incluyen:
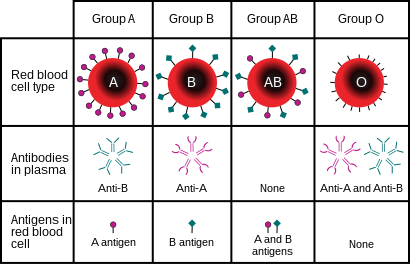
En los hospitales, los representantes de la red de órganos examinan habitualmente los registros de los pacientes para identificar a los posibles donantes poco antes de su muerte. [214] En muchos casos, los representantes de la obtención de órganos solicitarán pruebas de detección (como el grupo sanguíneo ) o medicamentos para preservar los órganos (como los medicamentos para la presión arterial ) para mantener viables los órganos de los posibles donantes hasta que se pueda determinar su idoneidad para los trasplantes y se pueda determinar la idoneidad de los familiares. Se puede obtener el consentimiento (si es necesario). [214] Esta práctica aumenta la eficiencia del trasplante, ya que los donantes potenciales que no son adecuados debido a una infección u otras causas son eliminados de la consideración antes de su muerte, y disminuye la pérdida evitable de órganos. [214] También puede beneficiar indirectamente a las familias, ya que no se contacta a las familias de los donantes inadecuados para hablar sobre la donación de órganos. [214]
Los médicos y los pacientes a veces dudan a la hora de aceptar órganos de personas que murieron a causa de tumores cerebrales. Sin embargo, un análisis del registro de donantes del Reino Unido no encontró evidencia de transmisión de cáncer en más de 750 donaciones, incluidas personas con tumores de alto grado. Esto sugiere que puede ser seguro aumentar el uso de órganos de personas que murieron a causa de un tumor cerebral, lo que podría ayudar a reducir la escasez de órganos. [215] [216]
Estados Unidos tiene dos agencias que rigen la obtención y distribución de órganos dentro del país. La Red Unida para el Intercambio de Órganos y la Red de Obtención y Trasplante de Órganos (OPTN) regulan las Organizaciones de Obtención de Órganos (OPO) con respecto a la ética y los estándares de adquisición y distribución. Las OPO son organizaciones sin fines de lucro encargadas de la evaluación, adquisición y asignación de órganos dentro de su Área de Servicio Designada (DSA). Una vez que se ha evaluado al donante y se ha obtenido el consentimiento, comienza la asignación provisional de órganos. UNOS desarrolló un programa informático que genera automáticamente listas de donantes compatibles específicos para receptores adecuados en función de los criterios con los que figuraba el paciente. Los coordinadores de OPO ingresan la información de los donantes en el programa y ejecutan las listas respectivas. Las ofertas de órganos a posibles receptores se realizan a los centros de trasplantes para informarles sobre un órgano potencial. El cirujano evaluará la información del donante y tomará una determinación provisional de idoneidad médica para su receptor. La distribución varía ligeramente entre diferentes órganos pero es esencialmente muy similar. Cuando se generan listas, se tienen en cuenta muchos factores; Estos factores incluyen: distancia entre el centro de trasplante y el hospital donante, tipo de sangre, urgencia médica, tiempo de espera, tamaño del donante y tipo de tejido. Para los receptores de corazón, la urgencia médica se indica mediante el "Estado" del receptor (Estado 1A, 1B y estado 2). Los pulmones se asignan en función de la puntuación de asignación de pulmón (LAS) del receptor que se determina en función de la urgencia de la necesidad clínica, así como de la probabilidad de beneficio del trasplante. Los hígados se asignan utilizando un sistema de estado y una puntuación MELD/PELD (modelo para enfermedad hepática terminal/enfermedad hepática pediátrica terminal). Las listas de riñón y páncreas se basan en la ubicación, el tipo de sangre, la tipificación del antígeno leucocitario humano (HLA) y el tiempo de espera. Cuando un receptor de riñón o páncreas no tiene anticuerpos directos contra el HLA del donante, se dice que la compatibilidad es una discrepancia de 0 ABDR o una discrepancia de antígeno cero. Un órgano con cero discordancia tiene una baja tasa de rechazo y permite que el receptor reciba dosis más bajas de medicamentos inmunosupresores . Dado que cero discordancias tienen una supervivencia del injerto tan alta, estos receptores tienen prioridad independientemente de la ubicación y el tiempo de espera. UNOS ha implementado un sistema de "recompensa" para equilibrar los órganos que se envían fuera de un DSA debido a un desajuste cero.
Se da prioridad a la ubicación de un centro de trasplantes con respecto a un hospital donante debido a los efectos del tiempo isquémico frío (CIT). Una vez que se extrae el órgano del donante, la sangre ya no perfunde a través de los vasos y comienza a privar de oxígeno a las células ( isquemia ). Cada órgano tolera diferentes tiempos de isquemia. Los corazones y los pulmones deben trasplantarse dentro de las 4 a 6 horas posteriores a la recuperación, el hígado entre 8 y 10 horas y el páncreas alrededor de 15 horas; Los riñones son los más resistentes a la isquemia. [ cita necesaria ] Los riñones envasados en hielo se pueden trasplantar con éxito entre 24 y 36 horas después de la recuperación. Los avances en la preservación del riñón han producido un dispositivo que bombea una solución de preservación fría a través de los vasos del riñón para prevenir la función retardada del injerto (DGF) debido a la isquemia. Los dispositivos de perfusión, a menudo llamados bombas renales, pueden extender la supervivencia del injerto hasta 36 a 48 horas después de la recuperación de los riñones. Recientemente se han desarrollado dispositivos similares para el corazón y los pulmones, en un esfuerzo por aumentar las distancias que pueden recorrer los equipos de obtención para recuperar un órgano.
Las personas que mueren por suicidio tienen una tasa de donación de órganos más alta que el promedio. Una razón es la menor tasa de respuesta negativa o rechazo por parte de familiares y parientes, pero la explicación de esto aún está por aclarar. [217] Además, el consentimiento de donación es mayor que el promedio de las personas que han muerto por suicidio. [218]
El intento de suicidio es una causa común de muerte cerebral (3,8%), principalmente entre los hombres jóvenes. [217] La donación de órganos es más común en este grupo en comparación con otras causas de muerte. La muerte cerebral puede resultar en una muerte legal , pero aún con el corazón latiendo y con ventilación mecánica , todos los demás órganos vitales pueden mantenerse completamente vivos y funcionales, [161] brindando oportunidades óptimas para el trasplante de órganos .
En 2008, el cirujano de trasplantes de California Hootan Roozrokh fue acusado de abuso de adultos dependientes por recetar lo que los fiscales alegaron eran dosis excesivas de morfina y sedantes para acelerar la muerte de un hombre con leucodistrofia suprarrenal y daño cerebral irreversible, con el fin de obtener sus órganos para trasplante. [219] El caso iniciado contra Roozrokh fue el primer caso penal contra un cirujano de trasplantes en los EE. UU. y resultó en su absolución. Además, el Dr. Roozrokh presentó una demanda exitosa por difamación derivada del incidente. [220]
En el Centro Médico Emanuel de California, la neuróloga Narges Pazouki, MD, dijo que un representante de una organización de obtención de órganos la presionó para que declarara muerte cerebral a un paciente antes de que se hubieran realizado las pruebas apropiadas. [214] En septiembre de 1999, eBay bloqueó una subasta de "un riñón humano funcional" que había alcanzado una oferta más alta de 5,7 millones de dólares. Según las leyes federales de los Estados Unidos, eBay se vio obligada a desestimar la subasta de venta de órganos humanos, lo que se castiga con hasta cinco años de prisión y una multa de 50.000 dólares. [221]
El 27 de junio de 2008, el indonesio Sulaiman Damanik, de 26 años, se declaró culpable ante un tribunal de Singapur por la venta de su riñón al presidente ejecutivo de CK Tang , el Sr. Tang Wee Sung, de 55 años, por 150 millones de rupias (17.000 dólares estadounidenses). El Comité de Ética de Trasplantes debe aprobar los trasplantes de riñón de donante vivo. El comercio de órganos está prohibido en Singapur y en muchos otros países para evitar la explotación de "donantes pobres y socialmente desfavorecidos que no pueden tomar decisiones informadas y sufren riesgos médicos potenciales". [ Esta cita necesita una cita ] Toni, de 27 años, el otro acusado, donó un riñón a un paciente indonesio en marzo, alegando que era el hijo adoptivo del paciente, y le pagaron 186 millones de rupias (21.000 dólares estadounidenses). [ cita necesaria ]
El marketing para la donación de órganos debe recorrer una delgada línea entre enfatizar la necesidad de la donación de órganos y no ser demasiado contundente. [222] Si el agente de marketing es demasiado contundente, el destinatario del mensaje reaccionará a la defensiva ante la solicitud. Según la teoría de la reactancia psicológica , una persona percibirá su libertad amenazada y reaccionará para restaurarla. Según Ashley Anker, el uso de la teoría del transporte tiene un efecto positivo en las reacciones de los objetivos ante los intentos de marketing. [222] Cuando los anuncios de servicio público utilizan mensajes centrados en el destinatario, los destinatarios se transportaban más porque los donantes potenciales experimentan empatía por el destinatario potencial.
La conciencia sobre la donación de órganos conduce a un mayor apoyo social a la donación de órganos, lo que a su vez conduce a un mayor registro. Al comenzar con la promoción de la conciencia de los estudiantes universitarios sobre la donación de órganos y pasar a aumentar el apoyo social a la donación de órganos, será más probable que las personas se registren como donantes de órganos. [223]
El Departamento de Salud de los Estados Unidos financió un estudio realizado por el Hospital de la Universidad de Wisconsin para aumentar los esfuerzos para aumentar la conciencia y el número de donantes registrados mediante la búsqueda de miembros de la universidad y sus familiares y amigos a través de las redes sociales. [224] Los resultados del estudio mostraron un aumento del 20% en la donación de órganos al crear apoyo y conciencia a través de las redes sociales. [224]
{{cite web}}: Mantenimiento CS1: copia archivada como título ( enlace )A pesar de los conceptos erróneos populares, casi no existen reglas religiosas que prohíban la donación de órganos o la recepción de trasplantes. Algunas denominaciones prohíben estas prácticas y otras tienen reglas que no son modelos de claridad.Esta es la primera de dos páginas.
{{cite book}}: |author1=tiene nombre genérico ( ayuda ) [ página necesaria ]Irán adoptó un sistema de pago a los donantes de riñón en 1988 y en 11 años se convirtió en el único país del mundo en borrar su lista de espera para trasplantes.
{{cite web}}: Mantenimiento CS1: copia archivada como título ( enlace )Candidatos en lista de espera a partir de hoy 14:24
{{cite web}}: Mantenimiento CS1: URL no apta ( enlace )