Los órganos y tejidos trasplantables pueden referirse tanto a órganos y tejidos que se trasplantan con relativa frecuencia (en este caso, "órganos y tejidos principales") como a órganos y tejidos que se trasplantan con relativa poca frecuencia (en este caso, "órganos y tejidos no principales"). Además, también puede referirse a posibles trasplantes que todavía se encuentran en la etapa experimental. [ cita requerida ]

El trasplante de corazón se realiza en pacientes con insuficiencia cardíaca terminal o enfermedad coronaria grave . El procedimiento más común es extraer un corazón funcional de un donante de órganos recientemente fallecido ( aloinjerto ) e implantarlo en el paciente. El propio corazón del paciente puede extraerse ( procedimiento ortotópico ) o, con menos frecuencia, dejarse en el interior para sostener el corazón del donante ( procedimiento heterotópico ). También es posible extraer un corazón de otra especie ( xenoinjerto ) o implantar uno artificial , aunque el resultado de estos dos procedimientos ha sido menos exitoso en comparación con los aloinjertos, que se realizan con mucha más frecuencia . [ cita requerida ]
Si bien los trasplantes de pulmón conllevan ciertos riesgos asociados, también pueden extender la expectativa de vida y mejorar la calidad de vida de los pacientes con enfermedades pulmonares terminales .
Si bien los detalles precisos de la cirugía dependerán del tipo exacto de trasplante, hay muchos pasos que son comunes a todos estos procedimientos. Antes de operar al receptor, el cirujano de trasplantes inspecciona el pulmón o los pulmones del donante para detectar signos de daño o enfermedad. Si el pulmón o los pulmones son aprobados, entonces el receptor se conecta a una vía intravenosa y a varios equipos de monitoreo, incluida la oximetría de pulso . El paciente recibirá anestesia general y una máquina respirará por él. [1]
La preparación preoperatoria del paciente lleva aproximadamente una hora. Un trasplante de pulmón único lleva aproximadamente de cuatro a ocho horas, mientras que un trasplante de pulmón doble lleva aproximadamente de seis a doce horas. Los antecedentes de cirugía torácica previa pueden complicar el procedimiento y requerir más tiempo. [1]
Un trasplante de corazón y pulmón es un procedimiento que se lleva a cabo para reemplazar tanto el corazón como los pulmones en una sola operación. Debido a la escasez de donantes adecuados, es un procedimiento poco común; solo se realizan alrededor de cien trasplantes de este tipo cada año en los Estados Unidos. [ cita requerida ]
El paciente es anestesiado . Cuando llegan los órganos del donante, se comprueba su idoneidad; si alguno de ellos presenta signos de deterioro, se descarta y se cancela la operación. Para evitar la extracción de órganos del receptor cuando los órganos del donante no son viables, es un procedimiento habitual que el paciente no sea operado hasta que lleguen los órganos del donante y se considere que son aptos, a pesar del retraso que esto supone.
Una vez que se encuentran los órganos del donante adecuados, el cirujano realiza una incisión que comienza por encima y termina por debajo del esternón, cortando hasta el hueso. Los bordes de la piel se retraen para exponer el esternón. Con una sierra para huesos, se corta el esternón por la mitad. Se insertan separadores de costillas en el corte y se separan las costillas para dar acceso al corazón y los pulmones del paciente.
El paciente está conectado a una máquina de circulación extracorpórea , que hace circular y oxigena la sangre. El cirujano extirpa el corazón y los pulmones dañados. La mayoría de los cirujanos intentan cortar los vasos sanguíneos lo más cerca posible del corazón para dejar espacio para el recorte, especialmente si el corazón del donante es de un tamaño diferente al del órgano original.
Se colocan el corazón y los pulmones del donante y se cosen en su lugar. A medida que los órganos del donante alcanzan la temperatura corporal, los pulmones comienzan a inflarse. Al principio, el corazón puede fibrilar , lo que ocurre porque las fibras musculares cardíacas no se contraen de manera sincronizada. Se pueden utilizar paletas internas para aplicar una pequeña descarga eléctrica al corazón y restablecer el ritmo adecuado.
Una vez que los órganos del donante funcionan normalmente, se retira la máquina corazón-pulmón y se cierra el tórax.

El trasplante de riñón es el trasplante de un órgano en un paciente con enfermedad renal terminal . El trasplante de riñón se clasifica típicamente como trasplante de donante fallecido (antes conocido como cadavérico) o trasplante de donante vivo dependiendo de la fuente del órgano receptor. Los trasplantes renales de donante vivo se caracterizan además como trasplantes genéticamente relacionados (vivo-relacionado) o no relacionados (vivo-no relacionado), dependiendo de si existe una relación biológica entre el donante y el receptor. [ cita requerida ]
El trasplante de hígado es la sustitución de un hígado enfermo por un aloinjerto de hígado sano . La técnica más utilizada es el trasplante ortotópico, en el que se extrae el hígado nativo y se coloca el órgano del donante en la misma ubicación anatómica que el hígado original. En la actualidad, el trasplante de hígado es una opción de tratamiento bien aceptada para la enfermedad hepática terminal y la insuficiencia hepática aguda. [ cita requerida ]
Un trasplante de páncreas implica implantar un páncreas sano (que pueda producir insulina) en una persona que tiene diabetes . Debido a que el páncreas realiza funciones necesarias en el proceso de digestión, el páncreas nativo del receptor se deja en su lugar y el páncreas donado se coloca en una ubicación diferente. En caso de rechazo del nuevo páncreas, el receptor no podría sobrevivir sin el páncreas nativo todavía en su lugar. El páncreas sano proviene de un donante que acaba de morir o puede ser un páncreas parcial de un donante vivo. [2] Los trasplantes de páncreas completos de donantes vivos no son posibles, nuevamente porque el páncreas es un órgano necesario para la digestión. En la actualidad, los trasplantes de páncreas generalmente se realizan en personas con diabetes dependiente de insulina que tienen complicaciones graves. [ cita requerida ]
En la actualidad, aproximadamente la mitad de los receptores son pediátricos. [3] Las indicaciones más comunes en adultos son isquemia (22%), enfermedad de Crohn (13%), traumatismo (12%) y tumor desmoide (10%); y en pediatría, gastrosquisis (21%), vólvulo (18%) y enterocolitis necrosante (12%). Se observan mayores tasas de supervivencia del injerto y del paciente en los programas de trasplante con más experiencia. En los últimos años, la supervivencia del injerto y del paciente a 1 año en los centros con más experiencia ha alcanzado el 60% al 70% y el 65% al 80%, respectivamente. [4]

El trasplante de córnea es un procedimiento quirúrgico en el que se reemplaza una córnea dañada o enferma por tejido corneal donado que se ha extraído de una persona recientemente fallecida que no tenía enfermedades conocidas que pudieran afectar la viabilidad del tejido donado. La córnea es la parte transparente del ojo que se encuentra delante del iris y la pupila . El procedimiento quirúrgico lo realizan oftalmólogos , médicos que se especializan en ojos, y a menudo se realiza de forma ambulatoria (el paciente se va a casa después de la cirugía). [ cita requerida ]
El injerto de piel se utiliza a menudo para tratar:
Los injertos de piel se emplean a menudo después de lesiones graves cuando parte de la piel del cuerpo está dañada. La extirpación quirúrgica (escisión o desbridamiento) de la piel dañada es seguida por el injerto de piel. El injerto cumple dos propósitos: puede reducir el tratamiento necesario (y el tiempo de hospitalización) y puede mejorar la función y el aspecto de la zona del cuerpo que recibe el injerto de piel.
La transfusión de sangre es el proceso de transferir sangre o productos derivados de la sangre de una persona al sistema circulatorio de otra. Las transfusiones de sangre pueden salvar vidas en algunas situaciones, como en caso de pérdida masiva de sangre debido a un traumatismo , o pueden utilizarse para reemplazar la sangre perdida durante una cirugía . Las transfusiones de sangre también pueden utilizarse para tratar una anemia grave o trombocitopenia causada por una enfermedad de la sangre . Las personas con hemofilia o enfermedad de células falciformes pueden requerir transfusiones de sangre frecuentes. Las primeras transfusiones utilizaban sangre completa , pero la práctica médica moderna consiste en utilizar solo componentes de la sangre.
El trasplante de células madre hematopoyéticas (TCMH) es el trasplante de células madre sanguíneas derivadas de la médula ósea (es decir, trasplante de médula ósea) o sangre . El trasplante de células madre es un procedimiento médico en los campos de la hematología y la oncología , que se realiza con mayor frecuencia en personas con enfermedades de la sangre , la médula ósea o ciertos tipos de cáncer .
El trasplante de células madre fue pionero en el uso de células madre derivadas de la médula ósea por parte de un equipo del Centro de Investigación del Cáncer Fred Hutchinson entre los años 1950 y 1970, dirigido por E. Donnall Thomas , cuyo trabajo fue reconocido posteriormente con un Premio Nobel de Fisiología y Medicina. El trabajo de Thomas demostró que las células de la médula ósea infundidas por vía intravenosa podían repoblar la médula ósea y producir nuevas células sanguíneas . Su trabajo también redujo la probabilidad de desarrollar una complicación potencialmente mortal llamada enfermedad de injerto contra huésped . [5]
El primer médico que realizó con éxito un trasplante de médula ósea humana fue Robert A. Good .
Con la disponibilidad de los factores de crecimiento de células madre GM-CSF y G-CSF , la mayoría de los procedimientos de trasplante de células madre hematopoyéticas se realizan ahora utilizando células madre extraídas de la sangre periférica , en lugar de la médula ósea. La recolección de células madre de sangre periférica [6] proporciona un injerto más grande, no requiere que el donante se someta a anestesia general para recolectar el injerto, da como resultado un tiempo más corto hasta el injerto y puede proporcionar una tasa de recaída a largo plazo más baja.
El trasplante de células madre hematopoyéticas sigue siendo un procedimiento riesgoso con muchas complicaciones posibles; tradicionalmente se ha reservado para pacientes con enfermedades potencialmente mortales. Si bien en ocasiones se utiliza de forma experimental en indicaciones no malignas y no hematológicas, como enfermedades autoinmunes incapacitantes graves y enfermedades cardiovasculares , el riesgo de complicaciones fatales parece demasiado alto para lograr una aceptación más amplia. [7] [8]
El pene puede ser un aloinjerto de un donante humano o puede cultivarse artificialmente, aunque esto último no se ha probado en humanos.
El trasplante de útero es la sustitución de un útero que ha sufrido necrosis . Aunque el procedimiento tiene un potencial significativo, se ha realizado solo en unas pocas ocasiones.
El trasplante de timo se puede utilizar para tratar a los bebés con síndrome de DiGeorge , que resulta en un timo ausente o hipoplásico, lo que a su vez causa problemas con la respuesta mediada por células T del sistema inmunológico . Se utiliza exclusivamente en personas con anomalía completa de DiGeorge, que son completamente atímicas. Este subgrupo representa menos del 1% de los pacientes con síndrome de DiGeorge. [9]
Las válvulas biológicas son válvulas de animales, como los cerdos, que se someten a varios procedimientos químicos para que sean aptas para su implantación en el corazón humano. El corazón porcino (o de cerdo) es el más similar al corazón humano y, por lo tanto, representa el mejor ajuste anatómico para el reemplazo. La implantación de una válvula porcina es un tipo de xenotrasplante o xenoinjerto, lo que significa un trasplante de una especie (en este caso, un cerdo) a otra. Existen algunos riesgos asociados con un xenoinjerto, como la tendencia del cuerpo humano a rechazar material extraño. Se pueden utilizar medicamentos para retrasar este efecto, pero no siempre tienen éxito.
El injerto óseo es un procedimiento quirúrgico que reemplaza el hueso faltante con material del propio cuerpo del paciente, un sustituto artificial, sintético o natural. El injerto óseo se utiliza para reparar fracturas óseas extremadamente complejas, que representan un riesgo significativo para la salud del paciente o que no se curan adecuadamente.
A continuación se presenta una lista de posibles trasplantes que aún se encuentran en etapa experimental y de investigación o que sólo han tenido un éxito parcial.
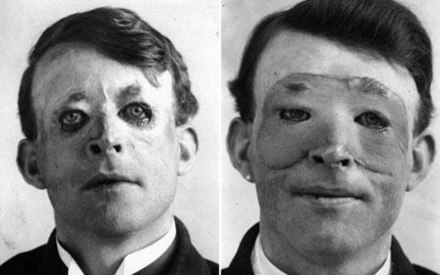
El trasplante de cara es un procedimiento que todavía se encuentra en fase experimental. Además de piel, lo ideal es que el trasplante incluya huesos, músculos, piel, vasos sanguíneos y nervios.
La operación se lleva a cabo en el siguiente orden: fijación ósea, reparación de tendones, reparación de arterias , reparación de nervios y, por último, reparación de venas. La operación suele durar entre 8 y 12 horas. En comparación, una operación típica de trasplante de corazón dura entre 6 y 8 horas.
El receptor de un trasplante de mano debe tomar medicamentos inmunosupresores , ya que el sistema inmunológico natural del cuerpo intentará rechazar o destruir la mano. Estos medicamentos hacen que el receptor tenga un sistema inmunológico débil y reaccione gravemente incluso ante infecciones menores.
En 2008, cirujanos de Munich trasplantaron dos brazos enteros. [10] Los resultados a largo plazo aún están por verse.

En los gemelos siameses isquiopágicos , se trasplantó una pierna sana de un gemelo siamés moribundo a su hermana. [11] No hay necesidad de inmunosupresión debido a la composición genética idéntica del donante y el receptor.
El primer trasplante de pierna entre personas genéticamente diferentes se realizó en 2011, dirigido por el cirujano Pedro Cavadas . El procedimiento proporcionó dos piernas a un doble amputado, y la recuperación fue satisfactoria durante unos ocho meses. Para entonces, el hombre era capaz de ponerse de pie en una piscina. Sin embargo, debido a una enfermedad no relacionada, tuvieron que suspenderse los inmunosupresores y, en consecuencia, fue necesario amputarle las piernas.
El trasplante de ovario, que da lugar a embarazos exitosos, dará como resultado niños que tendrán la herencia genética del donante del órgano y no del receptor. Hasta ahora solo se ha llevado a cabo en gemelos idénticos , ya que el uso de un trasplante de ovario de un donante genéticamente idéntico evita el rechazo del órgano donado. Esto evita la necesidad de inmunosupresores para mantener la función del ovario donado, que no es vital para la supervivencia. [12] Más importante aún, muchos inmunosupresores, como el micofenolato de mofetilo , pueden causar defectos de nacimiento. [13]
Se han intentado trasplantes de ovarios en individuos no idénticos genéticamente, pero finalmente han fracasado. Un ejemplo de esto es Lili Elbe , quien recibió un trasplante de ovario a principios de la década de 1930, pero murió poco después debido a varias complicaciones. [14] [15] [16]
El trasplante de células de los islotes tiene la posibilidad de restaurar las células beta y curar la diabetes .
El Proyecto de Chicago dirigido por la Universidad de Illinois en el Centro Médico de Chicago está investigando formas de regenerar células beta in vivo . Dicho esto, las células beta experimentan apoptosis temprana y, por lo tanto, se destruyen dentro de un páncreas que funciona normalmente. La fuente de esto parece provenir de la transferencia de Pander , un gen que funciona uniéndose al ARN . [17] Pander, cuando está activo, hace que las células beta se bloqueen en la fase S , lo que induce la apoptosis. Esta pérdida de masa de células beta eventualmente conduce a una pérdida de la mayoría de las células beta trasplantadas.