El análisis de orina , compuesto de las palabras orina y análisis , [1] es un conjunto de pruebas médicas que incluye el examen físico (macroscópico) de la orina, la evaluación química mediante tiras reactivas de orina y el examen microscópico. El examen macroscópico se centra en parámetros como el color, la claridad, el olor y la gravedad específica ; las tiras reactivas de orina miden propiedades químicas como el pH , la concentración de glucosa y los niveles de proteínas ; y la microscopía se realiza para identificar elementos como células , cilindros urinarios , cristales y organismos . [2]
La orina se produce por la filtración de la sangre en los riñones . La formación de la orina tiene lugar en unas estructuras microscópicas llamadas nefronas , de las cuales aproximadamente un millón se encuentran en un riñón humano normal. La sangre entra en el riñón a través de la arteria renal y fluye a través de la vasculatura del riñón hacia el glomérulo , un nudo enredado de capilares rodeado por la cápsula de Bowman . El glomérulo y la cápsula de Bowman juntos forman el corpúsculo renal . Un glomérulo sano permite el paso de muchos solutos en la sangre, pero no permite el paso de células o sustancias de alto peso molecular como la mayoría de las proteínas . El filtrado del glomérulo entra en la cápsula y avanza hacia los túbulos renales , que reabsorben agua y solutos del filtrado en la circulación y secretan sustancias de la sangre en la orina para mantener la homeostasis . [3] [4]
El primer destino es el túbulo contorneado proximal . El filtrado pasa por el asa de Henle y luego fluye a través del túbulo contorneado distal hasta el conducto colector . Los conductos colectores finalmente drenan en los cálices renales , que conducen a la pelvis renal y al uréter . La orina fluye a través de los uréteres hacia la vejiga y sale del cuerpo a través de la uretra . [5] [6]
Además de excretar productos de desecho, el proceso de formación de la orina ayuda a mantener el equilibrio de líquidos , electrolitos y ácido-base en el cuerpo. La composición de la orina refleja no solo el funcionamiento de los riñones, sino también muchos otros aspectos de los procesos reguladores del cuerpo. [7] La facilidad con la que se puede obtener una muestra de orina la convierte en una opción práctica para las pruebas de diagnóstico. [8]
El análisis de orina implica la evaluación de las propiedades físicas de la orina, como el color y la claridad; el análisis químico mediante tiras reactivas de orina ; y el examen microscópico. [9] Las tiras reactivas contienen almohadillas impregnadas con compuestos químicos que cambian de color cuando interactúan con elementos específicos de la muestra, como glucosa , proteínas y sangre , [10] y el examen microscópico permite el recuento y la clasificación de elementos sólidos de la orina, como células, cristales y bacterias. [11]
El análisis de orina es una de las pruebas de laboratorio médicas que se realizan con más frecuencia. [12] Se utiliza con frecuencia para ayudar a diagnosticar infecciones del tracto urinario [13] y para investigar otros problemas con el sistema urinario , como la incontinencia . [14] Se puede utilizar para detectar enfermedades como parte de una evaluación médica. Los resultados pueden sugerir la presencia de afecciones como enfermedad renal , enfermedad hepática y diabetes . [12] En medicina de emergencia, el análisis de orina se utiliza para investigar numerosos síntomas, incluidos dolor abdominal y pélvico , [15] [16] fiebre , [17] y confusión . [18] Durante el embarazo , se puede realizar para detectar proteínas en la orina ( proteinuria ), que puede ser un signo de preeclampsia , [19] y bacterias en la orina , que se asocian con complicaciones del embarazo. [16] [20] El análisis de orina es invaluable en el diagnóstico y tratamiento de enfermedades renales. [21]
Las muestras para el análisis de orina se recogen en un recipiente limpio (preferiblemente estéril). [8] [22] La muestra se puede recoger en cualquier momento del día, [23] pero se prefiere la primera orina de la mañana porque está más concentrada. [24] Para evitar la contaminación, se recomienda una técnica de "toma limpia a mitad de la micción", en la que se limpia el área genital antes de orinar y la muestra se recoge a mitad de la micción. [22] Las muestras también se pueden recoger de un catéter urinario o insertando una aguja a través del abdomen hasta la vejiga ( aspiración suprapúbica ). [25] En los bebés y niños pequeños, la orina se puede recoger en una bolsa adherida a la región genital, pero esto se asocia a un alto riesgo de contaminación. [8] Si la muestra no se analiza con prontitud, pueden producirse resultados inexactos porque las bacterias en la orina se multiplicarán y elementos como células y cilindros se degradarán. Se recomienda que el análisis de orina se realice dentro de las dos horas posteriores a la recolección de la muestra si la orina no está refrigerada. [24]

La orina normal tiene un tono amarillo, que es causado principalmente por el pigmento urocromo . El color puede variar de amarillo pálido a ámbar según el estado de hidratación del individuo. La orina puede desarrollar una variedad de colores anormales, que pueden sugerir enfermedad en algunos casos. [26] Una falta total de color indica que la orina está extremadamente diluida, lo que puede ser causado por la ingesta excesiva de líquidos, diabetes insípida o diabetes mellitus . La orina de color marrón amarillento oscuro a verde puede sugerir una alta concentración de bilirrubina , un estado conocido como bilirrubinuria . [26] [27] La orina roja a menudo indica la presencia de glóbulos rojos o hemoglobina , pero también puede ser causada por algunos medicamentos y el consumo de alimentos que contienen pigmentos rojos, [26] como la remolacha . La mioglobina , un producto de la degradación muscular, puede dar a la orina un color rojo a marrón rojizo. [28] La orina de color marrón oscuro o negra puede ocurrir en un trastorno genético llamado alcaptonuria y en personas con melanoma . [29] La orina de color púrpura se presenta en el síndrome de la bolsa de orina de color púrpura . [30]
La ingesta de medicamentos puede producir una gama de colores anormales. Puede aparecer un color amarillo inusualmente brillante después del consumo de suplementos de vitamina B , [31] mientras que la fenazopiridina , utilizada para tratar el dolor relacionado con el tracto urinario, puede tornar la orina anaranjada. El azul de metileno puede tornarla de azul a verde azulado. [32] La fenolftaleína , un laxante estimulante que se encontraba anteriormente en Ex-Lax , [33] puede producir colores que van del rojo al violeta, y la levodopa , utilizada para tratar la enfermedad de Parkinson , puede dar como resultado una orina de "color cola". [27]
La claridad de la orina también se registra durante el análisis de orina. La orina es típicamente clara; materiales como cristales, células, bacterias y moco pueden darle un aspecto turbio. [26] Un aspecto lechoso puede ser causado por una concentración muy alta de glóbulos blancos o grasas , o por quiluria (la presencia de líquido linfático en la orina). [34] La orina sin conservantes se volverá más turbia con el tiempo. [35]
El olor (aroma) de la orina normalmente puede variar desde inodoro (cuando es de color muy claro y diluido) a un olor mucho más fuerte cuando el sujeto está deshidratado y la orina está concentrada. [36] Pueden ocurrir cambios transitorios en el olor de la orina después de consumir ciertos alimentos, en particular espárragos . La orina de diabéticos que experimentan cetoacidosis (orina que contiene altos niveles de cuerpos cetónicos ) puede tener un olor afrutado o dulce, mientras que la orina de individuos con infecciones del tracto urinario a menudo tiene un olor desagradable. Algunos errores innatos del metabolismo causan olores característicos, como la enfermedad de la orina con olor a jarabe de arce (que toma su nombre del olor de la orina) y la fenilcetonuria (que causa un olor "a ratón"). [37] El olor rara vez se informa durante el análisis de orina. [38]
La gravedad específica es una medida de la concentración de la orina, que proporciona información sobre el estado de hidratación y la función renal. Normalmente varía de 1,003 a 1,035; los valores más bajos indican que la orina está diluida, mientras que los valores más altos significan que está concentrada. Una gravedad específica de la orina que permanece constantemente alrededor de 1,010 ( isostenuria ) puede indicar daño renal, ya que sugiere que los riñones han perdido la capacidad de controlar la concentración de orina. [39] No es posible que los riñones produzcan orina con una gravedad específica mayor que 1,040 [40] pero tales lecturas pueden ocurrir en orina que contiene sustancias de alto peso molecular , como los tintes de contraste utilizados en imágenes radiográficas . [38] La gravedad específica se mide comúnmente con tiras reactivas de orina , pero también se pueden utilizar refractómetros . [41] Las lecturas de las tiras reactivas se basan en la concentración de iones en la muestra, mientras que las lecturas del refractómetro se ven afectadas por otras sustancias como la glucosa y las proteínas. [42]

Las tiras reactivas para orina o "dipsticks" permiten la medición rápida de numerosos parámetros y sustancias de la orina. La tira se sumerge en la muestra de orina y los cambios de color en las almohadillas reactivas se leen después de un período de tiempo definido, ya sea a simple vista o utilizando un instrumento automatizado. [43] Las pruebas incluidas varían según el tipo de tira reactiva, pero las más comunes son glucosa , cetonas , bilirrubina , urobilinógeno , sangre, glóbulos blancos ( esterasa leucocitaria ), proteína , nitrito , pH y gravedad específica . [44] [45] El nitrito se informa como negativo o positivo; [46] otros elementos pueden puntuarse en una escala o informarse como una concentración aproximada en función de la intensidad del cambio de color. [47]
Pueden producirse resultados falsos positivos y falsos negativos. Las fuentes generales de error incluyen orina de color anormal, que interfiere con la interpretación de los cambios de color; [48] niveles altos de ácido ascórbico (vitamina C), que puede causar resultados falsos negativos para sangre, bilirrubina, glucosa y nitrito; [49] y variaciones en la concentración de la muestra. [50]
Las almohadillas reactivas para sangre cambian de color en presencia de grupos hemo , que catalizan la reacción del peróxido de hidrógeno con el indicador de color en la tira reactiva. Los grupos hemo se encuentran en la hemoglobina , pero también en la mioglobina (un producto de la degradación muscular). Por lo tanto, un resultado positivo para sangre puede representar la presencia de glóbulos rojos ( hematuria ), hemoglobina libre ( hemoglobinuria ) o mioglobina ( mioglobinuria ). [51] Los glóbulos rojos a veces se pueden distinguir de la hemoglobina libre o la mioglobina, ya que los primeros causan un patrón moteado en la almohadilla de prueba, mientras que la segunda da como resultado un cambio de color uniforme. [52]
La esterasa leucocitaria , una enzima que se encuentra en los granulocitos , se mide para estimar la concentración de glóbulos blancos . [53] La acción de la enzima sobre los químicos en la almohadilla de prueba termina en la creación de un tinte azo púrpura . [54] Pueden ocurrir resultados falsos positivos si la muestra está contaminada con secreciones vaginales; pueden ocurrir falsos negativos en muestras muy concentradas o aquellas que contienen altos niveles de glucosa y proteína . [54] Los recuentos elevados de glóbulos blancos en la orina generalmente indican infección o inflamación. [55] Las personas con un nivel bajo de neutrófilos en la sangre ( neutropenia ) pueden no tener suficientes glóbulos blancos en la orina para producir una reacción positiva. [56]
Algunas bacterias que causan infecciones urinarias pueden reducir los nitratos urinarios a nitritos . La presencia de nitritos, que causa un color rosado en la almohadilla de la tira reactiva, actúa por lo tanto como un indicador de infección del tracto urinario. [51] La prueba de nitrito es bastante específica , lo que significa que es probable que alguien tenga una infección urinaria si es positiva, pero no es sensible; un resultado negativo no indica de manera confiable que el sujeto no tenga una infección urinaria. [57] [58] No todas las bacterias que causan infecciones urinarias producen nitrito, y debido a que la reacción química tarda en ocurrir, la prueba se realiza mejor en orina que ha estado en la vejiga durante la noche. [59] Una dieta baja en vegetales puede provocar niveles bajos de nitrato en la orina, lo que significa que no se pueden producir nitritos. [50] Pueden ocurrir resultados falsos positivos en muestras que están contaminadas o almacenadas incorrectamente, lo que permite que las bacterias se multipliquen. [59]
Las tiras reactivas estiman los niveles de proteína en la orina explotando la capacidad de la proteína para interferir con los indicadores de pH . La almohadilla reactiva contiene un indicador que está amortiguado a un pH de 3, que cambia de amarillo a verde en presencia de proteína. [45] Los niveles traza de proteína en la orina pueden ser normales, [60] pero los niveles altos ( proteinuria ) pueden indicar enfermedad renal. [45] La mayoría de los casos de proteinuria son causados por niveles elevados de albúmina , [61] que las tiras reactivas pueden detectar relativamente bien; pero son notablemente menos sensibles a otras proteínas, como la proteína de Bence-Jones , [62] que puede ocurrir en el mieloma múltiple . [63] Debido a que la reacción de la almohadilla reactiva depende del pH, pueden ocurrir resultados falsos positivos si la orina es muy alcalina. [60] [62] Las tiras reactivas convencionales no son lo suficientemente sensibles para detectar de manera confiable la microalbuminuria , una condición en la que los niveles de albúmina en la orina están ligeramente elevados, [64] aunque existen tiras reactivas especializadas para esta medición. [62]
Los indicadores de pH se utilizan para medir el pH de la muestra. El pH de la orina varía con la dieta y se produce una amplia gama de valores en sujetos sanos, aunque lo más común es que sea ligeramente ácido. Debido a que los riñones participan en la regulación del equilibrio ácido-base, la orina suele ser ácida en personas con acidosis metabólica o respiratoria y alcalina en aquellas con alcalosis . Sin embargo, en la acidosis tubular renal , el pH de la orina permanece alcalino mientras que la sangre es ácida. [65] [66] Durante las infecciones del tracto urinario, los productos de desecho del metabolismo bacteriano pueden hacer que la orina se vuelva alcalina. [67] El pH de la orina se puede controlar para ayudar a prevenir la formación de cálculos renales o para evitar los efectos secundarios de algunos medicamentos, [68] como la terapia con metotrexato en dosis altas , en la que se pueden formar cristales que causan daño renal si la orina es ácida. [69] Si se realiza una microscopía, conocer el pH de la muestra ayuda a identificar cualquier cristal que pueda estar presente. [68]
Las tiras reactivas para orina utilizan la concentración de iones en la orina para estimar la gravedad específica. La almohadilla reactiva contiene un polielectrolito que libera iones de hidrógeno en proporción a la concentración de iones en la muestra. El cambio de pH consecuente se mide utilizando un indicador de pH. La lectura obtenida con tiras reactivas, a diferencia de los refractómetros, no se ve afectada por sustancias como la glucosa , la urea y los tintes de contraste. Pueden ocurrir lecturas falsamente bajas en orina alcalina. [70] [71]
Las tiras reactivas para la glucosa contienen la enzima glucosa oxidasa , que descompone la glucosa y forma peróxido de hidrógeno como subproducto. En presencia de una enzima peroxidasa , el peróxido de hidrógeno reacciona con un cromógeno para inducir un cambio de color. [51] La presencia de glucosa en la orina se conoce como glucosuria . En personas con niveles normales de azúcar en sangre, la cantidad de glucosa en la orina debe ser insignificante, ya que es reabsorbida por los túbulos renales. [72] Los niveles altos de azúcar en sangre ( hiperglucemia ) hacen que el exceso de glucosa se derrame en la orina y dé como resultado una lectura positiva. Esto ocurre característicamente en la diabetes mellitus [73] (aunque no es parte de los criterios de diagnóstico formales). [74] La glucosuria puede ocurrir en personas con niveles normales de azúcar en sangre durante el embarazo o debido a una disfunción de los túbulos renales (denominada glucosuria renal ). [75]

Los cuerpos cetónicos son productos de la descomposición de las grasas . Cuando el cuerpo depende de las grasas, en lugar de los carbohidratos , como su principal fuente de energía, se producen mayores niveles de cetonas en la sangre y la orina. La presencia de niveles detectables de cetonas en la orina se denomina cetonuria . Las cetonas se presentan en tres formas en el cuerpo: beta-hidroxibutirato (BHB), acetona y acetoacetato . Las tiras reactivas utilizan nitroprusiato de sodio para detectar acetoacetato , y las que tienen un aditivo de glicina pueden detectar acetona ; sin embargo, ninguna detecta BHB. La reacción de las cetonas con nitroprusiato de sodio en un medio alcalino hace que la almohadilla reactiva se torne morada. [76]
La cetonuria se presenta en la diabetes tipo 1 no controlada y en la cetoacidosis diabética . [77] La cetonuria también puede presentarse cuando la demanda de carbohidratos del cuerpo supera la ingesta dietética, como en personas que siguen una dieta cetogénica , personas que experimentan vómitos o diarrea intensos y durante la inanición [78] o después de un ejercicio extenuante. La cetonuria leve puede ser normal durante el embarazo. [79] Algunos medicamentos, como la levodopa o la metildopa , pueden causar un resultado falso positivo. [80]
La bilirrubina es un producto de desecho que se forma a partir de la descomposición de la hemoglobina . Las células del sistema fagocítico mononuclear digieren los glóbulos rojos envejecidos y liberan bilirrubina no conjugada en el torrente sanguíneo, que se convierte en bilirrubina conjugada soluble en agua en el hígado . La bilirrubina conjugada normalmente se almacena en la vesícula biliar como un componente de la bilis y se excreta a través de los intestinos ; no se encuentra en niveles detectables en la orina. [81]
La presencia de bilirrubina en la orina (denominada bilirrubinuria ) se produce como consecuencia de los altos niveles de bilirrubina conjugada en sangre en caso de enfermedad hepática u obstrucción de los conductos biliares . La bilirrubina se detecta mediante la reacción con una sal de diazonio que forma un complejo coloreado. Con la exposición prolongada a la luz, la bilirrubina se convierte en biliverdina y se vuelve indetectable mediante tiras reactivas. [82]
El urobilinógeno se refiere a un grupo de compuestos producidos a partir de la bilirrubina por la flora intestinal . En condiciones normales, la mayor parte del urobilinógeno producido se absorbe en el torrente sanguíneo y se secreta en la bilis por el hígado, o se excreta en las heces como estercobilina y otros compuestos. Una pequeña fracción se excreta en la orina. [83] [84]
El urobilinógeno en orina aumenta en caso de enfermedad hepática e ictericia hemolítica (ictericia debida a aumento de la destrucción de glóbulos rojos); en este último caso, la bilirrubina en orina es típicamente negativa. En caso de obstrucción de los conductos biliares, la bilirrubina en orina aumenta pero el urobilinógeno es normal o está disminuido, ya que la bilirrubina no puede llegar a los intestinos para convertirse en urobilinógeno. [85] Los métodos de prueba se basan en la reacción de Ehrlich del urobilinógeno con para -dimetilaminobenzaldehído , o la interacción con un compuesto de diazonio para producir un producto coloreado. Las tiras reactivas que utilizan el reactivo de Ehrlich pueden dar resultados falsos positivos en presencia de porfobilinógeno y numerosos fármacos. [86] Los niveles disminuidos de urobilinógeno no se pueden detectar mediante el método de la tira reactiva. Al igual que la bilirrubina, el urobilinógeno es sensible a la luz. [87]
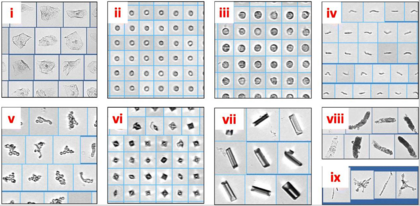
El examen microscópico de la orina permite identificar y contar células y elementos como los cilindros urinarios . Esto puede proporcionar una gran cantidad de información detallada y puede sugerir un diagnóstico específico. La microscopía no siempre se incluye en el análisis de orina: puede reservarse para muestras que tienen resultados anormales en las pruebas preliminares o que pertenecen a ciertas poblaciones de pacientes, como los bebés. [89] Los resultados que normalmente requieren un examen microscópico incluyen color o claridad anormales y resultados positivos en la tira reactiva para sangre, leucocitos, nitrito o proteína. [90]
Si es necesaria la microscopía, la orina puede centrifugarse para concentrar los elementos sólidos de modo que se puedan ver más fácilmente. En este caso, se coloca una gota de la muestra concentrada bajo un cubreobjetos y se examina, normalmente con un aumento de 100x y 400x . [91] Los componentes microscópicos de la orina se informan de acuerdo con la cantidad presente en el campo de visión del microscopio con un aumento bajo (informado como /lpf, que significa campo de bajo aumento) y alto aumento (/hpf para campo de alto aumento). Algunos elementos, como los cristales o las bacterias, normalmente se informan en un formato cualitativo, utilizando términos como "pocos" o "muchos" o grados de 1+ a 4+. Otros, como las células o los cilindros, se informan utilizando rangos numéricos. [92] Si es necesario determinar el número exacto de células o cilindros en la muestra, la orina no concentrada se puede colocar en una cámara de recuento llamada hemocitómetro . En este caso, los resultados se informan por microlitro (/μL). [93] La orina se examina tradicionalmente mediante microscopía óptica , pero algunos laboratorios utilizan microscopios de contraste de fases , que mejoran la visualización de elementos como los cilindros urinarios y el moco. La orina también se puede teñir antes del análisis para facilitar la identificación de sus componentes. [91]
Existen sistemas de microscopía automatizados que utilizan tecnología de citometría de flujo o reconocimiento de patrones para identificar elementos microscópicos en orina no concentrada. [94] Los instrumentos automatizados reducen la carga de trabajo en los laboratorios médicos y pueden identificar con precisión los elementos urinarios más comunes, pero no funcionan tan bien con hallazgos inusuales como células epiteliales renales y de transición, cilindros anormales y cristales raros. [95]
Los elementos que se pueden observar en el examen microscópico incluyen:

Bajo el microscopio, los glóbulos rojos normales aparecen como pequeños discos cóncavos. Su número se informa por campo de gran aumento. [96] En orina altamente concentrada pueden arrugarse y desarrollar una forma puntiaguda, lo que se denomina crenación , mientras que en orina diluida pueden hincharse y perder su hemoglobina , creando un contorno tenue conocido como célula fantasma . Una pequeña cantidad de glóbulos rojos en la orina se considera normal. [93] [97]
Un nivel elevado de glóbulos rojos se denomina hematuria . A veces se observa hematuria microscópica en personas sanas después del ejercicio [98] o como consecuencia de la contaminación de la muestra con sangre menstrual . [97] Las causas patológicas de la hematuria son diversas e incluyen traumatismos en el tracto urinario, cálculos renales , infecciones del tracto urinario , toxicidad por fármacos , cánceres genitourinarios y una variedad de otras enfermedades renales y sistémicas. [93] [99] [98] Se cree que los glóbulos rojos de forma anormal con protuberancias en forma de gota de la membrana celular, llamados glóbulos rojos dismórficos, representan daño al glomérulo . [100] [101]
Por lo general, la mayoría de los glóbulos blancos (GB) en la orina son neutrófilos . Son redondos, más grandes que los glóbulos rojos, poseen un núcleo celular y tienen un aspecto granular. Normalmente se pueden encontrar unos pocos glóbulos blancos en la orina de individuos sanos; las mujeres tienden a tener un poco más que los hombres. Un mayor número de GB se denomina piuria o leucocituria y se asocia con infección o inflamación del tracto urinario. Los GB también pueden aparecer en la orina después del ejercicio o la fiebre . [102] Un mayor número de eosinófilos ( eosinofiluria ) puede ocurrir en la nefritis intersticial aguda y las ITU crónicas. La citocentrifugación y la tinción de la muestra de orina son necesarias para distinguir de manera confiable los eosinófilos de los neutrófilos. [103]
Las células epiteliales forman el revestimiento del tracto urinario . En la orina pueden encontrarse tres tipos: células epiteliales escamosas , células epiteliales transicionales y células epiteliales tubulares renales. Algunos laboratorios no distinguen entre los tres tipos de células y simplemente informan sobre las "células epiteliales" en general. [104]
Las células epiteliales escamosas recubren la uretra , así como la vagina y la capa externa de la piel. Son muy grandes, planas y delgadas, con bordes irregulares y un único núcleo pequeño . Pueden plegarse en diversas formas. No se consideran clínicamente significativas, pero si se observan en gran número pueden indicar contaminación de la muestra por secreciones vaginales o la piel del área urogenital. [105] [106]
Las células epiteliales de transición, también conocidas como células uroteliales, recubren el tracto urinario desde la pelvis renal a través de los uréteres y la vejiga y, en los hombres, la porción superior ( proximal ) de la uretra. Son más pequeñas que las células escamosas y su forma varía según la capa de epitelio de la que derivan, pero lo más común es que sean redondas o en forma de pera. [106] Pueden tener uno o dos núcleos. [104] Se encuentran pequeñas cantidades de estas células en la orina normal; se pueden ver cantidades mayores después de procedimientos invasivos como cateterismo o cistoscopia o en condiciones que irritan el tracto urinario, como infecciones del tracto urinario . [107] En ausencia de un traumatismo reciente en el tracto urinario, los grupos y láminas de células de transición en la orina pueden indicar malignidad , lo que requiere una investigación más profunda. [108]
Las células epiteliales tubulares renales (ETR) recubren los conductos colectores y los túbulos distales y proximales del riñón . [109] Pueden ser difíciles de identificar en orina sin teñir, ya que se parecen a las células uroteliales y los leucocitos; [110] sin embargo, generalmente son más grandes que los leucocitos y más pequeñas que las células uroteliales, [104] y las células de los conductos colectores, a diferencia de las células uroteliales, a menudo tienen un borde plano. [110] La presencia de ETR en grandes cantidades es un hallazgo significativo, ya que indica daño a los túbulos renales . Esto puede ocurrir en condiciones como necrosis tubular aguda , toxicidad por fármacos o metales pesados , glomerulonefritis aguda , rechazo de trasplante de riñón , traumatismo y sepsis . [109] [111]

Los cilindros urinarios son estructuras cilíndricas compuestas de glucoproteína de Tamm-Horsfall . Su forma deriva de los túbulos renales donde se forman, y la base proteica puede incorporar células u otro material. Los cilindros hialinos contienen solo proteínas y se pueden encontrar en cantidades bajas en personas sanas; su número puede aumentar transitoriamente después del ejercicio o la deshidratación. Se observan cantidades persistentemente aumentadas en muchas enfermedades renales. [113] Son casi transparentes y pueden ser difíciles de ver con microscopio óptico. [114]
Los cilindros granulares, llamados así por su apariencia microscópica, incorporan material celular degenerado o agregados de proteínas. Se consideran un hallazgo anormal y se asocian con enfermedades del riñón [115] aunque rara vez pueden ocurrir en individuos sanos, particularmente después de una actividad física extenuante. [116] Los cilindros grandes y densos con bordes agrietados, llamados cilindros céreos, se asocian tradicionalmente con insuficiencia renal crónica , [117] aunque existe poca evidencia que respalde esto. [115] Los cilindros de glóbulos rojos incorporan glóbulos rojos intactos y son un hallazgo grave porque en condiciones normales, los glóbulos rojos no pueden pasar a través del glomérulo hacia los túbulos renales. [118] Estos cilindros se encuentran característicamente en personas con enfermedades glomerulares como glomerulonefritis aguda y nefritis lúpica . [119] Los cilindros de glóbulos blancos representan una infección o inflamación que afecta a los riñones; [120] pueden ocurrir en la pielonefritis , pero están ausentes en las infecciones del tracto urinario inferior. [121] Después de una lesión en los túbulos renales, se pueden observar cilindros de células epiteliales tubulares renales en la orina. [122] Los cilindros pueden incorporar una variedad de otros materiales, como bacterias, levaduras, cristales y pigmentos como la bilirrubina o la mioglobina. [115]

Varios compuestos en la orina pueden precipitar para formar cristales. Los cristales se pueden identificar según su apariencia y el pH de la orina (muchos tipos se forman preferentemente a un pH ácido o alcalino). [123] Los cristales que se pueden encontrar en la orina normal incluyen ácido úrico , urato monosódico, fosfato triple ( fosfato de amonio y magnesio ), oxalato de calcio y carbonato de calcio . [124] Los cristales también pueden aparecer como agregados mal definidos de material granular, denominados uratos amorfos o fosfatos amorfos (los uratos se forman en la orina ácida mientras que los fosfatos se forman en la orina alcalina). Estos no tienen importancia clínica, pero pueden interferir con la microscopía al ocultar otros elementos (especialmente bacterias). [125] Algunos fármacos, como las sulfonamidas , pueden formar cristales cuando se excretan en la orina, y los cristales de biurato de amonio ocurren comúnmente en muestras envejecidas. [124]
La presencia de cristales en la orina se ha asociado convencionalmente con la formación de cálculos renales , y la cristaluria es más común en personas con cálculos renales que en aquellas que no los tienen. Sin embargo, la cristaluria ocurre en hasta el 20% de la población normal, por lo que no es un marcador diagnóstico confiable. [126] Algunos tipos de cristales se asocian característicamente con estados patológicos. Los cristales de leucina y tirosina se pueden observar en la enfermedad hepática, [24] y los cristales de cistina indican cistinuria (aunque parecen idénticos a las variantes hexagonales de los cristales de ácido úrico, y solo se pueden distinguir con pruebas adicionales). [127] Los cristales de colesterol pueden verse raramente en el síndrome nefrótico y la quiluria . [128]

Los microorganismos que se pueden observar en la orina incluyen bacterias, levaduras y Trichomonas vaginalis . [129] La orina de niños con infecciones por oxiuros puede contener huevos de Enterobius vermicularis , y se pueden detectar huevos de Schistosoma haematobium en muestras de orina de individuos con infestaciones parasitarias. [130]
El moco puede aparecer en la orina, donde aparece como hebras onduladas translúcidas bajo el microscopio. La presencia de moco no es un hallazgo clínicamente significativo, pero puede confundirse con cilindros hialinos. Ocasionalmente, se pueden observar espermatozoides en la orina tanto de hombres como de mujeres; en niñas y adultos vulnerables, esto puede indicar abuso sexual . Informar la presencia de espermatozoides en la orina humana (espermaturia), especialmente en mujeres, es un tema controvertido. [131] [132] [133] Las gotitas de grasa y los cuerpos grasos ovalados pueden estar presentes en una afección llamada lipiduria , que tiene varias causas, la más notable es el síndrome nefrótico . Se pueden ver contaminantes del entorno exterior, como gránulos de almidón , cabello y fibras de ropa, pero no se informan. [134]
La interpretación del análisis de orina tiene en cuenta los resultados del examen físico, químico y microscópico, así como el estado general de la persona. Los resultados de los análisis de orina siempre deben interpretarse utilizando el rango de referencia proporcionado por el laboratorio que realizó la prueba o utilizando la información proporcionada por el fabricante de la tira reactiva o del dispositivo. [136] No todos los resultados anormales significan enfermedad y los resultados falsos positivos son comunes. Por esta razón, se ha desaconsejado el uso del análisis de orina para la detección en la población general, pero sigue siendo una práctica común. [137]
El análisis de orina se utiliza comúnmente para ayudar a diagnosticar infecciones del tracto urinario, pero la importancia de los resultados depende de la situación clínica más amplia. [13] En el contexto de los síntomas de ITU, los resultados positivos de la tira reactiva para nitrito y esterasa leucocitaria son fuertemente sugestivos de una ITU, [138] [139] pero los resultados negativos no la descartan si hay un alto grado de sospecha. [138] [140] Cuando la prueba de la tira reactiva es positiva, se utiliza la microscopía para confirmar y contar los leucocitos, los glóbulos rojos y las bacterias y evaluar la posible contaminación (indicada por un alto número de células epiteliales escamosas en la muestra). [139] Si se sospecha una ITU, particularmente en casos complicados o cuando los resultados del análisis de orina no son concluyentes, [140] se puede realizar un cultivo de orina para identificar microorganismos si están presentes, obtener un recuento de colonias y realizar pruebas de sensibilidad a los antibióticos . El recuento de colonias ayuda a distinguir entre contaminación e infección. [141]
Si hay una cantidad significativa de bacterias en la orina pero no hay síntomas de una ITU, la afección se denomina bacteriuria asintomática . La bacteriuria asintomática es común en personas mayores y en aquellas con catéteres urinarios de largo plazo, y en la mayoría de los casos no requiere tratamiento. [142] Las excepciones incluyen a las mujeres embarazadas, en quienes la bacteriuria se asocia con peores resultados del embarazo, [20] y las personas que se someten a algunos procedimientos urológicos invasivos . [142]
Un resultado positivo en la tira reactiva para sangre podría significar la presencia de glóbulos rojos, hemoglobina o mioglobina y, por lo tanto, requiere un análisis microscópico para su confirmación. [143] Normalmente, los glóbulos rojos intactos se observarán bajo el microscopio si están presentes, pero pueden lisarse en muestras diluidas o alcalinas. [97] La hemoglobinuria, si no está acompañada por una gran cantidad de glóbulos rojos, puede significar hemólisis intravascular (destrucción de glóbulos rojos dentro del cuerpo). [144] La mioglobinuria ocurre en la rabdomiólisis y otras afecciones que causan la degradación del tejido muscular. [145]
Si hay glóbulos rojos presentes, la interpretación tiene en cuenta si la orina es visiblemente sanguinolenta (denominada hematuria macroscópica ) o si los glóbulos rojos solo se ven en la microscopía ( hematuria microscópica ). [101] La contaminación de la muestra con sangre de una fuente no urinaria, como la menstruación o el sangrado rectal , puede imitar la hematuria, [99] y a veces se observa hematuria microscópica en personas sanas después del ejercicio. [98] Otras causas de hematuria microscópica incluyen ITU, cálculos renales , hiperplasia prostática benigna y traumatismo en el tracto urinario. [101] [146] Las enfermedades renales que afectan al glomérulo pueden causar hematuria microscópica, en cuyo caso se denomina hematuria glomerular . [146] En la microscopía de orina, la presencia de glóbulos rojos y cilindros de glóbulos rojos con forma anormal ("dismórficos") se asocia con hematuria glomerular. [101] [100] La proteinuria y la creatinina sanguínea elevada junto con la hematuria sugieren disfunción renal. [101] En personas en riesgo, la hematuria microscópica persistente puede ser un signo de cáncer del tracto urinario y puede requerir más pruebas, como imágenes del tracto urinario y cistoscopia . [98] [146] A veces no se puede identificar ninguna causa y la afección se maneja con un seguimiento regular. [146] Las causas de la hematuria macroscópica son similares, pero en ausencia de una explicación obvia como un traumatismo o una infección urinaria, está más fuertemente asociada con la malignidad y requiere más investigación. [101] [147]
Los niveles elevados de proteína en la orina suelen ser indicativos de enfermedad renal, pero pueden tener otras causas. La proteinuria puede ocurrir transitoriamente como consecuencia del ejercicio, fiebre, estrés o ITU. La proteinuria que ocurre solo estando de pie, llamada proteinuria ortostática , es relativamente común en hombres jóvenes y no está asociada con enfermedad. [148] [149] En el mieloma múltiple , la proteína de Bence-Jones puede secretarse en la orina, [150] aunque este tipo de proteinuria no se detecta tan fácilmente con tiras reactivas de orina. [62] Si la proteinuria se detecta de forma persistente mediante la prueba con tira reactiva, se puede realizar una recolección de orina de 24 horas para obtener una medición precisa de los niveles de proteína; alternativamente, la excreción de proteína se puede estimar a partir de la relación proteína/creatinina en la orina de una sola muestra. Medir la cantidad de proteína en la orina ayuda a distinguir entre diferentes causas de proteinuria. [151] [152] La electroforesis de proteínas en orina , que identifica y mide las proporciones de diferentes tipos de proteínas en la orina, se puede utilizar para investigar la causa de la proteinuria [151] y para detectar la proteína de Bence-Jones. [153] Durante el embarazo, se puede utilizar la prueba con tira reactiva para detectar la proteinuria, ya que es un signo de preeclampsia . [19]
El valor diagnóstico de la orina ha sido reconocido desde la antigüedad. El examen de orina se practicaba en Sumeria y Babilonia ya en el año 4000 a. C., y se describe en textos griegos y sánscritos antiguos. [154] Hipócrates , Celso y Galeno publicaron obras importantes que correlacionaban las características de la orina con la salud de los pacientes. [155] Durante la Edad Media, la inspección visual de la orina, denominada uroscopia, ganó una gran popularidad. Se cree que el manuscrito del siglo VII De Urinis del médico bizantino Theophilus Protospatharius es la publicación más antigua dedicada exclusivamente al examen de la orina. Protospatharius describió notablemente un método para precipitar proteínas de la orina utilizando calor. [154]
A esto le siguieron muchas obras influyentes sobre el análisis de orina. Las publicaciones de Isaac Judaeus se basaron en el trabajo de Protospatharius, y Zayn al-Din Gorgani , un médico persa del siglo XI, publicó instrucciones para la recolección de muestras que señalaban que las muestras de orina se veían afectadas por el envejecimiento y la exposición al calor y la luz. Otros escritores medievales fueron Gilles de Corbeil , que publicó un popular poema mnemotécnico sobre uroscopia e introdujo la matula , un frasco redondo utilizado para examinar la orina; y Joannes Actuarius , que escribió una serie de libros sobre uroscopia en siete volúmenes. El libro Fasciculus Medicinae de 1491 , publicado por Johannes de Ketham , se hizo popular entre los laicos y se utilizó para el autodiagnóstico. [154] [156] La matula llegó a simbolizar la práctica de la medicina en general. [157]
Los médicos de la antigüedad interpretaban el color de la orina utilizando diagramas circulares que enumeraban correspondencias con estados patológicos. La relación de las características de la orina con la enfermedad se basaba en la teoría de los cuatro humores . [157] Se pensaba que las diferentes áreas del matraz matula representaban diferentes órganos y regiones del cuerpo humano. [158] En el siglo XVI, Paracelso aplicó los principios de la alquimia al estudio de la orina. [159] Creía que los materiales obtenidos a partir de la destilación y precipitación de la orina podían proporcionar información diagnóstica. En este sentido, se le podría considerar un progenitor de los métodos bioquímicos para el análisis de orina. [160]
Durante la Baja Edad Media y el Renacimiento , el abuso de la uroscopia por parte de individuos de mala reputación comenzó a generar críticas. Los "urománticos" sin formación médica afirmaban que no solo podían diagnosticar enfermedades, sino también detectar el embarazo, determinar el sexo de un bebé e incluso predecir el futuro a partir de la orina de un sujeto. En 1637, el médico inglés Thomas Brian publicó The Pisse-Prophet, or Certaine Pisse-Pot Lectures , criticando a quienes afirmaban poder diagnosticar enfermedades mediante uroscopia sin examinar al paciente. [161] [162]
En el siglo XIX proliferaron los métodos químicos para el análisis de la orina, pero estas técnicas eran laboriosas y poco prácticas; en un editorial de la época, un médico se quejaba de los peligros de llevar ácido nítrico (utilizado para detectar la albúmina) en el bolsillo. [163] [164] Se inició la búsqueda de técnicas más convenientes. En 1850, el químico francés Edme-Jules Maumené ideó un método temprano parecido a las tiras reactivas para orina . Maumené impregnó una tira de lana con cloruro de estaño (II) , agregó una gota de orina y la expuso a una llama. Si la orina contenía glucosa, la lana se volvería negra. En la década de 1880, William Pavy desarrolló reactivos en polvo para el análisis de orina y George Oliver introdujo los "papeles de prueba urinaria" para albúmina y glucosa, que fueron un éxito comercial y se comercializaron en Alemania y el Reino Unido. [163] [165] A partir de 1900, se produjeron una proliferación de kits comerciales de reactivos para el análisis de orina. [163] A principios de la década de 1920, el químico Fritz Feigl desarrolló métodos de alta sensibilidad para realizar pruebas puntuales en papel de filtro, lo que allanó el camino para las tiras reactivas de orina modernas. Feigl también introdujo el método de detección de proteínas utilizando el error proteico de los indicadores, que todavía se utiliza en la actualidad. [163] [165]
En 1956, Helen Murray Free y su marido desarrollaron Clinistix (también conocido como Clinistrip), la primera prueba de inmersión y lectura de glucosa en orina para pacientes con diabetes. [166] Este avance dio lugar a pruebas de inmersión y lectura adicionales para otras sustancias. [167] La invención fue nombrada Monumento Histórico Químico Nacional por la Sociedad Química Estadounidense en mayo de 2010. [168] Miles Laboratories introdujo en 1957 una prueba de tira reactiva para proteínas en orina, llamada Albustix, [169] y las primeras tiras reactivas multiprueba se lanzaron al mercado en 1959. Los lectores automáticos de tiras reactivas llegaron al mercado en la década de 1980. [170]
{{cite journal}}: CS1 maint: DOI inactivo a partir de septiembre de 2024 ( enlace )