
La carcinogénesis , también llamada oncogénesis o tumorigénesis , es la formación de un cáncer , mediante la cual células normales se transforman en células cancerosas . El proceso se caracteriza por cambios a nivel celular, genético y epigenético y una división celular anormal . La división celular es un proceso fisiológico que ocurre en casi todos los tejidos y en diversas circunstancias. Normalmente, el equilibrio entre proliferación y muerte celular programada, en forma de apoptosis , se mantiene para asegurar la integridad de tejidos y órganos . Según la teoría predominantemente aceptada de la carcinogénesis, la teoría de la mutación somática, las mutaciones en el ADN y las epimutaciones que conducen al cáncer alteran estos procesos ordenados al interferir con la programación que regula los procesos, alterando el equilibrio normal entre la proliferación y la muerte celular. [1] [2] [3] [4] [5] Esto da como resultado una división celular descontrolada y la evolución de esas células por selección natural en el cuerpo. Sólo determinadas mutaciones provocan cáncer, mientras que la mayoría de las mutaciones no. [ cita necesaria ]
Las variantes de genes heredados pueden predisponer a las personas al cáncer. Además, factores ambientales como los carcinógenos y la radiación provocan mutaciones que pueden contribuir al desarrollo del cáncer. Finalmente, errores aleatorios en la replicación normal del ADN pueden dar lugar a mutaciones que causan cáncer. [6] Generalmente se requiere una serie de varias mutaciones en ciertas clases de genes antes de que una célula normal se transforme en una célula cancerosa . [7] [8] [9] [10] [11] La reciente clasificación integral a nivel de paciente y la cuantificación de eventos impulsores en cohortes TCGA revelaron que hay en promedio 12 eventos impulsores por tumor, de los cuales 0,6 son mutaciones puntuales en oncogenes . 1,5 son amplificaciones de oncogenes, 1,2 son mutaciones puntuales en supresores de tumores , 2,1 son deleciones de supresores de tumores, 1,5 son pérdidas de cromosomas impulsores , 1 es una ganancia de cromosomas impulsores , 2 son pérdidas de brazos de cromosomas impulsores y 1,5 son ganancias de brazos de cromosomas impulsores . [12] Las mutaciones en los genes que regulan la división celular, la apoptosis (muerte celular) y la reparación del ADN pueden provocar una proliferación celular descontrolada y cáncer.
El cáncer es fundamentalmente una enfermedad de regulación del crecimiento de los tejidos. Para que una célula normal se transforme en una célula cancerosa, se deben alterar los genes que regulan el crecimiento y la diferenciación celular. [13] Los cambios genéticos y epigenéticos pueden ocurrir en muchos niveles, desde la ganancia o pérdida de cromosomas completos, hasta una mutación que afecta a un solo nucleótido de ADN , o el silenciamiento o activación de un microARN que controla la expresión de 100 a 500 genes. [14] [15] Hay dos categorías amplias de genes que se ven afectados por estos cambios. Los oncogenes pueden ser genes normales que se expresan en niveles inapropiadamente altos o genes alterados que tienen propiedades novedosas. En cualquier caso, la expresión de estos genes promueve el fenotipo maligno de las células cancerosas. Los genes supresores de tumores son genes que inhiben la división celular, la supervivencia u otras propiedades de las células cancerosas. Los genes supresores de tumores a menudo quedan desactivados por cambios genéticos que promueven el cáncer. Finalmente , los Oncovirinae , virus que contienen un oncogén , se clasifican como oncogénicos porque desencadenan el crecimiento de tejidos tumorales en el huésped . Este proceso también se conoce como transformación viral .
Existe un esquema de clasificación diverso para los diversos cambios genómicos que pueden contribuir a la generación de células cancerosas . Muchos de estos cambios son mutaciones o cambios en la secuencia de nucleótidos del ADN genómico. También hay muchos cambios epigenéticos que alteran la expresión o no de los genes. La aneuploidía , la presencia de un número anormal de cromosomas, es un cambio genómico que no es una mutación y puede implicar una ganancia o pérdida de uno o más cromosomas a través de errores en la mitosis . Las mutaciones a gran escala implican la eliminación o duplicación de una porción de un cromosoma. La amplificación genómica ocurre cuando una célula obtiene muchas copias (a menudo 20 o más) de una pequeña región cromosómica, que generalmente contiene uno o más oncogenes y material genético adyacente. La translocación ocurre cuando dos regiones cromosómicas separadas se fusionan de manera anormal, a menudo en una ubicación característica. Un ejemplo bien conocido de esto es el cromosoma Filadelfia , o translocación de los cromosomas 9 y 22, que ocurre en la leucemia mielógena crónica y da como resultado la producción de la proteína de fusión BCR - abl , una tirosina quinasa oncogénica . Las mutaciones a pequeña escala incluyen mutaciones puntuales , deleciones e inserciones , que pueden ocurrir en el promotor de un gen y afectar su expresión , o pueden ocurrir en la secuencia codificante del gen y alterar la función o estabilidad de su producto proteico . La alteración de un solo gen también puede resultar de la integración de material genómico de un virus o retrovirus de ADN , y tal evento también puede resultar en la expresión de oncogenes virales en la célula afectada y sus descendientes. [ cita necesaria ]

Se considera que el daño al ADN es la causa principal del cáncer. [16] Más de 60.000 nuevos casos naturales de daño al ADN surgen, en promedio, por célula humana, por día, debido a procesos celulares endógenos (consulte el artículo Daño al ADN (que ocurre naturalmente) ).
Pueden surgir daños adicionales en el ADN debido a la exposición a agentes exógenos . Como ejemplo de agente cancerígeno exógeno , el humo del tabaco provoca un mayor daño en el ADN, y este daño en el ADN probablemente provoque un aumento del cáncer de pulmón debido al tabaquismo. [17] En otros ejemplos, la luz ultravioleta de la radiación solar causa daño al ADN que es importante en el melanoma , [18] La infección por Helicobacter pylori produce altos niveles de especies reactivas de oxígeno que dañan el ADN y contribuyen al cáncer gástrico , [19] y el Aspergillus flavus El metabolito aflatoxina es un agente que daña el ADN y es causante del cáncer de hígado. [20]
El daño al ADN también puede ser causado por sustancias producidas en el cuerpo . Los macrófagos y neutrófilos en un epitelio colónico inflamado son la fuente de especies reactivas de oxígeno que causan el daño al ADN que inicia la tumorigénesis colónica , [21] y los ácidos biliares, en niveles elevados en el colon de los humanos que consumen una dieta rica en grasas, también causan daño al ADN. y contribuir al cáncer de colon. [22]
Estas fuentes exógenas y endógenas de daño al ADN se indican en los cuadros en la parte superior de la figura de esta sección. El papel central del daño del ADN en la progresión al cáncer se indica en el segundo nivel de la figura. En rojo se muestran los elementos centrales del daño del ADN, las alteraciones epigenéticas y la reparación deficiente del ADN en la progresión hacia el cáncer.
Una deficiencia en la reparación del ADN provocaría que se acumulara más daño en el ADN y aumentaría el riesgo de cáncer. Por ejemplo, las personas con una deficiencia hereditaria en cualquiera de los 34 genes de reparación del ADN (consulte el artículo Trastorno por deficiencia de reparación del ADN ) tienen un mayor riesgo de cáncer, y algunos defectos causan una probabilidad de cáncer de hasta el 100% durante toda la vida (por ejemplo, mutaciones en p53 ). [23] Estas mutaciones de la línea germinal se muestran en un cuadro a la izquierda de la figura, con una indicación de su contribución a la deficiencia en la reparación del ADN. Sin embargo, estas mutaciones de la línea germinal (que causan síndromes de cáncer altamente penetrantes ) son la causa de sólo alrededor del uno por ciento de los cánceres. [24]
La mayoría de los cánceres se denominan "cánceres esporádicos" o no hereditarios. Alrededor del 30% de los cánceres esporádicos tienen algún componente hereditario que actualmente no está definido, mientras que la mayoría, o el 70% de los cánceres esporádicos, no tienen ningún componente hereditario. [25]
En los cánceres esporádicos, una deficiencia en la reparación del ADN se debe ocasionalmente a una mutación en un gen de reparación del ADN; Con mucha más frecuencia, la expresión reducida o ausente de los genes reparadores del ADN se debe a alteraciones epigenéticas que reducen o silencian la expresión génica . Esto se indica en la figura del tercer nivel desde arriba. Por ejemplo, de 113 cánceres colorrectales examinados en secuencia, solo cuatro tenían una mutación sin sentido en el gen de reparación del ADN MGMT , mientras que la mayoría tenía una expresión reducida de MGMT debido a la metilación de la región promotora de MGMT (una alteración epigenética). [26]
Cuando se reduce la expresión de los genes de reparación del ADN, se produce una deficiencia en la reparación del ADN. Esto se muestra en la figura en el cuarto nivel desde arriba. Con una deficiencia en la reparación del ADN, el daño del ADN persiste en las células en un nivel más alto que el típico (quinto nivel desde arriba en la figura); este exceso de daño provoca una mayor frecuencia de mutación y/o epimutación (sexto nivel desde la parte superior de la figura). Experimentalmente, las tasas de mutación aumentan sustancialmente en células defectuosas en la reparación de errores de coincidencia del ADN [27] [28] o en la reparación recombinacional homóloga (HRR). [29] Los reordenamientos cromosómicos y la aneuploidía también aumentan en las células con HRR defectuosa. [30] Durante la reparación de roturas de la doble hebra del ADN o la reparación de otros daños en el ADN, los sitios de reparación no completamente limpios pueden causar el silenciamiento de genes epigenéticos. [31] [32]
Las mutaciones somáticas y las alteraciones epigenéticas provocadas por daños en el ADN y deficiencias en su reparación se acumulan en defectos de campo . Los defectos de campo son tejidos de apariencia normal con múltiples alteraciones (que se analizan en la sección siguiente) y son precursores comunes del desarrollo del clon de tejido desordenado y en proliferación excesiva en un cáncer. Estos defectos de campo (segundo nivel desde la parte inferior de la figura) pueden tener numerosas mutaciones y alteraciones epigenéticas.
Es imposible determinar la causa inicial de la mayoría de los cánceres específicos. En algunos casos sólo existe una causa: por ejemplo, el virus HHV-8 causa todos los sarcomas de Kaposi . Sin embargo, con la ayuda de técnicas e información de epidemiología del cáncer , es posible producir una estimación de una causa probable en muchas más situaciones. Por ejemplo, el cáncer de pulmón tiene varias causas, entre ellas el consumo de tabaco y el gas radón . Los hombres que actualmente fuman tabaco desarrollan cáncer de pulmón a un ritmo 14 veces mayor que el de los hombres que nunca han fumado tabaco: la probabilidad de que el cáncer de pulmón en un fumador actual sea causado por fumar es aproximadamente del 93%; Hay un 7% de posibilidades de que el cáncer de pulmón del fumador haya sido causado por el gas radón o por alguna otra causa no relacionada con el tabaco. [33] Estas correlaciones estadísticas han hecho posible que los investigadores infieran que ciertas sustancias o comportamientos son cancerígenos. El humo del tabaco provoca un mayor daño exógeno al ADN, y este daño al ADN es la causa probable del cáncer de pulmón debido al tabaquismo. Entre los más de 5.000 compuestos del humo del tabaco, los agentes genotóxicos que dañan el ADN y que se encuentran en las concentraciones más altas y que tienen los efectos mutagénicos más fuertes son la acroleína , el formaldehído , el acrilonitrilo , el 1,3-butadieno , el acetaldehído , el óxido de etileno y el isopreno. . [17]
Utilizando técnicas de biología molecular , es posible caracterizar las mutaciones, epimutaciones o aberraciones cromosómicas dentro de un tumor, y se están logrando rápidos avances en el campo de la predicción del pronóstico de ciertos pacientes con cáncer basándose en el espectro de mutaciones. Por ejemplo, hasta la mitad de todos los tumores tienen un gen p53 defectuoso. Esta mutación se asocia con un mal pronóstico, ya que esas células tumorales tienen menos probabilidades de sufrir apoptosis o muerte celular programada cuando son dañadas por la terapia. Las mutaciones de la telomerasa eliminan barreras adicionales, ampliando el número de veces que una célula puede dividirse. Otras mutaciones permiten que el tumor desarrolle nuevos vasos sanguíneos para proporcionar más nutrientes o haga metástasis y se propague a otras partes del cuerpo. Sin embargo, una vez que se forma un cáncer, continúa evolucionando y produciendo subclones. En 2012 se informó que una sola muestra de cáncer renal, tomada en nueve áreas diferentes, tenía 40 mutaciones "ubicuas", encontradas en las nueve áreas, 59 mutaciones compartidas por algunas, pero no todas, y 29 mutaciones "privadas" solamente. presente en un área. [34]
Los linajes de células en los que se acumulan todas estas alteraciones del ADN son difíciles de rastrear, pero dos líneas de evidencia recientes sugieren que las células madre normales pueden ser las células de origen de los cánceres. [35] [36] Primero, existe una correlación altamente positiva (rho de Spearman = 0,81; P < 3,5 × 10−8) entre el riesgo de desarrollar cáncer en un tejido y el número de divisiones normales de células madre que tienen lugar en ese mismo tejido. tejido. La correlación se aplicó a 31 tipos de cáncer y se extendió a cinco órdenes de magnitud . [37] Esta correlación significa que si las células madre normales de un tejido se dividen una vez, el riesgo de cáncer en ese tejido es aproximadamente 1X. Si se dividen 1.000 veces, el riesgo de cáncer es 1.000X. Y si las células madre normales de un tejido se dividen 100.000 veces, el riesgo de cáncer en ese tejido es aproximadamente 100.000 veces mayor. Esto sugiere fuertemente que el factor principal en el inicio del cáncer es el hecho de que las células madre "normales" se dividen, lo que implica que el cáncer se origina en células madre normales y sanas. [36]
En segundo lugar, las estadísticas muestran que la mayoría de los cánceres humanos se diagnostican en personas mayores. Una posible explicación es que los cánceres ocurren porque las células acumulan daño con el tiempo. El ADN es el único componente celular que puede acumular daño a lo largo de toda la vida, y las células madre son las únicas células que pueden transmitir ADN desde el cigoto a las células en etapas posteriores de la vida. Otras células, derivadas de células madre, no conservan el ADN desde el inicio de la vida hasta que se produce un posible cáncer. Esto implica que la mayoría de los cánceres surgen de células madre normales. [35] [36]

El término " cancerización de campo " se utilizó por primera vez en 1953 para describir un área o "campo" de epitelio que ha sido precondicionado por (en ese momento) procesos en gran medida desconocidos para predisponerlo al desarrollo de cáncer. [38] Desde entonces, los términos "cancerización de campo" y "defecto de campo" se han utilizado para describir el tejido premaligno en el que es probable que surjan nuevos cánceres. [ cita necesaria ]
Se han identificado defectos de campo en asociación con cánceres y son importantes en la progresión hacia el cáncer. [39] [40] Sin embargo, Rubin [41] señaló que "la gran mayoría de los estudios en la investigación del cáncer se han realizado en tumores bien definidos in vivo, o en focos neoplásicos discretos in vitro. Sin embargo, hay evidencia que más del 80% de las mutaciones somáticas encontradas en tumores colorrectales humanos con fenotipo mutador ocurren antes del inicio de la expansión clonal terminal..." [42] Más de la mitad de las mutaciones somáticas identificadas en tumores ocurrieron en una fase preneoplásica (en un defecto de campo ), durante el crecimiento de células aparentemente normales. También sería de esperar que muchas de las alteraciones epigenéticas presentes en los tumores se hubieran producido en defectos de campo preneoplásicos. [43]
En el colon, un defecto de campo probablemente surge por selección natural de una célula mutante o epigenéticamente alterada entre las células madre en la base de una de las criptas intestinales en la superficie interior del colon. Una célula madre mutante o epigenéticamente alterada puede reemplazar a otras células madre cercanas mediante selección natural. Esto puede causar que surja un parche de tejido anormal. La figura de esta sección incluye una fotografía de un segmento del colon recién resecado y abierto longitudinalmente que muestra un cáncer de colon y cuatro pólipos. Debajo de la foto hay un diagrama esquemático de cómo se pudo haber formado una gran porción de células mutantes o epigenéticamente alteradas, como se muestra en el área grande en amarillo en el diagrama. Dentro de este primer gran parche en el diagrama (un gran clon de células), puede ocurrir una segunda mutación o alteración epigenética, de modo que una célula madre determinada adquiera una ventaja en comparación con sus vecinas, y esta célula madre alterada puede expandirse clonalmente, formando un parche secundario, o subclon, dentro del parche original. Esto se indica en el diagrama mediante cuatro manchas más pequeñas de diferentes colores dentro del área original amarilla grande. Dentro de estos nuevos parches (subclones), el proceso puede repetirse varias veces, indicado por los parches aún más pequeños dentro de los cuatro parches secundarios (con colores aún diferentes en el diagrama) que se expanden clonalmente, hasta que surgen células madre que generan pequeñas pólipos o una neoplasia maligna (cáncer). En la foto, un aparente defecto de campo en este segmento de colon ha generado cuatro pólipos (etiquetados con el tamaño de los pólipos, 6 mm, 5 mm y dos de 3 mm, y un cáncer de aproximadamente 3 cm de ancho en su dimensión más larga). Estas neoplasias también están indicadas (en el diagrama debajo de la foto) por 4 pequeños círculos color canela (pólipos) y un área roja más grande (cáncer). El cáncer en la foto ocurrió en el área cecal del colon, donde el colon se une al intestino delgado (etiquetado) y donde se encuentra el apéndice (etiquetado). La grasa en la foto es externa a la pared exterior del colon. En el segmento de colon que se muestra aquí, el colon se abrió longitudinalmente para exponer su superficie interna y mostrar el cáncer y los pólipos que se producen dentro del revestimiento epitelial interno del colon. [ cita necesaria ]
Si el proceso general por el cual surgen los cánceres de colon esporádicos es la formación de un clon preneoplásico que se propaga por selección natural, seguido de la formación de subclones internos dentro del clon inicial y subsubclones dentro de éste, entonces los cánceres de colon generalmente debe estar asociado y precedido por campos de anormalidad creciente, que reflejan la sucesión de eventos premalignos. La región más extensa de anomalía (el área irregular amarilla más externa en el diagrama) reflejaría el evento más temprano en la formación de una neoplasia maligna.
En una evaluación experimental de deficiencias específicas en la reparación del ADN en cánceres, también se demostró que muchas deficiencias específicas en la reparación del ADN ocurren en los defectos de campo que rodean esos cánceres. La siguiente tabla proporciona ejemplos en los que se demostró que la deficiencia en la reparación del ADN en un cáncer fue causada por una alteración epigenética, y las frecuencias algo más bajas con las que se encontró la misma deficiencia en la reparación del ADN causada epigenéticamente en el defecto del campo circundante.
Algunos de los pequeños pólipos en el defecto de campo que se muestra en la fotografía del segmento de colon abierto pueden ser neoplasias relativamente benignas. En un estudio de 1996 de pólipos de menos de 10 mm de tamaño encontrados durante una colonoscopia y seguidos de colonoscopias repetidas durante 3 años, el 25% permaneció sin cambios en tamaño, el 35% retrocedió o se redujo de tamaño y el 40% aumentó de tamaño. [54]
Se sabe que los cánceres exhiben inestabilidad genómica o un "fenotipo mutador". [55] El ADN que codifica proteínas dentro del núcleo es aproximadamente el 1,5% del ADN genómico total. [56] Dentro de este ADN que codifica proteínas (llamado exoma ) , un cáncer promedio de mama o colon puede tener alrededor de 60 a 70 mutaciones que alteran proteínas, de las cuales alrededor de 3 o 4 pueden ser mutaciones "impulsoras", y las restantes pueden ser mutaciones "pasajeras". [43] Sin embargo, el número promedio de mutaciones en la secuencia de ADN en todo el genoma (incluidas las regiones que no codifican proteínas ) dentro de una muestra de tejido de cáncer de mama es de aproximadamente 20 000. [57] En una muestra promedio de tejido de melanoma (los melanomas tienen una mayor frecuencia de mutación en el exoma ), [43] el número total de mutaciones en la secuencia de ADN es de aproximadamente 80.000. [58] Estas altas frecuencias de mutaciones en las secuencias totales de nucleótidos dentro de los cánceres sugieren que a menudo una alteración temprana en el defecto de campo que da lugar a un cáncer (por ejemplo, el área amarilla en el diagrama de la sección anterior) es una deficiencia en la reparación del ADN. Se ha descubierto que los grandes defectos de campo que rodean los cánceres de colon (que se extienden hasta aproximadamente 10 cm a cada lado de un cáncer) [47] tienen con frecuencia defectos epigenéticos en dos o tres proteínas reparadoras del ADN ( ERCC1 , ERCC4 (XPF) y/o PMS2 ) en el toda el área del defecto de campo. Cuando se reduce la expresión de los genes de reparación del ADN, el daño del ADN se acumula en las células a un ritmo superior al normal, y este exceso de daño provoca una mayor frecuencia de mutaciones y/o epimutaciones. Las tasas de mutación aumentan fuertemente en células defectuosas en la reparación de errores de coincidencia del ADN [27] [28] o en la reparación recombinacional homóloga (HRR). [29] Una deficiencia en la reparación del ADN, en sí misma, puede permitir que se acumule daño en el ADN, y la síntesis de translesiones propensa a errores de algunas de las áreas dañadas puede dar lugar a mutaciones. Además, la reparación defectuosa de este daño acumulado en el ADN puede dar lugar a epimutaciones. Estas nuevas mutaciones y/o epimutaciones pueden proporcionar una ventaja proliferativa, generando un defecto de campo. Aunque las mutaciones/epimutaciones en los genes de reparación del ADN no confieren en sí mismas una ventaja selectiva, pueden ser transportadas como pasajeros en las células cuando la célula adquiere una mutación/epimutación adicional que sí proporciona una ventaja proliferativa. [ cita necesaria ]
Hay una serie de teorías sobre la carcinogénesis y el tratamiento del cáncer que quedan fuera de la corriente principal de la opinión científica, debido a la falta de fundamento científico, lógica o base de evidencia. Estas teorías pueden usarse para justificar varios tratamientos alternativos contra el cáncer. Deben distinguirse de aquellas teorías de la carcinogénesis que tienen una base lógica dentro de la biología del cáncer convencional y a partir de las cuales se pueden formular hipótesis convencionalmente comprobables. [ cita necesaria ]
Sin embargo, varias teorías alternativas sobre la carcinogénesis se basan en evidencia científica y son cada vez más reconocidas. Algunos investigadores creen que el cáncer puede ser causado por aneuploidía (anomalías numéricas y estructurales en los cromosomas) [59] en lugar de mutaciones o epimutaciones. El cáncer también ha sido considerado como una enfermedad metabólica, en la que el metabolismo celular del oxígeno se desvía de la vía que genera energía ( fosforilación oxidativa ) a la vía que genera especies reactivas de oxígeno . [60] Esto provoca un cambio de energía de la fosforilación oxidativa a la glucólisis aeróbica ( efecto Warburg ) y la acumulación de especies reactivas de oxígeno que conducen al estrés oxidativo ("teoría del estrés oxidativo del cáncer"). [60] Otro concepto del desarrollo del cáncer se basa en la exposición a campos magnéticos y electromagnéticos débiles y sus efectos sobre el estrés oxidativo , conocido como magnetocarcinogénesis. [61]
Varios autores han cuestionado la suposición de que los cánceres son el resultado de mutaciones aleatorias secuenciales como demasiado simplista, sugiriendo en cambio que el cáncer es el resultado de una falla del cuerpo para inhibir una tendencia proliferativa innata y programada. [62] Una teoría relacionada sugiere que el cáncer es un atavismo , un retroceso evolutivo a una forma anterior de vida multicelular . [63] Los genes responsables del crecimiento celular descontrolado y la cooperación entre las células cancerosas son muy similares a los que permitieron que las primeras formas de vida multicelulares se agruparan y prosperaran. Estos genes todavía existen dentro de los genomas de metazoos más complejos , como los humanos, aunque genes evolucionados más recientemente los mantienen bajo control. Cuando los genes controladores más nuevos fallan por cualquier motivo, la célula puede volver a su programación más primitiva y reproducirse sin control. La teoría es una alternativa a la noción de que los cánceres comienzan con células rebeldes que evolucionan dentro del cuerpo. En cambio, poseen un número fijo de genes primitivos que se activan progresivamente, lo que les confiere una variabilidad finita. [64] Otra teoría evolutiva sitúa las raíces del cáncer en el origen de la célula eucariota (nucleada) mediante una transferencia masiva horizontal de genes , cuando los genomas de los virus infectantes eran escindidos (y por lo tanto atenuados) por el huésped, pero sus fragmentos se integraban en el genoma del huésped como protección inmune. Por tanto, el cáncer se origina cuando una rara mutación somática recombina dichos fragmentos en un impulsor funcional de la proliferación celular. [sesenta y cinco]
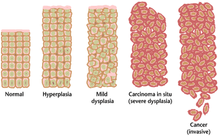
A menudo, los múltiples cambios genéticos que provocan el cáncer pueden tardar muchos años en acumularse. Durante este tiempo, el comportamiento biológico de las células premalignas cambia lentamente de las propiedades de las células normales a propiedades similares al cáncer. El tejido premaligno puede tener una apariencia distintiva bajo el microscopio . Entre los rasgos distintivos de una lesión premaligna se encuentran un mayor número de células en división , variación en el tamaño y la forma del núcleo , variación en el tamaño y la forma de las células , pérdida de características celulares especializadas y pérdida de la organización normal del tejido. La displasia es un tipo anormal de proliferación celular excesiva caracterizada por la pérdida de la disposición normal de los tejidos y la estructura celular en las células premalignas. Estos cambios neoplásicos tempranos deben distinguirse de la hiperplasia , un aumento reversible en la división celular causado por un estímulo externo, como un desequilibrio hormonal o una irritación crónica. [ cita necesaria ]
Los casos más graves de displasia se denominan carcinoma in situ . En latín, el término in situ significa "en el lugar"; El carcinoma in situ se refiere a un crecimiento descontrolado de células displásicas que permanecen en su ubicación original y no han mostrado invasión a otros tejidos. El carcinoma in situ puede convertirse en una neoplasia maligna invasiva y, cuando se detecta, generalmente se extirpa quirúrgicamente.
Así como una población de animales evoluciona , una población de células no controlada también puede experimentar una "evolución". Este proceso indeseable se llama evolución somática , y es como surge el cáncer y se vuelve más maligno con el tiempo. [66]
La mayoría de los cambios en el metabolismo celular que permiten que las células crezcan de manera desordenada conducen a la muerte celular. Sin embargo, una vez que comienza el cáncer, las células cancerosas se someten a un proceso de selección natural : las pocas células con nuevos cambios genéticos que mejoran su supervivencia o reproducción se multiplican más rápido y pronto llegan a dominar el tumor en crecimiento a medida que las células con cambios genéticos menos favorables quedan fuera de competencia. . [67] Este es el mismo mecanismo por el cual especies patógenas como MRSA pueden volverse resistentes a los antibióticos y por el cual el VIH puede volverse resistente a los medicamentos , y por el cual las enfermedades de las plantas y los insectos pueden volverse resistentes a los pesticidas . Esta evolución explica por qué una recaída del cáncer a menudo involucra células que han adquirido resistencia a los medicamentos contra el cáncer o a la radioterapia .
En un artículo de 2000 de Hanahan y Weinberg , las propiedades biológicas de las células tumorales malignas se resumieron de la siguiente manera: [68]
La finalización de estos múltiples pasos sería un evento muy raro sin:
Estos cambios biológicos son clásicos en los carcinomas ; Es posible que otros tumores malignos no necesiten alcanzarlos todos. Por ejemplo, dado que la invasión de tejidos y el desplazamiento a sitios distantes son propiedades normales de los leucocitos , estos pasos no son necesarios en el desarrollo de la leucemia . Los diferentes pasos tampoco representan necesariamente mutaciones individuales. Por ejemplo, la inactivación de un solo gen que codifica la proteína p53 provocará inestabilidad genómica, evasión de la apoptosis y aumento de la angiogénesis. Además, no todas las células cancerosas se están dividiendo. Más bien, un subconjunto de células de un tumor, llamadas células madre cancerosas , se replican a medida que generan células diferenciadas. [69]
Normalmente, una vez que un tejido se lesiona o infecta, las células dañadas provocan inflamación al estimular patrones específicos de actividad enzimática y expresión de genes de citoquinas en las células circundantes. [70] [71] Se secretan grupos discretos ("grupos de citoquinas") de moléculas, que actúan como mediadores, induciendo la actividad de cascadas posteriores de cambios bioquímicos. [72] Cada citoquina se une a receptores específicos en varios tipos de células, y cada tipo de célula responde a su vez alterando la actividad de las vías de transducción de señales intracelulares, dependiendo de los receptores que expresa la célula y las moléculas de señalización presentes dentro de la célula. [73] [74] En conjunto, este proceso de reprogramación induce un cambio gradual en los fenotipos celulares, que en última instancia conducirá a la restauración de la función del tejido y a la recuperación de la integridad estructural esencial. [75] [76] De este modo, un tejido puede sanar, dependiendo de la comunicación productiva entre las células presentes en el sitio del daño y el sistema inmunológico. [77] Un factor clave en la curación es la regulación de la expresión de genes de citoquinas, que permite que grupos complementarios de células respondan a mediadores inflamatorios de una manera que produce gradualmente cambios esenciales en la fisiología del tejido. [78] [79] [80] Las células cancerosas tienen cambios permanentes (genéticos) o reversibles (epigenéticos) en su genoma, que inhiben parcialmente su comunicación con las células circundantes y con el sistema inmunológico. [81] [82] Las células cancerosas no se comunican con su microambiente tisular de una manera que proteja la integridad del tejido; en cambio, el movimiento y la supervivencia de las células cancerosas se vuelven posibles en lugares donde pueden afectar la función del tejido. [83] [84] Las células cancerosas sobreviven "reconectando" las vías de señales que normalmente protegen el tejido del sistema inmunológico. Esta alteración de la respuesta inmune también es evidente en las primeras etapas de la malignidad. [85] [86]
Un ejemplo de reprogramación de la función tisular en el cáncer es la actividad del factor de transcripción NF-κB . [87] NF-κB activa la expresión de numerosos genes implicados en la transición entre la inflamación y la regeneración, que codifican citocinas, factores de adhesión y otras moléculas que pueden cambiar el destino celular. [88] Esta reprogramación de fenotipos celulares normalmente permite el desarrollo de un tejido intacto completamente funcional. [89] La actividad de NF-κB está estrechamente controlada por múltiples proteínas, que en conjunto garantizan que NF-κB solo induzca grupos discretos de genes en una célula determinada y en un momento determinado. [90] Esta estricta regulación del intercambio de señales entre células protege el tejido de una inflamación excesiva y garantiza que los diferentes tipos de células adquieran gradualmente funciones complementarias y posiciones específicas. El fracaso de esta regulación mutua entre la reprogramación genética y las interacciones celulares permite que las células cancerosas den lugar a metástasis. Las células cancerosas responden de manera aberrante a las citocinas y activan cascadas de señales que pueden protegerlas del sistema inmunológico. [87] [91]
El papel del yodo en los peces marinos (ricos en yodo) y en los peces de agua dulce (con deficiencia de yodo) no se comprende completamente, pero se ha informado que los peces de agua dulce son más susceptibles a enfermedades infecciosas y, en particular, neoplásicas y ateroscleróticas, que los peces marinos. pez. [92] [93] Los peces elasmobranquios marinos, como tiburones, rayas, etc., se ven mucho menos afectados por el cáncer que los peces de agua dulce y, por lo tanto, han estimulado la investigación médica para comprender mejor la carcinogénesis. [94]
Para que las células comiencen a dividirse sin control, los genes que regulan el crecimiento celular deben estar desregulados. [95] Los protooncogenes son genes que promueven el crecimiento celular y la mitosis , mientras que los genes supresores de tumores desalientan el crecimiento celular o detienen temporalmente la división celular para llevar a cabo la reparación del ADN . Por lo general, se requiere una serie de mutaciones en estos genes antes de que una célula normal se transforme en una célula cancerosa . [10] Este concepto a veces se denomina "oncoevolución". Las mutaciones en estos genes proporcionan señales para que las células tumorales comiencen a dividirse sin control. Pero la división celular descontrolada que caracteriza al cáncer también requiere que la célula en división duplique todos sus componentes celulares para crear dos células hijas. La activación de la glucólisis aeróbica (el efecto Warburg ), que no es necesariamente inducida por mutaciones en protooncogenes y genes supresores de tumores, [96] proporciona la mayoría de los componentes básicos necesarios para duplicar los componentes celulares de una célula en división y, por lo tanto, También es esencial para la carcinogénesis. [60]
Los oncogenes promueven el crecimiento celular de diversas formas. Muchos pueden producir hormonas , un "mensajero químico" entre las células que estimula la mitosis , cuyo efecto depende de la transducción de señales del tejido o de las células receptoras. En otras palabras, cuando se estimula un receptor hormonal en una célula receptora, la señal se conduce desde la superficie de la célula hasta el núcleo celular para provocar algún cambio en la regulación de la transcripción genética a nivel nuclear. Algunos oncogenes son parte del propio sistema de transducción de señales, o de los receptores de señales en las propias células y tejidos, controlando así la sensibilidad a dichas hormonas. Los oncogenes a menudo producen mitógenos o participan en la transcripción del ADN en la síntesis de proteínas , que crea las proteínas y enzimas responsables de producir los productos y productos bioquímicos que las células utilizan e interactúan.
Las mutaciones en los protooncogenes, que son las contrapartes normalmente inactivas de los oncogenes , pueden modificar su expresión y función, aumentando la cantidad o actividad de la proteína producto. Cuando esto sucede, los protooncogenes se convierten en oncogenes , y esta transición altera el equilibrio normal de la regulación del ciclo celular en la célula, haciendo posible un crecimiento descontrolado. La posibilidad de cáncer no se puede reducir eliminando protooncogenes del genoma , incluso si esto fuera posible, ya que son fundamentales para el crecimiento, la reparación y la homeostasis del organismo. Sólo cuando mutan las señales de crecimiento se vuelven excesivas.
Uno de los primeros oncogenes definidos en la investigación del cáncer es el oncogén ras . Las mutaciones en la familia de protooncogenes Ras (que comprende H-Ras, N-Ras y K-Ras) son muy comunes y se encuentran en entre el 20% y el 30% de todos los tumores humanos. [97] Ras se identificó originalmente en el genoma del virus del sarcoma de Harvey, y los investigadores se sorprendieron de que este gen no solo esté presente en el genoma humano sino que, cuando se liga a un elemento de control estimulante, podría inducir cánceres en cultivos de líneas celulares. [98] Recientemente se propusieron nuevos mecanismos según los cuales la transformación celular durante la carcinogénesis fue decidida por el umbral general de las redes de oncogenes (como la señalización de Ras) pero no por el estado del oncogén individual. [99]
Los protooncogenes promueven el crecimiento celular de diversas formas. Muchos pueden producir hormonas , "mensajeros químicos" entre células que favorecen la mitosis, cuyo efecto depende de la transducción de señales del tejido o de las células receptoras. Algunos son responsables del sistema de transducción de señales y de los receptores de señales en las propias células y tejidos, controlando así la sensibilidad a dichas hormonas. A menudo producen mitógenos , o participan en la transcripción del ADN en la síntesis de proteínas , que crean las proteínas y enzimas responsables de producir los productos y productos bioquímicos que las células utilizan e interactúan.
Las mutaciones en protooncogenes pueden modificar su expresión y función, aumentando la cantidad o actividad de la proteína producto. Cuando esto sucede, se convierten en oncogenes y, así, las células tienen mayores posibilidades de dividirse de forma excesiva y descontrolada. La posibilidad de cáncer no se puede reducir eliminando los protooncogenes del genoma , ya que son fundamentales para el crecimiento, la reparación y la homeostasis del cuerpo. Sólo cuando mutan las señales de crecimiento se vuelven excesivas. Es importante señalar que un gen que posee una función promotora del crecimiento puede aumentar el potencial carcinogénico de una célula, siempre que se activen todos los mecanismos celulares necesarios que permitan el crecimiento. [100] Esta afección también incluye la inactivación de genes supresores de tumores específicos (ver más abajo). Si no se cumple la condición, la célula puede dejar de crecer y proceder a morir. Esto hace que la identificación del estadio y el tipo de célula cancerosa que crece bajo el control de un oncogén determinado sea crucial para el desarrollo de estrategias de tratamiento.
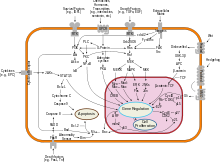
Los genes supresores de tumores codifican señales antiproliferación y proteínas que suprimen la mitosis y el crecimiento celular. Generalmente, los supresores de tumores son factores de transcripción que se activan por estrés celular o daño al ADN. A menudo, el daño al ADN provocará la presencia de material genético flotante, así como otros signos, y desencadenará enzimas y vías que conducen a la activación de genes supresores de tumores . La función de estos genes es detener la progresión del ciclo celular para llevar a cabo la reparación del ADN, evitando que las mutaciones se transmitan a las células hijas. La proteína p53 , uno de los genes supresores de tumores estudiados más importantes, es un factor de transcripción activado por muchos factores estresantes celulares, incluidos la hipoxia y el daño por radiación ultravioleta .
A pesar de que casi la mitad de todos los cánceres posiblemente implican alteraciones en p53, su función supresora de tumores no se conoce bien. p53 claramente tiene dos funciones: una función nuclear como factor de transcripción y la otra función citoplasmática en la regulación del ciclo celular, la división celular y la apoptosis.
El efecto Warburg es el uso preferencial de la glucólisis como energía para sostener el crecimiento del cáncer. Se ha demostrado que p53 regula el cambio de la vía respiratoria a la glucolítica. [101]
Sin embargo, una mutación puede dañar el propio gen supresor de tumores o la vía de señales que lo activa, "apagándolo". La consecuencia invariable de esto es que la reparación del ADN se ve obstaculizada o inhibida: el daño del ADN se acumula sin reparación, lo que inevitablemente conduce al cáncer.
Las mutaciones de los genes supresores de tumores que se producen en las células de la línea germinal se transmiten a la descendencia y aumentan la probabilidad de diagnóstico de cáncer en las generaciones posteriores. Los miembros de estas familias tienen una mayor incidencia y una menor latencia de tumores múltiples. Los tipos de tumores son típicos de cada tipo de mutación del gen supresor de tumores: algunas mutaciones causan cánceres particulares y otras mutaciones causan otros. El modo de herencia de los supresores de tumores mutantes es que un miembro afectado hereda una copia defectuosa de un padre y una copia normal del otro. Por ejemplo, las personas que heredan un alelo p53 mutante (y, por lo tanto, son heterocigotas para p53 mutado ) pueden desarrollar melanomas y cáncer de páncreas , conocido como síndrome de Li-Fraumeni . Otros síndromes hereditarios del gen supresor de tumores incluyen mutaciones Rb , relacionadas con el retinoblastoma , y mutaciones del gen APC , relacionadas con el cáncer de colon con adenopoliposis . El cáncer de colon por adenopoliposis se asocia con miles de pólipos en el colon cuando se es joven, lo que conduce al cáncer de colon a una edad relativamente temprana. Finalmente, las mutaciones heredadas en BRCA1 y BRCA2 conducen a la aparición temprana del cáncer de mama .
En 1971 se propuso que el desarrollo del cáncer dependía de al menos dos eventos mutacionales. En lo que se conoció como la hipótesis de los dos impactos de Knudson , una mutación hereditaria de la línea germinal en un gen supresor de tumores causaría cáncer sólo si ocurriera otra mutación más adelante en la vida del organismo, inactivando el otro alelo de ese gen supresor de tumores . [102]
Por lo general, los oncogenes son dominantes , ya que contienen mutaciones de ganancia de función , mientras que los supresores de tumores mutados son recesivos , ya que contienen mutaciones de pérdida de función . Cada célula tiene dos copias del mismo gen, una de cada padre, y en la mayoría de los casos, las mutaciones de ganancia de función en una sola copia de un protooncogén particular son suficientes para convertir ese gen en un verdadero oncogén. Por otro lado, es necesario que se produzcan mutaciones de pérdida de función en ambas copias de un gen supresor de tumores para que ese gen deje de funcionar por completo. Sin embargo, existen casos en los que una copia mutada de un gen supresor de tumores puede hacer que la otra copia de tipo salvaje no funcione. Este fenómeno se denomina efecto negativo dominante y se observa en muchas mutaciones de p53.
El modelo de dos hits de Knudson ha sido cuestionado recientemente por varios investigadores. La inactivación de un alelo de algunos genes supresores de tumores es suficiente para provocar tumores. Este fenómeno se llama haploinsuficiencia y ha sido demostrado mediante varios enfoques experimentales. Los tumores causados por haploinsuficiencia suelen tener una edad de aparición más tardía en comparación con los de un proceso de dos aciertos. [103]

En general, se requieren mutaciones en ambos tipos de genes para que se produzca cáncer. Por ejemplo, una mutación limitada a un oncogén sería suprimida por el control normal de la mitosis y los genes supresores de tumores, planteados por primera vez por la hipótesis de Knudson . [8] Una mutación en un solo gen supresor de tumores tampoco causaría cáncer, debido a la presencia de muchos genes " de respaldo " que duplican sus funciones. Sólo cuando suficientes protooncogenes han mutado en oncogenes y suficientes genes supresores de tumores se han desactivado o dañado, las señales para el crecimiento celular superan a las señales para regularlo y el crecimiento celular rápidamente se sale de control. [10] A menudo, debido a que estos genes regulan los procesos que previenen la mayor parte del daño a los genes mismos, la tasa de mutaciones aumenta a medida que uno envejece, porque el daño del ADN forma un circuito de retroalimentación .
La mutación de genes supresores de tumores que se transmiten a la siguiente generación no solo de células, sino también de su descendencia , puede aumentar las probabilidades de que los cánceres se hereden. Los miembros de estas familias tienen una mayor incidencia y una menor latencia de tumores múltiples. El modo de herencia de los supresores de tumores mutantes es que el miembro afectado hereda una copia defectuosa de un padre y una copia normal de otro. Debido a que las mutaciones en los supresores de tumores actúan de manera recesiva (tenga en cuenta, sin embargo, que existen excepciones), la pérdida de la copia normal crea el fenotipo del cáncer . Por ejemplo, los individuos que son heterocigotos para las mutaciones de p53 suelen ser víctimas del síndrome de Li-Fraumeni , y los que son heterocigotos para las mutaciones de Rb desarrollan retinoblastoma . De manera similar, las mutaciones en el gen de la poliposis coli adenomatosa están relacionadas con el cáncer de colon por adenopoliposis , con miles de pólipos en el colon cuando se es joven, mientras que las mutaciones en BRCA1 y BRCA2 conducen a la aparición temprana del cáncer de mama .
Una nueva idea anunciada en 2011 es una versión extrema de mutaciones múltiples, llamada cromotripsis por sus defensores. Esta idea, que afecta sólo al 2-3% de los casos de cáncer, aunque hasta al 25% de los cánceres de huesos, implica la rotura catastrófica de un cromosoma en decenas o cientos de pedazos y luego se vuelve a unir incorrectamente. Esta destrucción probablemente se produce cuando los cromosomas se compactan durante la división celular normal , pero se desconoce el desencadenante de la destrucción. Según este modelo, el cáncer surge como resultado de un evento único y aislado, en lugar de la lenta acumulación de múltiples mutaciones.[104]
Muchos mutágenos también son carcinógenos , pero algunos carcinógenos no lo son. Ejemplos de carcinógenos que no son mutágenos incluyen el alcohol y el estrógeno . Se cree que promueven el cáncer a través de su efecto estimulante sobre la tasa de mitosis celular . Las tasas de mitosis más rápidas dejan cada vez menos oportunidades para que las enzimas reparadoras reparen el ADN dañado durante la replicación del ADN , lo que aumenta la probabilidad de que se produzca un error genético. Un error cometido durante la mitosis puede provocar que las células hijas reciban una cantidad incorrecta de cromosomas , lo que provoca aneuploidía y puede provocar cáncer.
Helicobacter pylori puede causar cáncer gástrico . Aunque los datos varían entre los diferentes países, en general alrededor del 1% al 3% de las personas infectadas con Helicobacter pylori desarrollan cáncer gástrico a lo largo de su vida en comparación con el 0,13% de las personas que no han tenido infección por H. pylori . [105] [106] La infección por H. pylori es muy frecuente. Según lo evaluado en 2002, está presente en los tejidos gástricos del 74% de los adultos de mediana edad en los países en desarrollo y del 58% en los países desarrollados. [107] Dado que entre el 1% y el 3% de las personas infectadas tienen probabilidades de desarrollar cáncer gástrico, [108] el cáncer gástrico inducido por H. pylori es la tercera causa más importante de mortalidad por cáncer en todo el mundo a partir de 2018. [109]
La infección por H. pylori no causa síntomas en aproximadamente el 80% de los infectados. [110] Alrededor del 75% de las personas infectadas con H. pylori desarrollan gastritis . [111] Por lo tanto, la consecuencia habitual de la infección por H. pylori es la gastritis crónica asintomática. [112] Debido a la habitual falta de síntomas, cuando finalmente se diagnostica el cáncer gástrico, suele estar bastante avanzado. Más de la mitad de los pacientes con cáncer gástrico tienen metástasis en los ganglios linfáticos cuando se les diagnostica inicialmente. [113]
La gastritis causada por H. pylori se acompaña de inflamación , caracterizada por la infiltración de neutrófilos y macrófagos al epitelio gástrico, lo que favorece la acumulación de citoquinas proinflamatorias y especies reactivas de oxígeno / especies reactivas de nitrógeno (ROS/RNS). [114] La presencia sustancial de ROS/RNS causa daños en el ADN, incluida la 8-oxo-2'-desoxiguanosina (8-OHdG). [114] Si el H. pylori infectante porta el gen citotóxico cagA (presente en aproximadamente el 60% de los aislados occidentales y en un mayor porcentaje de los aislados asiáticos), pueden aumentar ocho veces el nivel de 8-OHdG en las células gástricas, mientras que si H. pylori no porta el gen cagA, el aumento de 8-OHdG es aproximadamente 4 veces. [115] Además del daño oxidativo del ADN por 8-OHdG, la infección por H. pylori causa otros daños característicos en el ADN, incluidas roturas de la doble hebra del ADN. [116]
H. pylori también causa muchas alteraciones epigenéticas relacionadas con el desarrollo del cáncer. [117] [118] Estas alteraciones epigenéticas se deben a la metilación de sitios CpG inducida por H. pylori en promotores de genes [117] y a la expresión alterada de múltiples microARN inducida por H. pylori . [118]
Como revisaron Santos y Ribeiro [119] , la infección por H. pylori se asocia con una eficiencia epigenéticamente reducida de la maquinaria de reparación del ADN, lo que favorece la acumulación de mutaciones y la inestabilidad genómica, así como la carcinogénesis gástrica. En particular, Raza et al. [120] demostraron que la expresión de dos proteínas reparadoras del ADN, ERCC1 y PMS2 , se reducía gravemente una vez que la infección por H. pylori había progresado hasta causar dispepsia . La dispepsia ocurre en aproximadamente el 20% de las personas infectadas. [121] Además, según lo revisado por Raza et al., [120] la infección gástrica humana con H. pylori causa una expresión proteica epigenéticamente reducida de las proteínas reparadoras del ADN MLH1 , MGMT y MRE11 . La reparación reducida del ADN en presencia de un mayor daño en el ADN aumenta las mutaciones cancerígenas y probablemente sea una causa importante de carcinogénesis por H. pylori .
Otras bacterias también podrían desempeñar un papel en la carcinogénesis. El control del punto de control del ciclo celular y la apoptosis por parte de p53 es inhibido por la bacteria micoplasma , [122] permitiendo que las células con daño en el ADN "ejecuten una luz roja apoptótica" y avancen a través del ciclo celular.
Además, muchos cánceres se originan a partir de una infección viral ; Esto es especialmente cierto en animales como las aves , pero menos en los humanos . El 12% de los cánceres humanos se pueden atribuir a una infección viral. [123] El modo de los tumores inducidos viralmente se puede dividir en dos: transformación aguda o transformación lenta . En los virus que se transforman de forma aguda, las partículas virales portan un gen que codifica un oncogén hiperactivo llamado oncogén viral (v-onc), y la célula infectada se transforma tan pronto como se expresa v-onc. Por el contrario, en los virus que se transforman lentamente, el genoma del virus se inserta, especialmente porque la inserción del genoma viral es una parte obligatoria de los retrovirus , cerca de un protooncogén en el genoma del huésped. El promotor viral u otros elementos de regulación de la transcripción, a su vez, provocan la sobreexpresión de ese protooncogén, lo que, a su vez, induce una proliferación celular descontrolada. Debido a que la inserción del genoma viral no es específica de los protooncogenes y la posibilidad de inserción cerca de ese protooncogén es baja, los virus que se transforman lentamente tienen una latencia tumoral muy larga en comparación con los virus que se transforman de manera aguda, que ya portan el oncogén viral.
Los virus que se sabe que causan cáncer, como el VPH ( cáncer de cuello uterino ), la hepatitis B ( cáncer de hígado ) y el VEB (un tipo de linfoma ), son todos virus de ADN. Se cree que cuando el virus infecta una célula, inserta una parte de su propio ADN cerca de los genes de crecimiento celular, provocando la división celular. El grupo de células modificadas que se forma a partir de la primera célula que se divide tiene el mismo ADN viral cerca de los genes de crecimiento celular. El grupo de células modificadas es ahora especial porque se ha perdido uno de los controles normales del crecimiento.
Dependiendo de su ubicación, las células pueden resultar dañadas por la radiación, las sustancias químicas del humo del cigarrillo y la inflamación provocada por infecciones bacterianas u otros virus. Cada célula tiene posibilidades de sufrir daños. Las células a menudo mueren si se dañan, debido a la falla de un proceso vital o del sistema inmunológico; sin embargo, a veces el daño elimina un solo gen canceroso. En una persona mayor hay miles, decenas de miles o cientos de miles de células inactivadas. La probabilidad de que alguien desarrolle un cáncer es muy baja. [ cita necesaria ]
Cuando el daño ocurre en cualquier área de las células cambiadas, ocurre algo diferente. Cada una de las células tiene potencial de crecimiento. Las células modificadas se dividirán más rápido cuando el área esté dañada por agentes físicos, químicos o virales. Se ha creado un círculo vicioso : dañar el área hará que las células modificadas se dividan, lo que aumentará la probabilidad de que experimenten knock-outs.
Este modelo de carcinogénesis es popular porque explica por qué crecen los cánceres. Se esperaría que las células dañadas por la radiación murieran o al menos estuvieran en peor situación porque tienen menos genes activos; Los virus aumentan el número de genes que funcionan.
Una idea es que podríamos terminar con miles de vacunas para prevenir todos los virus que pueden cambiar nuestras células. Los virus pueden tener diferentes efectos en diferentes partes del cuerpo. Es posible prevenir varios tipos de cáncer diferentes mediante la inmunización contra un agente viral. Es probable que el VPH, por ejemplo, tenga un papel en el cáncer de las membranas mucosas de la boca.
Se sabe que ciertos gusanos parásitos son cancerígenos. [124] Estos incluyen:
La epigenética es el estudio de la regulación de la expresión genética a través de cambios químicos no mutacionales en la estructura del ADN. La teoría de la epigenética en la patogénesis del cáncer es que los cambios no mutacionales en el ADN pueden provocar alteraciones en la expresión genética. Normalmente, los oncogenes son silenciosos, por ejemplo, debido a la metilación del ADN . La pérdida de esa metilación puede inducir la expresión aberrante de oncogenes , lo que lleva a la patogénesis del cáncer. Los mecanismos conocidos de cambio epigenético incluyen la metilación del ADN y la metilación o acetilación de proteínas histonas unidas al ADN cromosómico en ubicaciones específicas. Hay clases de medicamentos, conocidos como inhibidores de HDAC e inhibidores de la ADN metiltransferasa , que pueden volver a regular la señalización epigenética en la célula cancerosa .
Las epimutaciones incluyen metilaciones o desmetilaciones de las islas CpG de las regiones promotoras de genes, que dan como resultado la represión o desrepresión, respectivamente, de la expresión génica. [126] [127] [128] Las epimutaciones también pueden ocurrir por acetilación, metilación, fosforilación u otras alteraciones de las histonas, creando un código de histonas que reprime o activa la expresión genética, y dichas epimutaciones de histonas pueden ser factores epigenéticos importantes en el cáncer. [129] [130] Además, la epimutación cancerígena puede ocurrir a través de alteraciones de la arquitectura cromosómica causadas por proteínas como HMGA2 . [131] Otra fuente de epimutación se debe al aumento o disminución de la expresión de microARN (miARN). Por ejemplo, la expresión adicional de miR-137 puede causar una regulación negativa de la expresión de 491 genes, y miR-137 está silenciado epigenéticamente en el 32% de los cánceres colorrectales> [15]
Una nueva forma de ver la carcinogénesis surge de la integración de las ideas de la biología del desarrollo en la oncología . La hipótesis de las células madre cancerosas propone que los diferentes tipos de células en un tumor heterogéneo surgen de una sola célula, denominada célula madre cancerosa. Las células madre cancerosas pueden surgir de la transformación de células madre adultas o células diferenciadas dentro de un cuerpo. Estas células persisten como un subcomponente del tumor y conservan propiedades clave de las células madre. Dan lugar a una variedad de células, son capaces de autorrenovarse y controlarse homeostáticamente . [132] Además, la recaída del cáncer y la aparición de metástasis también se atribuyen a estas células. La hipótesis de las células madre cancerosas no contradice conceptos anteriores sobre carcinogénesis. La hipótesis de las células madre del cáncer ha sido un mecanismo propuesto que contribuye a la heterogeneidad del tumor .
Si bien las alteraciones genéticas y epigenéticas en los genes supresores de tumores y los oncogenes cambian el comportamiento de las células, esas alteraciones, al final, resultan en cáncer a través de sus efectos sobre la población de células neoplásicas y su microambiente. [66] Las células mutantes en las neoplasias compiten por el espacio y los recursos. Por lo tanto, un clon con una mutación en un gen supresor de tumores u oncogén se expandirá sólo en una neoplasia si esa mutación le da al clon una ventaja competitiva sobre los otros clones y células normales en su microambiente. [133] Así, el proceso de carcinogénesis es formalmente un proceso de evolución darwiniana , conocido como evolución somática o clonal . [67] Además, a la luz de los mecanismos darwinistas de la carcinogénesis, se ha teorizado que las diversas formas de cáncer pueden clasificarse en puberales y gerontológicos. Actualmente se están realizando investigaciones antropológicas sobre el cáncer como un proceso evolutivo natural mediante el cual la selección natural destruye fenotipos ambientalmente inferiores mientras apoya a otros. Según esta teoría, el cáncer se presenta en dos tipos distintos: desde el nacimiento hasta el final de la pubertad (aproximadamente 20 años), teleológicamente inclinado hacia la dinámica de grupo de apoyo, y desde la mediana edad hasta la muerte (aproximadamente 40 años o más), teleológicamente inclinado a alejarse de un grupo superpoblado. dinámica. [ cita necesaria ]