La informática sanitaria es el estudio y la implementación de estructuras y algoritmos informáticos para mejorar la comunicación, la comprensión y la gestión de la información médica. [1] Puede considerarse una rama de la ingeniería y la ciencia aplicada.
El ámbito de la salud ofrece una variedad extremadamente amplia de problemas que pueden abordarse mediante técnicas computacionales. [1]
La informática de la salud es un espectro de campos multidisciplinarios que incluye el estudio del diseño, desarrollo y aplicación de innovaciones computacionales para mejorar la atención médica. [2] Las disciplinas involucradas combinan campos de la medicina con campos de la computación , en particular ingeniería informática , ingeniería de software , ingeniería de la información , bioinformática , computación bioinspirada , ciencia informática teórica , sistemas de información , ciencia de datos , tecnología de la información , computación autónoma e informática del comportamiento . [3]
En las instituciones académicas , la investigación en informática médica se centra en las aplicaciones de la inteligencia artificial en la atención sanitaria y el diseño de dispositivos médicos basados en sistemas integrados . [1] En algunos países, el término informática también se utiliza en el contexto de la aplicación de la ciencia bibliotecaria a la gestión de datos en los hospitales. En este sentido, la informática sanitaria tiene como objetivo desarrollar métodos y tecnologías para la adquisición, el procesamiento y el estudio de los datos de los pacientes. [4] Se ha propuesto un término general de informática biomédica. [5]
Existen muchas variaciones en el nombre del campo involucrado en la aplicación de las tecnologías de la información y la comunicación a la atención médica, la salud pública y la salud personal, que van desde las centradas en lo molecular (por ejemplo, genómica), el sistema orgánico (por ejemplo, imágenes), el individuo (por ejemplo, el paciente o consumidor, el proveedor de atención médica y la interacción entre ellos), hasta el nivel de aplicación poblacional. Un espectro de actividad abarca esfuerzos que van desde el desarrollo de teorías y modelos, hasta la investigación empírica, la implementación y la gestión, y la adopción generalizada.
Los 'informáticos clínicos' son profesionales cualificados en el ámbito sanitario y social y la 'informática clínica' es una subespecialidad dentro de varias especialidades médicas .

Jan van Bemmel ha descrito la informática médica como los aspectos teóricos y prácticos del procesamiento y la comunicación de información basados en el conocimiento y la experiencia derivados de los procesos de la medicina y la atención de la salud. [1]

La Facultad de Informática Clínica ha identificado seis dominios de alto nivel de competencias básicas para los informáticos clínicos: [6]
Los informáticos clínicos utilizan su conocimiento de la atención al paciente combinado con su comprensión de los conceptos, métodos y herramientas informáticas de la salud para:
Los médicos clínicos colaboran con otros profesionales de la atención médica y de la tecnología de la información para desarrollar herramientas informáticas sanitarias que promuevan una atención al paciente segura, eficiente, eficaz, oportuna, centrada en el paciente y equitativa. Muchos informáticos clínicos también son científicos informáticos.
_01.JPG/440px-Операционная._ФЦН_(Тюмень)_01.JPG)
La telesalud es la distribución de servicios e información relacionados con la salud a través de tecnologías de información y telecomunicaciones electrónicas. Permite el contacto, la atención, el asesoramiento, los recordatorios, la educación, la intervención, el seguimiento y las admisiones a distancia entre pacientes y médicos. La telemedicina se utiliza a veces como sinónimo o en un sentido más limitado para describir servicios clínicos a distancia, como el diagnóstico y el seguimiento. El seguimiento remoto, también conocido como autocontrol o autoevaluación, permite a los profesionales médicos controlar a un paciente de forma remota mediante diversos dispositivos tecnológicos. Este método se utiliza principalmente para el tratamiento de enfermedades crónicas o afecciones específicas, como enfermedades cardíacas, diabetes mellitus o asma.
Estos servicios pueden proporcionar resultados de salud comparables a los encuentros tradicionales en persona con los pacientes, brindan una mayor satisfacción a los pacientes y pueden ser rentables. [7] La telerehabilitación (o e-rehabilitación[40][41]) es la prestación de servicios de rehabilitación a través de redes de telecomunicaciones e Internet. La mayoría de los tipos de servicios se dividen en dos categorías: evaluación clínica (las capacidades funcionales del paciente en su entorno) y terapia clínica. Algunos campos de la práctica de rehabilitación que han explorado la telerehabilitación son: neuropsicología, patología del habla y el lenguaje, audiología, terapia ocupacional y fisioterapia. La telerehabilitación puede brindar terapia a personas que no pueden viajar a una clínica porque el paciente tiene una discapacidad o debido al tiempo de viaje. La telerehabilitación también permite que los expertos en rehabilitación participen en una consulta clínica a distancia.

Un pionero en el uso de la inteligencia artificial en el ámbito de la atención sanitaria fue el informático biomédico estadounidense Edward H. Shortliffe . Este campo se ocupa de la utilización de algoritmos de aprendizaje automático e inteligencia artificial para emular la cognición humana en el análisis, la interpretación y la comprensión de datos médicos y sanitarios complejos. En concreto, la IA es la capacidad de los algoritmos informáticos para aproximarse a conclusiones basándose únicamente en los datos de entrada. Los programas de IA se aplican a prácticas como los procesos de diagnóstico, el desarrollo de protocolos de tratamiento , el desarrollo de fármacos , la medicina personalizada y el seguimiento y la atención de los pacientes. Una gran parte del enfoque de la industria en la implementación de la IA en el sector sanitario se centra en los sistemas de apoyo a la toma de decisiones clínicas .
A medida que se recopilan más datos, los algoritmos de aprendizaje automático se adaptan y permiten respuestas y soluciones más sólidas. [8] Numerosas empresas están explorando las posibilidades de la incorporación de big data en la industria de la salud. Muchas empresas investigan las oportunidades de mercado a través de los ámbitos de las "tecnologías de evaluación, almacenamiento, gestión y análisis de datos", que son partes cruciales de la industria de la salud. [9] Los siguientes son ejemplos de grandes empresas que han contribuido a los algoritmos de IA para su uso en la atención médica:

Las aplicaciones de consultoría digital como GP at Hand de Babylon Health , Ada Health , Alibaba Health Doctor You , KareXpert y Your.MD utilizan IA para brindar consultas médicas basadas en el historial médico personal y el conocimiento médico común. Los usuarios informan sus síntomas en la aplicación, que utiliza el reconocimiento de voz para compararlos con una base de datos de enfermedades. Luego, Babylon ofrece una acción recomendada, teniendo en cuenta el historial médico del usuario. Los empresarios en el área de la atención médica han estado utilizando de manera efectiva siete arquetipos de modelos comerciales para llevar la solución de IA [ palabra de moda ] al mercado. Estos arquetipos dependen del valor generado para el usuario objetivo (por ejemplo, enfoque en el paciente versus enfoque en el proveedor de atención médica y el pagador) y los mecanismos de captura de valor (por ejemplo, brindar información o conectar a las partes interesadas). IFlytek lanzó un robot de servicio "Xiao Man", que integraba tecnología de inteligencia artificial para identificar al cliente registrado y brindar recomendaciones personalizadas en áreas médicas.
También funciona en el campo de la imagenología médica. Empresas como UBTECH ("Cruzr") y Softbank Robotics ("Pepper") también están fabricando robots similares. La startup india Haptik desarrolló recientemente un chatbot de WhatsApp que responde preguntas asociadas con el coronavirus mortal en India . Con el mercado de la IA en constante expansión, las grandes empresas tecnológicas como Apple, Google, Amazon y Baidu tienen sus propias divisiones de investigación de IA, así como millones de dólares asignados para la adquisición de empresas más pequeñas basadas en IA. [9] Muchos fabricantes de automóviles también están empezando a utilizar el aprendizaje automático en la atención sanitaria de sus coches. [9] Empresas como BMW , GE , Tesla , Toyota y Volvo tienen nuevas campañas de investigación para encontrar formas de aprender las estadísticas vitales de un conductor para asegurarse de que esté despierto, prestando atención a la carretera y no bajo la influencia de sustancias o en angustia emocional. [9] Entre los ejemplos de proyectos en informática sanitaria computacional se incluye el proyecto COACH. [11] [12]
La informática de investigación clínica (CRI) es un subcampo de la informática de la salud que intenta mejorar la eficiencia de la investigación clínica mediante el uso de métodos informáticos. Algunos de los problemas que aborda la CRI son: creación de almacenes de datos de atención médica que se puedan utilizar para la investigación, apoyo a la recopilación de datos en ensayos clínicos mediante el uso de sistemas de captura electrónica de datos , agilización de las aprobaciones éticas y las renovaciones (en los EE. UU. , la entidad responsable es la junta de revisión institucional local ), mantenimiento de repositorios de datos de ensayos clínicos anteriores (desidentificados). La CRI es una rama bastante nueva de la informática y ha enfrentado dificultades de crecimiento como cualquier campo emergente. Algunos problemas que enfrenta la CRI son la capacidad de los estadísticos y los arquitectos de sistemas informáticos para trabajar con el personal de investigación clínica en el diseño de un sistema y la falta de fondos para respaldar el desarrollo de un nuevo sistema.
Los investigadores y el equipo informático tienen dificultades para coordinar planes e ideas con el fin de diseñar un sistema que sea fácil de usar para el equipo de investigación y que, al mismo tiempo, se ajuste a los requisitos del sistema del equipo informático. La falta de financiación puede ser un obstáculo para el desarrollo del CRI. Muchas organizaciones que realizan investigaciones tienen dificultades para obtener apoyo financiero para llevar a cabo la investigación, y mucho menos invertir ese dinero en un sistema informático que no les proporcionará más ingresos ni mejorará el resultado de la investigación (Embi, 2009). La capacidad de integrar datos de múltiples ensayos clínicos es una parte importante de la informática de la investigación clínica. Iniciativas como PhenX y Patient-Reported Outcomes Measurement Information System desencadenaron un esfuerzo general para mejorar el uso secundario de los datos recopilados en ensayos clínicos humanos anteriores. Las iniciativas CDE, por ejemplo, intentan permitir que los diseñadores de ensayos clínicos adopten instrumentos de investigación estandarizados ( formularios electrónicos de informes de casos ). [13]
Un esfuerzo paralelo a la estandarización de la forma en que se recopilan los datos son las iniciativas que ofrecen datos de estudios clínicos a nivel de pacientes no identificados para que los investigadores que deseen reutilizarlos los descarguen. Ejemplos de dichas plataformas son Project Data Sphere, [14] dbGaP, ImmPort [15] o Clinical Study Data Request. [16] Los problemas informáticos en los formatos de datos para compartir resultados ( archivos CSV simples, formatos aprobados por la FDA , como el modelo de tabulación de datos de estudio CDISC ) son desafíos importantes dentro del campo de la informática de la investigación clínica. Hay una serie de actividades dentro de la investigación clínica que CRI apoya, entre ellas:
Uno de los elementos fundamentales de la investigación biomédica y translacional es el uso de repositorios de datos integrados. Una encuesta realizada en 2010 definió el "repositorio de datos integrado" (IDR) como un almacén de datos que incorpora varias fuentes de datos clínicos para respaldar las consultas para una variedad de funciones similares a las de la investigación. [18] Los repositorios de datos integrados son sistemas complejos desarrollados para resolver una variedad de problemas que van desde la gestión de identidades, la protección de la confidencialidad, la comparabilidad semántica y sintáctica de datos de diferentes fuentes y, lo más importante, la consulta conveniente y flexible. [19]
El desarrollo del campo de la informática clínica condujo a la creación de grandes conjuntos de datos con datos de registros médicos electrónicos integrados con otros datos (como datos genómicos). Los tipos de repositorios de datos incluyen almacenes de datos operativos (ODS), almacenes de datos clínicos (CDW), marts de datos clínicos y registros clínicos. [20] Los almacenes de datos operativos se establecieron para extraer, transferir y cargar antes de crear almacenes o marts de datos. [20] Los repositorios de registros clínicos existen desde hace mucho tiempo, pero sus contenidos son específicos de la enfermedad y, a veces, se consideran arcaicos. [20] Los almacenes de datos clínicos y los almacenes de datos clínicos se consideran rápidos y confiables. Aunque estos grandes repositorios integrados han tenido un impacto significativo en la investigación clínica, aún enfrenta desafíos y barreras.
Un gran problema es el requisito de la aprobación ética por parte del comité de revisión institucional (IRB) para cada análisis de investigación destinado a ser publicado. [21] Algunos recursos de investigación no requieren la aprobación del IRB. Por ejemplo, los CDW con datos de pacientes fallecidos han sido desidentificados y no se requiere la aprobación del IRB para su uso. [21] [18] [20] [19] Otro desafío es la calidad de los datos . Los métodos que ajustan el sesgo (como el uso de métodos de emparejamiento por puntaje de propensión) suponen que se captura un registro de salud completo. Las herramientas que examinan la calidad de los datos (por ejemplo, señalan los datos faltantes) ayudan a descubrir problemas de calidad de los datos. [22]
La bioinformática traslacional (TBI) es un campo relativamente nuevo que surgió en el año 2000 cuando se publicó la secuencia del genoma humano. [23] La definición de TBI que se utiliza comúnmente es extensa y se puede encontrar en el sitio web de AMIA. [24] En términos más simples, la TBI podría definirse como una colección de cantidades colosales de datos relacionados con la salud (biomédicos y genómicos) y la traducción de los datos en entidades clínicas personalizadas. [23] Hoy en día, el campo de la TBI se clasifica en cuatro temas principales que se describen brevemente a continuación:
Una aplicación importante de la ingeniería de la información en medicina es el procesamiento de señales médicas. [1] Se refiere a la generación, análisis y uso de señales, que pueden adoptar muchas formas, como imagen, sonido, eléctricas o biológicas. [25]
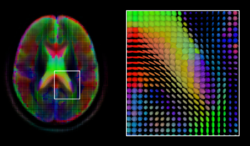
La informática de imágenes y la computación de imágenes médicas desarrollan métodos computacionales y matemáticos para resolver problemas relacionados con las imágenes médicas y su uso para la investigación biomédica y la atención clínica. Estos campos tienen como objetivo extraer información o conocimiento clínicamente relevante de las imágenes médicas y el análisis computacional de las imágenes. Los métodos se pueden agrupar en varias categorías amplias: segmentación de imágenes , registro de imágenes , modelado fisiológico basado en imágenes y otros.
Un robot médico es un robot que se utiliza en las ciencias médicas. Entre ellos se encuentran los robots quirúrgicos. Estos se encuentran en la mayoría de los telemanipuladores, que utilizan los activadores del cirujano en un lado para controlar el "efector" en el otro lado. Existen los siguientes tipos de robots médicos:
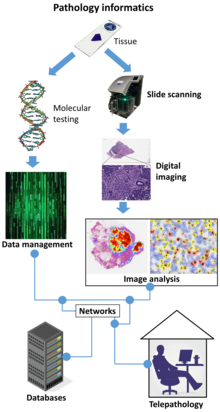
La informática patológica es un campo que implica el uso de tecnología de la información, sistemas informáticos y gestión de datos para respaldar y mejorar la práctica de la patología . Abarca las operaciones de laboratorio de patología, el análisis de datos y la interpretación de la información relacionada con la patología.
Los aspectos clave de la informática patológica incluyen:
El uso mundial de la tecnología informática en la medicina comenzó a principios de la década de 1950 con el auge de las computadoras. En 1949, Gustav Wagner estableció la primera organización profesional de informática en Alemania. Los departamentos universitarios especializados y los programas de capacitación en informática comenzaron durante la década de 1960 en Francia, Alemania, Bélgica y los Países Bajos. Las unidades de investigación en informática médica comenzaron a aparecer durante la década de 1970 en Polonia y en los EE. UU. [30]. Desde entonces, el desarrollo de investigación, educación e infraestructura de informática de salud de alta calidad ha sido un objetivo de los EE. UU. y la Unión Europea.
Los primeros nombres de la informática sanitaria incluían computación médica, computación biomédica, ciencia informática médica, medicina informática, procesamiento electrónico de datos médicos, procesamiento automático de datos médicos, procesamiento de información médica, ciencia de la información médica, ingeniería de software médico y tecnología informática médica.
La comunidad de informática sanitaria sigue creciendo, no es en absoluto una profesión madura, pero el trabajo que lleva a cabo el organismo de registro voluntario del Reino Unido, el Consejo de Profesiones de Informática Sanitaria del Reino Unido, ha sugerido ocho grupos de interés clave dentro del dominio: gestión de la información, gestión del conocimiento, gestión de carteras/programas/proyectos, TIC, educación e investigación, informática clínica, registros sanitarios (relacionados con los servicios y las empresas) y gestión de servicios de informática sanitaria. Estos grupos de interés incluyen a profesionales del NHS y del ámbito académico y a proveedores de servicios y soluciones comerciales.
Desde la década de 1970, el organismo de coordinación internacional más destacado ha sido la Asociación Internacional de Informática Médica (IMIA).
El sistema de salud argentino es heterogéneo en su funcionamiento, y por ello los desarrollos informáticos muestran un estadio heterogéneo. Muchos centros de salud privados han desarrollado sistemas, como el Hospital Alemán de Buenos Aires, o el Hospital Italiano de Buenos Aires que también cuenta con un programa de residencias de informática en salud. [ cita requerida ]
Las primeras aplicaciones de las computadoras en la medicina y la salud en Brasil comenzaron alrededor de 1968, con la instalación de las primeras mainframes en hospitales universitarios públicos y el uso de calculadoras programables en aplicaciones de investigación científica. Minicomputadoras, como la IBM 1130, se instalaron en varias universidades y se desarrollaron las primeras aplicaciones para ellas, como el censo hospitalario en la Facultad de Medicina de Ribeirão Preto y los archivos maestros de pacientes, en el Hospital de Clínicas de la Universidad de São Paulo , respectivamente en los campus de Ribeirão Preto y São Paulo de la Universidad de São Paulo .
En la década de 1970, se adquirieron varias minicomputadoras Digital Corporation y Hewlett-Packard para hospitales públicos y de las Fuerzas Armadas, y se utilizaron más intensivamente para unidades de cuidados intensivos , diagnósticos cardiológicos , monitoreo de pacientes y otras aplicaciones. A principios de la década de 1980, con la llegada de microcomputadoras más baratas , se produjo un gran auge de las aplicaciones informáticas en salud, y en 1986 se fundó la Sociedad Brasileña de Informática en Salud , se realizó el primer Congreso Brasileño de Informática en Salud y se publicó la primera Revista Brasileña de Informática en Salud . En Brasil, dos universidades son pioneras en la enseñanza e investigación en informática médica, tanto la Universidad de São Paulo como la Universidad Federal de São Paulo ofrecen programas de pregrado altamente calificados en el área, así como extensos programas de posgrado (maestría y doctorado). En 2015, la Universidade Federal de Ciências da Saúde de Porto Alegre , Rio Grande do Sul , también comenzó a ofrecer programas de pregrado.
Los proyectos de informática sanitaria en Canadá se implementan a nivel provincial, y cada provincia crea sistemas diferentes. En 2001 se creó una organización nacional sin fines de lucro financiada por el gobierno federal llamada Canada Health Infoway para fomentar el desarrollo y la adopción de registros médicos electrónicos en todo Canadá. Al 31 de diciembre de 2008, había 276 proyectos de registros médicos electrónicos en marcha en hospitales, otros centros de atención médica, farmacias y laboratorios canadienses, con un valor de inversión de 1.500 millones de dólares de Canada Health Infoway. [31]
Los programas provinciales y territoriales incluyen lo siguiente:
Aunque la idea de utilizar computadoras en medicina surgió a medida que la tecnología avanzaba a principios del siglo XX, no fue hasta la década de 1950 que la informática comenzó a tener efecto en los Estados Unidos. [33]
El primer uso de computadoras digitales electrónicas para la medicina fue para proyectos dentales en la década de 1950 en la Oficina Nacional de Normas de los Estados Unidos por Robert Ledley . [34] A mediados de la década de 1950, la Fuerza Aérea de los Estados Unidos (USAF) llevó a cabo varios proyectos médicos en sus computadoras, al mismo tiempo que alentaba a agencias civiles como la Academia Nacional de Ciencias - Consejo Nacional de Investigación (NAS-NRC) y los Institutos Nacionales de Salud (NIH) a patrocinar dicho trabajo. [35] En 1959, Ledley y Lee B. Lusted publicaron "Fundamentos del razonamiento del diagnóstico médico", un artículo ampliamente leído en Science , que introdujo técnicas de computación (especialmente investigación de operaciones) a los trabajadores médicos. El artículo de Ledley y Lusted ha seguido siendo influyente durante décadas, especialmente en el campo de la toma de decisiones médicas. [36]
Guiados por la encuesta de Ledley de finales de los años 50 sobre el uso de las computadoras en biología y medicina (realizada para la NAS-NRC), y por sus artículos y los de Lusted, el NIH emprendió el primer esfuerzo importante para introducir las computadoras en la biología y la medicina. Este esfuerzo, llevado a cabo inicialmente por el Comité Asesor sobre Computadoras en Investigación (ACCR) del NIH, presidido por Lusted, gastó más de 40 millones de dólares entre 1960 y 1964 para establecer docenas de centros de investigación biomédica grandes y pequeños en los EE. UU. [35]
Uno de los primeros usos de las computadoras (1960, no ACCR) fue ayudar a cuantificar el movimiento humano normal, como precursor de la medición científica de las desviaciones de lo normal y el diseño de prótesis. [37] El uso de computadoras (IBM 650, 1620 y 7040) permitió el análisis de un gran tamaño de muestra y de más mediciones y subgrupos de los que se habían podido realizar previamente con calculadoras mecánicas, lo que permitió una comprensión objetiva de cómo varía la locomoción humana según la edad y las características corporales. Un coautor del estudio fue el decano de la Facultad de Ingeniería de la Universidad de Marquette; este trabajo condujo a la creación de departamentos de Ingeniería Biomédica discretos allí y en otros lugares.
Los siguientes pasos, a mediados de la década de 1960, fueron el desarrollo (patrocinado en gran medida por el NIH) de sistemas expertos como MYCIN e Internist-I . En 1965, la Biblioteca Nacional de Medicina comenzó a utilizar MEDLINE y MEDLARS . En esta época, Neil Pappalardo , Curtis Marble y Robert Greenes desarrollaron MUMPS (Massachusetts General Hospital Utility Multi-Programming System) en el Laboratorio de Ciencias de la Computación de Octo Barnett [38] en el Hospital General de Massachusetts en Boston , otro centro de computación biomédica que recibió un apoyo significativo del NIH. [39] En las décadas de 1970 y 1980 fue el lenguaje de programación más utilizado para aplicaciones clínicas. El sistema operativo MUMPS se utilizó para soportar las especificaciones del lenguaje MUMPS. A partir de 2004 [actualizar], un descendiente de este sistema se está utilizando en el sistema hospitalario de Asuntos de Veteranos de los Estados Unidos . El VA cuenta con el sistema de información sanitaria más grande de toda la empresa, que incluye un historial médico electrónico , conocido como Arquitectura de Tecnología y Sistemas de Información Sanitaria para Veteranos (VistA) . Una interfaz gráfica de usuario conocida como Sistema de Registro Computarizado de Pacientes (CPRS) permite a los proveedores de atención médica revisar y actualizar el historial médico electrónico de un paciente en cualquiera de los más de 1000 centros de atención médica del VA.
Durante la década de 1960, Morris Collen, un médico que trabajaba para la División de Investigación de Kaiser Permanente , desarrolló sistemas informáticos para automatizar muchos aspectos de los controles médicos de varias fases. Estos sistemas se convirtieron en la base de las bases de datos médicas más grandes que Kaiser Permanente desarrolló durante las décadas de 1970 y 1980. [40]
En la década de 1970, un número cada vez mayor de proveedores comerciales comenzaron a comercializar sistemas de gestión de prácticas y registros médicos electrónicos. Aunque existen muchos productos, solo un pequeño número de profesionales de la salud utilizan sistemas de registros médicos electrónicos con todas las funciones. En 1970, Warner V. Slack, MD, y Howard Bleich , MD, cofundaron [41] la división académica de informática clínica (DCI) [42] en el Centro Médico Beth Israel Deaconess y la Facultad de Medicina de Harvard. Warner Slack es un pionero en el desarrollo de la historia clínica electrónica del paciente [43] y en 1977 el Dr. Bleich creó el primer motor de búsqueda fácil de usar para la literatura biomédica del mundo. [44] [45]
Los sistemas informáticos que intervienen en la atención al paciente han dado lugar a una serie de cambios, que han dado lugar a mejoras en los registros sanitarios electrónicos, que ahora son capaces de compartir información médica entre múltiples partes interesadas en la atención sanitaria (Zahabi, Kaber y Swangnetr, 2015), lo que favorece el flujo de información del paciente a través de diversas modalidades de atención. Una oportunidad para que los registros sanitarios electrónicos (EHR) se utilicen de forma aún más eficaz es utilizar el procesamiento del lenguaje natural para buscar y analizar notas y textos que, de otro modo, serían inaccesibles para su revisión. Estos pueden seguir desarrollándose mediante la colaboración continua entre los desarrolladores de software y los usuarios finales de las herramientas de procesamiento del lenguaje natural dentro de los EHR sanitarios electrónicos. [46]
El uso de la computadora en la actualidad implica una amplia gama de capacidades que incluyen, entre otras, el diagnóstico y la documentación de los médicos, la programación de citas con los pacientes y la facturación. Muchos investigadores en el campo han identificado un aumento en la calidad de los sistemas de atención médica, una disminución de los errores de los trabajadores de la salud y, por último, un ahorro de tiempo y dinero (Zahabi, Kaber y Swangnetr, 2015). Sin embargo, el sistema no es perfecto y seguirá requiriendo mejoras. Los factores de preocupación que se citan con frecuencia incluyen la usabilidad, la seguridad, la accesibilidad y la facilidad de uso (Zahabi, Kaber y Swangnetr, 2015). [47]
Homer R. Warner , uno de los padres de la informática médica, [48] fundó el Departamento de Informática Médica en la Universidad de Utah en 1968. La Asociación Estadounidense de Informática Médica (AMIA) tiene un premio que lleva su nombre sobre la aplicación de la informática a la medicina.
La Asociación Estadounidense de Informática Médica creó una [49] certificación de la junta para informática médica de la Junta Estadounidense de Medicina Preventiva. [50] El Centro Estadounidense de Acreditación de Enfermeras ofrece una certificación de la junta en Informática de Enfermería. [51] Para la Informática Radiológica, la certificación CIIP (Profesional Certificado en Informática de Imágenes) fue creada por ABII (La Junta Estadounidense de Informática de Imágenes), que fue fundada por SIIM (la Sociedad de Informática de Imágenes en Medicina) y ARRT (el Registro Estadounidense de Tecnólogos Radiológicos) en 2005. La certificación CIIP requiere experiencia documentada trabajando en Informática de Imágenes, pruebas formales y es una credencial de tiempo limitado que requiere renovación cada cinco años.
El examen evalúa una combinación de conocimientos técnicos de TI, comprensión clínica y experiencia en gestión de proyectos que se cree que representan la carga de trabajo típica de un administrador de PACS u otro rol de soporte clínico de TI de radiología. [52] También se reconocen las certificaciones de PARCA (PACS Administrators Registry and Certifications Association). Las cinco certificaciones de PARCA están escalonadas desde el nivel de entrada hasta el nivel de arquitecto. La American Health Information Management Association ofrece credenciales en codificación médica , análisis y administración de datos, como Administrador de información de salud registrado y Asociado de codificación certificado. [53] Los empleadores en informática de la salud solicitan ampliamente las certificaciones y, en general, la demanda de trabajadores informáticos certificados en los Estados Unidos está superando la oferta. [54] La American Health Information Management Association informa que solo el 68% de los solicitantes aprueban los exámenes de certificación en el primer intento. [55]
En 2017, un consorcio de capacitadores en informática de salud (integrado por MEASURE Evaluation, Public Health Foundation India, la Universidad de Pretoria, la Universidad Kenyatta y la Universidad de Ghana) identificó las siguientes áreas de conocimiento como plan de estudios para la fuerza laboral de salud digital , especialmente en países de ingresos bajos y medios: apoyo a la toma de decisiones clínicas; telesalud ; privacidad, seguridad y confidencialidad; mejora de procesos de flujo de trabajo; tecnología, personas y procesos; ingeniería de procesos; mejora de procesos de calidad y tecnología de la información de salud; hardware de computadoras; software; bases de datos; almacenamiento de datos; redes de información; sistemas de información; intercambio de información; análisis de datos; y métodos de usabilidad. [56]
En 2004, el presidente George W. Bush firmó la Orden Ejecutiva 13335, [57] creando la Oficina del Coordinador Nacional para la Tecnología de la Información de Salud (ONCHIT) como una división del Departamento de Salud y Servicios Humanos de los EE. UU . (HHS). La misión de esta oficina es la adopción generalizada de registros médicos electrónicos (EHR) interoperables en los EE. UU. dentro de 10 años. Consulte las organizaciones de mejora de la calidad para obtener más información sobre las iniciativas federales en esta área. En 2014, el Departamento de Educación aprobó un programa avanzado de pregrado en Informática de la Salud que fue presentado por la Universidad del Sur de Alabama . El programa está diseñado para proporcionar educación específica en Informática de la Salud y es el único programa en el país con un Laboratorio de Informática de la Salud. El programa está alojado en la Escuela de Computación en Shelby Hall, una instalación de enseñanza de última generación de $ 50 millones recientemente completada. La Universidad del Sur de Alabama otorgó a David L. Loeser el 10 de mayo de 2014, el primer título en Informática de la Salud.
Actualmente, se prevé que el programa tenga más de 100 estudiantes premiados para 2016. La Comisión de Certificación para la Tecnología de la Información Sanitaria (CCHIT), un grupo privado sin fines de lucro, fue financiada en 2005 por el Departamento de Salud y Servicios Humanos de los EE. UU. para desarrollar un conjunto de estándares para registros médicos electrónicos (EHR) y redes de apoyo, y certificar a los proveedores que los cumplen. En julio de 2006, CCHIT publicó su primera lista de 22 productos EHR ambulatorios certificados, en dos anuncios diferentes. [58] La Facultad de Medicina de Harvard agregó un departamento de informática biomédica en 2015. [59] La Universidad de Cincinnati , en asociación con el Centro Médico del Hospital Infantil de Cincinnati, creó un programa de certificado de posgrado en informática biomédica (BMI) y en 2015 comenzó un programa de doctorado en BMI. [60] [61] [62] El programa conjunto permite a los investigadores y estudiantes observar el impacto que tiene su trabajo en la atención al paciente directamente a medida que los descubrimientos se traducen del laboratorio a la cabecera del paciente.
La preferencia de la Comisión Europea, como se ejemplifica en el Quinto Marco [63] así como en los proyectos piloto actualmente en curso, [64] es por el software libre y de código abierto (FLOSS) para la atención sanitaria.
Los Estados miembros de la Unión Europea se han comprometido a compartir sus mejores prácticas y experiencias para crear un espacio europeo de salud electrónica, mejorando así el acceso a la atención sanitaria y su calidad, al tiempo que se estimula el crecimiento en un nuevo y prometedor sector industrial. El Plan de Acción Europeo de Salud Electrónica desempeña un papel fundamental en la estrategia de la Unión Europea. El trabajo en torno a esta iniciativa implica un enfoque colaborativo entre varias partes de los servicios de la Comisión. [65] [66] El Instituto Europeo de Historias Clínicas participa en la promoción de sistemas de historiales médicos electrónicos de alta calidad en la Unión Europea . [67]
La amplia historia de la informática sanitaria ha sido plasmada en el libro UK Health Computing: Recollections and reflections (Informática sanitaria en el Reino Unido: recuerdos y reflexiones) , de Hayes G, Barnett D (Eds.), BCS (mayo de 2008), escrito por personas activas en este campo, predominantemente miembros de BCS Health y sus grupos constituyentes. El libro describe el camino seguido como "el desarrollo inicial de la informática sanitaria fue desorganizado e idiosincrásico". A principios de los años 50, fue impulsado por los involucrados en la financiación del NHS y sólo a principios de los años 60 surgieron soluciones, incluidas las de patología (1960), radioterapia (1962), inmunización (1963) y atención primaria (1968). Muchas de estas soluciones, incluso a principios de los años 70, fueron desarrolladas internamente por pioneros en el campo para satisfacer sus propios requisitos. En parte, esto se debió a que algunas áreas de los servicios de salud (por ejemplo, la inmunización y vacunación de niños) todavía estaban a cargo de las autoridades locales.
El gobierno de coalición ha propuesto en líneas generales volver a la estrategia de 2010 Equidad y Excelencia: Liberar el NHS (julio de 2010), en la que se afirma: "Colocaremos a los pacientes en el corazón del NHS, a través de una revolución de la información y de una mayor elección y control" con la toma de decisiones compartida convirtiéndose en la norma: "ninguna decisión sobre mí sin mí" y los pacientes teniendo acceso a la información que desean, para tomar decisiones sobre su atención. Tendrán un mayor control sobre sus propios registros de atención". [ cita requerida ]
Existen diferentes modelos de prestación de servicios de informática sanitaria en cada uno de los países de origen (Inglaterra, Escocia, Irlanda del Norte y Gales), pero algunos organismos como UKCHIP [68] (véase más abajo) operan para ellos "en y para" todos los países de origen y más allá.
A principios y mediados de la década de 2000, la informática del NHS en Inglaterra se contrató a varios proveedores para que proporcionaran soluciones informáticas sanitarias nacionales bajo el nombre de Programa Nacional de Tecnología de la Información (NPfIT, por sus siglas en inglés) , bajo los auspicios de NHS Connecting for Health (parte del Centro de Información de Salud y Asistencia Social a partir del 1 de abril de 2013). El NPfIT originalmente dividió el país en cinco regiones, y se adjudicaron contratos estratégicos de "integración de sistemas" a uno de varios proveedores de servicios locales (LSP, por sus siglas en inglés).
Las distintas soluciones técnicas específicas eran necesarias para conectarse de forma segura con la columna vertebral del NHS, un sistema diseñado para intercambiar datos entre diferentes sistemas y entornos de atención. El NPfIT se retrasó significativamente y su alcance y diseño se revisaron en tiempo real, lo que se vio exacerbado por las críticas de los medios de comunicación y de los políticos al gasto del Programa (pasado y proyectado) en comparación con el presupuesto propuesto. En 2010 se lanzó una consulta como parte del Libro Blanco del nuevo Gobierno de coalición conservador/liberal demócrata "Liberating the NHS". Esta iniciativa no aportó mucho en términos de pensamiento innovador, sino que se limitó a reafirmar las estrategias existentes dentro del nuevo contexto propuesto de la visión de la coalición para el NHS. El grado de informatización de la atención secundaria del NHS era bastante alto antes del NPfIT, y el programa estancó el desarrollo posterior de la base instalada: el enfoque regional original del NPfIT no ofrecía una solución única a nivel nacional ni agilidad o autonomía para que la comunidad sanitaria local adquiriera sistemas, sino que trataba de abordar un territorio intermedio.
Casi todos los consultorios generales de Inglaterra y Gales están informatizados en el marco del programa GP Systems of Choice [69] , y los pacientes disponen de registros clínicos de atención primaria informatizados relativamente amplios. La elección del sistema es responsabilidad de cada consultorio general y, si bien no existe un sistema único y estandarizado para los médicos de cabecera, establece estándares mínimos relativamente rígidos de rendimiento y funcionalidad que los proveedores deben respetar. La interoperabilidad entre los sistemas de atención primaria y secundaria es bastante primitiva. Se espera que un enfoque en los estándares de interoperabilidad (para la interconexión e integración) estimule la sinergia entre la atención primaria y secundaria a la hora de compartir la información necesaria para apoyar la atención de las personas. Los éxitos notables hasta la fecha se han dado en la solicitud y visualización electrónica de los resultados de las pruebas y, en algunas áreas, los médicos de cabecera tienen acceso a imágenes de rayos X digitales de los sistemas de atención secundaria.
En 2019, el marco GP Systems of Choice fue reemplazado por el marco GP IT Futures, que será el principal vehículo utilizado por los grupos de contratación clínica para comprar servicios para los médicos de cabecera. Esto tiene como objetivo aumentar la competencia en un área dominada por EMIS y TPP . Se han aceptado 69 empresas de tecnología que ofrecen más de 300 soluciones en el nuevo marco. [70]
Gales cuenta con una función dedicada a la informática sanitaria que apoya al NHS de Gales en el liderazgo de los nuevos servicios de información digital integrados y en la promoción de la informática sanitaria como carrera profesional.
La British Computer Society (BCS) [71] ofrece cuatro niveles de registro profesional diferentes para los profesionales de la informática sanitaria y asistencial: practicante, practicante sénior, practicante avanzado y practicante líder. La Facultad de Informática Clínica (FCI) [72] es la sociedad de membresía profesional para profesionales de la salud y la asistencia social en informática clínica que ofrece becas, membresías y asociaciones. La BCS y la FCI son organizaciones miembro de la Federación de Profesionales de la Informática en la Salud y la Asistencia Social (FedIP), [73] una colaboración entre los principales organismos profesionales en informática sanitaria y asistencial que apoya el desarrollo de las profesiones informáticas.
La Facultad de Informática Clínica ha elaborado un Marco de Competencias Básicas que describe la amplia gama de habilidades que necesitan los profesionales. [74]
En los Países Bajos, la informática sanitaria es actualmente una prioridad para la investigación y la implementación. La Federación Holandesa de Centros Médicos Universitarios (NFU) [75] ha creado el Citrienfonds , que incluye los programas eSalud y Registro en la Fuente. [76] Los Países Bajos también cuentan con las organizaciones nacionales Society for Healthcare Informatics (VMBI) [77] y Nictiz, el centro nacional de normalización y eSalud. [78]
En Asia y Australia-Nueva Zelanda, el grupo regional denominado Asociación Asia Pacífico para Informática Médica (APAMI) [79] se estableció en 1994 y ahora consta de más de 15 regiones miembros en la Región Asia Pacífico.
El Colegio Australasiano de Informática de la Salud (ACHI) es la asociación profesional de informática de la salud en la región Asia-Pacífico. Representa los intereses de una amplia gama de profesionales clínicos y no clínicos que trabajan en el ámbito de la informática de la salud a través de un compromiso con la calidad, los estándares y la práctica ética. [80] ACHI es un miembro institucional académico de la Asociación Internacional de Informática Médica (IMIA) [81] y miembro de pleno derecho del Consejo Australiano de Profesiones. [82] ACHI es patrocinador de la "Revista electrónica de informática de la salud", [83] una revista profesional indexada y revisada por pares. ACHI también ha apoyado al " Consejo Australiano de Educación en Informática de la Salud " (AHIEC) desde su fundación en 2009. [84]
Aunque existen varias organizaciones de informática sanitaria en Australia, la Sociedad de Informática Sanitaria de Australia [85] (HISA) se considera el principal grupo paraguas y es miembro de la Asociación Internacional de Informática Médica (IMIA). Los informáticos de enfermería fueron la fuerza impulsora detrás de la formación de HISA, que ahora es una empresa limitada por garantía de los miembros. Los miembros provienen de todo el espectro de la informática, desde estudiantes hasta afiliados corporativos. HISA tiene varias sucursales (Queensland, Nueva Gales del Sur, Victoria y Australia Occidental), así como grupos de interés especial como enfermería (NIA), patología, atención a personas mayores y a la comunidad, industria e imágenes médicas (Conrick, 2006).
Después de 20 años, China realizó una transición exitosa de su economía planificada a una economía de mercado socialista . Junto con este cambio, el sistema de atención de salud de China también experimentó una reforma significativa para seguir y adaptarse a esta revolución histórica. En 2003, los datos (publicados por el Ministerio de Salud de la República Popular China (MoH)), indicaron que el gasto nacional involucrado en atención de salud ascendió a RMB 662,33 mil millones en total, lo que representó aproximadamente el 5,56% del producto interno bruto nacional. Antes de la década de 1980, todos los costos de atención de salud estaban cubiertos por el presupuesto anual del gobierno central. Desde entonces, la construcción de los partidarios del gasto en atención de salud comenzó a cambiar gradualmente. La mayor parte del gasto fue aportado por planes de seguro de salud y gasto privado, que correspondieron al 40% y 45% del gasto total, respectivamente. Mientras tanto, la contribución financiera del gobierno se redujo a solo el 10%. Por otra parte, en 2004, en el resumen estadístico del Ministerio de Salud se registraron hasta 296.492 centros de atención de salud y también se mencionó un promedio de 2,4 camas clínicas por cada 1.000 personas. [86]
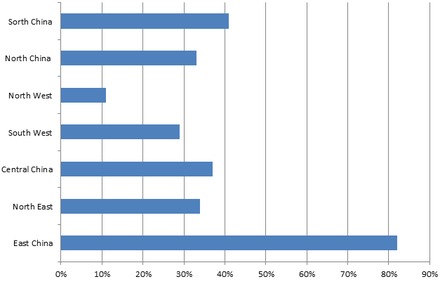
Junto con el desarrollo de la tecnología de la información desde la década de 1990, los proveedores de atención médica se dieron cuenta de que la información podía generar beneficios significativos para mejorar sus servicios mediante casos y datos informatizados, por ejemplo, para obtener información que permitiera orientar la atención al paciente y evaluar la mejor atención para condiciones clínicas específicas. Por lo tanto, se recaudaron recursos sustanciales para construir el propio sistema de informática de salud de China.
La mayoría de estos recursos se destinaron a la construcción de un sistema de información hospitalaria (HIS), cuyo objetivo era minimizar los desperdicios y las repeticiones innecesarias y, posteriormente, promover la eficiencia y el control de calidad de la atención sanitaria. [87] En 2004, China había difundido con éxito el HIS en aproximadamente el 35-40% de los hospitales del país. [88] Sin embargo, la dispersión del HIS propiedad de los hospitales varía críticamente. En la parte oriental de China, más del 80% de los hospitales construyeron HIS, en el noroeste de China el equivalente no fue más del 20%. Además, todos los Centros para el Control y la Prevención de Enfermedades (CDC) por encima del nivel rural, aproximadamente el 80% de las organizaciones de atención sanitaria por encima del nivel rural y el 27% de los hospitales por encima del nivel urbano tienen la capacidad de realizar la transmisión de informes sobre la situación epidémica en tiempo real a través del sistema de información de salud pública y de analizar enfermedades infecciosas mediante estadísticas dinámicas. [89]
China tiene cuatro niveles en su sistema de atención sanitaria. El primer nivel son los centros de salud callejeros y los centros de trabajo, que son más baratos que los hospitales en términos de facturación médica y actúan como centros de prevención. El segundo nivel son los hospitales de distrito y de empresa junto con las clínicas especializadas, que proporcionan el segundo nivel de atención. El tercer nivel son los hospitales generales provisionales y municipales y los hospitales docentes, que proporcionan el tercer nivel de atención. En un nivel propio están los hospitales nacionales, que están regidos por el Ministerio de Salud. China ha mejorado mucho su informática sanitaria desde que finalmente abrió sus puertas al mundo exterior y se unió a la Organización Mundial del Comercio (OMC). En 2001, se informó que China tenía 324.380 instituciones médicas y la mayoría de ellas eran clínicas. La razón de ello es que las clínicas son centros de prevención y a los chinos les gusta utilizar la medicina tradicional china en lugar de la medicina occidental, que suele funcionar para los casos menores. China también ha mejorado su educación superior en lo que respecta a la informática sanitaria.
A finales de 2002, había 77 universidades y facultades de medicina. Había 48 facultades de medicina universitarias que ofrecían títulos de licenciatura, maestría y doctorado en medicina. Había 21 instituciones de especialidad médica superior que ofrecían títulos de diploma, por lo que en total había 147 instituciones médicas y educativas superiores. Desde que se unió a la OMC, China ha estado trabajando arduamente para mejorar su sistema educativo y llevarlo a los estándares internacionales. [90] El SARS jugó un papel importante en la rápida mejora de su sistema de atención médica en China. En 2003, hubo un brote de SARS y eso hizo que China se apresurara a difundir HIS o Sistema de Información Hospitalaria y más del 80% de los hospitales tenían HIS. China se había estado comparando con el sistema de atención médica de Corea y averiguando cómo podía mejorar su propio sistema. Se realizó un estudio que encuestó a seis hospitales en China que tenían HIS. Los resultados fueron que los médicos no usaban tanto las computadoras, por lo que se concluyó que no se usaban tanto para la práctica clínica como para fines administrativos. En la encuesta se preguntó si los hospitales habían creado algún sitio web y se llegó a la conclusión de que solo cuatro de ellos habían creado sitios web, tres de ellos habían contado con la ayuda de una empresa externa y uno de ellos había sido creado por el personal del hospital. En conclusión, todos estaban de acuerdo o muy de acuerdo con que se debería ofrecer información sanitaria en Internet. [91]
La información recopilada en diferentes momentos, por diferentes participantes o sistemas puede conducir con frecuencia a problemas de malentendidos, falta de comparación o falta de intercambio. Para diseñar un sistema de cuestiones menores, los proveedores de atención médica se dieron cuenta de que ciertas normas eran la base para compartir información y la interoperabilidad, sin embargo, un sistema que careciera de normas sería un gran impedimento para interferir en la mejora de los sistemas de información correspondientes. Dado que la estandarización de la informática de la salud depende de las autoridades, los eventos de estandarización deben involucrar al gobierno y la financiación y los apoyos pertinentes posteriores fueron críticos. En 2003, el Ministerio de Salud publicó el Diseño de desarrollo de la informática de la salud nacional (2003-2010) [92] indicando la identificación de la estandarización para la informática de la salud que es "combinando la adopción de normas internacionales y el desarrollo de normas nacionales".
En China, el establecimiento de la estandarización se facilitó inicialmente con el desarrollo de vocabulario, clasificación y codificación , lo que favorece la reserva y transmisión de información para la gestión de primas a nivel nacional. Para 2006, 55 estándares internacionales/nacionales de vocabulario, clasificación y codificación han servido en el sistema de información hospitalaria. En 2003, la 10ma revisión de la Clasificación Estadística Internacional de Enfermedades y Problemas Relacionados con la Salud ( CIE-10 ) y la Modificación Clínica de la CIE-10 (CIE-10-CM) se adoptaron como estándares para la clasificación diagnóstica y la clasificación de procedimientos de atención aguda. Simultáneamente, la Clasificación Internacional de Atención Primaria (CIP) se tradujo y probó en el entorno aplicado local de China. [93] Otro estándar de codificación, llamado Nombres y Códigos de Identificadores de Observación Lógica (LOINC), se aplicó para servir como identificadores generales para la observación clínica en los hospitales.
Los códigos de identificación personal se emplearon ampliamente en diferentes sistemas de información, que incluían nombre, sexo, nacionalidad, relación familiar, nivel educativo y ocupación laboral. Sin embargo, estos códigos dentro de diferentes sistemas son inconsistentes cuando se comparten entre diferentes regiones. Considerando esta gran cantidad de vocabulario, clasificación y estándares de codificación entre diferentes jurisdicciones, el proveedor de atención médica se dio cuenta de que el uso de múltiples sistemas podría generar problemas de desperdicio de recursos y que un estándar a nivel nacional que no generara conflictos era beneficioso y necesario. Por lo tanto, a fines de 2003, el grupo de informática de salud del Ministerio de Salud lanzó tres proyectos para abordar los problemas de falta de estándares nacionales de información de salud, que fueron el Marco y Estandarización de Información de Salud Nacional de China, los Estándares de Conjunto de Datos Básicos del Sistema de Información Hospitalaria y los Estándares de Conjunto de Datos Básicos del Sistema de Información de Salud Pública.
Los objetivos del proyecto Marco y Normalización de Información Sanitaria Nacional de China fueron: [86]
En 2011, investigadores de universidades locales evaluaron el desempeño del Estándar de Historia Clínica Electrónica (EHR) de China en comparación con la Práctica Estándar para el Contenido y la Estructura de Historias Clínicas Electrónicas de la Sociedad Estadounidense de Pruebas y Materiales (ASTM E1384, retirada en 2017). [94] Las deficiencias que se encontraron se enumeran a continuación.
En Hong Kong , la Autoridad Hospitalaria ha desarrollado desde 1994 un sistema informático de registro de pacientes denominado Sistema de Gestión Clínica (CMS). Este sistema se ha implementado en todos los sitios de la autoridad (40 hospitales y 120 clínicas). Lo utilizan hasta 2 millones de transacciones diarias 30.000 miembros del personal clínico. Los registros completos de 7 millones de pacientes están disponibles en línea en el registro electrónico de pacientes (ePR), con datos integrados de todos los sitios. Desde 2004 se ha agregado la visualización de imágenes radiológicas al ePR, y las imágenes radiográficas de cualquier sitio de HA están disponibles como parte del ePR.
La Autoridad Hospitalaria de Hong Kong prestó especial atención a la gobernanza del desarrollo de sistemas clínicos, y se incorporaron las aportaciones de cientos de médicos a través de un proceso estructurado. La sección de informática sanitaria de la Autoridad Hospitalaria [96] mantiene una estrecha relación con el departamento de tecnología de la información y los médicos para desarrollar sistemas de atención sanitaria para la organización a fin de respaldar el servicio a todos los hospitales y clínicas públicas de la región.
La Sociedad de Informática Médica de Hong Kong (HKSMI) se creó en 1987 para promover el uso de la tecnología de la información en la atención de la salud. El Consorcio de Salud Electrónica se formó para reunir a médicos de los sectores público y privado, profesionales de la informática médica y la industria de la TI para promover aún más la TI en la atención de la salud en Hong Kong. [97]
Desde 2010, el Ministerio de Salud (MoH) ha estado trabajando en el proyecto de Almacén de Datos de Salud de Malasia (MyHDW). MyHDW tiene como objetivo satisfacer las diversas necesidades de suministro y gestión de información sanitaria oportuna, y actúa como una plataforma para la estandarización e integración de datos sanitarios de una variedad de fuentes (Health Informatics Centre, 2013). El Ministerio de Salud ha emprendido la introducción de los sistemas electrónicos de información hospitalaria (HIS) en varios hospitales públicos, incluidos el Hospital de Putrajaya, el Hospital Serdang y el Hospital Selayang. De manera similar, bajo el Ministerio de Educación Superior, hospitales como el Centro Médico de la Universidad de Malaya (UMMC) y el Centro Médico de la Universidad Kebangsaan de Malasia (UKMMC) también están utilizando HIS para la prestación de atención sanitaria.
Un sistema de información hospitalaria (HIS) es un sistema de información integral e integrado diseñado para gestionar los aspectos administrativos, financieros y clínicos de un hospital. Como área de la informática médica, el objetivo del sistema de información hospitalaria es lograr el mejor soporte posible para la atención y la administración de los pacientes mediante el procesamiento electrónico de datos. El HIS desempeña un papel vital en la planificación, el inicio, la organización y el control de las operaciones de los subsistemas del hospital y, por lo tanto, proporciona una organización sinérgica en el proceso.
La informática sanitaria se enseña en cinco universidades de Nueva Zelanda. El programa más maduro y establecido se ofrece desde hace más de una década en Otago. [100] Health Informatics New Zealand (HINZ) es la organización nacional que aboga por la informática sanitaria. HINZ organiza una conferencia todos los años y también publica una revista, Healthcare Informatics Review Online .
La Asociación Saudita de Información sobre la Salud (SAHI) se creó en 2006 [101] para trabajar bajo la supervisión directa de la Universidad Rey Saud bin Abdulaziz de Ciencias de la Salud con el fin de practicar actividades públicas, desarrollar conocimientos teóricos y aplicables y proporcionar estudios científicos y aplicables. [102]
El sistema sanitario ruso se basa en los principios del sistema sanitario soviético, que se orientaba a la profilaxis masiva, la prevención de enfermedades infecciosas y epidémicas, la vacunación y la inmunización de la población sobre una base de protección social. El actual sistema sanitario estatal consta de varias direcciones:
Uno de los principales problemas del sistema de atención médica post-soviético era la ausencia de un sistema unificado que permitiera optimizar el trabajo de los institutos médicos con una única base de datos y un calendario de citas estructurado, lo que a su vez generaba colas de muchas horas. La eficiencia de los trabajadores médicos también podía ser dudosa debido a la administración del papeleo o a la pérdida de registros contables.
Junto con el desarrollo de los sistemas de información, los departamentos de TI y de atención médica de Moscú acordaron diseñar un sistema que mejoraría los servicios públicos de los institutos de atención médica. Para solucionar los problemas que surgieron en el sistema existente, el gobierno de Moscú ordenó diseñar un sistema que facilitara la reserva electrónica simplificada para las clínicas públicas y automatizara el trabajo de los trabajadores médicos del primer nivel.
El sistema diseñado para este fin se llama EMIAS (United Medical Information and Analysis System) y presenta un historial médico electrónico (EHR) con la mayoría de los demás servicios incluidos en el sistema, que gestiona el flujo de pacientes, contiene una tarjeta de paciente externo integrada en el sistema y brinda la oportunidad de administrar la contabilidad administrativa consolidada y la lista personalizada de ayuda médica. Además, el sistema contiene información sobre la disponibilidad de las instituciones médicas y de varios médicos.
La implantación del sistema comenzó en 2013 con la creación de una base de datos informatizada para todos los pacientes de la ciudad, incluida una interfaz para los usuarios. EMIAS se ha implantado en Moscú y en la región y está previsto que el proyecto se extienda a la mayor parte del país.
El derecho de la informática sanitaria se ocupa de principios jurídicos en evolución y a veces complejos que se aplican a la tecnología de la información en los campos relacionados con la salud. Aborda las cuestiones de privacidad, éticas y operativas que surgen invariablemente cuando se utilizan herramientas, información y medios electrónicos en la prestación de servicios de atención sanitaria. El derecho de la informática sanitaria también se aplica a todos los asuntos que involucran la tecnología de la información, la atención sanitaria y la interacción de la información. Se ocupa de las circunstancias en las que se comparten datos y registros con otros campos o áreas que respaldan y mejoran la atención al paciente.
A medida que muchos sistemas de atención sanitaria se esfuerzan por facilitar el acceso a los registros de los pacientes a través de Internet, es importante que los proveedores implementen normas de seguridad para garantizar la seguridad de la información de los pacientes. Deben poder garantizar la confidencialidad, la integridad y la seguridad de las personas, los procesos y la tecnología. Dado que también existe la posibilidad de que se realicen pagos a través de este sistema, es fundamental que este aspecto de su información privada también esté protegido mediante criptografía.
El uso de la tecnología en los centros de atención de la salud se ha vuelto popular y se espera que esta tendencia continúe. Varios centros de atención de la salud han puesto en marcha diferentes tipos de sistemas de tecnología de la información sanitaria para la prestación de atención al paciente, como registros médicos electrónicos (EHR), registros informáticos, etc. [103] La creciente popularidad de los sistemas de tecnología de la información sanitaria y el aumento de la cantidad de información sanitaria que se puede intercambiar y transferir electrónicamente aumentaron el riesgo de posibles infracciones de la privacidad y la confidencialidad de los pacientes. [104] Esta preocupación desencadenó el establecimiento de medidas estrictas por parte de los responsables de las políticas y de los centros individuales para garantizar la privacidad y la confidencialidad de los pacientes.
Una de las leyes federales promulgadas para salvaguardar la información de salud del paciente (historial médico, información de facturación, plan de tratamiento, etc.) y garantizar la privacidad del paciente es la Ley de Portabilidad y Responsabilidad del Seguro Médico de 1996 o HIPAA. [105] La HIPAA otorga a los pacientes autonomía y control sobre sus propios registros médicos. [105] Además, según el Departamento de Salud y Servicios Humanos de los EE. UU. (nd), esta ley permite a los pacientes: [105]

Computers and Biomedical Research , publicada en 1967, fue una de las primeras revistas dedicadas a la informática sanitaria. Otras revistas tempranas fueron Computers and Medicine , publicada por la Asociación Médica Estadounidense; Journal of Clinical Computing , publicada por Gallagher Printing; Journal of Medical Systems , publicada por Plenum Press; y MD Computing , publicada por Springer-Verlag. En 1984, Lippincott publicó la primera revista específica de enfermería, titulada Journal Computers in Nursing , que ahora se conoce como Computers Informatics Nursing ( CIN ). [106]
Al 7 de septiembre de 2016, hay aproximadamente 235 revistas de informática listadas en el catálogo de revistas de la Biblioteca Nacional de Medicina (NLM). [107] Los Journal Citation Reports para 2018 indican que las tres principales revistas en informática médica son Journal of Medical Internet Research ( factor de impacto de 4,945), JMIR mHealth and uHealth (4,301) y Journal of the American Medical Informatics Association (4,292). [108]
En los Estados Unidos, la informática clínica es una subespecialidad dentro de varias especialidades médicas . Por ejemplo, en patología , la Junta Estadounidense de Patología ofrece certificación en informática clínica para patólogos que hayan completado 24 meses de capacitación relacionada, [109] y la Junta Estadounidense de Medicina Preventiva ofrece certificación en informática clínica dentro de la medicina preventiva . [110]
En octubre de 2011, la Junta Estadounidense de Especialidades Médicas (ABMS), la organización que supervisa la certificación de médicos especialistas en los Estados Unidos, anunció la creación de una certificación médica en informática clínica solo para médicos. El primer examen para la certificación de la junta en la subespecialidad de informática clínica fue ofrecido en octubre de 2013 por la Junta Estadounidense de Medicina Preventiva (ABPM), con 432 aprobados para convertirse en la clase inaugural de 2014 de Diplomados en informática clínica. [111] Existen programas de becas para médicos que desean obtener la certificación de la junta en informática clínica. Los médicos deben haberse graduado de una escuela de medicina en los Estados Unidos o Canadá, o una escuela ubicada en otro lugar que esté aprobada por la ABPM. Además, deben completar un programa de residencia primaria como Medicina Interna (o cualquiera de las 24 subespecialidades reconocidas por la ABMS) y ser elegibles para obtener una licencia para ejercer la medicina en el estado donde se encuentra su programa de becas. [112] El programa de becas tiene una duración de 24 meses y los becarios dividen su tiempo entre rotaciones en informática, método didáctico, investigación y trabajo clínico en su especialidad principal.
Incentivos para el uso de la tecnología de la información sanitaria y establecimiento del puesto de coordinador nacional de tecnología de la información sanitaria