La anorexia nerviosa ( AN ), a menudo denominada simplemente anorexia , [12] es un trastorno alimentario caracterizado por restricción de alimentos , alteración de la imagen corporal , miedo a aumentar de peso y un deseo abrumador de estar delgado. [1]
Las personas con anorexia nerviosa tienen miedo de tener sobrepeso o de ser vistas como tal, a pesar de que normalmente tienen bajo peso . [1] [3] El DSM-5 describe este síntoma perceptual como "alteración en la forma en que se experimenta el peso o la forma del cuerpo". [8] En entornos clínicos y de investigación , este síntoma se denomina "alteración de la imagen corporal". [13] Las personas con anorexia nerviosa también suelen negar que tienen un problema de bajo peso. [4] Es posible que se pesen con frecuencia, coman pequeñas cantidades y solo coman ciertos alimentos. [1] Algunos hacen ejercicio excesivo, se obligan a vomitar (en el subtipo de "purga de anorexia"), o usan laxantes para perder peso y controlar las formas del cuerpo, y/o comen en exceso . [1] Las complicaciones médicas pueden incluir osteoporosis , infertilidad y daño cardíaco, [1] junto con el cese de los períodos menstruales . [4] En casos extremos, los pacientes con anorexia nerviosa que continuamente rechazan una ingesta dietética significativa y intervenciones de restauración de peso, y son declarados incompetentes para tomar decisiones por un psiquiatra, pueden ser alimentados a la fuerza bajo restricción a través de una sonda nasogástrica [14] después de preguntar a sus padres. o apoderados [15] para tomar la decisión por ellos. [dieciséis]
Las causas de la anorexia son variadas y pueden diferir de un individuo a otro. [3] Cada vez hay más pruebas de que existe un componente genético , y los gemelos idénticos se ven afectados con mayor frecuencia que los gemelos fraternos. [3] Los factores culturales también parecen desempeñar un papel, ya que las sociedades que valoran la delgadez tienen tasas más altas de la enfermedad. [4] Además, ocurre con mayor frecuencia entre quienes participan en actividades que valoran la delgadez, como el atletismo de alto nivel, el modelaje y el baile. [4] [5] La anorexia a menudo se desarrolla después de un cambio importante en la vida o un evento que induce estrés . [4]
El tratamiento de la anorexia implica devolver al paciente a un peso saludable, tratar sus problemas psicológicos subyacentes y abordar las conductas desadaptativas subyacentes. [1] Si bien los medicamentos no ayudan con el aumento de peso, pueden usarse para ayudar con la ansiedad o la depresión asociadas . [1] Pueden ser útiles diferentes métodos de terapia, como la terapia cognitivo-conductual o un enfoque en el que los padres asumen la responsabilidad de alimentar a su hijo, conocido como terapia familiar Maudsley . [1] [17] A veces las personas requieren ingreso en un hospital para recuperar el peso. [8] La evidencia sobre los beneficios de la alimentación por sonda nasogástrica no está clara; [18] una intervención de este tipo puede resultar muy angustiosa tanto para los pacientes con anorexia como para el personal sanitario cuando se administra en contra de la voluntad del paciente y bajo control. [14] Algunas personas con anorexia tendrán un solo episodio y se recuperarán, mientras que otras pueden tener episodios recurrentes a lo largo de años. [8] Muchas complicaciones mejoran o se resuelven con la recuperación de peso. [8]
Se estima que ocurre entre el 0,3% y el 4,3% de las mujeres y entre el 0,2% y el 1% de los hombres en los países occidentales en algún momento de su vida. [19] Aproximadamente el 0,4% de las mujeres jóvenes se ven afectadas en un año determinado y se estima que ocurre diez veces más comúnmente entre las mujeres que entre los hombres. [4] [19] A menudo comienza durante la adolescencia o la edad adulta temprana. [1] Si bien la anorexia se diagnosticó con mayor frecuencia durante el siglo XX, no está claro si esto se debió a un aumento en su frecuencia o simplemente a una mejora en las capacidades de diagnóstico. [3] En 2013, provocó directamente alrededor de 600 muertes en todo el mundo, frente a 400 muertes en 1990. [20] Los trastornos alimentarios también aumentan el riesgo de muerte de una persona por una amplia gama de otras causas, incluido el suicidio . [1] [19] Alrededor del 5% de las personas con anorexia mueren por complicaciones en un período de diez años. [4] [9]
.jpg/440px-Louis_Bataille,_'Deux_cas_d'anorexie_hysterique'_Wellcome_L0020548_(backcropped).jpg)
La anorexia nerviosa es un trastorno alimentario caracterizado por intentos de perder peso pasando hambre . Una persona con anorexia nerviosa puede presentar una serie de signos y síntomas, cuyo tipo y gravedad pueden variar y estar presentes pero no ser evidentes. [21] Aunque la anorexia generalmente se reconoce por las manifestaciones físicas de la enfermedad, es un trastorno mental que puede estar presente con cualquier peso.
La anorexia nerviosa y la desnutrición asociada que resulta de la inanición autoimpuesta pueden causar complicaciones en todos los sistemas orgánicos importantes del cuerpo. [22] La hipopotasemia , una caída en el nivel de potasio en la sangre, es un signo de anorexia nerviosa. [23] [24] Una caída significativa del potasio puede causar ritmos cardíacos anormales , estreñimiento , fatiga, daño muscular y parálisis . [25]
Los signos y síntomas se pueden clasificar en varias categorías que incluyen: físicos, cognitivos, afectivos, conductuales y perceptivos:
La interocepción implica la sensación consciente e inconsciente del estado interno del cuerpo y tiene un papel importante en la homeostasis y la regulación de las emociones. [39] Además de una notable disfunción fisiológica, los déficits interoceptivos también incitan a las personas con anorexia a concentrarse en percepciones distorsionadas de múltiples elementos de su imagen corporal . [40] Esto existe tanto en personas con anorexia como en individuos sanos debido al deterioro de la sensibilidad interoceptiva y la conciencia interoceptiva. [40]
Además del aumento de peso y la apariencia exterior, las personas con anorexia también informan funciones corporales anormales, como una sensación de saciedad confusa. [41] Esto proporciona un ejemplo de falta de comunicación entre las señales internas del cuerpo y el cerebro. Debido a la alteración de la sensibilidad interoceptiva, se pueden detectar prematuramente poderosas señales de saciedad en personas altamente sensibles, lo que puede resultar en una disminución del consumo de calorías y generar ansiedad en torno a la ingesta de alimentos en pacientes con anorexia. [42] Las personas con anorexia también informan dificultad para identificar y describir sus sentimientos emocionales y la incapacidad de distinguir las emociones de las sensaciones corporales en general, lo que se llama alexitimia . [41]
La conciencia interoceptiva y la emoción están profundamente entrelazadas y podrían impactarse mutuamente en las anomalías. [42] Los pacientes con anorexia también presentan dificultades de regulación emocional que desencadenan conductas alimentarias inducidas emocionalmente, como restringir la comida o hacer ejercicio excesivo. [42] La sensibilidad interoceptiva y la conciencia interoceptiva deterioradas pueden llevar a los pacientes con anorexia a adaptar interpretaciones distorsionadas del aumento de peso que están inducidas por sensaciones físicas relacionadas con la digestión (p. ej., saciedad). [42] Combinados, estos elementos interoceptivos y emocionales podrían desencadenar respuestas conductuales desadaptativas y reforzadas negativamente que ayudan al mantenimiento de la anorexia. [42] Además de la metacognición, las personas con anorexia también tienen dificultades con la cognición social, incluida la interpretación de las emociones de los demás y la demostración de empatía. [43] La conciencia y la sensibilidad interoceptivas anormales que se muestran en todos estos ejemplos se han observado con tanta frecuencia en la anorexia que se han convertido en características clave de la enfermedad. [41]
Otros problemas psicológicos pueden influir en la anorexia nerviosa. Algunos trastornos preexistentes pueden aumentar la probabilidad de que una persona desarrolle un trastorno alimentario. Además, la anorexia nerviosa puede contribuir al desarrollo de determinadas afecciones. [44] Se ha demostrado que la presencia de comorbilidad psiquiátrica afecta la gravedad y el tipo de síntomas de anorexia nerviosa tanto en adolescentes como en adultos. [45]
El trastorno obsesivo-compulsivo (TOC) y el trastorno de personalidad obsesivo-compulsivo (OCPD) son altamente comórbidos con la AN. [46] [47] El TOC está relacionado con una sintomatología más grave y un peor pronóstico. [48] La causalidad entre los trastornos de la personalidad y los trastornos alimentarios aún no se ha establecido completamente. [49] Otras condiciones comórbidas incluyen depresión , [50] alcoholismo , [51] trastornos límite y otros trastornos de la personalidad , [52] [53] trastornos de ansiedad , [54] trastorno por déficit de atención e hiperactividad , [55] y trastorno dismórfico corporal (TDC) . [56] La depresión y la ansiedad son las comorbilidades más comunes, [57] y la depresión se asocia con un peor resultado. [57] Los trastornos del espectro autista ocurren con más frecuencia entre personas con trastornos alimentarios que en la población general. [58] Zucker et al. (2007) propusieron que las condiciones en el espectro del autismo constituyen el endofenotipo cognitivo subyacente a la anorexia nerviosa y pidieron una mayor colaboración interdisciplinaria. [59]
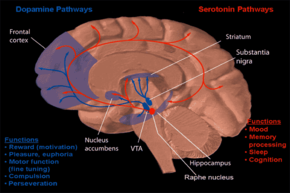
Existe evidencia de factores de riesgo biológicos, psicológicos, de desarrollo y socioculturales, pero se desconoce la causa exacta de los trastornos alimentarios. [60]

La anorexia nerviosa es altamente hereditaria . [60] Los estudios de gemelos han demostrado una tasa de heredabilidad del 28 al 58%. [61] Los familiares de primer grado de personas con anorexia tienen aproximadamente 12 veces más riesgo de desarrollar anorexia. [62] Se han realizado estudios de asociación , estudiando 128 polimorfismos diferentes relacionados con 43 genes , incluidos genes implicados en la regulación de la conducta alimentaria, la motivación y la mecánica de recompensa , los rasgos de personalidad y las emociones . Se han identificado asociaciones consistentes para polimorfismos asociados con el péptido relacionado con agutí , el factor neurotrófico derivado del cerebro , la catecol-o-metiltransferasa , SK3 y el receptor opioide delta-1 . [63] Las modificaciones epigenéticas , como la metilación del ADN , pueden contribuir al desarrollo o mantenimiento de la anorexia nerviosa, aunque la investigación clínica en esta área está en su infancia. [64] [65]
Un estudio de 2019 encontró una relación genética con los trastornos mentales, como la esquizofrenia , el trastorno obsesivo-compulsivo , el trastorno de ansiedad y la depresión ; y funcionamiento metabólico con una correlación negativa con la masa grasa, la diabetes tipo 2 y la leptina . [66]
Las mutaciones de dos genes particulares, el gen del receptor alfa relacionado con el estrógeno (ESRRA) y el gen de la histona desacetilasa 4 (HDAC4), se han relacionado con la anorexia. Mientras que la mutación ESRRA disminuye su actividad transcripcional, la mutación HDAC4 aumenta la represión transcripcional de ESRRA. Esta disminución de la actividad de ESRRA se asocia con riesgos de anorexia nerviosa. [67] En algunos tejidos, el gen ESRRA altera la capacidad de los estrógenos y de los receptores de estrógenos para interactuar con el ADN y cambiar la función de las células. [68] Dado que el estrógeno tiene efectos potentes sobre el apetito y la alimentación, cualquier anomalía genética en la vía de señalización del estrógeno podría contribuir a los síntomas de la anorexia y explicar por qué la anorexia aparece típicamente en mujeres jóvenes justo después del inicio de la pubertad. [69]
Complicaciones obstétricas : las complicaciones prenatales y perinatales pueden influir en el desarrollo de la anorexia nerviosa, como parto prematuro , [70] anemia materna , diabetes mellitus , preeclampsia , infarto placentario y anomalías cardíacas neonatales. [71] Las complicaciones neonatales también pueden influir en la evitación de daños , uno de los rasgos de personalidad asociados con el desarrollo de AN. [72]
Desregulación neuroendocrina: la señalización alterada de péptidos que facilitan la comunicación entre el intestino, el cerebro y el tejido adiposo , como la grelina , la leptina , el neuropéptido Y y la orexina , puede contribuir a la patogénesis de la anorexia nerviosa al alterar la regulación del hambre y la saciedad. [73] [74]
Enfermedades gastrointestinales : las personas con trastornos gastrointestinales pueden tener mayor riesgo de desarrollar trastornos de las prácticas alimentarias que la población general, principalmente trastornos alimentarios restrictivos. [75] Se ha encontrado una asociación entre la anorexia nerviosa y la enfermedad celíaca . [76] El papel que desempeñan los síntomas gastrointestinales en el desarrollo de los trastornos alimentarios parece bastante complejo. Algunos autores refieren que los síntomas no resueltos previos al diagnóstico de la enfermedad gastrointestinal pueden generar aversión a la comida en estas personas, provocando alteraciones en sus patrones alimentarios. [77] Otros autores informan que mayores síntomas a lo largo de su diagnóstico condujeron a un mayor riesgo. [78] Se ha documentado que algunas personas con enfermedad celíaca, síndrome del intestino irritable o enfermedad inflamatoria intestinal que no son conscientes de la importancia de seguir estrictamente su dieta, optan por consumir sus alimentos desencadenantes para promover la pérdida de peso. [79] Por otro lado, las personas con un buen manejo dietético pueden desarrollar ansiedad, aversión a los alimentos y trastornos alimentarios debido a la preocupación por la contaminación cruzada de sus alimentos. [80] [75] Algunos autores sugieren que los profesionales médicos deben evaluar la presencia de una enfermedad celíaca no reconocida en todas las personas con trastorno alimentario, especialmente si presentan algún síntoma gastrointestinal (como disminución del apetito, dolor abdominal, hinchazón, distensión, vómitos, diarrea o estreñimiento), pérdida de peso o retraso del crecimiento; y también preguntar de forma rutinaria a los pacientes celíacos sobre cuestiones de peso o forma corporal, dietas o vómitos para controlar el peso, para evaluar la posible presencia de trastornos alimentarios, [76] especialmente en mujeres. [81]
Los estudios han planteado la hipótesis de que la continuación de patrones alimentarios desordenados puede ser un epifenómeno de la inanición. Los resultados del Experimento de Inanición de Minnesota mostraron que los controles normales exhiben muchos de los patrones de comportamiento de AN cuando se los somete a inanición. Esto puede deberse a los numerosos cambios en el sistema neuroendocrino , lo que da como resultado un ciclo que se perpetúa a sí mismo. [82] [83] [84]
La anorexia nerviosa es más probable que ocurra en la pubertad de una persona. Algunas hipótesis que explican la creciente prevalencia de los trastornos alimentarios en la adolescencia son "el aumento del tejido adiposo en las niñas, los cambios hormonales de la pubertad, las expectativas sociales de una mayor independencia y autonomía que son particularmente difíciles de cumplir para los adolescentes anoréxicos; [y] una mayor influencia del grupo de pares y sus valores." [85]
Las primeras teorías sobre la causa de la anorexia la vinculaban con el abuso sexual infantil o con familias disfuncionales ; [86] [87] la evidencia es contradictoria y se necesita una investigación bien diseñada. [60] El miedo a la comida se conoce como sitiofobia [88] o cibofobia , [89] y forma parte del diagnóstico diferencial. [90] [91] Otras causas psicológicas de la anorexia incluyen baja autoestima, sensación de falta de control, depresión, ansiedad y soledad. [92] Las personas con anorexia son, en general, muy perfeccionistas [93] y la mayoría tiene rasgos de personalidad obsesivo-compulsivos [94] que pueden facilitar el cumplimiento de una dieta restringida. [95] Se ha sugerido que los pacientes con anorexia son rígidos en sus patrones de pensamiento y otorgan un alto nivel de importancia a la delgadez. [96] [97]
Un factor de riesgo para la anorexia es el trauma . Aunque las tasas de prevalencia varían mucho, entre el 37% y el 100%, [98] parece haber un vínculo entre los eventos traumáticos y el diagnóstico de trastornos alimentarios. [99] Aproximadamente el 72% de las personas con anorexia informan haber experimentado un evento traumático antes de la aparición de los síntomas del trastorno alimentario, siendo el subtipo de atracones y purgas los que reportan las tasas más altas. [98] [99] Hay muchos eventos traumáticos que han sido identificados como posibles factores de riesgo para el desarrollo de anorexia, el primero de los cuales fue el abuso sexual infantil. [100] Sin embargo, también se ha descubierto que otros eventos traumáticos, como el abuso físico y emocional, son factores de riesgo. El trauma interpersonal, a diferencia del trauma no interpersonal, se ha considerado el tipo más común de evento traumático, [98] que puede abarcar abuso sexual, físico y emocional. [100] Las personas que experimentan traumas repetidos, como aquellas que experimentan un trauma perpetrado por un cuidador o un ser querido, tienen una mayor gravedad de los síntomas de anorexia y una mayor prevalencia de diagnósticos psiquiátricos comórbidos. [100]
En personas con anorexia, las tasas de prevalencia para aquellos que también califican para un diagnóstico de PTSD varían del 4% al 52% en muestras no clínicas y del 10% al 47% en muestras clínicas. [98] [99] Se desarrolla un perfil de síntomas complicado cuando el trauma y la anorexia se fusionan; la experiencia corporal del individuo cambia y pueden experimentarse pensamientos y sensaciones intrusivas. [100] Los eventos traumáticos pueden provocar pensamientos intrusivos y obsesivos, y el síntoma de anorexia que se ha relacionado más estrechamente con un diagnóstico de trastorno de estrés postraumático es el aumento de pensamientos obsesivos relacionados con la comida. [100] De manera similar, la impulsividad está relacionada con los subtipos de purga y purga compulsiva de anorexia, trauma y trastorno de estrés postraumático. [99] El trauma emocional (p. ej., invalidación, ambiente familiar caótico en la infancia) puede provocar dificultades con las emociones, en particular la identificación de las sensaciones físicas y cómo contribuyen a la respuesta emocional. [100] Los traumas y los eventos traumáticos pueden perturbar el sentido de sí mismo de un individuo y afectar su capacidad para prosperar, especialmente dentro de su cuerpo. [100] [101]
Cuando se perpetra un trauma en un individuo, puede generar sentimientos de no estar seguro dentro de su propio cuerpo; que su cuerpo es para que lo utilicen otros y no sólo el suyo. [100] [102] Tanto el abuso físico como el sexual pueden llevar a que un individuo vea su cuerpo como perteneciente a un "otro" y no al "yo". [100] Las personas que sienten que no tienen control sobre sus cuerpos debido a un trauma pueden usar la comida como medio de control porque la elección de comer es una expresión de control incomparable. [100] Al ejercer control sobre los alimentos, los individuos pueden elegir cuándo comer y cuánto comer. Las personas, en particular los niños que sufren abuso, pueden sentir una pérdida de control sobre su vida, sus circunstancias y sus propios cuerpos. En particular, el abuso sexual , pero también el abuso físico , puede hacer que las personas sientan que el cuerpo no es un lugar seguro ni un objeto sobre el que otro tiene control. La inanición , en el caso de la anorexia, también puede conducir a una reducción del cuerpo como objeto sexual, lo que hace que la inanición sea una solución. La restricción también puede ser un medio por el cual se puede comunicar el dolor que experimenta un individuo. [100]
La anorexia nerviosa se diagnostica cada vez más desde 1950; [103] el aumento se ha relacionado con la vulnerabilidad y la internalización de los ideales corporales. [85] Las personas en profesiones donde existe una presión social particular para ser delgadas (como modelos y bailarines) tenían más probabilidades de desarrollar anorexia, [104] y aquellos con anorexia tienen un contacto mucho mayor con fuentes culturales que promueven la pérdida de peso. [105] Esta tendencia también se puede observar para las personas que practican ciertos deportes, como jinetes y luchadores. [106] Hay una mayor incidencia y prevalencia de anorexia nerviosa en los deportes con énfasis en la estética, donde la grasa corporal baja es ventajosa, y en los deportes en los que hay que ganar peso para la competición. [107] La dinámica del grupo familiar puede desempeñar un papel en la causa de la anorexia, incluidas las emociones negativas expresadas en familias sobreprotectoras donde la culpa se siente con frecuencia entre sus miembros. [108] [109] [110] Cuando hay una presión constante por parte de las personas para ser delgadas, las burlas y el acoso pueden causar baja autoestima y otros síntomas psicológicos. [92]
La exposición persistente a medios que presentan una delgadez ideal puede constituir un factor de riesgo de insatisfacción corporal y anorexia nerviosa. Las culturas que equiparan la delgadez con la belleza suelen tener tasas más altas de anorexia nerviosa. [111] El ideal cultural para la forma del cuerpo de hombres versus mujeres continúa favoreciendo a las mujeres delgadas y a los hombres atléticos y musculosos en forma de V. Los medios de comunicación como revistas, programas de televisión y redes sociales pueden contribuir a la insatisfacción corporal y los trastornos alimentarios en todo el mundo, al enfatizar los ideales occidentales de delgadez. [112] Una revisión de 2002 encontró que, de las revistas más populares entre personas de 18 a 24 años, las leídas por hombres, a diferencia de las leídas por mujeres, tenían más probabilidades de incluir anuncios y artículos sobre la forma que sobre la dieta. [113] La insatisfacción corporal y la internalización de los ideales corporales son factores de riesgo de anorexia nerviosa que amenazan la salud de las poblaciones masculinas y femeninas. [114]
Otro aspecto en línea que contribuye a tasas más altas de trastornos alimentarios como la anorexia nerviosa son los sitios web y las comunidades en las redes sociales que enfatizan la importancia de alcanzar los ideales corporales que ensalzan. Estas comunidades promueven la anorexia nerviosa mediante el uso de metáforas religiosas, descripciones de estilos de vida, "thinspiration" o "fitspiration" (galerías de fotografías inspiradoras y citas que pretenden servir como motivadores para alcanzar ideales corporales). [115] [116] Los sitios web pro-anorexia refuerzan la internalización de los ideales corporales y la importancia de alcanzarlos. [116]
La representación mediática de cuerpos idealizados y poco realistas contribuye a la prevalencia de la AN. En revistas y películas e incluso en vallas publicitarias, la mayoría de los actores/modelos están alterados digitalmente de múltiples maneras. Luego, la gente se esfuerza por parecerse a estos modelos "perfectos" que, en realidad, también tienen defectos. [117]
Las actitudes culturales hacia la imagen corporal, la belleza y la salud también influyen significativamente en la incidencia de la anorexia nerviosa. Existe un marcado contraste entre las sociedades occidentales que idolatran la delgadez y ciertas tradiciones orientales que adoran a dioses representados con cuerpos más grandes, [118] y estas distintas normas culturales tienen distintas influencias en las conductas alimentarias, la autopercepción y la anorexia en sus respectivas culturas. Por ejemplo, a pesar de que la "fobia a las grasas", o miedo a las grasas, es un criterio diagnóstico clave de anorexia según el DSM-5, los pacientes anoréxicos en Asia rara vez muestran este rasgo, como lo elogian los valores culturales profundamente arraigados en las culturas asiáticas. cuerpos más grandes. [119] La fobia a las grasas parece estar estrechamente vinculada a la cultura occidental, abarca cómo diversas percepciones culturales impactan la anorexia de diversas maneras y exige la necesidad de una consideración cultural mayor y diversa al analizar el diagnóstico y la experiencia de la anorexia. Por ejemplo, en un estudio transversal realizado en pacientes británicos del sur de Asia con anorexia adolescente inglesa, se encontró que los perfiles de síntomas de ambos pacientes diferían. Los asiáticos del sur eran menos propensos a presentar fobia a las grasas como síntoma en comparación con sus homólogos ingleses, y en cambio mostraban pérdida de apetito. Sin embargo, ambos tipos de pacientes tenían imágenes corporales distorsionadas, lo que implica la posibilidad de trastornos alimentarios y resalta la necesidad de sensibilidad cultural al diagnosticar la anorexia. [120]
En particular, aunque estas distinciones culturales persisten, la modernización y la globalización lentamente homogeneizan estas actitudes. [118] La anorexia está cada vez más ligada a las presiones de una cultura global que celebra los ideales occidentales de delgadez. La difusión de los ideales de los medios de comunicación, la moda y el estilo de vida occidentales en todo el mundo ha comenzado a cambiar las percepciones y los estándares de belleza en diversas culturas, contribuyendo a un aumento en la incidencia de la anorexia en lugares en los que alguna vez fueron raras. [121] Anorexia, una vez asociado principalmente con la cultura occidental, parece más que nunca estar vinculado a las culturas de la modernidad y la globalización.
La evidencia de estudios fisiológicos, farmacológicos y de neuroimagen sugiere que la serotonina (también llamada 5-HT) puede desempeñar un papel en la anorexia. Mientras están gravemente enfermos, los cambios metabólicos pueden producir una serie de hallazgos biológicos en personas con anorexia que no son necesariamente causantes del comportamiento anoréxico. Por ejemplo, se han observado respuestas hormonales anormales a las pruebas con agentes serotoninérgicos durante la enfermedad aguda, pero no en la recuperación. Sin embargo, el aumento de las concentraciones de ácido 5-hidroxiindolacético (un metabolito de la serotonina) en el líquido cefalorraquídeo y los cambios en el comportamiento anoréxico en respuesta al agotamiento agudo del triptófano ( el triptófano es un precursor metabólico de la serotonina) respaldan un papel en la anorexia. Se ha informado que la actividad de los receptores 5-HT 2A es menor en pacientes con anorexia en varias regiones corticales, lo que se evidencia por un menor potencial de unión de este receptor medido por PET o SPECT , independientemente del estado de la enfermedad. Si bien estos hallazgos pueden verse confundidos por trastornos psiquiátricos comórbidos, en su conjunto indican serotonina en la anorexia. [122] [123] Estas alteraciones en la serotonina se han relacionado con rasgos característicos de la anorexia, como la obsesión, la ansiedad y la desregulación del apetito. [84]
Los estudios de neuroimagen que investigan la conectividad funcional entre regiones del cerebro han observado una serie de alteraciones en las redes relacionadas con el control cognitivo, la introspección y la función sensorial. Las alteraciones en las redes relacionadas con la corteza cingulada anterior dorsal pueden estar relacionadas con un control cognitivo excesivo de las conductas relacionadas con la alimentación. De manera similar, la integración somatosensorial y la introspección alteradas pueden estar relacionadas con una imagen corporal anormal. [124] Una revisión de estudios de neuroimagen funcional informó activaciones reducidas en la región límbica "de abajo hacia arriba" y activaciones aumentadas en las regiones corticales "de arriba hacia abajo" que pueden desempeñar un papel en la alimentación restrictiva. [125]
En comparación con los controles, las personas que se han recuperado de la anorexia muestran una activación reducida en el sistema de recompensa en respuesta a la comida y una correlación reducida entre el gusto autoinformado por una bebida azucarada y la actividad en el cuerpo estriado y la corteza cingulada anterior . También se ha observado un mayor potencial de unión de racloprida radiomarcada con 11 C en el cuerpo estriado, lo que se interpreta como un reflejo de una disminución de la dopamina endógena debido al desplazamiento competitivo. [126]
Los estudios de neuroimagen estructural han encontrado reducciones globales tanto en la materia gris como en la materia blanca, así como un aumento en los volúmenes de líquido cefalorraquídeo. También se han informado disminuciones regionales en el hipotálamo izquierdo, el lóbulo parietal inferior izquierdo , el núcleo lenticular derecho y el caudado derecho [127] en pacientes con enfermedades agudas. Sin embargo, estas alteraciones parecen estar asociadas con la desnutrición aguda y en gran medida reversibles con la recuperación del peso, al menos en casos no crónicos en personas más jóvenes. [128] Por el contrario, algunos estudios han informado un aumento del volumen de la corteza orbitofrontal en pacientes actualmente enfermos y recuperados, aunque los hallazgos son inconsistentes. También se ha informado de una reducción de la integridad de la sustancia blanca en el fondo de saco . [129]
Una evaluación de diagnóstico incluye las circunstancias actuales de la persona, su historia biográfica, sus síntomas actuales y sus antecedentes familiares. La evaluación también incluye un examen del estado mental , que es una evaluación del estado de ánimo actual y el contenido del pensamiento de la persona, centrándose en las opiniones sobre el peso y los patrones de alimentación.
La anorexia nerviosa se clasifica en los trastornos de la alimentación y la alimentación en la última revisión del Manual diagnóstico y estadístico de los trastornos mentales (DSM 5). No existe un límite de IMC específico que defina el bajo peso necesario para el diagnóstico de anorexia nerviosa. [130] [4]
Los criterios de diagnóstico para la anorexia nerviosa (todos los cuales deben cumplirse para el diagnóstico) son: [8] [131]
En relación con la versión anterior del DSM ( DSM-IV-TR ), la revisión de 2013 (DSM5) refleja cambios en los criterios para la anorexia nerviosa. En particular, se eliminó el criterio de amenorrea ( período de ausencia). [8] [132] La amenorrea se eliminó por varias razones: no se aplica a los hombres, no se aplica a las mujeres antes o después de la edad de la menstruación o que toman píldoras anticonceptivas, y algunas mujeres que cumplen con los otros criterios para AN aún reportar alguna actividad menstrual. [8]
Hay dos subtipos de AN: [22] [133]
El DSM-5 utiliza el índice de masa corporal (IMC) como indicador del nivel de gravedad de la anorexia nerviosa. El DSM-5 los establece de la siguiente manera: [134]
Un médico general o un psiquiatra pueden realizar pruebas médicas para detectar signos de deterioro físico en la anorexia nerviosa, que incluyen:
Se ha diagnosticado erróneamente una variedad de afecciones médicas y psicológicas como anorexia nerviosa; en algunos casos el diagnóstico correcto no se realizó durante más de diez años.
La distinción entre anorexia por atracones, bulimia nerviosa y otros trastornos específicos de la alimentación o de la alimentación (OSFED, por sus siglas en inglés) suele ser difícil para los médicos no especialistas. Un factor principal que diferencia la anorexia compulsiva y purgatoria de la bulimia es la diferencia en el peso físico. Los pacientes con bulimia nerviosa normalmente tienen un peso saludable o un ligero sobrepeso. Los pacientes con anorexia compulsiva y compulsiva suelen tener bajo peso. [149] Además, los pacientes con el subtipo de purga compulsiva pueden tener un peso significativamente bajo y, por lo general, no se dan atracones de grandes cantidades de comida. [149] Por el contrario, las personas con bulimia nerviosa tienden a darse atracones de grandes cantidades de comida. [149] No es inusual que los pacientes con un trastorno alimentario "atraviesen" varios diagnósticos a medida que su comportamiento y creencias cambian con el tiempo. [59]
Si bien la anorexia nerviosa se asocia comúnmente con las mujeres, puede afectar a personas de todos los géneros. Sin embargo, el diagnóstico y la concienciación sobre los trastornos alimentarios y los riesgos para la salud asociados en los hombres suelen estar insuficientemente representados. Una encuesta realizada entre una muestra seleccionada al azar de personas de entre 18 y 35 años revela que las mujeres son más propensas a reportar comportamientos como ayunar, controlar y evitar el cuerpo, mientras que los hombres son más propensos a reportar comer en exceso. [150] El 0,3% de los hombres pueden experimentar anorexia nerviosa a lo largo de su vida. [151]
No hay evidencia concluyente de que algún tratamiento particular para la anorexia nerviosa funcione mejor que otros. [12] [152]
El tratamiento de la anorexia nerviosa intenta abordar tres áreas principales.
En algunos entornos clínicos se realiza una intervención específica de la imagen corporal para reducir la insatisfacción corporal y la alteración de la imagen corporal . Aunque restaurar el peso de la persona es la principal tarea que tenemos entre manos, el tratamiento óptimo también incluye y monitorea el cambio de comportamiento en el individuo. [18] Existe cierta evidencia de que la hospitalización podría afectar negativamente el resultado a largo plazo, pero a veces es necesaria. [154] La psicoterapia para personas con AN es un desafío ya que pueden valorar estar delgadas y pueden tratar de mantener el control y resistirse al cambio. [155] Inicialmente, desarrollar el deseo de cambiar es fundamental. [156] A pesar de que no hay evidencia de un mejor tratamiento en pacientes adultos, la investigación indicó que la terapia familiar es la opción principal para los adolescentes con AN. [12] [157]
Se ha demostrado que el tratamiento familiar (FBT) es más exitoso que la terapia individual para adolescentes con AN. [9] [158] Se ha demostrado que varias formas de tratamiento familiar funcionan en el tratamiento de la AN adolescente, incluida la terapia familiar conjunta (CFT), en la que los padres y el niño son atendidos juntos por el mismo terapeuta, y la terapia familiar separada. (SFT) en el que los padres y el niño asisten a terapia por separado con diferentes terapeutas. [9] Los defensores de la terapia familiar para adolescentes con AN afirman que es importante incluir a los padres en el tratamiento del adolescente. [9]
Un estudio de seguimiento de cuatro a cinco años de la terapia familiar Maudsley , un modelo manualizado basado en evidencia, mostró una recuperación total en tasas de hasta el 90%. [159] El modelo Maudsley de terapia familiar se centra en el problema y el tratamiento tiene como objetivo restablecer la alimentación regular, la recuperación del peso y la reducción de conductas enfermas como las purgas. [160] El modelo Maudsley se divide en tres fases: la primera se centra en que los padres implementen la restauración del peso en el niño; fase dos: transición del control sobre los alimentos al individuo a un nivel apropiado para su edad; y la fase tres se centra en otras cuestiones relacionadas con el desarrollo típico del adolescente (por ejemplo, desarrollo social y otros desarrollos psicológicos) y ayuda a los padres a aprender cómo interactuar con sus hijos. [160] Aunque este modelo es recomendado por el NIMH , [161] los críticos afirman que tiene el potencial de crear luchas de poder en una relación íntima y puede alterar las asociaciones igualitarias. [159] La terapia cognitivo-conductual (TCC) es útil en adolescentes y adultos con anorexia nerviosa. [162] Una de las psicoterapias más conocidas en este campo es la CBT-E, una terapia cognitivo-conductual mejorada que se centra específicamente en la psicopatología de los trastornos alimentarios. La terapia de aceptación y compromiso es una terapia cognitivo-conductual de tercera generación que se ha mostrado prometedora en el tratamiento de la AN. [163] La terapia de recuperación cognitiva (TRC) también se utiliza para tratar la anorexia nerviosa. [164] La terapia centrada en esquemas (una forma de TCC) fue desarrollada por el Dr. Jeffrey Young y es eficaz para ayudar a los pacientes a identificar los orígenes y los desencadenantes de los trastornos alimentarios. [165]
La dieta es el factor más importante a trabajar en personas con anorexia nerviosa, y debe adaptarse a las necesidades de cada persona. La variedad de alimentos es importante a la hora de establecer planes de alimentación, así como los alimentos con mayor densidad energética, especialmente en carbohidratos y grasas dietéticas , que son más fáciles de descomponer para el cuerpo desnutrido. [166] La evidencia del papel de la suplementación con zinc durante la realimentación no está clara. [18]
Históricamente, los practicantes han aumentado lentamente las calorías a un ritmo medido desde un punto de partida de alrededor de 1200 kcal/día. [36] [167] Sin embargo, a medida que ha mejorado la comprensión del proceso de restauración del peso, se ha vuelto cada vez más común un enfoque que favorece un punto de partida más alto y una tasa de aumento más rápida. En cualquier enfoque, el objetivo final suele estar en el rango de 3000 a 3500 kcal/día. [167] Los pacientes que experimentan hipermetabolismo en respuesta a la realimentación tienen mayores necesidades de ingesta calórica. [168]
Las personas que han sufrido déficits calóricos importantes a menudo informan que experimentan hiperfagia o hambre extrema. Con una realimentación adecuada y la restauración completa tanto de la masa grasa como de la masa libre de grasa, el hambre eventualmente se normaliza. Sin embargo, la restauración de la masa libre de grasa generalmente lleva más tiempo que la de la grasa corporal, lo que lleva a un "exceso de grasa" o "sobrepeso", en el que los niveles de grasa corporal del paciente son mayores que los niveles previos a la inanición. [169] El cronograma para la completa normalización del hambre varía considerablemente de un individuo a otro, desde unos pocos meses hasta varios años. [170]
Los profesionales del tratamiento tienden a ser conservadores con la realimentación en pacientes anoréxicos debido al riesgo de síndrome de realimentación (SRF), que ocurre cuando una persona desnutrida es realimentada demasiado rápido para que su cuerpo pueda adaptarse. Dos de los indicadores más comunes de que se está produciendo RFS son los niveles bajos de fosfato y los niveles bajos de potasio . [171] La SRF es más probable que ocurra en personas anoréxicas con peso muy bajo o extremadamente bajo, así como cuando hay comorbilidades médicas, como infección o insuficiencia cardíaca. En estas circunstancias, se recomienda comenzar la realimentación más lentamente pero aumentarla rápidamente mientras no se produzca RFS. Las recomendaciones sobre los requerimientos energéticos en los pacientes médicamente más comprometidos varían, desde 5 a 10 kcal/kg/día hasta 1900 kcal/día. [172] [173] Este enfoque de aversión al riesgo puede conducir a una alimentación insuficiente, lo que resulta en peores resultados para la recuperación a corto y largo plazo. [167]
Los productos farmacéuticos tienen beneficios limitados para la anorexia en sí. [174] [130] Falta buena información a partir de la cual hacer recomendaciones sobre la eficacia de los antidepresivos en el tratamiento de la anorexia. [175] Se ha demostrado que la administración de olanzapina produce un aumento modesto pero estadísticamente significativo en el peso corporal de los pacientes con anorexia nerviosa. [176]
Se puede considerar que los pacientes con AN carecen de conocimiento sobre la necesidad del tratamiento y, por lo tanto, pueden ser tratados involuntariamente sin su consentimiento. [177] : 1038 AN tiene una alta mortalidad [178] y los pacientes ingresados en un estado grave de enfermedad en unidades médicas tienen un riesgo particularmente alto. El diagnóstico puede ser un desafío, la evaluación de riesgos puede no realizarse con precisión, el consentimiento y la necesidad de compulsión pueden no evaluarse adecuadamente, el síndrome de realimentación puede pasarse por alto o mal tratarse y los problemas de comportamiento y familiares en la AN pueden pasarse por alto o mal tratarse. [179] Las directrices publicadas por el Royal College of Psychiatrists recomiendan que los expertos médicos y psiquiátricos trabajen juntos en el tratamiento de personas gravemente enfermas con AN. [180]
Los pacientes que participaron en el tratamiento a veces sintieron que el tratamiento se centraba en los aspectos biológicos del peso corporal y el cambio de conducta alimentaria en lugar de en sus percepciones o estado emocional. [181] : 8 Los pacientes sintieron que la confianza del terapeuta en ellos, demostrada al ser tratados como una persona completa y con sus propias capacidades, era significativa. [181] : 9 Algunos pacientes definieron la recuperación de la AN en términos de recuperar una identidad perdida . [181] : 10 Además, el acceso a un tratamiento oportuno puede verse obstaculizado por desafíos sistémicos dentro del sistema médico. Algunas personas han informado haber experimentado retrasos en el tratamiento, particularmente durante la transición de la adolescencia a la edad adulta. [182] Se ha observado que una vez que los pacientes cumplen 17 años, pueden encontrar obstáculos para recibir atención continua, y el tratamiento se reanuda solo después de cumplir 18 años. Este retraso puede exacerbar la gravedad del trastorno.
Los trabajadores de la salud involucrados en el tratamiento de la anorexia informaron frustración e ira por los retrasos en el tratamiento y el incumplimiento y tenían miedo de que los pacientes murieran. Algunos trabajadores de la salud sintieron que no entendían el tratamiento y que los médicos estaban tomando decisiones. [183] : 11 Pueden sentirse impotentes para mejorar la situación de un paciente y, como resultado, perder sus habilidades. [183] : 12 trabajadores de la salud involucrados en el seguimiento del consumo de alimentos de los pacientes se sintieron vigilados a sí mismos. [183] : 12 Los trabajadores de la salud a menudo sienten cierto grado de disonancia moral al no tener el control de los resultados contra los cuales pueden protegerse al centrarse en tareas individuales, evitando identificarse con los pacientes (por ejemplo, haciendo que su comportamiento alimentario sea muy diferente y no compartiendo información personal). información a los pacientes) y culpar a los pacientes por su angustia. [183] : 13,14 Los trabajadores de la salud seguirían el proceso de manera inflexible para evitar responsabilidades. [183] : 13 Los trabajadores de la salud intentaron alcanzar el equilibrio devolviendo gradualmente a los pacientes el control, evitando sentir la responsabilidad exclusiva de los resultados, siendo conscientes de su estado emocional y tratando de ver los trastornos alimentarios como algo externo a los pacientes. [183] : 13
La AN tiene la tasa de mortalidad más alta de todos los trastornos psicológicos. [9] La tasa de mortalidad es de 11 a 12 veces mayor que en la población general , y el riesgo de suicidio es 56 veces mayor. [23] La mitad de las mujeres con AN logran una recuperación completa, mientras que un 20-30% adicional puede recuperarse parcialmente. [9] [23] No todas las personas con anorexia se recuperan por completo: alrededor del 20% desarrolla anorexia nerviosa como un trastorno crónico. [152] Si la anorexia nerviosa no se trata, pueden surgir complicaciones graves, como afecciones cardíacas [21] e insuficiencia renal, que eventualmente pueden provocar la muerte. [184] El número promedio de años desde el inicio hasta la remisión de la AN es de siete para las mujeres y tres para los hombres. Después de diez a quince años, el 70% de las personas ya no cumplen los criterios de diagnóstico, pero muchas siguen teniendo problemas relacionados con la alimentación. [185]
La alexitimia (incapacidad para identificar y describir las propias emociones) influye en el resultado del tratamiento. [174] La recuperación también se ve en un espectro en lugar de en blanco y negro. Según los criterios de Morgan-Russell, los individuos pueden tener un resultado bueno, intermedio o malo. Incluso cuando se clasifica a una persona con un resultado "bueno", el peso sólo tiene que estar dentro del 15% del promedio y la menstruación normal debe estar presente en las mujeres. El buen resultado también excluye la salud psicológica. La recuperación de las personas con anorexia nerviosa es innegablemente positiva, pero la recuperación no significa un regreso a la normalidad. [186]
La anorexia nerviosa puede tener implicaciones graves si su duración y gravedad son significativas y si su aparición ocurre antes de que se complete el crecimiento, la maduración puberal o se alcance la masa ósea máxima . [187] [ cita médica necesaria ] Las complicaciones específicas de adolescentes y niños con anorexia nerviosa pueden incluir las siguientes: Puede ocurrir retraso en el crecimiento, ya que el aumento de altura puede disminuir y detenerse por completo con una pérdida de peso severa o desnutrición crónica. En tales casos, siempre que se preserve el potencial de crecimiento, el aumento de altura puede reanudarse y alcanzar su máximo potencial una vez que se reanuda la ingesta normal. [188] El potencial de altura normalmente se conserva si la duración y la gravedad de la enfermedad no son significativas o si la enfermedad se acompaña de un retraso en la edad ósea (especialmente antes de una edad ósea de aproximadamente 15 años), ya que el hipogonadismo puede contrarrestar parcialmente los efectos de la desnutrición. en altura al permitir una mayor duración del crecimiento en comparación con los controles. [ cita médica necesaria ] El tratamiento temprano adecuado puede preservar el potencial de altura e incluso puede ayudar a aumentarlo en algunos sujetos posanoréxicos, debido a factores como la reducción a largo plazo de los niveles de tejido adiposo productor de estrógenos en comparación con los niveles premórbidos. [ cita médica necesaria ] En algunos casos, especialmente cuando el inicio es antes de la pubertad, las complicaciones como el retraso en el crecimiento y el retraso puberal suelen ser reversibles. [189]
La anorexia nerviosa provoca alteraciones en el sistema reproductor femenino; Una pérdida de peso significativa, así como el estrés psicológico y el ejercicio intenso, suelen provocar el cese de la menstruación en mujeres que han pasado la pubertad. En pacientes con anorexia nerviosa, hay una reducción de la secreción de la hormona liberadora de gonadotropina en el sistema nervioso central, impidiendo la ovulación. [190] La anorexia nerviosa también puede provocar un retraso o detención de la pubertad. Tanto el aumento de altura como el desarrollo puberal dependen de la liberación de la hormona del crecimiento y las gonadotropinas (LH y FSH) de la glándula pituitaria. Se ha documentado la supresión de las gonadotropinas en personas con anorexia nerviosa. [191] Por lo general, los niveles de la hormona del crecimiento (GH) son altos, pero los niveles de IGF-1 , la hormona posterior que debe liberarse en respuesta a la GH, son bajos; esto indica un estado de "resistencia" a la GH debido al hambre crónica. [192] El IGF-1 es necesario para la formación ósea, y los niveles reducidos en la anorexia nerviosa contribuyen a la pérdida de densidad ósea y potencialmente contribuyen a la osteopenia u osteoporosis . [192] La anorexia nerviosa también puede provocar una reducción de la masa ósea máxima. La acumulación de hueso es mayor durante la adolescencia, y si la anorexia nerviosa aparece durante este período y detiene la pubertad, la baja masa ósea puede ser permanente. [193]
También puede ocurrir esteatosis hepática o infiltración grasa del hígado, y es un indicador de desnutrición en los niños. [194] Los trastornos neurológicos que pueden ocurrir como complicaciones incluyen convulsiones y temblores . Se ha informado encefalopatía de Wernicke , que resulta de la deficiencia de vitamina B1 , en pacientes extremadamente desnutridos; Los síntomas incluyen confusión, problemas con los músculos responsables de los movimientos oculares y anomalías al caminar .
Las complicaciones gastrointestinales más comunes de la anorexia nerviosa son el retraso en el vaciado del estómago y el estreñimiento , pero también incluyen pruebas de función hepática elevadas , diarrea , pancreatitis aguda , acidez de estómago , dificultad para tragar y, en raras ocasiones, síndrome de la arteria mesentérica superior . [195] El retraso en el vaciamiento del estómago, o gastroparesia, a menudo se desarrolla después de la restricción de alimentos y la pérdida de peso; el síntoma más común es la hinchazón con gases y distensión abdominal, y suele ocurrir después de comer. Otros síntomas de gastroparesia incluyen saciedad temprana, plenitud, náuseas y vómitos. Los síntomas pueden inhibir los esfuerzos por comer y recuperarse, pero se pueden controlar limitando los alimentos ricos en fibra, usando suplementos nutricionales líquidos o usando metoclopramida para aumentar el vaciado de alimentos del estómago. [195] La gastroparesia generalmente se resuelve cuando se recupera el peso.
La anorexia nerviosa aumenta el riesgo de muerte súbita cardíaca , aunque se desconoce la causa precisa. Las complicaciones cardíacas incluyen cambios estructurales y funcionales en el corazón. [196] Algunos de estos cambios cardiovasculares son leves y reversibles con tratamiento, mientras que otros pueden poner en peligro la vida. Las complicaciones cardíacas pueden incluir arritmias , latidos cardíacos anormalmente lentos , presión arterial baja , disminución del tamaño del músculo cardíaco , reducción del volumen cardíaco , prolapso de la válvula mitral , fibrosis miocárdica y derrame pericárdico . [196]
Las anomalías en la conducción y la repolarización del corazón que pueden resultar de la anorexia nerviosa incluyen la prolongación del QT , el aumento de la dispersión del QT , los retrasos en la conducción y los ritmos de escape de la unión . [196] Las anomalías electrolíticas, en particular la hipopotasemia y la hipomagnesemia , pueden causar anomalías en la actividad eléctrica del corazón y provocar arritmias potencialmente mortales. La hipopotasemia se produce con mayor frecuencia en pacientes con anorexia cuando la restricción va acompañada de purgas (vómitos inducidos o uso de laxantes). La hipotensión (presión arterial baja) es común y los síntomas incluyen fatiga y debilidad. También puede producirse hipotensión ortostática, una marcada disminución de la presión arterial al estar de pie en posición supina. Los síntomas incluyen aturdimiento al ponerse de pie, debilidad y deterioro cognitivo, y pueden provocar desmayos o casi desmayos. [196] La ortostasis en la anorexia nerviosa indica un empeoramiento de la función cardíaca y puede indicar la necesidad de hospitalización. [196] La hipotensión y la ortostasis generalmente se resuelven al recuperarse a un peso normal. La pérdida de peso en la anorexia nerviosa también provoca atrofia del músculo cardíaco. Esto conduce a una disminución de la capacidad para bombear sangre , una reducción en la capacidad para mantener el ejercicio, una disminución de la capacidad para aumentar la presión arterial en respuesta al ejercicio y una sensación subjetiva de fatiga. [197]
Algunas personas también pueden tener una disminución de la contractilidad cardíaca. Las complicaciones cardíacas pueden poner en peligro la vida, pero el músculo cardíaco generalmente mejora con el aumento de peso y el corazón normaliza su tamaño en semanas o meses, con la recuperación. [197] La atrofia del músculo cardíaco es un marcador de la gravedad de la enfermedad y, si bien es reversible con tratamiento y realimentación, es posible que cause cambios microscópicos permanentes en el músculo cardíaco que aumentan el riesgo de sufrir un ataque cardíaco repentino. muerte. [196] Las personas con anorexia nerviosa pueden experimentar dolor en el pecho o palpitaciones ; Estos pueden ser el resultado de un prolapso de la válvula mitral. El prolapso de la válvula mitral ocurre porque el tamaño del músculo cardíaco disminuye mientras que el tejido de la válvula mitral permanece del mismo tamaño. Los estudios han demostrado tasas de prolapso de la válvula mitral de alrededor del 20 por ciento en personas con anorexia nerviosa, mientras que la tasa en la población general se estima entre el 2 y el 4 por ciento. [198] Se ha sugerido que existe una asociación entre el prolapso de la válvula mitral y la muerte cardíaca súbita, pero no se ha demostrado que sea causal, ni en pacientes con anorexia nerviosa ni en la población general. [196]
Las tasas de recaída después del tratamiento oscilan entre el 30 y el 72 % en un período de 2 a 26 meses, con una tasa de aproximadamente el 50 % en 12 meses después de la recuperación del peso. [199] La recaída ocurre en aproximadamente un tercio de las personas hospitalizadas y es mayor en los primeros seis a dieciocho meses después del alta de una institución. [200] El IMC o las medidas de grasa corporal y los niveles de leptina al momento del alta fueron los predictores más fuertes de recaída, así como los signos de psicopatología alimentaria al momento del alta. [199] La duración de la enfermedad, la edad, la gravedad, la proporción del subtipo de AN con atracones y purgas y la presencia de comorbilidades también son factores que contribuyen.
Se estima que la anorexia ocurre entre el 0,9% y el 4,3% de las mujeres y entre el 0,2% y el 0,3% de los hombres en los países occidentales en algún momento de su vida. [19] Alrededor del 0,4% de las mujeres jóvenes se ven afectadas en un año determinado y se estima que ocurre de tres a diez veces menos comúnmente en los hombres. [4] [19] [200] [201] Las tasas en la mayor parte del mundo en desarrollo no están claras. [4] A menudo comienza durante la adolescencia o la edad adulta temprana. [1] Los estudiantes de medicina son un grupo de alto riesgo, con una prevalencia general estimada del 10,4% a nivel mundial. [202]
La tasa de anorexia nerviosa atípica a lo largo de la vida , una forma de ED-NOS en la que la persona pierde una cantidad significativa de peso y corre el riesgo de sufrir complicaciones médicas graves a pesar de tener un índice de masa corporal más alto, es mucho más alta, del 5 al 12 %. . [203] Además, un estudio de la UCSF demostró que la gravedad de la enfermedad es independiente del IMC actual, y "los pacientes con una pérdida de peso grande, rápida o prolongada estaban más gravemente enfermos independientemente de su peso actual". [204]
Si bien la anorexia se diagnosticó con mayor frecuencia durante el siglo XX, no está claro si esto se debió a un aumento en su frecuencia o simplemente a un mejor diagnóstico. [3] La mayoría de los estudios muestran que desde al menos 1970 la incidencia de AN en mujeres adultas es bastante constante, aunque hay algunos indicios de que la incidencia puede haber estado aumentando en niñas de entre 14 y 20 años. [19]
En los países no occidentalizados, incluidos los de África (excluyendo Sudáfrica), los trastornos alimentarios se informan y estudian con menos frecuencia en comparación con los países occidentales, [205] y los datos disponibles se limitan principalmente a informes de casos y estudios aislados en lugar de investigaciones de prevalencia. Las teorías para explicar estas tasas más bajas de trastornos alimentarios, informes más bajos y tasas de investigación más bajas incluyen los efectos de la occidentalización y el cambio cultural . [206] [ necesita edición de copia ]
Los atletas masculinos y femeninos a menudo son pasados por alto como anoréxicos. [207] Las investigaciones enfatizan la importancia de tener en cuenta la dieta, el peso y los síntomas de los atletas al diagnosticar la anorexia, en lugar de simplemente observar el peso y el IMC. Para los atletas, las actividades ritualizadas como el pesaje ponen énfasis en ganar y perder grandes cantidades de peso, lo que puede promover el desarrollo de trastornos alimentarios entre ellos. [208] Mientras que las mujeres usan pastillas para adelgazar, que son un indicador de comportamiento poco saludable y un trastorno alimentario, los hombres usan esteroides, lo que contextualiza los ideales de belleza para los géneros. [60] En un estudio canadiense, el 4% de los niños de noveno grado utilizaron esteroides anabólicos . [60] A los hombres anoréxicos a veces se les llama manoréxicos . [209]
Además, es posible que algunas personas, en particular hombres, que presentan síntomas de anorexia no cumplan con los criterios de IMC descritos en el DSM-IV debido a un mayor peso muscular y un menor contenido de grasa. [207] En consecuencia, a menudo se realiza en su lugar un diagnóstico subclínico, como trastorno alimentario no especificado (ED-NOS) en el DSM-IV u otro trastorno alimentario o alimentario especificado/trastorno alimentario o alimentario no especificado en el DSM-5, aunque hay ninguna diferencia significativa. [210]
Se observa una tendencia creciente de anorexia entre las personas mayores, denominada "anorexia del envejecimiento", [211] , caracterizada por comportamientos similares a los observados en la anorexia nerviosa típica, pero a menudo acompañados de un uso excesivo de laxantes. [211] La mayoría de los pacientes geriátricos con anorexia limitan su ingesta de alimentos a lácteos o cereales, mientras que un adolescente anoréxico tiene una limitación más general. [211]
Este trastorno alimentario que afecta a los adultos mayores tiene dos tipos: de aparición temprana y de aparición tardía. [211] El inicio temprano se refiere a una recurrencia de anorexia en la vejez de un individuo que experimentó la enfermedad durante su juventud. [211] El inicio tardío describe casos en los que el trastorno alimentario comienza por primera vez en una etapa avanzada de la vida. [211]
El estímulo para la anorexia en pacientes de edad avanzada suele ser una pérdida de control sobre sus vidas, que puede ser provocada por muchos eventos, incluido el traslado a un centro de vida asistida . [212] Este es también un momento en el que la mayoría de las personas mayores experimentan un aumento en los conflictos con los miembros de la familia, como limitaciones para conducir o limitaciones en la libertad personal, lo que aumenta la probabilidad de un problema de anorexia. [212] Puede haber problemas físicos en las personas mayores que conducen a la anorexia del envejecimiento, incluida una disminución de la capacidad de masticación, una disminución del gusto y el olfato y una disminución del apetito. [213] Las razones psicológicas para que los ancianos desarrollen anorexia pueden incluir depresión y duelo, e incluso un intento indirecto de suicidio. [213] También existen afecciones psiquiátricas comórbidas comunes en los anoréxicos que envejecen, incluida la depresión mayor, el trastorno de ansiedad, el trastorno obsesivo compulsivo, el trastorno bipolar, la esquizofrenia y la demencia . [214]
Los signos y síntomas que acompañan a la anorexia del envejecimiento son similares a los que se observan en la anorexia adolescente, incluyendo pérdida repentina de peso, pérdida de cabello inexplicable o problemas dentales y deseo de comer solo. [212]
También existen varias afecciones médicas que pueden resultar de la anorexia en las personas mayores. Un mayor riesgo de enfermedad y muerte puede ser el resultado de la anorexia. [213] También hay una disminución de la masa muscular y ósea como resultado de una reducción en la ingesta de proteínas durante la anorexia. [213] Otro resultado de la anorexia en la población que envejece es el daño irreparable a los riñones, el corazón o el colon y un desequilibrio de electrolitos. [215]
Hay muchas evaluaciones disponibles para diagnosticar la anorexia en la comunidad de personas mayores. Estas evaluaciones incluyen el Cuestionario de evaluación nutricional simplificado (SNAQ) [216] y la Evaluación funcional de la terapia de anorexia/caquexia (FAACT). [217] [211] Específicamente para la población geriátrica, el sistema interRAI [218] identifica condiciones perjudiciales en centros de vida asistida y hogares de ancianos. [211] Incluso una simple detección de insuficiencias nutricionales, como niveles bajos de vitaminas importantes, puede ayudar a identificar a alguien que tiene anorexia del envejecimiento. [211]
Las comunidades de jubilados deberían identificar la anorexia en los ancianos , pero a menudo se pasa por alto, [212] especialmente en pacientes con demencia . [215] Algunos estudios informan que la desnutrición prevalece en los hogares de ancianos, y hasta el 58% de los residentes la padecen, lo que puede conducir a la dificultad de identificar la anorexia. [215] Uno de los desafíos de las instalaciones de vida asistida es que a menudo sirven comida insípida y monótona, lo que disminuye el deseo de comer de los residentes. [215]
El tratamiento de la anorexia del envejecimiento es indiferenciado del de la anorexia de cualquier otro grupo de edad. Algunas de las opciones de tratamiento incluyen instalaciones para pacientes ambulatorios y hospitalizados, medicamentos antidepresivos y terapia conductual, como observación de las comidas y discusión sobre hábitos alimentarios. [214]

La historia de la anorexia nerviosa comienza con descripciones de ayuno religioso que datan de la era helenística [219] y continúan hasta el período medieval. La práctica medieval de matarse de hambre por parte de las mujeres, incluidas algunas jóvenes, en nombre de la piedad y la pureza religiosas también afecta a la anorexia nerviosa; A veces se la denomina anorexia mirabilis . [220] [221] Las primeras descripciones médicas de enfermedades anoréxicas generalmente se atribuyen al médico inglés Richard Morton en 1689. [219] Las descripciones de casos correspondientes a enfermedades anoréxicas continuaron a lo largo de los siglos XVII, XVIII y XIX. [222]
Etimológicamente, anorexia es un término de origen griego: an- (ἀν-, prefijo que denota negación) y orexis (ὄρεξις, "apetito"), que se traduce literalmente como "pérdida de apetito". En sí mismo, este término no tiene una connotación dañina; por ejemplo, anorexia inducida por el ejercicio simplemente significa que el hambre se suprime naturalmente durante y después de sesiones de ejercicio suficientemente intensas. [223] Es el adjetivo nervioso el que indica la naturaleza funcional y no orgánica del trastorno, pero este adjetivo también suele omitirse cuando el contexto es claro. A pesar de la traducción literal de anorexia, la sensación de hambre en la anorexia nerviosa está frecuentemente presente y el control patológico de este instinto es una fuente de satisfacción para los pacientes. [224]
El término "anorexia nerviosa" fue acuñado en 1873 por Sir William Gull , uno de los médicos personales de la reina Victoria . [225] Gull publicó un artículo fundamental que proporciona una serie de descripciones detalladas de casos de pacientes con anorexia nerviosa. [222] Ese mismo año, el médico francés Ernest-Charles Lasègue publicó de manera similar detalles de varios casos en un artículo titulado De l'Anorexie hystérique . [226]
A finales del siglo XIX, la anorexia nerviosa fue ampliamente aceptada por la profesión médica como una condición reconocida. La conciencia de esta enfermedad se limitó en gran medida a la profesión médica hasta finales del siglo XX, cuando la psicoanalista germano-estadounidense Hilde Bruch publicó La jaula de oro: el enigma de la anorexia nerviosa en 1978. A pesar de los importantes avances en neurociencia , [227] Las teorías tienden a dominar el pensamiento popular. Otro acontecimiento importante fue la muerte de la popular cantante y baterista Karen Carpenter en 1983, lo que provocó una amplia cobertura mediática de los trastornos alimentarios. [228]
{{cite web}}: Faltante o vacío |title=( ayuda ) ; Falta o está vacío |url=( ayuda )Sin embargo, los estudios prospectivos aún son escasos y los resultados de la literatura actual sobre las conexiones causales entre AN y la personalidad no están disponibles.
Varios informes de casos llamaron la atención sobre la asociación entre anorexia nerviosa y enfermedad celíaca. (...) Algunos pacientes presentan el trastorno alimentario antes del diagnóstico de enfermedad celíaca y otros desarrollaron anorexia nerviosa después del diagnóstico de enfermedad celíaca. . Los profesionales de la salud deben realizar pruebas de detección de enfermedad celíaca con síntomas de trastorno alimentario, especialmente con síntomas gastrointestinales, pérdida de peso o retraso del crecimiento.(...) Los pacientes con enfermedad celíaca pueden presentar síntomas gastrointestinales como diarrea, esteatorrea, pérdida de peso, vómitos, dolor abdominal, anorexia, estreñimiento, hinchazón y distensión debido a malabsorción. Las presentaciones extraintestinales incluyen anemia, osteoporosis, dermatitis herpetiforme, talla baja, pubertad retrasada, fatiga, estomatitis aftosa, transaminasas elevadas, problemas neurológicos o hipoplasia del esmalte dental.(...) ha quedado claro que la enfermedad celíaca sintomática y diagnosticada es la punta del iceberg; el 90% restante o más de los niños son asintomáticos y no están diagnosticados.
{{cite book}}: Mantenimiento CS1: ubicación ( enlace )Especialmente durante los fines de semana, a algunos hombres les resultaba difícil dejar de comer. Su ingesta diaria normalmente oscilaba entre 8.000 y 10.000 calorías. [...] Después de aproximadamente 5 meses de realimentación, la mayoría de los hombres informaron cierta normalización de sus patrones alimentarios, pero para algunos persistió el consumo excesivo extremo. [...] Más de 8 meses después de que comenzó la renutrición, la mayoría de los hombres habían vuelto a sus patrones alimentarios normales; sin embargo, algunos todavía comían cantidades anormales.
La hipofosfatemia se considera la característica distintiva del síndrome de realimentación, aunque también pueden ocurrir otros desequilibrios, como hipopotasemia e hipomagnesemia.
Las sensaciones subjetivas de hambre se suprimieron significativamente durante y después de sesiones de ejercicio intenso (P 0,01), pero la supresión duró poco.