El parto prematuro , también conocido como parto prematuro , es el nacimiento de un bebé con menos de 37 semanas de edad gestacional , a diferencia del parto a término, con aproximadamente 40 semanas. [1] El parto prematuro extremo [2] tiene menos de 28 semanas, el parto prematuro muy temprano ocurre entre las 28 y 32 semanas, el parto prematuro temprano ocurre entre las 32 y 34 semanas, el parto prematuro tardío ocurre entre las 34 y 36 semanas de gestación. [8] Estos bebés también se conocen como bebés prematuros o coloquialmente preemies (inglés americano) [9] o premmies (inglés australiano). [10] Los síntomas del trabajo de parto prematuro incluyen contracciones uterinas que ocurren con más frecuencia que cada diez minutos y/o pérdida de líquido de la vagina antes de las 37 semanas. [11] [12] Los bebés prematuros tienen un mayor riesgo de sufrir parálisis cerebral , retrasos en el desarrollo , problemas de audición y problemas de visión . [1] Cuanto antes nazca un bebé, mayores serán estos riesgos. [1]
A menudo se desconoce la causa del parto prematuro espontáneo. [2] Los factores de riesgo incluyen diabetes , presión arterial alta , gestación múltiple (estar embarazada de más de un bebé), obesidad o bajo peso , infecciones vaginales , exposición a la contaminación del aire , tabaquismo y estrés psicológico . [2] [3] [13] Para un embarazo saludable, no se recomienda la inducción médica del parto o la cesárea antes de las 39 semanas, a menos que sea necesario por otras razones médicas. [2] Puede haber ciertas razones médicas para el parto prematuro, como la preeclampsia . [14]
El parto prematuro se puede prevenir en aquellas personas en riesgo si se toma la hormona progesterona durante el embarazo . [5] La evidencia no respalda la utilidad del reposo en cama . [5] [15] Se estima que al menos el 75% de los bebés prematuros sobrevivirían con el tratamiento adecuado, y la tasa de supervivencia es más alta entre los bebés nacidos en el último momento de la gestación. [2] En mujeres que podrían dar a luz entre 24 y 37 semanas, el tratamiento con corticosteroides puede mejorar los resultados. [6] [16] Varios medicamentos, incluida la nifedipina , pueden retrasar el parto para que la madre pueda ser trasladada a un lugar donde haya más atención médica disponible y los corticosteroides tengan mayores posibilidades de funcionar. [17] Una vez que nace el bebé, el cuidado incluye mantenerlo caliente a través del contacto piel con piel o la incubación, apoyar la lactancia materna y/o la alimentación con fórmula, tratar infecciones y apoyar la respiración. [2] Los bebés prematuros a veces requieren intubación . [2]
El nacimiento prematuro es la causa más común de muerte entre los bebés en todo el mundo. [1] Alrededor de 15 millones de bebés son prematuros cada año (5% a 18% de todos los partos). [2] El nacimiento prematuro tardío representa el 75% de todos los nacimientos prematuros. [18] Esta tasa es inconsistente entre países. En el Reino Unido, el 7,9% de los bebés nacen prematuros y en los Estados Unidos, el 12,3% de todos los nacimientos ocurren antes de las 37 semanas de gestación. [19] [20] Aproximadamente el 0,5% de los nacimientos son partos periviables extremadamente tempranos (20 a 25 semanas de gestación), y estos representan la mayoría de las muertes. [21] En muchos países, las tasas de nacimientos prematuros han aumentado entre los años 1990 y 2010. [2] Las complicaciones de los nacimientos prematuros provocaron 0,81 millones de muertes en 2015, frente a 1,57 millones en 1990. [7] [22] La probabilidad de supervivencia a las 22 semanas es aproximadamente del 6 %, mientras que a las 23 semanas es del 26 %, 24 semanas 55% y 25 semanas alrededor del 72%. [23] [ necesita actualización ] Las posibilidades de supervivencia sin dificultades a largo plazo son menores. [24]

Los signos y síntomas del trabajo de parto prematuro incluyen cuatro o más contracciones uterinas en una hora. A diferencia del parto falso , el parto verdadero se acompaña de dilatación y borramiento del cuello uterino . Además, el sangrado vaginal en el tercer trimestre, la fuerte presión en la pelvis o el dolor abdominal o de espalda podrían ser indicadores de que está a punto de ocurrir un parto prematuro. Una secreción acuosa de la vagina puede indicar una ruptura prematura de las membranas que rodean al bebé. Si bien la ruptura de las membranas puede no ir seguida del parto, generalmente el parto está indicado ya que la infección ( corioamnionitis ) es una amenaza grave tanto para el feto como para la madre. En algunos casos, el cuello uterino se dilata prematuramente sin dolor ni contracciones percibidas, por lo que es posible que la madre no tenga señales de advertencia hasta muy avanzado el proceso del parto.
Las principales categorías de causas de parto prematuro son la inducción del parto prematuro y el parto prematuro espontáneo.
La causa exacta del parto prematuro espontáneo es difícil de determinar y puede deberse a muchos factores diferentes, al mismo tiempo que el parto es un proceso complejo. [25] [26] La investigación disponible es limitada con respecto al cuello uterino y, por lo tanto, está limitada a la hora de discernir qué es o no normal. [12] Se han identificado cuatro vías diferentes que pueden provocar un parto prematuro y tienen evidencia considerable: activación endocrina fetal precoz, sobredistensión uterina ( desprendimiento de placenta ), sangrado decidual e inflamación o infección intrauterina . [27]
La identificación temprana de las mujeres con alto riesgo de dar a luz permitiría a los servicios de salud brindar atención especializada a estas mujeres y sus bebés, por ejemplo, un hospital con una unidad de cuidados especiales para bebés, como una unidad de cuidados intensivos neonatales (UCIN). En algunos casos, es posible retrasar el nacimiento. Se han sugerido sistemas de puntuación de riesgo como método para identificar a quienes corren mayor riesgo; sin embargo, no hay investigaciones sólidas en esta área, por lo que no está claro si el uso de sistemas de puntuación de riesgo para identificar a las madres prolongaría el embarazo y reduciría el número de nacimientos prematuros. O no. [28]

Se han identificado factores de riesgo en la madre que se relacionan con un mayor riesgo de parto prematuro. Estos incluyen edad (ya sea muy joven o mayor ), [35] índice de masa corporal (IMC) alto o bajo, [36] [37] período de tiempo entre embarazos, [38] endometriosis , [39] antecedentes espontáneos (es decir, abortos espontáneos ) o abortos quirúrgicos , [40] [41] embarazos no deseados, [33] enfermedad celíaca no tratada o no diagnosticada, [31] [4] dificultades de fertilidad, exposición al calor, [42] y variables genéticas. [43]
Los estudios sobre el tipo de trabajo y la actividad física han arrojado resultados contradictorios, pero se opina que las condiciones estresantes, el trabajo duro y las largas jornadas probablemente estén relacionados con el parto prematuro. [35] La obesidad no conduce directamente al parto prematuro; [44] sin embargo, se asocia con diabetes e hipertensión, que son factores de riesgo en sí mismos. [35] Hasta cierto punto, esas personas pueden tener afecciones subyacentes (es decir, malformaciones uterinas, hipertensión, diabetes) que persisten. Las parejas que lo han intentado más de un año frente a aquellas que lo han intentado menos de un año antes de lograr una concepción espontánea tienen un odds ratio ajustado de 1,35 ( intervalo de confianza del 95% : 1,22-1,50) de parto prematuro. [45] Los embarazos después de la FIV confieren un mayor riesgo de parto prematuro que las concepciones espontáneas después de más de un año de intentarlo, con un odds ratio ajustado de 1,55 (IC 95%: 1,30–1,85). [45]
Ciertas etnias también pueden tener un mayor riesgo. Por ejemplo, en Estados Unidos y el Reino Unido, las mujeres negras tienen tasas de nacimientos prematuros del 15% al 18%, más del doble que la de la población blanca. Muchas mujeres negras tienen tasas más altas de nacimientos prematuros debido a múltiples factores, pero el más común es una gran cantidad de estrés crónico, que eventualmente puede conducir a un parto prematuro. [46] La enfermedad crónica en adultos no siempre es el caso del parto prematuro en mujeres negras, lo que hace que sea difícil identificar el factor principal del parto prematuro. [46] Los filipinos también corren un alto riesgo de parto prematuro, y se cree que casi entre el 11% y el 15% de los filipinos nacidos en los EE. UU. (en comparación con otros asiáticos con un 7,6% y los blancos con un 7,8%) son prematuros. [47] El hecho de que los filipinos sean un gran factor de riesgo se evidencia: Filipinas ocupa el octavo lugar en el mundo en cuanto a partos prematuros, el único país no africano entre los 10 primeros. [48] Esta discrepancia no se observa en comparación con otros Grupos asiáticos o inmigrantes hispanos y sigue sin explicación. [35] La composición genética es un factor que influye en la causalidad del parto prematuro. La genética ha sido un factor importante que explica por qué los filipinos tienen un alto riesgo de parto prematuro, ya que los filipinos tienen una gran prevalencia de mutaciones que los ayudan a estar predispuestos a los partos prematuros. [47] Se ha demostrado un aumento intra y transgeneracional en el riesgo de parto prematuro. [43] No se ha identificado ningún gen único.
El estado civil se ha asociado durante mucho tiempo con riesgos de parto prematuro. Un estudio realizado en 2005 sobre 25.373 embarazos en Finlandia reveló que las madres solteras tenían más partos prematuros que las madres casadas (P = 0,001). [34] El embarazo fuera del matrimonio se asoció en general con un aumento del 20% en el total de resultados adversos, incluso en un momento en que Finlandia brindaba atención de maternidad gratuita. Un estudio realizado en Quebec sobre 720.586 nacimientos entre 1990 y 1997 reveló un menor riesgo de parto prematuro para los bebés de madres legalmente casadas en comparación con aquellos con padres casados o solteros. [49] [ necesita actualización ] Un estudio realizado en Malasia en 2015 mostró una tendencia similar, en la que el estado civil se asocia significativamente con el parto prematuro. [50] Sin embargo, el resultado de un estudio realizado en los EE. UU. mostró que entre 1989 y 2006, el matrimonio se volvió menos protector de los nacimientos prematuros, lo que se atribuyó a las normas sociales y comportamientos cambiantes que rodean el matrimonio. [51]
Los medicamentos durante el embarazo, las condiciones de vida, la contaminación del aire, el tabaquismo, las drogas ilícitas o el alcohol, las infecciones o los traumatismos físicos también pueden provocar un parto prematuro.
Contaminación del aire: vivir en un área con una alta concentración de contaminación del aire es un factor de riesgo importante para el parto prematuro, incluido vivir cerca de carreteras o autopistas importantes donde las emisiones de vehículos son altas debido a la congestión del tráfico o son una ruta para camiones diésel que tienden a emitir más. contaminación. [52] [53] [13]
El uso de medicamentos para la fertilidad que estimulan al ovario para que libere múltiples óvulos y de la FIV con transferencia de embriones múltiples se ha implicado como un factor de riesgo de parto prematuro. A menudo es necesario inducir el parto por motivos médicos; tales afecciones incluyen presión arterial alta , [54] preeclampsia , [55] diabetes materna, [56] asma, enfermedades de la tiroides y enfermedades cardíacas.
Ciertas condiciones médicas en la madre embarazada también pueden aumentar el riesgo de parto prematuro. Algunas mujeres tienen problemas anatómicos que impiden que el bebé llegue a término. Estos incluyen un cuello uterino débil o corto (el predictor más fuerte de parto prematuro). [57] [58] [59] [54] Las mujeres con sangrado vaginal durante el embarazo tienen un mayor riesgo de parto prematuro. Si bien el sangrado en el tercer trimestre puede ser un signo de placenta previa o desprendimiento de placenta (condiciones que ocurren con frecuencia en condiciones prematuras), incluso un sangrado más temprano que no sea causado por estas condiciones está relacionado con una tasa más alta de nacimientos prematuros. [60] Las mujeres con cantidades anormales de líquido amniótico , ya sea demasiado ( polihidramnios ) o muy poco ( olihidramnios ), también están en riesgo. [35] La ansiedad y la depresión se han relacionado como factores de riesgo de parto prematuro. [35] [61]
El consumo de tabaco , cocaína y alcohol en exceso durante el embarazo aumenta las posibilidades de parto prematuro. El tabaco es la droga más comúnmente consumida durante el embarazo y contribuye significativamente al parto con bajo peso. [62] Los bebés con defectos de nacimiento tienen un mayor riesgo de nacer prematuros. [63]
El tabaquismo pasivo y/o fumar antes del embarazo influye en la probabilidad de un parto prematuro. La Organización Mundial de la Salud publicó un estudio internacional en marzo de 2014. [64]
La presencia de anticuerpos antitiroideos se asocia con un mayor riesgo de parto prematuro con un odds ratio de 1,9 y un intervalo de confianza del 95% de 1,1 a 3,5. [65]
La violencia íntima contra la madre es otro factor de riesgo de parto prematuro. [66]
El trauma físico puede provocar un parto prematuro. Se ha demostrado que el método cultural nigeriano de masaje abdominal produce un 19% de nacimientos prematuros entre las mujeres de Nigeria , además de muchos otros resultados adversos para la madre y el bebé. [67] Esto no debe confundirse con la terapia de masaje realizada por un terapeuta de masaje totalmente capacitado y certificado/con licencia o por otras personas significativas capacitadas para brindar masajes durante el embarazo, que, en un estudio que involucró a mujeres embarazadas con depresión prenatal, se ha demostrado que tiene Numerosos resultados positivos durante el embarazo, incluida la reducción del parto prematuro, menos depresión, menor cortisol y reducción de la ansiedad. [68] Sin embargo, en mujeres sanas no se han demostrado efectos en un estudio controlado.
La frecuencia de infección en el parto prematuro está inversamente relacionada con la edad gestacional. La infección por Mycoplasma genitalium se asocia con un mayor riesgo de parto prematuro y aborto espontáneo. [69]
Los microorganismos infecciosos pueden ser ascendentes, hematógenos, iatrogénicos mediante un procedimiento o retrógrados a través de las trompas de Falopio. Desde las deciduas pueden llegar al espacio entre el amnios y el corion , el líquido amniótico y el feto. Una corioamnionitis también puede provocar sepsis en la madre. La infección fetal está relacionada con el parto prematuro y con una importante discapacidad a largo plazo, incluida la parálisis cerebral . [70]
Se ha informado que la colonización asintomática de la decidua ocurre hasta en el 70% de las mujeres a término utilizando una sonda de ADN, lo que sugiere que la presencia de un microorganismo por sí sola puede ser insuficiente para iniciar la respuesta infecciosa.
Como la afección es más frecuente en mujeres negras en EE. UU. y el Reino Unido, se ha sugerido que es una explicación de la mayor tasa de nacimientos prematuros en estas poblaciones. Se opina que la vaginosis bacteriana antes o durante el embarazo puede afectar la respuesta inflamatoria decidual que conduce al parto prematuro. La afección conocida como vaginitis aeróbica puede ser un factor de riesgo grave de parto prematuro; Varios estudios previos no lograron reconocer la diferencia entre la vaginitis aeróbica y la vaginosis bacteriana, lo que puede explicar parte de la contradicción en los resultados. [71]
Las infecciones por hongos no tratadas se asocian con partos prematuros. [72]
Una revisión de los antibióticos profilácticos (administrados para prevenir infecciones) en el segundo y tercer trimestre del embarazo (13 a 42 semanas de embarazo) encontró una reducción en el número de partos prematuros en mujeres con vaginosis bacteriana. Estos antibióticos también redujeron la cantidad de rupturas de aguas antes del parto en embarazos a término, redujeron el riesgo de infección del revestimiento del útero después del parto (endometritis) y las tasas de infección gonocócica. Sin embargo, las mujeres sin vaginosis bacteriana no tuvieron ninguna reducción en los nacimientos prematuros ni en la ruptura de aguas prematuras antes del parto. Gran parte de la investigación incluida en esta revisión perdió participantes durante el seguimiento, por lo que no informó los efectos a largo plazo de los antibióticos en las madres o los bebés. Se necesita más investigación en esta área para encontrar todos los efectos de administrar antibióticos durante el segundo y tercer trimestre del embarazo. [73]
Varias infecciones bacterianas maternas están asociadas con el parto prematuro, incluidas pielonefritis , bacteriuria asintomática , neumonía y apendicitis . Una revisión sobre la administración de antibióticos durante el embarazo para la bacteriuria asintomática (infección de orina sin síntomas) encontró que la investigación era de muy baja calidad, pero sí sugirió que la toma de antibióticos reducía el número de nacimientos prematuros y de bebés con bajo peso al nacer. [74] Otra revisión encontró que una dosis de antibióticos no parecía tan efectiva como un ciclo de antibióticos, pero menos mujeres informaron efectos secundarios de una dosis. [75] Esta revisión recomendó que se necesita más investigación para descubrir la mejor manera de tratar la bacteriuria asintomática. [74]
Una revisión diferente encontró que los nacimientos prematuros ocurrieron menos en mujeres embarazadas que se sometieron a pruebas de rutina para detectar infecciones del tracto genital bajo que en mujeres que solo se hicieron pruebas cuando mostraron síntomas de infecciones del tracto genital bajo. [76] Las mujeres sometidas a pruebas de rutina también dieron a luz a menos bebés con bajo peso al nacer. Aunque estos resultados parecen prometedores, la revisión solo se basó en un estudio, por lo que se necesita más investigación sobre la detección sistemática de infecciones del tracto genital bajo. [76]
También se ha demostrado repetidamente que la enfermedad periodontal está relacionada con el parto prematuro. [77] [78] Por el contrario, las infecciones virales, a menos que vayan acompañadas de una respuesta febril significativa, no se consideran un factor importante en relación con el parto prematuro. [35]
Se cree que existe un componente genético materno en el parto prematuro. [79] La heredabilidad estimada del momento del nacimiento en las mujeres fue del 34%. Sin embargo, la aparición de partos prematuros en familias no sigue un patrón de herencia claro, lo que apoya la idea de que el parto prematuro es un rasgo no mendeliano con naturaleza poligénica. [80]
La ausencia de atención prenatal se ha asociado con tasas más altas de nacimientos prematuros. Un análisis de 15.627.407 nacidos vivos en los Estados Unidos entre 1995 y 1998 concluyó que la ausencia de atención prenatal conllevaba un riesgo 2,9 (IC del 95%: 2,8; 3,0) veces mayor de partos prematuros. [30] Este mismo estudio encontró riesgos relativos estadísticamente significativos de anemia materna, fiebre intraparto, sangrado desconocido, enfermedad renal, placenta previa, hidramnios, desprendimiento de placenta e hipertensión inducida por el embarazo con la ausencia de atención prenatal. Todos estos riesgos prenatales se controlaron para otras condiciones de alto riesgo, edad materna, gravidez, estado civil y educación materna. La ausencia de atención prenatal antes y durante el embarazo es principalmente función de factores socioeconómicos (bajos ingresos familiares y educación), acceso a consultas médicas (gran distancia del lugar de residencia a la unidad de salud y costos de transporte), calidad de la atención médica. y apoyo social. [81] Los esfuerzos para disminuir las tasas de nacimientos prematuros deben apuntar a aumentar los déficits planteados por las barreras antes mencionadas y aumentar el acceso a la atención prenatal.
La alfa microglobulina-1 placentaria (PAMG-1) ha sido objeto de varias investigaciones que evalúan su capacidad para predecir un parto prematuro espontáneo inminente en mujeres con signos, síntomas o quejas que sugieren trabajo de parto prematuro . [82] [83] [84] [85] [86] [87] En una investigación que comparó esta prueba con la prueba de fibronectina fetal y la medición de la longitud cervical mediante ultrasonido transvaginal , la prueba para PAMG-1 (conocida comercialmente como prueba PartoSure) Se ha informado que es el mejor predictor de parto espontáneo inminente dentro de los 7 días posteriores a la presentación de signos, síntomas o quejas de trabajo de parto prematuro en una paciente. Específicamente, el VPP, o valor predictivo positivo , de las pruebas fue del 76 %, 29 % y 30 % para PAMG-1, fFN y CL, respectivamente (P <0,01). [88]
La fibronectina fetal (fFN) se ha convertido en un biomarcador importante: la presencia de esta glicoproteína en las secreciones cervicales o vaginales indica que el límite entre el corion y la decidua se ha alterado. Una prueba positiva indica un mayor riesgo de parto prematuro y una prueba negativa tiene un alto valor predictivo. [35] Se ha demostrado que sólo el 1% de las mujeres en casos cuestionables de parto prematuro dieron a luz dentro de la semana siguiente cuando la prueba fue negativa. [89]
La ecografía obstétrica se ha vuelto útil en la evaluación del cuello uterino en mujeres con riesgo de parto prematuro. Un cuello uterino prematuro corto no es deseable: una longitud cervical de menos de 25 mm (0,98 pulgadas) a las 24 semanas de edad gestacional o antes es la definición más común de incompetencia cervical . [90]
Las tecnologías que se están investigando y desarrollando para facilitar el diagnóstico más temprano de los partos prematuros incluyen toallas sanitarias que identifican biomarcadores como fFN y PAMG-1 y otros, cuando se colocan en la vagina. Luego, estos dispositivos calculan el riesgo de parto prematuro y envían los resultados a un teléfono inteligente. [91] La idea de que los sistemas de puntuación de riesgo son precisos para predecir el parto prematuro se ha debatido en múltiples revisiones de la literatura. [92] [93]
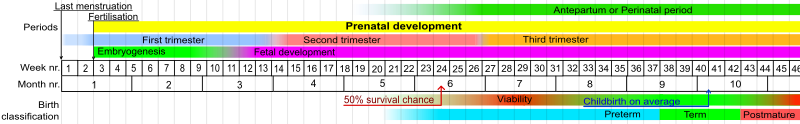
En humanos, la definición habitual de parto prematuro es el nacimiento antes de una edad gestacional de 37 semanas completas. [94] En el feto humano normal, varios sistemas de órganos maduran entre las semanas 34 y 37, y el feto alcanza la madurez adecuada al final de este período. Uno de los principales órganos muy afectados por el parto prematuro son los pulmones. Los pulmones son uno de los últimos órganos en madurar en el útero; Debido a esto, muchos bebés prematuros pasan los primeros días y semanas de sus vidas conectados a ventiladores . Por lo tanto, existe una superposición significativa entre el nacimiento prematuro y la prematuridad. Generalmente, los bebés prematuros son prematuros y los bebés a término son maduros. Los bebés prematuros que nacen cerca de las 37 semanas a menudo no tienen problemas relacionados con la prematuridad si sus pulmones han desarrollado el surfactante adecuado , lo que permite que los pulmones permanezcan expandidos entre respiraciones. Las secuelas de la prematuridad se pueden reducir en pequeña medida mediante el uso de fármacos para acelerar la maduración del feto y, en mayor medida, previniendo el parto prematuro.
Históricamente, los esfuerzos han estado dirigidos principalmente a mejorar la supervivencia y la salud de los recién nacidos prematuros (intervención terciaria). Sin embargo, esos esfuerzos no han reducido la incidencia de partos prematuros. Cada vez más, las intervenciones primarias dirigidas a todas las mujeres y las intervenciones secundarias que reducen los riesgos existentes se consideran medidas que deben desarrollarse e implementarse para prevenir los problemas de salud de los bebés y niños prematuros. [95] Las prohibiciones de fumar son efectivas para disminuir los nacimientos prematuros. [96] Se utilizan diferentes estrategias en la administración de la atención prenatal, y los estudios futuros deben determinar si la atención se puede centrar en la detección de mujeres de alto riesgo o en un mayor apoyo para las mujeres de bajo riesgo, o en qué medida estos enfoques pueden ser fusionado. [95]
La adopción de políticas profesionales específicas puede reducir inmediatamente el riesgo de parto prematuro, como lo ha demostrado la experiencia en reproducción asistida cuando el número de embriones durante la transferencia de embriones era limitado. [95] Muchos países han establecido programas específicos para proteger a las mujeres embarazadas del trabajo peligroso o en turnos nocturnos y para brindarles tiempo para visitas prenatales y licencias remuneradas por embarazo. El estudio EUROPOP demostró que el nacimiento prematuro no está relacionado con el tipo de empleo, sino con el trabajo prolongado (más de 42 horas semanales) o el estar de pie durante mucho tiempo (más de 6 horas diarias). [97] Además, el trabajo nocturno se ha relacionado con el parto prematuro. [98] Se puede esperar que las políticas de salud que toman en cuenta estos hallazgos reduzcan la tasa de nacimientos prematuros. [95] Se recomienda la ingesta de ácido fólico antes de la concepción para reducir los defectos de nacimiento. También existe cierta evidencia de que la suplementación con ácido fólico antes de la concepción (antes de quedar embarazada) puede reducir el parto prematuro. [99] Se espera que reducir el tabaquismo beneficie a las mujeres embarazadas y a sus hijos. [95]
Los métodos de autocuidado para reducir el riesgo de parto prematuro incluyen una nutrición adecuada, evitar el estrés, buscar atención médica adecuada, evitar infecciones y el control de los factores de riesgo de parto prematuro (por ejemplo, trabajar muchas horas estando de pie, exposición al monóxido de carbono, abuso doméstico). y otros factores). [100] No se ha demostrado que reducir la actividad física durante el embarazo reduzca el riesgo de parto prematuro. [101] Se puede instituir una alimentación saludable en cualquier etapa del embarazo, incluidos ajustes nutricionales y el consumo de suplementos vitamínicos sugeridos. [95] La suplementación con calcio en mujeres con niveles bajos de calcio en la dieta puede reducir el número de resultados negativos, incluidos el parto prematuro, la preeclampsia y la muerte materna. [102] La Organización Mundial de la Salud (OMS) sugiere entre 1,5 y 2 g de suplementos de calcio al día para las mujeres embarazadas que tienen niveles bajos de calcio en su dieta. [103] No se ha descubierto que la ingesta suplementaria de vitaminas C y E reduzca las tasas de nacimientos prematuros. [104]
Si bien la infección periodontal se ha relacionado con el parto prematuro, los ensayos aleatorios no han demostrado que el cuidado periodontal durante el embarazo reduzca las tasas de parto prematuro. [95] También se ha demostrado que dejar de fumar reduce el riesgo. [105] Se ha sugerido el uso de dispositivos personales de monitoreo uterino en el hogar para detectar contracciones y posibles partos prematuros en mujeres con mayor riesgo de tener un bebé prematuro. [106] Es posible que estos monitores domésticos no reduzcan el número de nacimientos prematuros; sin embargo, el uso de estos dispositivos puede aumentar el número de visitas prenatales no planificadas y puede reducir el número de bebés admitidos a cuidados especiales en comparación con las mujeres que reciben atención prenatal normal . [106] El apoyo de profesionales médicos, amigos y familiares durante el embarazo puede ser beneficioso para reducir los partos por cesárea y las admisiones hospitalarias prenatales; sin embargo, es posible que estos apoyos sociales por sí solos no prevengan el parto prematuro. [107]
La detección de bacteriuria asintomática seguida de un tratamiento adecuado reduce la pielonefritis y reduce el riesgo de parto prematuro. [108] Se han llevado a cabo estudios extensos para determinar si otras formas de detección en mujeres de bajo riesgo seguidas de una intervención adecuada son beneficiosas, incluida la detección y el tratamiento de Ureaplasma urealyticum , estreptococos del grupo B, Trichomonas vaginalis y la vaginosis bacteriana no redujeron la tasa de nacimientos prematuros. [95] El examen ecográfico de rutina de la longitud del cuello uterino puede identificar a las mujeres en riesgo de parto prematuro y la evidencia provisional sugiere que la medición por ultrasonido de la longitud del cuello uterino en aquellas con trabajo de parto prematuro puede ayudar a ajustar el manejo y los resultados en la extensión del embarazo en aproximadamente cuatro días. [109] En este momento no se recomienda la detección de fibronectina en las secreciones vaginales en mujeres con bajo riesgo de parto prematuro. [ cita médica necesaria ]
Se identifica que las mujeres tienen un mayor riesgo de parto prematuro según sus antecedentes obstétricos o la presencia de factores de riesgo conocidos. La intervención previa a la concepción puede ser útil en pacientes seleccionados de varias maneras. Las pacientes con ciertas anomalías uterinas pueden recibir una corrección quirúrgica (es decir, la extirpación del tabique uterino ), y aquellas con ciertos problemas médicos pueden recibir ayuda optimizando las terapias médicas antes de la concepción, ya sea para asma, diabetes, hipertensión y otros.
En los embarazos múltiples , que a menudo resultan del uso de tecnologías de reproducción asistida , existe un alto riesgo de parto prematuro. La reducción selectiva se utiliza para reducir el número de fetos a dos o tres. [110] [111] [112]
Se han estudiado varios agentes para la prevención secundaria del parto prematuro indicado. Los ensayos que utilizaron dosis bajas de aspirina , aceite de pescado , vitamina C y E y calcio para reducir la preeclampsia demostraron cierta reducción en los partos prematuros sólo cuando se usaron dosis bajas de aspirina. [95] Incluso si agentes como el calcio o los antioxidantes pudieran reducir la preeclampsia, no se observó una disminución resultante en el parto prematuro. [95]
Se puede recomendar la reducción de la actividad por parte de la madre (reposo pélvico, trabajo limitado, reposo en cama), aunque no hay evidencia de que sea útil, aunque algunos temen que sea perjudicial. [113] No se ha demostrado que aumentar la atención médica mediante visitas más frecuentes y más educación reduzca las tasas de nacimientos prematuros. [107] El uso de suplementos nutricionales como los ácidos grasos poliinsaturados omega-3 se basa en la observación de que las poblaciones que tienen un alto consumo de tales agentes tienen un riesgo bajo de parto prematuro, presumiblemente porque estos agentes inhiben la producción de citocinas proinflamatorias. Un ensayo aleatorio mostró una disminución significativa en las tasas de nacimientos prematuros, [114] y se están realizando más estudios.
Si bien los antibióticos pueden eliminar la vaginosis bacteriana durante el embarazo, esto no parece cambiar el riesgo de parto prematuro. [115] Se ha sugerido que la corioamnionitis crónica no se trata suficientemente con antibióticos solos (y, por lo tanto, no pueden aliviar la necesidad de un parto prematuro en esta afección). [95]
Los progestágenos , a menudo administrados en forma de progesterona vaginal [116] o caproato de hidroxiprogesterona , relajan la musculatura uterina, mantienen la longitud del cuello uterino y poseen propiedades antiinflamatorias; todo lo cual invoca cambios fisiológicos y anatómicos que se consideran beneficiosos para reducir los nacimientos prematuros. Dos metanálisis demostraron una reducción del riesgo de parto prematuro en mujeres con parto prematuro recurrente entre un 40% y un 55%. [117] [118]
La suplementación con progestágenos también reduce la frecuencia de partos prematuros en embarazos en los que el cuello uterino es corto. [119] Un cuello uterino corto es aquel que mide menos de 25 mm, como se detecta durante una evaluación de la longitud cervical transvaginal en el segundo trimestre. [120] Sin embargo, los progestágenos no son efectivos en todas las poblaciones, ya que un estudio que involucró gestaciones gemelas no logró observar ningún beneficio. [121] A pesar de una extensa investigación relacionada con la eficacia de los progestágenos, persisten incertidumbres sobre los tipos de progesterona y las vías de administración. [122]
En preparación para el parto , el cuello uterino de la mujer se acorta. El acortamiento cervical prematuro está relacionado con el parto prematuro y puede detectarse mediante ecografía. El cerclaje cervical es una intervención quirúrgica que coloca una sutura alrededor del cuello uterino para evitar su acortamiento y ensanchamiento. Se han realizado numerosos estudios para evaluar el valor del cerclaje cervical y el procedimiento parece útil principalmente para mujeres con un cuello uterino corto y antecedentes de parto prematuro. [119] [123] En lugar de un cerclaje profiláctico, las mujeres en riesgo pueden ser monitoreadas durante el embarazo mediante ecografía y, cuando se observa un acortamiento del cuello uterino, se puede realizar el cerclaje. [95]

Las intervenciones terciarias están dirigidas a mujeres que están a punto de tener un parto prematuro, romperse las membranas o sangrar prematuros. El uso de la prueba de fibronectina y la ecografía mejora la precisión del diagnóstico y reduce los diagnósticos falsos positivos. Si bien los tratamientos para detener el parto prematuro cuando hay dilatación y borramiento cervical progresivo no serán efectivos para ganar tiempo suficiente para permitir que el feto crezca y madure más, pueden retrasar el parto lo suficiente como para permitir que la madre sea llevada a un centro especializado que esté equipado y dotado de personal para atender partos prematuros. [124] En un entorno hospitalario, las mujeres se hidratan mediante infusión intravenosa (ya que la deshidratación puede provocar contracciones uterinas prematuras). [125]
Si un bebé sufre un paro cardíaco al nacer y tiene menos de 22 a 24 semanas de edad gestacional, los intentos de reanimación generalmente no están indicados. [126]
Los bebés muy prematuros pueden tener pulmones subdesarrollados porque aún no producen su propio surfactante . Esto puede conducir directamente al síndrome de dificultad respiratoria , también llamado enfermedad de la membrana hialina, en el recién nacido. Para tratar de reducir el riesgo de este resultado, a las madres embarazadas con amenaza de parto prematuro antes de las 34 semanas se les suele administrar al menos un ciclo de glucocorticoides , un esteroide prenatal que cruza la barrera placentaria y estimula la producción de surfactante en los pulmones del bebé. . [16] El Congreso Americano de Obstetras y Ginecólogos también recomienda el uso de esteroides hasta las 37 semanas . [16] Los glucocorticoides típicos que se administrarían en este contexto son la betametasona o la dexametasona , a menudo cuando el embarazo ha alcanzado la viabilidad a las 23 semanas. [ cita necesaria ]
En los casos en que el parto prematuro sea inminente, se puede administrar un segundo ciclo de esteroides de "rescate" de 12 a 24 horas antes del parto previsto. Todavía existen algunas preocupaciones sobre la eficacia y los efectos secundarios de un segundo ciclo de esteroides, pero las consecuencias del SDR son tan graves que a menudo se considera que vale la pena correr el riesgo de un segundo ciclo. Una revisión Cochrane de 2015 (actualizada en 2022) respalda el uso de dosis repetidas de corticosteroides prenatales para mujeres que aún tienen riesgo de parto prematuro siete días o más después de un ciclo inicial. [127]
Una revisión Cochrane de 2020 recomienda el uso de un solo ciclo de corticosteroides prenatales para acelerar la maduración pulmonar fetal en mujeres con riesgo de parto prematuro. El tratamiento con corticosteroides prenatales reduce el riesgo de muerte perinatal, muerte neonatal y síndrome de dificultad respiratoria y probablemente reduce el riesgo de Hiv. [128]
Las preocupaciones sobre los efectos adversos de los corticosteroides prenatales incluyen un mayor riesgo de infección materna, dificultad con el control de la diabetes y posibles efectos a largo plazo sobre los resultados del desarrollo neurológico de los bebés. Existe un debate en curso sobre cuándo se deben administrar esteroides (es decir, sólo antes o después del nacimiento) y durante cuánto tiempo (es decir, un ciclo único o administración repetida). A pesar de estas incógnitas, existe consenso en que los beneficios de un solo ciclo de glucocorticosteroides prenatales superan ampliamente los riesgos potenciales. [129] [130] [131]
La administración rutinaria de antibióticos a todas las mujeres con amenaza de parto prematuro reduce el riesgo de que el bebé se infecte con estreptococos del grupo B y se ha demostrado que reduce las tasas de mortalidad relacionadas. [132]
Cuando las membranas se rompen prematuramente, el tratamiento obstétrico busca el desarrollo del parto y signos de infección. Se ha demostrado que la administración profiláctica de antibióticos prolonga el embarazo y reduce la morbilidad neonatal con rotura de membranas antes de las 34 semanas. [133] Debido a la preocupación por la enterocolitis necrotizante , se ha recomendado amoxicilina o eritromicina , pero no amoxicilina + ácido clavulánico ( co-amoxiclav ). [133]
Varios medicamentos pueden ser útiles para retrasar el parto, incluidos: fármacos antiinflamatorios no esteroides , bloqueadores de los canales de calcio , betamiméticos y atosiban . [134] La tocólisis rara vez retrasa el parto más allá de 24 a 48 horas. [135] Sin embargo, este retraso puede ser suficiente para permitir que la mujer embarazada sea trasladada a un centro especializado en el tratamiento de partos prematuros y se le administren corticosteroides para reducir la inmadurez de los órganos neonatales. Los metanálisis indican que los bloqueadores de los canales de calcio y un antagonista de la oxitocina pueden retrasar el parto entre 2 y 7 días, y los fármacos agonistas β2 lo retrasan 48 horas, pero conllevan más efectos secundarios. [95] [136] El sulfato de magnesio no parece ser útil para prevenir el parto prematuro. [137] Sin embargo, su uso antes del parto parece disminuir el riesgo de parálisis cerebral . [138]
El uso rutinario de la cesárea para el parto prematuro de lactantes que se espera que tengan muy bajo peso al nacer es controvertido, [139] y probablemente sea necesario tomar una decisión sobre la vía y el momento del parto caso por caso.

En los países desarrollados, los bebés prematuros suelen ser atendidos en una unidad de cuidados intensivos neonatales (UCIN). A los médicos que se especializan en la atención de bebés muy enfermos o prematuros se les conoce como neonatólogos . En la NICU, los bebés prematuros se mantienen bajo calentadores radiantes o en incubadoras (también llamadas isolettes), que son moisés encerrados en plástico con equipo de control climático diseñado para mantenerlos calientes y limitar su exposición a los gérmenes. Los cuidados intensivos neonatales modernos implican mediciones sofisticadas de la temperatura, la respiración, la función cardíaca, la oxigenación y la actividad cerebral . Después del parto, las envolturas plásticas o los colchones cálidos son útiles para mantener al bebé abrigado en su camino a la UCIN. [140] Los tratamientos pueden incluir líquidos y nutrición a través de catéteres intravenosos , suplementos de oxígeno , asistencia respiratoria mecánica y medicamentos. [141] En los países en desarrollo donde equipos avanzados e incluso electricidad pueden no estar disponibles o no ser confiables, medidas simples como el método canguro (calentamiento piel con piel), fomentar la lactancia materna y medidas básicas de control de infecciones pueden reducir significativamente la morbilidad y mortalidad prematura . El método madre canguro (KMC) puede disminuir el riesgo de sepsis neonatal, hipotermia, hipoglucemia y aumentar la lactancia materna exclusiva. [142] Las luces Bili también se pueden usar para tratar la ictericia del recién nacido ( hiperbilirrubinemia ).
Se puede proporcionar agua con cuidado para prevenir la deshidratación, pero no tanto como para aumentar los riesgos de efectos secundarios. [143]
En términos de soporte respiratorio, puede haber poca o ninguna diferencia en el riesgo de muerte o enfermedad pulmonar crónica entre las cánulas nasales de alto flujo (HFNC) y la presión positiva continua en las vías respiratorias (CPAP) o la ventilación nasal con presión positiva intermitente (NPPV). [144] Para los bebés extremadamente prematuros (nacidos antes de las 28 semanas de gestación), apuntar a un rango de saturación de oxígeno más alto o más bajo hace poca o ninguna diferencia en general en el riesgo de muerte o discapacidad importante. [145] Se ha demostrado que los bebés nacidos antes de las 32 semanas tienen un menor riesgo de muerte por displasia broncopulmonar si reciben CPAP inmediatamente después de nacer, en comparación con los que reciben cuidados de apoyo o ventilación asistida. [146]
No hay pruebas suficientes a favor o en contra de colocar a gemelos prematuros estables en la misma cuna o incubadora (cama compartida). [147]
Satisfacer las necesidades nutricionales adecuadas de los bebés prematuros es importante para la salud a largo plazo. La atención óptima puede requerir un equilibrio entre satisfacer las necesidades nutricionales y prevenir complicaciones relacionadas con la alimentación. Se desconoce cuál es la tasa de crecimiento ideal, sin embargo, los bebés prematuros suelen requerir una mayor ingesta energética en comparación con los bebés que nacen a término. [148] La cantidad recomendada de leche a menudo se prescribe en función de los requisitos nutricionales aproximados de un feto de edad similar que no esté comprometido. [149] Un tracto gastrointestinal (tracto GI) inmaduro , afecciones médicas (o comorbilidades ), riesgo de aspiración de leche y enterocolitis necrotizante pueden generar dificultades para satisfacer esta alta demanda nutricional y muchos bebés prematuros tienen déficits nutricionales que pueden resultar en restricciones de crecimiento. [149] Además, los bebés prematuros muy pequeños no pueden coordinar la succión, la deglución y la respiración. [150] Tolerar una alimentación enteral completa (el volumen prescrito de leche o fórmula) es una prioridad en la atención neonatal, ya que esto reduce los riesgos asociados con los catéteres venosos, incluida la infección, y puede reducir el tiempo que el bebé requiere atención especializada en el hospital. . [149] Se pueden utilizar diferentes estrategias para optimizar la alimentación de los lactantes prematuros. El equipo de atención neonatal considera el tipo de leche/fórmula y fortificantes, la vía de administración (por boca, alimentación por sonda, catéter venoso), el momento de la alimentación, la cantidad de leche, la alimentación continua o intermitente y el manejo de los residuos gástricos al optimizar la alimentación. cuidado. La evidencia en forma de ensayos aleatorios de alta calidad es generalmente bastante débil en esta área y, por esta razón, diferentes unidades de cuidados intensivos neonatales pueden tener prácticas diferentes, lo que resulta en una variación bastante grande en la práctica. La atención de los bebés prematuros también varía en los diferentes países y depende de los recursos disponibles. [149]
La Academia Estadounidense de Pediatría recomendó alimentar a los bebés prematuros con leche humana y encontró "efectos beneficiosos significativos a corto y largo plazo", incluidas tasas más bajas de enterocolitis necrotizante (ECN). [151] A falta de pruebas de ensayos controlados aleatorios sobre los efectos de alimentar a los bebés prematuros con fórmula en comparación con la leche materna propia, los datos recopilados de otros tipos de estudios sugieren que es probable que la leche materna tenga ventajas sobre la fórmula en términos del crecimiento y desarrollo del bebé. [152] [148] Una gran revisión reciente (2019) de evidencia sugiere que alimentar a los bebés prematuros con fórmula en lugar de leche materna de donante se asocia con tasas de crecimiento más rápidas, pero con casi duplicar el riesgo de desarrollar ECN. [153]
La leche materna o la fórmula por sí solas pueden no ser suficientes para satisfacer las necesidades nutricionales de algunos bebés prematuros. La fortificación de la leche materna o de la fórmula mediante la adición de nutrientes adicionales es un enfoque que se adopta a menudo para alimentar a los bebés prematuros, con el objetivo de satisfacer la alta demanda nutricional. [148] Se necesitan ensayos controlados aleatorios de alta calidad en este campo para determinar la eficacia de la fortificación. [154] No está claro si la fortificación de la leche materna mejora los resultados en los bebés prematuros, aunque puede acelerar el crecimiento. [154] Complementar la leche materna con proteínas adicionales puede aumentar el crecimiento a corto plazo, pero los efectos a largo plazo sobre la composición corporal, el crecimiento y el desarrollo cerebral son inciertos. [155] [156] La fórmula con alto contenido de proteínas (entre 3 y 4 gramos de proteína por kilo de peso corporal) puede ser más efectiva que la fórmula baja en proteínas (menos de 3 gramos por kilo por día) para el aumento de peso en animales alimentados con fórmula baja. recién nacidos con peso al nacer. [157] No hay pruebas suficientes sobre el efecto sobre el crecimiento de los bebés prematuros de complementar la leche humana con carbohidratos, [158] grasas, [159] [160] y aminoácidos de cadena ramificada. [161] Por el contrario, hay algunos indicios de que a los bebés prematuros que no pueden amamantar les puede ir mejor si se les alimenta sólo con fórmula diluida en comparación con fórmula sin diluir, pero la evidencia de los ensayos clínicos sigue siendo incierta. [162]
La individualización de los nutrientes y las cantidades utilizadas para fortificar la alimentación con leche enteral en lactantes que nacen con muy bajo peso al nacer puede conducir a un mejor aumento de peso y crecimiento a corto plazo, pero la evidencia es incierta en cuanto a los resultados a más largo plazo y al riesgo de enfermedades graves y muerte. [163] Esto incluye la fortificación específica (ajustar el nivel de nutrientes en respuesta a los resultados de una prueba en la leche materna) y la fortificación ajustable (agregar nutrientes según las pruebas realizadas al bebé). [163]
El fortificante multinutriente utilizado para fortificar la leche materna y la fórmula se deriva tradicionalmente de la leche bovina . [164] Se dispone de fortificantes derivados de humanos; sin embargo, la evidencia de los ensayos clínicos es incierta y no está claro si existen diferencias entre los fortificantes de origen humano y los de origen bovino en términos de aumento de peso neonatal, intolerancia alimentaria e infecciones. , o el riesgo de muerte. [164]
Para los bebés muy prematuros, la mayoría de los centros de atención neonatal inician la alimentación con leche de forma gradual, en lugar de comenzar con una alimentación enteral completa de inmediato; sin embargo, no está claro si el inicio temprano de la alimentación enteral completa afecta el riesgo de enterocolitis necrotizante. [149] En estos casos, el bebé prematuro recibiría la mayor parte de su nutrición y líquidos por vía intravenosa . El volumen de leche suele aumentarse gradualmente durante las siguientes semanas. [149] Se necesita investigación sobre el momento ideal de la alimentación enteral y si retrasar la alimentación enteral o introducir gradualmente la alimentación enteral es beneficioso para mejorar el crecimiento de los lactantes prematuros o de bajo peso al nacer. [149] Además, no está claro cuál es el momento ideal de la alimentación enteral para prevenir efectos secundarios como la enterocolitis necrotizante o la mortalidad en bebés prematuros que requieren una transfusión de concentrados de glóbulos rojos . [165] Las posibles desventajas de un enfoque más gradual para alimentar a los bebés prematuros se asocian con menos leche en el intestino e incluyen una secreción más lenta de hormonas y motilidad intestinal en el tracto gastrointestinal y una colonización microbiana más lenta del intestino. [149]
Con respecto al momento de comenzar con la leche fortificada, los bebés prematuros a menudo comienzan con leche/fórmula fortificada una vez que reciben 100 ml/kg de su peso corporal. Otros especialistas neonatales consideran que comenzar a alimentar antes a un bebé prematuro con leche fortificada es beneficioso para mejorar la ingesta de nutrientes. [166] Los riesgos de intolerancia alimentaria y enterocolitis necrotizante relacionados con la fortificación temprana versus tardía de la leche humana no están claros. [166] Una vez que el bebé puede regresar a casa desde el hospital, hay pruebas limitadas que respaldan la prescripción de una fórmula prematura (fortificada). [167]
Para los bebés que pesan menos de 1500 gramos, suele ser necesaria la alimentación por sonda. [150] Muy a menudo, los especialistas neonatales alimentan a los bebés prematuros de forma intermitente con una cantidad prescrita de leche durante un corto período de tiempo. Por ejemplo, una toma podría durar entre 10 y 20 minutos y administrarse cada 3 horas. Este enfoque intermitente pretende imitar las condiciones de las funciones corporales normales relacionadas con la alimentación y permitir un patrón cíclico en la liberación de hormonas del tracto gastrointestinal para promover el desarrollo del sistema gastrointestinal. [150] En ciertos casos, a veces se prefiere la alimentación nasogástrica continua. Existe evidencia de certeza baja a muy baja que sugiere que los bebés con bajo peso al nacer que reciben alimentación nasogástica continua pueden alcanzar el punto de referencia de tolerar la alimentación enteral completa más tarde que los bebés alimentados de forma intermitente y no está claro si la alimentación continua tiene algún efecto sobre el aumento de peso o la número de interrupciones en la alimentación. [150] La alimentación continua puede tener poco o ningún efecto sobre la longitud del crecimiento corporal o la circunferencia de la cabeza y los efectos de la alimentación continua sobre el riesgo de desarrollar enterocolitis necrotizante no están claros. [150]
Dado que los bebés prematuros con enfermedad por reflujo gastroesofágico no tienen un mecanismo antirreflujo completamente desarrollado, es importante decidir cuál es el enfoque más eficaz para la nutrición. No está claro si la alimentación en bolo continuo por sonda intragástrica es más efectiva en comparación con la alimentación en bolo intermitente por sonda intragástrica para alimentar a recién nacidos prematuros con enfermedad por reflujo gastroesofágico . [168]
Para los bebés que se beneficiarían de la alimentación en bolo intermitente, algunos bebés pueden ser alimentados mediante el método de "alimentación por empuje" utilizando una jeringa para empujar suavemente la leche o la fórmula hacia el estómago del bebé. Otros pueden ser alimentados mediante un sistema de alimentación por gravedad en el que la jeringa se conecta directamente a un tubo y la leche o fórmula gotea en el estómago del bebé. No queda claro a partir de estudios médicos qué enfoque de la alimentación en bolo intermitente es más eficaz o reduce los efectos adversos como apnea , bradicardia o episodios de desaturación de oxígeno. [169] [170]
La alimentación enteral de alto volumen (más de 180 ml por kilogramo por día) de leche materna o fórmula humana fortificada o no fortificada puede mejorar el aumento de peso mientras el lactante prematuro está hospitalizado; sin embargo, no hay evidencia suficiente para determinar si este enfoque mejora el crecimiento del recién nacido y otros resultados clínicos, incluida la duración de la estancia hospitalaria. [148] Los riesgos o efectos adversos asociados con la alimentación enteral de alto volumen de bebés prematuros, incluida la neumonía por aspiración , el reflujo , la apnea y los episodios repentinos de desaturación de oxígeno, no se han informado en los ensayos considerados en una revisión sistemática de 2021 . [148]
Para los bebés prematuros que nacen después de las 34 semanas de gestación (" bebés prematuros tardíos ") que están gravemente enfermos y no pueden tolerar la leche, existe cierta evidencia débil de que el bebé puede beneficiarse al incluir aminoácidos y grasas en la nutrición intravenosa en una etapa posterior. momento (72 horas o más desde el ingreso al hospital) versus temprano (menos de 72 horas desde el ingreso al hospital); sin embargo, se requiere más investigación para comprender el momento ideal para comenzar la nutrición intravenosa. [171]
Para los bebés prematuros en cuidados intensivos neonatales alimentados por sonda forzada , controlar el volumen y el color de los residuos gástricos, la leche y las secreciones gastrointestinales que permanecen en el estómago después de un período de tiempo determinado es una práctica estándar de atención común. [172] El residuo gástrico a menudo contiene ácido gástrico, hormonas, enzimas y otras sustancias que pueden ayudar a mejorar la digestión y la movilidad del tracto gastrointestinal. [172] El análisis de los residuos gástricos puede ayudar a guiar el momento de las tomas. [172] El aumento del residuo gástrico puede indicar intolerancia alimentaria o puede ser un signo temprano de enterocolitis necrotizante. [172] El aumento del residuo gástrico puede ser causado por un sistema gastrointestinal subdesarrollado que conduce a un vaciado gástrico o movimiento más lento de la leche en el tracto intestinal, secreciones reducidas de hormonas o enzimas del tracto gastrointestinal, reflujo duodenogástrico , fórmula, medicamentos y/o enfermedad. [172] La decisión clínica de descartar los residuos gástricos (frente a la realimentación) a menudo se individualiza en función de la cantidad y calidad de los residuos. [172] Algunos expertos también sugieren reemplazar la leche fresca o la leche cuajada y los aspirados teñidos de bilis, pero no reemplazar los residuos hemorrágicos. [172] Falta evidencia que apoye o rechace la práctica de volver a alimentar a los bebés prematuros con residuos gástricos. [172]
Los desequilibrios de sodio ( hiponatremia e hipernatremia ) son comunes en los bebés nacidos prematuros. [173] La hipernatremia (niveles de sodio en el suero de más de 145-150 mmol/L) es común en las primeras etapas de los bebés prematuros y el riesgo de hiponatremia (niveles de sodio de menos de 135 nmol/L) aumenta después de aproximadamente una semana de nacimiento. si no se trata y no se utilizan métodos de prevención. [173] La prevención de las complicaciones asociadas con los desequilibrios de sodio es parte del estándar de atención para los bebés prematuros e incluye un control cuidadoso del agua y el sodio que se le administran al bebé. [173] La dosis óptima de sodio administrada inmediatamente después del nacimiento (primer día) no está clara y se necesita más investigación para comprender el enfoque de manejo de ideas. [173]
El Comité Conjunto sobre Audición Infantil (JCIH) afirma que los bebés prematuros que están en la unidad de cuidados intensivos neonatales (UCIN) durante un tiempo prolongado deben someterse a una evaluación audiológica de diagnóstico antes de ser dados de alta del hospital. [174] Los bebés sanos siguen un cronograma de referencia de 1 a 2 a 3 meses en el que son examinados, diagnosticados y reciben intervención para una pérdida auditiva. Sin embargo, para los bebés muy prematuros, es posible que no sea posible completar una prueba de audición al mes de edad debido a varios factores. Una vez que el bebé esté estable, se debe realizar una evaluación audiológica. Para los bebés prematuros en la NICU, se recomienda la prueba de respuesta auditiva del tronco encefálico (ABR). Si el bebé no pasa la prueba, un audiólogo debe derivarlo a una evaluación audiológica. [174] Si el bebé está tomando aminoglucósidos como gentamicina durante menos de cinco días, se le debe monitorear y tener un seguimiento de 6 a 7 meses después de haber sido dado de alta del hospital para garantizar que no haya pérdida auditiva tardía debido al medicamento. . [174]

Los nacimientos prematuros pueden provocar una variedad de problemas que incluyen mortalidad y retrasos físicos y mentales. [181] [182]
En Estados Unidos, donde muchas infecciones neonatales y otras causas de muerte neonatal se han reducido notablemente, la prematuridad es la principal causa de mortalidad neonatal con un 25%. [183] Los bebés prematuros también corren un mayor riesgo de tener problemas de salud crónicos graves posteriores, como se analiza a continuación.
La edad gestacional más temprana en la que el bebé tiene al menos un 50% de posibilidades de sobrevivir se denomina límite de viabilidad . A medida que la atención en la UCIN ha mejorado en los últimos 40 años, el límite de viabilidad se ha reducido a aproximadamente 24 semanas. [184] [185] La mayoría de los recién nacidos que mueren, y el 40% de los bebés mayores que mueren, nacieron entre las 20 y 25,9 semanas (edad gestacional), durante el segundo trimestre . [21]
Como el riesgo de daño cerebral y retraso en el desarrollo es significativo en ese umbral, incluso si el bebé sobrevive, existen controversias éticas sobre la agresividad de la atención brindada a dichos bebés. El límite de la viabilidad también se ha convertido en un factor en el debate sobre el aborto . [186]
Los bebés prematuros suelen mostrar signos físicos de prematuridad en proporción inversa a la edad gestacional. Como resultado, corren el riesgo de sufrir numerosos problemas médicos que afectan a diferentes sistemas de órganos.
La probabilidad de supervivencia a las 22 semanas es aproximadamente del 6%, mientras que a las 23 semanas es del 26%, a las 24 semanas es del 55% y a las 25 semanas es aproximadamente del 72% en 2016. [23] Con un tratamiento extenso, hasta el 30% de los que sobreviven al nacimiento a las 22 semanas sobreviven a más largo plazo a partir de 2019. [190] Las posibilidades de supervivencia sin dificultades a largo plazo son menores. [24] De los que sobreviven después del nacimiento a las 22 semanas, el 33% tienen discapacidades graves. [190] En el mundo desarrollado, la supervivencia general es de aproximadamente el 90%, mientras que en los países de bajos ingresos las tasas de supervivencia son de aproximadamente el 10%. [191]
Algunos niños se adaptarán bien durante la niñez y la adolescencia, [181] aunque es más probable que la discapacidad se acerque más a los límites de la viabilidad. Un gran estudio siguió a niños nacidos entre 22 y 25 semanas hasta los 6 años de edad. De estos niños, el 46% tenía discapacidades de moderadas a graves, como parálisis cerebral, pérdida de visión o audición y problemas de aprendizaje, el 34% tenía discapacidades leves y el 20% no tenía discapacidades; El 12% tenía parálisis cerebral incapacitante. [192] Hasta el 15% de los bebés prematuros tienen una pérdida auditiva significativa. [193]
A medida que la supervivencia ha mejorado, el foco de las intervenciones dirigidas al recién nacido ha cambiado para reducir las discapacidades a largo plazo, en particular las relacionadas con lesiones cerebrales. [181] Algunas de las complicaciones relacionadas con la prematuridad pueden no ser evidentes hasta años después del nacimiento. Un estudio a largo plazo demostró que los riesgos de discapacidades médicas y sociales se extienden hasta la edad adulta y son mayores a medida que disminuye la edad gestacional al nacer e incluyen parálisis cerebral , discapacidad intelectual , trastornos del desarrollo psicológico, comportamiento y emoción, discapacidades de visión y audición, y epilepsia . [194] Las pruebas de inteligencia estándar mostraron que el 41% de los niños nacidos entre 22 y 25 semanas tenían discapacidades de aprendizaje moderadas o graves en comparación con los puntajes de las pruebas de un grupo de compañeros de clase similares que nacieron a término. [192] También se muestra que era menos probable que se obtuvieran niveles más altos de educación al disminuir la edad gestacional al nacer. [194] Las personas nacidas prematuramente pueden ser más susceptibles a desarrollar depresión en la adolescencia. [195] Algunos de estos problemas pueden describirse como dentro del dominio ejecutivo y se ha especulado que surgen debido a la disminución de la mielinización de los lóbulos frontales . [196] Los estudios de personas nacidas prematuramente e investigados posteriormente con imágenes cerebrales por resonancia magnética demuestran anomalías cualitativas de la estructura cerebral y déficits de materia gris dentro de las estructuras del lóbulo temporal y el cerebelo que persisten hasta la adolescencia. [197] A lo largo de su vida, es más probable que requieran servicios proporcionados por fisioterapeutas, terapeutas ocupacionales o logopedas. [181] Tienen más probabilidades de desarrollar diabetes tipo 1 (aproximadamente 1,2 veces la tasa) y diabetes tipo 2 (1,5 veces). [198]
A pesar de los problemas neurosensoriales, mentales y educativos estudiados en niños en edad escolar y adolescentes nacidos extremadamente prematuros, se ha descubierto que a la mayoría de los supervivientes prematuros nacidos durante los primeros años de cuidados intensivos neonatales les va bien y viven una vida bastante normal en la edad adulta temprana. [199] Los adultos jóvenes nacidos prematuros parecen reconocer que tienen más problemas de salud que sus pares, pero sienten el mismo grado de satisfacción con su calidad de vida. [200]
Más allá de las consecuencias de la prematuridad para el desarrollo neurológico, los bebés nacidos prematuros tienen un mayor riesgo de sufrir muchos otros problemas de salud. Por ejemplo, los niños nacidos prematuramente tienen un mayor riesgo de desarrollar enfermedad renal crónica . [201]

El parto prematuro complica entre el 5% y el 18% de los nacimientos en todo el mundo. [72] En Europa y muchos países desarrollados, la tasa de nacimientos prematuros es generalmente del 5% al 9%, [203] mientras que en los EE. UU. de 2007 a 2022 la tasa fluctuó del 9,6 al 10,5 por ciento. [204]
Como el peso es más fácil de determinar que la edad gestacional, la Organización Mundial de la Salud realiza un seguimiento de las tasas de bajo peso al nacer (< 2.500 gramos), que se produjo en el 16,5% de los nacimientos en las regiones menos desarrolladas en 2000. [205] Se estima que un tercio de los Estos partos con bajo peso al nacer se deben a partos prematuros. El peso generalmente se correlaciona con la edad gestacional; sin embargo, los bebés pueden tener bajo peso por otras razones además de un parto prematuro. Los recién nacidos con bajo peso al nacer (BPN) tienen un peso al nacer inferior a 2500 g (5 lb 8 oz) y son en su mayoría, aunque no exclusivamente, bebés prematuros, ya que también incluyen bebés pequeños para la edad gestacional (PEG). La clasificación basada en el peso reconoce además el peso muy bajo al nacer (MBPN), que es inferior a 1500 g, y el peso extremadamente bajo al nacer (ELBW), que es inferior a 1000 g. [206] Casi todos los recién nacidos de estos dos últimos grupos nacen prematuros.
Alrededor del 75% de casi un millón de muertes debidas a partos prematuros sobrevivirían si se les proporcionara calor, lactancia materna, tratamientos para las infecciones y apoyo respiratorio. [191] Las complicaciones de los nacimientos prematuros provocaron 740.000 muertes en 2013, frente a 1,57 millones en 1990. [22]
El parto prematuro es un factor de costo importante en la atención médica, sin siquiera considerar los gastos de atención a largo plazo para personas con discapacidad debido al parto prematuro. Un estudio realizado en 2003 en los EE. UU. determinó que los costos neonatales eran de $224 400 para un recién nacido de 500 a 700 g versus $1000 de más de 3000 g. Los costos aumentan exponencialmente al disminuir la edad gestacional y el peso. [207] El informe del Instituto de Medicina de 2007, Preterm Birth [208] encontró que los 550.000 bebés prematuros que nacen cada año en los EE. UU. generan alrededor de $26 mil millones en costos anuales, en su mayoría relacionados con la atención en unidades de cuidados intensivos neonatales, pero la cuenta real puede superan los 50.000 millones de dólares. [209]
James Elgin Gill (nacido el 20 de mayo de 1987 en Ottawa , Ontario, Canadá) fue el bebé prematuro más temprano del mundo, hasta que se batió ese récord en 2004. Tenía 128 días de prematuro, 21 semanas y 5 días de gestación y pesaba 624 g ( 1 libra 6 onzas). Sobrevivió. [210] [211]
En 2014, Lyla Stensrud, nacida en San Antonio , Texas, EE. UU., se convirtió en la bebé prematura más joven del mundo. Nació a las 21 semanas y 4 días y pesó 410 gramos (menos de una libra). Kaashif Ahmad resucitó a la bebé después de su nacimiento. En noviembre de 2018, Lyla asistía al preescolar. Tenía un ligero retraso en el habla, pero no se conocían otros problemas médicos ni discapacidades. [212]
Amillia Taylor también suele ser citada como la bebé más prematura. [213] Nació el 24 de octubre de 2006 en Miami , Florida, EE. UU., a las 21 semanas y 6 días de gestación. [214] Este informe ha creado cierta confusión ya que su gestación se midió a partir de la fecha de la concepción (mediante fertilización in vitro ) en lugar de la fecha del último período menstrual de su madre, lo que la hace parecer 2 semanas más joven que si la gestación se calculara por más método común. Al nacer, medía 23 cm (9 pulgadas) de largo y pesaba 280 g (10 oz). [213] Tenía problemas digestivos y respiratorios , además de una hemorragia cerebral . Fue dada de alta del Baptist Children's Hospital el 20 de febrero de 2007. [213]
El récord del bebé prematuro más pequeño que sobrevivió lo mantuvo durante un período de tiempo considerable Madeline Mann, quien nació en 1989 a las 26 semanas, pesó 280,0 g (9,875 oz) y midió 24 cm (9,5 pulgadas) de largo. [215] Este récord lo batió en septiembre de 2004 Rumaisa Rahman, que nació en el mismo hospital, el Centro Médico de la Universidad Loyola en Maywood, Illinois. [216] a las 25 semanas de gestación. Al nacer, medía 20 cm (8 pulgadas) de largo y pesaba 261 g (9,2 oz). [217] Su hermana gemela también era un bebé pequeño y pesaba 563 g (1 libra 3,9 oz) al nacer. Durante el embarazo su madre tuvo preeclampsia , por lo que requirió parto por cesárea . La gemela más grande salió del hospital a finales de diciembre, mientras que la más pequeña permaneció allí hasta el 10 de febrero de 2005, momento en el que su peso había aumentado a 1,18 kg (2 lb 10 oz). [218] Generalmente sanos, los gemelos tuvieron que someterse a una cirugía ocular con láser para corregir problemas de visión, una ocurrencia común entre los bebés prematuros.
En mayo de 2019, el Hospital Sharp Mary Birch para mujeres y recién nacidos en San Diego anunció que un bebé apodado "Saybie" había sido dado de alta casi cinco meses después de nacer con 23 semanas de gestación y con un peso de 244 g (8,6 oz). Saybie fue confirmada por el Dr. Edward Bell de la Universidad de Iowa , que mantiene el Registro de Bebés Más Pequeños, como el nuevo bebé prematuro superviviente más pequeño en ese registro. [219]
Nacido en febrero de 2009, en Children's Hospitals and Clinics of Minnesota , Jonathon Whitehill tenía solo 25 semanas de gestación y pesaba 310 g (11 oz). Estuvo hospitalizado en una unidad de cuidados intensivos neonatales durante cinco meses y luego fue dado de alta. [220]
Richard Hutchinson nació en Children's Hospitals and Clinics of Minnesota en Minneapolis, Minnesota, el 5 de junio de 2020, a las 21 semanas y 2 días de gestación. Al nacer pesó 340 g (12 oz). Permaneció hospitalizado hasta noviembre de 2020, cuando luego fue dado de alta. [221] [222]
El 5 de julio de 2020, Curtis Means nació en el hospital de la Universidad de Alabama en Birmingham a las 21 semanas y 1 día y pesó 420 g (15 oz). Fue dado de alta en abril de 2021. A marzo de 2023 [actualizar], es el actual poseedor del récord mundial. [223]
Las figuras históricas que nacieron prematuramente incluyen a Johannes Kepler (nacido en 1571 con siete meses de gestación), Isaac Newton (nacido en 1642, lo suficientemente pequeño como para caber en una taza de un cuarto , según su madre), Winston Churchill (nacido en 1874 a los siete meses de gestación), y Anna Pavlova (nacida en 1885 con siete meses de gestación). [224]
Durante la pandemia de COVID-19 , en muchos países se ha informado de una caída drástica en la tasa de nacimientos prematuros, que va desde una reducción del 20% hasta una caída del 90% en los casos más marcados. Los estudios realizados en Irlanda y Dinamarca detectaron por primera vez el fenómeno, y se ha confirmado en otros lugares. No existe una explicación universalmente aceptada para esta caída a partir de agosto de 2020. Las hipótesis incluyen descanso y apoyo adicionales para las mujeres embarazadas que se quedan en casa, menos contaminación del aire debido a los cierres y la reducción de los humos de los automóviles, y una menor probabilidad de contraer otras enfermedades y virus en general debido a a los encierros. [225]
Las lesiones cerebrales son comunes entre los prematuros y van desde lesiones de la sustancia blanca hasta hemorragias intraventriculares y cerebelosas . [226] La neuropatología característica de los prematuros se ha descrito como " encefalopatía del prematuro". [227] El número de prematuros que reciben educación especial se duplica en comparación con la población general. Las calificaciones escolares son más bajas, al igual que las puntuaciones de aprendizaje verbal, función ejecutiva, habilidades lingüísticas y rendimiento de la memoria, [228] [229] [230] [231], así como las puntuaciones de coeficiente intelectual. [229] [231] [232] [233] [234] [235] [236] Desde el punto de vista del comportamiento, los adolescentes que nacieron muy prematuros y/o con muy bajo peso al nacer tienen autoinformes similares sobre calidad de vida, estado de salud y autoinformes. -estima como término controles. [237] [238] [239] [240]
Varios estudios de resonancia magnética estructural encontraron reducciones consistentes en el volumen total del cerebro. [231] [232] [234] [235] [241] La extensa lista de regiones particulares con volúmenes más pequeños en comparación con los controles incluye muchas áreas corticales (temporal, frontal, parietal, occipital y cingulada), las regiones del hipocampo , tálamo , basal ganglios , amígdala , tronco del encéfalo , cápsula interna , cuerpo calloso y cerebelo . La reducción del volumen cerebral parece estar presente en todo el cerebro. Por el contrario, se encontraron volúmenes más grandes en algunas de las mismas áreas, incluidas la corteza frontal medial/anterior, parietal y temporal, el cerebelo, la circunvolución temporal media , la circunvolución parahipocámpica y la circunvolución fusiforme , así como ventrículos laterales más grandes en promedio. [242] Se desconoce la causa de estas inconsistencias. Además, se encontraron reducciones en el área de superficie cortical/grosor cortical en los lóbulos temporales bilateralmente y en las áreas frontal y parietal izquierdas. [233] [243] Se encontró corteza más gruesa bilateralmente en las partes medial inferior y anterior de los lóbulos frontales y en los lóbulos occipitales. La edad gestacional se correlacionó positivamente con los volúmenes de las circunvoluciones temporal y fusiforme y la corteza sensoriomotora bilateralmente, el lóbulo parietal inferior izquierdo , el tronco encefálico y varios tractos de sustancia blanca, así como asociaciones positivas específicas con el cerebelo y el tálamo. Varias alteraciones estructurales del cerebro se han relacionado con medidas de resultados cognitivos y conductuales. Por ejemplo, el volumen total de tejido cerebral explicó entre el 20 y el 40% del coeficiente intelectual y las diferencias en los resultados educativos entre los adolescentes nacidos extremadamente prematuros y los adolescentes de control. [234] [235] En otro estudio, una disminución del 25% del cuartil en los valores de materia blanca en la circunvolución temporal media se asoció con un aumento del 60% en el riesgo de deterioro cognitivo. [228] Nosarti y sus colegas plantearon previamente la hipótesis de que los patrones de maduración en los cerebros prematuros eran consistentes con las etapas relacionadas con la edad que normalmente se observan en sujetos más jóvenes. Su estudio más reciente sugiere, sin embargo, que su trayectoria puede no sólo ser retrasada sino también fundamentalmente distintiva. Dado que se encontraron volúmenes regionales tanto más pequeños como más grandes en individuos muy prematuros en comparación con los controles. [229]
La evidencia que respalda el uso de manipulaciones osteopáticas para brindar beneficios en la atención neonatal es débil. [244] [245]
Los metanálisis de 4 ensayos clínicos aleatorios realizados durante el período 1983 a 2005 respaldan la conclusión de que alimentar a los bebés prematuros con leche humana se asocia con una reducción significativa (58%) en la incidencia de ECN.
{{cite journal}}: Mantenimiento CS1: DOI inactivo a partir de mayo de 2024 ( enlace )