Un respirador es un tipo de aparato respiratorio , una clase de tecnología médica que proporciona ventilación mecánica al hacer entrar y salir aire respirable de los pulmones para administrar respiraciones a un paciente que no puede respirar físicamente o que respira de manera insuficiente. Los respiradores pueden ser máquinas controladas por microprocesadores computarizados , pero los pacientes también pueden ser ventilados con una simple mascarilla con bolsa y válvula operada manualmente . Los respiradores se utilizan principalmente en medicina de cuidados intensivos , atención domiciliaria y medicina de emergencia (como unidades independientes) y en anestesiología (como un componente de una máquina de anestesia ).
A los respiradores a veces se los llama "respiradores", un término que se usaba comúnmente para designarlos en la década de 1950 (en particular, el "respirador para pájaros" ). Sin embargo, la terminología médica contemporánea utiliza la palabra " respirador " para referirse a una máscara facial que protege a los usuarios contra sustancias peligrosas transportadas por el aire. [1]

En su forma más simple, un ventilador de presión positiva moderno , consta de un depósito de aire comprimible o turbina, suministros de aire y oxígeno , un conjunto de válvulas y tubos, y un "circuito de paciente" desechable o reutilizable. El depósito de aire se comprime neumáticamente varias veces por minuto para suministrar aire ambiente, o en la mayoría de los casos, una mezcla de aire y oxígeno al paciente. Si se utiliza una turbina, esta impulsa el aire a través del ventilador, con una válvula de flujo que ajusta la presión para cumplir con los parámetros específicos del paciente. Cuando se libera la sobrepresión, el paciente exhala pasivamente debido a la elasticidad de los pulmones , y el aire exhalado se libera generalmente a través de una válvula unidireccional dentro del circuito del paciente llamada colector del paciente.
Los respiradores también pueden estar equipados con sistemas de monitoreo y alarma para parámetros relacionados con el paciente (por ejemplo, presión, volumen y flujo) y la función del respirador (por ejemplo, fuga de aire, falla eléctrica, falla mecánica), baterías de respaldo, tanques de oxígeno y control remoto. El sistema neumático actualmente se reemplaza a menudo por una turbobomba controlada por computadora .

Los respiradores modernos están controlados electrónicamente por un pequeño sistema integrado que permite la adaptación exacta de las características de presión y flujo a las necesidades de cada paciente. Los ajustes precisos del respirador también sirven para que la ventilación sea más tolerable y cómoda para el paciente. En Canadá y Estados Unidos, los terapeutas respiratorios son responsables de ajustar estos ajustes, mientras que los tecnólogos biomédicos son responsables del mantenimiento. En el Reino Unido y Europa, la gestión de la interacción del paciente con el respirador está a cargo de enfermeras de cuidados críticos .
El circuito del paciente suele estar formado por un conjunto de tres tubos de plástico ligeros y resistentes, separados por función (p. ej., aire inhalado, presión del paciente, aire exhalado). Según el tipo de ventilación necesaria, el extremo del circuito que va al paciente puede ser invasivo o no invasivo.
Los métodos no invasivos, como la presión positiva continua en las vías respiratorias (CPAP) y la ventilación no invasiva , que son adecuados para pacientes que requieren un respirador solo mientras duermen y descansan, emplean principalmente una mascarilla nasal. Los métodos invasivos requieren intubación , que para la dependencia prolongada del respirador normalmente será una cánula de traqueotomía , ya que es mucho más cómoda y práctica para el cuidado a largo plazo que la intubación laríngea o nasal.
Como una falla puede causar la muerte, los sistemas de ventilación mecánica se clasifican como sistemas críticos para la vida y se deben tomar precauciones para garantizar que sean altamente confiables, incluida su fuente de alimentación . La falla ventilatoria es la incapacidad de mantener una tasa suficiente de eliminación de CO 2 para mantener un pH estable sin asistencia mecánica, fatiga muscular o disnea intolerable. [2] Por lo tanto, los ventiladores mecánicos están cuidadosamente diseñados para que ningún punto de falla pueda poner en peligro al paciente. Pueden tener mecanismos manuales de respaldo para permitir la respiración manual en ausencia de energía (como el ventilador mecánico integrado en una máquina de anestesia ). También pueden tener válvulas de seguridad, que se abren a la atmósfera en ausencia de energía para actuar como una válvula antiasfixia para la respiración espontánea del paciente. Algunos sistemas también están equipados con tanques de gas comprimido, compresores de aire o baterías de respaldo para proporcionar ventilación en caso de falla de energía o suministros de gas defectuosos, y métodos para operar o pedir ayuda si sus mecanismos o software fallan. [3] Los cortes de energía , como los que se producen durante un desastre natural, pueden crear una emergencia potencialmente mortal para las personas que usan respiradores en un entorno de atención domiciliaria. [4] La energía de la batería puede ser suficiente para una breve pérdida de electricidad, pero los cortes de energía más prolongados pueden requerir acudir a un hospital. [4]
La historia de la ventilación mecánica comienza con varias versiones de lo que finalmente se denominó pulmón de acero , una forma de ventilador de presión negativa no invasivo ampliamente utilizado durante las epidemias de polio del siglo XX después de la introducción del "respirador Drinker" en 1928, las mejoras introducidas por John Haven Emerson en 1931, [5] y el respirador Both en 1937. Otras formas de ventiladores no invasivos, también ampliamente utilizados para pacientes con polio, incluyen la ventilación bifásica Cuirass , la cama mecedora y máquinas de presión positiva bastante primitivas. [5]
En 1949, John Haven Emerson desarrolló un asistente mecánico para anestesia con la cooperación del departamento de anestesia de la Universidad de Harvard . Los ventiladores mecánicos comenzaron a usarse cada vez más en anestesia y cuidados intensivos durante la década de 1950. Su desarrollo fue estimulado tanto por la necesidad de tratar a pacientes con polio como por el uso creciente de relajantes musculares durante la anestesia. Los medicamentos relajantes paralizan al paciente y mejoran las condiciones operativas para el cirujano, pero también paralizan los músculos respiratorios. En 1953, Bjørn Aage Ibsen estableció lo que se convirtió en la primera UCI médica/quirúrgica del mundo que utilizaba relajantes musculares y ventilación controlada. [6]
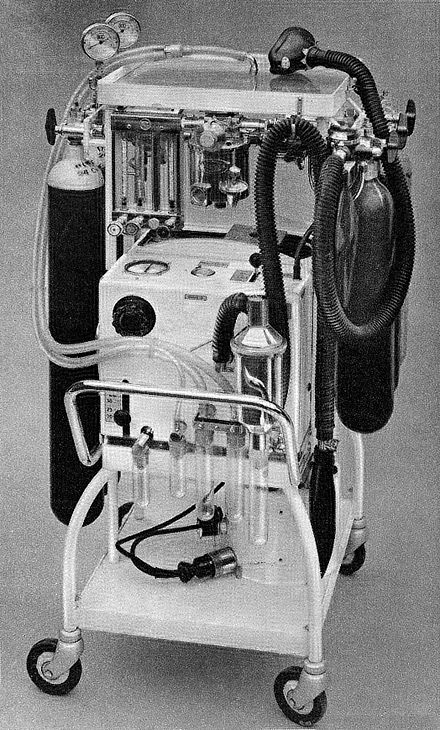
En el Reino Unido, los modelos East Radcliffe y Beaver fueron ejemplos tempranos. El primero usaba un engranaje de buje de bicicleta Sturmey-Archer para proporcionar una gama de velocidades, y el segundo un motor de limpiaparabrisas de automóvil para impulsar los fuelles utilizados para inflar los pulmones. [7] Sin embargo, los motores eléctricos eran un problema en los quirófanos de esa época, ya que su uso causaba un peligro de explosión en presencia de anestésicos inflamables como el éter y el ciclopropano . En 1952, Roger Manley del Hospital Westminster de Londres, desarrolló un ventilador que era impulsado completamente por gas y se convirtió en el modelo más popular utilizado en Europa. Era un diseño elegante y se convirtió en un gran favorito entre los anestesistas europeos durante cuatro décadas, antes de la introducción de modelos controlados por electrónica. Era independiente de la energía eléctrica y no causaba peligro de explosión. La unidad Mark I original fue desarrollada para convertirse en el Manley Mark II en colaboración con la empresa Blease, que fabricó muchos miles de estas unidades. Su principio de funcionamiento era muy sencillo: se utilizaba un flujo de gas entrante para elevar una unidad de fuelle con peso, que caía de forma intermitente por gravedad, forzando la entrada de gases respiratorios a los pulmones del paciente. La presión de inflado se podía variar deslizando el peso móvil sobre el fuelle. El volumen de gas suministrado se podía ajustar mediante un control deslizante curvo, que restringía la excursión del fuelle. La presión residual después de completar la espiración también se podía configurar mediante un pequeño brazo con peso visible en la parte inferior derecha del panel frontal. Se trataba de una unidad robusta y su disponibilidad alentó la introducción de técnicas de ventilación con presión positiva en la práctica anestésica convencional europea.
El lanzamiento en 1955 del "Respirador médico universal Bird" de Forrest Bird en los Estados Unidos cambió la forma en que se realizaba la ventilación mecánica, y la pequeña caja verde se convirtió en un equipo médico familiar. [8] La unidad se vendió como el respirador Bird Mark 7 y se lo llamó informalmente "Bird". Era un dispositivo neumático y, por lo tanto, no requería una fuente de energía eléctrica para funcionar.
En 1965, el respirador de emergencia del ejército se desarrolló en colaboración con los laboratorios Harry Diamond (ahora parte del laboratorio de investigación del ejército de los EE. UU .) y el instituto de investigación del ejército Walter Reed . Su diseño incorporó el principio de amplificación de fluidos para controlar las funciones neumáticas. La amplificación de fluidos permitió que el respirador se fabricara completamente sin partes móviles, pero capaz de realizar funciones de reanimación complejas. [9] La eliminación de las partes móviles aumentó la confiabilidad del rendimiento y minimizó el mantenimiento. [10] La máscara está compuesta por un bloque de poli(metilmetacrilato) (conocido comercialmente como Lucite ), aproximadamente del tamaño de un paquete de cartas, con canales mecanizados y una placa de cubierta cementada o atornillada. [11] La reducción de las partes móviles redujo los costos de fabricación y aumentó la durabilidad. [10]
El diseño del amplificador de fluido biestable permitió que el respirador funcionara como asistente y controlador respiratorio. Podía pasar funcionalmente de asistente a controlador automáticamente, según las necesidades del paciente. [11] [10] La presión dinámica y el flujo de gas en chorro turbulento desde la inhalación hasta la exhalación permitieron que el respirador se sincronizara con la respiración del paciente. [12]
Los entornos de cuidados intensivos de todo el mundo se revolucionaron en 1971 con la introducción del primer respirador SERVO 900 (Elema-Schönander), construido por Björn Jonson . Era un respirador electrónico pequeño, silencioso y eficaz, con el famoso sistema de retroalimentación SERVO que controlaba lo que se había configurado y regulaba el suministro. Por primera vez, la máquina podía suministrar el volumen establecido en la ventilación con control de volumen.
El control por microprocesador dio origen a la tercera generación de respiradores para unidades de cuidados intensivos (UCI), comenzando con el Dräger EV-A [13] en 1982 en Alemania, que permitía monitorear la curva de respiración del paciente en un monitor LCD . Un año después, le siguieron el Puritan Bennett 7200 y el Bear 1000, el SERVO 300 y el Hamilton Veolar durante la siguiente década. Los microprocesadores permiten la administración y el monitoreo de gases personalizados, y mecanismos para la administración de gases que responden mucho mejor a las necesidades del paciente que las generaciones anteriores de respiradores mecánicos. [14]
Un respirador de código abierto es un respirador para situaciones de desastre fabricado con un diseño con licencia libre y, en el mejor de los casos, con componentes y piezas de libre acceso. Los diseños, componentes y piezas pueden ser desde ingeniería inversa completa hasta creaciones completamente nuevas; los componentes pueden ser adaptaciones de diversos productos económicos existentes y las piezas especiales difíciles de encontrar o costosas pueden imprimirse en 3D en lugar de comprarse en fábrica. [15] [16]
Durante la pandemia de COVID-19 de 2019-2020 , se han considerado varios tipos de respiradores. Las muertes causadas por COVID-19 se han producido cuando los pacientes más gravemente infectados sufren el síndrome de dificultad respiratoria aguda , una inflamación generalizada de los pulmones que afecta la capacidad de estos para absorber oxígeno y expulsar dióxido de carbono. Estos pacientes necesitan un respirador capaz de seguir respirando.
Entre los respiradores que podrían utilizarse para tratar a las personas con COVID-19, ha habido muchas preocupaciones. Estas incluyen la disponibilidad actual, [17] [18] el desafío de fabricar más respiradores y a menor costo, la efectividad, [19] el diseño funcional , la seguridad, [20] [21] la portabilidad, [22] la idoneidad para bebés, [23] la asignación para tratar otras enfermedades y la capacitación de los operadores. [24] Implementar la mejor combinación posible de respiradores puede salvar la mayor cantidad de vidas.
Aunque no es formalmente de código abierto, el respirador Ventec V+ Pro se desarrolló en abril de 2020 como un esfuerzo compartido entre Ventec Life Systems y General Motors , para proporcionar un suministro rápido de 30.000 respiradores capaces de tratar a pacientes con COVID-19. [25] [26]
Un importante esfuerzo de diseño a nivel mundial comenzó durante la pandemia de coronavirus de 2019-2020 después de que se iniciara un proyecto Hackaday , [27] [ se necesita una fuente no primaria ] para responder a la escasez esperada de respiradores que causaría una mayor tasa de mortalidad entre los pacientes graves.
El 20 de marzo de 2020, el Servicio de Salud Irlandés [28] comenzó a revisar los diseños. [29] Se está diseñando y probando un prototipo en Colombia . [30]
La empresa polaca Urbicum informa de que ha probado con éxito [31] un prototipo de dispositivo de código abierto impreso en 3D llamado VentilAid. Los fabricantes lo describen como un dispositivo de último recurso cuando no se dispone de equipo profesional. El diseño está disponible públicamente. [32] El primer prototipo de Ventilaid requiere aire comprimido para funcionar.
El 21 de marzo de 2020, el New England Complex Systems Institute (NECSI) comenzó a mantener una lista estratégica de diseños de código abierto en los que se está trabajando. [33] [34] El proyecto NECSI considera la capacidad de fabricación, la seguridad médica y la necesidad de tratar a pacientes en diversas condiciones, la velocidad para abordar cuestiones legales y políticas, la logística y el suministro. [35] NECSI cuenta con científicos de Harvard y MIT y otros que tienen conocimientos de pandemias, medicina, sistemas, riesgos y recopilación de datos. [35]
El Centro de Dispositivos Médicos Bakken de la Universidad de Minnesota inició una colaboración con varias empresas para llevar al mercado una alternativa de ventilador que funcione como un robot de un solo brazo y sustituya la necesidad de ventilación manual en situaciones de emergencia. El dispositivo Coventor fue desarrollado en muy poco tiempo y aprobado el 15 de abril de 2020 por la FDA , solo 30 días después de su concepción. El ventilador mecánico está diseñado para su uso por profesionales médicos capacitados en unidades de cuidados intensivos y es fácil de operar. Tiene un diseño compacto y es relativamente económico de fabricar y distribuir. El costo es solo alrededor del 4% de un ventilador normal. Además, este dispositivo no requiere oxígeno presurizado ni suministro de aire, como suele ser el caso. Una primera serie es fabricada por Boston Scientific . Los planes son estar disponibles gratuitamente en línea para el público en general sin regalías. [36] [37]
La pandemia de COVID-19 ha provocado escasez de bienes y servicios esenciales , desde desinfectantes para manos hasta mascarillas, camas y respiradores. [ cita requerida ] Países de todo el mundo han experimentado escasez de respiradores. [38] Además, cincuenta y cuatro gobiernos, incluidos muchos de Europa y Asia, impusieron restricciones a las exportaciones de suministros médicos en respuesta a la pandemia de coronavirus. [39]
La capacidad de producir y distribuir respiradores invasivos y no invasivos varía según el país. En la fase inicial de la pandemia, China aumentó su producción de respiradores, consiguió grandes cantidades de donaciones de empresas privadas y aumentó drásticamente las importaciones de dispositivos médicos en todo el mundo. Como resultado, el país acumuló una reserva de respiradores durante toda la pandemia en Wuhan. Europa occidental y los Estados Unidos, que superan a China en capacidad de producción, sufrieron una escasez de suministros debido a los brotes repentinos y dispersos en América del Norte y Europa. Por último, Asia central , África y América Latina , que dependen casi por completo de la importación de respiradores, sufrieron una grave escasez de suministros. [ cita requerida ]
Los responsables de las políticas sanitarias se han encontrado con serias dificultades para calcular el número de respiradores necesarios y utilizados durante la pandemia. Cuando no se dispone de datos específicos sobre respiradores, a veces se hacen estimaciones basadas en el número de camas disponibles en las unidades de cuidados intensivos , que suelen contener respiradores. [40]
En 2006, el presidente George W. Bush firmó la Ley de Preparación para Pandemias y Todo Riesgo , que creó la Autoridad de Investigación y Desarrollo Biomédico Avanzado (BARDA) dentro del Departamento de Salud y Servicios Humanos de los Estados Unidos . En preparación para una posible epidemia de enfermedades respiratorias, la oficina recién creada otorgó un contrato de $6 millones a Newport Medical Instruments , una pequeña empresa de California, para fabricar 40.000 respiradores por menos de $3.000 cada uno. En 2011, Newport envió tres prototipos a los Centros para el Control de Enfermedades . En 2012, Covidien , un fabricante de dispositivos médicos de $12 mil millones al año, que fabricaba respiradores competitivos más caros, compró Newport por $100 millones. Covidien retrasó y en 2014 canceló el contrato.
BARDA comenzó de nuevo con una nueva empresa, Philips , y en julio de 2019, la FDA aprobó el respirador Philips y el gobierno ordenó 10.000 respiradores para su entrega a mediados de 2020. [41]
El 23 de abril de 2020, la NASA informó que había construido, en 37 días, un respirador exitoso para COVID-19, llamado VITAL ("Ventilator Intervention Technology Accessible Locally"). El 30 de abril, la NASA informó que había recibido la aprobación rápida para uso de emergencia por parte de la Administración de Alimentos y Medicamentos de los Estados Unidos para el nuevo respirador. [42] [43] [44] El 29 de mayo, la NASA informó que se habían seleccionado ocho fabricantes para fabricar el nuevo respirador. [45]
El 7 de abril de 2020, el primer ministro Justin Trudeau anunció que el Gobierno federal canadiense adquiriría miles de respiradores "fabricados en Canadá". Varias organizaciones respondieron desde todo el país. [46] Entregaron una gran cantidad de respiradores a la Reserva Estratégica Nacional de Emergencia. De oeste a este, las empresas incluyen a Canadian Emergency Ventilators Inc, Bayliss Medical Inc, Thornhill Medical, Vexos Inc y CAE Inc.