Una lesión cerebral traumática ( LCT ), también conocida como lesión intracraneal , es una lesión en el cerebro causada por una fuerza externa. La LCT se puede clasificar según la gravedad, desde una lesión cerebral traumática leve (LCT/conmoción cerebral) hasta una lesión cerebral traumática grave. [5] La LCT también se puede caracterizar según el mecanismo ( lesión en la cabeza cerrada o penetrante ) u otras características (p. ej., que se produzca en una ubicación específica o en un área extensa). [6] La lesión en la cabeza es una categoría más amplia que puede implicar daño a otras estructuras como el cuero cabelludo y el cráneo . La LCT puede provocar síntomas físicos, cognitivos, sociales, emocionales y conductuales, y los resultados pueden variar desde la recuperación completa hasta la discapacidad permanente o la muerte.
Las causas incluyen caídas , colisiones de vehículos y violencia. El traumatismo cerebral se produce como consecuencia de una aceleración o desaceleración repentina dentro del cráneo o por una combinación compleja de movimiento e impacto repentino. Además del daño causado en el momento de la lesión, una variedad de eventos posteriores a la lesión pueden provocar más lesiones. Estos procesos pueden incluir alteraciones en el flujo sanguíneo cerebral y la presión dentro del cráneo . Algunas de las técnicas de diagnóstico por imágenes utilizadas para el diagnóstico de TCE moderado a grave incluyen la tomografía computarizada (TC) y la resonancia magnética (RM).
Las medidas de prevención incluyen el uso de cinturones de seguridad y cascos , no beber y conducir , esfuerzos de prevención de caídas en adultos mayores y medidas de seguridad para niños. [7] Dependiendo de la lesión, el tratamiento requerido puede ser mínimo o puede incluir intervenciones como medicamentos, cirugía de emergencia o cirugía años después. Se pueden emplear fisioterapia , terapia del habla , terapia recreativa , terapia ocupacional y terapia de la visión para la rehabilitación. El asesoramiento , el empleo con apoyo y los servicios de apoyo comunitario también pueden ser útiles.
El traumatismo craneoencefálico es una de las principales causas de muerte y discapacidad en todo el mundo, especialmente en niños y adultos jóvenes. [8] Los hombres sufren lesiones cerebrales traumáticas con una frecuencia aproximadamente dos veces mayor que las mujeres. [9] En el siglo XX se produjeron avances en el diagnóstico y el tratamiento que redujeron las tasas de mortalidad y mejoraron los resultados.
La lesión cerebral traumática se define como un daño al cerebro que resulta de una fuerza mecánica externa, como una aceleración o desaceleración rápida, un impacto, ondas expansivas o la penetración de un proyectil. [10] La función cerebral se ve afectada temporal o permanentemente y el daño estructural puede o no ser detectable con la tecnología actual. [11]
La LCT es uno de los dos subconjuntos de lesión cerebral adquirida (daño cerebral que ocurre después del nacimiento); el otro subconjunto es la lesión cerebral no traumática, que no implica fuerza mecánica externa (los ejemplos incluyen accidente cerebrovascular e infección). [12] [13] Todas las lesiones cerebrales traumáticas son lesiones en la cabeza, pero el último término también puede referirse a lesiones en otras partes de la cabeza; [14] [15] [16] sin embargo, los términos lesión en la cabeza y lesión cerebral a menudo se usan indistintamente. [17] De manera similar, las lesiones cerebrales caen dentro de la clasificación de lesiones del sistema nervioso central [18] y neurotrauma. [19] En la literatura de investigación en neuropsicología, en general, el término "lesión cerebral traumática" se usa para referirse a lesiones cerebrales traumáticas no penetrantes.
La lesión cerebral traumática se clasifica generalmente en función de la gravedad, las características anatómicas de la lesión y el mecanismo (las fuerzas causales). [20] La clasificación relacionada con el mecanismo divide la lesión cerebral traumática en lesión cerebral cerrada y penetrante . [10] Una lesión cerrada (también llamada no penetrante o contundente) [14] ocurre cuando el cerebro no está expuesto. [15] Una lesión cerebral penetrante o abierta ocurre cuando un objeto perfora el cráneo y rompe la duramadre , la membrana más externa que rodea el cerebro . [15]
Las lesiones cerebrales se pueden clasificar en categorías leves , moderadas y graves. [20] [5] La Escala de Coma de Glasgow (GCS), el sistema más comúnmente utilizado para clasificar la gravedad del TCE, califica el nivel de conciencia de una persona en una escala de 3 a 15 según las reacciones verbales, motoras y de apertura de ojos a los estímulos. [22] En general, se acepta que un TCE con un GCS de 13 o más es leve, 9 a 12 es moderado y 8 o menos es grave. [11] [16] [23] Existen sistemas similares para niños pequeños; [16] sin embargo, el sistema de clasificación GCS tiene una capacidad limitada para predecir los resultados. Debido a esto, también se utilizan otros sistemas de clasificación como el que se muestra en la tabla para ayudar a determinar la gravedad. Un modelo actual desarrollado por el Departamento de Defensa y el Departamento de Asuntos de Veteranos utiliza los tres criterios de GCS después de la reanimación , la duración de la amnesia postraumática (PTA) y la pérdida de conciencia (LOC). [21] También se ha propuesto utilizar cambios que son visibles en las neuroimágenes , como hinchazón , lesiones focales o lesiones difusas, como método de clasificación. [10]

También existen sistemas para clasificar el TCE según sus características patológicas . [20] Las lesiones pueden ser extraaxiales (que ocurren dentro del cráneo pero fuera del cerebro) o intraaxiales (que ocurren dentro del tejido cerebral). [24] El daño causado por el TCE puede ser focal o difuso , confinado a áreas específicas o distribuido de una manera más general, respectivamente; [25] sin embargo, es común que existan ambos tipos de lesiones en un caso determinado. [25]
La lesión difusa se manifiesta con poco daño aparente en los estudios de neuroimagen, pero las lesiones se pueden ver con técnicas de microscopía post-mortem , [25] [26] y a principios de la década de 2000, los investigadores descubrieron que la obtención de imágenes por tensor de difusión (ITD), una forma de procesar imágenes de resonancia magnética que muestra tractos de materia blanca, era una herramienta eficaz para mostrar la extensión de la lesión axonal difusa . [27] [28] Los tipos de lesiones consideradas difusas incluyen edema (hinchazón), conmoción cerebral y lesión axonal difusa, que es un daño generalizado a los axones, incluidos los tractos de materia blanca y las proyecciones a la corteza . [29] [30]
Las lesiones focales a menudo producen síntomas relacionados con las funciones del área dañada . [18] Las investigaciones muestran que las áreas más comunes que tienen lesiones focales en una lesión cerebral traumática no penetrante son la corteza orbitofrontal (la superficie inferior de los lóbulos frontales) y los lóbulos temporales anteriores , áreas que están involucradas en el comportamiento social, la regulación de las emociones, el olfato y la toma de decisiones, de ahí los déficits sociales/emocionales y de juicio comunes después de una LCT moderada a grave. [31] [32] [33] [34] Los síntomas como la hemiparesia o la afasia también pueden ocurrir cuando se dañan áreas menos comúnmente afectadas, como las áreas motoras o del lenguaje, respectivamente. [35] [36]
Un tipo de lesión focal, la laceración cerebral , ocurre cuando el tejido se corta o se desgarra. [37] Este tipo de desgarro es común en la corteza orbitofrontal en particular, debido a las protuberancias óseas en la cresta interior del cráneo por encima de los ojos. [31] En una lesión similar, la contusión cerebral (hematoma del tejido cerebral), la sangre se mezcla entre el tejido. [23] Por el contrario, la hemorragia intracraneal implica sangrado que no está mezclado con el tejido. [37]
Los hematomas, también lesiones focales, son acumulaciones de sangre en el cerebro o alrededor de él que pueden ser resultado de una hemorragia. [11] La hemorragia intracerebral , con sangrado en el tejido cerebral mismo, es una lesión intraaxial. Las lesiones extraaxiales incluyen el hematoma epidural , el hematoma subdural , la hemorragia subaracnoidea y la hemorragia intraventricular . [38] El hematoma epidural implica sangrado en el área entre el cráneo y la duramadre , la más externa de las tres membranas que rodean el cerebro. [11] En el hematoma subdural, el sangrado ocurre entre la duramadre y la aracnoides . [23] La hemorragia subaracnoidea implica sangrado en el espacio entre la membrana aracnoidea y la piamadre . [23] La hemorragia intraventricular ocurre cuando hay sangrado en los ventrículos . [38]

Los síntomas dependen del tipo de TCE (difuso o focal) y de la parte del cerebro afectada. [40] La inconsciencia tiende a durar más en las personas con lesiones en el lado izquierdo del cerebro que en las que tienen lesiones en el lado derecho. [15] Los síntomas también dependen de la gravedad de la lesión. Con un TCE leve, el paciente puede permanecer consciente o puede perder el conocimiento durante unos segundos o minutos. [41] Otros síntomas de TCE leve incluyen dolor de cabeza, vómitos, náuseas, falta de coordinación motora , mareos, dificultad para mantener el equilibrio, [42] aturdimiento, visión borrosa u ojos cansados, zumbido en los oídos , mal sabor de boca, fatiga o letargo y cambios en los patrones de sueño. [41] Los síntomas cognitivos y emocionales incluyen cambios de comportamiento o estado de ánimo, confusión y problemas con la memoria, la concentración, la atención o el pensamiento. [41] Los síntomas de TCE leve también pueden estar presentes en lesiones moderadas y graves. [41]
Una persona con un TCE moderado o grave puede tener dolor de cabeza que no desaparece, vómitos o náuseas repetidos, convulsiones, incapacidad para despertar, dilatación de una o ambas pupilas, dificultad para hablar, afasia (dificultades para encontrar palabras), disartria (debilidad muscular que causa trastornos del habla), debilidad o entumecimiento en las extremidades, pérdida de coordinación, confusión, inquietud o agitación. [41] Los síntomas comunes a largo plazo del TCE moderado a grave son cambios en el comportamiento social apropiado, déficits en el juicio social y cambios cognitivos, especialmente problemas con la atención sostenida, la velocidad de procesamiento y el funcionamiento ejecutivo. [34] [43 ] [44] [45] [46] La alexitimia , una deficiencia en la identificación, comprensión, procesamiento y descripción de las emociones, ocurre en el 60,9% de las personas con TCE. [47] Los déficits cognitivos y sociales tienen consecuencias a largo plazo para la vida diaria de las personas con TCE moderado a grave, pero se pueden mejorar con la rehabilitación adecuada. [46] [48] [49] [50]
Cuando la presión dentro del cráneo ( presión intracraneal , abreviada como PIC) aumenta demasiado, puede ser mortal. [51] Los signos de aumento de la PIC incluyen disminución del nivel de conciencia , parálisis o debilidad en un lado del cuerpo y pupila dilatada , que no se contrae en respuesta a la luz o es lenta para hacerlo. [51] La tríada de Cushing , una frecuencia cardíaca lenta con presión arterial alta y depresión respiratoria es una manifestación clásica de una PIC significativamente elevada. [11] La anisocoria , tamaño desigual de las pupilas, es otro signo de LCT grave. [39] La postura anormal , un posicionamiento característico de las extremidades causado por una lesión difusa grave o una PIC alta, es un signo ominoso. [11]
Los niños pequeños con TCE moderado a grave pueden tener algunos de estos síntomas, pero tienen dificultad para comunicarlos. [52] Otros signos observados en niños pequeños incluyen llanto persistente, incapacidad de ser consolado, apatía, negativa a mamar o comer, [52] e irritabilidad. [11]
Las causas más comunes de TCE en los EE. UU. incluyen violencia, accidentes de transporte, accidentes en el sitio de construcción y deportes. [42] [53] Las motocicletas son causas principales, aumentando en importancia en los países en desarrollo a medida que se reducen otras causas. [54] [55] Las estimaciones de que entre 1,6 y 3,8 millones de lesiones cerebrales traumáticas cada año son el resultado de actividades deportivas y recreativas en los EE. UU. [56] En niños de dos a cuatro años, las caídas son la causa más común de TCE, mientras que en niños mayores los accidentes de tráfico compiten con las caídas por esta posición. [57] El TCE es la tercera lesión más común resultante del abuso infantil . [58] El abuso causa el 19% de los casos de traumatismo cerebral pediátrico , y la tasa de mortalidad es más alta entre estos casos. [59] Aunque los hombres tienen el doble de probabilidades de tener un TCE. La violencia doméstica es otra causa de TCE, [60] al igual que los accidentes laborales e industriales. [61] Las armas de fuego [15] y las lesiones por explosiones [62] son otras causas de TCE, que es la principal causa de muerte y discapacidad en zonas de guerra. [63] Según el representante Bill Pascrell (demócrata, Nueva Jersey), el TCE es "la lesión característica de las guerras en Irak y Afganistán". [64] Existe una tecnología prometedora llamada biorretroalimentación EEG guiada por una base de datos de activación, que se ha documentado que devuelve la capacidad de memoria auditiva de un TCE por encima del rendimiento del grupo de control [65] [66]

El tipo, la dirección, la intensidad y la duración de las fuerzas contribuyen a las características y la gravedad del TCE. [10] Las fuerzas que pueden contribuir al TCE incluyen fuerzas angulares, rotacionales , de corte y de traslación . [37]
Incluso en ausencia de un impacto, una aceleración o desaceleración significativa de la cabeza puede causar TCE; sin embargo, en la mayoría de los casos, es probable que la causa sea una combinación de impacto y aceleración. [37] Las fuerzas que implican que la cabeza golpee o sea golpeada por algo, denominadas carga de contacto o impacto , son la causa de la mayoría de las lesiones focales, y el movimiento del cerebro dentro del cráneo, denominado carga sin contacto o inercial , generalmente causa lesiones difusas. [20] La sacudida violenta de un bebé que causa el síndrome del bebé sacudido comúnmente se manifiesta como una lesión difusa. [68] En la carga de impacto, la fuerza envía ondas de choque a través del cráneo y el cerebro, lo que resulta en daño tisular. [37] Las ondas de choque causadas por lesiones penetrantes también pueden destruir tejido a lo largo de la trayectoria de un proyectil, lo que agrava el daño causado por el propio misil. [23]
El daño puede ocurrir directamente debajo del sitio del impacto, o puede ocurrir en el lado opuesto al impacto ( lesión por golpe y contragolpe , respectivamente). [67] Cuando un objeto en movimiento impacta la cabeza estacionaria, las lesiones por golpe son típicas, [69] mientras que las lesiones por contragolpe se producen generalmente cuando la cabeza en movimiento golpea un objeto estacionario. [70]

Un gran porcentaje de las personas que mueren por traumatismo craneoencefálico no mueren inmediatamente, sino días o semanas después del evento; [71] en lugar de mejorar después de ser hospitalizados, alrededor del 40% de los pacientes con TCE se deterioran. [72] La lesión cerebral primaria (el daño que ocurre en el momento del trauma cuando los tejidos y los vasos sanguíneos se estiran, comprimen y desgarran) no es suficiente para explicar este deterioro; más bien, es causada por una lesión secundaria, un conjunto complejo de procesos celulares y cascadas bioquímicas que ocurren en los minutos a días posteriores al trauma. [73] Estos procesos secundarios pueden empeorar dramáticamente el daño causado por la lesión primaria [63] y son responsables del mayor número de muertes por TCE que ocurren en los hospitales. [39]
Los eventos de lesión secundaria incluyen daño a la barrera hematoencefálica , liberación de factores que causan inflamación , sobrecarga de radicales libres , liberación excesiva del neurotransmisor glutamato ( excitotoxicidad ), entrada de iones de calcio y sodio a las neuronas y disfunción de las mitocondrias . [63] Los axones lesionados en la materia blanca del cerebro pueden separarse de sus cuerpos celulares como resultado de una lesión secundaria, [63] matando potencialmente a esas neuronas. Otros factores en la lesión secundaria son cambios en el flujo sanguíneo al cerebro ; isquemia (flujo sanguíneo insuficiente); hipoxia cerebral (oxígeno insuficiente en el cerebro); edema cerebral (hinchazón del cerebro); y presión intracraneal elevada (la presión dentro del cráneo). [74] La presión intracraneal puede aumentar debido a la hinchazón o un efecto de masa de una lesión, como una hemorragia. [51] Como resultado, la presión de perfusión cerebral (la presión del flujo sanguíneo en el cerebro) se reduce; resulta en isquemia . [39] [75] Cuando la presión dentro del cráneo aumenta demasiado, puede causar muerte cerebral o hernia cerebral , en la que partes del cerebro son comprimidas por estructuras en el cráneo. [51]

El diagnóstico se sospecha en función de las circunstancias de la lesión y la evidencia clínica, principalmente un examen neurológico , por ejemplo, comprobando si las pupilas se contraen normalmente en respuesta a la luz y asignando una escala de coma de Glasgow. [23] Las neuroimágenes ayudan a determinar el diagnóstico y el pronóstico y a decidir qué tratamientos administrar. [76] El DSM-5 se puede utilizar para diagnosticar el TCE y sus secuelas psiquiátricas. [77] [78] [79]
La prueba radiológica preferida en situaciones de emergencia es la tomografía computarizada (TC): es rápida, precisa y está ampliamente disponible. [80] Se pueden realizar tomografías computarizadas de seguimiento más adelante para determinar si la lesión ha progresado. [10]
La resonancia magnética (RM) puede mostrar más detalles que la TC y puede agregar información sobre el resultado esperado a largo plazo. [23] Es más útil que la TC para detectar características de lesiones como lesión axonal difusa a largo plazo; [10] sin embargo, la RM no se utiliza en el entorno de emergencia por razones que incluyen su relativa ineficacia para detectar hemorragias y fracturas, su adquisición prolongada de imágenes, la inaccesibilidad del paciente en la máquina y su incompatibilidad con los elementos metálicos utilizados en la atención de emergencia. [23] Una variante de la RM desde 2012 es el seguimiento de fibra de alta definición (HDFT). [81]
Se pueden utilizar otras técnicas para confirmar un diagnóstico particular. Las radiografías todavía se utilizan para el traumatismo craneal, pero la evidencia sugiere que no son útiles; las lesiones en la cabeza son tan leves que no necesitan imágenes o lo suficientemente graves como para merecer una TC más precisa. [80] La angiografía se puede utilizar para detectar patología de los vasos sanguíneos cuando intervienen factores de riesgo como el traumatismo craneal penetrante. [10] Las imágenes funcionales pueden medir el flujo sanguíneo cerebral o el metabolismo, infiriendo la actividad neuronal en regiones específicas y potencialmente ayudando a predecir el resultado. [82]
Se puede realizar una evaluación neuropsicológica para evaluar las secuelas cognitivas a largo plazo y ayudar en la planificación de la rehabilitación . [76] Los instrumentos varían desde medidas breves del funcionamiento mental general hasta baterías completas formadas por diferentes pruebas específicas de dominio . [83] [84]


Dado que una de las principales causas de TCE son los accidentes de tráfico, su prevención o la mejora de sus consecuencias pueden reducir tanto la incidencia como la gravedad de los TCE. En caso de accidente, los daños se pueden reducir mediante el uso de cinturones de seguridad, asientos de seguridad para niños [56] y cascos de motocicleta [86] , así como la presencia de barras antivuelco y bolsas de aire [37] . Existen programas educativos para reducir el número de accidentes [76] . Además, se pueden realizar cambios en las políticas públicas y las leyes de seguridad, como los límites de velocidad, las leyes sobre el uso de cinturones de seguridad y cascos y las prácticas de ingeniería vial [63] .
También se ha discutido la posibilidad de cambiar las prácticas habituales en los deportes. Un aumento en el uso de cascos podría reducir la incidencia de TCE. [63] Debido a la posibilidad de que golpear repetidamente con la cabeza una pelota mientras se practica fútbol pueda causar una lesión cerebral acumulativa, se ha propuesto la idea de introducir cascos protectores para los jugadores. [87] Un mejor diseño del equipamiento puede mejorar la seguridad; las pelotas de béisbol más blandas reducen el riesgo de lesiones en la cabeza. [88] Las reglas contra los tipos de contacto peligrosos, como el "tackle de lanza" en el fútbol americano , cuando un jugador taclea a otro con la cabeza primero, también pueden reducir las tasas de lesiones en la cabeza. [88]
Las caídas se pueden evitar instalando barras de apoyo en los baños y pasamanos en las escaleras; eliminando los peligros de tropiezo como las alfombras; o instalando protectores de ventanas y puertas de seguridad en la parte superior e inferior de las escaleras alrededor de los niños pequeños. [56] Los parques infantiles con superficies que absorben los golpes, como mantillo o arena, también previenen las lesiones en la cabeza. [56] La prevención del abuso infantil es otra táctica; existen programas para prevenir el síndrome del bebé sacudido educando sobre los peligros de sacudir a los niños. [59] La seguridad con las armas, que incluye mantenerlas descargadas y bajo llave, es otra medida preventiva. [89] Los estudios sobre el efecto de las leyes que tienen como objetivo controlar el acceso a las armas en los Estados Unidos han sido insuficientes para determinar su eficacia en la prevención del número de muertes o lesiones. [90]
Es importante comenzar el tratamiento de emergencia dentro de la llamada " hora dorada " después de la lesión. [91] Las personas con lesiones moderadas a graves probablemente recibirán tratamiento en una unidad de cuidados intensivos seguida de una sala de neurocirugía . [92] El tratamiento depende de la etapa de recuperación del paciente. En la etapa aguda, el objetivo principal es estabilizar al paciente y centrarse en prevenir más lesiones. Esto se hace porque el daño inicial causado por el trauma no se puede revertir. [92] La rehabilitación es el tratamiento principal para las etapas subaguda y crónica de la recuperación. [92] Se han propuesto pautas clínicas internacionales con el objetivo de guiar las decisiones en el tratamiento del TCE, según lo definido por un examen autorizado de la evidencia actual . [10]
El ácido tranexámico dentro de las tres horas posteriores a una lesión en la cabeza reduce el riesgo de muerte. [93] Algunas instalaciones están equipadas para manejar la lesión cerebral traumática mejor que otras; las medidas iniciales incluyen el transporte de los pacientes a un centro de tratamiento adecuado. [51] [94] Tanto durante el transporte como en el hospital, las preocupaciones principales son asegurar el suministro adecuado de oxígeno, mantener un flujo sanguíneo adecuado al cerebro y controlar la presión intracraneal (PIC) elevada, [11] ya que la PIC alta priva al cerebro del flujo sanguíneo que tanto necesita [95] y puede causar una hernia cerebral mortal . Otros métodos para prevenir el daño incluyen el manejo de otras lesiones y la prevención de convulsiones . [23] [76] Algunos datos respaldan el uso de la terapia con oxígeno hiperbárico para mejorar los resultados. [96] Se requiere más investigación para determinar la efectividad y la importancia clínica de colocar la cabeza en diferentes ángulos (grados de elevación de la cabecera de la cama) mientras la persona está siendo tratada en cuidados intensivos. [97]
La neuroimagen es útil, pero no perfecta, para detectar la PIC elevada. [98] Una forma más precisa de medir la PIC es colocar un catéter en un ventrículo del cerebro , [39] que tiene el beneficio adicional de permitir que el líquido cefalorraquídeo drene, liberando la presión en el cráneo. [39] El tratamiento de la PIC elevada puede ser tan simple como inclinar la cama de la persona y enderezar la cabeza para promover el flujo sanguíneo a través de las venas del cuello. A menudo se utilizan sedantes , analgésicos y agentes paralizantes . [51] El propofol y el midazolam son igualmente eficaces como sedantes. [99]
La solución salina hipertónica puede mejorar la PIC al reducir la cantidad de agua cerebral (hinchazón), aunque se utiliza con precaución para evitar desequilibrios electrolíticos o insuficiencia cardíaca. [10] [100] [101] El manitol , un diurético osmótico , [10] parece ser tan eficaz como la solución salina hipertónica para reducir la PIC; [102] [103] [100] [104] sin embargo, se han planteado algunas preocupaciones con respecto a algunos de los estudios realizados. [105] [ especificar ] La solución salina hipertónica también es adecuada en niños con lesión cerebral traumática grave. [106]
Los diuréticos , medicamentos que aumentan la producción de orina para reducir el exceso de líquido en el sistema, se pueden utilizar para tratar las presiones intracraneales altas, pero pueden causar hipovolemia (volumen sanguíneo insuficiente). [39] La hiperventilación (respiraciones más grandes y/o más rápidas) reduce los niveles de dióxido de carbono y hace que los vasos sanguíneos se contraigan; esto disminuye el flujo sanguíneo al cerebro y reduce la PIC, [107] pero potencialmente causa isquemia [11] [39] [108] y, por lo tanto, se utiliza solo a corto plazo. [11] La administración de corticosteroides se asocia con un mayor riesgo de muerte, por lo que no se recomienda su uso rutinario. [109] [110] No hay evidencia sólida de que se deban recomendar las siguientes intervenciones farmacéuticas para tratar de forma rutinaria el TCE: magnesio , agonistas monoaminérgicos y dopaminérgicos , progesterona , aminoesteroides , inhibidores de la recaptación de aminoácidos excitatorios , antagonistas beta-2 (broncodilatadores), fármacos hemostáticos y antifibrinolíticos . [99] [111] [112] [113] [114]
La intubación endotraqueal y la ventilación mecánica pueden utilizarse para asegurar el suministro adecuado de oxígeno y proporcionar una vía aérea segura. [76] La hipotensión (presión arterial baja), que tiene un resultado devastador en el TCE, puede prevenirse administrando líquidos intravenosos para mantener una presión arterial normal. No mantener la presión arterial puede resultar en un flujo sanguíneo inadecuado al cerebro. [23] La presión arterial puede mantenerse a un nivel artificialmente alto en condiciones controladas mediante la infusión de norepinefrina o medicamentos similares; esto ayuda a mantener la perfusión cerebral . [115] La temperatura corporal se regula cuidadosamente porque el aumento de temperatura aumenta las necesidades metabólicas del cerebro , privándolo potencialmente de nutrientes. [116] Las convulsiones son comunes. Si bien pueden tratarse con benzodiazepinas , estos medicamentos se utilizan con cuidado porque pueden deprimir la respiración y reducir la presión arterial. [51] Se ha descubierto que los medicamentos anticonvulsivos solo son útiles para reducir el riesgo de una convulsión temprana. [99] La fenitoína y el leviteracetam parecen tener niveles similares de eficacia para prevenir las convulsiones tempranas. [99] Las personas con TCE son más susceptibles a los efectos secundarios y pueden reaccionar de forma adversa a algunos medicamentos. [92] Durante el tratamiento se continúa con el seguimiento para detectar signos de deterioro, como una disminución del nivel de conciencia. [10] [11]
La lesión cerebral traumática puede causar una variedad de complicaciones coincidentes graves que incluyen arritmias cardíacas [117] y edema pulmonar neurogénico . [118] Estas afecciones deben tratarse y estabilizarse adecuadamente como parte de la atención básica. La cirugía se puede realizar en lesiones de masa o para eliminar objetos que han penetrado en el cerebro. Las lesiones de masa como contusiones o hematomas que causan un efecto de masa significativo ( desplazamiento de las estructuras intracraneales ) se consideran emergencias y se eliminan quirúrgicamente. [23] Para los hematomas intracraneales, la sangre recolectada se puede extraer mediante succión o fórceps o se puede hacer flotar con agua. [23] Los cirujanos buscan vasos sanguíneos hemorrágicos y tratan de controlar el sangrado. [23] En la lesión cerebral penetrante, el tejido dañado se desbrida quirúrgicamente y puede ser necesaria una craneotomía . [23] La craneotomía, en la que se elimina parte del cráneo, puede ser necesaria para eliminar trozos de cráneo fracturado u objetos incrustados en el cerebro. [119] La craneotomía descompresiva (CD) se realiza de manera rutinaria en el período muy corto después de una LCT durante las operaciones para tratar hematomas; se elimina temporalmente parte del cráneo (CD primaria). [120] La CD realizada horas o días después de una LCT para controlar las presiones intracraneales persistentemente altas (CD secundaria), aunque puede reducir la presión intracraneal y la duración de la estadía en la UCI, tiene peores puntajes en la Escala de Coma de Glasgow (GCS) y altas probabilidades de muerte, estado vegetativo o discapacidad grave en comparación con aquellos que reciben terapias médicas estándar. [121] [122] [10] [120]

Una vez médicamente estables, las personas pueden ser transferidas a una unidad de rehabilitación subaguda del centro médico o a un hospital de rehabilitación independiente . [92] La rehabilitación tiene como objetivo mejorar el funcionamiento independiente en el hogar y en la sociedad, y ayudar a adaptarse a las discapacidades. [92] La rehabilitación ha demostrado su eficacia general cuando la lleva a cabo un equipo de profesionales de la salud que se especializan en traumatismos craneoencefálicos. [123] Como para cualquier persona con déficits neurológicos, un enfoque multidisciplinario es clave para optimizar el resultado. Es probable que los fisiatras o neurólogos sean el personal médico clave involucrado, pero dependiendo de la persona, los médicos de otras especialidades médicas también pueden ser útiles. Las profesiones de la salud afines, como la fisioterapia , la terapia del habla y el lenguaje , la terapia de rehabilitación cognitiva y la terapia ocupacional , serán esenciales para evaluar la función y diseñar las actividades de rehabilitación para cada persona. [124] El tratamiento de los síntomas neuropsiquiátricos como la angustia emocional y la depresión clínica puede involucrar a profesionales de la salud mental como terapeutas , psicólogos y psiquiatras , mientras que los neuropsicólogos pueden ayudar a evaluar y manejar los déficits cognitivos . [92] [125] Los trabajadores sociales, el personal de apoyo a la rehabilitación, los nutricionistas, los recreacionistas terapéuticos y los farmacéuticos también son miembros importantes del equipo de rehabilitación de TCE. [124] Después del alta de la unidad de tratamiento de rehabilitación para pacientes hospitalizados, la atención puede brindarse de forma ambulatoria . Se requerirá rehabilitación basada en la comunidad para una alta proporción de personas, incluida la rehabilitación vocacional; este empleo de apoyo combina las demandas laborales con las capacidades del trabajador. [126] Las personas con TCE que no pueden vivir de forma independiente o con su familia pueden requerir atención en instalaciones de vida asistida, como hogares grupales. [126] La atención de relevo , que incluye centros de día e instalaciones de ocio para personas discapacitadas, ofrece tiempo libre para los cuidadores y actividades para personas con TCE. [126]
El tratamiento farmacológico puede ayudar a controlar los problemas psiquiátricos o conductuales. [127] También se utilizan medicamentos para controlar la epilepsia postraumática ; sin embargo, no se recomienda el uso preventivo de antiepilépticos. [128] En aquellos casos en los que la persona está postrada en cama debido a una reducción de la conciencia, tiene que permanecer en una silla de ruedas debido a problemas de movilidad o tiene cualquier otro problema que afecte gravemente a sus capacidades de autocuidado, el cuidado y la enfermería son fundamentales. El enfoque de intervención documentado por investigación más eficaz es el enfoque de biorretroalimentación EEG guiada por una base de datos de activación, que ha demostrado mejoras significativas en las capacidades de memoria del sujeto con TCE que son muy superiores a los enfoques tradicionales (estrategias, computadoras, intervención con medicamentos). Se han documentado ganancias de 2,61 desviaciones estándar. La capacidad de memoria auditiva del sujeto con TCE fue superior a la del grupo de control después del tratamiento. [65]

En los pacientes que han desarrollado parálisis de las piernas en forma de hemiplejia espástica o diplejia como resultado de la lesión cerebral traumática, se pueden observar varios patrones de marcha, cuya extensión exacta solo se puede describir con la ayuda de sistemas complejos de análisis de la marcha. Para facilitar la comunicación interdisciplinaria en el equipo interdisciplinario entre los afectados, médicos, fisioterapeutas y ortesistas, es útil una descripción simple del patrón de marcha. J. Rodda y HK Graham ya describieron en 2001 cómo se pueden reconocer más fácilmente los patrones de marcha de los pacientes con PC y definieron tipos de marcha que compararon en una clasificación. También describieron que los patrones de marcha pueden variar con la edad. [129] Sobre la base de esto, se desarrolló la Clasificación de la Marcha de Ámsterdam en la universidad libre de Ámsterdam, el VU medicch centrum. Una característica especial de esta clasificación es que hace que los diferentes patrones de marcha sean muy reconocibles y se puede utilizar en pacientes en los que solo se ven afectadas una pierna y ambas piernas. La clasificación de la marcha de Ámsterdam se desarrolló para la observación de pacientes con parálisis cerebral ; sin embargo, también se puede utilizar en pacientes con lesiones cerebrales traumáticas. Según la clasificación de la marcha de Ámsterdam, se describen cinco tipos de marcha. Para evaluar el patrón de marcha, se observa al paciente visualmente o mediante una grabación de vídeo desde el lado de la pierna que se va a evaluar. En el momento en el que la pierna que se va a observar está en la mitad de la postura y la pierna que no se va a observar está en la mitad del balanceo, se evalúan por un lado el ángulo de la rodilla y el contacto del pie con el suelo. [130]
Clasificación del patrón de marcha según la Clasificación de la Marcha de Amsterdam: En el tipo de marcha 1, el ángulo de la rodilla es normal y el contacto del pie es completo. En el tipo de marcha 2, el ángulo de la rodilla está hiperextendido y el contacto del pie es completo. En el tipo de marcha 3, el ángulo de la rodilla está hiperextendido y el contacto del pie es incompleto (solo en el antepié). En el tipo de marcha 4, el ángulo de la rodilla está doblado y el contacto del pie es incompleto (solo en el antepié). Con el tipo de marcha 5, que también se conoce como marcha agachada, el ángulo de la rodilla está doblado y el contacto del pie es completo. [130]

Para mejorar el patrón de marcha, se pueden incluir ortesis en el concepto de terapia. [131] Una ortesis puede apoyar el tratamiento fisioterapéutico al establecer los impulsos motores correctos para crear nuevas conexiones cerebrales. [132] La ortesis debe cumplir con los requisitos de la prescripción médica. Además, la ortesis debe ser diseñada por el ortesista de tal manera que logre la efectividad de las palancas necesarias, que coincidan con el patrón de marcha, para apoyar los enfoques propioceptivos de la fisioterapia. Los conceptos ortopédicos del tratamiento se basan en los conceptos para los pacientes con parálisis cerebral . Las características de la rigidez de las carcasas de la ortesis y la dinámica ajustable en la articulación del tobillo son elementos importantes de la ortesis a considerar. [133]
Los conceptos ortopédicos del tratamiento se basan en los conceptos para pacientes con parálisis cerebral. Debido a estos requisitos, el desarrollo de las ortesis ha cambiado significativamente en los últimos años, especialmente desde aproximadamente 2010. Casi al mismo tiempo, se desarrollaron conceptos de atención que se ocupan intensivamente del tratamiento ortopédico de las extremidades inferiores en la parálisis cerebral. [134] Los materiales modernos y los nuevos elementos funcionales permiten adaptar la rigidez específicamente a las necesidades que se ajustan al patrón de marcha del paciente. [135] El ajuste de la rigidez tiene una influencia decisiva en el patrón de marcha y en el costo de energía al caminar. [136] [137] [138] Es una gran ventaja si la rigidez de la ortesis se puede ajustar por separado mediante resistencias de los dos elementos funcionales en las dos direcciones de movimiento, dorsiflexión y flexión plantar . [139]
El pronóstico empeora con la gravedad de la lesión. [9] La mayoría de los TCE son leves y no causan discapacidad permanente o de largo plazo; sin embargo, todos los niveles de gravedad del TCE tienen el potencial de causar una discapacidad significativa y duradera. [140] Se cree que la discapacidad permanente ocurre en el 10% de las lesiones leves, el 66% de las lesiones moderadas y el 100% de las lesiones graves. [141] La mayoría de los TCE leves se resuelven por completo en tres semanas. Casi todas las personas con TCE leve pueden vivir de forma independiente y volver a los trabajos que tenían antes de la lesión, aunque una pequeña parte tiene deterioros cognitivos y sociales leves. [89] Más del 90% de las personas con TCE moderado pueden vivir de forma independiente, aunque algunas requieren asistencia en áreas como las habilidades físicas, el empleo y la gestión financiera. [89] La mayoría de las personas con traumatismo craneoencefálico cerrado grave mueren o se recuperan lo suficiente como para vivir de forma independiente; el término medio es menos común. [10] El coma, como está estrechamente relacionado con la gravedad, es un fuerte predictor de mal pronóstico. [11]
El pronóstico difiere según la gravedad y la ubicación de la lesión, y el acceso a un tratamiento agudo especializado e inmediato. La hemorragia subaracnoidea duplica aproximadamente la mortalidad. [142] El hematoma subdural se asocia con un peor pronóstico y un aumento de la mortalidad, mientras que se espera que las personas con hematoma epidural tengan un buen pronóstico si reciben cirugía rápidamente. [76] La lesión axonal difusa puede estar asociada con coma cuando es grave y un mal pronóstico. [10] Después de la etapa aguda, el pronóstico está fuertemente influenciado por la participación del paciente en actividades que promuevan la recuperación, que para la mayoría de los pacientes requiere acceso a un servicio de rehabilitación intensivo especializado. La Medida de Independencia Funcional es una forma de hacer un seguimiento del progreso y el grado de independencia a lo largo de la rehabilitación. [143]
Las complicaciones médicas se asocian con un mal pronóstico. Ejemplos de tales complicaciones incluyen: hipotensión (presión arterial baja), hipoxia (baja saturación de oxígeno en sangre ), presiones de perfusión cerebral más bajas y tiempos más prolongados con presiones intracraneales altas. [10] [76] Las características del paciente también influyen en el pronóstico. Ejemplos de factores que se cree que lo empeoran incluyen: abuso de sustancias como drogas ilícitas y alcohol y edad mayor de sesenta o menor de dos años (en niños, una edad más joven en el momento de la lesión puede estar asociada con una recuperación más lenta de algunas habilidades). [76] Otras influencias que pueden afectar la recuperación incluyen la capacidad intelectual previa a la lesión, las estrategias de afrontamiento, los rasgos de personalidad, el entorno familiar, los sistemas de apoyo social y las circunstancias financieras. [144]
Se sabe que la satisfacción con la vida disminuye en las personas con TCE inmediatamente después del trauma, pero la evidencia ha demostrado que los roles de vida, la edad y los síntomas depresivos influyen en la trayectoria de la satisfacción con la vida a medida que pasa el tiempo. [145] Muchas personas con lesiones cerebrales traumáticas tienen una mala condición física después de su lesión aguda y esto puede resultar en dificultades en las actividades diarias y mayores niveles de fatiga. [146]


La mejoría de la función neurológica suele producirse durante dos o más años después del traumatismo. Durante muchos años se creyó que la recuperación era más rápida durante los primeros seis meses, pero no hay pruebas que respalden esta afirmación. Puede estar relacionada con el hecho de que los servicios suelen suspenderse después de este período, en lugar de cualquier limitación fisiológica que impida seguir progresando. [10] Los niños se recuperan mejor en el período inmediato y mejoran durante períodos más prolongados. [11]
Las complicaciones son problemas médicos distintos que pueden surgir como resultado de la LCT. Los resultados de la lesión cerebral traumática varían ampliamente en tipo y duración; incluyen complicaciones físicas, cognitivas, emocionales y conductuales. La LCT puede causar efectos prolongados o permanentes en la conciencia, como coma, muerte cerebral , estado vegetativo persistente (en el que los pacientes no pueden alcanzar un estado de alerta para interactuar con su entorno), [147] y estado de conciencia mínima (en el que los pacientes muestran signos mínimos de ser conscientes de sí mismos o del entorno). [148] [149] Permanecer inmóvil durante períodos prolongados puede causar complicaciones que incluyen úlceras por presión , neumonía u otras infecciones, insuficiencia orgánica múltiple progresiva , [92] y trombosis venosa profunda , que puede causar embolia pulmonar . [23] Las infecciones que pueden seguir a las fracturas de cráneo y las lesiones penetrantes incluyen meningitis y abscesos . [92] Las complicaciones que afectan a los vasos sanguíneos incluyen vasoespasmo , en el que los vasos se contraen y restringen el flujo sanguíneo, la formación de aneurismas , en la que el lado de un vaso se debilita y se hincha, y accidente cerebrovascular. [92]
Los trastornos del movimiento que pueden desarrollarse después de una lesión cerebral traumática incluyen temblor, ataxia (movimientos musculares descoordinados), espasticidad (las contracciones musculares son hiperactivas), mioclono (contracciones musculares similares a descargas eléctricas) y pérdida del rango y control del movimiento (en particular con una pérdida del repertorio de movimientos). [92] [150] El riesgo de convulsiones postraumáticas aumenta con la gravedad del trauma y es particularmente elevado con ciertos tipos de traumatismo cerebral, como contusiones cerebrales o hematomas. [141] Las personas con convulsiones tempranas, las que ocurren dentro de una semana de la lesión, tienen un mayor riesgo de epilepsia postraumática (convulsiones recurrentes que ocurren más de una semana después del trauma inicial). [151] Las personas pueden perder o experimentar alteración de la visión , la audición o el olfato . [11]
Pueden producirse alteraciones hormonales secundarias al hipopituitarismo , que se producen inmediatamente o años después de la lesión en el 10 a 15% de los pacientes con TCE. El desarrollo de diabetes insípida o una anomalía electrolítica de forma aguda después de la lesión indica la necesidad de un estudio endocrinológico. Pueden desarrollarse signos y síntomas de hipopituitarismo y ser objeto de detección en adultos con TCE moderado y en TCE leve con anomalías en las imágenes. Los niños con traumatismo craneoencefálico moderado a grave también pueden desarrollar hipopituitarismo. La detección debe realizarse entre 3 y 6 meses y 12 meses después de la lesión, pero los problemas pueden ocurrir de forma más remota. [152]
Los déficits cognitivos que pueden seguir a un TCE incluyen atención deteriorada; alteración de la percepción, el juicio y el pensamiento; reducción de la velocidad de procesamiento; distracción; y déficits en las funciones ejecutivas como razonamiento abstracto, planificación, resolución de problemas y multitarea. [153] La pérdida de memoria , el deterioro cognitivo más común entre las personas con traumatismo craneoencefálico, ocurre en el 20-79% de las personas con traumatismo craneoencefálico cerrado, dependiendo de la gravedad. [154] Las personas que han tenido TCE también pueden tener dificultad para comprender o producir lenguaje hablado o escrito, o con aspectos más sutiles de la comunicación como el lenguaje corporal. [92] El síndrome posconmoción cerebral , un conjunto de síntomas duraderos experimentados después de un TCE leve, puede incluir problemas físicos, cognitivos, emocionales y conductuales como dolores de cabeza, mareos, dificultad para concentrarse y depresión. [11] Múltiples TCE pueden tener un efecto acumulativo. [149] Una persona joven que recibe una segunda conmoción cerebral antes de que los síntomas de otra hayan sanado puede estar en riesgo de desarrollar una condición muy rara pero mortal llamada síndrome del segundo impacto , en la que el cerebro se hincha catastróficamente después de un golpe incluso leve, con resultados debilitantes o mortales. Aproximadamente uno de cada cinco boxeadores profesionales se ve afectado por una lesión cerebral traumática crónica (CTBI), que causa deterioro cognitivo, conductual y físico. [155] La demencia pugilística , la forma grave de CTBI, afecta principalmente a boxeadores profesionales años después de una carrera de boxeo. Comúnmente se manifiesta como demencia , problemas de memoria y parkinsonismo (temblores y falta de coordinación). [156]
El TCE puede causar problemas emocionales, sociales o de comportamiento y cambios en la personalidad. [157] [158] [159] [160] Estos pueden incluir inestabilidad emocional, depresión, ansiedad, hipomanía , manía , apatía, irritabilidad, problemas con el juicio social y habilidades de conversación deterioradas. [157] [160] [161] [162] El TCE parece predisponer a los sobrevivientes a trastornos psiquiátricos que incluyen trastorno obsesivo compulsivo , abuso de sustancias , distimia , depresión clínica, trastorno bipolar y trastornos de ansiedad . [163] En pacientes que tienen depresión después de un TCE, la ideación suicida no es poco común; la tasa de suicidio entre estas personas aumenta de 2 a 3 veces. [164] Los síntomas sociales y conductuales que pueden seguir al TCE incluyen desinhibición, incapacidad para controlar la ira, impulsividad, falta de iniciativa , actividad sexual inapropiada, asocialidad y retraimiento social, y cambios en la personalidad. [157] [159] [160] [165]
El TCE también tiene un impacto sustancial en el funcionamiento de los sistemas familiares [166]. Los familiares que cuidan a los pacientes y los sobrevivientes de un TCE a menudo alteran significativamente sus roles y responsabilidades familiares después de la lesión, lo que crea un cambio significativo y tensión en el sistema familiar. Los desafíos típicos identificados por las familias que se recuperan de un TCE incluyen: frustración e impaciencia entre sí, pérdida de vidas y relaciones anteriores, dificultad para establecer metas razonables, incapacidad para resolver problemas de manera efectiva como familia, mayor nivel de estrés y tensión en el hogar, cambios en la dinámica emocional y un deseo abrumador de regresar al estado previo a la lesión. Además, las familias pueden mostrar un funcionamiento menos efectivo en áreas que incluyen afrontamiento, resolución de problemas y comunicación. Se ha demostrado que los modelos de psicoeducación y asesoramiento son efectivos para minimizar la disrupción familiar. [167]
El traumatismo craneoencefálico es una de las principales causas de muerte y discapacidad en todo el mundo [8] y representa un importante problema social, económico y de salud a nivel mundial [10] . Es la principal causa de coma [169], desempeña el papel principal en la discapacidad debido a traumatismos [76] y es la principal causa de daño cerebral en niños y adultos jóvenes [ 15] . En Europa, es responsable de más años de discapacidad que cualquier otra causa [10] . También desempeña un papel importante en la mitad de las muertes por traumatismos [23] .
Los resultados sobre la frecuencia de cada nivel de gravedad varían según las definiciones y los métodos utilizados en los estudios. Un estudio de la Organización Mundial de la Salud estimó que entre el 70 y el 90% de las lesiones en la cabeza que reciben tratamiento son leves [170], y un estudio estadounidense determinó que las lesiones moderadas y graves representan cada una el 10% de las LCT, y el resto son leves [72] .
La incidencia de TCE varía según la edad, el género, la región y otros factores. [171] Los hallazgos de incidencia y prevalencia en estudios epidemiológicos varían según factores como qué grados de gravedad se incluyen, si se incluyen muertes, si el estudio está restringido a personas hospitalizadas y la ubicación del estudio. [15] La incidencia anual de TCE leve es difícil de determinar, pero puede ser de 100 a 600 personas por cada 100 000. [63]
En los EE. UU., se estima que la tasa de letalidad es del 21 % a los 30 días después de un TCE. [94] Un estudio sobre soldados de la guerra de Irak encontró que el TCE grave conlleva una mortalidad del 30 al 50 %. [63] Las muertes han disminuido debido a mejores tratamientos y sistemas para manejar el trauma en sociedades lo suficientemente ricas como para proporcionar servicios de emergencia y neuroquirúrgicos modernos. [116] La fracción de aquellos que mueren después de ser hospitalizados con TCE cayó de casi la mitad en la década de 1970 a aproximadamente una cuarta parte a principios del siglo XXI. [76] Esta disminución en la mortalidad ha llevado a un aumento concomitante en el número de personas que viven con discapacidades que resultan del TCE. [172]
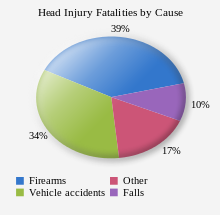
Los factores biológicos, clínicos y demográficos contribuyen a la probabilidad de que una lesión sea fatal. [168] Además, el resultado depende en gran medida de la causa de la lesión en la cabeza. En los EE. UU., los pacientes con TCE relacionados con caídas tienen una tasa de supervivencia del 89 %, mientras que solo el 9 % de los pacientes con TCE relacionados con armas de fuego sobreviven. [173] En los EE. UU., las armas de fuego son la causa más común de TCE fatal, seguidas de los accidentes automovilísticos y las caídas. [168] De las muertes por armas de fuego, el 75 % se consideran suicidios. [168]
La incidencia de TCE está aumentando a nivel mundial, debido en gran medida a un aumento en el uso de vehículos de motor en países de ingresos bajos y medios. [10] En los países en desarrollo, el uso de automóviles ha aumentado más rápido de lo que se pudo introducir la infraestructura de seguridad. [63] En contraste, las leyes de seguridad vehicular han disminuido las tasas de TCE en los países de ingresos altos, [10] que han visto disminuciones en TCE relacionados con el tráfico desde la década de 1970. [54] Cada año en los Estados Unidos, alrededor de dos millones de personas tienen un TCE, [21] aproximadamente 675.000 lesiones se ven en el departamento de emergencias, [174] y alrededor de 500.000 pacientes son hospitalizados. [171] La incidencia anual de TCE se estima en 180-250 por 100.000 personas en los EE. UU., [171] 281 por 100.000 en Francia, 361 por 100.000 en Sudáfrica, 322 por 100.000 en Australia, [15] y 430 por 100.000 en Inglaterra. [61] En la Unión Europea, la incidencia anual agregada de hospitalizaciones y muertes por TCE se estima en 235 por 100.000. [10]
El 85% de los niños con traumatismos craneoencefálicos sufren una lesión cerebral traumática, ya sea sola o con otras lesiones. [175] La mayor cantidad de lesiones cerebrales traumáticas se producen en personas de entre 15 y 24 años. [13] [37] Debido a que la lesión cerebral traumática es más común en personas jóvenes, sus costos para la sociedad son altos debido a la pérdida de años productivos por muerte y discapacidad. [10] Los grupos de edad con mayor riesgo de sufrir una lesión cerebral traumática son los niños de cinco a nueve años y los adultos mayores de 80 años, [9] y las tasas más altas de muerte y hospitalización debido a una lesión cerebral traumática se dan en personas mayores de 65 años. [140] La incidencia de la lesión cerebral traumática relacionada con caídas en los países del primer mundo está aumentando a medida que la población envejece; por lo tanto, la edad media de las personas con lesiones en la cabeza ha aumentado. [10]
Independientemente de la edad, las tasas de TCE son más altas en los hombres. [37] Los hombres tienen el doble de TCE que las mujeres y tienen un riesgo cuatro veces mayor de sufrir una lesión cerebral fatal, [9] y los hombres representan dos tercios de los traumatismos craneales en la niñez y la adolescencia; [176] sin embargo, cuando se comparan según la gravedad de la lesión, las mujeres parecen tener peores resultados que los hombres. [95]
El estatus socioeconómico también parece afectar las tasas de TCE; las personas con niveles más bajos de educación y empleo y un estatus socioeconómico más bajo tienen mayor riesgo. [15] Aproximadamente la mitad de las personas encarceladas en prisiones y cárceles en los Estados Unidos han tenido TCE. [177]

Las lesiones en la cabeza están presentes en mitos antiguos que pueden remontarse a antes de la historia registrada. [178] Los cráneos encontrados en tumbas de campos de batalla con agujeros perforados sobre líneas de fractura sugieren que la trepanación puede haber sido utilizada para tratar las lesiones cerebrales traumáticas en la antigüedad. [179] Los antiguos mesopotámicos sabían de las lesiones en la cabeza y algunos de sus efectos, incluidas las convulsiones, la parálisis y la pérdida de la vista, la audición o el habla. [180] El Papiro de Edwin Smith , escrito alrededor de 1650-1550 a. C., describe varias lesiones en la cabeza y sus síntomas y los clasifica según su presentación y manejabilidad. [181] Los médicos griegos antiguos , incluido Hipócrates, entendían que el cerebro era el centro del pensamiento, probablemente debido a su experiencia observando los efectos del traumatismo craneal. [182]
Los cirujanos medievales y renacentistas continuaron con la práctica de la trepanación para las lesiones en la cabeza. [182] En la Edad Media, los médicos describieron con más detalle los síntomas de las lesiones en la cabeza y el término conmoción cerebral se generalizó. [183] Los síntomas de la conmoción cerebral fueron descritos sistemáticamente por primera vez en el siglo XVI por Berengario da Carpi . [182]
En el siglo XVIII se sugirió por primera vez que la presión intracraneal, y no el daño craneal, era la causa de la patología después de un traumatismo craneoencefálico. Esta hipótesis se confirmó a fines del siglo XIX y se propuso como tratamiento la apertura del cráneo para aliviar la presión. [179]
En el siglo XIX se observó que el TCE está relacionado con el desarrollo de la psicosis . [184] En ese momento surgió un debate sobre si el síndrome post-conmoción cerebral se debía a una alteración del tejido cerebral o a factores psicológicos. [183] El debate continúa hoy en día.

Tal vez el primer caso reportado de cambio de personalidad después de una lesión cerebral es el de Phineas Gage , quien sobrevivió a un accidente en el que una gran barra de hierro le atravesó la cabeza, destruyendo uno o ambos lóbulos frontales; desde entonces se han reportado numerosos casos de cambio de personalidad después de una lesión cerebral. [31] [33] [34] [43] [44] [48] [185] [186]
El siglo XX fue testigo del avance de las tecnologías que mejoraron el tratamiento y el diagnóstico, como el desarrollo de herramientas de diagnóstico por imagen, como la TC y la RMN, y, en el siglo XXI, la imagen por tensor de difusión (ITD). La introducción de la monitorización de la presión intracraneal en la década de 1950 se ha atribuido al inicio de la "era moderna" de las lesiones en la cabeza. [116] [187] Hasta el siglo XX, la tasa de mortalidad de las LCT era alta y la rehabilitación era poco común; las mejoras en la atención realizadas durante la Primera Guerra Mundial redujeron la tasa de mortalidad e hicieron posible la rehabilitación. [178] Las instalaciones dedicadas a la rehabilitación de las LCT probablemente se establecieron por primera vez durante la Primera Guerra Mundial. [178] Los explosivos utilizados en la Primera Guerra Mundial causaron muchas lesiones por explosión; la gran cantidad de LCT resultantes permitió a los investigadores aprender sobre la localización de las funciones cerebrales. [188] Las lesiones relacionadas con explosiones son ahora problemas comunes en los veteranos que regresan de Irak y Afganistán; la investigación muestra que los síntomas de dichas LCT son en gran medida los mismos que los de las LCT que implican un golpe físico en la cabeza. [189]
En la década de 1970, aumentó la conciencia de que el TCE era un problema de salud pública, [190] y desde entonces se han logrado grandes avances en la investigación sobre el traumatismo cerebral, [116] como el descubrimiento de la lesión cerebral primaria y secundaria . [179] En la década de 1990 se desarrollaron y difundieron pautas estandarizadas para el tratamiento del TCE, con protocolos para una variedad de cuestiones como los medicamentos y el manejo de la presión intracraneal. [116] La investigación desde principios de la década de 1990 ha mejorado la supervivencia del TCE; [179] esa década se conoció como la " Década del Cerebro " por los avances logrados en la investigación del cerebro. [191]
El EEG cuantitativo y el EEG, que no tienen patrones específicos en el TCE, se utilizan en entornos de investigación para diferenciar entre TCE leve y ningún TCE. [192]
A partir de 2008, no existe ningún medicamento aprobado para detener la progresión de la lesión inicial a una lesión secundaria . [63] La variedad de eventos patológicos presenta oportunidades para encontrar tratamientos que interfieran con los procesos de daño. [10]
Se ha descubierto que la metanfetamina en dosis bajas es eficaz para prevenir lesiones secundarias en modelos animales, pero aún no se ha investigado en seres humanos. [193]
Se necesitan más investigaciones para determinar si el vasoconstrictor indometacina (indometacina) se puede utilizar para tratar el aumento de la presión en el cráneo después de un traumatismo craneoencefálico. [194] Además, los fármacos como los antagonistas del receptor NMDA para detener las cascadas neuroquímicas como la excitotoxicidad mostraron ser prometedores en ensayos con animales , pero fracasaron en ensayos clínicos. [116] Estos fracasos podrían deberse a factores que incluyen fallas en el diseño de los ensayos o en la insuficiencia de un solo agente para prevenir la variedad de procesos de lesión involucrados en la lesión secundaria. [116] Otros temas de investigación han incluido investigaciones sobre manitol , [103] dexametasona , [195] progesterona , [196] xenón , [197] barbitúricos , [198] magnesio (sin evidencia sólida), [199] [200] bloqueadores de los canales de calcio , [201] agonistas de PPAR-γ , [202] [203] curcuminoides , [204] etanol , [205] antagonistas de NMDA , [116] cafeína . [206]
Aunque los métodos de neuroprotección para disminuir las lesiones secundarias han sido objeto de interés después de un TCE, los ensayos para probar agentes que podrían detener estos mecanismos celulares han fracasado en gran medida a partir de 2008. [10] Por ejemplo, existía interés en enfriar el cerebro lesionado ; sin embargo, una revisión Cochrane de 2020 no encontró suficiente evidencia para ver si era útil o no. [207] Mantener una temperatura normal en el período inmediato después de un TCE pareció útil. [208] Una revisión encontró que una temperatura más baja de lo normal era útil en adultos pero no en niños. [209] Mientras que otras dos revisiones encontraron que no parecía ser útil. [210] [208] Además de las modalidades de imágenes tradicionales, existen varios dispositivos que ayudan a monitorear la lesión cerebral y facilitan la investigación. La microdiálisis permite tomar muestras continuas de líquido extracelular para el análisis de metabolitos que podrían indicar isquemia o metabolismo cerebral, como glucosa, glicerol y glutamato. [211] [212] Los sistemas de monitoreo de oxígeno en el tejido cerebral intraparenquimatoso (Licox o Neurovent-PTO) se utilizan rutinariamente en cuidados neurointensivos en los EE. UU. [213] Se está desarrollando un modelo no invasivo llamado CerOx. [214]
También se planean investigaciones para aclarar los factores correlacionados con el resultado en el TCE y para determinar en qué casos es mejor realizar tomografías computarizadas y procedimientos quirúrgicos. [215]
La terapia con oxígeno hiperbárico (OHB) se ha evaluado como un tratamiento adicional después de un TCE. Los hallazgos de una revisión sistemática Cochrane de 2012 no justifican el uso sistemático de la terapia con oxígeno hiperbárico para tratar a personas que se recuperan de una lesión cerebral traumática. [216] Esta revisión también informó que solo se había realizado una pequeña cantidad de ensayos controlados aleatorizados en el momento de la revisión, muchos de los cuales tenían problemas metodológicos y una mala presentación de informes. [216] La OHB para el TCE es controvertida y se requieren más pruebas para determinar si tiene un papel. [217] [216]
Se requieren más investigaciones para determinar la eficacia de los enfoques de tratamiento no farmacológico para tratar la depresión en niños/adolescentes y adultos con LCT. [218]
A partir de 2010, se estaba estudiando el uso de la medición predictiva del seguimiento visual para identificar una lesión cerebral traumática leve. En las pruebas de seguimiento visual, una unidad de visualización montada en la cabeza con capacidad de seguimiento ocular muestra un objeto que se mueve en un patrón regular. Las personas sin lesión cerebral pueden seguir el objeto en movimiento con movimientos oculares de seguimiento suaves y una trayectoria correcta . La prueba requiere tanto atención como memoria de trabajo, que son funciones difíciles para las personas con lesión cerebral traumática leve. La pregunta que se está estudiando es si los resultados para las personas con lesión cerebral mostrarán errores de seguimiento visual de la mirada en relación con el objetivo en movimiento. [219]
El índice de reactividad de la presión se utiliza para correlacionar la presión intracraneal con la presión arterial para brindar información sobre el estado de la perfusión cerebral, guiando así el tratamiento y previniendo un flujo sanguíneo excesivamente alto o bajo al cerebro. [220] Sin embargo, este método de monitoreo de la presión intracraneal igual o menor a 20 mmHg no es mejor que las imágenes y el examen clínico que monitorean el estado neurológico del cerebro para prolongar la supervivencia y preservar el estado mental o funcional del sujeto. [221]
En modelos animales de TCE, el procesamiento sensorial ha sido ampliamente estudiado para mostrar que surgen defectos sistemáticos y se recuperan lentamente, pero probablemente solo parcialmente. [222] Se caracteriza especialmente por un período inicial de disminución de la actividad en las capas corticales superiores. [223] [224] Este período de disminución de la actividad también se ha caracterizado por efectos de tiempo específicos en los patrones de actividad cortical en estas capas superiores en respuesta a estímulos sensoriales regulares. [225]
biomecánica de la lesión cerebral
TBI is highest in young adults aged 15 to 24 years and higher in men than women in all age groups.
Brave Americans who risked everything for their country and sustained traumatic brain injuries – the signature injury of the wars in Iraq and Afghanistan – deserve cognitive rehabilitation therapy to help them secure the best futures possible. It is unacceptable that the United States has been at war for nearly a decade and there is still no plan to treat these soldiers.
{{cite book}}: |journal= ignored (help)Many patients with mild to moderate head injuries who experience cognitive deficits become easily confused or distracted and have problems with concentration and attention. They also have problems with higher level, so-called executive functions, such as planning, organizing, abstract reasoning, problem solving, and making judgments, which may make it difficult to resume pre-injury work-related activities. Recovery from cognitive deficits is greatest within the first 6 months after the injury and more gradual after that.
{{cite book}}: |periodical=ignorado ( ayuda ){{cite book}}: CS1 maint: location missing publisher (link)The original version of this article contained text from the NINDS public domain pages on TBI Archived December 18, 2016, at the Wayback Machine