La ciática es un dolor que desciende por la pierna desde la parte baja de la espalda . [1] Este dolor puede descender por la espalda, la parte exterior o la parte delantera de la pierna. [3] El inicio suele ser repentino después de actividades como levantar objetos pesados, aunque también puede ocurrir un inicio gradual. [5] El dolor se describe a menudo como punzante. [1] Por lo general, los síntomas solo se presentan en un lado del cuerpo. [3] Sin embargo, ciertas causas pueden provocar dolor en ambos lados. [3] A veces hay dolor en la parte baja de la espalda . [3] Puede haber debilidad o entumecimiento en varias partes de la pierna y el pie afectados. [3]
Alrededor del 90% de la ciática se debe a una hernia de disco espinal que presiona una de las raíces nerviosas lumbares o sacras . [4] La espondilolistesis , la estenosis espinal , el síndrome piriforme , los tumores pélvicos y el embarazo son otras posibles causas de la ciática. [3] La prueba de elevación de la pierna estirada suele ser útil para el diagnóstico. [3] La prueba es positiva si, cuando se levanta la pierna mientras una persona está acostada boca arriba, el dolor se dispara debajo de la rodilla. [3] En la mayoría de los casos , no se necesitan imágenes médicas . [2] Sin embargo, se pueden obtener imágenes si la función intestinal o de la vejiga se ve afectada, hay una pérdida significativa de sensibilidad o debilidad, los síntomas son de larga duración o existe la preocupación de un tumor o una infección. [2] Las afecciones que pueden presentarse de manera similar son las enfermedades de la cadera y las infecciones como el herpes zóster temprano (antes de la formación del sarpullido). [3]
El tratamiento inicial generalmente implica analgésicos . [2] Sin embargo, faltan pruebas de la efectividad de los analgésicos y los relajantes musculares . [6] En general, se recomienda que las personas continúen con la actividad normal lo mejor que puedan. [3] A menudo, todo lo que se requiere para la resolución de la ciática es tiempo; en aproximadamente el 90% de las personas, los síntomas se resuelven en menos de seis semanas. [2] Si el dolor es intenso y dura más de seis semanas, la cirugía puede ser una opción. [2] Si bien la cirugía a menudo acelera la mejora del dolor, sus beneficios a largo plazo no están claros. [3] Puede ser necesaria la cirugía si ocurren complicaciones, como la pérdida de la función normal del intestino o la vejiga. [2] Muchos tratamientos, incluidos los corticosteroides , la gabapentina , la pregabalina , la acupuntura , el calor o el hielo y la manipulación espinal , tienen evidencia limitada o deficiente de su uso. [3] [7] [8]
Según cómo se defina, entre el 1% y el 40% de las personas padecen ciática en algún momento. [4] [9] La ciática es más común entre los 40 y los 59 años, y los hombres se ven afectados con más frecuencia que las mujeres. [2] [3] La afección se conoce desde la antigüedad. [3] El primer uso conocido de la palabra ciática data de 1451. [10]
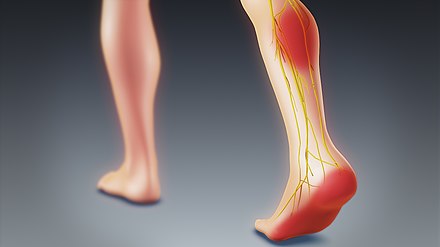
El término "ciática" suele describir un síntoma (dolor a lo largo del trayecto del nervio ciático ) en lugar de una afección, enfermedad o dolencia específica. [4] Algunos lo utilizan para referirse a cualquier dolor que comience en la zona lumbar y baje por la pierna. [4] El dolor se describe característicamente como punzante o como una descarga eléctrica, que viaja rápidamente a lo largo del trayecto de los nervios afectados. [11] Otros utilizan el término como diagnóstico (es decir, una indicación de causa y efecto) para la disfunción nerviosa causada por la compresión de una o más raíces nerviosas lumbares o sacras a causa de una hernia de disco espinal. [4] El dolor suele producirse en la distribución de un dermatoma y va por debajo de la rodilla hasta el pie. [4] [6] Puede estar asociado a disfunción neurológica, como debilidad y entumecimiento. [4]
Los factores de riesgo modificables para la ciática incluyen el tabaquismo , la obesidad , la ocupación [9] y los deportes físicos que involucran los músculos de la espalda y pesos pesados. Los factores de riesgo no modificables incluyen la edad avanzada, ser hombre y tener antecedentes personales de dolor lumbar [9] .
La hernia discal que presiona una de las raíces nerviosas lumbares o sacras es la causa más frecuente de ciática y está presente en aproximadamente el 90 % de los casos. [4] Esto es particularmente cierto en personas menores de 50 años. [12] La hernia discal ocurre con mayor frecuencia al levantar objetos pesados. [13] El dolor generalmente aumenta al inclinarse hacia adelante o sentarse, y se reduce al acostarse o caminar. [12]
Otras causas de compresión espinal incluyen estenosis espinal lumbar , una condición en la que el canal espinal , el espacio por el que pasa la médula espinal, se estrecha y comprime la médula espinal, la cola de caballo o las raíces del nervio ciático. [14] Este estrechamiento puede ser causado por espolones óseos , espondilolistesis , inflamación o una hernia de disco , que disminuye el espacio disponible para la médula espinal, pinzando e irritando así los nervios de la médula espinal que se convierten en el nervio ciático. [14] Esta es la causa más frecuente después de los 50 años. [12] El dolor ciático debido a la estenosis espinal es más comúnmente provocado por estar de pie, caminar o sentarse durante períodos prolongados de tiempo, y se reduce al inclinarse hacia adelante. [12] [14] Sin embargo, el dolor puede surgir con cualquier posición o actividad en casos graves. [14] El dolor se alivia más comúnmente con el descanso. [14]
El síndrome del piriforme es una afección que, según el análisis, varía desde una causa "muy rara" hasta contribuir hasta en un 8% al dolor lumbar o de los glúteos. [15] En el 17% de las personas, el nervio ciático pasa por el músculo piriforme en lugar de por debajo de él. [14] Cuando el piriforme se acorta o sufre espasmos debido a un traumatismo o uso excesivo, se postula que esto causa la compresión del nervio ciático. [15] El síndrome del piriforme se ha denominado coloquialmente "ciática de la cartera", ya que una cartera que se lleva en un bolsillo trasero de la cadera comprime los músculos de los glúteos y el nervio ciático cuando el portador se sienta. El síndrome del piriforme puede sospecharse como causa de la ciática cuando las raíces nerviosas espinales que contribuyen al nervio ciático son normales y no hay una hernia de disco espinal aparente. [16] [17]
El síndrome del glúteo profundo es un atrapamiento del nervio ciático extrapélvico no discogénico en el espacio glúteo profundo. [18] El síndrome del piriforme fue alguna vez el modelo tradicional de atrapamiento del nervio ciático en esta región anatómica. La comprensión del atrapamiento del nervio ciático no discogénico ha cambiado significativamente con un mejor conocimiento de la anatomía posterior de la cadera, la cinemática nerviosa y los avances en las técnicas endoscópicas para explorar el nervio ciático. [19] [20] En la actualidad, existen muchas causas conocidas de atrapamiento del nervio ciático, como bandas fibrosas que restringen la movilidad nerviosa, que no están relacionadas con el piriforme en el espacio glúteo profundo. El síndrome del glúteo profundo se creó como una clasificación mejorada para las muchas causas distintas de atrapamiento del nervio ciático en esta región anatómica. [20] El síndrome del piriforme ahora se considera una de las muchas causas del síndrome del glúteo profundo. [19]
La endometriosis ciática , también llamada ciática catamenial o cíclica, es una ciática cuya causa es la endometriosis. Su incidencia es desconocida. El diagnóstico suele realizarse mediante una resonancia magnética o una mielografía por TC . [21]
La ciática también puede aparecer durante el embarazo, especialmente en las últimas etapas, como resultado del peso del feto que presiona el nervio ciático al sentarse o durante los espasmos en las piernas. [14] Si bien la mayoría de los casos no dañan directamente a la mujer ni al feto, pueden producirse daños indirectos por el efecto de entumecimiento en las piernas, que puede provocar pérdida del equilibrio y caídas. No existe un tratamiento estándar para la ciática inducida por el embarazo. [22]
El dolor que no mejora al acostarse sugiere una causa no mecánica, como cáncer , inflamación o infección . [12] La ciática puede ser causada por tumores que presionan la médula espinal o las raíces nerviosas. [4] El dolor de espalda severo que se extiende a las caderas y los pies, la pérdida del control de la vejiga o los intestinos o la debilidad muscular pueden ser resultado de tumores espinales o síndrome de cauda equina . [14] Un traumatismo en la columna, como un accidente automovilístico o una caída fuerte sobre el talón o las nalgas, también puede provocar ciática. [14] Se ha propuesto una relación con una infección latente por Cutibacterium acnes en los discos intervertebrales, pero el papel que desempeña aún no está claro. [23] [24]
El nervio ciático está formado por las raíces nerviosas L4, L5, S1, S2 y S3 de la columna vertebral. [25] Estas raíces nerviosas se fusionan en la cavidad pélvica para formar el plexo sacro y a partir de él se ramifican las ramas del nervio ciático. Los síntomas de la ciática pueden aparecer cuando existe una patología en cualquier parte del recorrido de estos nervios. [26]

La ciática intraespinal o discogénica se refiere a la ciática cuya patología involucra la columna vertebral. En el 90% de los casos de ciática, esto puede ocurrir como resultado de una protuberancia o hernia de disco espinal . [13] [27] La ciática generalmente es causada por la compresión de los nervios lumbares L4 o L5 o el nervio sacro S1. [28] Con menor frecuencia, los nervios sacros S2 o S3 pueden causar ciática. [28]
Los discos intervertebrales espinales constan de un anillo fibroso externo y un núcleo pulposo interno . [13] El anillo fibroso forma un anillo rígido alrededor del núcleo pulposo al principio del desarrollo humano, y el contenido gelatinoso del núcleo pulposo queda así contenido dentro del disco. [13] Los discos separan las vértebras espinales, aumentando así la estabilidad espinal y permitiendo que las raíces nerviosas salgan adecuadamente a través de los espacios entre las vértebras desde la médula espinal. [29] A medida que una persona envejece, el anillo fibroso se debilita y se vuelve menos rígido, lo que aumenta el riesgo de desgarro. [13] Cuando hay un desgarro en el anillo fibroso , el núcleo pulposo puede extrudir a través del desgarro y presionar contra los nervios espinales dentro de la médula espinal, la cola de caballo o las raíces nerviosas que salen , causando inflamación, entumecimiento o un dolor insoportable. [30] La inflamación del tejido espinal puede luego extenderse a las articulaciones facetarias adyacentes y causar el síndrome facetario , que se caracteriza por dolor lumbar y dolor referido en la parte posterior del muslo . [13]
Otras causas de ciática secundaria a atrapamiento del nervio espinal incluyen el engrosamiento, agrandamiento o desalineación ( espondilolistesis ) de las vértebras , o la degeneración del disco que reduce el diámetro del agujero lateral a través del cual las raíces nerviosas salen de la columna. [13] Cuando la ciática es causada por la compresión de una raíz nerviosa dorsal , se considera una radiculopatía lumbar o radiculitis cuando se acompaña de una respuesta inflamatoria. [14]

El nervio ciático es muy móvil durante los movimientos de cadera y pierna. [31] [32] Cualquier patología que restrinja el movimiento normal del nervio ciático puede ejercer presión, tensión o esfuerzo anormal sobre el nervio en ciertas posiciones o durante movimientos normales. Por ejemplo, la presencia de tejido cicatricial alrededor de un nervio puede causar neuropatía por tracción. [33]
Una causa muscular bien conocida de ciática extraespinal es el síndrome piriforme . El músculo piriforme está directamente adyacente al recorrido del nervio ciático a medida que atraviesa el espacio intrapélvico. Las patologías del músculo piriforme, como lesiones (p. ej., hinchazón y cicatrización), inflamación (liberación de citocinas que afectan el entorno celular local) o lesiones que ocupan espacio (p. ej., tumor, quiste, hipertrofia) pueden afectar al nervio ciático. [34] Las variaciones anatómicas en la ramificación nerviosa también pueden predisponer al nervio ciático a una mayor compresión por parte del músculo piriforme, como si el nervio ciático perforara el músculo piriforme. [35]
El nervio ciático también puede quedar atrapado fuera del espacio pélvico y esto se llama síndrome del glúteo profundo . [18] La investigación quirúrgica ha identificado nuevas causas de atrapamiento, como bandas cicatriciales fibrovasculares, anomalías vasculares, osificación heterotrópica , músculos de los glúteos , músculos isquiotibiales y el complejo gemelo - obturador interno . [19] En casi la mitad de los casos de cirugía endoscópica, se encontró que las bandas cicatriciales fibrovasculares eran la causa del atrapamiento, impidiendo el movimiento del nervio ciático. [36] [37]

La ciática generalmente se diagnostica mediante un examen físico y la historia de los síntomas. [4]
Generalmente, si una persona refiere el típico dolor irradiado en una pierna, así como una o más indicaciones neurológicas de tensión de la raíz nerviosa o déficit neurológico, se puede diagnosticar ciática. [38]
La prueba diagnóstica más frecuentemente utilizada es la elevación de la pierna recta para producir el signo de Lasègue , que se considera positivo si el dolor en la distribución del nervio ciático se reproduce con la flexión pasiva de la pierna recta entre 30 y 70 grados. [39] Si bien esta prueba es positiva en aproximadamente el 90% de las personas con ciática, aproximadamente el 75% de las personas con una prueba positiva no tienen ciática. [4] La elevación de la pierna recta de la pierna no afectada por ciática puede producir ciática en la pierna del lado afectado; esto se conoce como el signo de Fajersztajn. [14] La presencia del signo de Fajersztajn es un hallazgo más específico para una hernia de disco que el signo de Lasègue. [14] Las maniobras que aumentan la presión intraespinal, como toser, flexión del cuello y compresión bilateral de las venas yugulares , pueden empeorar transitoriamente el dolor de ciática. [14]
Las modalidades de diagnóstico por imágenes, como la tomografía computarizada o la resonancia magnética, pueden ayudar al diagnóstico de la hernia de disco lumbar. [40] La utilidad de la neurografía por resonancia magnética en el diagnóstico del síndrome piriforme es controvertida. [15]
Se podría considerar la discografía para determinar el papel de un disco específico en el dolor de un individuo. [13] La discografía implica la inserción de una aguja en un disco para determinar la presión del espacio discal. [13] Luego se inyecta un contraste radiológico en el espacio discal para evaluar los cambios visuales que pueden indicar una anomalía anatómica del disco. [13] La reproducción del dolor de un individuo durante la discografía también es diagnóstica. [13]
Se debe sospechar cáncer si hay antecedentes de este, pérdida de peso inexplicable o dolor incesante. [12] El absceso epidural espinal es más común entre quienes tienen diabetes mellitus o inmunodeficiencia , o que han tenido cirugía espinal , inyección o catéter ; típicamente causa fiebre , leucocitosis y aumento de la velocidad de sedimentación globular . [12] Si se sospecha cáncer o absceso epidural espinal, se recomienda una resonancia magnética urgente para confirmación. [12] La neuropatía diabética proximal típicamente afecta a personas de mediana edad y mayores con diabetes mellitus tipo 2 bien controlada ; el inicio es repentino, causando dolor, generalmente en múltiples dermatomas , seguido rápidamente por debilidad. El diagnóstico generalmente implica electromiografía y punción lumbar . [12] El herpes zóster es más común entre los ancianos e inmunodeprimidos; típicamente, el dolor es seguido por la aparición de una erupción con pequeñas ampollas a lo largo de un solo dermatoma . [12] [41] La radiculopatía aguda de Lyme puede seguir un historial de actividades al aire libre durante los meses más cálidos en probables hábitats de garrapatas en las 1 a 12 semanas anteriores. [42] En los EE. UU., la enfermedad de Lyme es más común en Nueva Inglaterra y los estados del Atlántico Medio y partes de Wisconsin y Minnesota , pero se está expandiendo a otras áreas. [43] [44] La primera manifestación suele ser una erupción en expansión posiblemente acompañada de síntomas similares a los de la gripe. [45] La enfermedad de Lyme también puede causar una radiculopatía crónica más leve un promedio de 8 meses después de la enfermedad aguda. [12]
La ciática se puede controlar con varios tratamientos diferentes [46] con el objetivo de restaurar el estado funcional normal y la calidad de vida de una persona . [13] Cuando la causa de la ciática es una hernia de disco lumbar (90% de los casos), [4] la mayoría de los casos se resuelven espontáneamente en semanas o meses. [47] Inicialmente, el tratamiento en las primeras 6 a 8 semanas debe ser conservador. [4] Más del 75% de los casos de ciática se manejan sin cirugía. [13] Se insta encarecidamente a los fumadores con ciática a que dejen de fumar para promover la curación. [13] El tratamiento de la causa subyacente de la compresión nerviosa es necesario en casos de absceso epidural , tumores epidurales y síndrome de cauda equina . [13]
La actividad física se recomienda a menudo para el tratamiento conservador de la ciática en personas físicamente aptas. [3] Sin embargo, no se ha dilucidado por completo la diferencia en los resultados entre la actividad física en comparación con el reposo en cama. [3] [48] La evidencia a favor de la fisioterapia en la ciática no es clara, aunque dichos programas parecen seguros. [3] La fisioterapia se utiliza con frecuencia. [3] Las técnicas de movilización nerviosa para el nervio ciático están respaldadas por evidencia provisional. [49]
No existe un régimen de medicación único para tratar la ciática. [46] La evidencia que apoya el uso de opioides y relajantes musculares es pobre. [50] La evidencia de baja calidad indica que los AINE no parecen mejorar el dolor inmediato, y todos los AINE parecen ser casi equivalentes en su capacidad para aliviar la ciática. [50] [51] [52] Sin embargo, los AINE se recomiendan comúnmente como tratamiento de primera línea para la ciática. [46] En aquellos con ciática debido al síndrome piriforme , las inyecciones de toxina botulínica pueden mejorar el dolor y la función. [53] Si bien hay poca evidencia que respalde el uso de esteroides epidurales o sistémicos , [54] [55] se pueden ofrecer esteroides sistémicos a personas con hernia de disco confirmada si existe una contraindicación para el uso de AINE. [46] La evidencia de baja calidad apoya el uso de gabapentina para el alivio del dolor agudo en aquellos con ciática crónica. [50] No se ha demostrado que los anticonvulsivos y los fármacos biológicos mejoren la ciática aguda o crónica. [46] Los antidepresivos han demostrado cierta eficacia en el tratamiento de la ciática crónica y pueden ofrecerse a personas que no responden a los AINE o que no han respondido a la terapia con AINE. [46]
Si la ciática es causada por una hernia de disco, la extirpación parcial o completa del disco, conocida como discectomía , tiene evidencia tentativa de beneficio a corto plazo. [56] Si la causa es espondilolistesis o estenosis espinal, la cirugía parece brindar alivio del dolor por hasta dos años. [56]
En el caso de la ciática no discogénica, el tratamiento quirúrgico suele ser una descompresión nerviosa . La descompresión busca eliminar el tejido que rodea al nervio y que puede estar comprimiéndolo o restringiendo su movimiento. [57] [58] [59]
La evidencia de calidad baja a moderada sugiere que la manipulación espinal es un tratamiento efectivo para la ciática aguda. [3] [60] Para la ciática crónica, la evidencia que apoya la manipulación espinal como tratamiento es pobre. [60] Se ha encontrado que la manipulación espinal es generalmente segura para el tratamiento del dolor relacionado con el disco; sin embargo, los informes de casos han encontrado una asociación con el síndrome de cauda equina , [61] y está contraindicada cuando hay déficits neurológicos progresivos. [62]
Entre el 39% y el 50% de las personas con ciática todavía tienen síntomas después de uno a cuatro años. [63] En un estudio, alrededor del 20% no pudo trabajar en el seguimiento de un año y el 10% se sometió a una cirugía para la afección. [63]
Dependiendo de cómo se defina, entre el 1% y el 40% de las personas padecen ciática en algún momento. [9] [4] La ciática es más común entre los 40 y los 59 años, y los hombres se ven afectados con mayor frecuencia que las mujeres. [2] [3]
{{cite book}}: Mantenimiento de CS1: falta la ubicación del editor ( enlace ){{cite book}}: Mantenimiento de CS1: falta la ubicación del editor ( enlace )La mayoría de los estudios tenían un alto riesgo de sesgo.