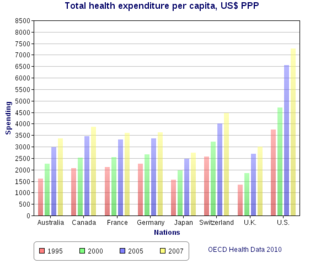



Los analistas gubernamentales, de salud pública y de políticas públicas suelen comparar los sistemas de atención sanitaria de Canadá y Estados Unidos . [3] [4] [5] [6] [7] Los dos países tenían sistemas de atención sanitaria similares antes de que Canadá cambiara su sistema en los años 1960 y 1970. Estados Unidos gasta mucho más dinero en atención sanitaria que Canadá, tanto en términos per cápita como en porcentaje del PIB. [8] En 2006, el gasto per cápita en atención sanitaria en Canadá fue de 3.678 dólares estadounidenses; en Estados Unidos, de 6.714 dólares estadounidenses. Estados Unidos gastó el 15,3% del PIB en atención sanitaria ese año; Canadá gastó el 10,0%. [8] En 2006, el 70% del gasto en atención sanitaria en Canadá fue financiado por el gobierno, frente al 46% en Estados Unidos. El gasto gubernamental total per cápita en Estados Unidos en atención sanitaria fue un 23% superior al gasto gubernamental canadiense. El gasto gubernamental estadounidense en atención sanitaria fue poco menos del 83% del gasto canadiense total (público y privado). [9]
Los estudios han llegado a diferentes conclusiones sobre el resultado de esta disparidad en el gasto. Una revisión de 2007 de todos los estudios que comparaban los resultados de salud en Canadá y los Estados Unidos en una revista médica canadiense revisada por pares concluyó que "los resultados de salud pueden ser superiores en los pacientes atendidos en Canadá que en los Estados Unidos, pero las diferencias no son constantes". [10] Algunas de las diferencias observadas fueron una mayor esperanza de vida en Canadá, así como una tasa de mortalidad infantil más baja que en los Estados Unidos.
Una comparación que se cita con frecuencia, las calificaciones de la Organización Mundial de la Salud de 2000 sobre el "desempeño general de los servicios de salud", que utilizaban una "medida compuesta de los logros en el nivel de salud, la distribución de la salud, el nivel de capacidad de respuesta y la equidad de la contribución financiera", situaban a Canadá en el puesto 30 y a los Estados Unidos en el 37 entre 191 países miembros. Este estudio ubicó la "capacidad de respuesta" de los Estados Unidos, o la calidad del servicio para las personas que reciben tratamiento, en el primer lugar, en comparación con el séptimo lugar de Canadá. Sin embargo, la esperanza de vida media de los canadienses era de 80,34 años, en comparación con los 78,6 años de los residentes de los Estados Unidos. [11]
Los métodos de estudio de la OMS fueron criticados por algunos análisis. Si bien la esperanza de vida y la mortalidad infantil se utilizan comúnmente para comparar la atención médica a nivel nacional, en realidad se ven afectadas por muchos factores además de la calidad del sistema de atención médica de un país, incluidos el comportamiento individual y la composición de la población. [12] Un informe de 2007 del Servicio de Investigación del Congreso resume cuidadosamente algunos datos recientes y señala los "problemas de investigación difíciles" que enfrentan las comparaciones internacionales. [13]
En 2004, la financiación gubernamental de la atención sanitaria en Canadá equivalía a 1.893 dólares por persona, mientras que en los Estados Unidos el gasto público per cápita era de 2.728 dólares. [14]
El sistema de salud canadiense está compuesto por al menos 10 sistemas de salud provinciales, en su mayoría autónomos, que dependen de sus gobiernos provinciales, y un sistema federal que cubre a las fuerzas armadas y a las Primeras Naciones . Esto provoca un grado significativo de variación en la financiación y la cobertura dentro del país. [ cita requerida ]
Canadá y los Estados Unidos tenían sistemas de atención sanitaria similares a principios de los años 1960, [3] pero ahora tienen una combinación diferente de mecanismos de financiación. El sistema de atención sanitaria universal de pagador único de Canadá cubre alrededor del 70% de los gastos, y la Ley de Salud de Canadá exige que todas las personas aseguradas estén totalmente aseguradas, sin copagos ni tarifas de usuario, para toda la atención hospitalaria y médica médicamente necesaria. [ cita requerida ] Alrededor del 91% de los gastos hospitalarios y el 99% de los servicios médicos totales son financiados por el sector público. [15] En los Estados Unidos, con su sistema mixto público-privado, el 16% o 45 millones de residentes estadounidenses no están asegurados en un momento dado. [16] Estados Unidos es uno de los dos países de la OCDE que no tienen alguna forma de cobertura sanitaria universal, el otro es Turquía . México estableció un programa de atención sanitaria universal en noviembre de 2008. [17]
Los gobiernos de ambas naciones están estrechamente involucrados en la atención médica. La diferencia estructural central entre los dos está en el seguro médico . En Canadá, el gobierno federal se compromete a brindar apoyo financiero a sus gobiernos provinciales para los gastos de atención médica siempre que la provincia en cuestión cumpla con las garantías de accesibilidad establecidas en la Ley de Salud de Canadá , que prohíbe explícitamente facturar a los usuarios finales por procedimientos que están cubiertos por Medicare . [ cita requerida ] Si bien algunos etiquetan el sistema de Canadá como "medicina socializada", los economistas de la salud no usan ese término. A diferencia de los sistemas con prestación pública, como el Reino Unido, el sistema canadiense proporciona cobertura pública para una combinación de prestación pública y privada. El economista de la salud de la Universidad de Princeton, Uwe E. Reinhardt, dice que los sistemas de pagador único no son "medicina socializada", sino sistemas de "seguro social", ya que los proveedores (como los médicos) están en gran parte en el sector privado. [18] De manera similar, los hospitales canadienses están controlados por juntas privadas o autoridades sanitarias regionales, en lugar de ser parte del gobierno. [19]
En los Estados Unidos, la financiación directa del gobierno a la atención sanitaria se limita a Medicare , Medicaid y el Programa Estatal de Seguro Médico para Niños (SCHIP), que cubren a los ciudadanos mayores, los pobres, las personas discapacitadas y los niños que reúnen los requisitos. El gobierno federal también gestiona la Administración de Salud para Veteranos , que proporciona atención directamente a los veteranos jubilados o discapacitados, a sus familias y a los supervivientes a través de centros médicos y clínicas. [20]
El gobierno de los Estados Unidos también administra el Sistema de Salud Militar . En el año fiscal 2007, el MHS tuvo un presupuesto total de $39.4 mil millones y atendió a aproximadamente 9,1 millones de beneficiarios, incluidos personal en servicio activo y sus familias, y jubilados y sus familias. El MHS incluye 133.000 empleados, 86.000 militares y 47.000 civiles, que trabajan en más de 1.000 ubicaciones en todo el mundo, incluidas 70 instalaciones para pacientes hospitalizados y 1.085 clínicas médicas, dentales y para veteranos. [21]
Un estudio estima que alrededor del 25 por ciento de las personas sin seguro en los EE. UU. son elegibles para estos programas pero permanecen sin inscribirse; sin embargo, extender la cobertura a todos los que son elegibles sigue siendo un desafío fiscal y político. [22]
Para todos los demás, el seguro de salud debe ser pagado de manera privada. Alrededor del 59% de los residentes de Estados Unidos tienen acceso a un seguro de salud a través de sus empleadores, aunque esta cifra está disminuyendo y las coberturas, así como las contribuciones esperadas de los trabajadores, varían ampliamente. [23] Aquellos cuyos empleadores no ofrecen seguro de salud, así como aquellos que son trabajadores autónomos o están desempleados, deben comprarlo por su cuenta. Casi 27 millones de los 45 millones de residentes estadounidenses sin seguro trabajaban al menos a tiempo parcial en 2007, y más de un tercio pertenecían a hogares que ganaban 50.000 dólares o más por año. [23]
A pesar del mayor papel de las empresas privadas en Estados Unidos, las agencias federales y estatales están cada vez más involucradas, pagando alrededor del 45% de los 2,2 billones de dólares que el país gastó en atención médica en 2004. [24] El gobierno estadounidense gasta más en atención médica que en seguridad social y defensa nacional juntas, según la Brookings Institution . [25]
Además de su gasto directo, el gobierno de Estados Unidos también participa activamente en la atención sanitaria a través de la reglamentación y la legislación. Por ejemplo, la Ley de Organizaciones para el Mantenimiento de la Salud de 1973 proporcionó subvenciones y préstamos para subsidiar a las Organizaciones para el Mantenimiento de la Salud y contenía disposiciones para estimular su popularidad. Las HMO habían estado en declive antes de la ley; en 2002 había 500 planes de ese tipo que inscribían a 76 millones de personas. [26]
El sistema canadiense ha sido financiado en un 69-75% con fondos públicos , [27] aunque la mayoría de los servicios son prestados por proveedores privados, incluidos los médicos (aunque pueden obtener sus ingresos principalmente de las facturas del gobierno). Aunque algunos médicos trabajan sobre la base de un pago por servicio (generalmente los médicos de familia), algunos médicos de familia y la mayoría de los especialistas son remunerados mediante una combinación de pago por servicio y contratos fijos con hospitales u organizaciones de gestión de servicios de salud.
Los planes de salud universales de Canadá no cubren ciertos servicios. En algunas provincias, la atención dental no cosmética está cubierta para niños de hasta 14 años. No es obligatorio cubrir los medicamentos recetados para pacientes ambulatorios, pero algunas provincias tienen programas de costos de medicamentos que cubren la mayoría de los costos de medicamentos para ciertas poblaciones. En todas las provincias, las personas mayores que reciben el Suplemento de Ingreso Garantizado tienen una cobertura adicional significativa; algunas provincias amplían las formas de cobertura de medicamentos a todas las personas mayores, [28] las familias de bajos ingresos, [29] los que reciben asistencia social, [30] o aquellos con ciertas condiciones médicas. [31] Algunas provincias cubren todas las recetas de medicamentos por encima de una cierta parte de los ingresos de una familia. [32] Los precios de los medicamentos también están regulados, por lo que los medicamentos recetados de marca suelen ser significativamente más baratos que en los EE. UU. [33] La optometría está cubierta en algunas provincias y, a veces, solo está cubierta para niños menores de cierta edad. [34] Las visitas a especialistas no médicos pueden requerir una tarifa adicional. Además, algunos procedimientos solo están cubiertos en determinadas circunstancias. Por ejemplo, la circuncisión no está cubierta y generalmente se cobra una tarifa cuando un padre solicita el procedimiento; sin embargo, si surge una infección o una necesidad médica , el procedimiento estaría cubierto.
Según el Dr. Albert Schumacher, ex presidente de la Asociación Médica Canadiense, se estima que el 75 por ciento de los servicios de atención sanitaria canadienses se prestan de forma privada, pero se financian con fondos públicos.
Los profesionales de primera línea, ya sean médicos de cabecera o especialistas, en general no reciben un salario. Son pequeñas ferreterías. Lo mismo ocurre con los laboratorios y las clínicas de radiología... La situación que estamos viendo ahora es que hay más servicios que no reciben financiación pública, sino que la gente tiene que pagarlos o sus compañías de seguros. Tenemos una especie de privatización pasiva. [35]
Existe una diferencia significativa en la cobertura de la atención médica en Canadá y Estados Unidos. En Canadá, todos los ciudadanos y residentes permanentes están cubiertos por el sistema de atención médica, mientras que en Estados Unidos, los estudios sugieren que el 7% de los ciudadanos estadounidenses no tienen un seguro médico adecuado, o ninguno.
Tanto en Canadá como en Estados Unidos, el acceso puede ser un problema. En Canadá, el 5% de los residentes canadienses no han podido encontrar un médico de cabecera, y otro 9% nunca ha buscado uno. Sin embargo, en esos casos siguen teniendo cobertura para opciones como clínicas sin cita previa o salas de urgencias. Los datos de Estados Unidos se evidencian en un estudio de Consumer Reports de 2007 sobre el sistema de atención sanitaria de ese país, que mostró que las personas con seguro insuficiente representan el 4% de la población estadounidense y viven con un seguro médico esquelético que apenas cubre sus necesidades médicas y los deja sin preparación para pagar gastos médicos importantes. Los datos canadienses proceden de la Encuesta de Salud Comunitaria Canadiense de 2003 [36].
En los EE. UU., el gobierno federal no garantiza la atención médica universal a todos sus ciudadanos, pero los programas de atención médica financiados con fondos públicos ayudan a atender a los ancianos, los discapacitados, los pobres y los niños. [37] La Ley de Tratamiento Médico de Emergencia y Trabajo de Parto Activo o EMTALA también garantiza el acceso público a los servicios de emergencia . La ley EMTALA obliga a los proveedores de atención médica de emergencia a estabilizar una crisis de salud de emergencia y no pueden negar el tratamiento por falta de evidencia de cobertura de seguro u otra evidencia de la capacidad de pago. [38] EMTALA no exime a la persona que recibe atención de emergencia de la obligación de cubrir el costo de la atención médica de emergencia no pagada en el momento y aún está dentro del derecho del hospital reclamar a cualquier deudor el costo de la atención de emergencia brindada. En Canadá, el tratamiento en la sala de emergencia para los residentes legales canadienses no se le cobra al paciente en el momento del servicio, sino que lo cubre el gobierno.
Según la Oficina del Censo de los Estados Unidos , el 59,3% de los ciudadanos estadounidenses tienen seguro médico relacionado con el empleo, el 27,8% tiene seguro médico proporcionado por el gobierno; casi el 9% compra seguro médico directamente (hay cierta superposición en estas cifras) y el 15,3% (45,7 millones) no tenía seguro en 2007. [23] Se estima que el 25 por ciento de los no asegurados son elegibles para programas gubernamentales pero no están inscritos. [22] Alrededor de un tercio de los no asegurados pertenecen a hogares que ganan más de 50.000 dólares anuales. [23] [39] Un informe de 2003 de la Oficina de Presupuesto del Congreso encontró que muchas personas carecen de seguro médico solo temporalmente, como después de dejar un empleador y antes de un nuevo trabajo. En 1998, se estimó que el número de personas crónicamente no aseguradas (sin seguro durante todo el año) oscilaba entre 21 y 31 millones. [40] Otro estudio, realizado por la Comisión Kaiser sobre Medicaid y las personas sin seguro, estimó que el 59 por ciento de los adultos no asegurados no han estado asegurados durante al menos dos años. [41] Un indicador de las consecuencias de la cobertura sanitaria inconsistente de los estadounidenses es un estudio publicado en Health Affairs que concluyó que la mitad de las quiebras personales estaban relacionadas con facturas médicas. [42] Aunque otras fuentes lo disputan, [43] es posible que la deuda médica sea la principal causa de quiebra en los Estados Unidos . [44]
Varias clínicas ofrecen atención médica gratuita o de bajo costo para pacientes pobres que no tienen seguro médico. La Asociación Nacional de Clínicas Gratuitas afirma que sus clínicas miembro brindan servicios por valor de 3.000 millones de dólares a unos 3,5 millones de pacientes al año. [45]
Un estudio comparativo revisado por pares sobre el acceso a la atención médica en los dos países publicado en 2006 concluyó que los residentes de los EE. UU. tienen un tercio menos de probabilidades de tener un médico de cabecera (80% frente a 85%), un cuarto más de probabilidades de tener necesidades de atención médica no satisfechas (13% frente a 11%) y tienen más del doble de probabilidades de renunciar a los medicamentos necesarios (1,7% frente a 2,6%). [46] El estudio señaló que los problemas de acceso "eran particularmente graves para los estadounidenses sin seguro". Aquellos que carecen de seguro en los EE. UU. estaban mucho menos satisfechos, tenían menos probabilidades de haber visto a un médico y más probabilidades de no haber podido recibir la atención deseada que los canadienses y los estadounidenses asegurados. [46]
Otro estudio transnacional comparó el acceso a la atención en función del estatus migratorio en Canadá y los EE. UU. [47]. Los hallazgos mostraron que en ambos países, los inmigrantes tenían peor acceso a la atención que los no inmigrantes. Específicamente, los inmigrantes que vivían en Canadá tenían menos probabilidades de hacerse pruebas de Papanicolaou a tiempo en comparación con los canadienses nativos; además, los inmigrantes en los EE. UU. tenían menos probabilidades de tener un médico regular y una consulta anual con un proveedor de atención médica en comparación con los estadounidenses nativos. En general, los inmigrantes en Canadá tenían mejor acceso a la atención que los de los EE. UU., pero la mayoría de las diferencias se explicaban por diferencias en el estatus socioeconómico (ingresos, educación) y la cobertura del seguro en los dos países. Sin embargo, los inmigrantes en los EE. UU. tenían más probabilidades de hacerse pruebas de Papanicolaou a tiempo que los inmigrantes en Canadá.
El Cato Institute ha expresado su preocupación por el hecho de que el gobierno de Estados Unidos haya restringido la libertad de los pacientes de Medicare de gastar su propio dinero en atención médica, y ha comparado estos acontecimientos con la situación en Canadá, donde en 2005 el Tribunal Supremo de Canadá dictaminó que la provincia de Quebec no podía prohibir a sus ciudadanos la compra de servicios cubiertos a través de seguros de salud privados. El instituto ha instado al Congreso a restablecer el derecho de los ancianos estadounidenses a gastar su propio dinero en atención médica. [48]
La Ley de Salud de Canadá cubre los servicios de psiquiatras , que son médicos con formación adicional en psiquiatría , pero no cubre el tratamiento de un psicólogo [49] [50] [51] o psicoterapeuta a menos que el profesional también sea médico. El impuesto sobre bienes y servicios o el impuesto sobre las ventas armonizado (según la provincia) se aplica a los servicios de psicoterapeutas. [52] Algunos programas provinciales o territoriales y algunos planes de seguro privados pueden cubrir los servicios de psicólogos y psicoterapeutas, pero no existe un mandato federal para tales servicios en Canadá. En los EE. UU., la Ley de Atención Asequible incluye la prevención, la intervención temprana y el tratamiento de los trastornos mentales y/o por consumo de sustancias como un "beneficio de salud esencial" (EHB) que debe estar cubierto por los planes de salud que se ofrecen a través del Mercado de Seguros de Salud . Según la Ley de Atención Asequible, la mayoría de los planes de salud también deben cubrir ciertos servicios preventivos sin copago, coaseguro o deducible. [53] Además, la Ley de Paridad en Salud Mental y Equidad en Adicciones (MHPAEA) de los Estados Unidos de 2008 establece la "paridad" entre los beneficios de salud mental y/o trastornos por consumo de sustancias (MH/SUD) y los beneficios médicos/quirúrgicos cubiertos por un plan de salud. Según esa ley, si un plan de atención médica ofrece beneficios de salud mental y/o trastornos por consumo de sustancias, debe ofrecer los beneficios a la par con los otros beneficios médicos/quirúrgicos que cubre. [54]
Una queja sobre los sistemas de EE. UU. y Canadá son los tiempos de espera, ya sea para un especialista, una cirugía electiva mayor, como el reemplazo de cadera , o tratamientos especializados, como la radiación para el cáncer de mama ; los tiempos de espera en cada país se ven afectados por varios factores. En los Estados Unidos, el acceso está determinado principalmente por si una persona tiene acceso a fondos para pagar el tratamiento y por la disponibilidad de servicios en el área y por la voluntad del proveedor de brindar el servicio al precio establecido por la aseguradora. En Canadá, el tiempo de espera se establece de acuerdo con la disponibilidad de servicios en el área y por la necesidad relativa de la persona que necesita tratamiento. [ cita requerida ]
Según un estudio de la Commonwealth de 2010 del Consejo de Salud de Canadá , el 39% de los canadienses esperaban dos horas o más en urgencias, frente al 31% en los EE. UU.; el 43% esperaba cuatro semanas o más para ver a un especialista, frente al 10% en los EE. UU. La misma encuesta indica que el 37% de los canadienses dice que es difícil acceder a la atención fuera del horario laboral (noches, fines de semana o días festivos) sin ir al departamento de urgencias, en comparación con más del 34% de los estadounidenses. Además, el 47% de los canadienses y el 50% de los estadounidenses que visitaron los departamentos de urgencias en los últimos dos años sienten que podrían haber sido tratados en su lugar de atención habitual si hubieran podido obtener una cita. [55]
Una encuesta de 2018 realizada por el Fraser Institute , un grupo de expertos en políticas públicas conservador - libertario , encontró que los tiempos de espera en Canadá para una variedad de procedimientos médicos alcanzaron "un máximo histórico". [ cita requerida ] La duración de la cita (reunión con los médicos) fue en promedio inferior a dos minutos. [ dudoso - discutir ] Estas citas muy rápidas son el resultado de que los médicos intentan adaptarse a la cantidad de pacientes que utilizan el sistema médico. Sin embargo, en estas citas, rara vez se dieron diagnósticos o recetas, y los pacientes casi siempre fueron derivados a especialistas para recibir tratamiento para sus problemas médicos. Según el Fraser Institute, los pacientes en Canadá esperaron un promedio de 19,8 semanas para recibir tratamiento, independientemente de si pudieron ver a un especialista o no. [56] En los EE. UU., el tiempo de espera promedio para una primera cita es de 24 días (≈3 veces más rápido que en Canadá); los tiempos de espera para los servicios de la sala de emergencias (ER) promediaron 24 minutos (más de 4 veces más rápido que en Canadá); Los tiempos de espera para los especialistas oscilaban en promedio entre 3 y 6,4 semanas (más de 6 veces más rápido que en Canadá). [57] En respuesta a estos hallazgos, Physicians for a National Health Program (PNHP), una organización de defensa que comprende a más de 20.000 profesionales médicos estadounidenses, identificó problemas estadísticos con los informes del Instituto Fraser. Es decir, el informe se basa en una encuesta a médicos canadienses con una tasa de respuesta de solo el 15,8%. La distribución de estas respuestas entre las 12 especialidades y las diez provincias da como resultado recuentos de un solo dígito para el 63 por ciento de las categorías, y a menudo solo un médico cae en una categoría determinada. Por el contrario, un estudio realizado por el Instituto Canadiense de Información sobre la Salud indicó que Canadá ha tenido éxito en la prestación de atención dentro de los tiempos de espera recomendados por los médicos. [58]
En Estados Unidos, los pacientes que reciben Medicaid , el programa gubernamental para personas de bajos ingresos, pueden esperar hasta un máximo de 12 semanas para ver a un especialista (12 semanas menos que el tiempo de espera promedio en Canadá). Debido a que los pagos de Medicaid son bajos, algunos han afirmado que algunos médicos no quieren ver a pacientes de Medicaid en Canadá. Por ejemplo, en Benton Harbor, Michigan , los especialistas aceptaron pasar una tarde cada semana o dos en una clínica de Medicaid, lo que significaba que los pacientes de Medicaid tenían que hacer citas no en el consultorio del médico, sino en la clínica, donde las citas debían reservarse con meses de anticipación. [59] Un estudio de 2009 encontró que, en promedio, la espera en Estados Unidos para ver a un especialista médico es de 20,5 días. [60]
En una encuesta de 2009 sobre los tiempos de espera para una cita médica en los Estados Unidos, el tiempo de espera promedio para una cita con un cirujano ortopédico en el país en su conjunto fue de 17 días. En Dallas, Texas, la espera fue de 45 días (la espera más larga fue de 365 días). En todo el país, el tiempo de espera promedio para ver a un médico de familia fue de 20 días. El tiempo de espera promedio para ver a un médico de familia en Los Ángeles, California, fue de 59 días y en Boston, Massachusetts, fue de 63 días. [61]
Estudios del Commonwealth Fund encontraron que el 42% de los canadienses esperaban 2 horas o más en la sala de emergencias, frente al 29% en los EE. UU.; el 57% esperaba 4 semanas o más para ver a un especialista, frente al 23% en los EE. UU., pero los canadienses tenían más posibilidades de obtener atención médica por las noches, los fines de semana y los días festivos que sus vecinos estadounidenses sin la necesidad de visitar una sala de emergencias (54% en comparación con el 61%). [62] Las estadísticas del Instituto Fraser en 2008 indican que el tiempo de espera promedio entre el momento en que un médico general deriva a un paciente para su atención y la recepción del tratamiento fue de casi cuatro meses y medio en 2008, aproximadamente el doble de lo que había sido 15 años antes. [63]
Una encuesta realizada en 2003 entre administradores de hospitales en Canadá, Estados Unidos y otros tres países reveló que los sistemas de ambos países eran insatisfechos. Por ejemplo, el 21% de los administradores de hospitales canadienses, pero menos del 1% de los estadounidenses, dijeron que se necesitarían más de tres semanas para realizar una biopsia por posible cáncer de mama a una mujer de 50 años; el 50% de los administradores canadienses, frente a ninguno de sus homólogos estadounidenses, dijeron que se necesitarían más de seis meses para que una persona de 65 años se sometiera a una cirugía de reemplazo de cadera de rutina. Sin embargo, los administradores estadounidenses fueron los más negativos sobre el sistema de su país. Los ejecutivos de los hospitales de los cinco países expresaron su preocupación por la escasez de personal y los tiempos de espera y la calidad de los servicios de urgencias. [64] [65]
En una carta a The Wall Street Journal , Robert Bell, presidente y director ejecutivo de University Health Network, Toronto, dijo que la película Sicko de Michael Moore "exageró el desempeño del sistema de salud canadiense; no hay duda de que demasiados pacientes aún permanecen en nuestros departamentos de emergencia esperando ser admitidos en las escasas camas de hospital". Sin embargo, "los canadienses gastan aproximadamente el 55% de lo que gastan los estadounidenses en atención médica y tienen una mayor esperanza de vida y tasas de mortalidad infantil más bajas. Muchos estadounidenses tienen acceso a una atención médica de calidad. Todos los canadienses tienen acceso a una atención similar a un costo considerablemente menor". No hay "duda" de que el menor costo se ha producido a costa de "la restricción de la oferta con un acceso subóptimo a los servicios", dijo Bell. Un nuevo enfoque se centra en los tiempos de espera, que se informan en sitios web públicos. [66] [67] [68]
En 2007, Shona Holmes , una mujer de Waterdown, Ontario, a quien le extirparon un quiste de la fisura de Rathke en la Clínica Mayo en Arizona , demandó al gobierno de Ontario por no reembolsarle $95,000 en gastos médicos. [69] [70 ] [ 71] [72] [73] [74] [75] Holmes había caracterizado su condición como una emergencia, dijo que estaba perdiendo la vista y retrató su condición como un cáncer cerebral potencialmente mortal. En julio de 2009, Holmes aceptó aparecer en anuncios de televisión transmitidos en los Estados Unidos advirtiendo a los estadounidenses sobre los peligros de adoptar un sistema de atención médica al estilo canadiense. Los anuncios en los que apareció desencadenaron debates en ambos lados de la frontera. Después de que apareció su anuncio, los críticos señalaron discrepancias en su historia, incluido que el quiste de la fisura de Rathke , la condición por la que fue tratada, no era una forma de cáncer y no ponía en peligro su vida. [76] [77]
La atención sanitaria es uno de los rubros más caros de los presupuestos de ambos países. En Estados Unidos, los distintos niveles de gobierno gastan más per cápita que en Canadá. En 2004, el gasto público de Canadá fue de 2.120 dólares (en dólares estadounidenses) por persona, mientras que el de Estados Unidos fue de 2.724 dólares. [78]
Los costos administrativos también son más altos en los Estados Unidos que en Canadá. [79] Un informe de 1999 concluyó que, después de las exclusiones, la administración representaba el 31,0% de los gastos de atención médica en los Estados Unidos, en comparación con el 16,7% en Canadá. Al examinar el elemento de seguros, en Canadá, el sistema de seguro provincial de pagador único operaba con gastos generales del 1,3%, en comparación favorable con los gastos generales de los seguros privados (13,2%), los gastos generales de los seguros privados de los Estados Unidos (11,7%) y los gastos generales de los programas Medicare y Medicaid de los Estados Unidos (3,6% y 6,8% respectivamente). El informe concluyó observando que la brecha entre el gasto en administración de los Estados Unidos y Canadá había crecido a 752 dólares per cápita y que se podría ahorrar una gran suma en los Estados Unidos si este país implementara un sistema de estilo canadiense. [80]
Sin embargo, el gasto del gobierno estadounidense cubre menos de la mitad de todos los costos de atención médica. El gasto privado también es mucho mayor en Estados Unidos que en Canadá. En Canadá, los individuos o las compañías de seguros privadas gastaron un promedio anual de $917 en atención médica, incluyendo atención dental, oftalmológica y medicamentos. En Estados Unidos, esta suma es de $3.372. [78] En 2006, la atención médica consumió el 15,3% del PIB anual de Estados Unidos. En Canadá, el 10% del PIB se gastó en atención médica. [8] Esta diferencia es un desarrollo relativamente reciente. En 1971, las naciones estaban mucho más cerca, ya que Canadá gastaba el 7,1% del PIB mientras que Estados Unidos gastaba el 7,6%. [ cita requerida ]
Algunos de los que se oponen a una mayor intervención del gobierno en la atención sanitaria afirman que la diferencia de costes entre ambas naciones se explica en parte por las diferencias demográficas. [81] Los inmigrantes ilegales, más frecuentes en Estados Unidos que en Canadá, [ cita requerida ] también suponen una carga para el sistema, ya que muchos de ellos no tienen seguro médico y dependen de las salas de urgencias (que están obligadas por ley a tratarlos en virtud de la EMTALA ) como principal fuente de atención. [82] En Colorado, por ejemplo, se estima que el 80% de los inmigrantes indocumentados no tienen seguro médico. [82]
A través de todas las entidades de su sistema público-privado , Estados Unidos gasta más per cápita que cualquier otra nación del mundo, [78] pero es el único país industrializado rico del mundo que carece de alguna forma de atención médica universal . [83] En marzo de 2010, el Congreso de Estados Unidos aprobó una reforma regulatoria del sistema de seguro de salud estadounidense . Sin embargo, dado que esta legislación no es una reforma fundamental de la atención médica, no está claro cuál será su efecto y, como la nueva legislación se implementa en etapas, con la última disposición en vigencia en 2018, pasarán algunos años antes de que se pueda determinar cualquier evaluación empírica de los efectos completos en la comparación. [84]
Los costos de la atención médica en ambos países están aumentando más rápido que la inflación. [85] [86] Mientras ambos países consideran cambios en sus sistemas, existe un debate sobre si se deben agregar recursos al sector público o privado. Aunque los canadienses y los estadounidenses han buscado formas de mejorar sus respectivos sistemas de atención médica , existe una cantidad sustancial de información contradictoria sobre los méritos relativos de los dos sistemas. [87] En los EE. UU., el sistema de salud mayoritariamente monopsonista de Canadá es visto por diferentes lados del espectro ideológico como un modelo a seguir o evitar. [46] [88]
Parte del dinero extra que se gasta en los Estados Unidos se destina a médicos , enfermeras y otros profesionales médicos. Según los datos sanitarios recopilados por la OCDE , el ingreso medio de los médicos en los Estados Unidos en 1996 era casi el doble que el de los médicos en Canadá. [89] En 2012, el salario medio bruto de los médicos en Canadá era de 328.000 dólares canadienses . De ese monto bruto, los médicos pagan impuestos, alquiler, salarios del personal y equipo. [90] En Canadá, menos de la mitad de los médicos son especialistas, mientras que más del 70% de los médicos son especialistas en los EE. UU. [91]
Canadá tiene menos médicos per cápita que Estados Unidos. En Estados Unidos, había 2,4 médicos por cada 1.000 personas en 2005; en Canadá, había 2,2. [92] Algunos médicos abandonan Canadá para perseguir objetivos profesionales o conseguir un salario más alto en Estados Unidos, aunque un número significativo de médicos de países como China, India, Pakistán y Sudáfrica emigran para ejercer en Canadá. [ cita requerida ] Muchos médicos canadienses y nuevos graduados en medicina también van a Estados Unidos para realizar una formación de posgrado en residencias médicas. Como se trata de un mercado mucho más grande, las subespecialidades nuevas y de vanguardia están más ampliamente disponibles en Estados Unidos que en Canadá. Sin embargo, las estadísticas publicadas en 2005 por el Instituto Canadiense de Información sobre la Salud (CIHI) muestran que, por primera vez desde 1969 (el período para el que hay datos disponibles), más médicos regresaron a Canadá que los que se mudaron al extranjero. [93]
Tanto Canadá como Estados Unidos tienen programas limitados para proporcionar medicamentos recetados a los necesitados. En Estados Unidos, la introducción de la Parte D de Medicare ha ampliado la cobertura parcial de los medicamentos farmacéuticos a los beneficiarios de Medicare. En Canadá, todos los medicamentos que se dan en los hospitales están incluidos en Medicare, pero no así otras recetas. Todas las provincias tienen algún programa para ayudar a los pobres y a las personas mayores a tener acceso a los medicamentos, pero, aunque ha habido llamamientos para crear uno, no existe ningún programa nacional. [94] Aproximadamente dos tercios de los canadienses tienen cobertura privada de medicamentos recetados, principalmente a través de sus empleadores. [95] En ambos países, hay una población significativa que no está totalmente cubierta por estos programas. Un estudio de 2005 concluyó que el 20% de los adultos más enfermos de Canadá y el 40% de los de Estados Unidos no compraban una receta debido al coste. [96]
Además, la Encuesta sobre políticas sanitarias internacionales del Commonwealth Fund de 2010 indica que el 4% de los canadienses indicó que no acudía al médico por el coste, en comparación con el 22% de los estadounidenses. Además, el 21% de los estadounidenses afirmó que no había comprado una receta médica o que se había saltado dosis debido al coste, en comparación con el 10% de los canadienses. [ cita requerida ]
Una de las diferencias más importantes entre ambos países es el elevado coste de los medicamentos en Estados Unidos: en este último país se gastan 728 dólares per cápita al año en medicamentos, mientras que en Canadá son 509 dólares. [95] Al mismo tiempo, el consumo es mayor en Canadá: en Canadá se despachan unas 12 recetas por persona al año y en Estados Unidos 10,6. [97] La principal diferencia es que los precios de los medicamentos patentados en Canadá son, en promedio, entre un 35% y un 45% más bajos que en Estados Unidos, aunque los precios de los genéricos son más altos. [98] La diferencia de precios de los medicamentos de marca entre ambos países ha llevado a los estadounidenses a comprar más de 1.000 millones de dólares estadounidenses en medicamentos al año en farmacias canadienses. [99]
Existen varias razones para esta disparidad. El sistema canadiense aprovecha la centralización de las compras por parte de los gobiernos provinciales, que tienen más peso en el mercado y compran en grandes cantidades, lo que reduce los precios. En cambio, Estados Unidos tiene leyes explícitas que prohíben a Medicare o Medicaid negociar los precios de los medicamentos. Además, las negociaciones de precios por parte de las aseguradoras de salud canadienses se basan en evaluaciones de la eficacia clínica de los medicamentos recetados, [100] lo que permite considerar en contexto los precios relativos de medicamentos terapéuticamente similares. La Junta Canadiense de Revisión de Precios de Medicamentos Patentados también tiene autoridad para fijar un precio justo y razonable para los productos patentados, ya sea comparándolo con medicamentos similares que ya están en el mercado o tomando el precio promedio en siete países desarrollados. [101] [102] Los precios también se reducen gracias a una protección de patentes más limitada en Canadá. En Estados Unidos, la patente de un medicamento puede extenderse cinco años para compensar el tiempo perdido en el desarrollo. [103] Por lo tanto, algunos medicamentos genéricos están disponibles en los estantes canadienses antes. [104]
La industria farmacéutica es importante en ambos países, aunque ambos son importadores netos de medicamentos. Ambos países gastan aproximadamente la misma cantidad de su PIB en investigación farmacéutica, alrededor del 0,1% anual [105].
Estados Unidos gasta más en tecnología que Canadá. En un estudio de 2004 sobre imágenes médicas en Canadá, [106] se encontró que Canadá tenía 4,6 escáneres de resonancia magnética por millón de habitantes, mientras que Estados Unidos tenía 19,5 por millón. Los 10,3 escáneres de tomografía computarizada por millón de Canadá también se ubicaron por detrás de los 29,5 por millón de Estados Unidos. [107] El estudio no intentó evaluar si la diferencia en el número de escáneres de resonancia magnética y tomografía computarizada tuvo algún efecto en los resultados médicos o fue resultado de un exceso de capacidad, pero observó que los escáneres de resonancia magnética se utilizan más intensivamente en Canadá que en Estados Unidos o Gran Bretaña. [108] Algunos creen que esta disparidad en la disponibilidad de tecnología da como resultado tiempos de espera más largos. En 1984, se alegaron tiempos de espera de hasta 22 meses para una resonancia magnética en Saskatchewan. [109] Sin embargo, según estadísticas oficiales más recientes (2007), todos los pacientes de emergencia reciben resonancias magnéticas dentro de las 24 horas, aquellos clasificados como urgentes las reciben en menos de 3 semanas y el tiempo máximo de espera electiva es de 19 semanas en Regina y 26 semanas en Saskatoon, las dos áreas metropolitanas más grandes de la provincia. [110]
Según el informe de 2010 del Consejo de Salud de Canadá "Decisiones, decisiones: los médicos de familia como guardianes de los medicamentos recetados y el diagnóstico por imágenes en Canadá", el gobierno federal canadiense invirtió 3.000 millones de dólares en cinco años (2000-2005) en el diagnóstico por imágenes y acordó invertir otros 2.000 millones de dólares para reducir los tiempos de espera. Estas inversiones dieron lugar a un aumento del número de escáneres en todo Canadá, así como del número de exámenes que se realizan. El número de escáneres de TC aumentó de 198 a 465 y el de escáneres de RMN aumentó de 19 a 266 (más de diez veces) entre 1990 y 2009. De manera similar, el número de exámenes de TC aumentó un 58% y el de exámenes de RMN aumentó un 100% entre 2003 y 2009. En comparación con otros países de la OCDE, incluido Estados Unidos, las tasas de exámenes de RMN y TC de Canadá se sitúan en algún punto intermedio. Sin embargo, la Asociación Canadiense de Radiólogos afirma que hasta un 30% de las exploraciones de diagnóstico por imágenes son inadecuadas y no aportan información útil. [111]
El coste adicional de las demandas por mala praxis es una proporción del gasto sanitario tanto en los EE.UU. (1,7% en 2002) [112] como en Canadá (0,27% en 2001 o 237 millones de dólares). En Canadá, el coste total de los acuerdos, los honorarios legales y el seguro asciende a 4 dólares por persona cada año, [113] pero en los Estados Unidos es de más de 16 dólares. Los pagos medios a los demandantes estadounidenses fueron de 265.103 dólares, mientras que los pagos a los demandantes canadienses fueron algo más altos, con un promedio de 309.417 dólares. [114] Sin embargo, las demandas por mala praxis son mucho más comunes en los EE.UU., con un 350% más de demandas presentadas cada año por persona. [113] Aunque los costes de la mala praxis son significativamente más altos en los EE.UU., constituyen una pequeña proporción del gasto médico total. El coste total de la defensa y la resolución de demandas por mala praxis en los EE.UU. en 2004 fue de más de 28.000 millones de dólares. [115] Los críticos dicen que la medicina defensiva consume hasta el 9% de los gastos de atención médica en Estados Unidos, [116] [117] pero los estudios de la CBO sugieren que es mucho menor. [113]
Existen varios costos auxiliares que son más altos en los EE. UU. Los costos administrativos son significativamente más altos en los EE. UU.; los mandatos gubernamentales sobre el mantenimiento de registros y la diversidad de aseguradoras, planes y capas administrativas involucradas en cada transacción resultan en un mayor esfuerzo administrativo. Un estudio reciente que compara los costos administrativos en los dos países encontró que estos costos en los EE. UU. son aproximadamente el doble de lo que son en Canadá. [118] Otro costo auxiliar es el marketing, tanto por parte de las compañías de seguros como de los proveedores de atención médica. Estos costos son más altos en los EE. UU., lo que contribuye a que los costos generales sean más altos en esa nación. [ cita requerida ]

En la clasificación de la Organización Mundial de la Salud sobre el desempeño del sistema de salud entre 191 países miembros publicada en 2000, Canadá ocupó el puesto 30 y los Estados Unidos el 37, mientras que la salud general de los canadienses ocupó el puesto 35 y los estadounidenses el 72. [11] [120] Sin embargo, las metodologías de la OMS, que intentaron medir la eficiencia con la que los sistemas de salud traducen el gasto en salud, generaron un amplio debate y críticas. [121]
Los investigadores advierten que no se debe inferir la calidad de la atención sanitaria a partir de algunas estadísticas sanitarias. June O'Neill y Dave O'Neill señalan que "... la esperanza de vida y la mortalidad infantil son dos indicadores deficientes de la eficacia de un sistema de atención sanitaria porque están influidas por muchos factores que no están relacionados con la calidad y la accesibilidad de la atención médica". [12]
En 2007, Gordon H. Guyatt et al. realizaron un metaanálisis, o revisión sistemática, de todos los estudios que compararon los resultados de salud para condiciones similares en Canadá y los EE. UU., en Open Medicine , una revista médica canadiense de acceso abierto revisada por pares. Concluyeron: "Los estudios disponibles sugieren que los resultados de salud pueden ser superiores en pacientes atendidos en Canadá en comparación con los Estados Unidos, pero las diferencias no son consistentes". Guyatt identificó 38 estudios que abordaron afecciones que incluían cáncer, enfermedad de la arteria coronaria, enfermedades médicas crónicas y procedimientos quirúrgicos. De los 10 estudios con la validez estadística más sólida, 5 favorecían a Canadá, 2 favorecían a los Estados Unidos y 3 eran equivalentes o mixtos. De los 28 estudios más débiles, 9 favorecían a Canadá, 3 favorecían a los Estados Unidos y 16 eran equivalentes o mixtos. En general, los resultados de mortalidad favorecían a Canadá con una ventaja del 5%, pero los resultados fueron débiles y variados. El único patrón consistente fue que los pacientes canadienses tuvieron mejores resultados en la insuficiencia renal. [10]
En términos de salud de la población, la esperanza de vida en 2006 era aproximadamente dos años y medio mayor en Canadá, con los canadienses viviendo un promedio de 79,9 años y los estadounidenses 77,5 años. [122] Las tasas de mortalidad infantil y de niñez también son más altas en los EE.UU. [122] Algunas comparaciones sugieren que el sistema estadounidense tiene un desempeño inferior al de Canadá, así como a los de otras naciones industrializadas con cobertura universal. [123] Por ejemplo, una clasificación de la Organización Mundial de la Salud del desempeño del sistema de atención de salud entre 191 naciones miembro, publicada en 2000, clasificó a Canadá en el puesto 30 y a los EE.UU. en el 37, y la salud general de Canadá en el 35 y la de los EE.UU. en el 72. [11] La OMS no sólo consideró los resultados de la atención de salud, sino que también puso un gran énfasis en las disparidades de salud entre ricos y pobres, la financiación de las necesidades de atención de salud de los pobres y el grado en que un país estaba alcanzando los resultados potenciales de atención de salud que creían que eran posibles para esa nación. En una comparación internacional de 21 indicadores de calidad más específicos realizada por el Grupo de Trabajo Internacional sobre Indicadores de Calidad del Commonwealth Fund, los resultados fueron más divididos. Uno de los indicadores fue un empate, y en otros 3, no se disponía de datos de un país o del otro. Canadá tuvo un mejor desempeño en 11 indicadores; como las tasas de supervivencia para el cáncer colorrectal, la leucemia infantil y los trasplantes de riñón y hígado. Estados Unidos tuvo un mejor desempeño en 6 indicadores, incluidas las tasas de supervivencia para el cáncer de mama y de cuello uterino, y la prevención de enfermedades infantiles como la tos ferina y el sarampión. Los 21 indicadores fueron destilados de una lista inicial de 1000. Los autores afirman que "es una lista oportunista, en lugar de una lista completa". [124]
Algunas de las diferencias en los resultados también pueden estar relacionadas con las opciones de estilo de vida. La OCDE encontró que los estadounidenses tienen tasas ligeramente más altas de tabaquismo y consumo de alcohol que los canadienses [122] , así como tasas significativamente más altas de obesidad . [125] Un estudio conjunto de EE. UU. y Canadá encontró tasas de tabaquismo ligeramente más altas entre los canadienses. [126] Otro estudio encontró que los estadounidenses tienen tasas más altas no solo de obesidad, sino también de otros factores de riesgo para la salud y enfermedades crónicas, incluida la inactividad física, la diabetes, la hipertensión, la artritis y la enfermedad pulmonar obstructiva crónica. [46]
Si bien una revisión sistemática canadiense afirmó que las diferencias en los sistemas de Canadá y Estados Unidos no podían explicar por sí solas las diferencias en los resultados de la atención médica, [3] el estudio no consideró que más de 44.000 estadounidenses mueren cada año debido a que no hay un sistema de pagador único para la atención médica en Estados Unidos y no consideró los millones más que viven sin atención médica adecuada debido a la falta de seguro. [127]
Estados Unidos y Canadá tienen diferentes composiciones raciales, diferentes tasas de obesidad y diferentes tasas de alcoholismo, lo que probablemente causaría que Estados Unidos tenga una esperanza de vida promedio más corta y una mortalidad infantil más alta incluso con la misma atención médica proporcionada. La población de Estados Unidos es 12,2% afroamericana y 16,3% hispanoamericana (censo de 2010), mientras que Canadá tiene 2,5% canadienses africanos y 0,97% canadienses hispanos (censo de 2006). Los afroamericanos tienen tasas de mortalidad más altas que cualquier otro grupo racial o étnico para ocho de las diez principales causas de muerte. [128] La tasa de incidencia de cáncer entre los afroamericanos es 10% más alta que entre los euroamericanos. [129] Los latinos estadounidenses tienen tasas más altas de muerte por diabetes, enfermedades hepáticas y enfermedades infecciosas que los no latinos. [130] Los afroamericanos y latinos adultos tienen aproximadamente el doble de riesgo que los euroamericanos de desarrollar diabetes. [129] Las tasas de mortalidad infantil para los afroamericanos son el doble que las de los blancos. [131] Lamentablemente, comparar directamente las tasas de mortalidad infantil entre países es difícil, ya que cada país tiene diferentes definiciones de lo que se considera muerte infantil.
Otro problema que plantea la comparación de los dos sistemas es el estado de salud de base de los pacientes que deben tratarse. La tasa de obesidad de Canadá, del 14,3%, es aproximadamente la mitad de la de los Estados Unidos, del 30,6%. [132] En promedio, la obesidad reduce la expectativa de vida entre 6 y 7 años. [133]
Un estudio de 2004 determinó que Canadá tenía una tasa de mortalidad ligeramente más alta por infarto agudo de miocardio (ataque cardíaco) debido al enfoque canadiense más conservador para revascularizar (abrir) las arterias coronarias. [134]
Numerosos estudios han intentado comparar las tasas de incidencia y mortalidad por cáncer en Canadá y los Estados Unidos, con resultados dispares. Los médicos que estudian la epidemiología del cáncer advierten que el diagnóstico de cáncer es subjetivo y que la incidencia notificada de un cáncer aumentará si el cribado es más agresivo, incluso si la incidencia real del cáncer es la misma. Las estadísticas de diferentes fuentes pueden no ser compatibles si se recopilaron de diferentes maneras. La interpretación adecuada de las estadísticas sobre el cáncer ha sido una cuestión importante durante muchos años. [135] El Dr. Barry Kramer, de los Institutos Nacionales de Salud, señala el hecho de que la incidencia del cáncer aumentó drásticamente en las últimas décadas a medida que el cribado se hizo más común. Él atribuye el aumento a una mayor detección de cánceres benignos en etapa temprana que plantean poco riesgo de metástasis. [136] Además, aunque los pacientes que fueron tratados por estos cánceres benignos corrían poco riesgo, a menudo tienen problemas para encontrar un seguro médico después del hecho. [ cita requerida ]
El tiempo de supervivencia del cáncer aumenta con los años posteriores al diagnóstico, porque el tratamiento del cáncer mejora, por lo que las estadísticas de supervivencia del cáncer solo se pueden comparar entre cohortes en el mismo año de diagnóstico. Por ejemplo, a medida que los médicos de Columbia Británica adoptaron nuevos tratamientos, el tiempo de supervivencia de los pacientes con cáncer de mama metastásico aumentó de 438 días para los diagnosticados en 1991-1992 a 667 días para los diagnosticados en 1999-2001. [137]
Una evaluación realizada por Health Canada concluyó que las tasas de mortalidad por cáncer son casi idénticas en los dos países. [138] Otra comparación internacional realizada por el Instituto Nacional del Cáncer de Canadá indicó que las tasas de incidencia de la mayoría de los cánceres, pero no de todos, fueron más altas en los EE. UU. que en Canadá durante el período estudiado (1993-1997). Las tasas de incidencia de ciertos tipos, como el cáncer colorrectal y de estómago, fueron en realidad más altas en Canadá que en los EE. UU. [139] En 2004, los investigadores publicaron un estudio que comparaba los resultados de salud en los países anglosajones. Su análisis indica que Canadá tiene mayores tasas de supervivencia tanto para el cáncer colorrectal como para la leucemia infantil, mientras que los Estados Unidos tienen mayores tasas de supervivencia para el linfoma no Hodgkin, así como para el cáncer de mama y de cuello uterino. [124]
Un estudio basado en datos de 1978 a 1986 encontró tasas de supervivencia muy similares tanto en Estados Unidos como en Canadá. [140] Sin embargo, un estudio basado en datos de 1993 a 1997 encontró tasas de supervivencia del cáncer más bajas entre los canadienses que entre los estadounidenses. [141]
Algunos estudios comparativos han descubierto que las tasas de supervivencia del cáncer varían más ampliamente entre diferentes poblaciones en los EE. UU. que en Canadá. Mackillop y sus colegas compararon las tasas de supervivencia del cáncer en Ontario y los EE. UU. Encontraron que la supervivencia del cáncer estaba más fuertemente correlacionada con la clase socioeconómica en los EE. UU. que en Ontario. Además, encontraron que la ventaja de supervivencia estadounidense en los cuatro quintiles más altos era estadísticamente significativa. Sospechan firmemente que la diferencia debido al cáncer de próstata era el resultado de una mayor detección de casos asintomáticos en los EE. UU. Sus datos indican que descuidar los datos del cáncer de próstata reduce la ventaja estadounidense en los cuatro quintiles más altos y le da a Canadá una ventaja estadísticamente significativa en el quintil más bajo. De manera similar, creen que las diferencias en la mamografía de detección pueden explicar parte de la ventaja estadounidense en el cáncer de mama. La exclusión de los datos de cáncer de mama y próstata da como resultado tasas de supervivencia muy similares para ambos países. [142]
Hsing et al. descubrieron que las tasas de incidencia de mortalidad por cáncer de próstata eran más bajas entre los blancos estadounidenses que entre cualquiera de las nacionalidades incluidas en su estudio, incluidos los canadienses. Los afroamericanos estadounidenses en el estudio tenían tasas más bajas que cualquier otro grupo, excepto los canadienses y los blancos estadounidenses. [143] Haciéndose eco de las preocupaciones del Dr. Kramer y el Profesor Mackillop, Hsing escribió más tarde que la incidencia de cáncer de próstata notificada depende de la detección. Entre los blancos en los EE. UU., la tasa de mortalidad por cáncer de próstata se mantuvo constante, aunque la incidencia aumentó, por lo que los cánceres de próstata adicionales notificados no representaron un aumento en los cánceres de próstata reales, dijo Hsing. De manera similar, las tasas de mortalidad por cáncer de próstata en los EE. UU. aumentaron durante la década de 1980 y alcanzaron su punto máximo a principios de 1990. Esto se debe al menos en parte al "sesgo de atribución" en los certificados de defunción, donde los médicos son más propensos a atribuir una muerte al cáncer de próstata que a otras enfermedades que afectaron al paciente, debido a una mayor conciencia del cáncer de próstata u otras razones. [144]
Según los analistas de la atención sanitaria, dado que el estado de salud se ve "considerablemente afectado" por las características socioeconómicas y demográficas, como el nivel de educación y los ingresos, "el valor de las comparaciones para aislar el impacto del sistema de atención sanitaria en los resultados es limitado". [145] Los expertos dicen que las tasas de incidencia y mortalidad del cáncer no se pueden combinar para calcular la supervivencia del cáncer. [146] Sin embargo, los investigadores han utilizado la relación entre las tasas de mortalidad e incidencia como una medida de la eficacia de la atención sanitaria. [12] Los datos de ambos estudios se recopilaron de registros que son miembros de la Asociación Norteamericana de Registros Centrales del Cáncer , una organización dedicada a desarrollar y promover estándares de datos uniformes para el registro del cáncer en América del Norte. [147]
Los Estados Unidos y Canadá difieren sustancialmente en sus características demográficas, y estas diferencias pueden contribuir a las diferencias en los resultados de salud entre las dos naciones. [148] Aunque ambos países tienen mayorías blancas, Canadá tiene una población minoritaria inmigrante proporcionalmente mayor. [149] Además, el tamaño relativo de los diferentes grupos étnicos y raciales varía ampliamente en cada país. Los hispanos y los pueblos de ascendencia africana constituyen una proporción mucho mayor de la población estadounidense. Los pueblos aborígenes norteamericanos no hispanos constituyen una proporción mucho mayor de la población canadiense. [ cita requerida ] Canadá también tiene una población proporcionalmente mayor de Asia meridional y asiática oriental . Además, la proporción de cada población que es inmigrante es mayor en Canadá. [ cita requerida ]
Un estudio que comparó las tasas de mortalidad de los aborígenes en Canadá, Estados Unidos y Nueva Zelanda concluyó que los aborígenes de los tres países tenían mayores tasas de mortalidad y una menor expectativa de vida que las mayorías blancas. [150] Ese estudio también concluyó que los aborígenes de Canadá tenían una expectativa de vida menor y mayores tasas de mortalidad infantil que los aborígenes de Estados Unidos y Nueva Zelanda. Las diferencias en los resultados de salud entre los aborígenes y los blancos en Canadá también eran mayores que en Estados Unidos. [ cita requerida ]
Aunque se han publicado pocos estudios sobre la salud de los canadienses negros , las disparidades de salud entre blancos y afroamericanos en los EE. UU. han sido objeto de un intenso escrutinio. [151] Los afroamericanos en los EE. UU. tienen tasas significativamente mayores de incidencia y mortalidad por cáncer. Los doctores Singh y Yu descubrieron que las tasas de mortalidad neonatal y posnatal de los afroamericanos son más del doble de la tasa de los blancos no hispanos. [148] Esta diferencia persistió incluso después de controlar los ingresos del hogar y fue mayor en el quintil de ingresos más alto. Un estudio canadiense también encontró diferencias en la mortalidad neonatal entre diferentes grupos raciales y étnicos. [152] Aunque los canadienses de ascendencia africana tenían una tasa de mortalidad mayor que los blancos en ese estudio, la tasa era algo menos del doble de la tasa de los blancos. [ cita requerida ]
La población hispana racialmente heterogénea en los EE. UU. también ha sido objeto de varios estudios. Aunque los miembros de este grupo tienen significativamente más probabilidades de vivir en la pobreza que los blancos no hispanos, a menudo tienen tasas de enfermedades que son comparables o mejores que la mayoría blanca no hispana. Los hispanos tienen una menor incidencia y mortalidad por cáncer, menor mortalidad infantil y menores tasas de defectos del tubo neural. [148] [153] [154] Singh y Yu encontraron que la mortalidad infantil entre los subgrupos hispanos variaba con la composición racial de ese grupo. La población cubana mayoritariamente blanca tenía una tasa de mortalidad neonatal (NMR) casi idéntica a la encontrada en los blancos no hispanos y una tasa de mortalidad posnatal (PMR) que era algo más baja. Las poblaciones hispanas mayoritariamente mestizas , mexicanas, centroamericanas y sudamericanas tenían NMR y PMR algo más bajas. Los puertorriqueños que tienen una mezcla de ascendencia blanca y africana tenían tasas de NMR y PMR más altas. [ cita requerida ]

En 2002, las empresas automotrices afirmaron que el sistema universal en Canadá ahorraba costos laborales. [155] En 2004, la atención médica le costó a General Motors 5.800 millones de dólares, y aumentó a 7.000 millones. [156] La UAW también afirmó que las primas de atención médica crecientes resultantes redujeron los poderes de negociación de los trabajadores. [157]
En Canadá, la creciente demanda de atención sanitaria, debido al envejecimiento de la población , debe satisfacerse mediante el aumento de los impuestos o la reducción de otros programas gubernamentales. [ cita requerida ] En los Estados Unidos, bajo el sistema actual, una mayor parte de la carga será asumida por el sector privado y los individuos. [ cita requerida ]
Desde 1998, los sucesivos superávits presupuestarios multimillonarios de Canadá han permitido una importante inyección de nuevos fondos al sistema de atención sanitaria, con el objetivo declarado de reducir los tiempos de espera para recibir tratamiento. [ cita requerida ] Sin embargo, esto puede verse obstaculizado por el retorno al gasto deficitario a partir del presupuesto federal canadiense de 2009. [ cita requerida ]
Un problema histórico con el sistema estadounidense era conocido como bloqueo laboral , en el que las personas se atan a sus trabajos por miedo a perder su seguro médico. Esto reduce la flexibilidad del mercado laboral. [158] La legislación federal aprobada desde mediados de la década de 1980, en particular COBRA e HIPAA , ha tenido como objetivo reducir el bloqueo laboral. Sin embargo, a los proveedores de seguros médicos grupales en muchos estados se les permite utilizar la calificación de experiencia y sigue siendo legal en los Estados Unidos que los posibles empleadores investiguen la salud de un candidato a un puesto de trabajo y las reclamaciones de salud anteriores como parte de una decisión de contratación. [ cita requerida ] Alguien a quien recientemente se le ha diagnosticado cáncer, por ejemplo, puede enfrentarse a un bloqueo laboral no por miedo a perder su seguro médico, sino debido a que los posibles empleadores no quieren añadir el coste del tratamiento de esa enfermedad a su propio fondo de seguro médico, por miedo a futuros aumentos de las tasas de seguro. Por tanto, ser diagnosticado con una enfermedad puede hacer que alguien se vea obligado a permanecer en su trabajo actual. [ cita requerida ]
En Canadá, el Partido Reformista de derechas y ahora extinto y su sucesor, el Partido Conservador de Canadá, consideraron aumentar el papel del sector privado en el sistema canadiense. La reacción pública hizo que se abandonaran esos planes y el gobierno conservador que le siguió reafirmó su compromiso con la medicina pública universal.
En Canadá, Alberta, bajo el gobierno conservador, fue la que más experimentó con el aumento del papel del sector privado en la atención sanitaria. Las medidas incluyeron la introducción de clínicas privadas a las que se les permitía facturar a los pacientes una parte del costo de un procedimiento, así como clínicas "boutique" que ofrecían atención personalizada a cambio de una tarifa anual preliminar fija. [ cita requerida ]
En Estados Unidos, el presidente Bill Clinton intentó una reestructuración significativa de la atención sanitaria , pero el esfuerzo fracasó bajo la presión política en su contra a pesar del tremendo apoyo público. [159] En las elecciones estadounidenses de 2000, los medicamentos con receta se convirtieron en un tema central, aunque el sistema no cambió fundamentalmente. En las elecciones estadounidenses de 2004, la atención sanitaria resultó ser un tema importante para algunos votantes, aunque no uno de los principales. [160]
En 2006, Massachusetts adoptó un plan que redujo enormemente el número de personas sin seguro, convirtiéndolo en el estado con el menor porcentaje de residentes sin seguro de la Unión. Obliga a todos a comprar un seguro y subvenciona los costos de seguro para las personas de ingresos más bajos en una escala móvil. Algunos [¿ quiénes? ] han afirmado que el programa del estado es inasequible, lo que el propio estado dice que es "un mito que se repite con frecuencia". [161] En 2009, en una enmienda menor, el plan eliminó la atención dental, de cuidados paliativos y de enfermería especializada para ciertas categorías de no ciudadanos, lo que abarca a 30.000 personas (víctimas de trata de personas y violencia doméstica, solicitantes de asilo y refugiados) que sí pagan impuestos. [162] [163]
En julio de 2009, Connecticut aprobó la ley de un plan llamado SustiNet , con el objetivo de lograr una cobertura de atención sanitaria del 98% de sus residentes para 2014. [164]
El presidente de Estados Unidos, Donald Trump, había declarado su intención de derogar la Ley de Atención Médica Asequible , pero no tuvo éxito. [165] [166]
La Ley de Salud de Canadá de 1984 "no prohíbe directamente la prestación privada o el seguro privado para servicios asegurados públicamente", pero proporciona desincentivos financieros para hacerlo. "Aunque existen leyes que prohíben o limitan la atención médica privada en algunas provincias, se pueden cambiar", según un informe del New England Journal of Medicine. [167] Los gobiernos intentan controlar los costos de la atención médica siendo los únicos compradores y, por lo tanto, no permiten que los pacientes privados ofrezcan precios más altos. [ cita requerida ] Aquellos con enfermedades que no son de emergencia, como el cáncer, no pueden pagar de su bolsillo las cirugías urgentes y deben esperar su turno en las listas de espera. Según la Corte Suprema de Canadá en su sentencia de 2005 en Chaoulli v. Quebec , los retrasos en las listas de espera "aumentan el riesgo de mortalidad del paciente o el riesgo de que sus lesiones se vuelvan irreparables". [168] La sentencia concluyó que la prohibición provincial de Quebec sobre los seguros de salud privados era ilegal porque era contraria a la propia ley de Quebec, la Carta de Derechos y Libertades de la Persona de 1975. [169] [170]
En los Estados Unidos, el Congreso ha promulgado leyes para promover la atención médica impulsada por el consumidor mediante cuentas de ahorro para la salud (HSAs, por sus siglas en inglés), que fueron creadas por la ley de Medicare firmada por el presidente George W. Bush el 8 de diciembre de 2003. Las HSAs están diseñadas para proporcionar incentivos fiscales a las personas para que ahorren para futuros gastos médicos calificados y de salud de jubilados. El dinero depositado en dichas cuentas está libre de impuestos. Para calificar para las HSAs, las personas deben tener un plan de salud con deducible alto (HDHP, por sus siglas en inglés). El deducible más alto transfiere parte de la responsabilidad financiera de la atención médica de los proveedores de seguros al consumidor. Este cambio hacia un sistema basado en el mercado con mayor responsabilidad individual aumentó las diferencias entre los sistemas de EE. UU. y Canadá. [ cita requerida ]
Algunos economistas que han estudiado las propuestas de una atención sanitaria universal se preocupan de que el movimiento de atención sanitaria impulsado por los consumidores reduzca los efectos redistributivos sociales de los seguros que agrupan a las personas de alto y bajo riesgo. Esta preocupación fue uno de los factores que impulsaron una disposición de la Ley de Protección al Paciente y Atención Sanitaria Asequible , conocida informalmente como Obamacare , que limitaba los tipos de compras que se podían hacer con los fondos de las HSA. Por ejemplo, a partir del 1 de enero de 2011, estos fondos ya no se pueden utilizar para comprar medicamentos sin receta médica . [171]
En los análisis multivariados, los encuestados estadounidenses (en comparación con los canadienses) tenían menos probabilidades de tener un médico habitual, más probabilidades de tener necesidades de salud no satisfechas y más probabilidades de renunciar a los medicamentos necesarios... Los residentes de Estados Unidos tienen menos posibilidades de acceder a la atención médica que los canadienses.
{{cite web}}: CS1 maint: archived copy as title (link){{cite web}}: CS1 maint: multiple names: authors list (link)Lindsay McCreith, de 66 años, de Newmarket, y Shona Holmes, de 43 años, de Waterdown, presentaron ayer una demanda conjunta contra la provincia de Ontario. Ambas afirman que su salud se vio afectada porque se les niega el derecho a acceder a atención fuera del sistema de atención sanitaria "monopólico dirigido por el gobierno" de Ontario. Quieren poder comprar un seguro médico privado.
El pagador único es popular entre la izquierda política de los Estados Unidos. Los izquierdistas han emitido toneladas de propaganda a favor de un sistema de pagador único, gran parte de la cual se ha fosilizado en el mito.
(donde más del 70% de los médicos son especialistas) con el de países como Canadá y Francia (donde menos de la mitad de los médicos son especialistas) no es muy esclarecedor.
en los últimos dos años, el número de médicos que regresan del extranjero ha superado el número de médicos que se mudan al extranjero.
"Casi la mitad del valor de las ventas (47%) de productos genéricos vendidos a través de farmacias transfronterizas en Internet correspondió a medicamentos que aún no se habían genérico en Estados Unidos. La mayoría de estos medicamentos probablemente todavía estaban bajo protección de patente activa en Estados Unidos.[ enlace muerto permanente ]
{{cite web}}: CS1 maint: archived copy as title (link){{cite web}}: CS1 maint: archived copy as title (link){{cite web}}: CS1 maint: archived copy as title (link)