La anestesia o anestesia es un estado de pérdida controlada y temporal de sensación o conciencia que se induce con fines médicos o veterinarios. Puede incluir parte o la totalidad de analgesia (alivio o prevención del dolor ), parálisis (relajación muscular), amnesia (pérdida de memoria) e inconsciencia . Se dice que un individuo bajo los efectos de fármacos anestésicos está anestesiado .
La anestesia permite la realización indolora de procedimientos que de otro modo requerirían restricción física en un individuo no anestesiado, o que de otro modo serían técnicamente inviables. Existen tres categorías amplias de anestesia:
Al prepararse para un procedimiento médico o veterinario, el médico elige uno o más medicamentos para lograr los tipos y grados de características de anestesia apropiados para el tipo de procedimiento y el paciente en particular. Los tipos de fármacos utilizados incluyen anestésicos generales , anestésicos locales , hipnóticos , disociativos , sedantes , adyuvantes , bloqueadores neuromusculares , narcóticos y analgésicos .
Los riesgos de complicaciones durante o después de la anestesia suelen ser difíciles de separar de los del procedimiento para el cual se administra la anestesia, pero en general están relacionados con tres factores: la salud del individuo, la complejidad y el estrés del procedimiento en sí. y la técnica anestésica. De estos factores, la salud del individuo tiene el mayor impacto. Los riesgos perioperatorios importantes pueden incluir muerte, ataque cardíaco y embolia pulmonar , mientras que los riesgos menores pueden incluir náuseas y vómitos posoperatorios y reingreso hospitalario . Algunas afecciones, como la toxicidad de los anestésicos locales, el traumatismo de las vías respiratorias o la hipertermia maligna , pueden atribuirse más directamente a fármacos y técnicas anestésicos específicos.
El propósito de la anestesia se puede resumir en tres objetivos o criterios de valoración básicos: [2] : 236
Los diferentes tipos de anestesia afectan los criterios de valoración de manera diferente. La anestesia regional , por ejemplo, afecta la analgesia; los sedantes de tipo benzodiazepina (utilizados para la sedación o " anestesia crepuscular ") favorecen la amnesia ; y los anestésicos generales pueden afectar todos los criterios de valoración. El objetivo de la anestesia es lograr los criterios de valoración requeridos para el procedimiento quirúrgico determinado con el menor riesgo para el sujeto.

Para lograr los objetivos de la anestesia, los fármacos actúan en partes del sistema nervioso diferentes pero interconectadas. La hipnosis, por ejemplo, se genera mediante acciones sobre los núcleos del cerebro y es similar a la activación del sueño . El efecto es hacer que las personas sean menos conscientes y menos reactivas a los estímulos nocivos . [2] : 245
La pérdida de memoria ( amnesia ) se crea por la acción de fármacos en múltiples (pero específicas) regiones del cerebro. Los recuerdos se crean como recuerdos declarativos o no declarativos en varias etapas ( a corto plazo , a largo plazo , de larga duración ), cuya fuerza está determinada por la fuerza de las conexiones entre las neuronas denominada plasticidad sináptica . [2] : 246 Cada anestésico produce amnesia a través de efectos únicos sobre la formación de la memoria en dosis variables. Los anestésicos inhalatorios producen amnesia de forma fiable mediante la supresión general de los núcleos en dosis inferiores a las necesarias para la pérdida del conocimiento. Fármacos como el midazolam producen amnesia a través de diferentes vías al bloquear la formación de recuerdos a largo plazo. [2] : 249
Sin embargo, una persona puede tener sueños durante la anestesia o tener conciencia del procedimiento a pesar de no tener indicios de ello bajo anestesia. Se estima que el 22% de las personas sueñan durante la anestesia general y entre 1 y 2 casos de cada 1000 tienen cierta conciencia denominada " conciencia durante la anestesia general ". [2] : 253 Se desconoce si los animales no humanos tienen sueños durante la anestesia general.
La anestesia es única porque no es un medio de tratamiento directo; más bien, permite al médico hacer cosas que pueden tratar, diagnosticar o curar una dolencia que de otro modo sería dolorosa o complicada. Por lo tanto, el mejor anestésico es el que presenta el menor riesgo para el paciente y que aun así logra los criterios de valoración necesarios para completar el procedimiento. La primera etapa en anestesia es la evaluación de riesgos preoperatoria que consta de la historia clínica , el examen físico y los exámenes de laboratorio . El diagnóstico del estado físico preoperatorio del paciente permite al médico minimizar los riesgos anestésicos. Una historia médica bien completa llegará al diagnóstico correcto el 56% de las veces, lo que aumenta al 73% con un examen físico. Las pruebas de laboratorio ayudan en el diagnóstico, pero sólo en el 3% de los casos, lo que subraya la necesidad de una anamnesis y un examen físico completos antes de los anestésicos. Las evaluaciones o preparaciones preoperatorias incorrectas son la causa principal del 11% de todos los eventos anestésicos adversos. [2] : 1003
La atención segura de la anestesia depende en gran medida del buen funcionamiento de equipos de trabajadores sanitarios altamente capacitados. La especialidad médica centrada en la anestesia se denomina anestesiología , y los médicos especializados en la materia se denominan anestesiólogos. [3] Los profesionales de la salud adicionales involucrados en la provisión de anestesia tienen diferentes títulos y funciones según la jurisdicción, e incluyen enfermeras anestésicas , enfermeras anestesistas , asistentes de anestesiólogo , técnicos en anestesia , asociados de anestesia , profesionales del departamento de operaciones y tecnólogos en anestesia . Los estándares internacionales para la práctica segura de la anestesia, respaldados conjuntamente por la Organización Mundial de la Salud y la Federación Mundial de Sociedades de Anestesiólogos , recomiendan encarecidamente que la anestesia sea proporcionada, supervisada o dirigida por anestesiólogos, con excepción de sedación mínima o procedimientos superficiales realizados bajo anestesia local. [3] Un anestesista capacitado y vigilante debe cuidar continuamente al paciente; cuando el proveedor no es un anestesiólogo, debe ser dirigido y supervisado localmente por un anestesiólogo, y en países o entornos donde esto no sea factible, la atención debe ser dirigida por la persona local más calificada dentro de un marco dirigido por un anestesiólogo regional o nacional. [3] Se aplican los mismos estándares mínimos para la seguridad del paciente independientemente del proveedor, incluido el monitoreo clínico y biométrico continuo de la oxigenación tisular, la perfusión y la presión arterial; confirmación de la correcta colocación de los dispositivos de gestión de las vías respiratorias mediante auscultación y detección de dióxido de carbono ; uso de la Lista de verificación de seguridad quirúrgica de la OMS ; y transferencia segura de la atención del paciente después del procedimiento. [3]
Una parte de la evaluación de riesgos se basa en la salud del paciente. La Sociedad Estadounidense de Anestesiólogos ha desarrollado una escala de seis niveles que estratifica el estado físico preoperatorio del paciente. Se llama clasificación del estado físico ASA . La escala evalúa el riesgo en relación con la salud general del paciente relacionada con un anestésico. [4]
La historia médica preoperatoria más detallada tiene como objetivo descubrir trastornos genéticos (como hipertermia maligna o deficiencia de pseudocolinesterasa ), hábitos ( tabaco , consumo de drogas y alcohol ), atributos físicos (como obesidad o vía aérea difícil ) y cualquier enfermedad coexistente (especialmente enfermedades cardíacas y respiratorias ) que podrían afectar el anestésico. El examen físico ayuda a cuantificar el impacto de cualquier cosa encontrada en el historial médico además de las pruebas de laboratorio. [2] : 1003–09
Además de las generalidades de la evaluación de la salud del paciente, también se debe considerar para la anestesia una evaluación de factores específicos relacionados con la cirugía. Por ejemplo, la anestesia durante el parto debe considerar no sólo a la madre sino también al bebé. Los cánceres y tumores que ocupan los pulmones o la garganta crean desafíos especiales para la anestesia general . Después de determinar la salud del paciente sometido a anestesia y los criterios de valoración necesarios para completar el procedimiento, se puede seleccionar el tipo de anestesia. La elección del método quirúrgico y la técnica anestésica tiene como objetivo reducir el riesgo de complicaciones, acortar el tiempo necesario para la recuperación y minimizar la respuesta al estrés quirúrgico .


La anestesia es una combinación de los criterios de valoración (analizados anteriormente) que alcanzan los fármacos que actúan en sitios diferentes pero superpuestos del sistema nervioso central . La anestesia general (a diferencia de la sedación o la anestesia regional) tiene tres objetivos principales: falta de movimiento ( parálisis ), pérdida del conocimiento y mitigación de la respuesta al estrés . En los primeros días de la anestesia, los anestésicos podían lograr de manera confiable los dos primeros, permitiendo a los cirujanos realizar los procedimientos necesarios, pero muchos pacientes morían porque los extremos de presión arterial y pulso causados por la agresión quirúrgica eran en última instancia dañinos. Finalmente, Harvey Cushing identificó la necesidad de mitigar la respuesta al estrés quirúrgico , quien inyectó anestésico local antes de las reparaciones de hernia . [2] : 30 Esto llevó al desarrollo de otros medicamentos que podrían mitigar la respuesta y conducir a menores tasas de mortalidad quirúrgica .
El enfoque más común para alcanzar los criterios de valoración de la anestesia general es mediante el uso de anestésicos generales inhalados. Cada anestésico tiene su propia potencia que se correlaciona con su solubilidad en aceite. Esta relación existe porque los fármacos se unen directamente a las cavidades de las proteínas del sistema nervioso central, aunque se han descrito varias teorías sobre la acción anestésica general . Se cree que los anestésicos inhalatorios ejercen sus efectos en diferentes partes del sistema nervioso central. Por ejemplo, el efecto inmovilizador de los anestésicos inhalados se debe a un efecto sobre la médula espinal , mientras que la sedación, la hipnosis y la amnesia afectan zonas del cerebro. [2] : 515 La potencia de un anestésico inhalatorio se cuantifica por su concentración alveolar mínima (MAC). La MAC es la dosis porcentual de anestésico que impedirá una respuesta al estímulo doloroso en el 50% de los sujetos. Cuanto mayor sea la MAC, en general, menos potente será el anestésico.

El fármaco anestésico ideal proporcionaría hipnosis, amnesia, analgesia y relajación muscular sin cambios indeseables en la presión arterial, el pulso o la respiración. En la década de 1930, los médicos comenzaron a complementar los anestésicos generales inhalados con anestésicos generales intravenosos . Los fármacos utilizados en combinación ofrecieron un mejor perfil de riesgo al sujeto bajo anestesia y una recuperación más rápida. Más tarde se demostró que una combinación de medicamentos daba como resultado menores probabilidades de morir en los primeros siete días después de la anestesia. Por ejemplo, se podría usar propofol (inyección) para iniciar la anestesia, fentanilo (inyección) para mitigar la respuesta al estrés, midazolam (inyección) para asegurar la amnesia y sevoflurano (inhalado) durante el procedimiento para mantener los efectos. Más recientemente se han desarrollado varios fármacos intravenosos que, si se desea, permiten evitar por completo los anestésicos generales inhalados. [2] : 720
El instrumento central de un sistema de administración de anestésico por inhalación es una máquina de anestesia . Dispone de vaporizadores , ventiladores , circuito respiratorio anestésico, sistema de eliminación de gases residuales y manómetros. El propósito de la máquina de anestesia es proporcionar gas anestésico a presión constante, oxígeno para respirar y eliminar dióxido de carbono u otros gases anestésicos residuales. Dado que los anestésicos inhalados son inflamables, se han desarrollado varias listas de verificación para confirmar que la máquina está lista para usar, que las funciones de seguridad están activas y que los riesgos eléctricos han sido eliminados. [5] El anestésico intravenoso se administra mediante dosis en bolo o mediante una bomba de infusión . También hay muchos instrumentos más pequeños que se utilizan en el manejo de las vías respiratorias y en la monitorización del paciente. El hilo conductor de la maquinaria moderna en este campo es el uso de sistemas a prueba de fallos que reducen las probabilidades de un mal uso catastrófico de la máquina. [6]
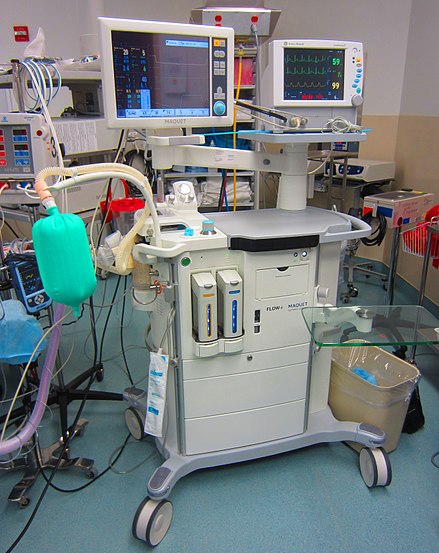
Los pacientes bajo anestesia general deben someterse a un seguimiento fisiológico continuo para garantizar la seguridad. En Estados Unidos, la Sociedad Estadounidense de Anestesiólogos (ASA) ha establecido pautas mínimas de seguimiento para pacientes que reciben anestesia general, anestesia regional o sedación. Estos incluyen electrocardiografía (ECG), frecuencia cardíaca, presión arterial, gases inspirados y espirados, saturación de oxígeno en la sangre (pulsioximetría) y temperatura. [7] En el Reino Unido, la Asociación de Anestesistas (AAGBI) ha establecido pautas mínimas de seguimiento para la anestesia general y regional. Para cirugía menor, esto generalmente incluye monitorización de la frecuencia cardíaca , la saturación de oxígeno , la presión arterial y las concentraciones inspiradas y espiradas de oxígeno , dióxido de carbono y agentes anestésicos inhalados. Para cirugías más invasivas, el monitoreo también puede incluir temperatura, producción de orina, presión arterial, presión venosa central , presión de la arteria pulmonar y presión de oclusión de la arteria pulmonar , gasto cardíaco , actividad cerebral y función neuromuscular. Además, se debe controlar la temperatura ambiente y la humedad del entorno del quirófano, así como la acumulación de agentes anestésicos inhalados exhalados, que podrían ser perjudiciales para la salud del personal del quirófano. [8]
La sedación (también conocida como anestesia disociativa o anestesia crepuscular ) crea propiedades hipnóticas , sedantes , ansiolíticas , amnésicas , anticonvulsivas y relajantes musculares de producción central. Desde la perspectiva de la persona que administra la sedación, el paciente parece somnoliento, relajado y olvidadizo, lo que permite completar más fácilmente los procedimientos desagradables. Los sedantes como las benzodiazepinas generalmente se administran con analgésicos (como narcóticos , anestésicos locales o ambos) porque, por sí solos, no proporcionan un alivio significativo del dolor . [9]
Desde la perspectiva del sujeto que recibe un sedante, el efecto es una sensación de relajación general, amnesia (pérdida de memoria) y el tiempo pasa rápidamente. Muchos fármacos pueden producir un efecto sedante, incluidas las benzodiazepinas , el propofol , el tiopental , la ketamina y los anestésicos generales inhalados. La ventaja de la sedación sobre la anestesia general es que generalmente no requiere soporte de las vías respiratorias ni de la respiración (sin intubación traqueal ni ventilación mecánica ) y puede tener un efecto menor sobre el sistema cardiovascular , lo que puede aumentar el margen de seguridad en el paciente. algunos pacientes. [2] : 736
Cuando se bloquea el dolor de una parte del cuerpo mediante anestésicos locales , generalmente se denomina anestesia regional. Existen muchos tipos de anestesia regional, ya sea inyectando en el propio tejido, en una vena que alimenta la zona o alrededor de un tronco nervioso que proporciona sensación a la zona. Estos últimos se denominan bloqueos nerviosos y se dividen en bloqueos nerviosos periféricos o centrales.
Los siguientes son los tipos de anestesia regional: [2] : 926–31
Una revisión Cochrane de 2018 encontró evidencia de calidad moderada de que la anestesia regional puede reducir la frecuencia del dolor posoperatorio persistente (DPP) de 3 a 18 meses después de la toracotomía y de 3 a 12 meses después de una cesárea . [11] Se encontró evidencia de baja calidad entre 3 y 12 meses después de la cirugía de cáncer de mama. [11] Esta revisión reconoce ciertas limitaciones que afectan su aplicabilidad más allá de las cirugías y técnicas de anestesia regional revisadas. [11]
Cuando se inyecta anestésico local alrededor de un nervio de mayor diámetro que transmite sensación desde una región completa, se denomina bloqueo nervioso o bloqueo nervioso regional. Los bloqueos nerviosos se utilizan comúnmente en odontología, cuando el nervio mandibular se bloquea para procedimientos en los dientes inferiores. En el caso de nervios de mayor diámetro (como el bloqueo interescalénico para los miembros superiores o el bloqueo del compartimento del psoas para los miembros inferiores), el nervio y la posición de la aguja se localizan mediante ultrasonido o estimulación eléctrica. La evidencia respalda el uso de la guía ecográfica sola, o en combinación con la estimulación de los nervios periféricos, como superior para mejorar el bloqueo sensorial y motor, reducir la necesidad de suplementación y reducir las complicaciones. [12] Debido a la gran cantidad de anestésico local necesaria para afectar el nervio, se debe considerar la dosis máxima de anestésico local. Los bloqueos nerviosos también se utilizan como infusión continua, después de una cirugía mayor, como una cirugía de reemplazo de rodilla, cadera y hombro, y pueden estar asociados con menores complicaciones. [13] Los bloqueos nerviosos también se asocian con un menor riesgo de complicaciones neurológicas en comparación con los bloqueos neuroaxiales epidurales o espinales más centrales. [2] : 1639–41
La anestesia neuroaxial central es la inyección de anestésico local alrededor de la médula espinal para proporcionar analgesia en el abdomen , la pelvis o las extremidades inferiores . Se divide en espinal (inyección en el espacio subaracnoideo ), epidural (inyección fuera del espacio subaracnoideo en el espacio epidural ) y caudal (inyección en la cola de caballo o extremo de la cola de la médula espinal). La espinal y la epidural son las formas más utilizadas de bloqueo neuroaxial central.
La anestesia espinal es una inyección "de una sola vez" que proporciona una anestesia sensorial profunda y de inicio rápido con dosis más bajas de anestésico y generalmente se asocia con bloqueo neuromuscular (pérdida de control muscular). La anestesia epidural utiliza dosis más grandes de anestésico infundido a través de un catéter permanente que permite aumentar la anestesia si los efectos comienzan a disiparse. La anestesia epidural no suele afectar el control muscular.
Debido a que el bloqueo neuroaxial central provoca vasodilatación arterial y venosa , es común una caída de la presión arterial . Esta caída está dictada en gran medida por el lado venoso del sistema circulatorio , que contiene el 75% del volumen de sangre circulante . Los efectos fisiológicos son mucho mayores cuando el bloque se coloca por encima de la quinta vértebra torácica . Un bloqueo ineficaz suele deberse a una ansiolisis o sedación inadecuada más que a un fallo del bloqueo en sí. [2] : 1611

La nocicepción (sensación de dolor) no está integrada en el cuerpo. Más bien, es un proceso dinámico en el que estímulos dolorosos persistentes pueden sensibilizar el sistema y dificultar el manejo del dolor o promover el desarrollo de dolor crónico. Por esta razón, el manejo preventivo del dolor agudo puede reducir tanto el dolor agudo como el crónico y se adapta a la cirugía, el entorno en el que se realiza (paciente hospitalizado o ambulatorio) y al individuo. [2] : 2757
El manejo del dolor se clasifica en preventivo o bajo demanda. Los analgésicos a demanda suelen incluir fármacos antiinflamatorios opioides o no esteroides , pero también pueden utilizar enfoques novedosos como el óxido nitroso inhalado [14] o la ketamina . [15] Los medicamentos a demanda pueden ser administrados por un médico ("órdenes de medicamentos según sea necesario") o por el paciente mediante analgesia controlada por el paciente (PCA). Se ha demostrado que la PCA proporciona un control del dolor ligeramente mejor y una mayor satisfacción del paciente en comparación con los métodos convencionales. [16] Los enfoques preventivos comunes incluyen el bloqueo neuroaxial epidural [17] o bloqueos nerviosos. [14] Una revisión que analizó el control del dolor después de la cirugía aórtica abdominal encontró que el bloqueo epidural proporciona un mejor alivio del dolor (especialmente durante el movimiento) en el período de hasta tres días posoperatorios. Reduce la duración de la intubación traqueal posoperatoria aproximadamente a la mitad. La analgesia epidural también reduce la aparición de ventilación mecánica posoperatoria prolongada y de infarto de miocardio . [18]
Los riesgos y complicaciones relacionados con la anestesia se clasifican como morbilidad (una enfermedad o trastorno que resulta de la anestesia) o mortalidad (muerte que resulta de la anestesia). Cuantificar cómo la anestesia contribuye a la morbilidad y la mortalidad puede resultar difícil porque la salud del paciente antes de la cirugía y la complejidad del procedimiento quirúrgico también pueden contribuir a los riesgos.

Antes de la introducción de la anestesia a principios del siglo XIX, el estrés fisiológico de la cirugía causaba complicaciones importantes y muchas muertes por shock . Cuanto más rápida era la cirugía, menor era la tasa de complicaciones (lo que daba lugar a informes de amputaciones muy rápidas). La llegada de la anestesia permitió completar una cirugía más complicada y que salvó vidas, disminuyó el estrés fisiológico de la cirugía, pero añadió un elemento de riesgo. Dos años después de la introducción de los anestésicos con éter se informó de la primera muerte directamente relacionada con el uso de anestesia. [20]
La morbilidad puede ser mayor ( infarto de miocardio , neumonía , embolia pulmonar , insuficiencia renal / enfermedad renal crónica , disfunción cognitiva postoperatoria y alergia ) o menor ( náuseas leves , vómitos, reingreso). Generalmente existe una superposición en los factores que contribuyen a la morbilidad y la mortalidad entre la salud de los pacientes, el tipo de cirugía que se realiza y el anestésico. Para comprender el riesgo relativo de cada factor contribuyente, considere que la tasa de muertes atribuidas totalmente a la salud del paciente es 1:870. Compárese eso con la tasa de muertes atribuidas totalmente a factores quirúrgicos (1:2860) o a la anestesia sola (1:185,056), lo que ilustra que el factor más importante en la mortalidad anestésica es la salud del paciente. Estas estadísticas también se pueden comparar con el primer estudio de este tipo sobre mortalidad en anestesia de 1954, que informó una tasa de muerte por todas las causas de 1:75 y una tasa atribuida a la anestesia sola de 1:2680. [2] : 993 No se pueden hacer comparaciones directas entre las estadísticas de mortalidad de manera confiable a lo largo del tiempo y entre países debido a las diferencias en la estratificación de los factores de riesgo; sin embargo, hay evidencia de que los anestésicos han logrado una mejora significativa en la seguridad [21] pero ¿en qué medida? es incierto. [19]
En lugar de establecer una tasa fija de morbilidad o mortalidad, se informa que muchos factores contribuyen al riesgo relativo del procedimiento y la anestesia combinados. Por ejemplo, una operación en una persona que tiene entre 60 y 79 años coloca al paciente en un riesgo 2,3 veces mayor que alguien menor de 60 años. Tener una puntuación ASA de 3, 4 o 5 coloca a la persona en un riesgo 10,7 veces mayor que alguien con una puntuación ASA de 1 o 2. Otras variables incluyen edad mayor de 80 años (3,3 veces el riesgo en comparación con los menores de 60 años), sexo (mujeres tienen un riesgo menor de 0,8), urgencia del procedimiento (las emergencias tienen un riesgo 4,4 veces mayor), experiencia de la persona que realiza el procedimiento (menos de 8 años de experiencia y/o menos de 600 casos tienen un riesgo 1,1 veces mayor) y el tipo de anestésico (los anestésicos regionales tienen menor riesgo que los anestésicos generales). [2] : 984 Obstétricas , las muy jóvenes y las muy mayores corren un mayor riesgo de sufrir complicaciones, por lo que es posible que sea necesario tomar precauciones adicionales. [2] : 969–86
El 14 de diciembre de 2016, la Administración de Alimentos y Medicamentos emitió un comunicado de seguridad pública advirtiendo que "el uso repetido o prolongado de anestésicos generales y sedantes durante cirugías o procedimientos en niños menores de 3 años o en mujeres embarazadas durante el tercer trimestre puede afectar el desarrollo". del cerebro de los niños." [22] La advertencia fue criticada por el Colegio Americano de Obstetras y Ginecólogos, que señaló la ausencia de evidencia directa sobre el uso en mujeres embarazadas y la posibilidad de que "esta advertencia podría disuadir inapropiadamente a los proveedores de brindar atención médicamente indicada durante el embarazo". [23] Los defensores de los pacientes señalaron que un ensayo clínico aleatorio no sería ético, que el mecanismo de lesión está bien establecido en animales y que los estudios habían demostrado que la exposición a múltiples usos de anestésicos aumentaba significativamente el riesgo de desarrollar problemas de aprendizaje en niños pequeños. con un índice de riesgo de 2,12 (intervalo de confianza del 95 %, 1,26–3,54). [24]
El tiempo inmediato después de la anestesia se llama emergencia . La salida de la anestesia general o la sedación requiere un seguimiento cuidadoso porque todavía existe riesgo de complicaciones. [25] Se informan náuseas y vómitos en un 9,8%, pero variarán según el tipo de anestésico y el procedimiento. Existe necesidad de soporte de vía aérea en un 6,8%, puede haber retención urinaria (más común en mayores de 50 años) e hipotensión en un 2,7%. La hipotermia , los escalofríos y la confusión también son comunes en el postoperatorio inmediato debido a la falta de movimiento muscular (y la posterior falta de producción de calor) durante el procedimiento. [2] : 2707 Además, la manifestación rara en el período postanestésico puede ser la aparición de un trastorno de síntomas neurológicos funcionales (FNSD). [26]
La disfunción cognitiva posoperatoria (también conocida como POCD y confusión posanestésica) es una alteración de la cognición después de la cirugía. También se puede utilizar de forma variable para describir el delirio de emergencia (confusión posoperatoria inmediata) y la disfunción cognitiva temprana (función cognitiva disminuida en la primera semana posoperatoria). Aunque las tres entidades (delirio, POCD temprana y POCD a largo plazo) están separadas, la presencia de delirio postoperatoriamente predice la presencia de POCD temprana. No parece haber una asociación entre el delirio o la POCD temprana y la POCD a largo plazo. [27] Según un estudio reciente realizado en la Facultad de Medicina David Geffen de UCLA , el cerebro navega a través de una serie de grupos de actividad, o "centros", en su camino de regreso a la conciencia. Andrew Hudson, profesor asistente de anestesiología, afirma: "La recuperación de la anestesia no es simplemente el resultado de que el anestésico 'desvanezca', sino también de que el cerebro encuentre su camino de regreso a través de un laberinto de posibles estados de actividad hasta aquellos que permiten la experiencia consciente. En pocas palabras, el cerebro se reinicia". [28]
La POCD a largo plazo es un deterioro sutil de la función cognitiva que puede durar semanas, meses o más. Lo más habitual es que los familiares de la persona informen de falta de atención, memoria y pérdida de interés en actividades que antes le gustaban a la persona (como los crucigramas). De manera similar, las personas en la fuerza laboral pueden informar que no pueden completar tareas a la misma velocidad que antes. [29] Existe buena evidencia de que la POCD ocurre después de una cirugía cardíaca y la razón principal de su aparición es la formación de microémbolos . La POCD también parece ocurrir en cirugía no cardíaca. Sus causas en cirugía no cardíaca son menos claras pero la edad avanzada es un factor de riesgo para su aparición. [2] : 2805–16

Los primeros intentos de anestesia general fueron probablemente remedios a base de hierbas administrados en la prehistoria . El alcohol es uno de los sedantes más antiguos que se conocen y se utilizaba en la antigua Mesopotamia hace miles de años. [30] Se dice que los sumerios cultivaron y cosecharon la adormidera ( Papaver somniferum ) en la baja Mesopotamia ya en el año 3400 a.C. [31] [32] Los antiguos egipcios tenían algunos instrumentos quirúrgicos, [33] [34] así como analgésicos y sedantes crudos, incluido posiblemente un extracto preparado a partir de la fruta de mandrágora . [35]
En China, Bian Que ( chino : 扁鹊, Wade–Giles : Pien Ch'iao , c. 300 a. C. ) fue un legendario internista y cirujano chino que, según se informa, utilizaba anestesia general para procedimientos quirúrgicos. [ cita necesaria ] A pesar de esto, fue el médico chino Hua Tuo a quien los historiadores consideraron la primera figura histórica verificable en desarrollar un tipo de mezcla de anestesia, aunque su receta aún no se ha descubierto por completo. [36]
En toda Europa, Asia y América, se utilizó como anestesia una variedad de especies de Solanum que contienen potentes alcaloides tropanos . En la Italia del siglo XIII, Theodoric Borgognoni utilizó mezclas similares junto con opiáceos para inducir la pérdida del conocimiento, y el tratamiento con alcaloides combinados resultó ser un pilar de la anestesia hasta el siglo XIX. Los anestésicos locales se utilizaban en la civilización Inca , donde los chamanes masticaban hojas de coca y realizaban operaciones en el cráneo mientras escupían en las heridas que habían infligido para anestesiar. [37] La cocaína fue aislada más tarde y se convirtió en el primer anestésico local eficaz. Fue utilizado por primera vez en 1859 por Karl Koller , por sugerencia de Sigmund Freud , en cirugía ocular en 1884. [38] El cirujano alemán August Bier (1861-1949) fue el primero en utilizar cocaína para anestesia intratecal en 1898. [39] El cirujano rumano Nicolae Racoviceanu-Piteşti (1860-1942) fue el primero en utilizar opioides para la analgesia intratecal; presentó su experiencia en París en 1901. [40]
La "esponja soporífera" ("esponja para dormir") utilizada por los médicos árabes fue introducida en Europa por la escuela de medicina de Salerno a finales del siglo XII y por Ugo Borgognoni (1180-1258) en el siglo XIII. La esponja fue promovida y descrita por el hijo y colega cirujano de Ugo, Theodoric Borgognoni (1205-1298). En este método anestésico, se empapaba una esponja en una solución disuelta de opio, mandrágora , jugo de cicuta y otras sustancias. A continuación se secó y almacenó la esponja; Justo antes de la cirugía se humedeció la esponja y luego se colocó debajo de la nariz del paciente. Cuando todo salió bien, los vapores dejaron al individuo inconsciente. [41]

El anestésico más famoso, el éter , puede haber sido sintetizado ya en el siglo VIII, [42] [43] pero tuvieron que pasar muchos siglos para que se apreciara su importancia anestésica, a pesar de que el médico y erudito del siglo XVI Paracelso señaló que los pollos fabricaban Al respirar no sólo se quedó dormido sino que tampoco sintió dolor. A principios del siglo XIX, los humanos utilizaban el éter, pero sólo como droga recreativa . [44]
Mientras tanto, en 1772, el científico inglés Joseph Priestley descubrió el gas óxido nitroso . Inicialmente, la gente pensaba que este gas era letal, incluso en pequeñas dosis, como otros óxidos de nitrógeno . Sin embargo, en 1799, el químico e inventor británico Humphry Davy decidió descubrirlo experimentando consigo mismo. Para su asombro descubrió que el óxido nitroso le hacía reír, por lo que lo apodó "gas de la risa". [45] En 1800, Davy escribió sobre las posibles propiedades anestésicas del óxido nitroso para aliviar el dolor durante la cirugía, pero nadie en ese momento continuó con el asunto. [45]
El 14 de noviembre de 1804, Hanaoka Seishū , un médico japonés, se convirtió en la primera persona en realizar con éxito una cirugía utilizando anestesia general . [46] Hanaoka aprendió medicina tradicional japonesa, así como cirugía europea importada de Holanda y medicina china. Después de años de investigación y experimentación, finalmente desarrolló una fórmula a la que llamó tsusensan (también conocida como mafutsu-san), que combinaba campanilla coreana y otras hierbas. [47]
El éxito de Hanaoka al realizar esta operación indolora pronto se hizo ampliamente conocido y comenzaron a llegar pacientes de todas partes de Japón. Hanaoka realizó muchas operaciones utilizando tsūsensan, incluida la resección de tumores malignos , la extracción de cálculos en la vejiga y amputaciones de extremidades. [48] Antes de su muerte en 1835, Hanaoka realizó más de 150 operaciones para el cáncer de mama. Sin embargo, este hallazgo no benefició al resto del mundo hasta 1854, ya que la política de aislamiento nacional del shogunato Tokugawa impidió que los logros de Hanaoka fueran publicitados hasta después de que terminara el aislamiento. [49] Pasarían casi cuarenta años antes de que Crawford Long , quien es titulado como el inventor de los anestésicos modernos en Occidente , usara anestesia general en Jefferson, Georgia . [50]
Long notó que sus amigos no sentían dolor cuando se lastimaban mientras se tambaleaban bajo la influencia del éter dietílico. Inmediatamente pensó en su potencial en cirugía. Convenientemente, un participante en una de esas "fiestas de éter", un estudiante llamado James Venable, tenía dos pequeños tumores que quería extirpar. Pero por temor al dolor de la cirugía, Venable siguió posponiendo la operación. Por lo tanto, Long sugirió que se operara bajo la influencia del éter. Venable estuvo de acuerdo y el 30 de marzo de 1842 fue sometido a una operación indolora. Sin embargo, Long no anunció su descubrimiento hasta 1849. [51]
.jpg/440px-Southworth_&_Hawes_-_First_etherized_operation_(re-enactment).jpg)

Horace Wells realizó la primera demostración pública del anestésico inhalatorio en el Hospital General de Massachusetts en Boston en 1845. Sin embargo, el óxido nitroso se administró incorrectamente y la persona gritó de dolor . [52] El 16 de octubre de 1846, el dentista de Boston William Thomas Green Morton hizo una demostración exitosa utilizando éter dietílico a estudiantes de medicina en el mismo lugar. [53] Morton, que desconocía el trabajo anterior de Long, fue invitado al Hospital General de Massachusetts para demostrar su nueva técnica de cirugía indolora. Después de que Morton indujera la anestesia, el cirujano John Collins Warren extirpó un tumor del cuello de Edward Gilbert Abbott . Esto ocurrió en el anfiteatro quirúrgico ahora llamado Ether Dome . Warren, que antes era escéptico, quedó impresionado y afirmó: "Caballeros, esto no es una patraña". En una carta a Morton poco después, el médico y escritor Oliver Wendell Holmes Sr. propuso nombrar el estado producido como "anestesia" y el procedimiento como "anestésico". [44]
Al principio, Morton intentó ocultar la naturaleza real de su sustancia anestésica, refiriéndose a ella como Letheon. Recibió una patente estadounidense para su sustancia, pero la noticia del éxito del anestésico se difundió rápidamente a finales de 1846. Cirujanos respetados en Europa, incluidos Liston , Dieffenbach , Pirogov y Syme , rápidamente emprendieron numerosas operaciones con éter. Un médico nacido en Estados Unidos, Boott, animó al dentista londinense James Robinson a realizar un procedimiento dental a la señorita Lonsdale. Este fue el primer caso de un operador-anestesista. El mismo día, 19 de diciembre de 1846, en Dumfries Royal Infirmary, Escocia, el Dr. Scott utilizó éter para un procedimiento quirúrgico. [54] El primer uso de anestesia en el hemisferio sur tuvo lugar en Launceston, Tasmania , ese mismo año. Los inconvenientes del éter, como el vómito excesivo y su inflamabilidad explosiva , llevaron a su sustitución en Inglaterra por el cloroformo . [ cita necesaria ]
Descubierto en 1831 por el médico estadounidense Samuel Guthrie (1782–1848), y de forma independiente unos meses más tarde por el francés Eugène Soubeiran (1797–1859) y Justus von Liebig (1803–1873) en Alemania, el cloroformo recibió su nombre y se caracterizó químicamente en 1834. por Jean-Baptiste Dumas (1800–1884). En 1842, el Dr. Robert Mortimer Glover descubrió en Londres las cualidades anestésicas del cloroformo en animales de laboratorio. [55]
En 1847, el obstetra escocés James Young Simpson fue el primero en demostrar las propiedades anestésicas del cloroformo en humanos y ayudó a popularizar el fármaco para su uso en medicina. [56] Este primer suministro provino de los farmacéuticos locales, James Duncan y William Flockhart , y su uso se extendió rápidamente, con 750.000 dosis semanales en Gran Bretaña en 1895. Simpson hizo arreglos para que Flockhart suministrara a Florence Nightingale . [57] El cloroformo obtuvo la aprobación real en 1853 cuando John Snow se lo administró a la reina Victoria cuando estaba de parto con el príncipe Leopoldo . Para la experiencia del parto en sí, el cloroformo cumplió todas las expectativas de la Reina; afirmó que era "un placer sin medida". [58] Sin embargo, el cloroformo no estuvo exento de fallas. La primera muerte atribuida directamente a la administración de cloroformo se registró el 28 de enero de 1848, tras la muerte de Hannah Greener. [59] Esta fue la primera de muchas muertes que se produjeron debido al manejo no capacitado del cloroformo. Los cirujanos empezaron a apreciar la necesidad de contar con un anestesista capacitado. La necesidad, como escribe Thatcher, era que un anestesista "(1) estuviera satisfecho con el papel subordinado que requeriría el trabajo, (2) hiciera de la anestesia su único interés absorbente, (3) no considerara la situación del anestesista como un solo interés". que los colocan en una posición para observar y aprender de la técnica del cirujano (4) aceptar el salario comparativamente bajo y (5) tener la aptitud natural y la inteligencia para desarrollar un alto nivel de habilidad para proporcionar la anestesia suave y la relajación que el cirujano exigía " [60] Estas cualidades de un anestesista se encontraban a menudo en estudiantes de medicina sumisos e incluso en miembros del público. Más a menudo, los cirujanos buscaban enfermeras para que les proporcionaran anestesia. En la época de la Guerra Civil , muchas enfermeras se habían formado profesionalmente con el apoyo de cirujanos.
John Snow de Londres publicó artículos a partir de mayo de 1848 "Sobre el narcotismo por inhalación de vapores" en la London Medical Gazette. [61] Snow también participó en la producción del equipo necesario para la administración de anestésicos inhalados , el precursor de las máquinas de anestesia actuales . [62]
Alice Magaw, nacida en noviembre de 1860, a menudo se la conoce como "La Madre de la Anestesia". Su renombre como proveedora de anestesia personal para William y Charles Mayo se solidificó con las propias palabras de Mayo en su artículo de 1905 en el que describió su satisfacción y confianza en las enfermeras anestesistas: "La cuestión de la anestesia es muy importante. Tenemos anestesistas regulares [de] quién podemos depender para que pueda dedicar toda mi atención al trabajo quirúrgico." Magaw mantuvo registros exhaustivos de sus casos y registró estos anestésicos. En su publicación que revisa más de 14.000 anestésicos quirúrgicos, Magaw indica que proporcionó anestesia con éxito sin una muerte relacionada con la anestesia. Magaw describe en otro artículo: "Hemos administrado un anestésico 1.092 veces; éter solo 674 veces; cloroformo 245 veces; éter y cloroformo combinados 173 veces. Puedo informar que de este número, 1.092 casos, no hemos tenido ningún accidente". . Los registros y resultados de Magaw crearon un legado que define que la administración de anestesia por parte de enfermeras serviría a la comunidad quirúrgica sin aumentar los riesgos para los pacientes. De hecho, los resultados de Magaw eclipsarían los de los practicantes actuales. [63]
El primer libro de texto médico completo sobre el tema, Anestesia , fue escrito en 1914 por el anestesiólogo Dr. James Tayloe Gwathmey y el químico Dr. Charles Baskerville . [64] Este libro sirvió como referencia estándar para la especialidad durante décadas e incluyó detalles sobre la historia de la anestesia, así como la fisiología y las técnicas de la anestesia inhalatoria, rectal, intravenosa y espinal. [64]
De estos primeros anestésicos famosos, sólo el óxido nitroso sigue utilizándose ampliamente hoy en día, habiendo sido sustituidos el cloroformo y el éter por anestésicos generales más seguros pero a veces más caros , y la cocaína por anestésicos locales más eficaces y con menos potencial de abuso. [sesenta y cinco]
Casi todos los proveedores de atención médica usan medicamentos anestésicos hasta cierto punto, pero la mayoría de las profesiones de la salud tienen su propio campo de especialistas en el campo, que incluye medicina, enfermería y odontología.
Los médicos especializados en anestesiología , incluidos los cuidados perioperatorios, el desarrollo de un plan anestésico y la administración de anestésicos, son conocidos en los EE. UU. como anestesiólogos y en el Reino Unido, Canadá, Australia y Nueva Zelanda como anestesistas o anestesiólogos . Todos los anestésicos en el Reino Unido, Australia, Nueva Zelanda, Hong Kong y Japón son administrados por médicos. Las enfermeras anestesistas también administran anestesia en 109 países. [66] En los EE. UU., el 35% de los anestésicos son proporcionados por médicos que ejercen en solitario, alrededor del 55% son proporcionados por equipos de atención de anestesia (ACT) con anestesiólogos que dirigen médicamente a enfermeros anestesistas certificados (CRNA) o asistentes de anestesiólogos, y alrededor del 10% son proporcionados por CRNA en la práctica en solitario. [66] [67] [68] También puede haber asistentes de anestesiólogo (EE. UU.) o asistentes médicos (anestesia) (Reino Unido) que ayudan con la anestesia. [69]
Hay muchas circunstancias en las que es necesario alterar la anestesia por circunstancias especiales debido al procedimiento (como en cirugía cardíaca , anestesiología cardiotorácica o neurocirugía ), al paciente (como en anestesia pediátrica , geriátrica , bariátrica u obstétrica ) o circunstancias especiales ( como en traumatología , atención prehospitalaria , cirugía robótica o entornos extremos).
La primera mención conocida de la amapola se encuentra en el idioma de los sumerios, un pueblo no semita que descendió de las tierras altas de Asia Central al sur de Mesopotamia...