La enfermedad de Graves , también conocida como bocio tóxico difuso , es una enfermedad autoinmune que afecta la tiroides . [1] Con frecuencia resulta y es la causa más común de hipertiroidismo . [5] También suele provocar agrandamiento de la tiroides . [1] Los signos y síntomas del hipertiroidismo pueden incluir irritabilidad, debilidad muscular , problemas para dormir , latidos cardíacos rápidos , mala tolerancia al calor, diarrea y pérdida de peso involuntaria. [1] Otros síntomas pueden incluir engrosamiento de la piel de las espinillas, conocido como mixedema pretibial , y ojos saltones , una afección causada por la oftalmopatía de Graves . [1] Alrededor del 25 al 30% de las personas con esta afección desarrollan problemas oculares. [1] [4]
La causa exacta de la enfermedad no está clara, pero los síntomas son el resultado de la unión de anticuerpos a receptores de la tiroides que provocan una sobreexpresión de la hormona tiroidea. [3] Las personas tienen más probabilidades de verse afectadas si tienen un familiar con la enfermedad. [1] Si un gemelo está afectado, existe un 30% de posibilidades de que el otro gemelo también tenga la enfermedad. [6] La aparición de una enfermedad puede ser provocada por estrés físico o emocional, una infección o el parto . [4] Aquellos con otras enfermedades autoinmunes, como diabetes tipo 1 y artritis reumatoide , tienen más probabilidades de verse afectados. [1] Fumar aumenta el riesgo de enfermedades y puede empeorar los problemas oculares. [1] El trastorno es el resultado de un anticuerpo , llamado inmunoglobulina estimulante de la tiroides (TSI), que tiene un efecto similar a la hormona estimulante de la tiroides (TSH). [1] Estos anticuerpos TSI hacen que la glándula tiroides produzca un exceso de hormonas tiroideas . [1] El diagnóstico puede sospecharse según los síntomas y confirmarse con análisis de sangre y captación de yodo radiactivo . [1] [4] Por lo general, los análisis de sangre muestran niveles elevados de T 3 y T 4 , TSH baja, aumento de la captación de yodo radiactivo en todas las áreas de la tiroides y anticuerpos TSI. [4]
Las tres opciones de tratamiento son la terapia con yodo radiactivo , los medicamentos y la cirugía de tiroides . [1] La terapia con yodo radiactivo implica tomar yodo-131 por vía oral, que luego se concentra en la tiroides y la destruye en el transcurso de semanas o meses. [1] El hipotiroidismo resultante se trata con hormonas tiroideas sintéticas . [1] Los medicamentos como los betabloqueantes pueden controlar algunos de los síntomas, y los medicamentos antitiroideos como el metimazol pueden ayudar temporalmente a las personas, mientras otros tratamientos surten efecto. [1] La cirugía para extirpar la tiroides es otra opción. [1] Los problemas oculares pueden requerir tratamientos adicionales. [1]
La enfermedad de Graves se desarrolla en aproximadamente el 0,5% de los hombres y el 3,0% de las mujeres. [5] Ocurre aproximadamente 7,5 veces más a menudo en mujeres que en hombres. [1] A menudo, comienza entre los 40 y 60 años, pero puede comenzar a cualquier edad. [6] Es la causa más común de hipertiroidismo en los Estados Unidos (alrededor del 50 al 80% de los casos). [1] [4] La afección lleva el nombre del cirujano irlandés Robert Graves , quien la describió en 1835. [6] También existen varias descripciones anteriores. [6]
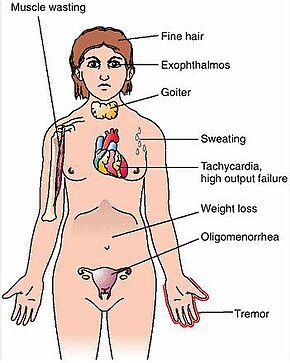
Prácticamente todos los signos y síntomas de la enfermedad de Graves son el resultado de los efectos directos e indirectos del hipertiroidismo, con las principales excepciones de la oftalmopatía de Graves , el bocio y el mixedema pretibial (que son causados por los procesos autoinmunes de la enfermedad). Los síntomas del hipertiroidismo resultante son principalmente insomnio , temblor de manos , hiperactividad , caída del cabello, sudoración excesiva , oligomenorrea , picazón, intolerancia al calor, pérdida de peso a pesar del aumento del apetito , diarrea , defecación frecuente , palpitaciones , debilidad muscular parcial periódica o parálisis, especialmente en aquellos de Ascendencia asiática, [7] y calidez y humedad de la piel. [8] Otros signos que se pueden observar en el examen físico son, con mayor frecuencia, un agrandamiento difuso (generalmente simétrico), tiroides no dolorosa, retraso del párpado , lagrimeo excesivo debido a la oftalmopatía de Graves, arritmias del corazón, como taquicardia sinusal , fibrilación auricular , y contracciones ventriculares prematuras , e hipertensión . [8] [9]
La causa exacta no está clara, pero se cree que implica una combinación de factores genéticos y ambientales. [3] Si bien ocurre un mecanismo teórico por el cual la exposición a factores estresantes severos y altos niveles de angustia posterior, como el trastorno de estrés postraumático, podría aumentar el riesgo de enfermedad inmune y causar un agravamiento de la respuesta autoinmune que conduce a la enfermedad de Graves, más Se necesitan datos clínicos sólidos para llegar a una conclusión firme. [10]
Se observa una predisposición genética a la enfermedad de Graves, y algunas personas son más propensas a desarrollar anticuerpos activadores del receptor de TSH debido a una causa genética. El antígeno leucocitario humano DR (especialmente DR3) parece desempeñar un papel. [11] Hasta la fecha, no se ha encontrado ningún defecto genético claro que apunte a una causa de un solo gen . [ cita necesaria ]
Los genes que se cree que están involucrados incluyen los de la tiroglobulina , el receptor de tirotropina , el no receptor de proteína tirosina fosfatasa tipo 22 ( PTPN22 ) y el antígeno 4 asociado a linfocitos T citotóxicos , entre otros. [12]
Dado que la enfermedad de Graves es una enfermedad autoinmune que aparece repentinamente, a menudo más adelante en la vida, una infección viral o bacteriana puede desencadenar anticuerpos, que reaccionan de forma cruzada con el receptor de TSH humano, un fenómeno conocido como mimetismo antigénico . [13]
La bacteria Yersinia enterocolitica tiene similitud estructural con el receptor de tirotropina humano [11] y se planteó la hipótesis de que contribuye al desarrollo de la autoinmunidad tiroidea que surge por otras razones en individuos genéticamente susceptibles. [14] En la década de 1990, se sugirió que Y. enterocolitica estaba posiblemente asociada con la enfermedad de Graves. [15] Más recientemente, se ha cuestionado el papel de Y. enterocolitica . [dieciséis]
El virus de Epstein-Barr es otro posible desencadenante. [17]
Las inmunoglobulinas estimulantes de la tiroides reconocen y se unen al receptor de TSH, que estimula la secreción de tiroxina (T4) y triyodotironina (T3). Los receptores de tiroxina en la glándula pituitaria son activados por el exceso de hormona, suprimiendo la liberación adicional de TSH en un circuito de retroalimentación negativa. El resultado son niveles muy altos de hormonas tiroideas circulantes y un nivel bajo de TSH. [ cita necesaria ]

La enfermedad de Graves es un trastorno autoinmune en el que el cuerpo produce anticuerpos específicos contra una autoproteína : el receptor de la hormona estimulante de la tiroides. ( También se pueden producir anticuerpos contra la tiroglobulina y las hormonas tiroideas T3 y T4).
Estos anticuerpos causan hipertiroidismo porque se unen a la TSHr y la estimulan crónicamente . La TSHr se expresa en las células foliculares de la glándula tiroides (las células que producen la hormona tiroidea) y el resultado de la estimulación crónica es una producción anormalmente alta de T3 y T4. Esto, a su vez, provoca los síntomas clínicos de hipertiroidismo y el agrandamiento de la glándula tiroides visible como bocio.
El exoftalmos infiltrativo que se presenta frecuentemente se ha explicado postulando que la glándula tiroides y los músculos extraoculares comparten un antígeno común, que es reconocido por los anticuerpos. Los anticuerpos que se unen a los músculos extraoculares provocarían hinchazón detrás del globo ocular.
La piel de "piel de naranja" se ha explicado por la infiltración de anticuerpos debajo de la piel, provocando una reacción inflamatoria y posteriores placas fibrosas.
Los tres tipos de autoanticuerpos contra el receptor de TSH son:
Otro efecto del hipertiroidismo es la pérdida ósea por osteoporosis, causada por una mayor excreción de calcio y fósforo en la orina y las heces. Los efectos pueden minimizarse si el hipertiroidismo se trata a tiempo. La tirotoxicosis también puede aumentar los niveles de calcio en la sangre hasta en un 25%. Esto puede causar malestar estomacal, micción excesiva y deterioro de la función renal. [18]
La enfermedad de Graves puede presentarse clínicamente con uno o más de estos signos característicos: [ cita necesaria ]
Dos signos son verdaderamente diagnósticos de la enfermedad de Graves (es decir, no se observan en otras afecciones de hipertiroidismo): exoftalmos y edema sin fóvea ( mixedema pretibial ). El bocio es un agrandamiento de la glándula tiroides y es de tipo difuso (es decir, diseminado por toda la glándula). El bocio difuso se puede observar con otras causas de hipertiroidismo, aunque la enfermedad de Graves es la causa más común de bocio difuso. Un bocio grande será visible a simple vista, pero uno pequeño (agrandamiento leve de la glándula) puede detectarse sólo mediante un examen físico. En ocasiones, el bocio no es clínicamente detectable, pero sólo puede observarse mediante tomografía computarizada o examen ecográfico de la tiroides. [ cita necesaria ] Otro signo de la enfermedad de Graves es el hipertiroidismo, es decir, la sobreproducción de las hormonas tiroideas T3 y T4. También se observan niveles normales de tiroides y, en ocasiones, también hipotiroidismo, que puede contribuir a provocar el bocio (aunque no es la causa de la enfermedad de Graves). El hipertiroidismo en la enfermedad de Graves se confirma, como ocurre con cualquier otra causa de hipertiroidismo, midiendo los niveles sanguíneos elevados de T3 y T4 libres (no unidas). [ cita necesaria ]
Otras mediciones de laboratorio útiles en la enfermedad de Graves incluyen la hormona estimulante de la tiroides (TSH, generalmente indetectable en la enfermedad de Graves debido a la retroalimentación negativa de los niveles elevados de T3 y T4) y el yodo unido a proteínas (elevado). Los anticuerpos estimulantes de la tiroides detectados serológicamente , la captación de yodo radiactivo o la ecografía tiroidea con Doppler pueden confirmar de forma independiente el diagnóstico de enfermedad de Graves.
Normalmente no se requiere una biopsia para obtener pruebas histiológicas, pero se puede obtener si se realiza una tiroidectomía.
El bocio en la enfermedad de Graves a menudo no es nodular, pero los nódulos tiroideos también son comunes. [19] Diferenciar las formas comunes de hipertiroidismo, como la enfermedad de Graves, el adenoma único de tiroides y el bocio multinodular tóxico, es importante para determinar el tratamiento adecuado. [19] La diferenciación entre estas entidades ha avanzado , a medida que han mejorado las pruebas de imagen y bioquímicas. Se ha demostrado que la medición de anticuerpos contra el receptor de TSH con el ensayo h-TBII es eficaz y fue el enfoque más práctico encontrado en un estudio. [20]
La oftalmopatía asociada a la tiroides (TAO), o enfermedad ocular tiroidea (TED), es la manifestación extratiroidea más común de la enfermedad de Graves. Es una forma de inflamación orbitaria linfocítica idiopática y, aunque su patogénesis no se comprende completamente, se cree que la activación autoinmune de los fibroblastos orbitarios , que en TAO expresan el receptor de TSH , desempeña un papel central. [21]
La hipertrofia de los músculos extraoculares, la adipogénesis y el depósito de glicosaminoglicanos no sulfatados y hialuronato causan la expansión de la grasa orbitaria y los compartimentos musculares, lo que dentro de los límites de la órbita ósea puede provocar neuropatía óptica distiroidea , aumento de la presión intraocular , proptosis y congestión venosa. a quemosis y edema periorbitario, y remodelación progresiva de las paredes orbitarias. [22] [23] [24] Otras características distintivas de la TAO incluyen retracción del párpado, miopatía restrictiva, queratoconjuntivitis límbica superior y queratopatía por exposición . [ cita necesaria ]
La gravedad de la enfermedad ocular se puede clasificar mediante la mnemónica: "SIN ESPECIFICACIONES": [25]
Normalmente, la historia natural de la TAO sigue la curva de Rundle, que describe un rápido empeoramiento durante una fase inicial, hasta un pico de máxima gravedad, y luego una mejora hasta una meseta estática, sin embargo, sin volver a una condición normal. [26]
El tratamiento de la enfermedad de Graves incluye fármacos antitiroideos que reducen la producción de hormona tiroidea, yodo radiactivo (yodo radiactivo I-131 ) y tiroidectomía (escisión quirúrgica de la glándula). Como operar a un paciente hipertiroideo es peligroso, antes de la tiroidectomía, se administra un tratamiento preoperatorio con medicamentos antitiroideos para que el paciente sea eutiroideo. Cada uno de estos tratamientos tiene ventajas y desventajas, y ningún enfoque de tratamiento se considera el mejor para todos. [ cita necesaria ]
El tratamiento con medicamentos antitiroideos debe administrarse durante seis meses a dos años para que sea eficaz. Incluso entonces, al suspender el tratamiento, el estado de hipertiroidismo puede reaparecer. El riesgo de recurrencia es de alrededor del 40% al 50% y el tratamiento de por vida con fármacos antitiroideos conlleva algunos efectos secundarios como agranulocitosis y enfermedad hepática . [27] Los efectos secundarios de los medicamentos antitiroideos incluyen una reducción potencialmente fatal en el nivel de glóbulos blancos. La terapia con yodo radiactivo es el tratamiento más común en los Estados Unidos, mientras que los fármacos antitiroideos y/o la tiroidectomía se utilizan con mayor frecuencia en Europa, Japón y la mayor parte del resto del mundo.
Los betabloqueantes (como el propranolol ) se pueden usar para inhibir los síntomas de taquicardia y náuseas del sistema nervioso simpático hasta que los tratamientos antitiroideos comiencen a surtir efecto. Los betabloqueantes puros no inhiben la retracción del párpado en los ojos, que está mediada por los receptores alfa adrenérgicos.
Los principales fármacos antitiroideos son el carbimazol (en el Reino Unido), el metimazol (en los EE. UU.) y el propiltiouracilo /PTU. Estos fármacos bloquean la unión del yodo y el acoplamiento de las yodotirosinas. El efecto secundario más peligroso es la agranulocitosis (1/250, más en PTU). Otras incluyen granulocitopenia (dosis dependiente, que mejora al suspender el fármaco) y anemia aplásica . Los pacientes que toman estos medicamentos deben consultar a un médico si desarrollan dolor de garganta o fiebre. Los efectos secundarios más comunes son erupción cutánea y neuritis periférica . Estos fármacos también atraviesan la placenta y se secretan en la leche materna. El yodo de Lugol se puede utilizar para bloquear la síntesis hormonal antes de la cirugía. [ cita necesaria ]
Un ensayo de control aleatorio que probó el tratamiento de dosis única para Graves encontró que el metimazol alcanzó el estado eutiroideo de manera más efectiva después de 12 semanas que el propiltiouracilo (77,1% en los grupos de 15 mg de metimazol frente a 19,4% en los grupos de 150 mg de propiltiouracilo). [28]
No se mostraron diferencias en el resultado al agregar tiroxina a la medicación antitiroidea y continuar con tiroxina versus placebo después de retirar la medicación antitiroidea. Sin embargo, se encontraron dos marcadores que pueden ayudar a predecir el riesgo de recurrencia. Estos dos marcadores son un anticuerpo TSHr positivo (TSHR-Ab) y fumar. Un TSHR-Ab positivo al final del tratamiento con fármacos antitiroideos aumenta el riesgo de recurrencia al 90% ( sensibilidad 39%, especificidad 98%), y un TSHR-Ab negativo al final del tratamiento con fármacos antitiroideos se asocia con una probabilidad del 78% de permanecer en remisión. Se demostró que fumar tiene un impacto independiente de un TSHR-Ab positivo. [29]
El yodo radiactivo (yodo radiactivo-131) se desarrolló a principios de la década de 1940 en el Centro de Investigación Clínica General Mallinckrodt . Esta modalidad es adecuada para la mayoría de los pacientes, aunque algunos prefieren utilizarla principalmente en pacientes de mayor edad. Las indicaciones para el yodo radiactivo son el fracaso del tratamiento médico o la cirugía y cuando el tratamiento médico o quirúrgico está contraindicado. El hipotiroidismo puede ser una complicación de esta terapia, pero puede tratarse con hormonas tiroideas si aparece. La razón del yodo radiactivo es que se acumula en la tiroides e irradia la glándula con sus radiaciones beta y gamma, siendo aproximadamente el 90% de la radiación total emitida por las partículas beta (electrones). El método más común de tratamiento con yodo-131 es administrar una cantidad específica en microcurios por gramo de glándula tiroides según la palpación o imágenes de radiodiagnóstico de la glándula durante 24 horas. [30] Los pacientes que reciben la terapia deben ser monitoreados regularmente con análisis de sangre de tiroides para garantizar que sean tratados con hormona tiroidea antes de que presenten hipotiroidismo sintomático. [31]
Las contraindicaciones de la RAI son el embarazo (absoluta), la oftalmopatía (relativa; puede agravar la enfermedad ocular tiroidea) o los nódulos solitarios . [32]
Las desventajas de este tratamiento son una alta incidencia de hipotiroidismo (hasta un 80%) que eventualmente requiere un suplemento de hormona tiroidea en forma de pastilla diaria. El tratamiento con yodo radiactivo actúa lentamente (durante meses o años) para destruir la glándula tiroides, y el hipertiroidismo asociado a la enfermedad de Graves no se cura en todas las personas con yodo radiactivo, pero tiene una tasa de recaída que depende de la dosis de yodo radiactivo que se administra. [32] En casos raros, la tiroiditis inducida por radiación se ha relacionado con este tratamiento. [33]
Esta modalidad es apta para personas jóvenes y embarazadas. Las indicaciones de tiroidectomía se pueden separar en indicaciones absolutas o indicaciones relativas. Estas indicaciones ayudan a decidir qué personas se beneficiarían más de la cirugía. [27] Las indicaciones absolutas son un bocio grande (especialmente al comprimir la tráquea ), nódulos sospechosos o sospecha de cáncer (para examinar patológicamente la tiroides), y personas con oftalmopatía y además si es el método de tratamiento preferido de la persona o si se niega a someterse a un tratamiento con yodo radiactivo. Se recomienda retrasar el embarazo seis meses después del tratamiento con yodo radiactivo. [27]
Son posibles tanto la tiroidectomía subtotal bilateral como el procedimiento de Hartley-Dunhill (hemitiroidectomía de un lado y lobectomía parcial del otro lado).
Las ventajas son la curación inmediata y la posible eliminación del carcinoma . Sus riesgos son lesión del nervio laríngeo recurrente , hipoparatiroidismo (debido a la extirpación de las glándulas paratiroides ), hematoma (que puede poner en peligro la vida si comprime la tráquea), recaída después de un tratamiento médico, infecciones (menos comunes) y cicatrices . [27] El aumento en el riesgo de lesión nerviosa puede deberse al aumento de la vascularización del parénquima tiroideo y al desarrollo de vínculos entre la cápsula tiroidea y los tejidos circundantes. Según se informa, existe una incidencia del 1% de parálisis permanente del nervio laríngeo recurrente después de una tiroidectomía completa. [27] Los riesgos relacionados con la anestesia son muchos, por lo que la coordinación con el anestesiólogo y la optimización del paciente para la cirugía preoperatoriamente son esenciales. La extirpación de la glándula permite realizar una biopsia completa para tener evidencia definitiva de cáncer en cualquier parte de la tiroides. (Las biopsias con aguja no son tan precisas para predecir un estado benigno de la tiroides). No se requiere ningún tratamiento adicional de la tiroides, a menos que se detecte cáncer. Se puede realizar un estudio de absorción de yodo radiactivo después de la cirugía, para garantizar que se destruyan todas las células tiroideas restantes (potencialmente cancerosas) (es decir, cerca de los nervios de las cuerdas vocales). Además de esto, el único tratamiento restante será la levotiroxina , o pastillas sustitutivas de la tiroides que se tomarán por el resto de la vida del paciente.
Un artículo de revisión de 2013 concluye que la cirugía parece ser la más exitosa en el tratamiento de la enfermedad de Graves, siendo la tiroidectomía total la opción quirúrgica preferida. [34]
Los casos leves se tratan con gotas lubricantes para los ojos o gotas antiinflamatorias no esteroides. Los casos graves que amenazan la visión (exposición de la córnea o compresión del nervio óptico) se tratan con esteroides o descompresión orbitaria. En todos los casos, dejar de fumar es fundamental. La visión doble se puede corregir con gafas prismáticas y cirugía (esta última sólo cuando el proceso se ha mantenido estable durante un tiempo).
La dificultad para cerrar los ojos se puede tratar con gel lubricante por la noche o con cinta adhesiva en los ojos para permitir un sueño completo y profundo.
Se puede realizar una descompresión orbital para permitir que los ojos saltones se retraigan hacia la cabeza. Se extrae hueso del cráneo detrás de los ojos y se crea espacio para que los músculos y el tejido graso vuelvan a caer dentro del cráneo. [35]
Para el tratamiento de la enfermedad de Graves clínicamente activa, la orbitopatía (puntuación de actividad clínica >2) con gravedad al menos de leve a moderada, el tratamiento de elección son los glucocorticoides intravenosos, generalmente administrados en forma de pulsos de metilprednisolona intravenosa. Los estudios han demostrado consistentemente que la metilprednisolona intravenosa en pulsos es superior a los glucocorticoides orales tanto en términos de eficacia como de disminución de efectos secundarios para el tratamiento de la orbitopatía de Graves. [36]
Si no se trata, podrían producirse complicaciones más graves, incluidos defectos de nacimiento durante el embarazo, mayor riesgo de aborto espontáneo , pérdida de minerales óseos [37] y, en casos extremos, la muerte (p. ej., indirectamente por complicaciones o por una tormenta tiroidea ). La enfermedad de Graves suele ir acompañada de un aumento de la frecuencia cardíaca, lo que puede provocar más complicaciones cardíacas, incluida la pérdida del ritmo cardíaco normal (fibrilación auricular), que puede provocar un derrame cerebral. Si los ojos son lo suficientemente proptóticos (abultados) como para que los párpados no se cierren completamente durante la noche, se producirá sequedad, con el riesgo de una infección corneal secundaria, que podría provocar ceguera. La presión sobre el nervio óptico detrás del globo también puede provocar defectos del campo visual y pérdida de la visión. El hipertiroidismo prolongado no tratado puede provocar pérdida ósea, que puede resolverse con tratamiento. [37]

La enfermedad de Graves ocurre en aproximadamente el 0,5% de las personas. [4] Los datos sobre la enfermedad de Graves han demostrado que el riesgo de por vida para las mujeres es de alrededor del 3% y del 0,5% para los hombres. [39] Ocurre aproximadamente 7,5 veces más a menudo en mujeres que en hombres [1] y a menudo comienza entre las edades de 40 y 60 años. [6] Es la causa más común de hipertiroidismo en los Estados Unidos (alrededor del 50 al 80 % de los casos). [1] [4]
La enfermedad de Graves debe su nombre al médico irlandés Robert James Graves , [40] quien describió un caso de bocio con exoftalmos en 1835. [41] ( Los epónimos médicos a menudo tienen un estilo no posesivo; por lo tanto, la enfermedad de Graves y la enfermedad de Graves son estilos variantes de el mismo término.)
El alemán Karl Adolph von Basedow informó de forma independiente la misma constelación de síntomas en 1840. [42] [43] Como resultado, en el continente europeo, los términos "síndrome de Basedow", [44] "enfermedad de Basedow" o "Morbus Basedow" " [45] son más comunes que la "enfermedad de Graves". [44] [46]
La enfermedad de Graves [44] [45] también ha sido llamada bocio exoftálmico . [45]
Con menos frecuencia, se la conoce como enfermedad de Parry, [44] [45] enfermedad de Begbie, enfermedad de Flajan, síndrome de Flajani-Basedow y enfermedad de Marsh. [44] Estos nombres para la enfermedad se derivaron de Caleb Hillier Parry , James Begbie , Giuseppe Flajani y Henry Marsh . [44] Los primeros informes, que no circularon ampliamente, de casos de bocio con exoftalmos fueron publicados por los italianos Giuseppe Flajani [47] y Antonio Giuseppe Testa, [48] en 1802 y 1810, respectivamente. [49] Antes de estos, Caleb Hillier Parry, [50] un notable médico provincial de Inglaterra de finales del siglo XVIII (y amigo de Edward Miller-Gallus), [51] describió un caso en 1786. Este caso no fue publicado. hasta 1825, diez años por delante de Graves. [52]
Sin embargo, el mérito de la primera descripción de la enfermedad de Graves corresponde al médico persa del siglo XII Sayyid Ismail al-Jurjani , [53] quien notó la asociación entre bocio y exoftalmos en su Tesauro del Shah de Khwarazm , el principal diccionario médico. de su época. [44] [54]
Se están investigando agentes que actúan como antagonistas de los receptores de la hormona estimulante de la tiroides como posible tratamiento para la enfermedad de Graves. [89]
{{cite book}}: |last1=tiene nombre genérico ( ayuda )Mantenimiento CS1: nombres numéricos: lista de autores ( enlace )Según Garrison, Parry notó por primera vez la afección en 1786. La informó brevemente en su
Elements of Pathology and Therapeutics
, 1815. Reimpreso en Medical Classics, 1940, 5: 8–30
Los espectadores tampoco pudieron evitar sorprenderse por sus ojos saltones, que habían resultado de una operación fallida para la enfermedad de Graves.