La epidemiología es el estudio y análisis de la distribución (quién, cuándo y dónde), los patrones y los determinantes de las condiciones de salud y enfermedad en una población definida .
Es una piedra angular de la salud pública y da forma a las decisiones políticas y las prácticas basadas en evidencia al identificar factores de riesgo de enfermedades y objetivos para la atención sanitaria preventiva . Los epidemiólogos ayudan con el diseño de estudios, la recopilación y el análisis estadístico de datos, modifican la interpretación y la difusión de los resultados (incluida la revisión por pares y la revisión sistemática ocasional ). La epidemiología ha ayudado a desarrollar la metodología utilizada en la investigación clínica , los estudios de salud pública y, en menor medida, la investigación básica en ciencias biológicas. [1]
Las principales áreas de estudio epidemiológico incluyen la causa y transmisión de enfermedades , la investigación de brotes , la vigilancia de enfermedades , la epidemiología ambiental , la epidemiología forense , la epidemiología ocupacional , la detección , el biomonitoreo y las comparaciones de los efectos del tratamiento, como en los ensayos clínicos . Los epidemiólogos dependen de otras disciplinas científicas como la biología para comprender mejor los procesos de las enfermedades, las estadísticas para hacer un uso eficiente de los datos y sacar conclusiones apropiadas, las ciencias sociales para comprender mejor las causas próximas y distales y la ingeniería para evaluar la exposición .
Epidemiología , que literalmente significa "el estudio de lo que afecta al pueblo", se deriva del griego epi 'sobre, entre' demos 'pueblo, distrito' y logos 'estudio, palabra, discurso', lo que sugiere que se aplica sólo a las poblaciones humanas. Sin embargo, el término es muy utilizado en estudios de poblaciones zoológicas (epidemiología veterinaria), aunque el término " epizoología " está disponible, y también se ha aplicado a estudios de poblaciones de plantas ( epidemiología botánica o de enfermedades de las plantas ). [2]
La distinción entre "epidemia" y "endémica" fue trazada por primera vez por Hipócrates , [3] para distinguir entre enfermedades que "afectan" a una población (epidemia) de aquellas que "residen dentro" de una población (endémica). [4] El término "epidemiología" parece haber sido utilizado por primera vez para describir el estudio de las epidemias en 1802 por el médico español Joaquín de Villalba Epidemiología Española . [4] Los epidemiólogos también estudian la interacción de las enfermedades en una población, una condición conocida como sindemia .
El término epidemiología se aplica ahora ampliamente para abarcar la descripción y la causalidad no sólo de las enfermedades infecciosas epidémicas, sino también de las enfermedades en general, incluidas las afecciones relacionadas. Algunos ejemplos de temas examinados a través de la epidemiología incluyen la presión arterial alta, las enfermedades mentales y la obesidad . Por tanto, esta epidemiología se basa en cómo el patrón de la enfermedad provoca cambios en la función de los seres humanos.
El médico griego Hipócrates , enseñado por Demócrito, era conocido como el padre de la medicina , [5] [6] buscaba una lógica para la enfermedad; es la primera persona que se sabe que examinó las relaciones entre la aparición de enfermedades y las influencias ambientales. [7] Hipócrates creía que las enfermedades del cuerpo humano eran causadas por un desequilibrio de los cuatro humores (bilis negra, bilis amarilla, sangre y flema). La cura a la enfermedad era quitar o añadir el humor en cuestión para equilibrar el cuerpo. Esta creencia llevó a la aplicación de la sangría y las dietas en medicina. [8] Acuñó los términos endémico (para enfermedades que generalmente se encuentran en algunos lugares pero no en otros) y epidémico (para enfermedades que se ven en algunos momentos pero no en otros). [9]
A mediados del siglo XVI, un médico de Verona llamado Girolamo Fracastoro fue el primero en proponer la teoría de que las partículas muy pequeñas e invisibles que causan enfermedades estaban vivas. Se consideraba que podían propagarse por el aire, multiplicarse por sí mismos y ser destruidos por el fuego. De esta manera refutó la teoría de los miasmas (gas venenoso en personas enfermas) de Galeno . En 1543 escribió un libro De contagione et contagiosis morbis , en el que fue el primero en promover la higiene personal y ambiental para prevenir enfermedades. El desarrollo de un microscopio suficientemente potente por parte de Antonie van Leeuwenhoek en 1675 proporcionó evidencia visual de partículas vivas consistente con la teoría de los gérmenes sobre las enfermedades . [ cita necesaria ]
Durante la dinastía Ming , Wu Youke (1582-1652) desarrolló la idea de que algunas enfermedades eran causadas por agentes transmisibles, a los que llamó Li Qi (戾气 o factores pestilenciales) cuando observó varias epidemias a su alrededor entre 1641 y 1644 . 10] Su libro Wen Yi Lun (瘟疫论, Tratado sobre la pestilencia/Tratado sobre enfermedades epidémicas) puede considerarse como el principal trabajo etiológico que presentó el concepto. [11] Sus conceptos todavía estaban siendo considerados al analizar el brote de SARS por la OMS en 2004 en el contexto de la medicina tradicional china. [12]
Otro pionero, Thomas Sydenham (1624-1689), fue el primero en distinguir las fiebres de los londinenses a finales del siglo XVII. Sus teorías sobre la cura de la fiebre encontraron mucha resistencia por parte de los médicos tradicionales de la época. No pudo encontrar la causa inicial de la viruela que investigó y trató. [8]
John Graunt , un mercero y estadístico aficionado, publicó Natural and Political Observations... upon the Bills of Mortality en 1662. En él, analizó las listas de mortalidad en Londres antes de la Gran Peste , presentó una de las primeras tablas de mortalidad e informó Tendencias temporales para muchas enfermedades, nuevas y antiguas. Proporcionó evidencia estadística para muchas teorías sobre las enfermedades y también refutó algunas ideas generalizadas sobre ellas. [ cita necesaria ]
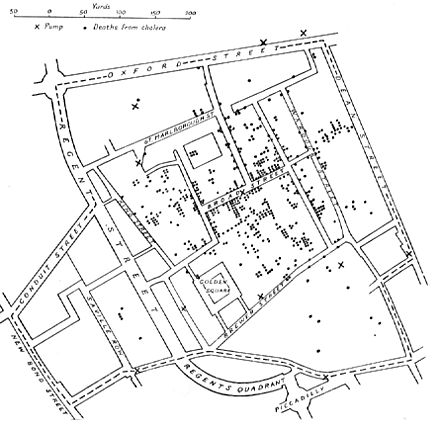
John Snow es famoso por sus investigaciones sobre las causas de las epidemias de cólera del siglo XIX y también es conocido como el padre de la epidemiología (moderna). [13] [14] Comenzó notando tasas de mortalidad significativamente más altas en dos áreas suministradas por Southwark Company. Su identificación de la bomba de Broad Street como la causa de la epidemia del Soho se considera el ejemplo clásico de epidemiología. Snow usó cloro en un intento de limpiar el agua y quitó la manija; esto puso fin al brote. Esto ha sido percibido como un acontecimiento importante en la historia de la salud pública y considerado como el acontecimiento fundacional de la ciencia de la epidemiología, habiendo ayudado a dar forma a las políticas de salud pública en todo el mundo. [15] [16] Sin embargo, la investigación de Snow y las medidas preventivas para evitar nuevos brotes no fueron plenamente aceptadas ni puestas en práctica hasta después de su muerte debido a la teoría del miasma predominante en la época, un modelo de enfermedad en el que se culpaba a la mala calidad del aire. por enfermedad. Esto se utilizó para racionalizar las altas tasas de infección en áreas empobrecidas en lugar de abordar los problemas subyacentes de la mala nutrición y saneamiento, y su trabajo demostró que era falso. [17]
Otros pioneros incluyen al médico danés Peter Anton Schleisner, quien en 1849 relató su trabajo sobre la prevención de la epidemia de tétanos neonatal en las islas Vestmanna en Islandia . [18] [19] Otro pionero importante fue el médico húngaro Ignaz Semmelweis , quien en 1847 redujo la mortalidad infantil en un hospital de Viena al instituir un procedimiento de desinfección. Sus hallazgos se publicaron en 1850, pero su trabajo fue mal recibido por sus colegas, quienes interrumpieron el procedimiento. La desinfección no se volvió una práctica generalizada hasta que el cirujano británico Joseph Lister "descubrió" los antisépticos en 1865 a la luz del trabajo de Louis Pasteur . [ cita necesaria ]
A principios del siglo XX, Ronald Ross , Janet Lane-Claypon , Anderson Gray McKendrick y otros introdujeron los métodos matemáticos en la epidemiología . [20] [21] [22] [23] En un desarrollo paralelo durante la década de 1920, el patólogo alemán-suizo Max Askanazy y otros fundaron la Sociedad Internacional de Patología Geográfica para investigar sistemáticamente la patología geográfica del cáncer y otras enfermedades no infecciosas en todo el mundo. poblaciones en diferentes regiones. Después de la Segunda Guerra Mundial, Richard Doll y otros no patólogos se unieron al campo y desarrollaron métodos para estudiar el cáncer, una enfermedad con patrones y modos de aparición que no podían estudiarse adecuadamente con los métodos desarrollados para las epidemias de enfermedades infecciosas. La patología geográfica finalmente se combinó con la epidemiología de enfermedades infecciosas para crear el campo que hoy es la epidemiología. [24]
Otro avance fue la publicación en 1954 de los resultados de un estudio de médicos británicos , dirigido por Richard Doll y Austin Bradford Hill , que brindó un fuerte apoyo estadístico al vínculo entre el tabaquismo y el cáncer de pulmón . [ cita necesaria ]
A finales del siglo XX, con el avance de las ciencias biomédicas, se identificaron varios marcadores moleculares en la sangre, otras muestras biológicas y el medio ambiente como predictores del desarrollo o riesgo de una determinada enfermedad. La investigación epidemiológica para examinar la relación entre estos biomarcadores analizados a nivel molecular y las enfermedades se denominó en términos generales " epidemiología molecular ". Específicamente, la " epidemiología genética " se ha utilizado para la epidemiología de la variación genética y las enfermedades de la línea germinal. La variación genética normalmente se determina utilizando ADN de leucocitos de sangre periférica. [ cita necesaria ]
Desde la década de 2000, los estudios de asociación de todo el genoma (GWAS) se han realizado habitualmente para identificar factores de riesgo genéticos para muchas enfermedades y afecciones de salud. [25]
Si bien la mayoría de los estudios de epidemiología molecular todavía utilizan sistemas convencionales de clasificación y diagnóstico de enfermedades , se reconoce cada vez más que la progresión de la enfermedad representa procesos inherentemente heterogéneos que difieren de persona a persona. Conceptualmente, cada individuo tiene un proceso de enfermedad único diferente de cualquier otro individuo ("el principio de enfermedad única"), [26] [27] considerando la unicidad del exposoma (una totalidad de exposiciones endógenas y exógenas/ambientales) y su influencia única en proceso patológico molecular en cada individuo. Los estudios para examinar la relación entre una exposición y la firma patológica molecular de una enfermedad (particularmente el cáncer ) se volvieron cada vez más comunes a lo largo de la década de 2000. Sin embargo, el uso de la patología molecular en epidemiología planteó desafíos únicos, incluida la falta de directrices de investigación y metodologías estadísticas estandarizadas , y la escasez de expertos interdisciplinarios y programas de capacitación. [28] Además, el concepto de heterogeneidad de la enfermedad parece entrar en conflicto con la premisa de larga data en epidemiología de que los individuos con el mismo nombre de enfermedad tienen etiologías y procesos de enfermedad similares. Para resolver estos problemas y hacer avanzar las ciencias de la salud de la población en la era de la medicina de precisión molecular , se integró la "patología molecular" y la "epidemiología" para crear un nuevo campo interdisciplinario de " epidemiología patológica molecular " (MPE), [29] [30] definido como "epidemiología de la patología molecular y heterogeneidad de la enfermedad". En MPE, los investigadores analizan las relaciones entre (A) factores ambientales, dietéticos, de estilo de vida y genéticos; (B) alteraciones en moléculas celulares o extracelulares; y (C) evolución y progresión de la enfermedad. Una mejor comprensión de la heterogeneidad de la patogénesis de la enfermedad contribuirá aún más a dilucidar las etiologías de la enfermedad. El enfoque MPE se puede aplicar no sólo a enfermedades neoplásicas sino también a enfermedades no neoplásicas. [31] El concepto y paradigma de MPE se han generalizado en la década de 2010. [32] [33] [34] [35] [36] [37] [38] [ citas excesivas ]
En 2012, se reconoció que la evolución de muchos patógenos es lo suficientemente rápida como para ser muy relevante para la epidemiología y que, por lo tanto, se podría ganar mucho con un enfoque interdisciplinario de las enfermedades infecciosas que integre la epidemiología y la evolución molecular para "informar las estrategias de control, o incluso el tratamiento de los pacientes". ". [39] [40] Los estudios epidemiológicos modernos pueden utilizar estadísticas avanzadas y aprendizaje automático para crear modelos predictivos , así como para definir los efectos del tratamiento. [41] [42] Cada vez se reconoce más que se puede utilizar para estudios epidemiológicos una amplia gama de fuentes de datos modernas, muchas de las cuales no provienen de la atención sanitaria ni de la epidemiología. Esta epidemiología digital puede incluir datos de búsquedas en Internet, registros de teléfonos móviles y ventas minoristas de medicamentos. [ cita necesaria ]

Los epidemiólogos emplean una variedad de diseños de estudio, desde observacionales hasta experimentales, y generalmente se clasifican en descriptivos (que implican la evaluación de datos que cubren tiempo, lugar y persona), analíticos (con el objetivo de examinar más a fondo asociaciones conocidas o relaciones hipotéticas) y experimentales (un término (a menudo se equipara con ensayos clínicos o comunitarios de tratamientos y otras intervenciones). En los estudios observacionales se permite que la naturaleza "siga su curso", como observan los epidemiólogos desde la barrera. Por el contrario, en los estudios experimentales, el epidemiólogo es quien controla todos los factores que entran en un determinado caso de estudio. [43] Los estudios epidemiológicos tienen como objetivo, cuando sea posible, revelar relaciones imparciales entre exposiciones como el alcohol o el tabaquismo, agentes biológicos , estrés o sustancias químicas con la mortalidad o la morbilidad . La identificación de relaciones causales entre estas exposiciones y los resultados es un aspecto importante de la epidemiología. Los epidemiólogos modernos utilizan la informática y la infodemiología [44] [45] como herramientas. [ cita necesaria ] [46] [47] [48]
Los estudios observacionales tienen dos componentes, descriptivos y analíticos. Las observaciones descriptivas se refieren a "quién, qué, dónde y cuándo ocurre la aparición de estados relacionados con la salud". Sin embargo, las observaciones analíticas se ocupan más del "cómo" de un evento relacionado con la salud. [43] La epidemiología experimental contiene tres tipos de casos: ensayos controlados aleatorios (a menudo utilizados para probar un nuevo medicamento o fármaco), ensayos de campo (realizados con personas con alto riesgo de contraer una enfermedad) y ensayos comunitarios (investigaciones sobre enfermedades de origen social). ). [43]
El término "tríada epidemiológica" se utiliza para describir la intersección del huésped , el agente y el entorno al analizar un brote. [ cita necesaria ]
Las series de casos pueden referirse al estudio cualitativo de la experiencia de un solo paciente, o de un pequeño grupo de pacientes con un diagnóstico similar, o de un factor estadístico con potencial de producir enfermedad con periodos en los que no están expuestos. [49]
El primer tipo de estudio es puramente descriptivo y no puede utilizarse para hacer inferencias sobre la población general de pacientes con esa enfermedad. Este tipo de estudios, en los que un médico astuto identifica una característica inusual de una enfermedad o de la historia de un paciente, pueden conducir a la formulación de una nueva hipótesis. Utilizando los datos de la serie, se podrían realizar estudios analíticos para investigar posibles factores causales. Estos pueden incluir estudios de casos y controles o estudios prospectivos. Un estudio de casos y controles implicaría comparar controles comparables sin la enfermedad con los casos de la serie. Un estudio prospectivo implicaría seguir la serie de casos a lo largo del tiempo para evaluar la historia natural de la enfermedad. [50]
El último tipo, descrito más formalmente como estudios de series de casos autocontrolados, divide el tiempo de seguimiento de cada paciente en períodos expuestos y no expuestos y utiliza procesos de regresión de Poisson de efectos fijos para comparar la tasa de incidencia de un resultado determinado entre períodos expuestos y no expuestos. . Esta técnica se ha utilizado ampliamente en el estudio de reacciones adversas a la vacunación y, en algunas circunstancias, se ha demostrado que proporciona un poder estadístico comparable al disponible en los estudios de cohortes. [ cita necesaria ]
Los estudios de casos y controles seleccionan sujetos según el estado de su enfermedad. Es un estudio retrospectivo. Un grupo de individuos con enfermedad positiva (el grupo "caso") se compara con un grupo de individuos con enfermedad negativa (el grupo "control"). Lo ideal es que el grupo de control provenga de la misma población que dio origen a los casos. El estudio de casos y controles analiza las posibles exposiciones que ambos grupos (casos y controles) pueden haber encontrado. Se construye una tabla de 2 × 2 que muestra los casos expuestos (A), los controles expuestos (B), los casos no expuestos (C) y los controles no expuestos (D). La estadística generada para medir la asociación es el odds ratio (OR), que es la relación entre las probabilidades de exposición en los casos (A/C) y las probabilidades de exposición en los controles (B/D), es decir, OR = (AD /ANTES DE CRISTO). [ cita necesaria ]
Si el OR es significativamente mayor que 1, entonces la conclusión es que "aquellos con la enfermedad tienen más probabilidades de haber estado expuestos", mientras que si es cercano a 1 entonces la exposición y la enfermedad probablemente no estén asociadas. Si el OR es mucho menor que uno, esto sugiere que la exposición es un factor protector en la causa de la enfermedad. Los estudios de casos y controles suelen ser más rápidos y rentables que los estudios de cohortes, pero son sensibles al sesgo (como el sesgo de recuerdo y el sesgo de selección ). El principal desafío es identificar el grupo de control apropiado; la distribución de la exposición entre el grupo de control debe ser representativa de la distribución en la población que dio origen a los casos. Esto se puede lograr extrayendo una muestra aleatoria de la población original en riesgo. Esto tiene como consecuencia que el grupo de control puede contener personas con la enfermedad en estudio cuando la enfermedad tiene una alta tasa de ataque en una población. [ cita necesaria ]
Un inconveniente importante de los estudios de casos y controles es que, para que se consideren estadísticamente significativos, el número mínimo de casos requerido en el intervalo de confianza del 95% está relacionado con el odds ratio mediante la ecuación:
donde N es la relación entre casos y controles. A medida que el odds ratio se acerca a 1, el número de casos necesarios para alcanzar significación estadística crece hasta el infinito; haciendo que los estudios de casos y controles sean prácticamente inútiles para ratios de probabilidades bajos. Por ejemplo, para un odds ratio de 1,5 y casos = controles, la tabla que se muestra arriba se vería así:
Para una razón de probabilidades de 1,1:
Los estudios de cohortes seleccionan sujetos según su estado de exposición. Los sujetos del estudio deben estar en riesgo del resultado que se investiga al comienzo del estudio de cohorte; Esto generalmente significa que deberían estar libres de enfermedad cuando comience el estudio de cohorte. Se realiza un seguimiento de la cohorte a lo largo del tiempo para evaluar su estado de resultados posterior. Un ejemplo de estudio de cohorte sería la investigación de una cohorte de fumadores y no fumadores a lo largo del tiempo para estimar la incidencia del cáncer de pulmón. Se construye la misma tabla de 2×2 que en el estudio de casos y controles. Sin embargo, la estimación puntual generada es el riesgo relativo (RR), que es la probabilidad de enfermedad para una persona del grupo expuesto, P e = A / ( A + B ) sobre la probabilidad de enfermedad para una persona del grupo no expuesto. , P u = C / ( C + D ), es decir RR = Pe / P u .
Al igual que con el OR, un RR mayor que 1 muestra asociación, donde se puede leer la conclusión "aquellos con exposición tenían más probabilidades de desarrollar la enfermedad".
Los estudios prospectivos tienen muchos beneficios sobre los estudios de casos y controles. El RR es una medida del efecto más potente que el OR, ya que el OR es sólo una estimación del RR, ya que la incidencia real no se puede calcular en un estudio de casos y controles en el que los sujetos se seleccionan en función del estado de la enfermedad. La temporalidad se puede establecer en un estudio prospectivo y los factores de confusión se controlan más fácilmente. Sin embargo, son más costosos y existe una mayor probabilidad de perder sujetos durante el seguimiento debido al largo período de tiempo durante el cual se sigue a la cohorte.
Los estudios de cohortes también están limitados por la misma ecuación para el número de casos que los estudios de cohortes, pero, si la tasa de incidencia base en la población del estudio es muy baja, el número de casos requeridos se reduce en 1⁄2 .
Aunque a veces la epidemiología se considera una colección de herramientas estadísticas utilizadas para dilucidar las asociaciones de la exposición con los resultados de salud, una comprensión más profunda de esta ciencia consiste en descubrir relaciones causales .
" La correlación no implica causalidad " es un tema común en gran parte de la literatura epidemiológica. Para los epidemiólogos, la clave está en el término inferencia . La correlación, o al menos la asociación entre dos variables, es un criterio necesario pero no suficiente para inferir que una variable causa a la otra. Los epidemiólogos utilizan datos recopilados y una amplia gama de teorías biomédicas y psicosociales de manera iterativa para generar o ampliar teorías, probar hipótesis y hacer afirmaciones fundamentadas e informadas sobre qué relaciones son causales y sobre exactamente cómo lo son.
Los epidemiólogos enfatizan que la idea de " una causa, un efecto " es una creencia errónea simplista. [51] La mayoría de los resultados, ya sea enfermedad o muerte, son causados por una cadena o red que consta de muchas causas componentes. [52] Las causas pueden distinguirse como condiciones necesarias, suficientes o probabilísticas. Si se puede identificar y controlar una condición necesaria (p. ej., anticuerpos contra un agente patógeno, energía en una lesión), se puede evitar el resultado perjudicial (Robertson, 2015). Una herramienta que se utiliza habitualmente para conceptualizar la multicausalidad asociada a la enfermedad es el modelo circular causal . [53]
En 1965, Austin Bradford Hill propuso una serie de consideraciones para ayudar a evaluar la evidencia de causalidad, [54] que se conocen comúnmente como los " criterios de Bradford Hill ". En contraste con las intenciones explícitas de su autor, las consideraciones de Hill ahora se enseñan a veces como una lista de verificación que se debe implementar para evaluar la causalidad. [55] El propio Hill dijo: "Ninguno de mis nueve puntos de vista puede aportar evidencia indiscutible a favor o en contra de la hipótesis de causa y efecto y ninguno puede ser requerido sine qua non ". [54]
Los estudios epidemiológicos sólo pueden ir a demostrar que un agente pudo haber causado, pero no que causó, un efecto en un caso particular:
La epidemiología se ocupa de la incidencia de enfermedades en las poblaciones y no aborda la cuestión de la causa de la enfermedad de un individuo. Esta cuestión, a veces denominada causalidad específica, está más allá del dominio de la ciencia de la epidemiología. La epidemiología tiene sus límites en el punto en el que se infiere que la relación entre un agente y una enfermedad es causal (causalidad general) y en el que se ha determinado la magnitud del exceso de riesgo atribuido al agente; es decir, la epidemiología aborda si un agente puede causar una enfermedad, no si un agente causó la enfermedad de un demandante específico. [56]
En la legislación estadounidense, la epidemiología por sí sola no puede probar que no existe una asociación causal en general. Por el contrario, los tribunales estadounidenses pueden (y en algunas circunstancias lo hacen) considerarlo, en un caso individual, para justificar una inferencia de que existe una asociación causal, basada en un equilibrio de probabilidades .
La subdisciplina de epidemiología forense está dirigida a la investigación de la causa específica de una enfermedad o lesión en individuos o grupos de personas en casos en los que la causa es controvertida o no está clara, para su presentación en entornos legales.
La práctica epidemiológica y los resultados de los análisis epidemiológicos contribuyen significativamente a los marcos emergentes de gestión de la salud basados en la población.
La gestión de la salud basada en la población abarca la capacidad de:
La gestión moderna de la salud basada en la población es compleja y requiere un conjunto múltiple de habilidades (médicas, políticas, tecnológicas, matemáticas, etc.) de las cuales la práctica y el análisis epidemiológicos son un componente central, que se unifica con la ciencia de la gestión para brindar servicios de salud eficientes y eficaces. atención y orientación sanitaria a una población. Esta tarea requiere la capacidad de visión de futuro de los enfoques modernos de gestión de riesgos que transformen los factores de riesgo para la salud, la incidencia, la prevalencia y las estadísticas de mortalidad (derivadas del análisis epidemiológico) en métricas de gestión que no sólo guíen cómo responde un sistema de salud a los problemas actuales de salud de la población, sino también cómo se puede gestionar un sistema de salud para responder mejor a futuros problemas potenciales de salud de la población. [57]
Ejemplos de organizaciones que utilizan una gestión de la salud basada en la población que aprovecha el trabajo y los resultados de la práctica epidemiológica incluyen la Estrategia Canadiense para el Control del Cáncer, los Programas de Control del Tabaco de Health Canada, la Fundación Rick Hansen y la Iniciativa Canadiense de Investigación para el Control del Tabaco. [58] [59] [60]
Cada una de estas organizaciones utiliza un marco de gestión de la salud basado en la población llamado Vida en Riesgo que combina el análisis cuantitativo epidemiológico con la demografía, la investigación operativa de las agencias de salud y la economía para realizar:
La epidemiología aplicada es la práctica de utilizar métodos epidemiológicos para proteger o mejorar la salud de una población. La epidemiología aplicada sobre el terreno puede incluir la investigación de brotes de enfermedades transmisibles y no transmisibles, tasas de mortalidad y morbilidad y estado nutricional, entre otros indicadores de salud, con el fin de comunicar los resultados a quienes puedan implementar políticas o medidas de control de enfermedades apropiadas.
A medida que la vigilancia y la notificación de enfermedades y otros factores de salud se vuelven cada vez más difíciles en situaciones de crisis humanitarias, las metodologías utilizadas para informar los datos se ven comprometidas. Un estudio encontró que menos de la mitad (42,4%) de las encuestas de nutrición realizadas en contextos humanitarios calcularon correctamente la prevalencia de la desnutrición y solo un tercio (35,3%) de las encuestas cumplían los criterios de calidad. Entre las encuestas de mortalidad, sólo el 3,2% cumplió los criterios de calidad. Dado que el estado nutricional y las tasas de mortalidad ayudan a indicar la gravedad de una crisis, el seguimiento y la notificación de estos factores de salud son cruciales.
Los registros vitales suelen ser la forma más eficaz de recopilar datos, pero en contextos humanitarios estos registros pueden ser inexistentes, poco fiables o inaccesibles. Como tal, la mortalidad a menudo se mide de manera inexacta mediante vigilancia demográfica prospectiva o encuestas de mortalidad retrospectivas. La vigilancia demográfica prospectiva requiere mucha mano de obra y es difícil de implementar en una población dispersa. Las encuestas de mortalidad retrospectivas son propensas a sesgos de selección y notificación. Se están desarrollando otros métodos, pero aún no son una práctica común. [61] [62] [63] [64]
El concepto de olas en las epidemias tiene implicaciones especialmente para las enfermedades transmisibles . Una definición práctica del término "ola epidémica" se basa en dos características clave: 1) comprende períodos de tendencias ascendentes o descendentes, y 2) estos aumentos o disminuciones deben ser sustanciales y sostenidos durante un período de tiempo, a fin de distinguirlos. protegerlos de fluctuaciones menores o errores en los informes. [65] El uso de una definición científica consistente tiene como objetivo proporcionar un lenguaje consistente que pueda usarse para comunicar y comprender la progresión de la pandemia de COVID-19, lo que ayudaría a las organizaciones de atención médica y a los formuladores de políticas en la planificación y asignación de recursos.
Los diferentes campos de la epidemiología tienen diferentes niveles de validez. Una forma de evaluar la validez de los hallazgos es la proporción de falsos positivos (efectos declarados que no son correctos) y falsos negativos (estudios que no respaldan un efecto verdadero). En epidemiología genética , los estudios de genes candidatos pueden producir más de 100 resultados falsos positivos por cada falso negativo. Por el contrario, la asociación de todo el genoma parece casi lo contrario, con sólo un falso positivo por cada 100 o más falsos negativos. [66] Esta proporción ha mejorado con el tiempo en epidemiología genética, ya que el campo ha adoptado criterios estrictos. Por el contrario, otros campos epidemiológicos no han requerido informes tan rigurosos y, como resultado, son mucho menos confiables. [66]
El error aleatorio es el resultado de fluctuaciones alrededor de un valor verdadero debido a la variabilidad del muestreo. El error aleatorio es simplemente eso: aleatorio. Puede ocurrir durante la recopilación, codificación, transferencia o análisis de datos. Ejemplos de errores aleatorios incluyen preguntas mal redactadas, un malentendido al interpretar una respuesta individual de un encuestado en particular o un error tipográfico durante la codificación. El error aleatorio afecta la medición de manera transitoria e inconsistente y es imposible corregirlo. Hay un error aleatorio en todos los procedimientos de muestreo: error de muestreo . [ cita necesaria ]
La precisión de las variables epidemiológicas es una medida de error aleatorio. La precisión también está inversamente relacionada con el error aleatorio, de modo que reducir el error aleatorio equivale a aumentar la precisión. Los intervalos de confianza se calculan para demostrar la precisión de las estimaciones del riesgo relativo. Cuanto más estrecho sea el intervalo de confianza, más precisa será la estimación del riesgo relativo.
Hay dos formas básicas de reducir el error aleatorio en un estudio epidemiológico . El primero es aumentar el tamaño de la muestra del estudio. En otras palabras, agrega más temas a tu estudio. El segundo es reducir la variabilidad en las mediciones en el estudio. Esto podría lograrse utilizando un dispositivo de medición más preciso o aumentando el número de mediciones.
Tenga en cuenta que si se aumenta el tamaño de la muestra o el número de mediciones, o se compra una herramienta de medición más precisa, los costos del estudio generalmente aumentan. Generalmente existe un equilibrio incómodo entre la necesidad de una precisión adecuada y la cuestión práctica del costo del estudio.
Un error o sesgo sistemático ocurre cuando hay una diferencia entre el valor verdadero (en la población) y el valor observado (en el estudio) por cualquier causa distinta a la variabilidad del muestreo. Un ejemplo de error sistemático es si, sin que usted lo sepa, el oxímetro de pulso que está utilizando está configurado incorrectamente y suma dos puntos al valor real cada vez que se toma una medición. El dispositivo de medición podría ser preciso pero no exacto . Como el error ocurre en todos los casos, es sistemático. Las conclusiones que saques basándose en esos datos seguirán siendo incorrectas. Pero el error puede reproducirse en el futuro (por ejemplo, utilizando el mismo instrumento mal configurado).
Un error en la codificación que afecta todas las respuestas a esa pregunta en particular es otro ejemplo de error sistemático.
La validez de un estudio depende del grado de error sistemático. La validez suele dividirse en dos componentes:
El sesgo de selección ocurre cuando los sujetos del estudio son seleccionados o pasan a formar parte del estudio como resultado de una tercera variable no medida que está asociada tanto con la exposición como con el resultado de interés. [67] Por ejemplo, se ha observado repetidamente que los fumadores de cigarrillos y los no fumadores tienden a diferir en sus tasas de participación en estudios. (Sackett D cita el ejemplo de Seltzer et al., en el que el 85% de los no fumadores y el 67% de los fumadores devolvieron cuestionarios enviados por correo). [68] Tal diferencia en la respuesta no conducirá a sesgos si no se asocia también con una diferencia sistemática en el resultado entre los dos grupos de respuesta.
El sesgo de información es el sesgo que surge del error sistemático en la evaluación de una variable. [69] Un ejemplo de esto es el sesgo de recuerdo. Sackett proporciona nuevamente un ejemplo típico en su análisis de un estudio que examina el efecto de exposiciones específicas sobre la salud fetal: "al interrogar a madres cuyos embarazos recientes habían terminado en muerte o malformación fetal (casos) y a un grupo equivalente de madres cuyos embarazos terminaron normalmente (controles) se encontró que el 28% de los primeros, pero sólo el 20% de los segundos, informaron exposición a drogas que no pudieron ser corroboradas ni en entrevistas prospectivas anteriores ni en otros registros de salud". [68] En este ejemplo, el sesgo de recuerdo probablemente se produjo como resultado de que las mujeres que habían tenido abortos espontáneos tenían una tendencia aparente a recordar mejor y, por lo tanto, informar exposiciones previas.
La confusión se ha definido tradicionalmente como un sesgo que surge de la coexistencia o combinación de efectos de factores extraños, denominados factores de confusión, con el efecto principal de interés. [69] [70] Una definición más reciente de confusión invoca la noción de efectos contrafactuales . [70] Según este punto de vista, cuando se observa un resultado de interés, digamos Y=1 (a diferencia de Y=0), en una población determinada A que está completamente expuesta (es decir, exposición X = 1 por cada unidad de la población ) el riesgo de este evento será R A1 . El riesgo contrafáctico o no observado R A0 corresponde al riesgo que se habría observado si esos mismos individuos no hubieran estado expuestos (es decir, X = 0 para cada unidad de la población). Por lo tanto, el verdadero efecto de la exposición es: R A1 − R A0 (si estamos interesados en las diferencias de riesgo) o R A1 / R A0 (si estamos interesados en el riesgo relativo). Dado que el riesgo contrafactual R A0 es inobservable, lo aproximamos utilizando una segunda población B y en realidad medimos las siguientes relaciones: R A1 − R B0 o R A1 / R B0 . En esta situación, se produce confusión cuando R A0 ≠ R B0 . [70] (NB: el ejemplo supone variables binarias de exposición y resultado).
Algunos epidemiólogos prefieren pensar en la confusión por separado de las categorizaciones comunes de sesgo ya que, a diferencia del sesgo de selección y de información, la confusión surge de efectos causales reales. [67]
Pocas universidades han ofrecido epidemiología como carrera de estudio a nivel universitario. [ cita necesaria ] Existe un programa de pregrado en la Universidad Johns Hopkins en el que los estudiantes que se especializan en salud pública pueden tomar cursos de posgrado, incluida epidemiología, durante su último año en la Escuela de Salud Pública Bloomberg . [71] Además de sus títulos de maestría y doctorado en epidemiología, la Escuela de Salud Pública de la Universidad de Michigan ha ofrecido programas de pregrado desde 2017 que incluyen cursos en epidemiología. [72] [73]
Aunque la investigación epidemiológica es realizada por personas de diversas disciplinas, se brindan niveles variables de capacitación en métodos epidemiológicos durante los programas de doctorado en farmacia , medicina , veterinaria , trabajo social , podología , enfermería , fisioterapia y psicología clínica , además de la capacitación formal de maestría y reciben los estudiantes de doctorado en campos de la salud pública.
Como profesionales de la salud pública, los epidemiólogos trabajan en diferentes entornos. Algunos epidemiólogos trabajan "en el campo" (es decir, en la comunidad; comúnmente [ ¿según quién? ] en un servicio de salud pública) y suelen estar a la vanguardia de la investigación y la lucha contra los brotes de enfermedades. [ cita necesaria ] Otros trabajan para organizaciones sin fines de lucro, universidades, hospitales o entidades gubernamentales más grandes (por ejemplo, departamentos de salud estatales y locales en los Estados Unidos), ministerios de salud, Médicos sin Fronteras , los Centros para el Control y la Prevención de Enfermedades ( CDC), la Agencia de Protección de la Salud , la Organización Mundial de la Salud (OMS) o la Agencia de Salud Pública de Canadá . Los epidemiólogos también pueden trabajar en organizaciones con fines de lucro (por ejemplo, empresas farmacéuticas y de dispositivos médicos) en grupos como investigación de mercado o desarrollo clínico.
Un artículo de abril de 2020 de la Universidad del Sur de California señaló que "La epidemia de coronavirus ... impulsó la epidemiología (el estudio de la incidencia, distribución y control de enfermedades en una población) a la vanguardia de las disciplinas científicas en todo el mundo e incluso convirtió a celebridades temporales en de algunos de sus practicantes." [74]
nanlee.net