El término diabetes incluye varios trastornos metabólicos diferentes que, si no se tratan, provocan concentraciones anormalmente altas de un azúcar llamado glucosa en la sangre. La diabetes mellitus tipo 1 se produce cuando el páncreas ya no produce cantidades significativas de la hormona insulina , generalmente debido a la destrucción autoinmune de las células beta del páncreas productoras de insulina. Por el contrario, ahora se cree que la diabetes mellitus tipo 2 es el resultado de ataques autoinmunes al páncreas y/o resistencia a la insulina . El páncreas de una persona con diabetes tipo 2 puede estar produciendo cantidades normales o incluso anormales de insulina. Otras formas de diabetes mellitus, como las diversas formas de diabetes juvenil de inicio en la madurez , pueden representar alguna combinación de producción insuficiente de insulina y resistencia a la insulina. También puede presentarse cierto grado de resistencia a la insulina en una persona con diabetes tipo 1.
El principal objetivo del tratamiento y control de la diabetes es, en la medida de lo posible, restablecer el metabolismo de los carbohidratos a un estado normal. Para lograr este objetivo, las personas con una deficiencia absoluta de insulina requieren una terapia de reemplazo de insulina, que se administra mediante inyecciones o una bomba de insulina . La resistencia a la insulina, por el contrario, puede corregirse mediante modificaciones en la dieta y ejercicio. Otros objetivos del control de la diabetes son prevenir o tratar las numerosas complicaciones que pueden resultar de la enfermedad misma y de su tratamiento. [1]
Los objetivos del tratamiento están relacionados con el control eficaz de la glucosa en sangre , la presión arterial y los lípidos , para minimizar el riesgo de consecuencias a largo plazo asociadas a la diabetes. Se sugieren en guías de práctica clínica publicadas por varias agencias de diabetes nacionales e internacionales. [2] [3]
Los objetivos son:
Los objetivos deben individualizarse en función de: [4]
En pacientes mayores, las guías de práctica clínica de la Sociedad Estadounidense de Geriatría establecen que "para adultos mayores frágiles, personas con una esperanza de vida inferior a cinco años y otras personas en quienes los riesgos del control glucémico intensivo parecen superar los beneficios, un objetivo menos estricto como ya que lo adecuado es una Hb A1c del 8%". [6]
El principal problema que requiere tratamiento es el del ciclo de la glucosa. De este modo, la glucosa del torrente sanguíneo se pone a disposición de las células del cuerpo; un proceso que depende de los ciclos gemelos de la glucosa que ingresa al torrente sanguíneo y de la insulina, que permiten la absorción adecuada en las células del cuerpo. Ambos aspectos pueden requerir gestión. Otro problema relacionado con el ciclo de la glucosa es llevar una cantidad equilibrada de glucosa a los órganos principales para que no se vean afectados negativamente. [ cita necesaria ]

Las principales complejidades surgen de la naturaleza del circuito de retroalimentación del ciclo de la glucosa, que se busca regular: [ cita necesaria ]
Como la diabetes es un factor de riesgo principal de enfermedad cardiovascular , controlar otros factores de riesgo que pueden dar lugar a enfermedades secundarias, además de la diabetes misma, es una de las facetas del control de la diabetes. Controlar los niveles de colesterol , LDL , HDL y triglicéridos puede indicar hiperlipoproteinemia , lo que puede justificar un tratamiento con fármacos hipolipidemiantes. Controlar la presión arterial y mantenerla dentro de límites estrictos (mediante dieta y tratamiento antihipertensivo ) protege contra las complicaciones retinianas, renales y cardiovasculares de la diabetes. Se recomienda el seguimiento regular por parte de un podólogo u otros especialistas en salud del pie para prevenir el desarrollo del pie diabético . Se sugieren exámenes oculares anuales para controlar la progresión de la retinopatía diabética. [ cita necesaria ]
A finales del siglo XIX, el azúcar en la orina (glucosuria) se asociaba con la diabetes. Varios médicos estudiaron la conexión. Frederick Madison Allen estudió la diabetes entre 1909 y 1912 y luego publicó un gran volumen, Studies Concerning Glycosuria and Diabetes (Boston, 1913). Inventó un tratamiento de ayuno para la diabetes llamado tratamiento Allen para la diabetes. Su dieta fue un primer intento de controlar la diabetes. [ cita necesaria ]
El nivel de azúcar en sangre se mide mediante un medidor de glucosa , con el resultado en mg/dL (miligramos por decilitro en los EE. UU.) o mmol/L (milimoles por litro en Canadá y Europa del Este) de sangre. La persona normal promedio tiene un nivel promedio de glucosa en ayunas de 4,5 mmol/L (81 mg/dL), con mínimos de hasta 2,5 y hasta 5,4 mmol/L (65 a 98 mg/dL). [7]
El control óptimo de la diabetes implica que los pacientes midan y registren sus propios niveles de glucosa en sangre . Al llevar un diario de sus propias mediciones de glucosa en sangre y anotar el efecto de la comida y el ejercicio, los pacientes pueden modificar su estilo de vida para controlar mejor su diabetes. Para los pacientes que toman insulina, la participación del paciente es importante para lograr una dosificación y un momento eficaces.
Los niveles que están significativamente por encima o por debajo de este rango son problemáticos y, en algunos casos, pueden ser peligrosos. Un nivel de <3,8 mmol/L (<70 mg/dL) generalmente se describe como un ataque de hipoglucemia (nivel bajo de azúcar en sangre). La mayoría de los diabéticos saben cuándo van a sufrir una hipoglucemia y, por lo general, pueden comer o beber algo dulce para elevar sus niveles. Un paciente que es hiperglucémico (glucosa alta) también puede volverse hipoglucémico temporalmente bajo ciertas condiciones (por ejemplo, no comer regularmente o después de un ejercicio extenuante, seguido de fatiga). Se ha demostrado que los esfuerzos intensivos para alcanzar niveles de azúcar en sangre cercanos a los normales triplican el riesgo de sufrir la forma más grave de hipoglucemia, en la que el paciente requiere ayuda de otras personas para tratar el episodio. [8] En los Estados Unidos, hubo anualmente 48.500 hospitalizaciones por hipoglucemia diabética y 13.100 por hipoglucemia diabética que resultó en coma en el período de 1989 a 1991, antes de que el control intensivo del azúcar en sangre fuera tan ampliamente recomendado como hoy. [9] Un estudio encontró que las admisiones hospitalarias por hipoglucemia diabética aumentaron en un 50% entre 1990-1993 y 1997-2000, a medida que los esfuerzos estrictos de control del azúcar en sangre se volvieron más comunes. [10] Entre los diabéticos tipo 1 controlados intensivamente, el 55% de los episodios de hipoglucemia grave ocurren durante el sueño, y el 6% de todas las muertes en diabéticos menores de 40 años se deben a hipoglucemia nocturna en el llamado "síndrome de la muerte en la cama". ,' mientras que las estadísticas del Instituto Nacional de Salud muestran que entre el 2% y el 4% de todas las muertes de diabéticos se deben a hipoglucemia. [11] En niños y adolescentes después de un control intensivo del azúcar en sangre, el 21% de los episodios de hipoglucemia ocurrieron sin explicación. [12] Además de las muertes causadas por la hipoglucemia diabética, los períodos de niveles bajos de azúcar en la sangre también pueden causar daño cerebral permanente. [13] Aunque la enfermedad nerviosa diabética generalmente se asocia con hiperglucemia, la hipoglucemia también puede iniciar o empeorar la neuropatía en diabéticos que luchan intensamente por reducir su hiperglucemia. [14]
Los niveles superiores a 13 a 15 mmol/L (230 a 270 mg/dL) se consideran altos y deben controlarse de cerca para garantizar que se reduzcan en lugar de seguir siendo altos. Se recomienda al paciente que busque atención médica urgente lo antes posible si los niveles de azúcar en sangre continúan aumentando después de 2 o 3 pruebas. Los niveles altos de azúcar en sangre se conocen como hiperglucemia , que no es tan fácil de detectar como la hipoglucemia y generalmente ocurre durante un período de días en lugar de horas o minutos. Si no se trata, esto puede provocar un coma diabético y la muerte.

Los niveles prolongados y elevados de glucosa en la sangre, que no se controlan ni se tratan, con el tiempo provocarán graves complicaciones diabéticas en las personas susceptibles y, a veces, incluso la muerte. Actualmente no existe ninguna forma de evaluar la susceptibilidad a las complicaciones. Por lo tanto, se recomienda a los diabéticos que controlen sus niveles de azúcar en sangre diariamente o cada pocos días. También hay software de control de la diabetes disponible de los fabricantes de análisis de sangre que puede mostrar resultados y tendencias a lo largo del tiempo. Los diabéticos tipo 1 normalmente se controlan con más frecuencia debido a la terapia con insulina.
Un historial de los resultados del nivel de azúcar en sangre es especialmente útil para que el diabético lo presente a su médico o médico para el seguimiento y control de la enfermedad. No mantener un régimen estricto de pruebas puede acelerar los síntomas de la afección y, por lo tanto, es imperativo que cualquier paciente diabético controle estrictamente sus niveles de glucosa con regularidad.
El control glucémico es un término médico que se refiere a los niveles típicos de azúcar ( glucosa ) en sangre en una persona con diabetes mellitus . Mucha evidencia sugiere que muchas de las complicaciones a largo plazo de la diabetes, especialmente las microvasculares, son el resultado de muchos años de hiperglucemia (niveles elevados de glucosa en la sangre). Un buen control glucémico, en el sentido de un "objetivo" para el tratamiento, se ha convertido en un objetivo importante del cuidado de la diabetes, aunque investigaciones recientes sugieren que las complicaciones de la diabetes pueden ser causadas por factores genéticos [15] [16] o, en el tipo 1 los diabéticos, por los efectos continuos de la enfermedad autoinmune que primero hizo que el páncreas perdiera su capacidad de producir insulina. [17]
Debido a que los niveles de azúcar en sangre fluctúan a lo largo del día y los registros de glucosa son indicadores imperfectos de estos cambios, el porcentaje de hemoglobina glucosilada se utiliza como medida indirecta del control glucémico a largo plazo en ensayos de investigación y atención clínica de personas con diabetes. Esta prueba, la hemoglobina A1c o hemoglobina glucosilada, refleja los niveles promedio de glucosa durante los 2 a 3 meses anteriores. En personas no diabéticas con metabolismo normal de la glucosa, la hemoglobina glucosilada suele ser de 4 a 6% según los métodos más comunes (los valores normales pueden variar según el método).
Un "control glucémico perfecto" significaría que los niveles de glucosa siempre fueron normales (70 a 130 mg/dL, o 3,9 a 7,2 mmol/L) e indistinguibles de los de una persona sin diabetes. En realidad, debido a las imperfecciones de las medidas de tratamiento, incluso un "buen control glucémico" describe niveles de glucosa en sangre que en promedio son algo más altos de lo normal la mayor parte del tiempo. Además, una encuesta realizada a diabéticos tipo 2 encontró que calificaron el daño a su calidad de vida causado por intervenciones intensivas para controlar su nivel de azúcar en la sangre como tan grave como el daño resultante de niveles intermedios de complicaciones diabéticas. [18]
En la década de 1990, la Asociación Estadounidense de Diabetes llevó a cabo una campaña publicitaria para persuadir a pacientes y médicos a esforzarse por alcanzar valores promedio de glucosa y hemoglobina A1c inferiores a 200 mg/dL (11 mmol/L) y 8%. Actualmente, muchos pacientes y médicos intentan hacerlo mejor que eso.
A partir de 2015, las directrices exigían una HbA 1c de alrededor del 7 % o una glucosa en ayunas inferior a 7,2 mmol/L (130 mg/dL); sin embargo, estos objetivos pueden modificarse después de una consulta clínica profesional, teniendo en cuenta los riesgos particulares de hipoglucemia y la esperanza de vida. [19] [20] A pesar de que las directrices recomiendan que el control intensivo del azúcar en sangre se base en equilibrar los daños inmediatos y los beneficios a largo plazo, muchas personas (por ejemplo, personas con una esperanza de vida de menos de nueve años) que no se beneficiarán reciben un tratamiento excesivo. y no experimentan beneficios clínicamente significativos. [21]
El control glucémico deficiente se refiere a niveles persistentemente elevados de glucosa en sangre y hemoglobina glucosilada, que pueden oscilar entre 200 y 500 mg/dL (11 a 28 mmol/L) y entre 9 y 15% o más durante meses y años antes de que ocurran complicaciones graves. Los metanálisis de grandes estudios realizados sobre los efectos del control glucémico estricto versus convencional o más relajado en diabéticos tipo 2 no han logrado demostrar una diferencia en la muerte cardiovascular por todas las causas, los accidentes cerebrovasculares no fatales o la amputación de extremidades, pero disminuyeron el riesgo de sufrir un ataque cardíaco no mortal en un 15%. Además, el control estricto de la glucosa disminuyó el riesgo de progresión de la retinopatía y la nefropatía, y disminuyó la incidencia de neuropatía periférica, pero aumentó el riesgo de hipoglucemia 2,4 veces. [22]

Depender de sus propias percepciones de los síntomas de hiperglucemia o hipoglucemia suele ser insatisfactorio, ya que la hiperglucemia leve a moderada no causa síntomas evidentes en casi todos los pacientes. Otras consideraciones incluyen el hecho de que, si bien los alimentos tardan varias horas en digerirse y absorberse, la administración de insulina puede tener efectos reductores de la glucosa durante tan sólo 2 horas o 24 horas o más (dependiendo de la naturaleza de la preparación de insulina utilizada y de la reacción individual del paciente). ). Además, la aparición y duración de los efectos de los agentes hipoglucemiantes orales varían de un tipo a otro y de un paciente a otro.
El control y los resultados de la diabetes tipo 1 y 2 pueden mejorar si los pacientes utilizan medidores de glucosa en el hogar para medir regularmente sus niveles de glucosa . [23] La monitorización de la glucosa es costosa (en gran parte debido al costo de las tiras reactivas consumibles) y requiere un compromiso significativo por parte del paciente. Los ajustes en el estilo de vida generalmente los realizan los propios pacientes después de la capacitación de un médico.
Los análisis de sangre periódicos, especialmente en los diabéticos tipo 1, son útiles para mantener un control adecuado de los niveles de glucosa y reducir la posibilidad de que se produzcan efectos secundarios a largo plazo de la enfermedad. Hay muchos (al menos más de 20) tipos diferentes de dispositivos de monitoreo de sangre disponibles en el mercado hoy en día; No todos los medidores se adaptan a todos los pacientes y es una cuestión específica de elección del paciente, en consulta con un médico u otro profesional experimentado, encontrar un medidor que personalmente le resulte cómodo de usar. El principio de los dispositivos es prácticamente el mismo: se recoge y mide una pequeña muestra de sangre. En un tipo de medidor, el electroquímico, el paciente produce una pequeña muestra de sangre utilizando una lanceta (una aguja puntiaguda estéril). La gota de sangre generalmente se recoge en el fondo de una tira reactiva, mientras que el otro extremo se inserta en el medidor de glucosa. Esta tira reactiva contiene varios productos químicos para que cuando se aplica la sangre, se crea una pequeña carga eléctrica entre dos contactos. Esta carga variará dependiendo de los niveles de glucosa en la sangre. En los medidores de glucosa más antiguos, la gota de sangre se coloca encima de una tira. Se produce una reacción química y la tira cambia de color. A continuación, el medidor mide ópticamente el color de la tira.
La autoevaluación es claramente importante en la diabetes tipo I, donde el uso de terapia con insulina corre el riesgo de episodios de hipoglucemia y las pruebas en el hogar permiten ajustar la dosis en cada administración. [24] Su beneficio en la diabetes tipo 2 ha sido más controvertido, pero estudios recientes [25] han dado como resultado una guía [26] de que el autocontrol no mejora la glucosa en sangre ni la calidad de vida.
Se han informado beneficios del control y reducción de los ingresos hospitalarios. [27] Sin embargo, los pacientes que toman medicación oral y que no ajustan ellos mismos la dosis del medicamento perderán muchos de los beneficios de la autoevaluación, por lo que es cuestionable en este grupo. Esto es particularmente cierto para los pacientes que toman monoterapia con metformina y que no tienen riesgo de hipoglucemia. Las pruebas de laboratorio periódicas cada seis meses de HbA1c (hemoglobina glucosilada) proporcionan cierta seguridad de un control eficaz a largo plazo y permiten ajustar las dosis de medicación de rutina del paciente en tales casos. No se ha demostrado que la alta frecuencia de autoexámenes en la diabetes tipo 2 esté asociada con un mejor control. [28] Sin embargo, se argumenta que los pacientes tipo 2 con un control deficiente a largo plazo a pesar de la monitorización domiciliaria de la glucosa en sangre, o bien no han integrado esto en su tratamiento general, o hace tiempo que necesitan un control más estricto mediante el cambio de medicación oral a medicación oral. insulina inyectada. [29]
Monitoreo continuo de glucosa (CGM) La tecnología CGM se ha desarrollado rápidamente para brindar a las personas que viven con diabetes una idea sobre la velocidad y dirección de sus cambios de glucosa. Si bien todavía requiere calibración de SMBG y no está indicado para su uso en bolos de corrección, la precisión de estos monitores aumenta con cada innovación. El programa Libre Blood Sugar Diet utiliza el CGM y el sensor Libre y, al recopilar todos los datos a través de un teléfono inteligente y un reloj inteligente, los expertos analizan estos datos las 24 horas del día, los 7 días de la semana, en tiempo real. Los resultados son que se puede identificar que ciertos alimentos causan que los niveles de azúcar en la sangre aumenten y otros alimentos como alimentos seguros, que no aumentan los niveles de azúcar en la sangre de una persona. Cada individuo absorbe el azúcar de manera diferente y es por eso que es necesario realizar pruebas.
Una prueba útil que normalmente se realiza en un laboratorio es la medición de los niveles de HbA1c en sangre . Esta es la proporción de hemoglobina glucosilada en relación con la hemoglobina total. Los niveles elevados persistentes de glucosa en plasma hacen que aumente la proporción de estas moléculas. Esta es una prueba que mide la cantidad promedio de control diabético durante un período que originalmente se pensaba que era de aproximadamente 3 meses (la vida útil promedio de los glóbulos rojos), pero más recientemente [ ¿cuándo? ] se cree que tiene una mayor ponderación en las últimas 2 a 4 semanas. En los no diabéticos, el nivel de HbA1c oscila entre 4,0 y 6,0%; Se considera que los pacientes con diabetes mellitus que logran mantener su nivel de HbA1c por debajo del 6,5% tienen un buen control glucémico. La prueba de HbA1c no es apropiada si ha habido cambios en la dieta o el tratamiento en períodos de tiempo más cortos que 6 semanas o si hay una alteración del envejecimiento de los glóbulos rojos (p. ej., hemorragia reciente o anemia hemolítica ) o una hemoglobinopatía (p. ej., anemia de células falciformes ). En tales casos, se utiliza la prueba alternativa de fructosamina para indicar el control promedio en las 2 a 3 semanas anteriores.
El primer dispositivo CGM puesto a disposición de los consumidores fue el biógrafo GlucoWatch en 1999. [30] Este producto ya no se vende. Fue un dispositivo retrospectivo más que en vivo. Posteriormente se han fabricado varios dispositivos de monitorización en vivo que proporcionan una monitorización continua de los niveles de glucosa de forma automatizada durante el día.
Compartir sus registros médicos electrónicos con personas que tienen diabetes tipo 2 les ayuda a reducir sus niveles de azúcar en sangre. Es una manera de ayudar a las personas a comprender su propio estado de salud e involucrarlas activamente en su manejo. [31] [32]
El uso generalizado de teléfonos inteligentes ha convertido las aplicaciones móviles (apps) en un medio popular para el uso de todo tipo de software. [33] Como consecuencia, el uso de aplicaciones móviles para gestionar la salud de las personas y apoyar sus enfermedades crónicas está ganando popularidad, especialmente entre los sistemas de salud, que están mostrando una gran tendencia hacia el uso de estas aplicaciones para integrar datos generados por los pacientes en registros médicos electrónicos. y modificar y mejorar los planes de tratamiento en consecuencia. [34] El número de aplicaciones relacionadas con la salud accesibles en App Store y Google Play es de aproximadamente 100.000, y entre estas aplicaciones, las relacionadas con la diabetes son las más numerosas. Realizar tareas regulares de autocuidado, como la ingesta de medicamentos e insulina, el control del nivel de azúcar en la sangre, el cumplimiento de la dieta y el ejercicio físico, son realmente exigentes. [35] Esta es la razón por la que el uso de aplicaciones relacionadas con la diabetes con el fin de registrar la dieta y la ingesta de medicamentos o el nivel de glucosa en sangre es prometedor para mejorar la condición de salud de los pacientes. Sin embargo, a pesar del gran número de aplicaciones, la tasa de uso entre los pacientes no es alta. Una de las razones de esto podría deberse a los problemas de diseño que afectan a su usabilidad. [36] Además, un estudio de 2016 de 65 aplicaciones de diabetes para Android reveló que datos confidenciales, como los niveles de insulina y glucosa en sangre , "se recopilaban y compartían rutinariamente con terceros". [37] [38]
Monitorear los pies de una persona puede ayudar a predecir la probabilidad de desarrollar úlceras en el pie diabético . Un método común para esto es usar un termómetro especial para buscar puntos en el pie que tengan una temperatura más alta, lo que indica la posibilidad de que se desarrolle una úlcera. [39] Al mismo tiempo, no existe evidencia científica sólida que respalde la eficacia del control de la temperatura de los pies en el hogar. [40]
La directriz actual del Reino Unido recomienda recopilar entre 8 y 10 datos para predecir el desarrollo de úlceras en el pie. [41] Un método más simple propuesto por los investigadores proporciona una puntuación de riesgo más detallada basada en tres datos (insensibilidad, pulso del pie, antecedentes previos de úlceras o amputación). Este método no pretende sustituir a las personas que se revisan los pies periódicamente, sino complementarlo. [39] [42]
El Servicio Nacional de Salud británico lanzó en 2016 un programa dirigido a 100.000 personas en riesgo de diabetes para perder peso y hacer más ejercicio. En 2019 se anunció que el programa tuvo éxito. Las 17.000 personas que asistieron a la mayoría de las sesiones de vida saludable habían perdido colectivamente casi 60.000 kg y el programa iba a duplicarse. [43]
Debido a que el nivel alto de azúcar en la sangre causado por una diabetes mal controlada puede provocar una gran cantidad de complicaciones inmediatas y a largo plazo, es fundamental mantener los niveles de azúcar en la sangre lo más cerca posible de lo normal, y una dieta que produzca una variabilidad glucémica más controlable es un factor importante para lograrlo. producir niveles normales de azúcar en la sangre.
Las personas con diabetes tipo 1 que usan insulina pueden comer lo que quieran, preferiblemente una dieta saludable con algún contenido de carbohidratos; A largo plazo, es útil consumir una cantidad constante de carbohidratos para facilitar el control del azúcar en sangre. [44]
Falta evidencia de la utilidad de una dieta baja en carbohidratos para personas con diabetes tipo 1 . [45] Aunque para ciertas personas puede ser factible seguir un régimen bajo en carbohidratos combinado con una dosis de insulina cuidadosamente administrada , esto es difícil de mantener y existen preocupaciones sobre los posibles efectos adversos para la salud causados por la dieta. [45] En general, a las personas con diabetes tipo 1 se les recomienda seguir un plan de alimentación individualizado en lugar de uno predeterminado. [45]
La historia dietética asistida por computadora parece tan aplicable como la historia dietética oral o escrita; sin embargo, falta evidencia que demuestre efectos en la mejora de los hábitos dietéticos, los niveles de HbA1c y el control general de la diabetes. [46]
Quienes tienen diabetes tipo dos son propensos a tener niveles de azúcar en sangre más altos de lo normal ; Una forma de ayudar a controlar estos niveles es mediante el ejercicio. Las personas diagnosticadas con diabetes tipo dos pueden utilizar el ejercicio como una forma de mantener el nivel de azúcar en la sangre y se ha demostrado que funciona tan bien como los medicamentos. Cualquier actividad física puede mejorar la diabetes tipo dos, ya sea caminar, nadar o bailar, cualquier tipo de movimiento que queme calorías. [47]
Las personas que viven con diabetes tipo dos enfrentan muchos desafíos, uno de ellos es mantener los niveles de glucosa en sangre al máximo. El ejercicio no sólo mejorará los niveles de azúcar en sangre, sino que también puede permitir que el cuerpo sea más sensible a la insulina y reducir el riesgo de enfermedades cardíacas y accidentes cerebrovasculares , que son enfermedades comunes asociadas con la diabetes. [48] Al hacer ejercicio, el cuerpo se vuelve más sensible a la insulina, lo que permite una mejor absorción de la glucosa por parte de las células musculares, no solo durante sino también hasta 24 horas después. [49] A través de muchos estudios, se ha dejado claro que el ejercicio ayuda con el control glucémico y se ha demostrado que reduce los niveles de HbA1c en aproximadamente 4,2 mmol/mol (0,6%). Los estudios muestran que el ejercicio junto con la dieta puede reducir la tasa de intolerancia a la glucosa en personas con diabetes tipo dos. Por ello, se recomienda que las personas con diabetes tipo dos realicen una media de 150 minutos de ejercicio a la semana. [50]
No se han realizado estudios que demuestren cómo el ejercicio puede ayudar a controlar los niveles de glucosa en sangre en personas con diabetes tipo uno. Los estudios en jóvenes y adultos jóvenes con diabetes tipo uno en los que se monitorizó el HBA1c tanto en un grupo controlado como en un grupo de intervención durante un programa de 1 a 3 meses e incluso hasta 5 meses no mostraron ningún efecto consistente sobre el control glucémico. Los posibles factores que pueden afectar el impacto del ejercicio en el control de los niveles de glucosa en la diabetes tipo uno son que el consumo de energía aumenta cerca del momento del ejercicio para tener en cuenta posibles episodios de hipoglucemia ; Esta puede ser la razón por la que los diabéticos tipo uno no ven una reducción de los niveles de glucosa durante el ejercicio. [50] Las personas con diabetes tipo uno también son propensas a sufrir episodios de hipoglucemia nocturna debido al ejercicio, ya que la translocación y expresión de GLUT4 , que es un transportador de glucosa regulado por insulina que se utiliza para suministrar glucosa a las células musculares y grasas, aumentan con el ejercicio. . [51] [52] Las personas con diabetes tipo uno pueden tener más miedo a hacer ejercicio por miedo a la hipoglucemia. [53] Aunque el ejercicio puede no ofrecer ningún beneficio directo para reducir los niveles de glucosa en sangre en personas con diabetes tipo uno, todavía hay muchos beneficios, como una disminución del riesgo de enfermedades cardiovasculares, incluida la presión arterial , los perfiles de lípidos , la función endotelial , la composición corporal y sensibilidad a la insulina . [53]
Las dos formas de ejercicio más efectivas para las personas con diabetes tipo dos son el entrenamiento aeróbico y de resistencia. [54] Se ha demostrado que el ejercicio aeróbico mejora en gran medida la HbA1c y contribuye a la pérdida de peso y a una mejor regulación metabólica de los lípidos y las lipoproteínas . [55] Esto puede ser cualquier forma de ejercicio continuo que eleve la respiración y el ritmo cardíaco.
Durante las últimas dos décadas, el entrenamiento de resistencia ha ganado un reconocimiento considerable como una forma óptima de ejercicio para pacientes con diabetes tipo dos. [55] El objetivo es desarrollar fuerza muscular levantando pesas, entrenando en calistenia, yoga o usando máquinas de pesas. Esta forma de ejercicio se relacionó con un aumento del 10% al 15% en la fuerza, la presión arterial, la salud de la DMO , la sensibilidad a la insulina y la masa muscular. [55] Las pautas actuales sobre diabetes recomiendan entrenamiento de fuerza dos o tres veces por semana además de actividades aeróbicas. [56]
La combinación de entrenamiento aeróbico y de resistencia, tal y como recomiendan las actuales directrices de la ADA, es la más eficaz a la hora de controlar la glucosa y los lípidos en la diabetes tipo dos. [56] Durante una revisión de 915 adultos con diabetes, se informó que el entrenamiento combinado era el más efectivo para reducir la HbA1c en lugar de una forma singular de ejercicio por sí sola. [57] La Asociación Estadounidense de Diabetes recomienda 150 minutos de ejercicio aeróbico de moderado a vigoroso por semana, repartidos en tres a siete días, con no más de 2 días entre cada sesión, combinado con 2 a 3 sesiones no consecutivas de entrenamiento de fuerza. Para maximizar la sensibilidad a la insulina se recomienda hacer ejercicio diariamente. La Asociación afirma que 75 minutos a la semana son suficientes para la mayoría de los pacientes más jóvenes o en buena forma física. [56]
Hacer ejercicio con regularidad no solo ayuda a controlar los niveles de azúcar en sangre y el peso, sino que también ayuda a reducir el riesgo de ataque cardíaco y accidente cerebrovascular, mejora el colesterol , reduce el riesgo de complicaciones relacionadas con la diabetes, aumenta el efecto de la insulina, aumenta los niveles de energía y ayuda a reducir el estrés. y contribuye a la autoestima positiva. [58] Aunque increíblemente beneficiosos, los resultados comienzan a desvanecerse dentro de 48 a 96 horas. Por lo tanto, se requiere un programa de ejercicio continuo para mantener los beneficios para la salud asociados con estas formas de entrenamiento. [55]
Actualmente, un objetivo de los diabéticos es evitar o minimizar las complicaciones diabéticas crónicas, así como evitar problemas agudos de hiperglucemia o hipoglucemia . El control adecuado de la diabetes conduce a un menor riesgo de complicaciones asociadas con la diabetes no controlada, incluida insuficiencia renal (que requiere diálisis o trasplante), ceguera, enfermedades cardíacas y amputación de extremidades . La forma más frecuente de medicación es el tratamiento hipoglucemiante mediante hipoglucemiantes orales y/o terapia con insulina . Cada vez hay más pruebas de que la diabetes mellitus tipo 2 en toda regla puede evitarse en personas con una tolerancia a la glucosa ligeramente alterada. [59]
Los pacientes con diabetes mellitus tipo 1 requieren una inyección directa de insulina ya que sus cuerpos no pueden producir suficiente (o incluso ninguna) insulina. A partir de 2010, no existe otra forma clínicamente disponible de administración de insulina que no sea la inyección para pacientes con tipo 1: la inyección se puede realizar mediante una bomba de insulina , un inyector a chorro o cualquiera de varias formas de aguja hipodérmica . Los métodos no inyectivos de administración de insulina han sido inalcanzables ya que la proteína de la insulina se descompone en el tracto digestivo. Hay varios mecanismos de aplicación de insulina en desarrollo experimental desde 2004, incluida una cápsula que pasa al hígado y administra insulina al torrente sanguíneo. [60] También se han propuesto vacunas para el tipo I que utilizan ácido glutámico descarboxilasa (GAD), pero actualmente no están siendo probadas por las compañías farmacéuticas que les han sublicenciado las patentes.
Para los diabéticos tipo 2, el control de la diabetes consiste en una combinación de dieta , ejercicio y pérdida de peso , en cualquier combinación posible según el paciente. La obesidad es muy común en la diabetes tipo 2 y contribuye en gran medida a la resistencia a la insulina. La reducción de peso y el ejercicio mejoran la sensibilidad de los tejidos a la insulina y permiten su uso adecuado por parte de los tejidos diana. [61] Los pacientes que tienen un control diabético deficiente después de modificaciones en el estilo de vida generalmente reciben hipoglucemiantes orales. Algunos diabéticos tipo 2 finalmente no responden a estos y deben proceder a la terapia con insulina. Un estudio realizado en 2008 encontró que se están aplicando tratamientos para la diabetes cada vez más complejos y costosos a una población cada vez mayor con diabetes tipo 2. Se analizaron los datos de 1994 a 2007 y se encontró que el número medio de medicamentos para la diabetes por paciente tratado aumentó de 1,14 en 1994 a 1,63 en 2007. [62]
La educación del paciente [63] y el cumplimiento del tratamiento son muy importantes en el manejo de la enfermedad. El uso inadecuado de medicamentos e insulina puede ser muy peligroso provocando episodios de hipo o hiperglucemia.

Los diabéticos tipo 1 siempre necesitarán inyecciones de insulina durante toda su vida, ya que las células beta pancreáticas de un diabético tipo 1 no son capaces de producir suficiente insulina. Sin embargo, tanto los diabéticos tipo 1 como los tipo 2 pueden ver mejoras espectaculares en los niveles de azúcar en sangre modificando su dieta, y algunos diabéticos tipo 2 pueden controlar completamente la enfermedad mediante modificaciones en la dieta.
La terapia con insulina requiere una estrecha vigilancia y mucha educación del paciente, ya que una administración inadecuada es bastante peligrosa. Por ejemplo, cuando se reduce la ingesta de alimentos, se requiere menos insulina. Una dosis previamente satisfactoria puede resultar excesiva si se consume menos comida, provocando una reacción hipoglucémica si no se ajusta inteligentemente. El ejercicio disminuye los requerimientos de insulina ya que el ejercicio aumenta la captación de glucosa por parte de las células del cuerpo cuya captación de glucosa está controlada por la insulina, y viceversa. Además, existen varios tipos de insulina con distintos tiempos de aparición y duración de acción.
Actualmente, varias empresas están trabajando para desarrollar una versión no invasiva de la insulina, de modo que se puedan evitar las inyecciones. Mannkind ha desarrollado una versión inhalable, mientras que empresas como Novo Nordisk , Oramed y BioLingus están realizando esfuerzos para lograr un producto oral. También se están desarrollando productos orales combinados de insulina y un agonista de GLP-1.
La terapia con insulina crea riesgos debido a la incapacidad de conocer continuamente el nivel de glucosa en sangre de una persona y ajustar la infusión de insulina de manera adecuada. Los nuevos avances tecnológicos han superado gran parte de este problema. Varios fabricantes ofrecen bombas de infusión de insulina pequeñas y portátiles. Permiten administrar una infusión continua de pequeñas cantidades de insulina a través de la piel durante todo el día, además de la capacidad de administrar dosis en bolo cuando una persona come o tiene niveles elevados de glucosa en sangre. Esto es muy similar a cómo funciona el páncreas, pero estas bombas carecen de un mecanismo de "retroalimentación" continuo. Por lo tanto, el usuario todavía corre el riesgo de administrar demasiada o muy poca insulina a menos que se realicen mediciones de glucosa en sangre.
Otro peligro del tratamiento con insulina es que, si bien la microangiopatía diabética generalmente se explica como resultado de la hiperglucemia, los estudios en ratas indican que el nivel más alto de lo normal de insulina que los diabéticos se inyectan para controlar su hiperglucemia puede en sí mismo promover la enfermedad de los vasos sanguíneos pequeños. [14] Si bien no hay evidencia clara de que controlar la hiperglucemia reduzca la enfermedad cardiovascular y macrovascular diabética, hay indicios de que los esfuerzos intensivos para normalizar los niveles de glucosa en sangre pueden empeorar las enfermedades cardiovasculares y causar mortalidad diabética. [64]

Estudios realizados en Estados Unidos [65] y Europa [66] mostraron que los conductores con diabetes tipo 1 tuvieron el doble de colisiones que sus cónyuges no diabéticos, lo que demuestra el mayor riesgo de colisiones al volante en la población con diabetes tipo 1. La diabetes puede comprometer la seguridad al conducir de varias maneras. En primer lugar, las complicaciones a largo plazo de la diabetes pueden interferir con el funcionamiento seguro de un vehículo. Por ejemplo, la retinopatía diabética (pérdida de la visión periférica o de la agudeza visual) o la neuropatía periférica (pérdida de sensibilidad en los pies) pueden afectar la capacidad del conductor para leer las señales de tráfico, controlar la velocidad del vehículo, aplicar la presión adecuada a los frenos, etc.
En segundo lugar, la hipoglucemia puede afectar el proceso de pensamiento, la coordinación y el estado de conciencia de una persona. [67] [68] Esta alteración en el funcionamiento del cerebro se llama neuroglucopenia. Los estudios han demostrado que los efectos de la neuroglucopenia afectan la capacidad de conducción. [67] [69] Un estudio que involucró a personas con diabetes tipo 1 encontró que las personas que reportan dos o más percances al conducir relacionados con la hipoglucemia difieren fisiológica y conductualmente de sus contrapartes que no reportan tales percances. [70] Por ejemplo, durante la hipoglucemia, los conductores que tuvieron dos o más percances informaron menos síntomas de advertencia, su conducción se vio más afectada y su cuerpo liberó menos epinefrina (una hormona que ayuda a elevar la glucemia). Además, las personas con antecedentes de accidentes de conducción relacionados con la hipoglucemia parecen consumir azúcar a un ritmo más rápido [71] y son relativamente más lentos a la hora de procesar la información. [72] Estos hallazgos indican que, aunque cualquier persona con diabetes tipo 1 puede tener cierto riesgo de experimentar hipoglucemia disruptiva mientras conduce, existe un subgrupo de conductores tipo 1 que son más vulnerables a tales eventos.
Teniendo en cuenta los hallazgos de la investigación anterior, se recomienda que los conductores con diabetes tipo 1 con antecedentes de accidentes al volante nunca conduzcan cuando su glucemia sea inferior a 70 mg/dL (3,9 mmol/L). En cambio, se recomienda a estos conductores que traten la hipoglucemia y retrasen la conducción hasta que su glucemia sea superior a 90 mg/dL (5 mmol/L). [70] Estos conductores también deben aprender todo lo posible sobre las causas de su hipoglucemia y utilizar esta información para evitar futuras hipoglucemias mientras conducen.
Los estudios financiados por los Institutos Nacionales de Salud (NIH) han demostrado que los programas de capacitación presencial diseñados para ayudar a las personas con diabetes tipo 1 a anticipar, detectar y prevenir mejor la glucemia extrema pueden reducir la aparición de futuros accidentes de conducción relacionados con la hipoglucemia. [73] [74] [75] También se ha demostrado que una versión en Internet de esta capacitación tiene importantes resultados beneficiosos. [76] Actualmente se están llevando a cabo investigaciones adicionales financiadas por los NIH para desarrollar intervenciones en Internet específicamente para ayudar a mejorar la seguridad en la conducción en conductores con diabetes tipo 1. [77]
La Administración de Alimentos y Medicamentos de Estados Unidos (FDA) ha aprobado un tratamiento llamado exenatida , basado en la saliva del monstruo de Gila , para controlar el azúcar en sangre en pacientes con diabetes tipo 2.
La investigadora de Inteligencia Artificial , la Dra. Cynthia Marling, de la Facultad de Ingeniería y Tecnología Russ de la Universidad de Ohio , en colaboración con el Centro de Diabetes del Instituto de Salud Rural de los Apalaches, está desarrollando un sistema de razonamiento basado en casos para ayudar en el control de la diabetes. El objetivo del proyecto es brindar apoyo a las decisiones inteligentes y automatizadas a los pacientes con diabetes y a sus proveedores de atención profesional interpretando las cantidades cada vez mayores de datos proporcionados por la tecnología actual de control de la diabetes y traduciéndolos en una mejor atención sin un esfuerzo manual que requiere mucho tiempo por parte. de un endocrinólogo o diabetólogo . [ cita necesaria ] [78] Este tipo de tratamiento basado en inteligencia artificial se muestra prometedor con la prueba inicial de un sistema prototipo que produce consejos de tratamiento de mejores prácticas que los médicos que analizan consideran que tienen algún grado de beneficio en más del 70% del tiempo y consejos de neutralidad. beneficiarse otro casi el 25% del tiempo. [79]
El uso de un "entrenador de diabetes" se está convirtiendo en una forma cada vez más popular de controlar la diabetes. Un asesor en diabetes suele ser un educador en diabetes certificado (CDE) que está capacitado para ayudar a las personas en todos los aspectos del cuidado de su diabetes. El CDE puede asesorar al paciente sobre dieta, medicamentos, uso adecuado de inyecciones y bombas de insulina, ejercicio y otras formas de controlar la diabetes mientras lleva un estilo de vida activo y saludable. Los CDE se pueden encontrar localmente o comunicándose con una empresa que brinde atención personalizada para la diabetes utilizando CDE. Los asesores en diabetes pueden hablar con un paciente mediante pago por llamada o mediante un plan mensual.
Los niveles altos de glucosa en sangre en personas diabéticas son un factor de riesgo para desarrollar problemas de encías y dientes , especialmente en personas pospubertad y de edad avanzada. Los pacientes diabéticos tienen mayores posibilidades de desarrollar problemas de salud bucal como caries , disfunción de las glándulas salivales , infecciones por hongos , enfermedades inflamatorias de la piel , enfermedades periodontales o alteraciones del gusto y aftas en la boca. [80] Los problemas bucales en personas con diabetes se pueden prevenir con un buen control de los niveles de azúcar en sangre, controles periódicos y una muy buena higiene bucal . Al mantener un buen estado bucal, las personas diabéticas evitan la pérdida de dientes como consecuencia de diversas afecciones periodontales.
Las personas diabéticas deben aumentar su conciencia sobre las infecciones bucales ya que tienen un doble impacto en la salud. En primer lugar, las personas con diabetes tienen más probabilidades de desarrollar enfermedad periodontal, que provoca un aumento de los niveles de azúcar en sangre, lo que a menudo conduce a complicaciones de la diabetes. La enfermedad periodontal grave puede aumentar el nivel de azúcar en sangre, lo que contribuye a aumentar los períodos de tiempo en que el cuerpo funciona con un nivel alto de azúcar en sangre. Esto pone a los diabéticos en mayor riesgo de sufrir complicaciones diabéticas. [81]
Los primeros síntomas de infección de encías y dientes en personas diabéticas son disminución del flujo salival y ardor en la boca o la lengua . Además, los pacientes pueden experimentar signos como sequedad de boca, lo que aumenta la incidencia de caries. La diabetes mal controlada suele provocar la recesión de las encías, ya que la placa crea más proteínas dañinas en las encías.
Las caries y las caries son algunos de los primeros problemas bucales a los que corren riesgo las personas con diabetes. Los niveles elevados de azúcar en sangre se traducen en mayores azúcares y ácidos que atacan los dientes y provocan enfermedades de las encías. La gingivitis también puede ocurrir como resultado de un aumento de los niveles de azúcar en sangre junto con una higiene bucal inadecuada. La periodontitis es una enfermedad bucal causada por una gingivitis no tratada y que destruye el tejido blando y el hueso que sostienen los dientes. Esta enfermedad puede hacer que las encías se separen de los dientes, lo que eventualmente puede aflojarse y caerse. Las personas diabéticas tienden a experimentar periodontitis más grave porque la diabetes reduce la capacidad de resistir infecciones [82] y también retarda la curación. Al mismo tiempo, una infección bucal como la periodontitis puede hacer que la diabetes sea más difícil de controlar porque hace que aumenten los niveles de azúcar en sangre. [83]
Para prevenir mayores complicaciones diabéticas, así como problemas bucales graves, las personas diabéticas deben mantener bajo control sus niveles de azúcar en sangre y tener una higiene bucal adecuada. Un estudio publicado en el Journal of Periodontology encontró que los pacientes con diabetes tipo 2 mal controlados tienen más probabilidades de desarrollar enfermedad periodontal que los diabéticos bien controlados. [81] Al mismo tiempo, se recomienda a los pacientes diabéticos que se sometan a controles regulares con un proveedor de atención dental al menos una vez cada tres o cuatro meses. Los diabéticos que reciben un buen cuidado dental y tienen un buen control de la insulina generalmente tienen más posibilidades de evitar la enfermedad de las encías para ayudar a prevenir la pérdida de dientes . [84]
Por lo tanto, el cuidado dental es aún más importante para los pacientes diabéticos que para las personas sanas. Mantener los dientes y las encías sanos se logra tomando algunas medidas preventivas como citas periódicas con el dentista y una muy buena higiene bucal. Además, los problemas de salud bucal se pueden evitar controlando de cerca los niveles de azúcar en sangre. Los pacientes que mantienen mejor controlados sus niveles de azúcar en sangre y su diabetes tienen menos probabilidades de desarrollar problemas de salud bucal en comparación con los pacientes diabéticos que controlan su enfermedad de forma moderada o deficiente.
La mala higiene bucal es un gran factor a tener en cuenta cuando se trata de problemas bucales y más en personas con diabetes. Se recomienda a las personas diabéticas que se cepillen los dientes al menos dos veces al día y, si es posible, después de todas las comidas y meriendas . Sin embargo, es obligatorio cepillarse los dientes por la mañana y por la noche, así como utilizar hilo dental y un enjuague bucal antibacteriano . Se recomienda a las personas con diabetes que utilicen pasta de dientes que contenga flúor , ya que ha demostrado ser la más eficaz para combatir las infecciones bucales y las caries. El uso de hilo dental debe realizarse al menos una vez al día, además porque es útil para prevenir problemas bucales al eliminar la placa entre los dientes, que no se elimina con el cepillado.
Los pacientes diabéticos deben realizarse limpiezas dentales profesionales cada seis meses. En los casos en que sea necesaria una cirugía dental , es necesario tomar algunas precauciones especiales como ajustar la medicación para la diabetes o tomar antibióticos para prevenir infecciones. Buscar signos tempranos de enfermedad de las encías (enrojecimiento, hinchazón, encías sangrantes ) e informar al dentista sobre ellos también es útil para prevenir complicaciones adicionales. Se recomienda dejar de fumar para evitar complicaciones graves de la diabetes y enfermedades bucales.
Se recomienda a las personas diabéticas que programen una cita con el dentista por la mañana, ya que durante esta hora del día los niveles de azúcar en sangre tienden a mantenerse mejor bajo control. No menos importante, las personas con diabetes deben asegurarse de que tanto su médico como su proveedor de atención dental estén informados y sean conscientes de su afección, historial médico y estado periodontal.
Debido a que muchos pacientes con diabetes tienen dos o más comorbilidades, a menudo requieren múltiples medicamentos. La prevalencia del incumplimiento de la medicación es alta entre pacientes con enfermedades crónicas, como la diabetes, y el incumplimiento se asocia con problemas de salud pública y mayores costos de atención médica. Una razón del incumplimiento es el costo de los medicamentos. Ser capaz de detectar el incumplimiento relacionado con los costos es importante para los profesionales de la salud, porque esto puede conducir a estrategias para ayudar a los pacientes con problemas para pagar sus medicamentos. Algunas de estas estrategias son el uso de medicamentos genéricos o alternativas terapéuticas, la sustitución de un medicamento recetado por uno de venta libre y el fraccionamiento de pastillas. Las intervenciones para mejorar la adherencia pueden lograr reducciones en la morbilidad y mortalidad por diabetes, así como importantes ahorros de costos para el sistema de atención médica. [85] Se ha descubierto que las aplicaciones para teléfonos inteligentes mejoran el autocontrol y los resultados de salud en personas con diabetes a través de funciones como alarmas recordatorias específicas, [86] mientras que también se ha descubierto que trabajar con profesionales de la salud mental ayuda a las personas con diabetes a desarrollar habilidades para administrar sus medicamentos y los desafíos de autocuidado de manera efectiva. [87]
Como el autocontrol de la diabetes suele implicar modificaciones en el estilo de vida, el cumplimiento puede suponer una carga importante para el autocontrol de muchas personas. [88] Por ejemplo, las personas con diabetes pueden verse enfrentadas a la necesidad de autocontrolar sus niveles de glucosa en sangre, seguir dietas más saludables y mantener regímenes de ejercicio regularmente para mantener el control metabólico y reducir el riesgo de desarrollar problemas cardiovasculares. Las barreras a la adherencia se han asociado con mecanismos psicológicos clave: conocimiento de la autogestión, creencias sobre la eficacia del tratamiento y autoeficacia/control percibido. [88] Dichos mecanismos están interrelacionados, ya que es probable que los pensamientos de uno (por ejemplo, la percepción de la diabetes o la evaluación de lo útil que es el autocontrol) se relacionen con las emociones (por ejemplo, la motivación para cambiar), lo que a su vez afecta la autoeficacia de uno (la confianza de uno en su capacidad para realizar una conducta para lograr el resultado deseado). [89]
Como el control de la diabetes se ve afectado por el estado emocional y cognitivo de un individuo, ha habido evidencia que sugiere que el autocontrol de la diabetes se ve afectado negativamente por la angustia y la depresión relacionadas con la diabetes. [90] Cada vez hay más pruebas de que existen niveles más altos de depresión clínica en pacientes con diabetes en comparación con la población no diabética. [91] [92] Se ha descubierto que la depresión en personas con diabetes está asociada con un peor autocontrol de los síntomas. [93] Esto sugiere que puede ser importante centrarse en el estado de ánimo en el tratamiento. En el caso de niños y jóvenes, especialmente si están socialmente desfavorecidos, las investigaciones sugieren que es importante que los proveedores de atención médica escuchen y analicen sus sentimientos y su situación de vida para ayudarlos a participar en los servicios de autocontrol y la diabetes. [94] [95]
Con este fin, se han desarrollado programas de tratamiento como el programa de Terapia Cognitivo Conductual - Adherencia y Depresión (CBT-AD) [87] para atacar los mecanismos psicológicos que sustentan la adherencia. Al trabajar para aumentar la motivación y desafiar las percepciones de enfermedades desadaptativas, los programas como CBT-AD tienen como objetivo mejorar la autoeficacia y mejorar la angustia relacionada con la diabetes y la calidad de vida en general. [96]
Si bien la pérdida de peso es claramente beneficiosa para mejorar el control glucémico en pacientes con diabetes tipo 2, [97] mantener una pérdida de peso significativa puede ser algo muy difícil de lograr. En las personas diabéticas que tienen un índice de masa corporal de 35 o más y que de otra manera no han podido perder peso, la cirugía bariátrica ofrece una opción viable para ayudar a lograr ese objetivo. En 2018, se publicó un estudio financiado por el Patient-Centered Outcomes Research Institute que analizó los efectos de tres tipos comunes de cirugía bariátrica sobre la pérdida de peso sostenida y el control glucémico duradero en pacientes con diabetes tipo 2. [98] Los resultados de este estudio demostraron que, cinco años después de la cirugía bariátrica, hubo una pérdida de peso significativa en una gran mayoría de pacientes. Además, y lo que es más importante, este estudio demostró que, en pacientes diabéticos tipo 2 con un índice de masa corporal de 35 o superior, la cirugía bariátrica tiene el potencial de conducir a la remisión completa de la diabetes en hasta el 40% de las personas que tienen el procedimiento. [99] Como cualquier operación, la cirugía bariátrica no está exenta de riesgos y complicaciones, y esos riesgos deben sopesarse con los beneficios potenciales para cualquiera que esté considerando someterse a dicho procedimiento.
La diabetes tipo 1 es causada por la destrucción de suficientes células beta para producir síntomas; estas células, que se encuentran en los islotes de Langerhans en el páncreas , producen y secretan insulina , la única hormona responsable de permitir que la glucosa entre desde la sangre a las células (además de la hormona amilina , otra hormona necesaria para la homeostasis de la glucosa ). Por lo tanto, la frase "curar la diabetes tipo 1" significa "causar un mantenimiento o restauración de la capacidad endógena del cuerpo para producir insulina en respuesta al nivel de glucosa en sangre" y operación cooperativa con hormonas contrarreguladoras.
Esta sección trata únicamente de enfoques para curar la afección subyacente de la diabetes tipo 1, al permitir que el cuerpo produzca endógenamente, in vivo , insulina en respuesta al nivel de glucosa en sangre. No cubre otros enfoques, como, por ejemplo, los productos integrados de glucómetro/bomba de insulina de circuito cerrado, que potencialmente podrían aumentar la calidad de vida de algunas personas con diabetes tipo 1 y que algunos pueden denominar "páncreas artificial". ".

Un enfoque biológico para el páncreas artificial es implantar tejido creado por bioingeniería que contenga células de los islotes , que secretarían las cantidades de insulina, amilina y glucagón necesarias en respuesta a la glucosa detectada.
Cuando las células de los islotes se trasplantaron mediante el protocolo de Edmonton , se restableció la producción de insulina (y el control glucémico), pero a expensas de la continuación de los fármacos inmunosupresores . Se ha desarrollado la encapsulación de las células de los islotes en una capa protectora para bloquear la respuesta inmune a las células trasplantadas, lo que alivia la carga de la inmunosupresión y beneficia la longevidad del trasplante. [100]
Se están realizando investigaciones en varios lugares en los que se desarrollan células de los islotes a partir de células madre .
También se ha sugerido que la investigación con células madre es una vía potencial para una cura, ya que puede permitir el nuevo crecimiento de las células de los islotes que son genéticamente parte del individuo tratado, eliminando así quizás la necesidad de inmunosupresores.[48] Este nuevo método de trasplante autólogo de células madre hematopoyéticas no mieloablativas fue desarrollado por un equipo de investigación compuesto por científicos brasileños y estadounidenses (Dr. Julio Voltarelli, Dr. Carlos Eduardo Couri, Dr. Richard Burt y colegas) y fue el primer estudio que utilizó células madre terapia en diabetes mellitus humana Inicialmente se probó en ratones y en 2007 se publicó la primera terapia con células madre para tratar esta forma de diabetes. [101] Hasta 2009, se incluyeron 23 pacientes y se les dio seguimiento durante un período medio de 29,8 meses (entre 7 y 58 meses). En el ensayo se utiliza una inmunosupresión severa con altas dosis de ciclofosfamida y globulina antitimocítica con el objetivo de "apagar" el sistema inmunológico, y luego se reinfunden células madre hematopoyéticas autólogas para regenerar una nueva. En resumen, es un una especie de "reinicio inmunológico" que bloquea el ataque autoinmune contra las células residuales pancreáticas productoras de insulina. Hasta diciembre de 2009, 12 pacientes permanecieron continuamente sin insulina durante períodos que oscilaban entre 14 y 52 meses y 8 pacientes quedaron transitoriamente sin insulina durante períodos que oscilaron entre 14 y 52 meses. De 6 a 47 meses, de estos últimos 8 pacientes, 2 volvieron a estar libres de insulina después del uso de sitagliptina, un inhibidor de DPP-4 aprobado solo para tratar a pacientes diabéticos tipo 2 y este es también el primer estudio que documenta el uso y la insulina completa. -independencia en humanos con diabetes tipo 1 con este medicamento En paralelo con la suspensión de insulina, las medidas indirectas de la secreción de insulina endógena revelaron que aumentó significativamente en todo el grupo de pacientes, independientemente de la necesidad del uso diario de insulina exógena. [102]
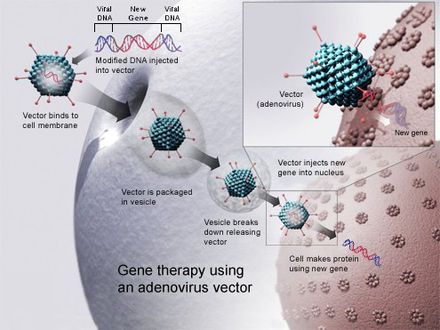
La tecnología para la terapia génica está avanzando rápidamente, de modo que existen múltiples vías posibles para respaldar la función endocrina, con potencial para curar prácticamente la diabetes. [103]
En noviembre de 2022, la FDA aprobó el teplizumab, un fármaco de anticuerpos monoclonales que tiene como objetivo retrasar la diabetes tipo 1 reprogramando el sistema inmunológico para que deje de atacar por error a las células pancreáticas. [107] [108]
La diabetes tipo 2 generalmente se trata primero aumentando la actividad física, eliminando las grasas saturadas y reduciendo la ingesta de azúcar y carbohidratos con el objetivo de perder peso . Estos pueden restaurar la sensibilidad a la insulina incluso cuando la pérdida de peso es modesta, por ejemplo alrededor de 5 kg (10 a 15 lb), especialmente cuando se trata de depósitos de grasa abdominal. Se ha afirmado que las dietas muy bajas en grasas saturadas revierten la resistencia a la insulina. [109] [110]
La terapia cognitivo-conductual es una intervención eficaz para mejorar la adherencia a la medicación, la depresión y el control glucémico, con beneficios duraderos y clínicamente significativos para el autocontrol de la diabetes y el control glucémico en adultos con diabetes tipo 2 y depresión comórbida. [96]
La terapia de reemplazo de testosterona puede mejorar la tolerancia a la glucosa y la sensibilidad a la insulina en hombres diabéticos con hipogonadismo. Se están estudiando los mecanismos por los cuales la testosterona disminuye la resistencia a la insulina . [111] Además, la testosterona puede tener un efecto protector sobre las células beta pancreáticas, que posiblemente sea ejercido por mecanismos mediados por receptores de andrógenos y la influencia de las citocinas inflamatorias. [112]
Recientemente [ ¿cuándo? ] se ha sugerido que un tipo de cirugía de bypass gástrico puede normalizar los niveles de glucosa en sangre en 80 a 100% de los pacientes con diabetes y obesidad grave. Se están investigando intensamente los mecanismos causales precisos; Es posible que sus resultados no sean atribuibles simplemente a la pérdida de peso, ya que la mejora de los niveles de azúcar en sangre parece preceder a cualquier cambio en la masa corporal. Este enfoque puede convertirse en un tratamiento para algunas personas con diabetes tipo 2, pero aún no se ha estudiado en ensayos clínicos prospectivos. [113] Esta cirugía puede tener el beneficio adicional de reducir la tasa de mortalidad por todas las causas hasta en un 40% en personas con obesidad grave. [114] Un pequeño número de pacientes con obesidad normal a moderada y diabetes tipo 2 se han sometido con éxito a operaciones similares. [115] [116]
MODY es una forma genética rara de diabetes, a menudo confundida con Tipo 1 o Tipo 2. El manejo médico es variable y depende de cada caso individual. [117]
Se han probado varios fármacos inmunosupresores dirigidos a la inflamación crónica en la diabetes tipo 2. [118]
Las dietas bajas en carbohidratos son interesantes para mejorar los resultados glucémicos en el tratamiento de la diabetes tipo 1. Existe evidencia limitada que respalde su uso rutinario en el tratamiento de la diabetes tipo 1.
{{cite journal}}: Citar diario requiere |journal=( ayuda )