La angioplastia , también conocida como angioplastia con balón y angioplastia transluminal percutánea ( PTA ), es un procedimiento endovascular mínimamente invasivo que se utiliza para ensanchar arterias o venas estrechas u obstruidas, generalmente para tratar la aterosclerosis arterial . [1]
Se pasa un globo desinflado unido a un catéter (un catéter con balón ) sobre un alambre guía dentro del vaso estrechado y luego se infla hasta un tamaño fijo. [1] El globo fuerza la expansión del vaso sanguíneo y la pared muscular circundante, lo que permite un mejor flujo sanguíneo. [1] Se puede insertar un stent en el momento del inflado del globo para garantizar que el vaso permanezca abierto, y luego se desinfla y se retira el globo. [2] La angioplastia ha llegado a incluir todo tipo de intervenciones vasculares que normalmente se realizan por vía percutánea .
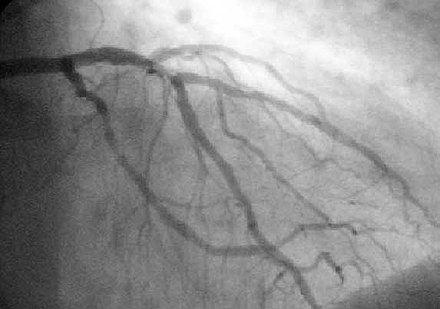
Una angioplastia coronaria es un procedimiento terapéutico para tratar las arterias coronarias estenóticas (estrechadas) del corazón que se encuentran en la enfermedad coronaria . [1] Estos segmentos estenóticos de las arterias coronarias surgen debido a la acumulación de placas cargadas de colesterol que se forman en una condición conocida como aterosclerosis . [3] Una intervención coronaria percutánea (ICP), o angioplastia coronaria con colocación de stent, es un procedimiento no quirúrgico que se utiliza para mejorar el flujo sanguíneo al corazón. [1]
La angioplastia coronaria está indicada para enfermedades de las arterias coronarias como angina inestable , NSTEMI , STEMI y perforación espontánea de la arteria coronaria. [1] Se ha demostrado que la PCI para la enfermedad coronaria estable alivia significativamente síntomas como la angina o el dolor de pecho, mejorando así las limitaciones funcionales y la calidad de vida. [4]
La angioplastia periférica se refiere al uso de un balón para abrir un vaso sanguíneo fuera de las arterias coronarias. Se realiza con mayor frecuencia para tratar los estrechamientos ateroscleróticos del abdomen, las piernas y las arterias renales causados por una enfermedad arterial periférica . A menudo, la angioplastia periférica se utiliza junto con un alambre guía, colocación de stent periférico y una aterectomía . [5]
La angioplastia se puede utilizar para tratar la enfermedad arterial periférica avanzada para aliviar la claudicación o dolor en las piernas que se asocia clásicamente con esta afección. [6]
El ensayo bypass versus angioplastia en isquemia grave de la pierna (BASIL) investigó primero la cirugía de bypass infrainguinal en comparación con la angioplastia primero en pacientes seleccionados con isquemia grave de las extremidades inferiores que eran candidatos para cualquiera de los procedimientos. El ensayo BASIL encontró que la angioplastia se asoció con menos morbilidad a corto plazo en comparación con la cirugía de derivación; sin embargo, los resultados a largo plazo favorecen la cirugía de derivación. [7]
Basándose en el ensayo BASIL, las directrices de la ACCF/AHA recomiendan la angioplastia con balón sólo para pacientes con una esperanza de vida de 2 años o menos o aquellos que no tienen una vena autógena disponible. Para pacientes con una esperanza de vida superior a 2 años de vida, o que tienen una vena autógena, se podría realizar primero una cirugía de bypass. [8]
La estenosis de la arteria renal se asocia con hipertensión y pérdida de la función renal . [9] La obstrucción aterosclerótica de la arteria renal se puede tratar con angioplastia con o sin colocación de stent en la arteria renal. [10] Existe una recomendación débil para la angioplastia de la arteria renal en pacientes con estenosis de la arteria renal y edema repentino o insuficiencia cardíaca congestiva. [10]
La estenosis de la arteria carótida se puede tratar con angioplastia y colocación de stent carotídeo en pacientes con alto riesgo de someterse a endarterectomía carotídea (CEA). [11] Aunque la endarterectomía carotídea generalmente se prefiere a la colocación de stent en la arteria carótida, la colocación de stent está indicada en pacientes selectos con estenosis inducida por radiación o una lesión carotídea no apta para cirugía. [12]
La angioplastia se utiliza para tratar la estenosis venosa que afecta el acceso a la diálisis , y la angioplastia con balón recubierto de fármaco demuestra tener una mejor permeabilidad a los 6 y 12 meses que la angioplastia con balón convencional. [13] La angioplastia se utiliza ocasionalmente para tratar la estenosis residual de la vena subclavia después de una cirugía de descompresión para el síndrome de salida torácica . [14] Existe una recomendación débil para la colocación de stent venoso profundo para tratar la enfermedad venosa crónica obstructiva. [15]
La angioplastia requiere un vaso de acceso, típicamente la arteria femoral o radial o la vena femoral , para permitir el acceso al sistema vascular para los cables y catéteres utilizados. Si no se dispone de un vaso de acceso de tamaño y calidad suficientes, la angioplastia está contraindicada. Un diámetro de vaso pequeño, la presencia de calcificación posterior, oclusión, hematoma o una colocación anterior de un origen de derivación , pueden dificultar demasiado el acceso al sistema vascular. [ cita necesaria ]
La angioplastia coronaria transluminal percutánea (ACTP) está contraindicada en pacientes con enfermedad de la arteria coronaria principal izquierda, debido al riesgo de espasmo de la arteria coronaria principal izquierda durante el procedimiento. [16] Además, no se recomienda la ACTP si hay menos del 70% de estenosis de las arterias coronarias, ya que la estenosis no se considera hemodinámicamente significativa por debajo de este nivel. [dieciséis]



El acceso al sistema vascular normalmente se obtiene por vía percutánea (a través de la piel, sin una gran incisión quirúrgica). Se inserta una vaina introductora en el vaso sanguíneo mediante la técnica de Seldinger . [17] La guía fluoroscópica utiliza resonancia magnética o fluoroscopia de rayos X y un tinte de contraste radiopaco para guiar cables y catéteres en ángulo a la región del cuerpo que se va a tratar en tiempo real. [18] Se elige alambre guía cónico para oclusiones pequeñas, seguido de alambres guía de tipo intermedio para arterias tortuosas y dificultad para pasar a través de canales extremadamente estrechos, y alambres rígidos para oclusiones duras, densas y romas. [19]
Para tratar un estrechamiento en un vaso sanguíneo, se pasa un alambre a través de la estenosis en el vaso y se pasa un globo en un catéter sobre el alambre hasta la posición deseada. [20] La posición se verifica mediante fluoroscopia y el globo se infla usando agua mezclada con tinte de contraste hasta 75 a 500 veces la presión arterial normal (6 a 20 atmósferas), y la mayoría de las angioplastias coronarias requieren menos de 10 atmósferas. [21] También se puede colocar o no un stent .
Al finalizar el procedimiento, se retiran los globos, alambres y catéteres y el sitio de punción del vaso se trata con presión directa o con un dispositivo de cierre vascular . [22]
El acceso a la arteria transradial (TRA) y el acceso a la arteria transfemoral (TFA) son dos técnicas para la intervención coronaria percutánea. [23] TRA es la técnica de elección para el tratamiento del síndrome coronario agudo (SCA), ya que tiene una incidencia significativamente menor de hemorragia y complicaciones vasculares en comparación con el enfoque TFA. [23] TRA también tiene un beneficio de mortalidad para los pacientes con SCA de alto riesgo y los pacientes con sangrado de alto riesgo. [23] También se descubrió que TRA produce una mejor calidad de vida, así como una disminución de los costos y recursos de atención médica. [23]
En relación con la cirugía , la angioplastia es una opción de menor riesgo para el tratamiento de las afecciones para las que se utiliza, pero existen riesgos y complicaciones únicos y potencialmente peligrosos asociados con la angioplastia:
La angioplastia también puede proporcionar un tratamiento menos duradero para la aterosclerosis y ser más propensa a la reestenosis en comparación con la derivación vascular o el injerto de derivación de arteria coronaria . [28] La angioplastia con balón liberador de fármaco tiene significativamente menos reestenosis, pérdida tardía de luz y revascularización de la lesión diana en el seguimiento a corto y mediano plazo en comparación con la angioplastia con balón no recubierto para la enfermedad oclusiva de la arteria femoropoplítea. [29] Aunque la angioplastia de la arteria femoropoplítea con stents y balones recubiertos de paclitaxel reduce significativamente las tasas de reestenosis de los vasos y de revascularización de la lesión diana, también se encontró que tiene un mayor riesgo de muerte. [30]
Después de la angioplastia, la mayoría de los pacientes son monitoreados durante la noche en el hospital, pero si no hay complicaciones, los pacientes son enviados a casa al día siguiente. [26]
Se revisa el sitio del catéter para detectar sangrado e hinchazón y se monitorean la frecuencia cardíaca y la presión arterial para detectar roturas tardías y hemorragias. [26] El protocolo posterior al procedimiento también implica monitorear la producción de orina, los síntomas cardíacos, el dolor y otros signos de problemas sistémicos. [26] Por lo general, los pacientes reciben medicamentos que los relajarán para proteger las arterias contra los espasmos . Por lo general, los pacientes pueden caminar entre dos y seis horas después del procedimiento y regresar a su rutina normal la semana siguiente. [31]
La recuperación de la angioplastia consiste en evitar la actividad física durante varios días después del procedimiento. Se aconseja a los pacientes que eviten levantar objetos pesados y realizar actividades extenuantes durante una semana. [32] [33] Los pacientes deberán evitar el estrés físico o las actividades deportivas prolongadas durante un máximo de dos semanas después de una delicada angioplastia con balón. [34]
Después de la fase inicial de recuperación de dos semanas, la mayoría de los pacientes con angioplastia pueden comenzar a regresar de manera segura al ejercicio de bajo nivel. Se recomienda un programa de ejercicio gradual en el que los pacientes realicen inicialmente varias series cortas de ejercicio cada día, aumentando progresivamente a una o dos series más largas de ejercicio. [35] Como precaución, todo ejercicio estructurado debe ser autorizado por un cardiólogo antes de comenzar. La rehabilitación basada en ejercicios después de una intervención coronaria percutánea ha mostrado mejoría en la angina recurrente, el tiempo total de ejercicio, la disminución del segmento ST y la tolerancia máxima al ejercicio. [36]
Los pacientes que experimenten hinchazón, sangrado o dolor en el lugar de inserción, presenten fiebre , se sientan débiles o débiles, noten un cambio de temperatura o color en el brazo o la pierna que se usó o tengan dificultad para respirar o dolor en el pecho deben buscar atención médica de inmediato.
A los pacientes con stents se les suele recetar una terapia antiplaquetaria dual (DAPT), que consiste en un inhibidor de P2Y12 , como clopidogrel , que se toma al mismo tiempo que ácido acetilsalicílico (aspirina). [37] Se recomienda la terapia antiplaquetaria dual (DAPT) durante 1 mes después de la colocación de un stent metálico simple, durante 3 meses después de la colocación de un stent liberador de fármacos de segunda generación y durante 6 a 12 meses después de la colocación de un stent liberador de fármacos de primera generación . [1] Las propiedades antiplaquetarias de DAPT están destinadas a prevenir coágulos sanguíneos; sin embargo, también aumentan el riesgo de hemorragia, por lo que es importante considerar las preferencias, las afecciones cardíacas y el riesgo de hemorragia de cada paciente al determinar la duración del tratamiento DAPT. [37] Otra consideración importante es que el uso concomitante de clopidogrel e inhibidores de la bomba de protones después de una angiografía coronaria se asocia con complicaciones cardiovasculares adversas significativamente mayores, como eventos cardiovasculares adversos mayores (MACE), trombosis del stent e infarto de miocardio. [38]
La angioplastia fue descrita por primera vez por el radiólogo intervencionista estadounidense Charles Dotter en 1964. [39] Dotter fue pionero en la medicina moderna con la invención de la angioplastia y el stent administrado por catéter, que se utilizaron por primera vez para tratar la enfermedad arterial periférica. El 16 de enero de 1964, Dotter dilató percutáneamente una estenosis localizada y tensa de la arteria subsartorial en una mujer de 82 años con isquemia dolorosa y gangrena en la pierna que se negó a amputarla. Después de una dilatación exitosa de la estenosis con un alambre guía y catéteres coaxiales de teflón, la circulación regresó a su pierna. La arteria dilatada permaneció abierta hasta su muerte por neumonía dos años y medio después. [40] Charles Dotter es comúnmente conocido como el "padre de la radiología intervencionista " y fue nominado al Premio Nobel de Medicina en 1978.
La primera angioplastia coronaria percutánea en un paciente despierto fue realizada en Zurich por el cardiólogo alemán Andreas Gruentzig el 16 de septiembre de 1977. [41]
Las primeras angioplastias coronarias percutáneas en Estados Unidos fueron realizadas el mismo día (1 de marzo de 1978) por Simon H. Stertzer en el Hospital Lenox Hill de Nueva York y Richard K. Myler en el Hospital St. Mary de San Francisco. Durante el año anterior, también en el Hospital St. Mary de San Francisco, Myler y Gruentzig habían realizado dilataciones en el contexto de una cirugía de bypass para probar el concepto del catéter antes de que Gruentzig realizara la primera ACTP en su laboratorio de cateterismo en Zurich.
La forma inicial de angioplastia era la "angioplastia con balón simple" (POBA) sin stent, hasta la invención del stent de metal desnudo a mediados de la década de 1980 para evitar el cierre abrupto que a veces se observa con POBA. [1]
Se descubrió que los stents metálicos causaban reestenosis dentro del stent como resultado de hiperplasia neointimal y trombosis del stent, lo que llevó a la invención de stents liberadores de fármacos con fármacos antiproliferativos para combatir la reestenosis dentro del stent. [1]
La primera angioplastia coronaria con un sistema de stent de administración de fármacos fue realizada por Stertzer y Luis de la Fuente, en el Instituto Argentino de Diagnóstico y Tratamiento (inglés: Instituto Argentino de Diagnóstico y Tratamiento [42] ) en Buenos Aires, en 1999.
Ingemar Henry Lundquist inventó el catéter con balón sobre alambre que ahora se utiliza en la mayoría de los procedimientos de angioplastia en el mundo. [43]
Un subconjunto de angioplastia, conocido como angioplastia coronaria con láser excímero (ELCA), utiliza láseres excímeros para eliminar pequeñas cantidades de tejido, incluidas lesiones no dilatables e imposibles de cruzar, en la arteria para permitir que el globo comprima la placa de manera más efectiva en las paredes de la arteria. [44] Este trabajo se desarrolló por primera vez en 1984, después de trabajos anteriores en 1980-1983, cuando Rangaswamy Srinivasan , Samuel Blum y James J. Wynne en el Centro de Investigación TJ Watson de IBM observaron el efecto del láser excimer ultravioleta en materiales biológicos. Intrigados, investigaron más a fondo y descubrieron que el láser realizaba cortes limpios y precisos que serían ideales para cirugías delicadas. Esto resultó en una patente fundamental [45] y Srinivasan, Blum y Wynne fueron elegidos para el Salón Nacional de la Fama de los Inventores en 2002. En 2012, los miembros del equipo fueron honrados con la Medalla Nacional de Tecnología e Innovación por el presidente Barack Obama por su trabajo. relacionado con el láser excimer. [46] Robert Ginsburg utilizó por primera vez ELCA en 1984 en un paciente con estenosis grave de la arteria femoral profunda y una extremidad amenazada. [47]