Las células T reguladoras ( Tregs / ˈ t iː r ɛ ɡ / o células T reg ), anteriormente conocidas como células T supresoras , son una subpoblación de células T que modulan el sistema inmunológico , mantienen la tolerancia a los autoantígenos y previenen enfermedades autoinmunes. . Las células Treg son inmunosupresoras y generalmente suprimen o regulan negativamente la inducción y proliferación de células T efectoras . [1] Las células Treg expresan los biomarcadores CD4 , FOXP3 y CD25 y se cree que derivan del mismo linaje que las células CD4 + vírgenes . [2] Debido a que las células T efectoras también expresan CD4 y CD25, las células T reg son muy difíciles de distinguir eficazmente del efector CD4 + , lo que dificulta su estudio. La investigación ha descubierto que la citocina factor de crecimiento transformante beta (TGF-β) es esencial para que las células T reg se diferencien de las células CD4 + vírgenes y es importante para mantener la homeostasis de las células T reg . [3]
Los modelos de ratón han sugerido que la modulación de las células Treg puede tratar enfermedades autoinmunes y cáncer y puede facilitar el trasplante de órganos [4] y la cicatrización de heridas . [5] Sus implicaciones para el cáncer son complicadas. Las células Treg tienden a estar reguladas positivamente en personas con cáncer y parecen ser reclutadas en el sitio de muchos tumores . Los estudios tanto en humanos como en modelos animales han implicado que un número elevado de células T reg en el microambiente del tumor es indicativo de un mal pronóstico , y se cree que las células T reg suprimen la inmunidad tumoral, obstaculizando así la capacidad innata del cuerpo para controlar el crecimiento de células cancerosas. células. [6] La investigación en inmunoterapia está estudiando cómo la regulación de las células T podría utilizarse en el tratamiento del cáncer. [7]
Las células T reguladoras son un componente del sistema inmunológico que suprime las respuestas inmunes de otras células. Se trata de un importante "autocontrol" integrado en el sistema inmunológico para prevenir reacciones excesivas. Las células T reguladoras vienen en muchas formas, siendo las más conocidas las que expresan CD4, CD25 y FOXP3 (células T reguladoras CD4 + CD25 + ). Estas células T reg son diferentes de las células T auxiliares . [8] Otro subconjunto de células T reguladoras son las células T reg 17. [9] Las células T reguladoras participan en la desactivación de las respuestas inmunitarias después de haber eliminado con éxito los organismos invasores, y también en la prevención de la autoinmunidad. [10]
Las células T reguladoras CD4 + FOXP3 + CD25 (alto) se han denominado células T reguladoras "naturales" [11] para distinguirlas de las poblaciones de células T "supresoras" que se generan in vitro . Poblaciones de células T reguladoras adicionales incluyen células T restringidas Tr1 , Th 3 , CD8 + CD28 − y Qa-1. La contribución de estas poblaciones a la autotolerancia y la homeostasis inmune está menos definida. FOXP3 se puede utilizar como un buen marcador para las células T CD4 + CD25 + de ratón , aunque estudios recientes también han mostrado evidencia de la expresión de FOXP3 en células T CD4 + CD25 - . En humanos, FOXP3 también se expresa en células T convencionales recientemente activadas y, por lo tanto, no identifica específicamente las T reg humanas . [12]
Todas las células T derivan de células progenitoras en la médula ósea , que quedan comprometidas con su linaje en el timo . Todas las células T comienzan como células CD4 - CD8 - TCR en la etapa DN (doble negativo), donde una célula individual reordenará sus genes receptores de células T para formar una molécula funcional única, que, a su vez, probará contra las células. en la corteza tímica para un nivel mínimo de interacción con el propio MHC . Si reciben estas señales, proliferan y expresan tanto CD4 como CD8, convirtiéndose en células doblemente positivas. La selección de T reg s se produce en células radiorresistentes que expresan MHC clase II derivadas hematopoyéticamente en la médula o en los corpúsculos de Hassall en el timo. En la etapa DP (doble positivo), se seleccionan por su interacción con las células dentro del timo, comienzan la transcripción de Foxp3 y se convierten en células T reg , aunque es posible que no comiencen a expresar Foxp3 hasta la etapa positiva única. momento en el que son T reg s funcionales. Los T reg s no tienen la expresión TCR limitada de las células T NKT o γδ; Las T reg s tienen una mayor diversidad de TCR que las células T efectoras, sesgadas hacia los autopéptidos.
El proceso de selección de Treg está determinado por la afinidad de interacción con el complejo MHC autopéptido. La selección para convertirse en T reg es un proceso " Ricitos de oro ", es decir, ni demasiado alto ni demasiado bajo, sino justo; [13] una célula T que recibe señales muy fuertes sufrirá muerte apoptótica; una célula que recibe una señal débil sobrevivirá y será seleccionada para convertirse en una célula efectora. Si una célula T recibe una señal intermedia, se convertirá en una célula reguladora. Debido a la naturaleza estocástica del proceso de activación de las células T, todas las poblaciones de células T con un TCR determinado terminarán con una mezcla de T eff y T reg (las proporciones relativas determinadas por las afinidades de la célula T por el autopéptido). -MHC. Incluso en modelos de ratón con células transgénicas TCR seleccionadas en el estroma secretor de antígeno específico, la eliminación o conversión no es completa.
Después de la interacción con el complejo MHC autopeptídico, las células T tienen que regular positivamente los miembros de la superfamilia IL-2R , CD25 y TNFR GITR , OX40 y TNFR2 para convertirse en CD25 + FOXP3 - progenitor de células T reg . Para convertirse en Treg maduro , el factor de transcripción FOXP3 debe estar regulado positivamente, lo que es impulsado por citoquinas dependientes de la cadena γ (CD132), en particular IL-2 y/o IL-15. [14] [15] Sólo la IL-2 por sí sola no es suficiente para estimular la expresión de Foxp3; se necesitan otras citoquinas. Mientras que la IL-2 es producida por timocitos autorreactivos, la IL-15 es producida por células estromales del timo, principalmente mTEC y cTEC . [14]
Recientemente, se identificó otro subconjunto de precursores de Treg . Este subconjunto carece de CD25 y tiene baja expresión de Foxp3. Su desarrollo depende principalmente de la IL-15. Este subconjunto tiene menor afinidad por los autoantígenos que el subconjunto alto de CD25 + Foxp3 . Ambos subconjuntos generan células T reg maduras después de la estimulación con IL-2 con una eficiencia comparable tanto in vitro como in vivo . Los progenitores altos de Foxp3 CD25 + exhiben una mayor apoptosis y se desarrollan en células T reg maduras con una cinética más rápida que los progenitores bajos de Foxp3 . [16] Las Treg derivadas de progenitores altos CD25 + Foxp3 protegen de la encefalomielitis autoinmune experimental, mientras que las derivadas de progenitores bajos CD25 + Foxp3 protegen de la colitis inducida por células T. [14]
Las Treg CD25+Foxp3+ maduras también se pueden dividir en dos subconjuntos diferentes según el nivel de expresión de CD25, GITR y PD-1 . Las Treg que expresan cantidades bajas de CD25, GITR y PD-1 limitan el desarrollo de colitis al promover la conversión de células T CD4 + convencionales en pTreg. Las Treg que expresan altamente CD25, GITR y PD-1 son más autorreactivas y controlan la linfoproliferación en los ganglios linfáticos periféricos; pueden tener la capacidad de proteger contra trastornos autoinmunes. [14]
La generación de Foxp3 + T reg en el timo se retrasa varios días en comparación con las células T eff y no alcanza los niveles adultos ni en el timo ni en la periferia hasta aproximadamente tres semanas después del parto. Las células T reg requieren coestimulación de CD28 y la expresión de B7.2 está restringida en gran medida a la médula, cuyo desarrollo parece ser paralelo al desarrollo de las células Foxp3 + . Se ha sugerido que los dos están vinculados, pero aún no se ha demostrado ningún vínculo definitivo entre los procesos. TGF-β no es necesario para la funcionalidad de T reg , en el timo, ya que los T reg tímicos de ratones TGFβRII-DN insensibles a TGF -β son funcionales.
Se observó que algunas células T reg FOXP3 + están recirculando de regreso al timo, donde se desarrollaron. Estos Treg estaban presentes principalmente en la médula tímica, que es el sitio principal de diferenciación de las células Treg . [17] La presencia de estas células en el timo o la adición al cultivo de tejido tímico fetal suprime el desarrollo de nuevas células T reg en un 34-60%, [17] pero las células Tconv no se ven afectadas. Eso significa que la recirculación de T reg al timo inhibió simplemente el desarrollo de novo de las células T reg . El mecanismo molecular de este proceso funciona debido a la capacidad de las T reg para adsorber IL-2 de los microambientes, pudiendo así inducir la apoptosis de otras células T que necesitan IL-2 como factor de crecimiento principal. [18] Las células T reg recirculantes en el timo expresan una gran cantidad de cadena α del receptor de IL-2 de alta afinidad ( CD25 ) codificada por el gen Il2ra que recolecta IL-2 de la médula tímica y disminuye su concentración. Las nuevas células FOXP3 + T reg generadas en el timo no tienen una cantidad tan alta de expresión de Il2ra . [17] IL-2 es una citocina necesaria para el desarrollo de células T reg en el timo. Es importante para la proliferación y supervivencia de las células T, pero en caso de deficiencia, la IL-15 puede ser reemplazada. Sin embargo, el desarrollo de las células T reg depende de la IL-2. [19] En humanos, se encontró una población de células T reg CD31 negativas en el timo. [17] CD31 podría usarse como marcador de células T reg generadas recientemente al igual que otros linfocitos T. Las células T reg maduras y periféricas han disminuido su expresión. [20] Por lo tanto, es posible que este mecanismo regulador del desarrollo de células T reg del timo también sea funcional en humanos.
Probablemente también exista una regulación positiva del desarrollo de células T reg tímicas causada por la recirculación de células T reg en el timo. Se encontró una población de CD24 baja en FOXP3 + en el timo con una mayor expresión de IL-1R2 ( Il1r2 ) en comparación con las células T reg periféricas . [21] [22] La alta concentración de IL-1β causada por la inflamación disminuye el desarrollo de novo de células T reg en el timo. [22] La presencia de células T reg recirculantes en el timo con alta expresión de IL1R2 durante condiciones inflamatorias ayuda a captar IL-1β y reducir su concentración en el microambiente de la médula, por lo que ayudan al desarrollo de células T reg de novo . [22] La alta concentración de IL-1β causada por la inflamación disminuye el desarrollo de novo de células T reg en el timo. [22] La unión de IL-1β a IL1R2 en la superficie de las células T reg no causa ninguna transducción de señales porque no existe un dominio del receptor de interleucina-1 intracelular ( TIR ), que normalmente está presente en las células inmunes innatas. [23]
El sistema inmunológico debe ser capaz de discriminar entre lo propio y lo no propio. Cuando falla la discriminación entre uno mismo y no uno mismo, el sistema inmunológico destruye las células y tejidos del cuerpo y, como resultado, causa enfermedades autoinmunes . Las células T reguladoras suprimen activamente la activación del sistema inmunológico y previenen la autorreactividad patológica, es decir, las enfermedades autoinmunes. El papel fundamental que desempeñan las células T reguladoras dentro del sistema inmunológico se evidencia en el síndrome autoinmune grave que resulta de una deficiencia genética en las células T reguladoras ( síndrome IPEX ; ver también más abajo).
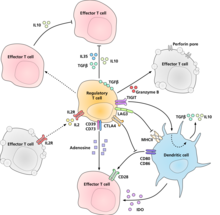
El mecanismo molecular por el cual las células T reguladoras ejercen su actividad supresora/reguladora no se ha caracterizado definitivamente y es objeto de intensas investigaciones. Los experimentos in vitro han dado resultados mixtos con respecto al requisito del contacto de célula a célula con la célula que se está suprimiendo. Los siguientes representan algunos de los mecanismos propuestos de supresión inmune:
Los linfocitos T reguladores se desarrollan durante la ontogenia ya sea en el timo o en la periferia. En consecuencia, se dividen en células T reguladoras naturales e inducidas. [37]
Los linfocitos T reguladores naturales (tTregs, nTregs) se caracterizan por la expresión continua de FoxP3 y del receptor de células T (TCR) con una autoafinidad relativamente alta. Estas células se encuentran predominantemente en el cuerpo en el torrente sanguíneo o en los ganglios linfáticos y sirven principalmente para conferir tolerancia a los autoantígenos. [37]
Las células T reguladoras inducidas (periféricas) (iTregs, pTregs) surgen en determinadas situaciones en presencia de IL-2 y TGF-b en la periferia y comienzan a expresar FoxP3 de forma inducible, convirtiéndose así en el equivalente funcional de las células tTreg. Los iTreg, sin embargo, se encuentran principalmente en los tejidos de barrera periféricos, donde participan principalmente en la prevención de la inflamación en presencia de antígenos externos. [37]
Las principales características que diferencian las células tTreg e iTreg incluyen Helios y Neuropilina-1 , cuya presencia sugiere su origen en el timo. Otra característica que distingue a estas dos poblaciones de células Treg es la estabilidad de la expresión de FoxP3 en diferentes entornos. [37]
Las células T reguladoras inducidas (iT reg ) (CD4 + CD25 + FOXP3 + ) son células supresoras implicadas en la tolerancia. Se ha demostrado que las células iT reg suprimen la proliferación de células T y las enfermedades autoinmunes experimentales. Estas células incluyen células T reg 17 . Las células iT reg se desarrollan a partir de células T CD4 + maduras convencionales fuera del timo: una distinción definitoria entre las células T reguladoras naturales (nT reg ) y las células iT reg . Aunque las células iT reg y nT reg comparten una función similar, recientemente se ha demostrado que las células iT reg son "un subconjunto regulador esencial no redundante que complementa las células nT reg , en parte ampliando la diversidad de TCR dentro de las respuestas reguladoras". [38] El agotamiento agudo del conjunto de células iT reg en modelos de ratón ha provocado inflamación y pérdida de peso. Se desconoce la contribución de las células nT reg frente a las iT reg en el mantenimiento de la tolerancia, pero ambas son importantes. Se han observado diferencias epigenéticas entre las células nT reg y iT reg , y las primeras tienen una expresión de FOXP3 más estable y una desmetilación más amplia .
El ambiente del intestino delgado es rico en vitamina A y es un lugar donde se produce el ácido retinoico. [39] El ácido retinoico y el TGF-beta producidos por las células dendríticas dentro de esta área indican la producción de células T reguladoras. [39] La vitamina A y el TGF-beta promueven la diferenciación de las células T en células T reguladoras en contraposición a las células Th 17 , incluso en presencia de IL-6 . [40] [41] El ambiente intestinal puede conducir a células T reguladoras inducidas con TGF-beta y ácido retinoico, [42] algunas de las cuales expresan el receptor CD161 similar a la lectina y están especializadas para mantener la integridad de la barrera al acelerar la cicatrización de heridas. [43] Las T reg s dentro del intestino se diferencian de las células T vírgenes después de que se introduce el antígeno. [44] Recientemente se ha demostrado que las células T reguladoras humanas pueden inducirse a partir de células Th1 y células Th17 tanto ingenuas como precomprometidas [45] utilizando un imitador de TGF-β derivado del parásito , secretado por Heligmosomoides polygyrus y denominado Hp -TGM. ( H. polygyrus imitador de TGF-β). [46] [47] Hp -TGM puede inducir FOXP3 murino que expresa células T reguladoras que eran estables en presencia de inflamación in vivo . [48] Las células T reguladoras FOXP3+ humanas inducidas por Hp -TGM eran estables en presencia de inflamación y tenían niveles aumentados de CD25 , CTLA4 y disminución de la metilación en la región desmetilada específica de FOXP3 T reg en comparación con las T reg inducidas por TGF- β . [45]
Aproximadamente entre el 30% y el 40% de las células Treg FoxP3+ del colon expresan el factor de transcripción RORγt. [49] Los iTreg son capaces de diferenciarse en células que expresan RORγt y así adquirir el fenotipo de células Th17 . Estas células están asociadas con las funciones de los tejidos linfoides mucosos como la barrera intestinal. En la lámina propia intestinal , se encuentran entre el 20 y el 30 % de las células reguladoras T Foxp3+ que expresan RORyt y esta alta proporción depende en gran medida de la presencia de un microbioma intestinal complejo. En ratones libres de gérmenes (GF), la población de células reguladoras T RORγt+ se reduce fuertemente, mientras que la recolonización por parte de la microbiota libre de patógenos específicos (SPF) restablece el número normal de estos linfocitos en el intestino. El mecanismo por el cual la microbiota intestinal induce la formación de células RORγt+ Treg implica la producción de ácidos grasos de cadena corta (AGCC), de los que depende esta inducción. Los SCFA son un subproducto de la fermentación y digestión de la fibra dietética; por lo tanto, los ratones libres de microbios tienen concentraciones muy bajas tanto de SCFA como de células RORγt Treg. La inducción de células RORγt Treg también depende de la presencia de células dendríticas en adultos, células de Thetis en neonatos y la presentación de antígenos por MHC II . [50] [51]
Las células RORγt+ Treg no están presentes en el timo y no expresan Helios o Neuropilina-1 , pero tienen una alta expresión de CD44 , IL-10 , ICOS, CTLA-4 y las nucleotidasas CD39 y CD73, lo que sugiere una fuerte función reguladora. [50]
La inducción de células RORγt+ Treg en los ganglios linfáticos del intestino delgado es crucial para el establecimiento de la tolerancia al antígeno luminal intestinal. Estas células son particularmente importantes en la prevención de alergias alimentarias. Un mecanismo es la producción de moléculas supresoras como la citocina IL-10 . Estas células también suprimen la población de células Th17 e inhiben la producción de IL-17 , suprimiendo así la respuesta proinflamatoria. [50]
En ratones, las Treg RORγt+ del colon están ausentes durante las dos primeras semanas después del nacimiento. La generación de RORγt+ Treg poco después del nacimiento es esencial para prevenir el desarrollo de diversas inmunopatologías intestinales en el futuro. Particularmente crucial es un período de transición gradual de depender únicamente de la leche materna a incorporar alimentos sólidos, entre los 15 y 20 días de edad, cuando se introduce una gran cantidad de antígenos microbianos y la microbiota comensal se asienta en el intestino. Durante este tiempo, los antígenos microbianos inducen células RORγt+ Treg protectoras y la homeostasis intestinal normal se mantiene mediante la inducción de tolerancia a la microbiota comensal. "La falta de inducción de células RORγt+ Treg provocó en ratones el desarrollo de colitis grave ". [52] La cantidad de RORγt+ Tregs inducida en la vida temprana está influenciada por la leche materna, particularmente por la cantidad de anticuerpos IgA presentes en la leche materna. En ratones adultos, RORγt+ Tregs e IgA exhiben inhibición mutua. De manera similar, los ratones amamantados por madres adoptivas con títulos de IgA más altos en la leche desarrollarán menos Treg RORγt+ en comparación con aquellos alimentados con leche que contiene títulos de IgA más bajos. [53]
RORγt+ Tregs también demostró su importancia en la tolerancia oral y la prevención de alergias alimentarias. Los bebés con alergias alimentarias desarrolladas tienen una composición diferente de la microbiota fecal en comparación con los bebés sanos y tienen un aumento de IgE unida a la microbiota fecal y una disminución de la IgA secretora. En ratones, la protección contra las alergias alimentarias se indujo mediante la introducción de especies de Clostridiales y Bacteroidales . Tras su introducción, se produce la expansión de las células RORγt+ Treg intestinales a favor de GATA3+ Treg, mediando la protección contra las alergias. [54]
La deficiencia de triptófano , un aminoácido esencial, altera el metabolismo de la microbiota comensal, lo que da como resultado la expansión de las células Treg RORγt+ y la reducción de las células Treg Gata3+. Esta inducción posiblemente esté regulada por la estimulación del receptor de hidrocarburos arilo por metabolitos producidos por bacterias comensales que utilizan triptófano como fuente de energía. [55]
Hay un menor número de células Treg RORγt+ en ratones libres de gérmenes colonizados con microbiota asociada con enfermedad inflamatoria intestinal en comparación con ratones libres de gérmenes colonizados con microbiota sana. La desregulación de las células Treg RORγt+ favorece la expansión de las células Th2 y un menor número de células Treg RORγt+ se compensa con un aumento de células Treg Helios+. Aún no se sabe exactamente cómo pueden proteger RORγt+ Tregs de la colitis. [56]
Patológica puede ser la participación de las células T reguladoras RORγt+ en el cáncer colorrectal. Se descubrió que las Treg RORγt+ que son capaces de expresar IL-17 se expanden en el cáncer colorrectal y, a medida que se desarrolla el cáncer, pierden la capacidad de expresar IL-10 antiinflamatoria. De manera similar, tales RORγt+ Tregs que expresan IL-17 se expanden en la mucosa de pacientes con enfermedad de Crohn. [57] [58] El agotamiento de RORγt+ Tregs en ratones con cáncer colorrectal provocó una mejora de la reactividad de las células T específicas del tumor y mejoró la vigilancia inmunitaria del cáncer. Esta mejora no se debe a la pérdida de IL-17, ya que se demostró que promueve la progresión del cáncer. [58] En tumores de ratones con inactivación condicional de RORγt+ Tregs se confirmó la regulación negativa de IL-6 , la reducción de células dendríticas CD11c+ que expresan IL-6 y la sobreexpresión de CTLA-4 . La IL-6 media la activación del factor de transcripción STAT3 , que es fundamental para la proliferación de células cancerosas. [59]
Otro subconjunto importante de células Treg son las células Treg Gata3+ , que responden a la IL-33 en el intestino e influyen en la regulación de las células T efectoras durante la inflamación. A diferencia de las células RORγt+ Treg, estas células expresan Helios y no dependen del microbioma. [51] [60]
Los Regs Gata3+ son importantes inmunosupresores durante la inflamación intestinal y los Regs T usan Gata3 para limitar la inflamación de los tejidos. Esta población de células también restringe la inmunidad de las células T Th17 en el intestino, porque los T reg deficientes en Gata3 expresan una mayor transcripción de Rorc e IL-17a . [61]
Una cuestión importante en el campo de la inmunología es cómo se modula la actividad inmunosupresora de las células T reguladoras durante el curso de una respuesta inmune en curso. Si bien la función inmunosupresora de las células T reguladoras previene el desarrollo de enfermedades autoinmunes, no es deseable durante las respuestas inmunes a microorganismos infecciosos. Las hipótesis actuales sugieren que, al encontrarse con microorganismos infecciosos, la actividad de las células T reguladoras puede ser regulada negativamente, directa o indirectamente, por otras células para facilitar la eliminación de la infección. La evidencia experimental de modelos de ratón sugiere que algunos patógenos pueden haber evolucionado para manipular las células T reguladoras para inmunosuprimir al huésped y así potenciar su propia supervivencia. Por ejemplo, se ha informado que la actividad de las células T reguladoras aumenta en varios contextos infecciosos, como infecciones retrovirales (la más conocida de las cuales es el VIH), infecciones por micobacterias (p. ej., tuberculosis [62] ) y diversas infecciones parasitarias, incluida Leishmania. y malaria .
Las células Treg desempeñan funciones importantes durante la infección por VIH . Suprimen el sistema inmunológico, limitando así las células diana y reduciendo la inflamación, pero esto simultáneamente interrumpe la eliminación del virus mediante la respuesta inmune mediada por células y mejora el reservorio al empujar a las células T CD4 + a un estado de reposo, incluidas las células infectadas. Además, las células T reg pueden ser infectadas por el VIH, aumentando directamente el tamaño del reservorio del VIH. Por lo tanto, se están investigando las células T reg como objetivos para la investigación de la cura del VIH. [63] Algunas estrategias de agotamiento de células T reg se han probado en primates no humanos infectados con VIS y se ha demostrado que causan reactivación viral y respuestas mejoradas de células T CD8 + específicas de VIS. [64]
Las células T reguladoras tienen un papel importante en la patología de la leishmaniasis visceral y en la prevención del exceso de inflamación en pacientes curados de leishmaniasis visceral.
Las células T reguladoras CD4 + se asocian a menudo con tumores sólidos tanto en modelos humanos como murinos. Un mayor número de células T reguladoras en los cánceres de mama, colorrectal y de ovario se asocia con un peor pronóstico. [sesenta y cinco]
Las células B del linfoma no Hodgkin CD70 + inducen la expresión de FOXP3 y la función reguladora en las células T CD4 + CD25 − intratumorales . [66]
Existe cierta evidencia de que las células T reg pueden ser disfuncionales y provocar neuroinflamación en la esclerosis lateral amiotrófica debido a una menor expresión de FOXP3. [67] Actualmente se está investigando la expansión ex vivo de células T reg para trasplantes autólogos posteriores después de que se obtuvieron resultados prometedores en un ensayo clínico de fase I. [68]
Además, si bien se ha demostrado que las células T reguladoras aumentan mediante la expansión policlonal tanto sistémica como localmente durante embarazos sanos para proteger al feto de la respuesta inmune materna (un proceso llamado tolerancia inmune materna), hay evidencia de que esta expansión policlonal está alterada en pacientes preeclámpticos. madres y sus hijos. [69] La investigación sugiere que la producción y el desarrollo reducidos de células T reguladoras durante la preeclampsia pueden degradar la tolerancia inmune materna, lo que lleva a la respuesta inmune hiperactiva característica de la preeclampsia. [70]

La mayoría de los tumores provocan una respuesta inmune en el huésped mediada por antígenos tumorales, lo que distingue al tumor de otras células no cancerosas. Esto hace que se encuentren una gran cantidad de linfocitos infiltrantes de tumores (TIL) en el microambiente del tumor. [71] Aunque no se comprende del todo, se cree que estos linfocitos se dirigen a las células cancerosas y, por lo tanto, retardan o detienen el desarrollo del tumor. Sin embargo, este proceso es complicado porque las células T reg parecen ser transportadas preferentemente al microambiente del tumor. Si bien las células T reg normalmente representan sólo alrededor del 4% de las células T CD4 + , pueden representar hasta el 20-30% de la población total de CD4 + alrededor del microambiente tumoral. [72]
Aunque inicialmente se pensó que los niveles altos de TIL eran importantes para determinar una respuesta inmune contra el cáncer, ahora se reconoce ampliamente que la proporción de T reg y células T efectoras en el microambiente tumoral es un factor determinante en el éxito de la respuesta inmune contra el cáncer. el cancer. Los niveles altos de células T reg en el microambiente tumoral se asocian con un mal pronóstico en muchos cánceres, [73] como el cáncer de ovario, mama, riñón y páncreas. [72] Esto indica que las células T reg suprimen las células T efectoras y dificultan la respuesta inmune del cuerpo contra el cáncer. Sin embargo, en algunos tipos de cáncer ocurre lo contrario y los niveles altos de células T reg se asocian con un pronóstico positivo. Esta tendencia se observa en cánceres como el carcinoma colorrectal y el linfoma folicular. Esto podría deberse a la capacidad de las células Treg para suprimir la inflamación general, que se sabe que desencadena la proliferación celular y la metástasis. [72] Estos efectos opuestos indican que el papel de las células T reg en el desarrollo del cáncer depende en gran medida tanto del tipo como de la ubicación del tumor.
Aunque todavía no se comprende del todo cómo las células T reg se transportan preferentemente al microambiente del tumor, la quimiotaxis probablemente esté impulsada por la producción de quimiocinas por parte del tumor. La infiltración de Treg en el microambiente tumoral se ve facilitada por la unión del receptor de quimiocina CCR4, que se expresa en las células Treg , a su ligando CCL22, que es secretado por muchos tipos de células tumorales. [74] La expansión de las células T reg en el sitio del tumor también podría explicar el aumento de los niveles de células T reg . Se sabe que la citocina TGF-β, que comúnmente es producida por células tumorales, induce la diferenciación y expansión de las células T reg . [74]
La proteína 3 de Forkhead Box ( FOXP3 ) como factor de transcripción es un marcador molecular esencial de las células T reg . El polimorfismo FOXP3 (rs3761548) podría estar involucrado en la progresión del cáncer gástrico al influir en la función Treg y la secreción de citoquinas inmunomoduladoras como IL-10 , IL-35 y TGF-β . [75]
Las células T reg presentes en el microambiente tumoral (TME) pueden ser T reg inducidas o T reg naturales (tímicas) que se desarrollan a partir de precursores ingenuos. Sin embargo, los T reg asociados a tumores también pueden originarse a partir de IL-17A + Foxp3 + T reg que se desarrollan a partir de células Th17. [76] [77]
En general, la inmunosupresión del microambiente tumoral ha contribuido en gran medida a los resultados fallidos de muchos tratamientos de inmunoterapia contra el cáncer. El agotamiento de las células T reg en modelos animales ha demostrado una mayor eficacia de los tratamientos de inmunoterapia y, por lo tanto, muchos tratamientos de inmunoterapia ahora están incorporando el agotamiento de T reg . [2]
Los T reg en el TME son abundantemente T reg efectores que sobreexpresan moléculas inmunosupresoras como CTLA-4. Los anticuerpos anti-CTLA-4 causan el agotamiento de T reg s y, por lo tanto, aumentan las células T CD8 + efectivas contra el tumor. El anticuerpo anti-CTLA-4 ipilimumab fue aprobado para pacientes con melanoma avanzado. La molécula de punto de control inmunológico PD-1 inhibe la activación tanto de las células T convencionales como de los T reg s y el uso de anticuerpos anti-PD-1 puede conducir a la activación y la función inmunosupresora de los T reg s. La resistencia al tratamiento anti-PD-1-mAb probablemente se debe a una mayor actividad de las células T reg . La rápida progresión del cáncer tras el bloqueo de PD-1 se denomina enfermedad hiperprogresiva. Las terapias dirigidas a la supresión de Treg incluyen mAb anti-CD25 y mAb anti-CCR4. Actualmente se están investigando los agonistas de OX40 y GITR. [76] [78] La terapia dirigida a la señalización de TCR también es posible bloqueando las tirosina quinasas. Por ejemplo, el inhibidor de la tirosina quinasa dasatinib se usa para el tratamiento de la leucemia mieloide crónica y se asocia con la inhibición de Treg . [79]
Al igual que otras células T, las células T reguladoras se desarrollan en el timo . Las últimas investigaciones sugieren que las células T reguladoras se definen por la expresión del factor de transcripción de la familia forkhead FOXP3 (forkhead box p3). La expresión de FOXP3 es necesaria para el desarrollo de células T reguladoras y parece controlar un programa genético que especifica el destino de esta célula. [80] La gran mayoría de las células T reguladoras que expresan Foxp3 se encuentran dentro de la población que expresa CD4 (CD4 + ) restringida al complejo principal de histocompatibilidad (MHC ) de clase II y expresan altos niveles de la cadena alfa del receptor de interleucina-2 (CD25). . Además de CD4 + CD25 + que expresa FOXP3 , también parece haber una población menor de células T reguladoras que expresan FOXP3 CD8 + restringidas al MHC clase I. Estas células T CD8 + que expresan FOXP3 no parecen ser funcionales en individuos sanos, pero se inducen en estados de enfermedad autoinmunitaria mediante la estimulación del receptor de células T para suprimir las respuestas inmunitarias mediadas por IL-17. [81] A diferencia de las células T convencionales, las células T reguladoras no producen IL-2 y, por lo tanto, son anérgicas al inicio del estudio.
En la investigación se emplean varios métodos diferentes para identificar y controlar las células T reg . Originalmente se utilizó alta expresión de marcadores de superficie CD25 y CD4 (células CD4 + CD25 + ). Esto es problemático ya que CD25 también se expresa en células T no reguladoras en el contexto de una activación inmune, como durante una respuesta inmune a un patógeno. Según se define por la expresión de CD4 y CD25, las células T reguladoras comprenden alrededor del 5 al 10% de la subpoblación de células T CD4 + maduras en ratones y humanos, mientras que alrededor del 1 al 2% de los T reg se pueden medir en sangre completa. La medición adicional de la expresión celular de la proteína FOXP3 permitió un análisis más específico de las células T reg (células CD4 + CD25 + FOXP3 + ). Sin embargo, FOXP3 también se expresa transitoriamente en células T efectoras humanas activadas, lo que complica un análisis correcto de T reg utilizando CD4, CD25 y FOXP3 como marcadores en humanos. Por lo tanto, la combinación de marcadores de superficie estándar para definir T reg s dentro de las células T CD3 + CD4 + inactivadas es una alta expresión de CD25 combinada con la expresión ausente o de bajo nivel de la proteína de superficie CD127 (IL-7RA). Si no se requieren células viables, la adición de FOXP3 a la combinación CD25 y CD127 proporcionará mayor rigor. Se han descrito varios marcadores adicionales, por ejemplo, niveles elevados de CTLA-4 (molécula 4 asociada a linfocitos T citotóxicos) y GITR (receptor de TNF inducido por glucocorticoides) también se expresan en células T reguladoras; sin embargo, la importancia funcional de esta expresión permanece. por definir. Existe un gran interés en identificar marcadores de la superficie celular que se expresen de forma única y específica en todas las células T reguladoras que expresan FOXP3. Sin embargo, hasta la fecha no se ha identificado ninguna molécula de este tipo.
La identificación de T reg después de la activación celular es un desafío ya que las células T convencionales expresarán CD25, expresarán transitoriamente FOXP3 y perderán la expresión de CD127 tras la activación. Se ha demostrado que T reg s se puede detectar utilizando un ensayo de marcador inducido por activación mediante la expresión de CD39 [82] en combinación con la coexpresión de CD25 y OX40 (CD134), que definen células específicas de antígeno después de una estimulación de 24 a 48 h con antígeno. [83] [84]
Además de la búsqueda de nuevos marcadores proteicos, en la literatura se ha descrito un método diferente para analizar y controlar las células T reg con mayor precisión. Este método se basa en el análisis de metilación del ADN . Sólo en las células T reg , pero no en ningún otro tipo de célula, incluidas las células T efectoras activadas, una determinada región dentro del gen FOXP3 (TSDR, región T reg -específica-desmetilada) se encuentra desmetilada, lo que permite monitorear las células T reg a través de una reacción de PCR u otros métodos de análisis basados en ADN. [85] La interacción entre las células Th17 y las células T reguladoras es importante en muchas enfermedades como las respiratorias. [86]
La evidencia reciente sugiere que los mastocitos pueden ser mediadores importantes de la tolerancia periférica dependiente de Treg . [87]
Los epítopos reguladores de células T ("Tregitopes") se descubrieron en 2008 y consisten en secuencias lineales de aminoácidos contenidos en anticuerpos monoclonales e inmunoglobulina G (IgG). Desde su descubrimiento, la evidencia ha indicado que los Tregitopos pueden ser cruciales para la activación de las células T reguladoras naturales. [88] [89] [90]
Se han planteado hipótesis sobre posibles aplicaciones de los epítopos de células T reguladoras: tolerancia a los trasplantes, fármacos proteicos, terapias de transferencia de sangre y diabetes tipo I , así como reducción de la respuesta inmunitaria para el tratamiento de alergias . [91] [92] [93 ] [94] [95] [96] [90]
Se han identificado mutaciones genéticas en el gen que codifica FOXP3 tanto en humanos como en ratones basándose en la enfermedad hereditaria causada por estas mutaciones. Esta enfermedad proporciona la evidencia más sorprendente de que las células T reguladoras desempeñan un papel fundamental en el mantenimiento del funcionamiento normal del sistema inmunológico. Los seres humanos con mutaciones en FOXP3 desarrollan un trastorno autoinmune grave y rápidamente mortal conocido como síndrome de desregulación inmunológica , polinocrinopatía y enteropatía ligada al cromosoma X ( IPEX ). [97] [98]
El síndrome IPEX se caracteriza por el desarrollo de una autoinmunidad sistémica abrumadora en el primer año de vida, lo que resulta en la tríada comúnmente observada de diarrea acuosa, dermatitis eccematosa y endocrinopatía, que se observa más comúnmente como diabetes mellitus insulinodependiente . La mayoría de las personas tienen otros fenómenos autoinmunes que incluyen anemia hemolítica positiva para Coombs, trombocitopenia autoinmunitaria, neutropenia autoinmunitaria y nefropatía tubular. La mayoría de los varones afectados mueren dentro del primer año de vida debido a trastornos metabólicos o sepsis. También se observa una enfermedad análoga en un ratón con mutación espontánea de FOXP3 conocido como "scurfy".