La resistencia genética humana a la malaria se refiere a cambios heredados en el ADN de los humanos que aumentan la resistencia a la malaria y dan como resultado una mayor supervivencia de los individuos con esos cambios genéticos. La existencia de estos genotipos probablemente se deba a la presión evolutiva ejercida por los parásitos del género Plasmodium que causan la malaria. Dado que la malaria infecta los glóbulos rojos , estos cambios genéticos son alteraciones más comunes de moléculas esenciales para el funcionamiento de los glóbulos rojos (y por lo tanto para la supervivencia del parásito), como la hemoglobina u otras proteínas celulares o enzimas de los glóbulos rojos. Estas alteraciones generalmente protegen a los glóbulos rojos de la invasión de parásitos Plasmodium o de la replicación de parásitos dentro del glóbulo rojo.
Estos cambios heredados en la hemoglobina u otras proteínas características, que son rasgos críticos y bastante invariantes de la bioquímica de los mamíferos, suelen causar algún tipo de enfermedad hereditaria. Por lo tanto, comúnmente se les conoce por los nombres de los trastornos sanguíneos asociados con ellos, incluida la anemia de células falciformes , la talasemia , la deficiencia de glucosa-6-fosfato deshidrogenasa y otros. Estos trastornos sanguíneos causan una mayor morbilidad y mortalidad en áreas del mundo donde la malaria es menos prevalente.
Los parásitos microscópicos , como los virus, los protozoos que causan la malaria y otros, no pueden replicarse por sí solos y dependen de un huésped para continuar sus ciclos de vida. Se replican invadiendo las células del huésped y usurpando la maquinaria celular para replicarse. Con el tiempo, la replicación desenfrenada hace que las células exploten, matándolas y liberando organismos infecciosos al torrente sanguíneo, donde pueden infectar otras células. A medida que las células mueren y se acumulan productos tóxicos de la replicación de organismos invasores, aparecen los síntomas de la enfermedad. Debido a que este proceso involucra proteínas específicas producidas por el organismo infeccioso así como por la célula huésped, incluso un cambio muy pequeño en una proteína crítica puede hacer que la infección sea difícil o imposible. Estos cambios podrían surgir por un proceso de mutación en el gen que codifica la proteína. Si el cambio es en el gameto, es decir, el espermatozoide o el óvulo que se unen para formar un cigoto que crece hasta convertirse en un ser humano, la mutación protectora será heredada. Dado que las enfermedades letales matan a muchas personas que carecen de mutaciones protectoras, con el tiempo muchas personas en regiones donde las enfermedades letales son endémicas llegan a heredar mutaciones protectoras. [ cita necesaria ]
Cuando el parásito P. falciparum infecta una célula huésped, altera las características de la membrana de los glóbulos rojos, haciéndola más "pegajosa" a otras células. Los grupos de glóbulos rojos parasitados pueden exceder el tamaño de la circulación capilar, adherirse al endotelio y bloquear la circulación. Cuando estos bloqueos se forman en los vasos sanguíneos que rodean el cerebro, causan hipoxia cerebral , lo que resulta en síntomas neurológicos conocidos como malaria cerebral . Esta condición se caracteriza por confusión, desorientación y, a menudo, coma terminal . Representa el 80% de las muertes por malaria. Por tanto, las mutaciones que protegen contra la infección y la letalidad de la malaria suponen una ventaja significativa. [ cita necesaria ]
La malaria ha ejercido la presión selectiva más fuerte conocida sobre el genoma humano desde el origen de la agricultura en los últimos 10.000 años. [1] [2] Plasmodium falciparum probablemente no pudo afianzarse entre las poblaciones africanas hasta que surgieron comunidades sedentarias más grandes en asociación con la evolución de la agricultura doméstica en África (la revolución agrícola ). Varias variantes hereditarias en los glóbulos rojos se han vuelto comunes en partes del mundo donde la malaria es frecuente como resultado de la selección ejercida por este parásito . [3] Esta selección fue históricamente importante como el primer ejemplo documentado de enfermedad como agente de selección natural en humanos . También fue el primer ejemplo de inmunidad innata controlada genéticamente que opera temprano en el curso de las infecciones, precediendo a la inmunidad adaptativa que ejerce efectos después de varios días. En la malaria, como en otras enfermedades, la inmunidad innata genera y estimula la inmunidad adaptativa . [ cita necesaria ]
Las mutaciones pueden tener efectos tanto perjudiciales como beneficiosos, y cualquier mutación puede tener ambos. La infecciosidad de la malaria depende de proteínas específicas presentes en las paredes celulares y en otras partes de los glóbulos rojos. Las mutaciones protectoras alteran estas proteínas de manera que las hacen inaccesibles a los organismos de la malaria. Sin embargo, estos cambios también alteran el funcionamiento y la forma de los glóbulos rojos que pueden tener efectos visibles, ya sea abiertamente o mediante un examen microscópico de los glóbulos rojos. Estos cambios pueden afectar la función de los glóbulos rojos de diversas formas que tienen un efecto perjudicial sobre la salud o la longevidad del individuo. Sin embargo, si el efecto neto de la protección contra la malaria supera los demás efectos perjudiciales, la mutación protectora tenderá a retenerse y propagarse de generación en generación. [ cita necesaria ]
Estas alteraciones que protegen contra las infecciones por malaria pero dañan los glóbulos rojos generalmente se consideran trastornos sanguíneos, ya que tienden a tener efectos evidentes y perjudiciales. Su función protectora sólo se ha descubierto y reconocido recientemente. Algunos de estos trastornos se conocen con nombres fantásticos y crípticos como anemia falciforme, talasemia, deficiencia de glucosa-6-fosfato deshidrogenasa, ovalocitosis, eliptocitosis y pérdida del antígeno de Gerbich y del antígeno de Duffy. Estos nombres se refieren a diversas proteínas, enzimas y la forma o función de los glóbulos rojos. [ cita necesaria ]
El potente efecto de la resistencia innata controlada genéticamente se refleja en la probabilidad de supervivencia de los niños pequeños en zonas donde la malaria es endémica. Es necesario estudiar la inmunidad innata en el grupo de edad susceptible (menores de cuatro años) porque, en niños mayores y adultos, los efectos de la inmunidad innata se ven eclipsados por los de la inmunidad adaptativa. También es necesario estudiar poblaciones en las que no se produzca el uso aleatorio de fármacos antipalúdicos . En la Tabla 1 se resumen algunas de las primeras contribuciones sobre la resistencia innata a las infecciones de los vertebrados, incluidos los humanos.
Es notable que dos de los estudios pioneros fueran sobre la malaria. Los estudios clásicos sobre el receptor Toll en la mosca de la fruta Drosophila [6] se ampliaron rápidamente a los receptores tipo Toll en los mamíferos [7] y luego a otros receptores de reconocimiento de patrones , que desempeñan funciones importantes en la inmunidad innata. Sin embargo, las primeras contribuciones sobre la malaria siguen siendo ejemplos clásicos de resistencia innata, que han resistido la prueba del tiempo. [ cita necesaria ]
Los mecanismos por los cuales los eritrocitos que contienen hemoglobinas anormales o tienen deficiencia de G6PD están parcialmente protegidos contra las infecciones por P. falciparum no se comprenden completamente, aunque no han faltado sugerencias. Durante la etapa de replicación en sangre periférica, los parásitos de la malaria tienen una alta tasa de consumo de oxígeno [8] e ingieren grandes cantidades de hemoglobina. [9] Es probable que la HbS en las vesículas endocíticas se desoxigene, se polimerice y se digiera mal. En los glóbulos rojos que contienen hemoglobinas anormales o que tienen deficiencia de G6PD, se producen radicales de oxígeno y los parásitos de la malaria inducen estrés oxidativo adicional. [10] Esto puede provocar cambios en las membranas de los glóbulos rojos, incluida la translocación de fosfatidilserina a su superficie [ jerga ] , seguida del reconocimiento y la ingestión de los macrófagos. [11] Los autores sugieren que es probable que este mecanismo ocurra antes en los glóbulos rojos anormales que en los normales, restringiendo así la multiplicación en los primeros. Además, la unión de las células falciformes parasitadas a las células endoteliales disminuye significativamente debido a una visualización alterada de la proteína 1 de la membrana de los eritrocitos de P. falciparum (PfMP-1). [12] Esta proteína es el principal ligando de citoadherencia y factor de virulencia del parásito en la superficie celular. Durante las últimas etapas de la replicación del parásito, los glóbulos rojos se adhieren al endotelio venoso y la inhibición de esta unión podría suprimir la replicación. [ cita necesaria ]
La hemoglobina falciforme induce la expresión de la hemo oxigenasa-1 en las células hematopoyéticas . El monóxido de carbono , un subproducto del catabolismo del hemo por la hemo oxigenasa -1 (HO-1), previene la acumulación de hemo libre circulante después de la infección por Plasmodium , suprimiendo la patogénesis de la malaria cerebral experimental. [13] Se han descrito otros mecanismos, como una mayor tolerancia a la enfermedad mediada por HO-1 y un crecimiento parásito reducido debido a la translocación del microARN del huésped al parásito. [14]
La primera línea de defensa contra la malaria la ejercen principalmente las hemoglobinas anormales y la deficiencia de glucosa-6-fosfato deshidrogenasa. Los tres tipos principales de resistencia genética hereditaria ( drepanocitosis , talasemias y deficiencia de G6PD ) estaban presentes en el mundo mediterráneo en la época del Imperio Romano . [ cita necesaria ]
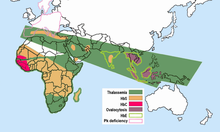
La malaria no ocurre en los climas más fríos y secos de las tierras altas de las regiones tropicales y subtropicales del mundo. Se han estudiado decenas de miles de personas y no se han encontrado altas frecuencias de hemoglobinas anormales en ninguna población libre de malaria. Las frecuencias de hemoglobinas anormales en diferentes poblaciones varían mucho, pero algunas son indudablemente polimórficas y tienen frecuencias más altas de lo esperado por mutación recurrente. Ya no hay duda de que la selección de la malaria jugó un papel importante en la distribución de todos estos polimorfismos. Todos estos se encuentran en áreas palúdicas, [ cita necesaria ]
Las talasemias tienen una alta incidencia en una amplia banda que se extiende desde la cuenca mediterránea y partes de África, a lo largo de Medio Oriente, el subcontinente indio, el sudeste asiático, Melanesia y las islas del Pacífico.
La anemia de células falciformes era el trastorno genético relacionado con una mutación de una proteína específica. Pauling introdujo su concepto fundamental de la anemia falciforme como una enfermedad molecular transmitida genéticamente. [20]

La base molecular de la anemia falciforme finalmente se esclareció en 1959, cuando Ingram perfeccionó las técnicas de identificación del péptido tríptico. A mediados de la década de 1950, una de las formas más nuevas y fiables de separar péptidos y aminoácidos era mediante la enzima tripsina, que escindía las cadenas polipeptídicas degradando específicamente los enlaces químicos formados por los grupos carboxilo de dos aminoácidos, la lisina y la lisina. arginina. Pequeñas diferencias en la hemoglobina A y S darán como resultado pequeños cambios en uno o más de estos péptidos. [21] Para intentar detectar estas pequeñas diferencias, Ingram combinó la electroforesis en papel y los métodos de cromatografía en papel. Mediante esta combinación, creó un método bidimensional que le permitió tomar huellas dactilares comparativamente de los fragmentos de hemoglobina S y A que obtuvo de la digestión de tryspin. Las huellas dactilares revelaron aproximadamente 30 manchas peptídicas, había una mancha peptídica claramente visible en el digesto de hemoglobina S que no era obvia en la huella dactilar de hemoglobina A. El defecto del gen HbS es una mutación de un único nucleótido (A a T) del gen de la β-globina que reemplaza el aminoácido ácido glutámico por el aminoácido menos polar valina en la sexta posición de la cadena β. [22]
La HbS tiene una carga negativa más baja a pH fisiológico que la hemoglobina adulta normal. Las consecuencias de la simple sustitución de un aminoácido cargado por un aminoácido neutro hidrófobo son de gran alcance. Estudios recientes en África occidental sugieren que el mayor impacto de la Hb S parece ser proteger contra la muerte o enfermedades graves, es decir, , anemia profunda o malaria cerebral, aunque tienen menos efecto sobre la infección per se. Los niños que son heterocigotos para el gen de la anemia falciforme tienen sólo una décima parte del riesgo de muerte por falciparum que aquellos que son homocigotos para el gen de la hemoglobina normal. La unión de los eritrocitos falciformes parasitados a las células endoteliales y los monocitos sanguíneos se reduce significativamente debido a una visualización alterada de la proteína 1 de la membrana de los eritrocitos de Plasmodium falciparum (PfEMP-1), el principal ligando de citoadherencia y factor de virulencia del parásito en la superficie de los eritrocitos. [23]
La protección también se deriva de la inestabilidad de la hemoglobina falciforme, que agrupa la proteína integral predominante de la membrana de los glóbulos rojos (llamada banda 3) y desencadena una eliminación acelerada por parte de las células fagocíticas. Los anticuerpos naturales reconocen estos grupos en los eritrocitos senescentes. La protección por HbAS implica la mejora no sólo de la inmunidad innata sino también adquirida contra el parásito. [24] La hemoglobina falciforme desnaturalizada prematuramente da como resultado una regulación positiva de los anticuerpos naturales que controlan la adhesión de los eritrocitos tanto en la malaria como en la anemia falciforme. [25] Dirigirse a los estímulos que conducen a la activación endotelial constituirá una estrategia terapéutica prometedora para inhibir la adhesión de los glóbulos rojos falciformes y la vasooclusión. [26]
Esto ha llevado a la hipótesis de que, mientras que los homocigotos para el gen falciforme padecen la enfermedad, los heterocigotos podrían estar protegidos contra la malaria. [27] La malaria sigue siendo un factor selectivo para el rasgo de células falciformes. [28]
Se sabe desde hace tiempo que un tipo de anemia, denominada talasemia , tiene una alta frecuencia en algunas poblaciones mediterráneas, incluidos los griegos y los italianos del sur. El nombre se deriva de las palabras griegas mar ( thalassa ), que significa mar Mediterráneo , y sangre ( haima ). Vernon Ingram merece el crédito por explicar la base genética de diferentes formas de talasemia como un desequilibrio en la síntesis de las dos cadenas polipeptídicas de la hemoglobina. [29]
En la variante mediterránea común, las mutaciones disminuyen la producción de la cadena β (β-talasemia). En la talasemia α, que es relativamente frecuente en África y en varios otros países, la producción de la cadena α de la hemoglobina está alterada y hay una sobreproducción relativa de la cadena β. Los individuos homocigotos para β-talasemia tienen anemia grave y es poco probable que sobrevivan y se reproduzcan, por lo que la selección contra el gen es fuerte. Los homocigotos para α-talasemia también padecen anemia y existe cierto grado de selección contra el gen. [ cita necesaria ]
Las estribaciones inferiores del Himalaya y los valles interiores de Terai o Doon de Nepal y la India son altamente afectados por la malaria debido a un clima cálido y a las marismas sostenidas durante la estación seca por el agua subterránea que se filtra desde las colinas más altas. Los gobernantes de Nepal mantuvieron intencionalmente los bosques de malaria como medida defensiva. Los humanos que intentaron vivir en esta zona sufrieron una mortalidad mucho mayor que en elevaciones más altas o más bajas en la llanura más seca del Ganges . Sin embargo, el pueblo Tharu había vivido en esta zona el tiempo suficiente para desarrollar resistencia a través de múltiples genes. Los estudios médicos entre la población tharu y no tharu del Terai arrojaron evidencia de que la prevalencia de casos de malaria residual es casi siete veces menor entre los tharus. Se ha establecido que la base de la resistencia es la homocigosidad del gen de la α-talasemia dentro de la población local. [30] La endogamia según castas y etnias parece haber impedido que estos genes estuvieran más extendidos en las poblaciones vecinas. [31]
Hay evidencia de que las personas con α-talasemia, HbC y HbE tienen algún grado de protección contra el parásito. [17] [32] La hemoglobina C (HbC) es una hemoglobina anormal con sustitución de un residuo de lisina por un residuo de ácido glutámico de la cadena β-globina, exactamente en la misma posición β-6 que la mutación HbS. La designación "C" de HbC proviene del nombre de la ciudad donde se descubrió: Christchurch, Nueva Zelanda. Las personas que padecen esta enfermedad, especialmente los niños, pueden tener episodios de dolor abdominal y articular, agrandamiento del bazo e ictericia leve, pero no tienen crisis graves, como ocurre en la anemia de células falciformes. La hemoglobina C es común en las zonas palúdicas de África occidental, especialmente en Burkina Faso. En un gran estudio de casos y controles realizado en Burkina Faso con 4.348 sujetos Mossi, la HbC se asoció con una reducción del 29% en el riesgo de malaria clínica en heterocigotos HbAC y del 93% en homocigotos HbCC. La HbC representa una adaptación genética "lenta pero gratuita" a la malaria a través de un polimorfismo transitorio, en comparación con la adaptación policéntrica "rápida pero costosa" a través del polimorfismo equilibrado de la HbS. [33] [34] La HbC modifica la cantidad y distribución de la proteína 1 de la membrana de los eritrocitos de P. falciparum (PfEMP1) del antígeno variante en la superficie de los glóbulos rojos infectados y la presentación modificada de las proteínas de la superficie de la malaria reduce la adhesividad del parásito (evitando así la eliminación por parte del organismo). bazo) y puede reducir el riesgo de enfermedad grave. [35] [36]
La hemoglobina E se debe a una mutación puntual en el gen de la cadena beta con una sustitución de glutamato por lisina en la posición 26. Es una de las hemoglobinopatías más prevalentes, con 30 millones de personas afectadas. La hemoglobina E es muy común en algunas partes del sudeste asiático. Los eritrocitos HbE tienen una anomalía de membrana no identificada que hace que la mayoría de la población de eritrocitos sea relativamente resistente a la invasión de P falciparum . [37]
Otras mutaciones genéticas además de las anomalías de la hemoglobina que confieren resistencia a la infección por Plasmodia implican alteraciones de las proteínas antigénicas de la superficie celular , las proteínas estructurales de la membrana celular o las enzimas implicadas en la glucólisis . [ cita necesaria ]
La glucosa-6-fosfato deshidrogenasa (G6PD) es una enzima importante en los glóbulos rojos, que metaboliza la glucosa a través de la vía de las pentosas fosfato , una alternativa anabólica a la oxidación catabólica (glucólisis), mientras mantiene un ambiente reductor. [38] La G6PD está presente en todas las células humanas, pero es particularmente importante para los glóbulos rojos. Dado que los glóbulos rojos maduros carecen de núcleo y ARN citoplasmático , no pueden sintetizar nuevas moléculas enzimáticas para reemplazar las genéticamente anormales o envejecidas. Todas las proteínas, incluidas las enzimas, deben durar toda la vida útil del glóbulo rojo, que normalmente es de 120 días. [ cita necesaria ]
En 1956, Alving y sus colegas demostraron que en algunos afroamericanos el fármaco antipalúdico primaquina induce anemia hemolítica y que esos individuos tienen una deficiencia hereditaria de G6PD en los eritrocitos. [39] La deficiencia de G6PD está ligada al sexo y es común en poblaciones mediterráneas, africanas y otras. En los países mediterráneos, estos individuos pueden desarrollar una diátesis hemolítica ( favismo ) después de consumir habas . Las personas con deficiencia de G6PD también son sensibles a varios fármacos además de la primaquina. [ cita necesaria ]
La deficiencia de G6PD es la segunda deficiencia enzimática más común en humanos (después de la deficiencia de ALDH2 ) y se estima que afecta a unos 400 millones de personas. [40] Hay muchas mutaciones en este locus, dos de las cuales alcanzan frecuencias del 20% o más en poblaciones africanas y mediterráneas; éstas se denominan mutaciones A y Med. [41] Las variedades mutantes de G6PD pueden ser más inestables que la enzima natural, por lo que su actividad disminuye más rápidamente a medida que los glóbulos rojos envejecen.
Esta cuestión se ha estudiado en poblaciones aisladas donde no se utilizaron medicamentos antipalúdicos en Tanzania, África oriental [42] y en la República de Gambia , África occidental, siguiendo a niños durante el período en el que son más susceptibles a la malaria falciparum . [43] En ambos casos, los recuentos de parásitos fueron significativamente más bajos en personas con deficiencia de G6PD que en aquellas con enzimas de glóbulos rojos normales. La asociación también se ha estudiado en individuos, lo cual es posible porque la deficiencia enzimática está ligada al sexo y los heterocigotos femeninos son mosaicos debido a la lionización , donde la inactivación aleatoria de un cromosoma X en ciertas células crea una población de glóbulos rojos deficientes en G6PD coexistentes. con glóbulos rojos normales. Los parásitos de la malaria se observaron con mucha más frecuencia en los glóbulos rojos normales que en las células con deficiencia de enzimas. [44] Tishkoff y Verelli publicaron un análisis genético evolutivo de la selección de genes de deficiencia de G6PD en la malaria. [41] La deficiencia de enzimas es común en muchos países que son, o fueron anteriormente, palúdicos, pero no en otros lugares. [ cita necesaria ]
La deficiencia de piruvato quinasa (PK), también llamada deficiencia de piruvato quinasa de eritrocitos, es un trastorno metabólico hereditario de la enzima piruvato quinasa. En esta condición, la falta de piruvato quinasa ralentiza el proceso de glucólisis. Este efecto es especialmente devastador en las células que carecen de mitocondrias porque estas células deben utilizar la glucólisis anaeróbica como única fuente de energía porque el ciclo del TCA no está disponible. Un ejemplo son los glóbulos rojos, que en un estado de deficiencia de piruvato quinasa rápidamente se vuelven deficientes en ATP y pueden sufrir hemólisis. Por tanto, la deficiencia de piruvato quinasa puede provocar anemia hemolítica. [ cita necesaria ]
Existe una correlación significativa entre la gravedad de la deficiencia de PK y el grado de protección contra la malaria. [45]
Eliptocitosis, un trastorno sanguíneo en el que una cantidad anormalmente grande de eritrocitos del paciente son elípticos. Existe mucha variabilidad genética entre los afectados. Hay tres formas principales de eliptocitosis hereditaria: eliptocitosis hereditaria común, eliptocitosis esferocítica y ovalocitosis del sudeste asiático . [ cita necesaria ]

La ovalocitosis es un subtipo de eliptocitosis y es una afección hereditaria en la que los eritrocitos tienen una forma ovalada en lugar de redonda. En la mayoría de las poblaciones, la ovalocitosis es rara, pero la ovalocitosis del sudeste asiático (SAO) ocurre hasta en el 15% de los pueblos indígenas de Malasia y Papua Nueva Guinea . Se han informado varias anomalías de los eritrocitos SAO, incluido el aumento de la rigidez de los glóbulos rojos y la expresión reducida de algunos antígenos de los glóbulos rojos. [47] La SAO es causada por una mutación en el gen que codifica la proteína de la banda 3 de los eritrocitos . Hay una deleción de los codones 400 a 408 en el gen, lo que lleva a una deleción de 9 aminoácidos en el límite entre los dominios citoplasmático y transmembrana de la proteína de la banda 3. [48] La banda 3 sirve como el principal sitio de unión para el esqueleto de la membrana, una red de proteínas submembrana compuesta de anquirina , espectrina , actina y la banda 4.1 . La banda 3 de ovalocitos se une más estrechamente que la banda 3 normal a la anquirina, que conecta el esqueleto de la membrana con el transportador de aniones de la banda 3. Estos defectos cualitativos crean una membrana de glóbulos rojos que es menos tolerante al estrés cortante y más susceptible a la deformación permanente. [ cita necesaria ]
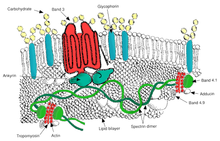
La SAO se asocia con la protección contra la malaria cerebral en niños porque reduce el secuestro de eritrocitos parasitados por P. falciparum en la microvasculatura cerebral. [49] La adhesión de los glóbulos rojos infectados con P. falciparum a CD36 se ve reforzada por el rasgo SAO protector contra la malaria cerebral. Una mayor eficiencia del secuestro a través de CD36 en individuos con SAO podría determinar una distribución diferente en los órganos de los glóbulos rojos infectados secuestrados. Estos proporcionan una posible explicación de la ventaja selectiva conferida por SAO contra la malaria cerebral. [50]
Plasmodium vivax tiene una amplia distribución en los países tropicales, pero está ausente o es raro en una gran región de África occidental y central, como lo confirmó recientemente la tipificación de especies por PCR. [51] Esta brecha en la distribución se ha atribuido a la falta de expresión del receptor del antígeno Duffy para quimiocinas (DARC) en los glóbulos rojos de muchos africanos subsaharianos. Los individuos Duffy negativos son homocigotos para un alelo DARC y portan una mutación de un solo nucleótido (DARC 46 T → C), que altera la actividad del promotor al alterar un sitio de unión para el factor de transcripción del linaje eritroide hGATA1. [ jerga ] [52] En estudios in vitro e in vivo ampliamente citados , Miller et al. informaron que el grupo sanguíneo Duffy es el receptor de P. vivax y que la ausencia del grupo sanguíneo Duffy en los glóbulos rojos es el factor de resistencia a P. vivax en personas de ascendencia africana. [5] Esto se ha convertido en un ejemplo bien conocido de resistencia innata a un agente infeccioso debido a la ausencia de un receptor para el agente en las células diana. [ cita necesaria ]
Sin embargo, se han acumulado observaciones que muestran que el informe Miller original necesita matizaciones. En estudios en humanos sobre la transmisión de P. vivax , existe evidencia de la transmisión de P. vivax entre poblaciones negativas para Duffy en el oeste de Kenia, [53] la región amazónica brasileña , [54] y Madagascar . [55] El pueblo malgache de Madagascar tiene una mezcla de personas Duffy positivas y Duffy negativas de diversos orígenes étnicos. [56] Se encontró que el 72% de la población de la isla era Duffy-negativa. Se encontró positividad para P. vivax en el 8,8% de 476 personas asintomáticas con resultado negativo para Duffy, y se encontró malaria clínica por P. vivax en 17 de esas personas. El genotipado indicó que múltiples cepas de P. vivax estaban invadiendo los glóbulos rojos de personas Duffy negativas. Los autores sugieren que entre las poblaciones malgaches hay suficientes personas positivas para Duffy como para mantener la transmisión de mosquitos y la infección hepática. Más recientemente, se encontraron en Angola y Guinea Ecuatorial individuos negativos a Duffy infectados con dos cepas diferentes de P. vivax ; Además, se encontraron infecciones por P. vivax tanto en humanos como en mosquitos, lo que significa que se está produciendo una transmisión activa. Aún se desconoce la frecuencia de dicha transmisión. [57] Debido a estos diversos informes de diferentes partes del mundo, está claro que algunas variantes de P. vivax se están transmitiendo a humanos que no expresan DARC en sus glóbulos rojos. El mismo fenómeno se ha observado en los monos del Nuevo Mundo. [Nota 1] Sin embargo, DARC todavía parece ser un receptor importante para la transmisión humana de P. vivax .
La distribución de la negatividad de Duffy en África no se correlaciona precisamente con la de la transmisión por P. vivax . [51] Las frecuencias de negatividad de Duffy son tan altas en África Oriental (más del 80%), donde se transmite el parásito, como en África Occidental, donde no se transmite. Se desconoce la potencia de P. vivax como agente de selección natural y puede variar de un lugar a otro. La negatividad de DARC sigue siendo un buen ejemplo de resistencia innata a una infección, pero produce una resistencia relativa, no absoluta, a la transmisión de P. vivax . [ cita necesaria ]

El sistema de antígenos de Gerbich es una proteína integral de la membrana de los eritrocitos y desempeña un papel funcionalmente importante en el mantenimiento de la forma de los eritrocitos. También actúa como receptor de la proteína de unión a eritrocitos de P. falciparum . Hay cuatro alelos del gen que codifica el antígeno, Ge-1 a Ge-4. Se conocen tres tipos de negatividad del antígeno Ge: Ge-1,-2,-3, Ge-2,-3 y Ge-2,+3. las personas con el fenotipo relativamente raro Ge-1,-2,-3 son menos susceptibles (~60% de la tasa de control) a la invasión de P. falciparum . Estos individuos tienen un subtipo de una afección llamada eliptocitosis hereditaria , caracterizada por eritrocitos de forma ovalada o elíptica. [ cita necesaria ]
También se sabe que mutaciones raras de las proteínas glicoforina A y B median la resistencia a P. falciparum .
Los polimorfismos del antígeno leucocitario humano (HLA), comunes en los africanos occidentales pero raros en otros grupos raciales, se asocian con la protección contra la malaria grave. Este grupo de genes codifica proteínas presentadoras de antígenos de la superficie celular y tiene muchas otras funciones. En África occidental, representan una reducción tan grande en la incidencia de la enfermedad como la variante de hemoglobina falciforme. Los estudios sugieren que el polimorfismo inusual de los genes del complejo principal de histocompatibilidad ha evolucionado principalmente a través de la selección natural por parte de patógenos infecciosos. [ cita necesaria ]
Los polimorfismos en los loci HLA, que codifican proteínas que participan en la presentación de antígenos, influyen en el curso de la malaria. En África occidental, un antígeno HLA de clase I (HLA Bw53) y un haplotipo HLA de clase II (DRB1*13OZ-DQB1*0501) se asocian de forma independiente con la protección contra la malaria grave. [60] Sin embargo, las correlaciones HLA varían, dependiendo de la constitución genética del parásito polimórfico de la malaria, que difiere en diferentes ubicaciones geográficas. [61] [62]
Algunos estudios sugieren que los niveles elevados de hemoglobina fetal (HbF) confieren cierta protección contra la malaria falciparum en adultos con persistencia hereditaria de la hemoglobina fetal . [63]
El biólogo evolutivo JBS Haldane fue el primero en plantear una hipótesis sobre la relación entre la malaria y esta enfermedad genética. Presentó su hipótesis por primera vez en el Octavo Congreso Internacional de Genética celebrado en 1948 en Estocolmo sobre el tema "La tasa de mutación de los genes humanos". [64] Lo formalizó en un artículo técnico publicado en 1949 en el que hizo una declaración profética: "Los corpúsculos de los heterocigotos anémicos son más pequeños de lo normal y más resistentes a las soluciones hipotónicas. Es al menos concebible que también sean más resistentes". a los ataques de los esporozoos que causan la malaria." [65] Esto se conoció como "hipótesis de la malaria de Haldane" o, de manera concisa, la "hipótesis de la malaria". [66]

Un estudio detallado de una cohorte de 1.022 niños kenianos que vivían cerca del lago Victoria , publicado en 2002, confirmó esta predicción. [67] Muchos niños de las SS todavía morían antes de cumplir un año de edad. Entre los 2 y los 16 meses, se encontró que la mortalidad en los niños AS era significativamente menor que la de los niños AA. Esta investigación bien controlada muestra la acción continua de la selección natural a través de enfermedades en una población humana. [ cita necesaria ]
El análisis de la asociación de todo el genoma (GWA) y el mapeo de asociaciones de resolución fina es un método poderoso para establecer la herencia de la resistencia a infecciones y otras enfermedades. Se han llevado a cabo dos análisis preliminares independientes de la asociación de GWA con la malaria falciparum grave en africanos, uno por el Malariagen Consortium en una población de Gambia y el otro por Rolf Horstmann (Instituto Bernhard Nocht de Medicina Tropical, Hamburgo) y sus colegas en una población de Ghana. . En ambos casos, la única señal de asociación que alcanzó importancia para todo el genoma fue con el locus HBB que codifica la cadena β de la hemoglobina, que es anormal en la HbS. [68] Esto no implica que la HbS sea el único gen que confiere resistencia innata a la malaria falciparum; Podría haber muchos genes de este tipo que ejerzan efectos más modestos y que sean difíciles de detectar mediante GWA debido a los bajos niveles de desequilibrio de ligamiento en las poblaciones africanas. Sin embargo, la misma asociación GWA en dos poblaciones es una prueba poderosa de que el único gen que confiere la mayor resistencia innata a la malaria falciparum es el que codifica HbS. [ cita necesaria ]
Anthony Allison estimó en 1954 la aptitud de diferentes genotipos en una región africana donde hay una intensa selección de malaria . [69] En la población de Baamba que vive en la región del bosque de Semliki en Uganda occidental, la frecuencia de heterocigotos falciformes (AS) es 40 %, lo que significa que la frecuencia del gen falciforme es de 0,255 y el 6,5% de los niños que nacen son homocigotos SS. [Nota 2] Es una suposición razonable que hasta que estuvo disponible el tratamiento moderno, tres cuartas partes de los homocigotos SS no lograron reproducirse. Para equilibrar esta pérdida de genes de células falciformes, sería necesaria una tasa de mutación de 1:10,2 por gen por generación. Esto es aproximadamente 1.000 veces mayor que las tasas de mutación medidas en Drosophila y otros organismos y mucho más alta que la registrada para el locus de células falciformes en africanos. [70] Para equilibrar el polimorfismo, Anthony Allison estimó que la aptitud del heterocigoto AS tendría que ser 1,26 veces mayor que la del homocigoto normal. Análisis posteriores de cifras de supervivencia han arrojado resultados similares, con algunas diferencias de un sitio a otro. En Gambianos, se estimó que los heterocigotos AS tienen un 90% de protección contra la anemia grave y la malaria cerebral asociada a P. falciparum , [60] mientras que en la población Luo de Kenia se estimó que los heterocigotos AS tienen un 60% de protección contra la anemia palúdica grave. [67] Estas diferencias reflejan la intensidad de la transmisión de la malaria por P. falciparum de una localidad a otra y de una temporada a otra, por lo que los cálculos de aptitud física también variarán. En muchas poblaciones africanas, la frecuencia de AS es de alrededor del 20%, y una superioridad física sobre aquellos con hemoglobina normal del orden del 10% es suficiente para producir un polimorfismo estable. [ cita necesaria ]