El cáncer oral , también conocido como cáncer de boca , es un cáncer del revestimiento de los labios, la boca o la parte superior de la garganta. [6] En la boca, lo más común es que comience como una mancha blanca indolora , que se espesa, desarrolla manchas rojas, una úlcera y continúa creciendo. Cuando está en los labios, comúnmente parece una úlcera con costras persistentes que no sana y crece lentamente. [7] Otros síntomas pueden incluir dificultad o dolor para tragar, nuevos bultos o protuberancias en el cuello, hinchazón en la boca o sensación de entumecimiento en la boca o los labios. [8]
Los factores de riesgo incluyen el consumo de tabaco y alcohol . [9] [10] Quienes consumen alcohol y tabaco tienen un riesgo 15 veces mayor de sufrir cáncer oral que quienes no consumen ninguno de los dos. [11] Otros factores de riesgo incluyen la infección por VPH , [12] masticar pan , [13] y la exposición al sol en el labio inferior. [14] El cáncer oral es un subgrupo de cánceres de cabeza y cuello . [6] El diagnóstico se realiza mediante una biopsia del área en cuestión, seguida de una investigación con tomografía computarizada , resonancia magnética , tomografía por emisión de positrones y un examen para determinar si se ha diseminado a partes distantes del cuerpo.
El cáncer oral se puede prevenir evitando los productos de tabaco, limitando el consumo de alcohol, protegiéndose del sol en el labio inferior, vacunando contra el VPH y evitando el paan . Los tratamientos utilizados para el cáncer oral pueden incluir una combinación de cirugía (para extirpar el tumor y los ganglios linfáticos regionales ), radioterapia , quimioterapia o terapia dirigida . Los tipos de tratamientos dependerán del tamaño, la ubicación y la propagación del cáncer, teniendo en cuenta la salud general de la persona. [7]
En 2018, el cáncer bucal afectó a unas 355.000 personas en todo el mundo y provocó 177.000 muertes. [5] Entre 1999 y 2015 en los Estados Unidos, la tasa de cáncer oral aumentó un 6% (de 10,9 a 11,6 por 100.000). Las muertes por cáncer oral durante este tiempo disminuyeron un 7% (de 2,7 a 2,5 por 100.000). [15] El cáncer oral tiene una tasa de supervivencia general a 5 años del 65 % en los Estados Unidos a partir de 2015. [4] Esto varía del 84 % si se diagnostica cuando está localizado, en comparación con el 66 % si se ha diseminado a los ganglios linfáticos en el cuello, y el 39% si se ha extendido a partes distantes del cuerpo. [4] Las tasas de supervivencia también dependen de la ubicación de la enfermedad en la boca. [dieciséis]
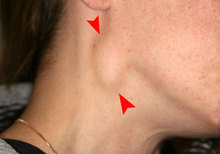

Los signos y síntomas del cáncer oral dependen de la ubicación del tumor , pero generalmente son manchas blancas, delgadas e irregulares en la boca. También pueden ser una mezcla de manchas rojas y blancas (las manchas rojas y blancas mixtas tienen muchas más probabilidades de ser cancerosas cuando se realiza una biopsia). La señal de advertencia clásica es una zona áspera persistente con ulceración y un borde elevado que es mínimamente doloroso. En el labio, la úlcera suele tener costra y ser seca, y en la faringe suele ser una masa. También puede estar asociado con una mancha blanca, dientes flojos, encías sangrantes, dolor de oído persistente , sensación de entumecimiento en el labio y el mentón o hinchazón. [17]
Cuando el cáncer se extiende a la garganta , también puede haber dificultad para tragar (normalmente un cáncer de base de lengua VPH16+) o amígdala visiblemente agrandada unilateralmente, también de la misma etiología, [18] dolor al tragar y voz alterada. [19] Por lo general, las lesiones causan muy poco dolor hasta que crecen y luego se asocian con una sensación de ardor. [20] A medida que la lesión se propaga a los ganglios linfáticos del cuello, se desarrollará una masa dura e indolora. Si se propaga a otras partes del cuerpo, pueden desarrollarse dolores generales, con mayor frecuencia debido a metástasis óseas . [20]
El carcinoma oral de células escamosas es una enfermedad de factores ambientales, el mayor de los cuales es el tabaco. Como todos los factores ambientales, la velocidad a la que se desarrollará el cáncer depende de la dosis, la frecuencia y el método de aplicación del carcinógeno (la sustancia que causa el cáncer). [21] Además del tabaquismo, otros carcinógenos para el cáncer oral incluyen el alcohol, los virus (particularmente VPH 16 y 18), la radiación y la luz ultravioleta. [7]
El tabaco es la principal causa de cáncer oral y faríngeo. Es un conocido carcinógeno multiorgánico que tiene una interacción sinérgica con el alcohol para causar cánceres de boca y faringe al dañar directamente el ADN celular. [21] Se estima que el tabaco aumenta el riesgo de cáncer oral en un 3,4 [21] –6,8 [9] y es responsable de aproximadamente el 40% de todos los cánceres orales. [22]
La evidencia epidemiológica indica que el consumo de alcohol está fuertemente asociado con el cáncer oral, representando el 20,2 % de los casos mundiales de cáncer oral en 2020. [23] El riesgo relativo de cáncer de cavidad oral y faringe es de 1,13 para el cáncer leve, 1,83 para el moderado y 5,13 para el grave. Bebiendo. [24] Existe un efecto conjunto mayor que multiplicativo entre el alcohol y el tabaco. [25] La relación causal completa entre el consumo de alcohol y el riesgo elevado de cáncer aún no está clara, pero el acetaldehído juega un papel importante. Inmediatamente después del consumo de alcohol, hay niveles elevados de acetaldehído en la saliva, que alcanzan su punto máximo después de aproximadamente 2 minutos. El acetaldehído es producido por el microbioma oral y también por enzimas de la mucosa oral, las glándulas salivales y el hígado. También está presente de forma natural en las bebidas alcohólicas. De estos, el microbioma es el principal contribuyente y representa al menos la mitad del acetaldehído presente. La mala higiene bucal, el tabaquismo y el consumo excesivo de alcohol inducen un aumento de las bacterias productoras de acetaldehído en la boca. Muchas especies de bacterias contribuyen a la producción de acetaldehído y se desconoce su importancia epidemiológica. El acetaldehído reacciona con las células epiteliales orales, induciendo modificaciones en el ADN, que pueden provocar mutaciones y el desarrollo de cáncer. La capacidad de metabolizar el acetaldehído en la boca es limitada, por lo que puede permanecer en la saliva durante horas. Se pueden usar tabletas de L-cisteína para disminuir la exposición al acetaldehído en la cavidad bucal. [26]
Ha sido controvertido si el uso de enjuagues bucales a base de alcohol aumenta el riesgo de cáncer oral. [27] La evidencia disponible es sugerente, pero a partir de 2023 no es concluyente. Los enjuagues bucales a base de alcohol aumentan los niveles de acetaldehído en la saliva después de su uso, de manera similar a una bebida alcohólica. [26] [28] Sin embargo, los enjuagues bucales están diseñados para la eliminación bacteriana y, por lo tanto, matan los microbios que metabolizan el etanol en acetaldehído, lo que reduce potencialmente la exposición general al acetaldehído y proporciona un efecto protector. [26] En un metanálisis de 2021, el uso de enjuague bucal a base de alcohol más de una vez al día se asoció con un riesgo elevado del 4 % de cáncer oral, pero el resultado fue apenas significativo. El mismo análisis encontró que el uso de un enjuague bucal a base de alcohol una vez al día o menos afectó mínimamente el riesgo de cáncer oral y no fue estadísticamente significativo. [29] Una revisión sistemática de 2020 sugirió que el efecto puede limitarse a agravar los riesgos en ciertas poblaciones, como fumadores, bebedores empedernidos y personas con mala salud bucal. Se descubrió que todas estas poblaciones tenían riesgos significativamente mayores por el uso de enjuagues bucales a base de alcohol. [27] Un gran análisis conjunto encontró un aumento del 36% en la incidencia de cáncer oral entre los que nunca fumaron ni bebieron y que usaron enjuagues bucales durante más de 35 años. El estudio no determinó el uso de enjuagues bucales a base de alcohol, sino simplemente el uso de enjuagues bucales, aunque los datos de un subconjunto de participantes sugirieron que la mayoría de los enjuagues bucales utilizados eran a base de alcohol. [30]
La infección por el virus del papiloma humano (VPH), en particular el tipo 16 (hay más de 180 tipos), es un factor de riesgo conocido y un factor causante independiente del cáncer oral. [31] Un segmento de rápido crecimiento de los diagnosticados no presenta la demografía estereotipada histórica. Históricamente, han sido personas mayores de 50 años, negros sobre blancos 2 a 1, hombres sobre mujeres 3 a 1, y el 75% de las veces personas que han consumido productos de tabaco o son grandes consumidores de alcohol. Esta subpoblación nueva y de rápido crecimiento entre 30 y 50 años [32] es predominantemente no fumadora, blanca y los hombres superan ligeramente a las mujeres. Investigaciones recientes de múltiples artículos de revistas revisadas por pares indican que el VPH16 es el principal factor de riesgo en esta nueva población de personas con cáncer oral. El VPH16 (junto con el VPH18) es el mismo virus responsable de la gran mayoría de todos los cánceres de cuello uterino y es la infección de transmisión sexual más común en los EE. UU. El cáncer oral en este grupo tiende a favorecer las amígdalas y los pilares amigdalinos, la base de la lengua y la orofaringe . Datos recientes sugieren que las personas que desarrollan la enfermedad por esta causa particular tienen una ventaja de supervivencia significativa, [33] ya que la enfermedad responde mejor a los tratamientos de radiación que la enfermedad causada por el tabaco.

Se sabe que masticar betel , paan y areca es un fuerte factor de riesgo para desarrollar cáncer oral incluso en ausencia de tabaco. Aumenta 2,1 veces la tasa de cáncer oral, a través de una variedad de efectos genéticos y relacionados a través de la irritación local de las células de la membrana mucosa, particularmente de la nuez de areca y la cal apagada. [21] En la India , donde estas prácticas son comunes, el cáncer oral representa hasta el 40% de todos los cánceres, en comparación con solo el 4% en el Reino Unido .
Las personas después de un trasplante de células madre hematopoyéticas (TCMH) tienen un mayor riesgo de sufrir carcinoma de células escamosas orales. El cáncer oral post-TCMH puede tener un comportamiento más agresivo con peor pronóstico, en comparación con el cáncer oral en personas no tratadas con TCMH. [34] Se supone que este efecto se debe a la supresión inmune continua de por vida y a la enfermedad crónica de injerto contra huésped oral . [34]

Una lesión premaligna (o precancerosa) se define como "un tejido benigno y morfológicamente alterado que tiene un riesgo mayor de lo normal de transformación maligna". Hay varios tipos diferentes de lesiones premalignas que ocurren en la boca. Algunos cánceres orales comienzan como manchas blancas ( leucoplasia ), manchas rojas ( eritroplaquia ) o manchas mixtas rojas y blancas (eritroleucoplasia o "leucoplasia moteada"). Otras lesiones premalignas comunes incluyen la fibrosis submucosa oral y la queilitis actínica . [35] En el subcontinente indio, la fibrosis submucosa oral es muy común debido a la masticación de nuez de betel . Esta afección se caracteriza por una apertura limitada de la boca y una sensación de ardor al comer alimentos picantes. Se trata de una lesión progresiva en la que la apertura de la boca se va limitando progresivamente y, posteriormente, incluso se dificulta la alimentación normal.
El carcinoma oral de células escamosas es el producto final de una proliferación no regulada de células basales mucosas. Una única célula precursora se transforma en un clon formado por muchas células hijas con una acumulación de genes alterados llamados oncogenes . Lo que caracteriza a un tumor maligno frente a uno benigno es su capacidad de metastatizar. Esta capacidad es independiente del tamaño o grado del tumor (a menudo, los cánceres aparentemente de crecimiento lento, como el carcinoma adenoide quístico, pueden hacer metástasis ampliamente). No es sólo el rápido crecimiento lo que caracteriza a un cáncer , sino su capacidad para secretar enzimas, factores angiogénicos, factores de invasión, factores de crecimiento y muchos otros factores que le permiten propagarse. [7]
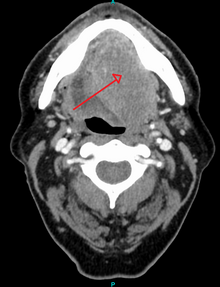

El diagnóstico del cáncer oral se completa para (1) el diagnóstico inicial, (2) la estadificación y (3) la planificación del tratamiento. Primero se completa una historia clínica completa y un examen clínico, luego se corta una porción de tejido de la lesión sospechosa para realizar un diagnóstico del tejido . Esto se puede hacer con una biopsia con bisturí, una biopsia por punción o una biopsia con aguja fina o con aguja gruesa . En este procedimiento, el cirujano corta todo o un trozo de tejido para que un patólogo lo examine bajo un microscopio . [36] Las biopsias con cepillo no se consideran precisas para el diagnóstico de cáncer oral. [37] Los biomarcadores salivales también se están investigando con resultados emergentes y podrían usarse como una herramienta de diagnóstico no invasiva en el futuro. [38]
Con la primera biopsia, el patólogo realizará un diagnóstico tisular (p. ej., carcinoma de células escamosas ) y clasificará la estructura celular. Pueden agregar información adicional que puede usarse en la estadificación y la planificación del tratamiento, como la tasa mitótica , la profundidad de la invasión y el estado del VPH del tejido.
Después de que se confirme que el tejido es canceroso, se realizarán otras pruebas para:
También se pueden realizar otras pruebas más invasivas, como aspiración con aguja fina , biopsia de ganglios linfáticos y biopsia de ganglio centinela . Cuando el cáncer se ha diseminado a los ganglios linfáticos, es necesario determinar su ubicación exacta, tamaño y extensión más allá de la cápsula (de los ganglios linfáticos), ya que cada uno de ellos puede tener un impacto significativo en el tratamiento y el pronóstico. Pequeñas diferencias en el patrón de diseminación de los ganglios linfáticos pueden tener un impacto significativo en el tratamiento y el pronóstico. Se puede recomendar la panendoscopia, porque los tejidos de todo el tracto aerodigestivo superior generalmente se ven afectados por los mismos carcinógenos , por lo que otros cánceres primarios son una ocurrencia común. [39] [40]
A partir de estos hallazgos colectivos, teniendo en cuenta la salud y los deseos de la persona, el equipo oncológico desarrolla un plan de tratamiento. Dado que la mayoría de los cánceres orales requieren extirpación quirúrgica, se completará una segunda serie de pruebas histopatológicas en cualquier tumor extirpado para determinar el pronóstico, la necesidad de cirugía adicional, quimioterapia, radiación, inmunoterapia u otras intervenciones.
El cáncer oral es un subgrupo de cánceres de cabeza y cuello que incluye los de orofaringe , laringe , cavidad nasal y senos paranasales , glándulas salivales y glándula tiroides . Melanoma oral , mientras que parte de los cánceres de cabeza y cuello se consideran por separado. [6] Otros cánceres pueden ocurrir en la boca (como cáncer de huesos , linfoma o cánceres metastásicos de sitios distantes), pero también se consideran por separado de los cánceres orales. [6]
La estadificación del cáncer oral es una evaluación del grado de diseminación del cáncer desde su fuente original. [41] Es uno de los factores que afectan tanto el pronóstico como el tratamiento potencial del cáncer oral. [41]
La evaluación del carcinoma de células escamosas de boca y faringe utiliza la clasificación TNM (tumor, ganglio, metástasis). Esto se basa en el tamaño del tumor primario, la afectación de los ganglios linfáticos y las metástasis a distancia. [42]

La evaluación de TMN permite clasificar a la persona en un grupo de estadificación de pronóstico; [42]
El Grupo de Trabajo de Servicios Preventivos de EE. UU. (USPSTF) declaró en 2013 que la evidencia era insuficiente para determinar el equilibrio entre los beneficios y los daños de la detección del cáncer oral en adultos sin síntomas por parte de proveedores de atención primaria. [43] La Academia Estadounidense de Médicos de Familia llega a conclusiones similares, mientras que la Sociedad Estadounidense del Cáncer recomienda que los adultos mayores de 20 años que se someten a exámenes de salud periódicos se sometan a un examen de la cavidad bucal para detectar cáncer. [43] La Asociación Dental Estadounidense recomienda que los proveedores permanezcan alerta a los signos de cáncer durante los exámenes de rutina. [43]
Existe una variedad de dispositivos de detección como el azul de toluidina , la biopsia con cepillo o las imágenes por fluorescencia ; sin embargo, no hay evidencia de que el uso rutinario de estos dispositivos en la práctica dental general sea útil. [44] Los riesgos potenciales del uso de dispositivos de detección incluyen falsos positivos, biopsias quirúrgicas innecesarias y una carga financiera. [44] Los ensayos de micronúcleos pueden ayudar en la detección temprana de lesiones premalignas y malignas, mejorando así la supervivencia y reduciendo la morbilidad asociada con el tratamiento. [ cita médica necesaria ]
También se han realizado investigaciones que muestran el potencial del uso de la citología oral como prueba de diagnóstico para el cáncer oral en lugar de las técnicas tradicionales de biopsia. En citología oral, se utiliza un cepillo para tomar algunas células de la lesión/área sospechosa y se envían a un laboratorio para su examen. [45] Esto puede ser mucho menos invasivo y doloroso que una biopsia con bisturí para el paciente; sin embargo, es necesario realizar más investigaciones antes de que la citología oral pueda considerarse como una herramienta de detección de rutina eficaz en comparación con las biopsias. [45]
El cáncer oral (carcinoma de células escamosas) generalmente se trata con cirugía sola o en combinación con terapia complementaria, incluida radiación, con o sin quimioterapia. [36] : 602 Con lesiones pequeñas (T1), la cirugía o la radiación tienen tasas de control similares, por lo que la decisión sobre cuál utilizar se basa en el resultado funcional y las tasas de complicaciones. [36]
En la mayoría de los centros, la extirpación del carcinoma de células escamosas de la cavidad bucal y el cuello se logra principalmente mediante cirugía. Esto también permite un examen detallado del tejido en busca de características histopatológicas , como la profundidad y la diseminación a los ganglios linfáticos que podrían requerir radiación o quimioterapia. Para lesiones pequeñas (T1-2), el acceso a la cavidad bucal se realiza a través de la boca. Cuando la lesión es más grande, involucra el hueso del maxilar o la mandíbula , o el acceso es limitado debido a la apertura de la boca, se divide el labio superior o inferior y se retira la mejilla para dar un mayor acceso a la boca. [36] Cuando el tumor afecta el hueso de la mandíbula, o cuando la cirugía o la radiación causarán una apertura bucal gravemente limitada, también se extirpa parte del hueso con el tumor.

La propagación del cáncer desde la cavidad bucal hasta los ganglios linfáticos del cuello tiene un efecto significativo sobre la supervivencia . Entre el 60 y el 70 % de las personas con cáncer oral en etapa temprana no tendrán clínicamente afectación de los ganglios linfáticos del cuello , pero entre el 20 y el 30 % de esas personas (o hasta el 20 % de todos los afectados) tendrán una diseminación clínicamente indetectable del cáncer a los ganglios linfáticos del cuello (llamada enfermedad oculta).
El manejo del cuello es crucial, ya que propagarse a él reduce en un 50% las posibilidades de supervivencia. [46] Si hay evidencia de afectación de los ganglios linfáticos del cuello, durante la fase de diagnóstico, generalmente se realiza una disección radical modificada del cuello . Cuando los ganglios linfáticos del cuello no tienen evidencia de afectación clínica, pero la lesión de la cavidad oral tiene un alto riesgo de diseminación (por ejemplo, lesiones T2 o superiores), entonces se puede completar una disección del cuello de los ganglios linfáticos por encima del nivel del músculo omohioideo . Las lesiones T1 de 4 mm o más de espesor tienen un riesgo significativo de diseminarse a los ganglios del cuello. Cuando la enfermedad se encuentra en los ganglios después de la extirpación (pero no se observa clínicamente), las tasas de recurrencia son del 10 al 24%. Si se agrega radiación posoperatoria, la tasa de fracaso es del 0 al 15%. Cuando los ganglios linfáticos se encuentran clínicamente durante la fase de diagnóstico y se agrega radiación después de la operación, el control de la enfermedad es >80%. [47]
.jpg/440px-Radiation_(10613606134).jpg)
La quimioterapia y la radioterapia se utilizan con mayor frecuencia, como complemento de la cirugía, para controlar el cáncer oral que es mayor que la etapa 1 o que se ha diseminado a los ganglios linfáticos regionales u otras partes del cuerpo. [36] La radioterapia sola se puede usar en lugar de la cirugía, para lesiones muy pequeñas, pero generalmente se usa como complemento cuando las lesiones son grandes, no se pueden extirpar por completo o se han diseminado a los ganglios linfáticos del cuello. La quimioterapia es útil en los cánceres orales cuando se usa en combinación con otras modalidades de tratamiento como la radioterapia, pero no se usa sola como monoterapia. Cuando es poco probable una cura, también se puede utilizar para prolongar la vida y puede considerarse un cuidado paliativo pero no curativo . [48]
Se ha demostrado que la terapia con anticuerpos monoclonales (con agentes como cetuximab ) es eficaz en el tratamiento de los cánceres de células escamosas de cabeza y cuello, y es probable que tenga un papel cada vez mayor en el tratamiento futuro de esta afección cuando se utiliza junto con otros tratamientos establecidos. modalidades, aunque no reemplaza la quimioterapia en los cánceres de cabeza y cuello. [49] [48] Asimismo, las terapias molecularmente dirigidas y las inmunoterapias pueden ser efectivas para el tratamiento de los cánceres orales y orofaríngeos. Agregar el anticuerpo monoclonal del receptor del factor de crecimiento epidérmico (EGFR mAb) al tratamiento estándar puede aumentar la supervivencia, manteniendo el cáncer limitado a esa área del cuerpo y puede disminuir la reaparición del cáncer. [49]
Después del tratamiento, puede ser necesaria rehabilitación para mejorar el movimiento, la masticación, la deglución y el habla. En esta etapa pueden participar patólogos del habla y el lenguaje . El tratamiento del cáncer oral generalmente lo realizará un equipo multidisciplinario, con profesionales de tratamiento de los ámbitos de la radiación, la cirugía, la quimioterapia, la nutrición, la odontología e incluso la psicología, todos posiblemente involucrados en el diagnóstico, el tratamiento, la rehabilitación y la atención. Debido a la ubicación del cáncer oral, puede haber un período en el que la persona requiera una traqueotomía y una sonda de alimentación .
Las tasas de supervivencia del cáncer oral dependen del sitio preciso y del estadio del cáncer en el momento del diagnóstico. En general, los datos de 2011 de la base de datos SEER muestran que la supervivencia es de alrededor del 57% a los cinco años cuando se consideran todas las etapas del diagnóstico inicial, todos los géneros, todas las etnias, todos los grupos de edad y todas las modalidades de tratamiento. Las tasas de supervivencia para los cánceres en etapa 1 son aproximadamente del 90%, de ahí el énfasis en la detección temprana para aumentar los resultados de supervivencia de las personas. Otros países, como Alemania, informan tasas de supervivencia similares. [50]
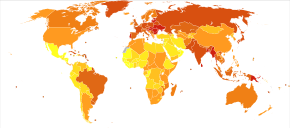
A nivel mundial, se produjo recientemente en unas 355.000 personas y provocó 177.000 muertes en 2018. [5] De estos 355.000, alrededor de 246.000 son hombres y 108.000 son mujeres. [5]
En 2013, el cáncer bucal provocó 135 000 muertes, frente a 84 000 muertes en 1990. [51] El cáncer bucal ocurre con mayor frecuencia en personas de países de ingresos bajos y medios. [52]
Europa ocupa el segundo lugar después del sudeste asiático entre todos los continentes en cuanto a tasa estandarizada por edad (ASR) específica para el cáncer oral y orofaríngeo. Se estima que hubo 61.400 casos de cáncer oral y de labios en Europa en 2012. Hungría registró el mayor número de mortalidad y morbilidad por cáncer oral y faríngeo entre todos los países europeos, mientras que Chipre informó las cifras más bajas [53].
British Cancer Research encontró 2.386 muertes por cáncer oral en 2014; si bien la mayoría de los casos de cáncer bucal se diagnostican en adultos mayores entre 50 y 74 años, esta condición puede afectar también a los jóvenes; [54] El 6% de las personas afectadas por cáncer bucal tienen menos de 45 años. [55] El Reino Unido ocupa el puesto 16 entre los hombres y el 11 entre las mujeres en cuanto a incidencia de cáncer oral en Europa. Además, existe una variabilidad regional dentro del Reino Unido: Escocia y el norte de Inglaterra tienen tasas más altas que el sur de Inglaterra. El mismo análisis se aplica al riesgo de desarrollar cáncer oral a lo largo de la vida, ya que en Escocia es del 1,84% en hombres y del 0,74% en mujeres, mayor que en el resto del Reino Unido, siendo del 1,06% y 0,48%, respectivamente.
El cáncer oral es el decimosexto cáncer más común en el Reino Unido (alrededor de 6.800 personas fueron diagnosticadas con cáncer oral en el Reino Unido en 2011) y es la decimonovena causa más común de muerte por cáncer (alrededor de 2.100 personas murieron a causa de la enfermedad). en 2012). [55]
La mayor incidencia de cáncer oral y faríngeo se registró en Dinamarca, con tasas estandarizadas por edad por 100.000 habitantes de 13,0, seguida de Lituania (9,9) y el Reino Unido (9,8). [53] Lituania informó la mayor incidencia en hombres, mientras que Dinamarca informó la más alta en mujeres. Las tasas de mortalidad más altas en 2012 se registraron en Lituania (7,5), Estonia (6,0) y Letonia (5,4). [53] Según se informa, la incidencia de cáncer oral en adultos jóvenes (de 20 a 39 años de edad) en Escandinavia aumentó aproximadamente 6 veces entre 1960 y 1994 [56] La alta tasa de incidencia de cáncer oral y faríngeo en Dinamarca podría atribuirse a su mayor consumo de alcohol que los ciudadanos de otros países escandinavos y bajo consumo de frutas y verduras en general.
Hungría (23,3), Eslovaquia (16,4) y Rumania (15,5) informaron las incidencias más altas de cáncer oral y faríngeo. [53] Hungría también registró la mayor incidencia en ambos sexos, así como las tasas de mortalidad más altas de Europa. [53] Ocupa el tercer lugar a nivel mundial en cuanto a tasas de mortalidad por cáncer. [57] Se ha determinado que el tabaquismo, el consumo excesivo de alcohol, las desigualdades en la atención que reciben las personas con cáncer y los factores de riesgo sistémicos específicos de género son las principales causas de las altas tasas de morbilidad y mortalidad en Hungría. [58] [59] [60] [61]
Las tasas de incidencia de cáncer oral en Europa occidental encontraron que Francia, Alemania y Bélgica eran las más altas. Las ASR (por 100.000) fueron 15,0, 14,6 y 14,1, respectivamente. Cuando se filtra por categoría de género, los mismos países ocupan el tercer lugar entre los hombres, aunque en diferente orden que Bélgica (21,9), Alemania (23,1) y Francia (23,1). Francia, Bélgica y los Países Bajos ocupan los primeros lugares entre las mujeres, con ASR de 7,6, 7,0 y 7,0, respectivamente. [53]
Se registró la incidencia de cánceres orales y orofaríngeos y se encontró que Portugal, Croacia y Serbia tenían las tasas más altas (ASR por 100.000). Estos valores son 15,4, 12 y 11,7, respectivamente.
En 2022, se prevé que cerca de 54.000 estadounidenses serán diagnosticados con cáncer oral u orofaríngeo. El 66% de las veces, estos se encontrarán en las etapas tardías de la enfermedad tres y cuatro. Causará más de 8.000 muertes. De los recién diagnosticados, sólo un poco más de la mitad estarán vivos dentro de cinco años. Otros países informan estimaciones de supervivencia similares. Por ejemplo, la supervivencia relativa a cinco años del cáncer de cavidad bucal en Alemania es de alrededor del 55%. [50] En los EE. UU., el cáncer oral representa aproximadamente el 8 por ciento de todos los crecimientos malignos.
Los cánceres orales en general corren un mayor riesgo en los hombres negros que en los blancos, sin embargo, los cánceres orales específicos, como el del labio, tienen un mayor riesgo en los hombres blancos que en los negros. En general, las tasas de cáncer bucal entre grupos de género (masculino y femenino) parecen estar disminuyendo, según datos de 3 estudios. [62]
De todos los cánceres, el cáncer oral representa el 3% en los hombres, frente al 2% en las mujeres. Los nuevos casos de cáncer bucal en EE. UU. en 2013 se aproximaron a casi 66 000, de los cuales casi 14 000 se atribuyeron al cáncer de lengua, casi 12 000 a la boca y el resto a la cavidad bucal y la faringe. El año anterior, se diagnosticó el 1,6% de los cánceres de labio y cavidad bucal, donde la tasa de incidencia estandarizada por edad (ASIR) en todas las regiones geográficas de los Estados Unidos de América se estima en 5,2 por 100.000 habitantes. [63] Es el undécimo cáncer más común en los Estados Unidos entre los hombres, mientras que en Canadá y México es el duodécimo y decimotercer cáncer más común, respectivamente. El ASIR para el cáncer de labio y de cavidad bucal entre hombres en Canadá y México es de 4,2 y 3,1, respectivamente. [63]
La ASIR en todas las regiones geográficas de América del Sur a partir de 2012 se sitúa en 3,8 por 100.000 habitantes, donde se han producido aproximadamente 6.046 muertes debido al cáncer de labio y de cavidad bucal, donde la tasa de mortalidad estandarizada por edad se mantiene en 1,4. [64]
En Brasil, sin embargo, el cáncer de labio y de cavidad bucal es el séptimo cáncer más común, con un estimado de 6.930 nuevos casos diagnosticados en el año 2012. Este número está aumentando y tiene un ASIR general más alto de 7,2 por 100.000 habitantes, por lo que se han producido aproximadamente 3.000 muertes. ocurrió [64]
Las tasas están aumentando tanto en hombres como en mujeres. A partir de 2017, se diagnosticarán casi 50.000 nuevos casos de cáncer de orofaringe, con tasas de incidencia más del doble en hombres que en mujeres. [64]
El cáncer oral es uno de los tipos de cáncer más comunes en Asia debido a su asociación con el tabaquismo (tabaco, bidi), el betel quid y el consumo de alcohol. La incidencia regional varía con las tasas más altas en el sur de Asia, particularmente en India, Bangladesh, Sri Lanka, Pakistán y Afganistán. [65] En el Sudeste Asiático y los países árabes, aunque la prevalencia no es tan alta, la incidencia estimada de cáncer oral osciló entre 1,6 y 8,6/100.000 y 1,8 a 2,13/100.000, respectivamente. [66] [67] Según GLOBOCAN 2012, las tasas estimadas estandarizadas por edad de incidencia y mortalidad por cáncer fueron mayores en hombres que en mujeres. Sin embargo, en algunas zonas, concretamente en el Sudeste Asiático, se registraron tasas similares para ambos sexos. [66] La edad promedio de las personas diagnosticadas con carcinoma oral de células escamosas es de aproximadamente 51 a 55 años. [65] En 2012, se registraron 97.400 muertes debido al cáncer oral. [68]
El cáncer oral es la tercera forma más común de cáncer en la India, con más de 77.000 nuevos casos diagnosticados en 2012 (una proporción entre hombres y mujeres de 2,3:1). [69] Los estudios estiman más de cinco muertes por hora. [70] Una de las razones detrás de una incidencia tan alta podría ser la popularidad de las nueces de betel y areca, que se consideran factores de riesgo para el desarrollo de cánceres de cavidad bucal. [71]
Hay datos limitados sobre la prevalencia del cáncer oral en África. Las siguientes tasas describen el número de casos nuevos (para tasas de incidencia) o muertes (para tasas de mortalidad) por 100 000 personas por año. [68]
La tasa de incidencia de cáncer bucal es de 2,6 para ambos sexos. La tasa es mayor en los hombres con 3,3 y menor en las mujeres con 2,0. [68]
La tasa de mortalidad es inferior a la tasa de incidencia: 1,6 para ambos sexos. La tasa vuelve a ser mayor para los hombres (2,1) y menor para las mujeres (1,3). [68]
Las siguientes tasas describen el número de casos nuevos o muertes por cada 100.000 personas por año. La tasa de incidencia de cáncer bucal es de 6,3 para ambos sexos; esto es mayor en los hombres, entre 6,8 y 8,8, y menor en las mujeres, entre 3,7 y 3,9. [72] La tasa de mortalidad es significativamente menor que la tasa de incidencia de 1,0 para ambos sexos. La tasa es mayor en los hombres con 1,4 y menor en las mujeres con 0,6. [73] La Tabla 1 proporciona tasas de incidencia y mortalidad estandarizadas por edad para el cáncer oral según la ubicación en la boca. La ubicación "otra boca" se refiere a la mucosa bucal, el vestíbulo y otras partes no especificadas de la boca. Los datos sugieren que el cáncer de labio tiene la tasa de incidencia más alta, mientras que el cáncer de gingival tiene la tasa más baja en general. En términos de tasas de mortalidad, el cáncer de orofaringe tiene la tasa más alta en los hombres y el cáncer de lengua tiene la tasa más alta en las mujeres. El cáncer de labio, paladar y gingival tiene las tasas de mortalidad más bajas en general. [73]

Los cánceres orales son el cuarto tipo más común observado en otros animales en medicina veterinaria, y los animales de mayor edad tienen mayores posibilidades de desarrollarlo. [74]
Los perros que pertenecen a una raza con mayor riesgo de desarrollar cáncer oral son más susceptibles. Los tumores que se encuentran en una etapa temprana del desarrollo se pueden extirpar mediante cirugía; sin embargo, algunos casos implican la extirpación de una parte de la mandíbula. La quimioterapia se utiliza después de cirugías o para extirpar un tumor al que no se puede acceder. Los tumores que se detectan cuando el cáncer ya se ha extendido a otras partes del cuerpo harán que el perro viva sólo entre 6 y 12 meses más. [75]
El tipo más común de cáncer oral observado en gatos es el carcinoma de células escamosas. Debido a que los tumores se desarrollan en lugares ocultos, como debajo de la lengua, cuando los tumores en la boca del gato se detectan, a menudo no se pueden tratar. [76] Los factores de riesgo incluyen el humo de segunda mano, ya que el humo se deposita en el pelaje que se ingiere cuando los gatos se acicalan, y potencialmente el consumo excesivo de alimentos enlatados y el uso de collares antipulgas. [77]