La gastroenterología (del griego gastḗr- "vientre", -énteron "intestino" y -logía "estudio de") es la rama de la medicina centrada en el sistema digestivo y sus trastornos. [1] El sistema digestivo está formado por el tracto gastrointestinal , a veces denominado tracto GI, que incluye el esófago , el estómago , el intestino delgado y el intestino grueso , así como los órganos accesorios de la digestión que incluyen el páncreas , la vesícula biliar y el hígado . [2] [3]
El sistema digestivo funciona para mover material a través del tracto gastrointestinal a través del peristaltismo , descomponer ese material a través de la digestión , absorber nutrientes para su uso en todo el cuerpo y eliminar desechos del cuerpo a través de la defecación . [3] Los médicos que se especializan en la especialidad médica de gastroenterología se denominan gastroenterólogos o, a veces, médicos gastrointestinales .
Algunas de las afecciones más comunes tratadas por los gastroenterólogos incluyen la enfermedad por reflujo gastroesofágico , el sangrado gastrointestinal , el síndrome del intestino irritable , la enfermedad inflamatoria intestinal (EII) que incluye la enfermedad de Crohn y la colitis ulcerosa , la enfermedad de úlcera péptica , la enfermedad de la vesícula biliar y del tracto biliar, la hepatitis , la pancreatitis , la colitis , los pólipos y el cáncer de colon , los problemas nutricionales y muchos más. [4]

Citando papiros egipcios , John F. Nunn identificó un conocimiento significativo de las enfermedades gastrointestinales entre los médicos en ejercicio durante los períodos de los faraones . Irynakhty, de la décima dinastía, alrededor del año 2125 a. C., fue un médico de la corte especializado en gastroenterología, sueño y proctología . [5]
Entre los antiguos griegos , Hipócrates atribuía la digestión a la preparación de los alimentos . El concepto de Galeno de que el estómago tiene cuatro facultades fue ampliamente aceptado hasta la modernidad en el siglo XVII. [6]
1. Clasificación Internacional de Enfermedades ( CIE 2007)/Clasificación de la OMS :
2. Encabezado de materia MeSH :
3. Catálogo de la Biblioteca Nacional de Medicina (clasificación NLM 2006) :

Procedimiento en el que se introduce un tubo largo y delgado con una cámara a través del ano para visualizar el recto y toda la longitud del colon. El procedimiento se realiza para buscar pólipos de colon o cáncer de colon en una persona asintomática (denominado cribado ) o para evaluar más a fondo los síntomas, como sangrado rectal , heces oscuras y alquitranadas , cambios en los hábitos intestinales o en la consistencia de las heces (diarrea, heces finas como un lápiz), dolor abdominal y pérdida de peso inexplicable. Antes del procedimiento, el médico puede pedirle al paciente que deje de tomar determinados medicamentos, como anticoagulantes, aspirina, medicamentos para la diabetes o antiinflamatorios no esteroides . Por lo general, la noche anterior y la mañana del procedimiento se realiza una preparación intestinal que consiste en un enema o laxantes , ya sean pastillas o polvos disueltos en líquido, que provocarán diarrea. Es posible que sea necesario detener el procedimiento y reprogramarlo si quedan heces en el colon debido a una preparación intestinal incompleta porque el médico no puede visualizar adecuadamente el colon. Durante el procedimiento, el paciente está sedado y se utiliza el endoscopio para examinar toda la longitud del colon en busca de pólipos, sangrado o tejido anormal. Luego se puede realizar una biopsia o extirpación de pólipos y enviar el tejido al laboratorio para su evaluación. El procedimiento suele tardar entre treinta minutos y una hora, seguido de un período de observación de una a dos horas. Las complicaciones incluyen hinchazón, calambres, una reacción a la anestesia, sangrado y un orificio en la pared del colon que puede requerir una colonoscopia repetida o una cirugía. Los signos de una complicación grave que requiere atención médica urgente o de emergencia incluyen dolor intenso en el abdomen, fiebre, sangrado que no mejora, mareos y debilidad. [15]
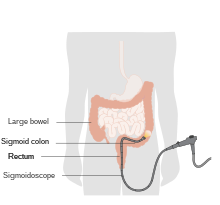
Un procedimiento similar a una colonoscopia en el que se introduce un tubo largo y delgado con una cámara (endoscopio) a través del ano , pero cuyo único fin es visualizar el recto y la última parte del colon más cercana al recto. Todos los aspectos del procedimiento son iguales a los de una colonoscopia, con la excepción de que este procedimiento solo dura entre diez y veinte minutos y se realiza sin sedación. Esto suele permitir que el paciente vuelva a sus actividades normales inmediatamente después de que finaliza el procedimiento. [16]

Procedimiento que utiliza un tubo delgado y largo con una cámara que se pasa por la boca para ver el esófago ("esófago-"), el estómago ("gastro-") y el duodeno ("duodeno-"). También se conoce como endoscopia superior o simplemente endoscopia. El procedimiento se realiza para evaluar más a fondo los síntomas, como acidez estomacal persistente , indigestión , vómitos con sangre , heces oscuras y alquitranadas , náuseas y vómitos persistentes, dolor, dificultad para tragar , dolor al tragar y pérdida de peso inexplicable. También se realiza para realizar más pruebas después de una prueba de laboratorio que muestra niveles bajos de hemoglobina sin una causa conocida o un trago de bario anormal . El procedimiento se puede utilizar para diagnosticar muchos trastornos a través de visualización directa o biopsia de tejido, incluidas varices esofágicas , estenosis esofágicas , enfermedad por reflujo gastroesofágico , esófago de Barrett , cáncer, enfermedad celíaca , gastritis , enfermedad de úlcera péptica y una infección por H. pylori . Las técnicas intraoperatorias pueden utilizarse para el tratamiento de ciertos trastornos, como la ligadura de varices esofágicas o la dilatación de estenosis esofágicas. Es probable que el paciente deba abstenerse de comer o beber nada desde 4 horas antes del procedimiento. Por lo general, se requiere sedación para la comodidad del paciente. Este procedimiento suele durar alrededor de treinta minutos, seguido de un período de observación de una a dos horas. Los efectos secundarios incluyen hinchazón , náuseas y dolor de garganta durante 1 a 2 días. Las complicaciones son raras, pero incluyen reacción a la anestesia, sangrado y un orificio en la pared del esófago, estómago o intestino delgado que podría requerir cirugía. Los signos de una complicación grave que requiere atención médica urgente o de emergencia incluyen dolor en el pecho, problemas para respirar, problemas para tragar, dolor de garganta que empeora, vómitos con sangre o apariencia de " posos de café ", empeoramiento del dolor abdominal, heces con sangre o negras alquitranadas y fiebre. [17]

Procedimiento en el que se introduce un tubo largo y delgado con una cámara por la boca hasta la primera parte del intestino delgado para localizar, diagnosticar y tratar trastornos relacionados con los conductos biliares y pancreáticos . Estos conductos transportan líquidos que ayudan a digerir los alimentos del hígado, la vesícula biliar y el páncreas y pueden estrecharse o bloquearse como resultado de cálculos biliares , infección, inflamación, pseudoquistes pancreáticos y tumores de los conductos biliares o el páncreas. Como resultado, se puede experimentar dolor de espalda, coloración amarillenta de la piel y un análisis de laboratorio anormal que muestre un nivel elevado de bilirrubina , lo que podría hacer necesario este procedimiento. Sin embargo, el procedimiento no se recomienda si el paciente tiene pancreatitis aguda , a menos que el nivel de bilirrubina permanezca alto o esté aumentando, lo que podría sugerir que el bloqueo aún está presente. Es probable que se le solicite al paciente que no coma ni beba nada a partir de las 8 horas anteriores al procedimiento. Después de sedar al paciente, el médico pasará el endoscopio por la boca, el esófago, el estómago y el duodeno para localizar la abertura por donde los conductos drenan hacia el intestino delgado . Luego, el médico puede inyectar un tinte en estos conductos y tomar radiografías que muestran una vista en tiempo real, mediante fluoroscopia , lo que le permite localizar y aliviar la obstrucción. Esto se hace mediante múltiples técnicas, que incluyen cortar la abertura y crear un orificio más grande para el drenaje, eliminar cálculos biliares y otros desechos, dilatar partes estrechas de los conductos o colocar un stent que mantiene los conductos abiertos. El médico también puede tomar una biopsia de los conductos para evaluar si hay cáncer, infección o inflamación. Los efectos secundarios incluyen hinchazón, náuseas o dolor de garganta durante uno o dos días. Las complicaciones incluyen pancreatitis , infección de los conductos biliares o la vesícula biliar , sangrado, reacción a la anestesia y perforación de cualquier estructura por la que pase el endoscopio o sus instrumentos, pero en particular el duodeno, el conducto biliar y el conducto pancreático. Los signos de una complicación grave que requiere atención médica urgente o de emergencia incluyen heces con sangre o negras alquitranadas , dolor en el pecho, fiebre, empeoramiento del dolor abdominal, empeoramiento del dolor de garganta, problemas para respirar, problemas para tragar, vómitos con sangre o que parecen posos de café . La mayoría de las veces, las complicaciones de este procedimiento requieren hospitalización para su tratamiento. [18]

Una condición que es el resultado de que el contenido del estómago regrese constantemente al esófago causando síntomas o complicaciones molestas. [19] Los síntomas se consideran molestos según cuán disruptivos sean para la vida diaria y el bienestar del paciente. Esta definición fue estandarizada por el Consenso de Montreal en 2006. [20] Los síntomas incluyen una sensación dolorosa en el medio del pecho y la sensación de que el contenido del estómago regresa a la boca. Otros síntomas incluyen dolor en el pecho, náuseas, dificultad para tragar , dolor al tragar , tos y ronquera. [21] Los factores de riesgo incluyen obesidad, embarazo, tabaquismo, hernia hiatal , ciertos medicamentos y ciertos alimentos. El diagnóstico generalmente se basa en los síntomas y el historial médico, y solo se realizan pruebas adicionales después de que el tratamiento haya sido ineficaz. Se puede lograr un diagnóstico adicional midiendo la cantidad de ácido que ingresa al esófago o mirando dentro del esófago con un endoscopio . Las opciones de tratamiento y manejo [19] incluyen modificaciones del estilo de vida, medicamentos y cirugía si no hay mejoría con otras intervenciones. Las modificaciones del estilo de vida incluyen no acostarse durante tres horas después de comer, acostarse sobre el lado izquierdo, elevar la cabeza mientras está acostado elevando la cabecera de la cama o usando almohadas adicionales, perder peso, dejar de fumar y evitar el café, la menta, el alcohol, el chocolate, los alimentos grasos, los alimentos ácidos y los alimentos picantes. Los medicamentos incluyen antiácidos , inhibidores de la bomba de protones y bloqueadores del receptor H2 . La cirugía suele ser una funduplicatura de Nissen y la realiza un cirujano. Las complicaciones de la ERGE de larga duración pueden incluir inflamación del esófago que puede causar sangrado o formación de úlceras, estrechamiento del esófago que conduce a problemas para tragar, un cambio en el revestimiento del esófago que puede aumentar las probabilidades de desarrollar cáncer ( esófago de Barrett ), tos crónica, asma, inflamación de la laringe que conduce a ronquera y desgaste del esmalte dental que conduce a problemas dentales. [19] [21]
Una condición en la que el revestimiento del esófago cambia para parecerse más al revestimiento del intestino y aumenta el riesgo de desarrollar cáncer de esófago . [22] No hay síntomas específicos, aunque los síntomas de ERGE pueden estar presentes durante años antes, ya que se asocia con un riesgo del 10 al 15 % de esófago de Barrett. [22] Los factores de riesgo incluyen ERGE crónica durante más de 5 años, tener 50 años o más, ser blanco no hispano, ser hombre, tener antecedentes familiares de este trastorno, grasa abdominal y antecedentes de tabaquismo. [23] Los factores de protección incluyen infección por H. pylori , uso frecuente de aspirina u otros medicamentos antiinflamatorios no esteroides y dietas ricas en frutas y verduras. [24] El diagnóstico se puede realizar mirando el esófago con un endoscopio y posiblemente tomando una biopsia del revestimiento del esófago. El tratamiento incluye el manejo de la ERGE, la destrucción de partes anormales del esófago, la eliminación de tejido anormal en el esófago y la eliminación de parte del esófago realizada por un cirujano general. [22] El manejo adicional podría incluir la vigilancia periódica con endoscopias repetidas a ciertos intervalos determinados por el médico, probablemente no con mayor frecuencia que cada tres a cinco años. [23] Las complicaciones de este trastorno pueden resultar en un tipo de cáncer llamado adenocarcinoma de esófago . [24]
La gastroenterología es una subespecialidad de la medicina interna y, por lo tanto, requiere tres años de residencia en medicina interna, seguidos de tres años adicionales de beca de investigación en gastroenterología . [1] Esta formación está certificada por la Junta Estadounidense de Medicina Interna (ABIM) y la Junta Estadounidense de Osteopatía de Medicina Interna (AOBIM) y debe completarse en un programa acreditado por el Consejo de Acreditación para la Educación Médica de Posgrado (ACGME). [25] [26] [27] Otras sociedades nacionales que supervisan la formación son el Colegio Estadounidense de Gastroenterología (ACG), la Asociación Estadounidense de Gastroenterología (AGA) y la Sociedad Estadounidense de Endoscopia Gastrointestinal (ASGE). [28] [29] [30]
Los gastroenterólogos atienden a pacientes tanto en el ámbito clínico como en el hospital. Pueden solicitar pruebas diagnósticas, recetar medicamentos y realizar una serie de procedimientos diagnósticos y terapéuticos , entre ellos, colonoscopia , esofagogastroduodenoscopia (EGD), colangiopancreatografía retrógrada endoscópica (CPRE), ecografía endoscópica (EUS) y biopsia hepática . [31]
Algunos residentes de gastroenterología completarán un "cuarto año" (aunque a menudo es su séptimo año de educación médica de posgrado) en hepatología de trasplantes , endoscopia intervencionista avanzada , enfermedad inflamatoria intestinal , motilidad u otros temas.
La endoscopia avanzada, a veces llamada endoscopia intervencionista o quirúrgica, es una subespecialidad de la gastroenterología que se centra en las técnicas endoscópicas avanzadas para el tratamiento de enfermedades pancreáticas , hepatobiliares y gastrointestinales . Los gastroenterólogos intervencionistas suelen someterse a un año adicional de formación rigurosa en técnicas endoscópicas avanzadas, que incluyen colangiopancreatografía retrógrada endoscópica, procedimientos de diagnóstico e intervención guiados por ecografía endoscópica y técnicas de resección avanzadas, que incluyen resección mucosa endoscópica y disección submucosa endoscópica . Además, algunos endoscopistas avanzados también realizan procedimientos bariátricos endoscópicos.
La hepatología , o medicina hepatobiliar , abarca el estudio del hígado , el páncreas y el árbol biliar , y tradicionalmente se considera una subespecialidad de la gastroenterología, mientras que la proctología abarca los trastornos del ano , el recto y el colon y se considera una subespecialidad de la cirugía general .