El bloqueo del plexo braquial es una técnica de anestesia regional que a veces se emplea como alternativa o como complemento de la anestesia general para la cirugía de la extremidad superior . Esta técnica implica la inyección de agentes anestésicos locales en las proximidades del plexo braquial , bloqueando temporalmente la sensibilidad y la capacidad de mover la extremidad superior. El sujeto puede permanecer despierto durante el procedimiento quirúrgico subsiguiente, o puede ser sedado o incluso anestesiado por completo si es necesario.
Existen varias técnicas para bloquear los nervios del plexo braquial. Estas técnicas se clasifican según el nivel en el que se inserta la aguja o el catéter para inyectar el anestésico local: el bloqueo interescalénico en el cuello, por ejemplo, se considera la segunda analgesia postoperatoria más completa, [1] el bloqueo supraclavicular inmediatamente por encima de la clavícula , el bloqueo infraclavicular debajo de la clavícula y el bloqueo axilar en la axila (axila). [2]
La anestesia general puede provocar presión arterial baja , descensos indeseables del gasto cardíaco , depresión del sistema nervioso central , depresión respiratoria , pérdida de los reflejos protectores de las vías respiratorias (como la tos), necesidad de intubación traqueal y ventilación mecánica y efectos anestésicos residuales. La ventaja más importante del bloqueo del plexo braquial es que permite evitar la anestesia general y, por lo tanto, sus complicaciones y efectos secundarios asociados . Aunque el bloqueo del plexo braquial no está exento de riesgos, suele afectar a menos sistemas orgánicos que la anestesia general. [3]
El bloqueo del plexo braquial puede ser una opción razonable cuando se cumplen todos los criterios siguientes: [ cita requerida ]
El plexo braquial está formado por las ramas ventrales de C5 - C6 - C7 - C8 - T1 , ocasionalmente con pequeñas contribuciones de C4 y T2 . Existen múltiples abordajes para el bloqueo del plexo braquial, comenzando proximalmente con el bloqueo interescalénico y continuando distalmente con los bloqueos supraclavicular, infraclavicular y axilar. El concepto detrás de todos estos abordajes para el plexo braquial es la existencia de una vaina que abarca el paquete neurovascular que se extiende desde la fascia cervical profunda hasta un poco más allá de los bordes de la axila. [2]
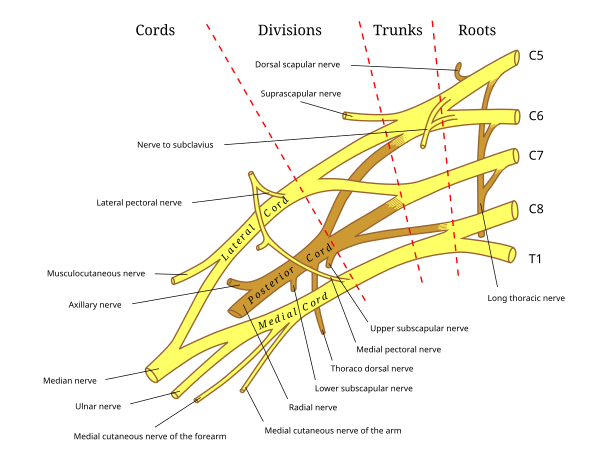
El bloqueo del plexo braquial es realizado típicamente por un anestesiólogo . Para lograr un bloqueo óptimo, la punta de la aguja debe estar cerca de los nervios del plexo durante la inyección de la solución anestésica local. Las técnicas comúnmente empleadas para obtener dicha posición de la aguja incluyen la transarterial, la provocación de una parestesia y el uso de un estimulador de nervios periféricos o un dispositivo de exploración por ultrasonido portátil . [4] Si la aguja está cerca de un nervio o entra en contacto con él, el sujeto puede experimentar una parestesia (una sensación repentina de hormigueo, a menudo descrita como una sensación de "alfileres y agujas" o como una descarga eléctrica) en el brazo, la mano o los dedos. La inyección cerca del punto de provocación de dicha parestesia puede dar como resultado un buen bloqueo. [4] Un estimulador de nervios periféricos conectado a una aguja apropiada permite la emisión de corriente eléctrica desde la punta de la aguja. Cuando la punta de la aguja está cerca de un nervio motor o entra en contacto con él, se puede provocar una contracción característica del músculo inervado. [4] Los modernos dispositivos de ultrasonido portátiles permiten al usuario visualizar la anatomía interna , incluidos los nervios que se van a bloquear, las estructuras anatómicas vecinas y la aguja a medida que se acerca a los nervios. La observación de la anestesia local que rodea los nervios durante la inyección guiada por ultrasonido es predictiva de un bloqueo exitoso. [5] El bloqueo apropiado para cada procedimiento específico del sitio se enumera en la siguiente tabla: [6]
1. Incluir nervio musculocutáneo 2. Incluir T1 - T2 si el bloqueo es anestésico 3. Incluir C3 - C4 si el bloqueo es anestésico

El bloqueo interescalénico se realiza inyectando anestesia local en los nervios del plexo braquial a su paso por el surco entre los músculos escalenos anterior y medio , a nivel del cartílago cricoides . Este bloqueo es particularmente útil para proporcionar anestesia y analgesia postoperatoria para cirugías de clavícula, hombro y brazo. Las ventajas de este bloqueo incluyen un bloqueo rápido de la región del hombro y puntos de referencia anatómicos relativamente fáciles de palpar . Las desventajas de este bloqueo incluyen una anestesia inadecuada en la distribución del nervio cubital , lo que lo convierte en un bloqueo poco confiable para operaciones que involucran el antebrazo y la mano. [2]
La paresia temporal (deterioro de la función) del diafragma torácico ocurre en prácticamente todas las personas que se han sometido a un bloqueo interescalénico o supraclavicular del plexo braquial. En estas personas se puede demostrar un deterioro respiratorio significativo mediante pruebas de función pulmonar . [7] En ciertas personas, como aquellas con enfermedad pulmonar obstructiva crónica grave , esto puede provocar insuficiencia respiratoria que requiera intubación traqueal y ventilación mecánica hasta que se disipe el bloqueo. [8] El síndrome de Horner se puede observar si la solución anestésica local sigue una trayectoria cefálica y bloquea el ganglio estrellado . Esto puede ir acompañado de dificultad para tragar y paresia de las cuerdas vocales . Sin embargo, estos signos y síntomas son transitorios y no suelen provocar problemas a largo plazo, aunque pueden ser significativamente angustiantes para los pacientes hasta que los efectos disminuyan. [ cita requerida ]
Las contraindicaciones incluyen enfermedad pulmonar obstructiva crónica grave, [8] y paresia del nervio frénico del lado opuesto al bloqueo. [9]
El bloqueo supraclavicular, que proporciona un inicio rápido de anestesia densa del brazo con una sola inyección, es ideal para operaciones que involucran el brazo y el antebrazo, desde el húmero inferior hasta la mano. El plexo braquial es más compacto a nivel de los troncos formados por las raíces nerviosas C5-T1 , por lo que el bloqueo nervioso a este nivel tiene la mayor probabilidad de bloquear todas las ramas del plexo braquial. Esto da como resultado tiempos de inicio rápidos y, en última instancia, altas tasas de éxito para la cirugía y la analgesia de la extremidad superior, excluyendo el hombro. [10]
Los puntos de referencia superficiales se pueden utilizar para identificar la ubicación adecuada para la inyección de anestésico local, que normalmente es lateral (fuera) del borde lateral del músculo esternocleidomastoideo y por encima de la clavícula, y la primera costilla generalmente se considera que representa el límite por debajo del cual no se debe dirigir la aguja (la cavidad pleural y la parte superior del pulmón se encuentran a este nivel). La palpación o visualización ecográfica de la arteria subclavia justo por encima de la clavícula proporciona un punto de referencia anatómico útil para localizar el plexo braquial, que se encuentra lateral a la arteria a este nivel. [10] La proximidad al plexo braquial se puede determinar mediante la provocación de una parestesia, el uso de un estimulador de nervios periféricos o la guía ecográfica. [11]
En comparación con el bloqueo interescalénico, el bloqueo supraclavicular, a pesar de provocar un bloqueo más completo de los nervios mediano , radial, cubital y musculocutáneo , no mejora la analgesia posoperatoria. Sin embargo, el bloqueo supraclavicular suele realizarse más rápido y puede producir menos efectos secundarios que el bloqueo interescalénico. En comparación con el bloqueo infraclavicular y los bloqueos axilares, la obtención de una anestesia adecuada para la cirugía de la extremidad superior es aproximadamente la misma con el bloqueo supraclavicular. [11]
A diferencia del bloqueo interescalénico, que produce hemiparesia diafragmática en todos los sujetos, solo la mitad de los que se someten a un bloqueo supraclavicular experimentan este efecto secundario. Las desventajas del bloqueo supraclavicular incluyen el riesgo de neumotórax , que se estima entre el 1% y el 4% cuando se utilizan técnicas guiadas por parestesia o estimulación de nervios periféricos. La guía ecográfica permite al operador visualizar la primera costilla y la pleura, lo que ayuda a garantizar que la aguja no perfore la pleura; esto presumiblemente reduce el riesgo de neumotórax. [11]

En el caso del bloqueo infraclavicular, la evidencia actual sugiere que, cuando se utiliza un estimulador de nervios periféricos para la localización de nervios, una técnica de doble estimulación es mejor que una técnica de estimulación única. En comparación con un bloqueo axilar con estimulación múltiple, el bloqueo infraclavicular proporciona una eficacia similar. Sin embargo, puede estar asociado con un tiempo de ejecución más corto y menos dolor relacionado con el procedimiento para el paciente. [11]

El bloqueo axilar es particularmente útil para proporcionar anestesia y analgesia postoperatoria para cirugías en el codo, antebrazo, muñeca y mano. El bloqueo axilar también es el más seguro de los cuatro abordajes principales para el plexo braquial, ya que no corre el riesgo de provocar paresia del nervio frénico ni tiene el potencial de causar neumotórax . [12] En la axila, los nervios del plexo braquial y la arteria axilar están encerrados juntos en una vaina fibrosa que es una continuación de la fascia cervical profunda . La arteria axilar, fácilmente palpable, sirve así como un punto de referencia anatómico confiable para este bloqueo, y la inyección de anestésico local cerca de esta arteria con frecuencia conduce a un buen bloqueo del plexo braquial. El bloqueo axilar se realiza comúnmente debido a su facilidad de realización y a su tasa de éxito relativamente alta. [4]
Las desventajas del bloqueo axilar incluyen una anestesia inadecuada en la distribución del nervio musculocutáneo. Este nervio proporciona función motora a los músculos bíceps , braquial y coracobraquial y una de sus ramas proporciona sensibilidad a la piel del antebrazo. Si se pasa por alto el nervio musculocutáneo, puede ser necesario bloquear este nervio por separado. Esto se puede lograr utilizando un estimulador de nervios periféricos para identificar la ubicación del nervio a medida que pasa a través del músculo coracobraquial. Los nervios intercostobraquiales (que son ramas del segundo y tercer nervios intercostales ) también se pasan por alto con frecuencia con el bloqueo axilar. Debido a que estos nervios proporcionan sensibilidad a la piel de las caras medial y posterior del brazo y la axila, un torniquete en el brazo puede ser mal tolerado en tales casos. La inyección subcutánea de anestésico local sobre la cara medial del brazo en la axila ayuda a los pacientes a tolerar un torniquete en el brazo al bloquear estos nervios. [13]
Las técnicas de inyección única proporcionan un bloqueo poco fiable en las zonas irrigadas por los nervios musculocutáneo y radial. La evidencia actual sugiere que una técnica de triple estimulación (con inyecciones en los nervios musculocutáneo, mediano y radial ) es la mejor técnica para el bloqueo axilar. [11]
A pesar de que se han realizado bloqueos del plexo braquial durante más de cien años, [14] aún no hay evidencia clara que respalde la afirmación de que un método de localización nerviosa sea mejor que otro. Sin embargo, existen numerosos informes de casos que documentan casos en los que el uso de un dispositivo de escaneo por ultrasonido portátil ha detectado una anatomía anormal que de otro modo no habría sido evidente utilizando un enfoque "a ciegas". Por otro lado, el uso de ultrasonido puede crear una falsa sensación de seguridad en el operador, lo que puede conducir a errores, especialmente si la punta de la aguja no se visualiza adecuadamente en todo momento. [10]
En el caso del bloqueo interescalénico, no está claro si la estimulación nerviosa proporciona un mejor bloqueo interescalénico que la provocación de parestesias. [11] Sin embargo, un estudio reciente que utilizó ultrasonido para seguir la propagación de la anestesia local demostró una mejor tasa de éxito del bloqueo (en relación con los bloqueos realizados solo con estimulador nervioso) incluso en las raíces inferiores del plexo. [2]
En el caso del bloqueo supraclavicular, la estimulación nerviosa con un umbral mínimo de 0,9 mA puede ofrecer un bloqueo fiable. [11] Aunque se ha demostrado que el bloqueo supraclavicular guiado por ecografía es una alternativa segura a la técnica guiada por estimulador de nervios periféricos, hay poca evidencia que respalde que la guía ecográfica proporcione un mejor bloqueo o esté asociada con menos complicaciones. [10] Hay cierta evidencia que sugiere que el uso de la guía ecográfica en combinación con la estimulación nerviosa puede acortar el tiempo de realización del bloqueo supraclavicular. [11]
En el caso del bloqueo axilar, las tasas de éxito mejoran enormemente con técnicas de inyección múltiple, ya sea mediante estimulación nerviosa o guía ecográfica. [12]
La duración de un bloqueo del plexo braquial de "disparo único" es muy variable, y suele durar entre 45 minutos y 24 horas. El bloqueo se puede prolongar colocando un catéter permanente , que puede estar conectado a una bomba de infusión mecánica o electrónica para la administración continua de una solución anestésica local. Se puede insertar un catéter en la ubicación interescalénica, supraclavicular, infraclavicular o axilar, según la ubicación deseada del bloqueo nervioso. También se pueden bloquear individualmente ramas específicas del plexo braquial, por ejemplo, el nervio supraescapular. [15] La infusión de anestésico local se puede programar para que sea un flujo continuo o una analgesia controlada por el paciente . En algunos casos, las personas pueden mantener los catéteres y las infusiones en casa después del alta del centro donde se realizó la cirugía. [2]
Al igual que cualquier procedimiento que implique la alteración de la integridad de la piel, el bloqueo del plexo braquial puede estar asociado con infecciones o hemorragias . En las personas que utilizan agentes anticoagulantes, existe un mayor riesgo de complicaciones relacionadas con hemorragias. [2]
Las complicaciones asociadas con el bloqueo del plexo braquial incluyen la inyección intraarterial o intravenosa, que puede provocar toxicidad por anestésico local . Esto puede caracterizarse por problemas graves del sistema nervioso central, como convulsiones epilépticas , depresión del sistema nervioso central y coma . [16] Los efectos cardiovasculares de la toxicidad de los anestésicos locales incluyen la disminución de la frecuencia cardíaca y el deterioro de su capacidad para bombear sangre a través del sistema circulatorio, lo que puede provocar un colapso circulatorio . En casos graves, pueden producirse arritmias cardíacas , paro cardíaco y muerte. [17] Otras complicaciones raras pero graves del bloqueo del plexo braquial incluyen neumotórax y paresia persistente del nervio frénico . [18]
Las complicaciones asociadas con los bloqueos interescalénicos y supraclaviculares incluyen la inyección subaracnoidea o epidural inadvertida de anestésico local, que puede provocar insuficiencia respiratoria. [18]
Debido a la proximidad del pulmón al plexo braquial a nivel de la clavícula, la complicación más frecuentemente asociada con este bloqueo es el neumotórax, con un riesgo de hasta el 6,1 %. [10] Otras complicaciones del bloqueo supraclavicular incluyen la punción de la arteria subclavia y la propagación del anestésico local para causar paresia del ganglio estrellado, el nervio frénico y el nervio laríngeo recurrente. [10]
Dependiendo de las circunstancias, las alternativas al bloqueo del plexo braquial pueden incluir anestesia general , atención anestésica monitoreada , bloqueo de Bier o anestesia local . [ cita requerida ]
En 1855, Friedrich Gaedcke (1828-1890) fue el primero en aislar químicamente la cocaína , el alcaloide más potente de la planta de coca . Gaedcke denominó al compuesto "eritroxilina". [19] [20] En 1884, el oftalmólogo austríaco Karl Koller (1857-1944) se instiló una solución al 2% de cocaína en su propio ojo y probó su eficacia como anestésico local pinchándose el ojo con agujas. [21] Sus hallazgos se presentaron unas semanas después en la conferencia anual de la Sociedad Oftalmológica de Heidelberg. [22] Al año siguiente, William Halsted (1852-1922) realizó el primer bloqueo del plexo braquial. [23] [24] Utilizando un abordaje quirúrgico en el cuello, Halsted aplicó cocaína al plexo braquial. [25] En enero de 1900, Harvey Cushing (1869-1939), que en ese momento era uno de los residentes de cirugía de Halsted , aplicó cocaína al plexo braquial antes de dividirlo, durante una amputación del cuarto delantero por sarcoma . [26]
El primer bloqueo supraclavicular percutáneo fue realizado en 1911 por el cirujano alemán Diedrich Kulenkampff (1880-1967). [14] Tal como su colega mayor August Bier (1861-1949) había hecho con la anestesia espinal en 1898, [27] Kulenkampff se sometió a sí mismo al bloqueo supraclavicular. [14] Más tarde ese año, Georg Hirschel (1875-1963) describió un abordaje percutáneo al plexo braquial desde la axila. [28] En 1928, Kulenkampff y Persky publicaron sus experiencias con mil bloqueos sin complicaciones mayores aparentes. Describieron su técnica con el paciente en posición sentada o en posición supina con una almohada entre los hombros. La aguja se insertaba por encima del punto medio de la clavícula donde se podía sentir el pulso de la arteria subclavia y se dirigía medialmente hacia la segunda o tercera apófisis espinosa torácica . [29]
A finales de la década de 1940, la experiencia clínica con el bloqueo del plexo braquial tanto en tiempos de paz como de guerra era extensa, [30] y comenzaron a describirse nuevos enfoques para esta técnica. Por ejemplo, en 1946, F. Paul Ansbro fue el primero en describir una técnica de bloqueo continuo del plexo braquial. Aseguró una aguja en la fosa supraclavicular y adjuntó un tubo conectado a una jeringa a través de la cual podía inyectar dosis incrementales de anestésico local. [31] El bloqueo perivascular subclavio fue descrito por primera vez por Winnie y Collins en 1964. [32] Este enfoque se hizo popular debido a su menor riesgo de neumotórax en comparación con el enfoque tradicional de Kulenkampff. El enfoque infraclavicular fue desarrollado por primera vez por Raj. [ cita requerida ] En 1977, Selander describió una técnica para el bloqueo continuo del plexo braquial utilizando un catéter intravenoso asegurado en la axila. [33] En 1977, James K. Sims describió el uso del proceso coracoides de la escápula como punto de referencia para la realización del bloqueo del plexo braquial. El abordaje de Sims, ahora conocido como bloqueo infracoracoideo, tiene ciertas ventajas: a) la punta de la aguja se dirige lejos del ápice del pulmón, no hacia él, b) la piel en el punto de penetración inicial de la aguja es más fácil de limpiar que la axila, c) el nervio musculocutáneo todavía está dentro de la vaina en este punto, lo que hace que esta técnica sea más útil de manera más consistente para la cirugía del antebrazo superior, y d) se puede colocar un catéter permanente percutáneo para el control del dolor posoperatorio. [34]