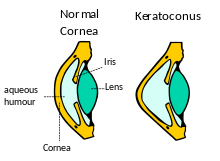
El queratocono ( KC ) es un trastorno del ojo que resulta en un adelgazamiento progresivo de la córnea . [3] Esto puede provocar visión borrosa , visión doble , miopía , astigmatismo irregular , [4] y sensibilidad a la luz , lo que conduce a una mala calidad de vida . [3] [5] Por lo general, ambos ojos se ven afectados. [3] En casos más graves , se puede ver una cicatriz o un círculo dentro de la córnea. [6]
Si bien se desconoce la causa, se cree que ocurre debido a una combinación de factores genéticos , ambientales y hormonales . [3] Los pacientes con un padre, hermano o hijo que tiene queratocono tienen un riesgo de 15 a 67 veces mayor de desarrollar ectasia corneal en comparación con pacientes sin familiares afectados. [7] [8] Los factores ambientales propuestos incluyen frotarse los ojos y las alergias . [6] El mecanismo subyacente implica cambios de la córnea a una forma de cono . [3] El diagnóstico suele realizarse mediante la topografía. La topografía mide la curvatura de la córnea y crea un "mapa" coloreado de la córnea. El queratocono provoca cambios muy distintivos en la apariencia de estos mapas, lo que permite a los médicos realizar el diagnóstico.
Inicialmente, la afección generalmente se puede corregir con anteojos o lentes de contacto blandos . [3] A medida que avanza la enfermedad, es posible que se requieran lentes de contacto especiales (como lentes de contacto esclerales). [3] En la mayoría de las personas, la enfermedad se estabiliza después de unos años sin problemas graves de visión. [3] En 2016, la FDA aprobó la reticulación del colágeno corneal para detener la progresión del queratocono. [9] En algunos casos, cuando la córnea se vuelve peligrosamente delgada o cuando ya no se puede lograr una visión suficiente con lentes de contacto debido al endurecimiento de la córnea, cicatrices o intolerancia a las lentes, el entrecruzamiento corneal no es una opción y un trasplante de córnea puede ser requerido.
El queratocono afecta aproximadamente a 1 de cada 2.000 personas. [3] [6] Sin embargo, algunas estimaciones sugieren que la incidencia puede llegar a 1 de cada 400 personas. [10] Ocurre con mayor frecuencia en la última infancia y principios de la edad adulta. [3] Si bien ocurre en todas las poblaciones, puede ser más frecuente en ciertos grupos étnicos , como los de ascendencia asiática. [6] La palabra proviene del griego kéras que significa córnea y del latín cōnus que significa cono. [11]

Las personas con queratocono temprano a menudo notan una pequeña visión borrosa o distorsión, así como una mayor sensibilidad a la luz, y visitan a su médico en busca de lentes correctivos para leer o conducir. [13] [14] En las primeras etapas, los síntomas del queratocono pueden no ser diferentes de los de cualquier otro defecto refractivo del ojo. A medida que avanza la enfermedad, la visión se deteriora, a veces rápidamente debido a un astigmatismo irregular . [4] La agudeza visual se ve afectada en todas las distancias y la visión nocturna suele ser deficiente. Algunas personas tienen una visión notablemente peor en un ojo que en el otro. La enfermedad suele ser bilateral, aunque asimétrica. Algunos desarrollan fotofobia (sensibilidad a la luz brillante), fatiga visual al entrecerrar los ojos para leer o picazón en el ojo, [13] pero normalmente hay poca o ninguna sensación de dolor . Puede provocar que los objetos luminosos aparezcan como tubos cilíndricos con la misma intensidad en todos los puntos.

El síntoma clásico del queratocono es la percepción de múltiples imágenes "fantasmas", conocida como poliopía monocular . Este efecto se ve más claramente con un campo de alto contraste , como un punto de luz sobre un fondo oscuro. En lugar de ver un solo punto, una persona con queratocono ve muchas imágenes del punto, distribuidas en un patrón caótico. Este patrón no suele cambiar de un día para otro, pero con el tiempo suele adoptar nuevas formas. Las personas también suelen notar distorsiones de rayas y destellos alrededor de las fuentes de luz. Algunos incluso notan que las imágenes se mueven unas con respecto a otras al ritmo de los latidos de su corazón. La aberración óptica predominante del ojo en el queratocono es el coma . [15] [16] La distorsión visual que experimenta la persona proviene de dos fuentes, una es la deformación irregular de la superficie de la córnea y la otra son las cicatrices que se producen en sus puntos altos expuestos. Estos factores actúan para formar regiones en la córnea que asignan una imagen a diferentes ubicaciones de la retina . El efecto puede empeorar en condiciones de poca luz, ya que la pupila adaptada a la oscuridad se dilata para exponer más superficie irregular de la córnea.
Se han encontrado seis genes asociados con la afección. Estos genes incluyen BANP-ZNF469 , COL4A4 , FOXO1 , FNDC3B, IMMP2L y RXRA-COL5A1 . [17] Es probable que también existan otros. [17]
Los pacientes con un padre, hermano o hijo que tiene queratocono tienen de 15 a 67 veces mayor riesgo de desarrollar ectasia corneal en comparación con pacientes sin familiares afectados. [7] [8]

A pesar de una considerable investigación, la causa del queratocono sigue sin estar clara. [18] Varias fuentes sugieren que el queratocono probablemente surge de varios factores diferentes: genéticos, ambientales o celulares, cualquiera de los cuales puede ser el desencadenante de la aparición de la enfermedad. [19] [20] [21] Una vez iniciada, la enfermedad normalmente se desarrolla mediante la disolución progresiva de la capa de Bowman , [14] que se encuentra entre el epitelio corneal y el estroma . Cuando ambos entran en contacto, los cambios celulares y estructurales en la córnea afectan negativamente su integridad y provocan el abultamiento y la cicatrización característicos del trastorno. Dentro de cualquier córnea queratocónica individual, se pueden encontrar regiones de adelgazamiento degenerativo que coexisten con regiones en proceso de cicatrización de heridas. La cicatrización parece ser un aspecto de la degradación corneal; sin embargo, un gran estudio multicéntrico reciente sugiere que la abrasión por lentes de contacto puede aumentar la probabilidad de este hallazgo en un factor de más de dos. [22] [23]
Varios estudios han indicado que las córneas queratocónicas muestran signos de mayor actividad por proteasas , [19] una clase de enzimas que rompen algunos de los enlaces cruzados del colágeno en el estroma, con una expresión reducida simultánea de inhibidores de proteasa . [24] Otros estudios han sugerido que la actividad reducida de la enzima aldehído deshidrogenasa puede ser responsable de la acumulación de radicales libres y especies oxidantes en la córnea. [25] Cualquiera que sea el proceso patogénico , el daño causado por la actividad dentro de la córnea probablemente resulte en una reducción de su grosor y resistencia biomecánica. A nivel ultraestructural, el debilitamiento del tejido corneal se asocia con una alteración de la disposición regular de las capas de colágeno y de la orientación de las fibrillas de colágeno. [26] Si bien el queratocono se considera un trastorno no inflamatorio, un estudio muestra que el uso de lentes de contacto rígidos por parte de las personas conduce a la sobreexpresión de citocinas proinflamatorias , como IL-6 , TNF-alfa , ICAM-1 y VCAM-1 en el líquido lagrimal. [27]
Se ha observado una predisposición genética al queratocono, [28] y la enfermedad se da en ciertas familias, [29] y se han reportado incidencias de concordancia en gemelos idénticos. [30] La frecuencia de aparición en familiares cercanos no está claramente definida, aunque se sabe que es considerablemente mayor que en la población general, [18] y los estudios han obtenido estimaciones que oscilan entre el 6% y el 19%. [31] Dos estudios que involucran comunidades aisladas, en gran medida homogéneas, han mapeado ubicaciones de genes putativos en los cromosomas 16q y 20q. [31] La mayoría de los estudios genéticos coinciden en un modelo de herencia autosómico dominante . [13] Una forma rara, autosómica dominante, de queratocono grave con catarata polar anterior es causada por una mutación en la región de la semilla de mir-184 , un microARN que se expresa altamente en la córnea y el cristalino anterior. [32] El queratocono se diagnostica con mayor frecuencia en personas con síndrome de Down , aunque aún no se han determinado las razones de este vínculo. [33]
Las investigaciones también han arrojado luz sobre el papel de las hormonas en la fisiopatología del queratocono. Se ha demostrado que hormonas como los andrógenos , la prolactina , los estrógenos y la progesterona influyen en la biomecánica corneal y la remodelación del tejido, afectando potencialmente la integridad de la córnea en personas predispuestas al queratocono. [34] Además, las fluctuaciones en los niveles hormonales durante la pubertad y el embarazo se han asociado con la aparición o exacerbación del queratocono en algunos casos.
El queratocono se ha asociado con enfermedades atópicas , [35] que incluyen asma , alergias y eccema , y no es raro que varias o todas estas enfermedades afecten a una persona. El queratocono también se asocia con el síndrome de Alport , el síndrome de Down y el síndrome de Marfan . [35] Varios estudios sugieren que frotarse los ojos vigorosamente contribuye a la progresión del queratocono y se debe disuadir a las personas de esta práctica. [36] [37] [38] [39] [40] [41] El queratocono difiere de la ectasia , que es causada por la cirugía ocular LASIK . La ectasia post-LASIK se ha asociado con la eliminación excesiva del tejido del lecho estromal del ojo durante la cirugía.

Antes de cualquier examen físico , el diagnóstico de queratocono frecuentemente comienza con la evaluación por parte de un oftalmólogo u optometrista del historial médico de la persona , particularmente el síntoma principal y otros síntomas visuales, la presencia de cualquier historial de enfermedad o lesión ocular que pueda afectar visión y la presencia de antecedentes familiares de enfermedad ocular. Luego se utiliza una tabla optométrica , como una tabla estándar de Snellen con letras progresivamente más pequeñas , para determinar la agudeza visual de la persona . El examen ocular puede proceder a la medición de la curvatura localizada de la córnea con un queratómetro manual , [42] con la detección de astigmatismo irregular que sugiere una posibilidad de queratocono. Los casos severos pueden exceder la capacidad de medición del instrumento. [14] Una indicación adicional puede ser proporcionada por la retinoscopia , en la que un haz de luz se enfoca en la retina de la persona y se observa el reflejo o reflejo cuando el examinador inclina la fuente de luz hacia adelante y hacia atrás. El queratocono se encuentra entre las afecciones oftálmicas que exhiben una acción refleja de tijera de dos bandas que se acercan y se alejan entre sí como las hojas de un par de tijeras . [14] [43]
Si se sospecha queratocono, el oftalmólogo u optometrista buscará otros hallazgos característicos de la enfermedad mediante un examen de la córnea con lámpara de hendidura . [30] Un caso avanzado suele ser fácilmente evidente para el examinador y puede proporcionar un diagnóstico inequívoco antes de realizar pruebas más especializadas. Si se examina detenidamente, se puede observar un anillo de pigmentación de color amarillo-marrón a verde oliva conocido como anillo de Fleischer en aproximadamente la mitad de los ojos queratocónicos. [44] El anillo de Fleischer, causado por el depósito de hemosiderina de óxido de hierro dentro del epitelio corneal, es sutil y puede no ser fácilmente detectable en todos los casos, pero se vuelve más evidente cuando se observa bajo un filtro de azul cobalto . [14] De manera similar, alrededor del 50% de los sujetos exhiben estrías de Vogt , finas líneas de tensión dentro de la córnea causadas por el estiramiento y el adelgazamiento. [44] Las estrías desaparecen temporalmente mientras se aplica una ligera presión al globo ocular. [14] Un cono muy pronunciado puede crear una hendidura en forma de V en el párpado inferior cuando la mirada de la persona se dirige hacia abajo, lo que se conoce como signo de Munson . [13] Otros signos clínicos de queratocono normalmente se habrán presentado mucho antes de que el signo de Munson se haga evidente, [45] por lo que este hallazgo, aunque es un signo clásico de la enfermedad, tiende a no ser de importancia diagnóstica primaria.
Un queratoscopio de mano , a veces conocido como "disco de Plácido", puede proporcionar una visualización sencilla y no invasiva de la superficie de la córnea proyectando una serie de anillos de luz concéntricos sobre la córnea. Se puede obtener un diagnóstico más definitivo utilizando la topografía corneal , en la que un instrumento automatizado proyecta el patrón iluminado sobre la córnea y determina su topografía a partir del análisis de la imagen digital. El mapa topográfico indica cualquier distorsión o cicatrización en la córnea, y el queratocono se revela por una curvatura característica que suele estar por debajo de la línea central del ojo. [18] La técnica puede registrar una instantánea del grado y extensión de la deformación como punto de referencia para evaluar su tasa de progresión. Es de particular valor para detectar el trastorno en sus primeras etapas cuando aún no se han presentado otros signos. [46]

Una vez que se ha diagnosticado el queratocono, su grado puede clasificarse según varias métricas: [47]
El uso cada vez mayor de la topografía corneal ha llevado a una disminución en el uso de estos términos. [47]

En las primeras etapas del queratocono, las gafas o lentes de contacto blandas pueden ser suficientes para corregir el astigmatismo leve. A medida que la afección progresa, es posible que estos ya no proporcionen a la persona un grado satisfactorio de agudeza visual, y la mayoría de los profesionales pasarán a tratar la afección con lentes de contacto rígidos, conocidos como lentes rígidos permeables a los gases (RGP). Los lentes RGP proporcionan un buen nivel de corrección visual, pero no detienen la progresión de la afección. [51]
En personas con queratocono, las lentes de contacto rígidas mejoran la visión mediante el líquido lagrimal que llena el espacio entre la superficie corneal irregular y la superficie interna regular y lisa de la lente, creando así el efecto de una córnea más suave. Se han desarrollado muchos tipos especializados de lentes de contacto para el queratocono, y las personas afectadas pueden buscar médicos especializados en afecciones de la córnea y ajustadores de lentes de contacto que tengan experiencia en el tratamiento de personas con queratocono. El cono irregular presenta un desafío [19] y el ajustador se esforzará por producir una lente con el contacto, la estabilidad y la inclinación óptimos. Puede resultar necesario realizar algún ajuste mediante prueba y error. [45]
Tradicionalmente, las lentes de contacto para el queratocono han sido de la variedad "dura" o RGP, aunque los fabricantes también han producido lentes especializadas "blandas" o hidrofílicas y, más recientemente, lentes de hidrogel de silicona. Una lente blanda tiende a amoldarse a la forma cónica de la córnea, disminuyendo así su efecto. Para contrarrestar esto, se han desarrollado lentes híbridas que son duras en el centro y están rodeadas por un faldón suave. Sin embargo, las lentes blandas o híbridas de generación anterior no resultaron efectivas para todas las personas. [52] Las lentes de primera generación han sido descontinuadas. [53] La cuarta generación de tecnología de lentes híbridas ha mejorado, brindando a más personas una opción que combina la comodidad de una lente blanda con la agudeza visual de una lente RGP. [54]

A veces se recetan lentes esclerales para casos de queratocono avanzado o muy irregular; Estas lentes cubren una mayor proporción de la superficie del ojo y, por tanto, pueden ofrecer una estabilidad mejorada. [55] Un manejo más fácil puede resultar favorable para las personas con destreza reducida , como los ancianos.
Algunas personas encuentran una buena corrección de la visión y comodidad con una combinación de lentes "piggyback", en la que se usan lentes RGP sobre lentes blandos, y ambos brindan cierto grado de corrección de la visión. [56] Una forma de lente superpuesta utiliza una lente blanda con un área central avellanada para aceptar la lente rígida. La adaptación de una combinación de lentes a cuestas requiere experiencia por parte del instalador de lentes y tolerancia por parte de la persona con queratocono.


Entre el 11% y el 27% de los casos de queratocono [20] [57] [58] progresarán hasta un punto en el que la corrección de la visión ya no es posible, el adelgazamiento de la córnea se vuelve excesivo o las cicatrices como resultado del uso de lentes de contacto causan problemas. por sí solo, y se requiere un trasplante de córnea o una queratoplastia penetrante. El queratocono es el motivo más común para realizar una queratoplastia penetrante y, en general, representa alrededor de una cuarta parte de este tipo de procedimientos. [59] El cirujano de trasplante de córnea trepana una lentícula de tejido corneal y luego injerta la córnea donante al tejido ocular existente, generalmente usando una combinación de suturas continuas e individuales . La córnea no tiene un suministro de sangre directo, por lo que no es necesario que el tejido del donante sea compatible con el tipo de sangre . Los bancos de ojos revisan las córneas de los donantes para detectar cualquier enfermedad o irregularidad celular.
El período de recuperación aguda puede tardar de cuatro a seis semanas y la estabilización completa de la visión posoperatoria suele tardar un año o más, pero la mayoría de los trasplantes son muy estables a largo plazo. [58] La Fundación Nacional de Queratocono informa que la queratoplastia penetrante tiene el resultado más exitoso de todos los procedimientos de trasplante, y cuando se realiza para el queratocono en un ojo por lo demás sano, su tasa de éxito puede ser del 95% o más. [20] Las suturas utilizadas generalmente se disuelven en un período de tres a cinco años, pero las suturas individuales se pueden quitar durante el proceso de curación si causan irritación a la persona.
En los EE. UU., los trasplantes de córnea (también conocidos como injertos de córnea) para el queratocono generalmente se realizan bajo sedación como cirugía ambulatoria . En otros países, como Australia y el Reino Unido, la operación se realiza comúnmente con la persona sometida a anestesia general. Todos los casos requieren un seguimiento cuidadoso por parte de un oculista (oftalmólogo u optometrista) durante varios años. Con frecuencia, la visión mejora mucho después de la cirugía, pero incluso si la agudeza visual real no mejora, debido a que la córnea tiene una forma más normal después de que se completa la curación, a las personas se les pueden colocar lentes correctivos más fácilmente. Las complicaciones de los trasplantes de córnea están relacionadas principalmente con la vascularización del tejido corneal y el rechazo de la córnea del donante. La pérdida de visión es muy rara, aunque es posible que la visión sea difícil de corregir. Cuando el rechazo es grave, a menudo se intentan repetir los trasplantes, que suelen tener éxito. [60] El queratocono normalmente no reaparecerá en la córnea trasplantada; Se han observado incidencias de esto, pero generalmente se atribuyen a una escisión incompleta de la córnea original o a una detección inadecuada del tejido del donante. [61] Las perspectivas a largo plazo para los trasplantes de córnea realizados por queratocono suelen ser favorables una vez que se completa el período de curación inicial y han transcurrido algunos años sin problemas.
Una forma de reducir el riesgo de rechazo es utilizar una técnica llamada queratoplastia lamelar anterior profunda (DALK). En un injerto DALK, sólo se reemplazan el epitelio más externo y la mayor parte de la córnea, el estroma; Quedan la capa de endotelio más posterior de la persona y la membrana de Descemet , lo que confiere cierta integridad estructural adicional a la córnea posterior al injerto. [62] Además, es posible trasplantar tejido donante liofilizado . El proceso de liofilización garantiza que este tejido esté muerto, por lo que no hay posibilidad de rechazo. [62] La investigación de dos ensayos en Irán proporciona evidencia baja a moderada de que el rechazo del injerto es más probable que ocurra en la queratoplastia penetrante que en la DALK, aunque la probabilidad de falla del injerto fue similar con ambos procedimientos. [63]
En raras ocasiones, se puede realizar una queratoplastia no penetrante conocida como epiqueratofaquia (o epiqueratoplastia) en casos de queratocono. Se extrae el epitelio corneal y encima se injerta una lentícula de córnea donada. [19] El procedimiento requiere un mayor nivel de habilidad por parte del cirujano y se realiza con menos frecuencia que una queratoplastia penetrante, ya que el resultado es generalmente menos favorable. Sin embargo, puede verse como una opción en varios casos, especialmente para los jóvenes. [64]

Una posible alternativa quirúrgica al trasplante de córnea es la inserción de segmentos de anillo corneal intraestromales. Se hace una pequeña incisión en la periferia de la córnea y se deslizan dos arcos delgados de polimetacrilato de metilo entre las capas del estroma a cada lado de la pupila antes de cerrar la incisión con una sutura. [65] Los segmentos empujan contra la curvatura de la córnea, aplanando el pico del cono y devolviéndole una forma más natural. El procedimiento ofrece el beneficio de ser reversible e incluso potencialmente intercambiable, ya que no implica la eliminación de tejido ocular. [65] [66]
La cirugía de implantación intraestromal corneal que implica la implantación de un anillo completo también está disponible como opción de tratamiento para el queratocono. [67] La evidencia respalda que el implante de anillo completo mejora los resultados de la visión durante al menos un año. [68]
El entrecruzamiento del colágeno corneal es un tratamiento en desarrollo que tiene como objetivo fortalecer la córnea, sin embargo, según una revisión Cochrane de 2015, no hay evidencia suficiente para determinar si es útil en el queratocono. [69] Sin embargo, en 2016, la FDA aprobó la cirugía de reticulación como tratamiento para el queratocono y recomendó que se debería establecer un sistema de registro para evaluar el efecto del tratamiento a largo plazo. [9] [70] El Registro de Queratocono Save Sight es una base de datos internacional de pacientes con queratocono que realiza un seguimiento de los resultados del entrecruzamiento en pacientes con queratocono. [71]
La queratotomía radial es un procedimiento de cirugía refractiva en el que el cirujano realiza un patrón de incisiones en forma de radios en la córnea para modificar su forma. Esta opción quirúrgica temprana para la miopía ha sido reemplazada en gran medida por LASIK y otros procedimientos similares. LASIK está absolutamente contraindicado en el queratocono y otras afecciones de adelgazamiento de la córnea, ya que la eliminación del tejido del estroma corneal dañará aún más una córnea que ya es delgada y débil. [72] Por razones similares, la queratotomía radial generalmente tampoco se ha utilizado en personas con queratocono. [73] [74]

Los pacientes con queratocono generalmente presentan inicialmente astigmatismo leve y miopía, comúnmente al inicio de la pubertad , y son diagnosticados al final de la adolescencia o principios de los 20 años. Sin embargo, la enfermedad puede presentarse o progresar a cualquier edad; En casos raros, el queratocono puede presentarse en niños o no hasta la edad adulta. [14] Un diagnóstico de la enfermedad a una edad temprana puede indicar un mayor riesgo de gravedad en el futuro. [18] [75] La visión de los pacientes parecerá fluctuar durante un período de meses, lo que los llevará a cambiar las prescripciones de lentes con frecuencia, pero a medida que la condición empeora, se requieren lentes de contacto en la mayoría de los casos. El curso del trastorno puede ser bastante variable: algunos pacientes permanecen estables durante años o indefinidamente, mientras que otros progresan rápidamente o experimentan exacerbaciones ocasionales durante un curso largo y por lo demás constante. Lo más común es que el queratocono progrese durante un período de 10 a 20 años [45] antes de que el curso de la enfermedad cese generalmente en la tercera y cuarta décadas de la vida.
_due_to_keratoconus.jpg/440px-Hydrops_(descemets_membrane_rupture)_due_to_keratoconus.jpg)
En casos avanzados, el abultamiento de la córnea puede provocar una rotura localizada de la membrana de Descemet , una capa interna de la córnea. El humor acuoso de la cámara anterior del ojo se filtra hacia la córnea antes de que se vuelva a sellar la membrana de Descemet. El paciente experimenta dolor y una repentina y grave nubosidad de la visión, y la córnea adquiere una apariencia translúcida de color blanco lechoso conocida como hidropesía corneal. [76]
Aunque desconcertante para el paciente, el efecto es normalmente temporal y después de un período de seis a ocho semanas, la córnea suele volver a su transparencia anterior. La recuperación se puede favorecer de forma no quirúrgica mediante vendajes con una solución salina osmótica . Aunque la hidropesía suele provocar un aumento de la cicatrización de la córnea, en ocasiones beneficiará al paciente al crear un cono más plano, lo que facilitará la adaptación de las lentes de contacto. [76] El trasplante de córnea generalmente no está indicado durante la hidropesía corneal.
El Instituto Nacional del Ojo informa que el queratocono es la distrofia corneal más común en los Estados Unidos y afecta aproximadamente a uno de cada 2000 estadounidenses, [77] [78] pero algunos informes sitúan la cifra en uno de cada 500. [79] En las poblaciones pediátricas , entre los 3 y los 18 años, se encontró que la prevalencia del queratocono llegaba a uno de cada 334 niños. [80] La inconsistencia puede deberse a variaciones en los criterios de diagnóstico, [14] con algunos casos de astigmatismo severo interpretados como aquellos de queratocono, y viceversa . [45] Un estudio a largo plazo encontró una tasa de incidencia media de 2,0 casos nuevos por 100.000 habitantes por año. [78] Algunos estudios han sugerido una mayor prevalencia entre las mujeres, [81] o que las personas de origen étnico del sur de Asia tienen 4,4 veces más probabilidades de desarrollar queratocono que los caucásicos, y también tienen más probabilidades de verse afectados por la afección antes. [82]
El queratocono normalmente es bilateral [78] (afecta a ambos ojos), aunque la distorsión suele ser asimétrica y rara vez es completamente idéntica en ambas córneas. [14] Los casos unilaterales tienden a ser poco comunes y, de hecho, pueden ser muy raros si una afección muy leve en el ojo mejor está simplemente por debajo del límite de detección clínica. [45] Es común que el queratocono se diagnostique primero en un ojo y no hasta más tarde en el otro. A medida que la afección progresa en ambos ojos, la visión en el ojo diagnosticado anteriormente a menudo seguirá siendo más pobre que la del otro.

El oculista alemán Burchard Mauchart proporcionó una descripción temprana en una tesis doctoral de 1748 de un caso de queratocono, [18] al que llamó estafiloma diafano . Sin embargo, no fue hasta 1854 que el médico británico John Nottingham (1801-1856) describió claramente el queratocono y lo distinguió de otras ectasias de la córnea. [18] Nottingham informó los casos de "córnea cónica" que habían llamado su atención y describió varias características clásicas de la enfermedad, incluida la poliopía , la debilidad de la córnea y la dificultad para adaptar los lentes correctivos a la visión del paciente. [12] En 1859, el cirujano británico William Bowman utilizó un oftalmoscopio (recientemente inventado por Hermann von Helmholtz ) para diagnosticar el queratocono y describió cómo inclinar el espejo del instrumento para ver mejor la forma cónica de la córnea. [83] Bowman también intentó restaurar la visión tirando del iris con un fino gancho insertado a través de la córnea y estirando la pupila en una hendidura vertical, como la de un gato. Informó que había tenido cierto éxito con la técnica, devolviéndole la visión a una mujer de 18 años que anteriormente no había podido contar los dedos a una distancia de 8 pulgadas (20 cm).
En 1869, cuando el oftalmólogo suizo pionero Johann Horner escribió una tesis titulada Sobre el tratamiento del queratocono , [84] el trastorno había adquirido su nombre actual. El tratamiento en ese momento, respaldado por el destacado oftalmólogo alemán Albrecht von Graefe , era un intento de remodelar físicamente la córnea mediante cauterización química con una solución de nitrato de plata y la aplicación de un agente causante de miosis con un vendaje compresivo. [18] En 1888, el tratamiento del queratocono se convirtió en una de las primeras aplicaciones prácticas de las entonces recién inventadas lentes de contacto , cuando el médico francés Eugène Kalt fabricó una cubierta escleral de vidrio que mejoraba la visión al comprimir la córnea en una forma más regular. [85] Desde principios del siglo XX, la investigación sobre el queratocono ha mejorado la comprensión de la enfermedad y ha ampliado enormemente la gama de opciones de tratamiento. El primer trasplante de córnea exitoso para tratar el queratocono lo realizó en 1936 Ramón Castroviejo . [86] [87]
Según los hallazgos de la Evaluación Longitudinal Colaborativa del Queratocono (CLEK), se podría esperar que las personas que tienen queratocono paguen más de $25,000 a lo largo de su vida después del diagnóstico, con una desviación estándar de $19,396. [88] Existe evidencia limitada sobre los costos del entrecruzamiento corneal , [89] un estudio de costo-efectividad estimó los costos del tratamiento total para una persona en £928 ($1392 EE.UU.) en el Servicio Nacional de Salud del Reino Unido , [90 ] pero esto puede llegar a los 6.500 dólares por ojo en otros países. [91] Un análisis de costo-beneficio de 2013 realizado por Lewin Group para Eye Bank Association of America, estimó un costo promedio de $16,500 por cada trasplante de córnea . [92]
Varios otros trastornos ectásicos corneales también causan adelgazamiento de la córnea: [45]
{{cite journal}}: Citar diario requiere |journal=( ayuda )