
La electrocardiografía es el proceso de producir un electrocardiograma ( ECG o EKG [a] ), un registro de la actividad eléctrica del corazón a través de ciclos cardíacos repetidos . [4] Es un electrograma del corazón que es una gráfica del voltaje versus el tiempo de la actividad eléctrica del corazón [5] utilizando electrodos colocados sobre la piel. Estos electrodos detectan los pequeños cambios eléctricos que son consecuencia de la despolarización del músculo cardíaco seguida de la repolarización durante cada ciclo cardíaco (latido del corazón). Los cambios en el patrón normal del ECG ocurren en numerosas anomalías cardíacas, que incluyen:
Tradicionalmente, "ECG" suele significar un ECG de 12 derivaciones realizado mientras se está acostado, como se explica a continuación. Sin embargo, otros dispositivos pueden registrar la actividad eléctrica del corazón, como un monitor Holter , pero también algunos modelos de relojes inteligentes son capaces de registrar un ECG. Las señales de ECG se pueden registrar en otros contextos con otros dispositivos.
En un ECG convencional de 12 derivaciones, se colocan diez electrodos en las extremidades del paciente y en la superficie del tórax. Luego se mide la magnitud general del potencial eléctrico del corazón desde doce ángulos diferentes ("derivaciones") y se registra durante un período de tiempo (normalmente diez segundos). De esta manera, se capta la magnitud y dirección general de la despolarización eléctrica del corazón en cada momento a lo largo del ciclo cardíaco . [12]
Hay tres componentes principales en un ECG: [13]
Durante cada latido del corazón, un corazón sano tiene una progresión ordenada de despolarización que comienza con las células marcapasos en el nódulo sinoauricular , se propaga por toda la aurícula y pasa a través del nódulo auriculoventricular hacia el haz de His y hacia las fibras de Purkinje , extendiéndose hacia abajo y hacia la izquierda a lo largo de los ventrículos . [13] Este patrón ordenado de despolarización da lugar al trazado ECG característico. Para el médico capacitado , un ECG transmite una gran cantidad de información sobre la estructura del corazón y la función de su sistema de conducción eléctrica. [14] Entre otras cosas, un ECG se puede utilizar para medir la frecuencia y el ritmo de los latidos del corazón, el tamaño y la posición de las cámaras del corazón , la presencia de cualquier daño en las células musculares del corazón o en el sistema de conducción, los efectos de los medicamentos para el corazón, y la función de los marcapasos implantados . [15]


El objetivo general de realizar un ECG es obtener información sobre el funcionamiento eléctrico del corazón. Los usos médicos de esta información son variados y a menudo deben combinarse con el conocimiento de la estructura del corazón y los signos del examen físico que se van a interpretar. Algunas indicaciones para realizar un ECG incluyen las siguientes:
Los ECG se pueden registrar como trazados cortos intermitentes o como monitorización continua de ECG. La monitorización continua se utiliza para pacientes en estado crítico, pacientes sometidos a anestesia general [19] [18] y pacientes que tienen una arritmia cardíaca que ocurre con poca frecuencia y que es poco probable que se observe en un ECG convencional de diez segundos. La monitorización continua se puede realizar mediante el uso de monitores Holter , desfibriladores y marcapasos internos y externos y/o biotelemetría . [20]

En el caso de los adultos, la evidencia no respalda el uso de ECG entre personas sin síntomas o con bajo riesgo de enfermedad cardiovascular como esfuerzo de prevención. [21] [22] [23] Esto se debe a que un ECG puede indicar falsamente la existencia de un problema, lo que lleva a un diagnóstico erróneo , la recomendación de procedimientos invasivos y un tratamiento excesivo . Sin embargo, a las personas empleadas en determinadas ocupaciones críticas, como los pilotos de aviones, [24] se les puede exigir que se realicen un ECG como parte de sus evaluaciones de salud de rutina. La detección de miocardiopatía hipertrófica también se puede considerar en adolescentes como parte de un examen físico deportivo por temor a una muerte cardíaca súbita . [25]

Los electrocardiogramas se registran mediante máquinas que constan de un conjunto de electrodos conectados a una unidad central. [26] Las primeras máquinas de ECG se construyeron con electrónica analógica , donde la señal impulsaba un motor para imprimir la señal en papel. Hoy en día, los electrocardiógrafos utilizan convertidores analógicos a digitales para convertir la actividad eléctrica del corazón en una señal digital . Muchas máquinas de ECG ahora son portátiles y comúnmente incluyen una pantalla, un teclado y una impresora en un pequeño carro con ruedas. Los avances recientes en electrocardiografía incluyen el desarrollo de dispositivos aún más pequeños para incluirlos en rastreadores de actividad física y relojes inteligentes . [27] Estos dispositivos más pequeños a menudo dependen de solo dos electrodos para administrar un solo cable I. [28] También se encuentran disponibles dispositivos portátiles de doce cables alimentados por baterías.
Registrar un ECG es un procedimiento seguro e indoloro. [29] Las máquinas funcionan con la red eléctrica , pero están diseñadas con varias características de seguridad, incluido un cable de conexión a tierra. Otras características incluyen:
La mayoría de las máquinas de ECG modernas incluyen algoritmos de interpretación automatizados . Este análisis calcula características como el intervalo PR , el intervalo QT , el intervalo QT corregido (QTc) , el eje PR, el eje QRS, el ritmo y más. Los resultados de estos algoritmos automatizados se consideran "preliminares" hasta que sean verificados y/o modificados por una interpretación experta. A pesar de los avances recientes, la mala interpretación informática sigue siendo un problema importante y puede dar lugar a una mala gestión clínica. [30]
Además del electrocardiógrafo estándar, existen otros dispositivos capaces de registrar señales de ECG. Los dispositivos portátiles existen desde que se produjo el monitor Holter en 1962. Tradicionalmente, estos monitores han utilizado electrodos con parches en la piel para registrar el ECG, pero los nuevos dispositivos pueden adherirse al pecho como un solo parche sin necesidad de cables, desarrollado por Zio. (Zio XT), TZ Medical (Trident), Philips (BioTel) y BardyDx (CAM) entre muchos otros. Los dispositivos implantables, como el marcapasos cardíaco artificial y el desfibrilador automático implantable, son capaces de medir una señal de "campo lejano" entre los cables del corazón y la batería/generador implantado que se asemeja a una señal de ECG (técnicamente, la señal registrada en el corazón es llamado electrograma , que se interpreta de manera diferente). El avance del monitor Holter se convirtió en el registrador de bucle implantable que realiza la misma función pero en un dispositivo implantable con baterías que duran del orden de años.
Además, hay disponibles varios kits Arduino con módulos de sensores de ECG y dispositivos de reloj inteligente que también son capaces de registrar una señal de ECG, como el Apple Watch de cuarta generación , el Samsung Galaxy Watch 4 y dispositivos más nuevos.


Los electrodos son las almohadillas conductoras reales adheridas a la superficie del cuerpo. [32] Cualquier par de electrodos puede medir la diferencia de potencial eléctrico entre las dos ubicaciones de conexión correspondientes. Un par así forma una pista . Sin embargo, también se pueden formar "cables" entre un electrodo físico y un electrodo virtual, conocido como terminal central de Wilson ( WCT ), cuyo potencial se define como el potencial promedio medido por tres electrodos de las extremidades que están conectados al brazo derecho, al izquierdo. brazo y pie izquierdo, respectivamente. [33]
Por lo general, se utilizan 10 electrodos adheridos al cuerpo para formar 12 derivaciones de ECG, y cada derivación mide una diferencia de potencial eléctrico específica (como se enumera en la siguiente tabla). [34]
Los cables se dividen en tres tipos: extremidades; miembro aumentado; y precordial o torácico. El ECG de 12 derivaciones tiene un total de tres derivaciones de extremidades y tres derivaciones de extremidades aumentadas dispuestas como radios de una rueda en el plano coronal (vertical) y seis derivaciones precordiales o derivaciones torácicas que se encuentran en el plano transversal perpendicular (horizontal). [35]
En entornos médicos, el término cables también se utiliza a veces para referirse a los propios electrodos, aunque esto es técnicamente incorrecto. [36]
Los 10 electrodos en un ECG de 12 derivaciones se enumeran a continuación. [37]
Dos tipos de electrodos de uso común son una etiqueta plana delgada como el papel y una almohadilla circular autoadhesiva. Los primeros se utilizan normalmente en un único registro de ECG, mientras que los segundos se utilizan para registros continuos, ya que duran más. Cada electrodo consta de un gel electrolítico conductor de electricidad y un conductor de plata/cloruro de plata . [38] El gel normalmente contiene cloruro de potasio (a veces también cloruro de plata ) para permitir la conducción de electrones desde la piel hasta el cable y el electrocardiograma. [39]
El electrodo virtual común, conocido como terminal central de Wilson (V W ), se produce promediando las mediciones de los electrodos RA, LA y LL para dar un potencial promedio del cuerpo:
En un ECG de 12 derivaciones, se supone que todas las derivaciones, excepto las de las extremidades, son unipolares (aVR, aVL, aVF, V1 , V2 , V3 , V4 , V5 y V6 ) . La medición de un voltaje requiere dos contactos y, por lo tanto, eléctricamente, los cables unipolares se miden a partir del cable común (negativo) y del cable unipolar (positivo). Este promedio para el concepto de cable común y el concepto abstracto de cable unipolar hace que su comprensión sea más desafiante y se complica por el uso descuidado de "plomo" y "electrodo". De hecho, en lugar de ser una referencia constante, V W tiene un valor que fluctúa a lo largo del ciclo cardíaco. Tampoco representa verdaderamente el potencial del centro del corazón debido a las partes del cuerpo por las que viajan las señales. [40]


Las derivaciones I, II y III se denominan derivaciones de las extremidades . Los electrodos que forman estas señales están ubicados en las extremidades: uno en cada brazo y otro en la pierna izquierda. [41] [42] [43] Las derivaciones de las extremidades forman los puntos de lo que se conoce como triángulo de Einthoven . [44]
Las derivaciones aVR, aVL y aVF son las derivaciones aumentadas de las extremidades . Se derivan de los mismos tres electrodos que las derivaciones I, II y III, pero utilizan el terminal central de Goldberger como polo negativo. La terminal central de Goldberger es una combinación de entradas de dos electrodos de extremidades, con una combinación diferente para cada derivación aumentada. A continuación se le denominará "el polo negativo".
Junto con las derivaciones I, II y III, las derivaciones aumentadas de las extremidades aVR, aVL y aVF forman la base del sistema de referencia hexaxial , que se utiliza para calcular el eje eléctrico del corazón en el plano frontal. [45]
Las versiones más antiguas de los nodos (VR, VL, VF) utilizan el terminal central de Wilson como polo negativo, pero la amplitud es demasiado pequeña para las líneas gruesas de las antiguas máquinas de ECG. Los terminales Goldberger escalan (aumentan) los resultados de Wilson en un 50%, a costa de sacrificar la corrección física al no tener el mismo polo negativo para los tres. [46]
Las derivaciones precordiales se encuentran en el plano transversal (horizontal), perpendicular a las otras seis derivaciones. Los seis electrodos precordiales actúan como polos positivos para las seis derivaciones precordiales correspondientes: (V 1 , V 2 , V 3 , V 4 , V 5 y V 6 ). La terminal central de Wilson se utiliza como polo negativo. Recientemente, se han utilizado derivaciones precordiales unipolares para crear derivaciones precordiales bipolares que exploran el eje de derecha a izquierda en el plano horizontal. [47]
Rara vez se pueden colocar electrodos adicionales para generar otros cables con fines de diagnóstico específicos. Las derivaciones precordiales del lado derecho se pueden usar para estudiar mejor la patología del ventrículo derecho o para la dextrocardia (y se indican con una R (p. ej., V 5R ). Las derivaciones posteriores (V 7 a V 9 ) se pueden usar para demostrar la presencia de [ 48 ] _
Se puede insertar un cable esofágico en una parte del esófago donde la distancia a la pared posterior de la aurícula izquierda es de solo aproximadamente 5 a 6 mm (permaneciendo constante en personas de diferentes edades y pesos). [49] Un cable esofágico sirve para una diferenciación más precisa entre ciertas arritmias cardíacas, en particular el aleteo auricular , la taquicardia por reentrada del nódulo AV y la taquicardia por reentrada auriculoventricular ortodrómica . [50] También puede evaluar el riesgo en personas con síndrome de Wolff-Parkinson-White , así como terminar la taquicardia supraventricular causada por el reingreso . [50]
Un electrograma intracardíaco (ICEG) es esencialmente un ECG con algunas derivaciones intracardíacas adicionales (es decir, dentro del corazón). Las derivaciones de ECG estándar (derivaciones externas) son I, II, III, aVL, V 1 y V 6 . Se añaden de dos a cuatro cables intracardíacos mediante cateterismo cardíaco. La palabra "electrograma" (EGM) sin más especificaciones suele significar un electrograma intracardíaco. [51]
Un informe de ECG estándar de 12 derivaciones (un electrocardiógrafo) muestra un seguimiento de 2,5 segundos de cada una de las doce derivaciones. Los calcos suelen estar dispuestos en una cuadrícula de cuatro columnas y tres filas. La primera columna son las derivaciones de las extremidades (I, II y III), la segunda columna son las derivaciones de las extremidades aumentadas (aVR, aVL y aVF) y las dos últimas columnas son las derivaciones precordiales (V 1 a V 6 ). Además, se puede incluir una tira rítmica como cuarta o quinta fila. [45]
El tiempo a lo largo de la página es continuo y toma nota de los seguimientos de las 12 pistas durante el mismo período de tiempo. En otras palabras, si la salida se trazara con agujas sobre papel, cada fila cambiaría de cable a medida que se pasa el papel debajo de la aguja. Por ejemplo, la fila superior primero rastrearía la derivación I, luego cambiaría a la derivación aVR, luego cambiaría a V 1 y luego cambiaría a V 4 , por lo que ninguno de estos cuatro trazados de las derivaciones son del mismo período de tiempo. trazados en secuencia a través del tiempo. [52]

Cada una de las 12 derivaciones de ECG registra la actividad eléctrica del corazón desde un ángulo diferente y, por lo tanto, se alinean con diferentes áreas anatómicas del corazón. Se dice que dos derivaciones que miran a áreas anatómicas vecinas son contiguas . [45]
Además, dos derivaciones precordiales cualesquiera una al lado de la otra se consideran contiguas. Por ejemplo, aunque V 4 es una derivación anterior y V 5 es una derivación lateral, son contiguas porque están una al lado de la otra.
El estudio del sistema de conducción del corazón se llama electrofisiología cardíaca (PE). Un estudio EF se realiza mediante un cateterismo cardíaco del lado derecho : se inserta un cable con un electrodo en la punta en las cámaras cardíacas derechas desde una vena periférica y se coloca en varias posiciones muy cerca del sistema de conducción para que la actividad eléctrica de ese sistema se pueden registrar. [53] Las posiciones estándar del catéter para un estudio EF incluyen "aurícula derecha alta" o hRA cerca del nódulo sinusal , un "His" a través de la pared septal de la válvula tricúspide para medir el haz de His , un "seno coronario" dentro del seno coronario. y un "ventrículo derecho" en el vértice del ventrículo derecho. [54]
La interpretación del ECG consiste fundamentalmente en comprender el sistema de conducción eléctrica del corazón . La conducción normal comienza y se propaga en un patrón predecible, y la desviación de este patrón puede ser una variación normal o patológica . Un ECG no equivale a la actividad de bombeo mecánico del corazón; por ejemplo, la actividad eléctrica sin pulso produce un ECG que debería bombear sangre pero no se sienten pulsos (y constituye una emergencia médica y se debe realizar RCP ). La fibrilación ventricular produce un ECG pero es demasiado disfuncional para producir un gasto cardíaco que mantenga la vida. Se sabe que ciertos ritmos tienen un buen gasto cardíaco y otros tienen un gasto cardíaco malo. En última instancia, un ecocardiograma u otra modalidad de imágenes anatómicas es útil para evaluar la función mecánica del corazón. [55]
Como todas las pruebas médicas, lo que constituye "normal" se basa en estudios poblacionales . El rango de frecuencia cardíaca de entre 60 y 100 latidos por minuto (lpm) se considera normal ya que los datos muestran que es la frecuencia cardíaca habitual en reposo. [56]
La interpretación del ECG es, en última instancia, la del reconocimiento de patrones. Para comprender los patrones encontrados, es útil comprender la teoría de lo que representan los ECG. La teoría tiene sus raíces en el electromagnetismo y se reduce a los cuatro puntos siguientes: [57]
Por tanto, la dirección general de despolarización y repolarización produce una desviación positiva o negativa en la traza de cada cable. Por ejemplo, despolarizar de derecha a izquierda produciría una desviación positiva en la derivación I porque los dos vectores apuntan en la misma dirección. En cambio, esa misma despolarización produciría una deflexión mínima en V 1 y V 2 porque los vectores son perpendiculares y este fenómeno se llama isoeléctrico.
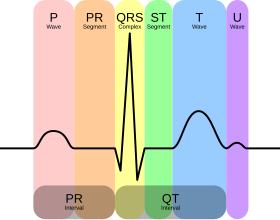
El ritmo normal produce cuatro entidades (una onda P , un complejo QRS , una onda T y una onda U ), cada una de las cuales tiene un patrón bastante único.
Los cambios en la estructura del corazón y su entorno (incluida la composición de la sangre) modifican los patrones de estas cuatro entidades.
La onda U no suele verse y su ausencia generalmente se ignora. La repolarización auricular suele estar oculta en el complejo QRS, mucho más prominente, y normalmente no puede verse sin electrodos especializados adicionales.
Los ECG normalmente se imprimen en una cuadrícula. El eje horizontal representa el tiempo y el eje vertical representa el voltaje. Los valores estándar en esta cuadrícula se muestran en la imagen adyacente a 25 mm/seg: [58]
El cuadro "grande" está representado por un trazo más grueso que los cuadros pequeños.
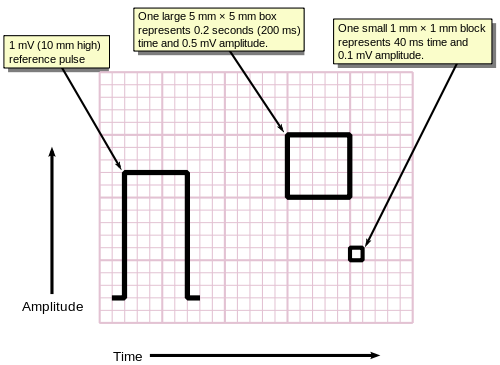
La velocidad de impresión estándar en Estados Unidos es de 25 mm por segundo (5 cajas grandes por segundo), pero en otros países puede ser de 50 mm por segundo. Durante los estudios de electrofisiología se utilizan velocidades más rápidas, como 100 y 200 mm por segundo.
No todos los aspectos de un ECG dependen de registros precisos o de una escala conocida de amplitud o tiempo. Por ejemplo, determinar si el trazado es un ritmo sinusal sólo requiere el reconocimiento y la comparación de características, y no la medición de amplitudes o tiempos (es decir, la escala de las cuadrículas es irrelevante). Por ejemplo, los requisitos de voltaje de la hipertrofia ventricular izquierda requieren conocer la escala de la cuadrícula.
En un corazón normal, la frecuencia cardíaca es la velocidad a la que se despolariza el nódulo sinoauricular , ya que es la fuente de despolarización del corazón. La frecuencia cardíaca, al igual que otros signos vitales como la presión arterial y la frecuencia respiratoria, cambia con la edad. En los adultos, la frecuencia cardíaca normal está entre 60 y 100 lpm (normocárdica), mientras que en los niños es más alta. [59] Una frecuencia cardíaca por debajo de lo normal se llama " bradicardia " (<60 en adultos) y por encima de lo normal se llama " taquicardia " (>100 en adultos). Una complicación de esto es cuando las aurículas y los ventrículos no están en sincronía y la "frecuencia cardíaca" debe especificarse como auricular o ventricular (p. ej., la frecuencia ventricular en la fibrilación ventricular es de 300 a 600 lpm, mientras que la frecuencia auricular puede ser normal. 60–100] o más rápido [100–150]). [60]
En corazones en reposo normal, el ritmo fisiológico del corazón es ritmo sinusal normal (NSR). El ritmo sinusal normal produce el patrón prototípico de onda P, complejo QRS y onda T. Generalmente, la desviación del ritmo sinusal normal se considera una arritmia cardíaca . Por tanto, la primera cuestión a la hora de interpretar un ECG es si existe o no ritmo sinusal. Un criterio para el ritmo sinusal es que las ondas P y los complejos QRS aparecen 1 a 1, lo que implica que la onda P causa el complejo QRS. [52]
Una vez establecido o no el ritmo sinusal, la segunda cuestión es la frecuencia. Para un ritmo sinusal, esta es la frecuencia de las ondas P o los complejos QRS, ya que son 1 a 1. Si la frecuencia es demasiado rápida, entonces se trata de taquicardia sinusal , y si es demasiado lenta, entonces se trata de bradicardia sinusal .
Si no es un ritmo sinusal, entonces es necesario determinar el ritmo antes de continuar con la interpretación. Algunas arritmias con hallazgos característicos:
La determinación de la frecuencia y el ritmo es necesaria para que la interpretación posterior tenga sentido.

El corazón tiene varios ejes, pero el más común con diferencia es el eje del complejo QRS (las referencias a "el eje" implican el eje QRS). Cada eje se puede determinar computacionalmente para dar como resultado un número que represente grados de desviación de cero, o se puede clasificar en algunos tipos. [61]
El eje QRS es la dirección general del frente de onda de despolarización ventricular (o vector eléctrico medio) en el plano frontal. A menudo es suficiente clasificar el eje en uno de tres tipos: normal, desviado a la izquierda o desviado a la derecha. Los datos de población muestran que un eje QRS normal es de -30° a 105°, siendo 0° a lo largo de la derivación I y positivo siendo inferior y negativo superior (comprendido mejor gráficamente como el sistema de referencia hexaxial ). [62] Más allá de +105° es la desviación del eje hacia la derecha y más allá de −30° es la desviación del eje hacia la izquierda (el tercer cuadrante de −90° a −180° es muy raro y es un eje indeterminado). Un atajo para determinar si el eje QRS es normal es si el complejo QRS es mayoritariamente positivo en las derivaciones I y II (o en las derivaciones I y aVF si +90° es el límite superior de normalidad). [63]
El eje QRS normal generalmente está hacia abajo y hacia la izquierda , siguiendo la orientación anatómica del corazón dentro del tórax. Un eje anormal sugiere un cambio en la forma física y orientación del corazón o un defecto en su sistema de conducción que hace que los ventrículos se despolaricen de manera anormal. [52]
La extensión de un eje normal puede ser +90° o 105° dependiendo de la fuente.

Todas las ondas en un trazado de ECG y los intervalos entre ellas tienen una duración de tiempo predecible, un rango de amplitudes ( voltajes ) aceptables y una morfología típica. Cualquier desviación del trazado normal es potencialmente patológica y, por tanto, de importancia clínica. [64]
Para facilitar la medición de amplitudes e intervalos, un ECG se imprime en papel cuadriculado a una escala estándar: cada 1 mm (un recuadro pequeño en el papel de ECG estándar de 25 mm/s) representa 40 milisegundos de tiempo en el eje x, y 0,1 milivoltios en el eje y. [sesenta y cinco]

La animación que se muestra a la derecha ilustra cómo el camino de la conducción eléctrica da lugar a las ondas de ECG en las derivaciones de las extremidades. Recuerde que una corriente positiva (creada por la despolarización de las células cardíacas) que viaja hacia el electrodo positivo y se aleja del electrodo negativo crea una desviación positiva en el ECG. Del mismo modo, una corriente positiva que se aleja del electrodo positivo y se dirige al electrodo negativo crea una desviación negativa en el ECG. [68] [69] La flecha roja representa la dirección general de viaje de la despolarización. La magnitud de la flecha roja es proporcional a la cantidad de tejido que se despolariza en ese momento. La flecha roja se muestra simultáneamente en el eje de cada uno de los 3 cables de las extremidades. Tanto la dirección como la magnitud de la proyección de la flecha roja sobre el eje de cada cable de extremidad se muestran con flechas azules. Entonces, la dirección y magnitud de las flechas azules son las que teóricamente determinan las desviaciones en el ECG. Por ejemplo, cuando una flecha azul en el eje de la derivación I se mueve desde el electrodo negativo hacia la derecha, hacia el electrodo positivo, la línea del ECG se eleva, creando una onda ascendente. A medida que la flecha azul en el eje de la derivación I se mueve hacia la izquierda, se crea una onda descendente. Cuanto mayor sea la magnitud de la flecha azul, mayor será la desviación en el ECG para esa derivación de extremidad en particular. [70]
Los cuadros 1 a 3 muestran la despolarización que se genera y se propaga a través del nódulo sinoauricular . El nódulo SA es demasiado pequeño para detectar su despolarización en la mayoría de los ECG. Los cuadros 4 a 10 muestran la despolarización que viaja a través de las aurículas hacia el nodo auriculoventricular . Durante el cuadro 7, la despolarización viaja a través de la mayor cantidad de tejido en las aurículas, lo que crea el punto más alto de la onda P. Los cuadros 11 y 12 muestran la despolarización que viaja a través del nódulo AV. Al igual que el nódulo SA, el nódulo AV es demasiado pequeño para detectar la despolarización de su tejido en la mayoría de los ECG. Esto crea el segmento de relaciones públicas plano. [71]
El cuadro 13 representa un fenómeno interesante de una manera demasiado simplificada. Representa la despolarización a medida que comienza a viajar por el tabique interventricular, a través del haz de His y las ramas del haz . Después del haz de His, el sistema de conducción se divide en la rama izquierda y la rama derecha. Ambas ramas conducen potenciales de acción a aproximadamente 1 m/s. Curiosamente, sin embargo, el potencial de acción comienza a viajar por la rama izquierda del haz unos 5 milisegundos antes de comenzar a viajar por la rama derecha, como se muestra en el cuadro 13. Esto hace que la despolarización del tejido del tabique interventricular se propague de izquierda a derecha, como representado por la flecha roja en el cuadro 14. En algunos casos, esto da lugar a una desviación negativa después del intervalo PR, creando una onda Q como la que se ve en la derivación I en la animación de la derecha. Dependiendo del eje eléctrico medio del corazón, este fenómeno puede provocar una onda Q también en la derivación II. [72] [73]
Tras la despolarización del tabique interventricular, la despolarización viaja hacia el vértice del corazón. Esto se muestra en los fotogramas 15 a 17 y da como resultado una desviación positiva en los tres cables de las extremidades, lo que crea la onda R. Los fotogramas 18 a 21 muestran la despolarización a medida que viaja a través de ambos ventrículos desde el vértice del corazón, siguiendo el potencial de acción en las fibras de Purkinje . Este fenómeno crea una desviación negativa en las tres derivaciones de las extremidades, formando la onda S en el ECG. La repolarización de las aurículas se produce al mismo tiempo que la generación del complejo QRS, pero no es detectada por el ECG ya que la masa de tejido de los ventrículos es mucho mayor que la de las aurículas. La contracción ventricular ocurre entre la despolarización y la repolarización ventricular. Durante este tiempo, no hay movimiento de carga, por lo que no se crea ninguna desviación en el ECG. Esto da como resultado el segmento ST plano después de la onda S. [74]
Los fotogramas 24 a 28 de la animación muestran la repolarización de los ventrículos. El epicardio es la primera capa de los ventrículos en repolarizarse, seguida por el miocardio. El endocardio es la última capa en repolarizarse. Se ha demostrado que la fase de meseta de la despolarización dura más en las células endocárdicas que en las células epicárdicas. Esto hace que la repolarización comience desde el vértice del corazón y avance hacia arriba. Dado que la repolarización es la propagación de una corriente negativa a medida que los potenciales de membrana disminuyen hasta el potencial de membrana en reposo, la flecha roja en la animación apunta en la dirección opuesta a la repolarización. Por lo tanto, esto crea una desviación positiva en el ECG y crea la onda T. [75]
La isquemia o los infartos de miocardio sin elevación del ST (sin STEMI) pueden manifestarse como depresión del ST o inversión de las ondas T. También puede afectar la banda de alta frecuencia del QRS .
Los infartos de miocardio con elevación del ST (STEMI) tienen diferentes hallazgos característicos en el ECG según la cantidad de tiempo transcurrido desde que ocurrió el IM por primera vez. El signo más temprano son las ondas T hiperagudas, ondas T puntiagudas debidas a hiperpotasemia local en el miocardio isquémico. Luego, esto progresa durante un período de minutos hasta elevaciones del segmento ST de al menos 1 mm. Al cabo de unas horas, puede aparecer una onda Q patológica y la onda T se invertirá. En un período de días, la elevación del ST se resolverá. Las ondas Q patológicas generalmente permanecerán permanentemente. [76]
La arteria coronaria que ha sido ocluida se puede identificar en un STEMI según la ubicación de la elevación del ST. La arteria descendente anterior izquierda (LAD) irriga la pared anterior del corazón y, por lo tanto, provoca elevaciones del ST en las derivaciones anteriores (V 1 y V 2 ). La LCx irriga la cara lateral del corazón y, por tanto, provoca elevaciones del ST en las derivaciones laterales (I, aVL y V 6 ). La arteria coronaria derecha (RCA) suele irrigar la cara inferior del corazón y, por tanto, provoca elevaciones del ST en las derivaciones inferiores (II, III y aVF). [77]
Un trazado de ECG se ve afectado por el movimiento del paciente. Algunos movimientos rítmicos (como escalofríos o temblores ) pueden crear la ilusión de arritmia cardíaca. [78] Los artefactos son señales distorsionadas causadas por fuentes secundarias internas o externas, como el movimiento muscular o la interferencia de un dispositivo eléctrico. [79] [80]
La distorsión plantea desafíos importantes para los proveedores de atención médica, [79] que emplean diversas técnicas [81] y estrategias para reconocer de forma segura [82] estas señales falsas. [ cita médica necesaria ] Separar con precisión el artefacto del ECG de la verdadera señal del ECG puede tener un impacto significativo en los resultados del paciente y las responsabilidades legales . [83] [ ¿ fuente médica poco confiable? ]
Se ha estimado que la colocación incorrecta de los cables (por ejemplo, invertir dos de los cables de las extremidades) ocurre en el 0,4% al 4% de todos los registros de ECG, [84] y ha resultado en un diagnóstico y tratamiento inadecuados, incluido el uso innecesario de terapia trombolítica . [85] [86]
Whitbread, enfermera consultora y paramédico, sugiere diez reglas del ECG normal, cuya desviación probablemente indique patología. [87] Estos se han agregado, creando las 15 reglas para la interpretación de 12 derivaciones (y de 15 o 18 derivaciones). [88]
Regla 1: todas las ondas en aVR son negativas.
Regla 2: El segmento ST (punto J) comienza en la línea isoeléctrica (excepto en V1 y V2 donde no puede elevarse más de 1 mm).
Regla 3: el intervalo PR debe durar entre 0,12 y 0,2 segundos.
Regla 4: El complejo QRS no debe exceder de 0,11 a 0,12 segundos.
Regla 5: Las ondas QRS y T tienden a tener la misma dirección general en las derivaciones de las extremidades.
Regla 6: La onda R en las derivaciones precordiales (pecho) crece desde V1 hasta al menos V4, donde puede o no volver a disminuir.
Regla 7: El QRS está principalmente vertical en I y II.
Regla 8: La onda P está vertical en I II y V2 a V6.
Regla 9: No hay onda Q o solo una pequeña q (<0,04 segundos de ancho) en I, II y V2 a V6.
Regla 10: La onda T está vertical en I II y V2 a V6. El final de la onda T no debe caer por debajo de la línea base isoeléctrica.
Regla 11: ¿La onda S más profunda en V1 más la onda R más alta en V5 o V6 equivalen a >35 mm?
Regla 12: ¿Existe una onda Épsilon ?
Regla 13: ¿Existe una onda J?
Regla 14: ¿Existe una onda Delta ?
Regla 15: ¿Existe algún patrón que represente un infarto de miocardio oclusivo (IOM)?
Se pueden realizar numerosos diagnósticos y hallazgos basados en la electrocardiografía, y muchos de ellos se analizan anteriormente. En general, los diagnósticos se realizan basándose en los patrones. Por ejemplo, un complejo QRS "irregularmente irregular" sin ondas P es el sello distintivo de la fibrilación auricular ; sin embargo, también pueden presentarse otros hallazgos, como un bloqueo de rama que altera la forma de los complejos QRS. Los ECG pueden interpretarse de forma aislada, pero deben aplicarse (como todas las pruebas de diagnóstico ) en el contexto del paciente. Por ejemplo, la observación de ondas T puntiagudas no es suficiente para diagnosticar hiperpotasemia; dicho diagnóstico debe verificarse midiendo el nivel de potasio en sangre. Por el contrario, al descubrir hiperpotasemia debe realizarse un ECG para detectar manifestaciones como ondas T puntiagudas, complejos QRS ensanchados y pérdida de ondas P. La siguiente es una lista organizada de posibles diagnósticos basados en ECG. [89]
Alteraciones del ritmo o arritmias: [90]
Bloqueo cardíaco y problemas de conducción:
Alteraciones electrolíticas e intoxicaciones:
Isquemia e infarto:
Estructural:
Otros fenómenos:


La palabra se deriva del griego electro , que significa relacionado con la actividad eléctrica; kardia , que significa corazón; y graficar , que significa "escribir". [103]
{{cite book}}: |work=ignorado ( ayuda ){{cite journal}}: Mantenimiento CS1: varios nombres: lista de autores ( enlace ){{cite journal}}: Mantenimiento CS1: varios nombres: lista de autores ( enlace ){{cite journal}}: Mantenimiento CS1: varios nombres: lista de autores ( enlace )