.jpg/440px-GCC_Nursing_&_Health_Tech_Convocation_(14263129235).jpg)
La sociología de la salud y la enfermedad , sociología de la salud y el bienestar o sociología de la salud examina la interacción entre sociedad y salud . Como campo de estudio, está interesado en todos los aspectos de la vida, incluidas las influencias históricas y contemporáneas, que impactan y alteran nuestra salud y bienestar. [1] [2]
Establece que, desde nuestro nacimiento hasta nuestra muerte , los procesos sociales se entrelazan e influyen en nuestra salud y bienestar. Estas influencias podrían ser el lugar donde nos criamos, cómo los miembros inmediatos de la comunidad entienden y enmarcan la enfermedad o el impacto que la tecnología tiene en nuestra salud . Como tal, destaca que tanto nuestra salud como la ciencia médica que la aborda son construcciones sociales ; que nuestra forma de conocer la enfermedad, el bienestar y nuestras interacciones con ellos sean interpretados socialmente. [3] [4]
La sociología de la salud utiliza esta idea para criticar ideas establecidas desde hace mucho tiempo sobre el cuerpo humano como una entidad mecánica, además de alterar la idea de que la mente y el cuerpo pueden tratarse como espacios distintos . Se considera que este modelo biomédico no ubica de manera integral a los humanos dentro de contextos sociales, culturales, económicos, políticos y ambientales más amplios que desempeñan un papel importante en cómo se priva, mantiene o mejora la salud y el bienestar. Los modelos alternativos incluyen el modelo biopsicosocial [5] [6] que pretende incorporar estos elementos junto con el aspecto psicológico de la mente.
Este campo de investigación actúa como una escuela amplia que se superpone con áreas como la sociología de la medicina , la sociología del cuerpo , la sociología de la enfermedad [7] y sociologías más amplias como la de la familia o la educación , ya que aportan conocimientos desde sus distintos enfoques sobre la vida. -curso de nuestra salud y bienestar. [8]
El campo de la sociología de la salud y la enfermedad ha sido moldeado por las perspectivas y trabajos aportados por diversos autores que han permitido su desarrollo. Muchos estudios de investigación abordan la relación entre el paciente y el médico, así como su entorno dentro del sistema sanitario. Uno de los fundadores de la sociología de la salud y la enfermedad es Talcott Parsons , sociólogo estadounidense, quien analizó la relación entre los pacientes y sus médicos en su libro El sistema social escrito en 1951. En su teoría del rol del enfermo, [9] argumentó que las personas que estaban enfermas adoptaban un rol social, no sólo una condición biológica. Aquellos que estaban enfermos y se desviaban de sus roles sociales no podían cumplir con sus respectivas funciones, por lo que si demasiadas personas afirmaban estar enfermas, se crearía una sociedad disfuncional que necesitaba ser regulada. La creación de este mecanismo evitaría que las personas que fingen estar enfermas formen una subcultura de estar enferma. Al desarrollar el “mecanismo del rol de enfermo”, los pacientes y los médicos tuvieron que cumplir con un conjunto de “derechos” y “obligaciones” que monitorearían el ingreso al rol de enfermo. Los “derechos” de un paciente constituían una exención del desempeño de sus respectivos roles sociales, como ir a trabajar o realizar tareas domésticas, y se otorgaba una exención adicional a los que estaban gravemente enfermos. Estos derechos se les otorgaban si mantenían dos obligaciones, la primera era que debían considerar que estar enfermo era indeseable y, por lo tanto, debían encontrar una manera de mejorar. En segundo lugar, después de un tiempo de estar enferma, la persona debe buscar la ayuda de un médico y seguir sus consejos en otros para aliviar su enfermedad. Las “obligaciones” de los médicos eran estar formados en su campo, estar motivados para ayudar al paciente, tener un desapego objetivo y emocional del paciente y estar sujetos a las reglas de conducta profesional. Sus “derechos” consistían en poder examinar físicamente al paciente y preguntarle sobre su vida personal, y tener una posición de autoridad y autonomía en su ejercicio profesional. Por último, reciba estatus y recompensa por su importante papel en la sociedad. La perspectiva de Parson. Además, Michel Foucault [10] publicó El nacimiento de la clínica en 1963, en el que desarrolló su teoría de la “mirada médica [11] ” refiriéndose a cómo los médicos filtran la información del paciente en un paradigma biomédico, que se centra únicamente en factores biológicos. excluyendo cómo los factores sociales, ambientales y psicológicos pueden influir en la condición de un paciente. Según Foucault, los médicos están formados para orientarse más hacia el médico que hacia el paciente, lo que crea una forma de estructura de poder abusiva. Entre estos autores han contribuido al desarrollo del campo de la salud y la enfermedad aportando sus perspectivas de la época.

Los seres humanos han buscado durante mucho tiempo el consejo de quienes tienen conocimientos o habilidades en curación . La paleopatología y otros registros históricos permiten un examen de cómo las sociedades antiguas afrontaron las enfermedades y los brotes . Los gobernantes del Antiguo Egipto patrocinaban a médicos especialistas en enfermedades específicas. [12] Imhotep fue el primer médico conocido por su nombre. Egipcio que vivió alrededor del año 2650 a. C., fue asesor del rey Zoser en una época en la que los egipcios avanzaban en la medicina. Entre sus aportaciones a la medicina se encuentra un libro de texto sobre el tratamiento de heridas, fracturas de huesos e incluso tumores . [13]
Detener la propagación de enfermedades infecciosas es de suma importancia para mantener una sociedad sana. [12] El brote de enfermedades durante la Guerra del Peloponeso fue registrado por Tucídides , quien sobrevivió a la epidemia . De su relato se muestra cómo factores ajenos a la propia enfermedad pueden afectar a la sociedad. Los atenienses estaban sitiados y concentrados dentro de la ciudad. Los principales centros urbanos fueron los más afectados. [14] Esto hizo que el brote fuera aún más mortal y, con la probable escasez de alimentos, el destino de Atenas era inevitable. [14] Aproximadamente el 25% de la población murió a causa de la enfermedad . [14] Tucídides afirmó que la epidemia "se llevó a todos por igual". La enfermedad atacó a personas de diferentes edades, sexos y nacionalidades. [14]

Los sistemas médicos antiguos enfatizaban la importancia de reducir las enfermedades mediante la adivinación y los rituales. [12] Otros códigos de conducta y protocolos dietéticos estaban muy extendidos en el mundo antiguo. [12] Durante la dinastía Zhou en China, los médicos sugerían ejercicio, meditación y templanza para preservar la salud. [12] Los chinos vinculan estrechamente la salud con el bienestar espiritual. Los regímenes de salud de la antigua India se centraban en la salud bucal como el mejor método para llevar una vida sana. [12] El código talmúdico creó reglas para la salud que enfatizaban la limpieza ritual, conectaban las enfermedades con ciertos animales y creaban dietas. [12] Otros ejemplos incluyen el Código Mosaico y las termas y acueductos romanos . [12]
Aquellos que estaban más preocupados por la salud, el saneamiento y la enfermedad en el mundo antiguo eran los de la clase élite. [12] Se pensaba que la buena salud reducía el riesgo de contaminación espiritual y, por lo tanto, mejoraba el estatus social de la clase dominante que se veía a sí misma como el faro de la civilización. [12] Durante el período romano tardío, el saneamiento de las clases bajas era una preocupación para la clase ociosa. [12] Aquellos que tuvieran los medios donarían a organizaciones benéficas que se centraran en la salud de las personas que no pertenecen a las élites. [12] Después de la decadencia del Imperio Romano , los médicos y la preocupación por la salud pública desaparecieron excepto en las ciudades más grandes. [12] La sanidad y los médicos públicos permanecieron en el Imperio Bizantino . [12] Centrarse en prevenir la propagación de enfermedades como la viruela conduce a una menor tasa de mortalidad en gran parte del mundo occidental. [12] Otros factores que permitieron el aumento moderno de la población incluyen: mejor nutrición y reformas ambientales (como obtener suministros de agua potable). [12]
La actual sensación de que la salud es una preocupación pública del Estado comenzó en la Edad Media . [15] Algunas intervenciones estatales incluyen mantener ciudades limpias, hacer cumplir cuarentenas durante epidemias y supervisar los sistemas de alcantarillado. [15] Las corporaciones privadas también desempeñaron un papel en la salud pública. La financiación de la investigación y las instituciones para su funcionamiento fueron financiadas por gobiernos y empresas privadas. [15] Las epidemias fueron la causa de la mayoría de las intervenciones gubernamentales. El objetivo inicial de la salud pública era reaccionario , mientras que el objetivo moderno es prevenir las enfermedades antes de que se conviertan en un problema. [15] A pesar de la mejora general de la salud mundial, todavía no ha habido ninguna disminución en la brecha de salud entre los ricos y los empobrecidos. [16] Hoy en día, es más probable que la sociedad culpe de los problemas de salud al individuo que a la sociedad en su conjunto. Esta era la opinión predominante a finales del siglo XX. [16] En la década de 1980, el Informe Black , publicado en el Reino Unido, iba en contra de este punto de vista y argumentaba que la verdadera raíz del problema era la privación material. [16] Este informe propuso una estrategia integral de lucha contra la pobreza para abordar estas cuestiones. [16] Dado que esto no coincidía con las opiniones del gobierno conservador , no entró en acción de inmediato. [16] El gobierno conservador fue criticado por el Partido Laborista por no implementar las sugerencias que enumeraba el Informe Black. [16] Esta crítica le dio al Informe Black la exposición que necesitaba y sus argumentos se consideraron una explicación válida de la desigualdad en salud. [16] También existe un debate sobre si la pobreza causa mala salud o si la mala salud causa pobreza. [16] Los argumentos del Servicio Nacional de Salud dieron un énfasis considerable a la pobreza y la falta de acceso a la atención médica. También se ha descubierto que la herencia influye más en la salud que el entorno social, pero las investigaciones también han demostrado que existe efectivamente una correlación positiva entre las desigualdades socioeconómicas y la enfermedad. [dieciséis]
La Sociología de la Salud y la Enfermedad se centra en tres áreas: la conceptualización, el estudio de la medición y distribución social, y la justificación de patrones en salud y enfermedad. Al observar estas cosas, los investigadores pueden observar diferentes enfermedades a través de una lente sociológica. La prevalencia y la respuesta a diferentes enfermedades varían según la cultura . [17] Al observar la mala salud, los investigadores pueden ver si la salud afecta diferentes regulaciones o controles sociales. Al medir la distribución de la salud y la enfermedad, es útil consultar las estadísticas oficiales y las encuestas comunitarias. Las estadísticas oficiales permiten observar a las personas que han sido tratadas. Demuestra que ambos están dispuestos y son capaces de utilizar los servicios de salud. También arroja luz sobre la visión que tiene la persona infectada de su enfermedad . Por otro lado, las encuestas comunitarias analizan la valoración que las personas hacen de su salud. Luego, al observar la relación entre la enfermedad clínicamente definida y los autoinformes, se descubre que a menudo hay una discrepancia.
Gran parte del tiempo, las estadísticas de mortalidad reemplazan a las estadísticas de morbilidad porque en muchas sociedades desarrolladas donde las personas suelen morir por enfermedades degenerativas, la edad en la que mueren arroja más luz sobre su salud a lo largo de su vida. Esto produce muchas limitaciones al observar el patrón de enfermedad, pero los sociólogos intentan observar diversos datos para analizar mejor la distribución. Normalmente, las sociedades en desarrollo tienen una esperanza de vida más baja en comparación con los países desarrollados. También han encontrado correlaciones entre la mortalidad y el sexo y la edad. Las personas muy jóvenes y mayores son más susceptibles a la enfermedad y la muerte . En promedio, las mujeres suelen vivir más que los hombres, aunque tienen más probabilidades de tener mala salud. [17]

También se encontraron disparidades en salud entre personas de diferentes clases sociales y etnias dentro de una misma sociedad, aunque en la profesión médica se da más importancia a los "comportamientos relacionados con la salud", como el consumo de alcohol, el tabaquismo, la dieta y el ejercicio. Hay una gran cantidad de datos que respaldan la conclusión de que estos comportamientos afectan la salud de manera más significativa que otros factores. [17] Los sociólogos piensan que es más útil observar la salud y la enfermedad a través de una lente amplia. Los sociólogos coinciden en que el consumo de alcohol , el tabaquismo, la dieta y el ejercicio son cuestiones importantes, pero también ven la importancia de analizar los factores culturales que afectan estos patrones. Los sociólogos también analizan los efectos que tiene el proceso productivo sobre la salud y la enfermedad. Al mismo tiempo que se analizan aspectos como la contaminación industrial , la contaminación ambiental, los accidentes laborales y las enfermedades relacionadas con el estrés. [17]
Los factores sociales juegan un papel importante en el desarrollo de la salud y la enfermedad. Los estudios de epidemiología muestran que la autonomía y el control en el lugar de trabajo son factores vitales en la etiología de las enfermedades cardíacas. Una causa es el desequilibrio esfuerzo-recompensa. La disminución de las oportunidades de avance profesional y los grandes desequilibrios en el control del trabajo se han sumado a diversos costos sanitarios negativos. Varios estudios han demostrado que los derechos de pensión pueden arrojar luz sobre las diferencias de mortalidad entre hombres y mujeres jubilados de diferentes niveles socioeconómicos. Estos estudios muestran que existen factores externos que influyen en la salud y la enfermedad. [17]
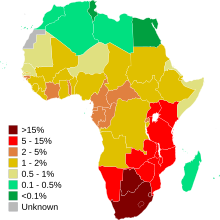
El VIH/SIDA es la principal epidemia que afecta al bienestar social de África. [18] El virus de la inmunodeficiencia humana (VIH) puede causar SIDA, que es un acrónimo de Síndrome de Inmunodeficiencia Adquirida (SIDA), una condición en los humanos en la cual el sistema inmunológico comienza a fallar, lo que lleva a infecciones potencialmente mortales. Dos tercios de la población mundial con VIH se encuentran en el África subsahariana. Desde que comenzó la epidemia, más de 15 millones de africanos han muerto por complicaciones del VIH/SIDA. [18]
Las personas que forman parte de subgrupos religiosos del África subsahariana y aquellas que participan activa y frecuentemente en actividades religiosas tienen más probabilidades de tener un riesgo menor de contraer VIH/SIDA. En el extremo opuesto, existen muchas creencias de que un hombre infectado puede curarse de la infección teniendo relaciones sexuales con una virgen. Estas creencias aumentan el número de personas con el virus y también aumentan el número de violaciones contra mujeres. [19]
El tratamiento a base de hierbas es uno de los principales medicamentos utilizados para tratar el VIH en África. Se utiliza más que el tratamiento estándar porque es más asequible. [18] El tratamiento a base de hierbas es más asequible, pero no se investiga y está mal regulado. Esta falta de investigación sobre si las medicinas a base de hierbas funcionan y en qué consisten es un defecto importante en el ciclo de curación del VIH en África. [19]
Económicamente, el VIH tiene un efecto negativo significativo. La fuerza laboral en África está disminuyendo lentamente debido a las muertes y enfermedades relacionadas con el VIH. En respuesta, los ingresos del gobierno disminuyen y también lo hacen los ingresos fiscales. El gobierno tiene que gastar más dinero del que gana para poder atender a los afectados por el VIH/SIDA. [18]

Un problema social importante en África en relación con el VIH es la epidemia de huérfanos. La epidemia huérfana en África es un problema regional. En la mayoría de los casos, ambos padres están afectados por el VIH. Debido a esto, los niños suelen ser criados por sus abuelas y en casos extremos son criados por ellos mismos. Para cuidar a los padres enfermos, los niños tienen que asumir más responsabilidades trabajando para generar ingresos. Los niños no sólo pierden a sus padres sino que también pierden su infancia. Al tener que cuidar a sus padres, los niños también pierden una educación, lo que aumenta el riesgo de embarazo adolescente y de personas afectadas por el VIH. La forma más eficaz de disminuir la epidemia huérfana es la prevención: evitar que los niños contraigan el VIH de sus madres al nacer, así como educarlos sobre la enfermedad a medida que crecen. Además, educar a los adultos sobre el VIH y cuidar adecuadamente a las personas infectadas reducirá la población de huérfanos. [20]
La epidemia de VIH/SIDA está reduciendo en veinte años la esperanza media de vida de los habitantes de África. El rango de edad con mayores tasas de mortalidad, por VIH, es el de 20 a 49 años. El hecho de que sea en este rango de edad cuando los adultos obtienen la mayor parte de sus ingresos significa que muchas veces no pueden permitirse enviar a sus hijos a la escuela debido a los altos costos de los medicamentos. También elimina a las personas que podrían ayudar a responder a la epidemia. [18]
Los países asiáticos tienen grandes variaciones en población, riqueza, tecnología y atención sanitaria, lo que hace que las actitudes hacia la salud y la enfermedad difieran. Japón , por ejemplo, tiene la tercera esperanza de vida más alta (82 años), mientras que Afganistán tiene la undécima peor (44 años). [21] Los temas clave en la salud asiática incluyen el parto y la salud materna, el VIH y el SIDA, la salud mental y el envejecimiento y las personas mayores. Estos problemas están influenciados por los factores sociológicos de la religión o los sistemas de creencias, los intentos de conciliar las prácticas medicinales tradicionales con el profesionalismo moderno y la situación económica de los habitantes de Asia.
Como el resto del mundo, Asia está amenazada por una posible pandemia de VIH y SIDA. Vietnam es un buen ejemplo de cómo la sociedad asiática está moldeando la conciencia y las actitudes hacia esta enfermedad sobre el VIH/SIDA. Vietnam es un país con raíces feudales y tradicionales que, debido a las invasiones, las guerras, la tecnología y los viajes, se está globalizando cada vez más. La globalización ha alterado los puntos de vista y valores tradicionales. También es responsable de la propagación del VIH y el SIDA en Vietnam. Incluso la globalización temprana se ha sumado a este problema: la influencia china convirtió a Vietnam en una sociedad confuciana , en la que las mujeres tienen menos importancia que los hombres. Los hombres, en su superioridad, no tienen necesidad de ser sexualmente responsables, y las mujeres, generalmente sin una buena educación, a menudo no son conscientes del riesgo, lo que perpetúa la propagación del VIH y el SIDA, así como de otras ITS. [22]
El confucianismo ha tenido una fuerte influencia en el sistema de creencias en Asia durante siglos, particularmente en China, Japón y Corea, y su influencia puede verse en la forma en que las personas eligen buscar o no atención médica. [ cita necesaria ] Una cuestión importante en Asia es el efecto social sobre la capacidad de las personas discapacitadas para adaptarse a una discapacidad. Las creencias culturales moldean las actitudes hacia las discapacidades físicas y mentales. China es un ejemplo de este problema. Según la tradición confuciana china (que también se aplica en otros países donde se ha difundido el confucianismo ), las personas siempre deben buscar la buena salud en sus vidas, con énfasis en la promoción de la salud y la prevención de enfermedades. [23] Para los chinos, tener una discapacidad significa que uno no ha llevado un estilo de vida adecuado y, por lo tanto, hay una falta de oportunidades para que las personas discapacitadas exploren mejores formas de aceptar o adaptarse a su discapacidad. [23]
Las prácticas curativas indígenas son extremadamente diversas en toda Asia, pero a menudo siguen ciertos patrones y todavía prevalecen en la actualidad. Muchas prácticas curativas tradicionales incluyen el chamanismo y las hierbas medicinales , y pueden haber sido transmitidas oralmente en pequeños grupos o incluso institucionalizadas y profesionalizadas. [24] En muchos países en desarrollo, la única atención sanitaria disponible hasta hace unas décadas era la basada en la medicina tradicional y la curación espiritual. Ahora los gobiernos deben tener cuidado de crear políticas de salud que logren un equilibrio entre modernidad y tradición. Organizaciones, como la Organización Mundial de la Salud , intentan crear políticas que respeten la tradición sin intentar reemplazarla con ciencia moderna, sino que la regulan para garantizar la seguridad pero manteniéndola accesible. [25] India, en particular, intenta hacer que las medicinas tradicionales sean seguras pero aún estén disponibles para la mayor cantidad de personas posible, adaptando la tradición para que coincida con la modernización y al mismo tiempo considerando las posiciones económicas y la cultura de sus ciudadanos. [25]

Los problemas de salud mental están ganando cada vez más atención en los países asiáticos. [ cita necesaria ] Muchos de estos países están preocupados por modernizar y desarrollar sus economías, lo que resulta en cambios culturales. Para conciliar las técnicas modernas con las prácticas tradicionales, los psicólogos sociales de la India están en el proceso de " indigenizar la psicología". La psicología indígena es aquella que se deriva de las leyes, teorías, principios e ideas de una cultura y propias de cada sociedad. [23]
En muchos países asiáticos, el parto todavía se trata por medios tradicionales y se piensa en él con actitudes regionales. Por ejemplo, en Pakistán , las decisiones relativas al embarazo y la atención prenatal suelen ser tomadas por mujeres mayores, a menudo la suegra de la mujer embarazada, mientras que la madre y el futuro padre están distanciados del proceso. Es posible que reciban o no asistencia prenatal profesional según su educación, clase y situación financiera. [26] Generalmente en Asia, el parto sigue siendo un área de mujeres y los obstetras varones son raros. Las parteras y curanderas siguen siendo la norma en la mayoría de los lugares. Los métodos occidentales están superando a los tradicionales en un intento por mejorar la salud materna y aumentar el número de nacidos vivos. [27]
Los países asiáticos, que en su mayoría son naciones en desarrollo, están envejeciendo rápidamente incluso cuando intentan construir sus economías. Incluso las naciones asiáticas ricas, como Japón, Singapur y Taiwán , también tienen poblaciones muy ancianas y, por lo tanto, tienen que intentar sostener sus economías y sociedades con pequeñas generaciones más jóvenes y al mismo tiempo cuidar a sus ciudadanos mayores. [28] Los ancianos han sido tradicionalmente muy respetados y bien cuidados en la mayoría de las culturas asiáticas; Los expertos predicen que las generaciones más jóvenes en el futuro tendrán menos probabilidades de preocuparse e involucrarse en el cuidado de la salud de sus parientes mayores debido a diversos factores, como la mayor incorporación de las mujeres a la fuerza laboral, la separación de familias debido a la urbanización o la migración, y la proliferación de Ideales occidentales como el individualismo. [29]
Los patrones de salud encontrados en el continente australiano , que incluye las islas del Pacífico , han estado muy influenciados por la colonización europea . Si bien las creencias medicinales indígenas no prevalecen significativamente en Australia, las ideas tradicionales siguen influyendo en los problemas de atención de salud en muchas de las islas del Pacífico. [30] La rápida urbanización de Australia provocó epidemias de fiebre tifoidea y peste bubónica . Debido a esto, la salud pública se profesionalizó a partir de finales de la década de 1870 en un esfuerzo por controlar éstas y otras enfermedades. Desde entonces, el sistema de salud de Australia ha evolucionado de manera similar al de los países occidentales y la principal influencia cultural que afecta la atención médica son las ideologías políticas de los partidos que controlan el gobierno. [30]
Australia cuenta con instalaciones de tratamiento para los "bebedores problemáticos" desde la década de 1870. En las décadas de 1960 y 1970 se reconoció que Australia tenía varios cientos de miles de alcohólicos y la prevención se convirtió en una prioridad sobre las curas, ya que había un consenso social de que los tratamientos eran generalmente ineficaces. [30] El gobierno comenzó a aprobar leyes que intentaban frenar el consumo de alcohol, pero encontró constantemente la oposición de las regiones vinícolas del sur de Australia . El gobierno también ha librado una guerra contra las drogas ilegales, en particular la heroína , que en la década de 1950 pasó a ser ampliamente utilizada como analgésico. [30]
Los expertos creen que muchos de los problemas de salud en las islas del Pacífico se remontan a la colonización europea y la posterior globalización y modernización de las comunidades insulares. [31] (Ver Historia de las Islas del Pacífico .) La colonización europea y la independencia tardía significaron modernización pero también un lento crecimiento económico, lo que tuvo un efecto enorme en la atención médica, particularmente en la nutrición en las Islas del Pacífico. El fin de la colonización significó una pérdida de recursos médicos y los incipientes gobiernos independientes no podían permitirse el lujo de continuar con las políticas de salud implementadas por los gobiernos coloniales. [31] La nutrición cambió radicalmente, lo que contribuyó a varios otros problemas de salud. Si bien las zonas urbanas más prósperas podían permitirse alimentos, eligieron dietas deficientes, lo que provocó "sobrealimentación" y condujo a niveles extremadamente altos de obesidad , diabetes tipo 2 y enfermedades cardiovasculares. Por otra parte, las comunidades rurales más pobres siguen sufriendo desnutrición y malaria . [31]
Las dietas tradicionales en el Pacífico son muy bajas en grasas, pero desde la Segunda Guerra Mundial ha habido un aumento significativo de grasas y proteínas en las dietas del Pacífico. Las actitudes nativas hacia el peso contribuyen al problema de la obesidad. Los nativos de Tonga ven la obesidad como algo positivo, especialmente en los hombres. También creen que las mujeres deben hacer el menor trabajo físico posible mientras los hombres se ocupan de ellas, lo que significa que hacen muy poco ejercicio. [31]
El mayor esfuerzo para mejorar la salud en toda Europa es la Región Europea de la Organización Mundial de la Salud . [32] El objetivo es mejorar la salud de las poblaciones pobres y desfavorecidas mediante la promoción de estilos de vida saludables, incluidos los ambientales, económicos, sociales y la prestación de atención sanitaria . [32] La salud general en Europa es muy alta en comparación con el resto del mundo. [32] La esperanza de vida media es de alrededor de 78 años en los países de la UE, pero existe una gran brecha entre Europa occidental y oriental. Es tan sólo 67 en Rusia y 73 en los Estados balcánicos . [32] Europa está viendo un aumento en la propagación del VIH/SIDA en Europa del Este debido al empeoramiento de la situación socioeconómica. [32] Las enfermedades cardiovasculares , el cáncer y la diabetes mellitus son más frecuentes en Europa del Este. [32] La OMS afirma que la pobreza es el factor más importante que provoca mala salud en toda Europa. [32] Las personas con niveles socioeconómicos bajos y muchos jóvenes también corren riesgo debido a su mayor consumo de tabaco, alcohol y sustancias no médicas. [32] La prevención de la salud y las enfermedades en Europa está financiada en gran medida por los servicios gubernamentales, incluidos los que regulan la atención sanitaria, los seguros y los programas sociales. [32] Sin embargo, el papel de la religión y la medicina tradicional a menudo no se examina en dichos informes.
El estudio de la hipertensión en el Reino Unido se ha centrado en examinar el papel que desempeñan las creencias en su diagnóstico y tratamiento. La hipertensión es un tema de estudio esencial ya que está relacionada con un mayor riesgo de sufrir accidentes cerebrovasculares y enfermedades coronarias . El tratamiento más común para la hipertensión es la medicación, pero el cumplimiento de este plan de tratamiento es bajo. [33] Un estudio realizado en el Reino Unido examinó las diferencias entre pacientes "blancos" e inmigrantes de primera generación de las Indias Occidentales. Hubo diferentes motivos de incumplimiento que involucran la percepción y creencias de los pacientes sobre el diagnóstico . Los pacientes comúnmente creen que los altos niveles de ansiedad cuando se les diagnostica por primera vez son la causa principal y piensan que cuando los niveles de estrés disminuyen también lo hará su hipertensión. Otros encuestados en este estudio realizado en el Reino Unido tenían diferentes creencias sobre la necesidad de la medicación, mientras que otros aún argumentaban que fueron los efectos secundarios de la medicación los que les hicieron finalizar el régimen prescrito. [33] Los encuestados de las Indias Occidentales, cuya cultura laica les enseña a rechazar la terapia farmacológica a largo plazo, optaron por remedios caseros en mayor número que los encuestados "blancos". Lo que se puede ver aquí es que algunas personas optarán por ignorar el consejo experto de un médico y en su lugar recurrirán a la "consulta no especializada". [33]

Antes de buscar ayuda médica, las personas intentan interpretar los síntomas por sí mismas y, a menudo, consultan a personas cercanas o utilizan medidas de "autoayuda". [34] Un estudio sobre las "enfermedades cotidianas" en Finlandia, que incluía: gripe , infecciones y problemas musculoesqueléticos , se centró en los motivos para consultar a expertos médicos y las explicaciones de las enfermedades. Estas enfermedades comunes fueron examinadas no por su gravedad sino por su frecuencia. Los investigadores explican cinco posibles desencadenantes por los que las personas buscan ayuda médica: 1- la aparición de una crisis interpersonal 2- interferencia percibida en las relaciones sociales y personales 3- interferencia percibida en la actividad física y vocacional 4- sanción por parte de otras personas 5- ideas de los pacientes sobre cuánto tiempo deben durar ciertas quejas. Este tipo de modelos explicativos son parte del proceso que la gente utiliza para construir la cultura médica. [34] Dan significado a la enfermedad y la salud, responden preguntas sobre la responsabilidad personal sobre la salud y, lo más importante, son parte del diálogo entre las explicaciones de la enfermedad de los pacientes y los profesionales. Puede ayudar a explorar por qué algunos pacientes siguen las instrucciones del médico al pie de la letra y otros las ignoran por completo. La explicación o comprensión de su enfermedad por parte de un paciente puede ser mucho más amplia que la de un médico y esta dinámica se ha convertido en una crítica importante a la práctica médica moderna, ya que normalmente excluye las "dimensiones sociales, psicológicas y experienciales de la enfermedad". [34]
El estudio finlandés examinó a 127 pacientes y los resultados han sido diferentes de los hallazgos en otros países donde hay más "consultas no profesionales". La mitad de los encuestados no tuvieron ninguna consulta lega antes de acudir al consultorio médico. Un tercio no intentó ningún autotratamiento y tres cuartas partes de la muestra consultaron al médico dentro de los tres días posteriores a la aparición de los síntomas. [34] Las posibles explicaciones son que en Finlandia existe un aspecto de "sobreprotección" dentro de su sistema de atención médica. Muchos [ ¿quién? ] podría concluir que los finlandeses son dependientes e indefensos, pero los investigadores de este estudio descubrieron que las personas elegían consultar a profesionales porque confiaban en ellos antes que en alguna explicación no profesional. Estos resultados se hacen eco de estudios similares en Irlanda que explican que este fenómeno se basa en una sólida ética de trabajo. Las enfermedades en estos países afectarán su trabajo y los finlandeses recibirán rápidamente tratamiento para poder volver a trabajar. Esta investigación realizada en Finlandia también describe que esta relación entre paciente y médico se basa en:
El conflicto entre el mundo médico y el lego es prominente. Por un lado, muchos pacientes se creen dueños de su propio cuerpo y ven la relación médico-paciente como autoritaria . Estas personas suelen utilizar conocimientos fuera del campo médico para abordar la salud y la enfermedad. Otros ven al médico como un experto y se muestran tímidos a la hora de describir sus síntomas y, por lo tanto, confían en el médico para el diagnóstico y el tratamiento. [34]
En Europa, la sociología de la salud y la enfermedad está representada por la Sociedad Europea de Sociología Médica y de la Salud (ESHMS).
América del Norte es un continente de colonización bastante reciente, formado por Estados Unidos, Canadá, México, Centroamérica y el Caribe. Fue construido mediante una amalgama de riqueza, ideas, cultura y prácticas. América del Norte está muy avanzada intelectual, tecnológica y tradicionalmente. Este carácter ventajoso de las naciones norteamericanas ha provocado una elevada esperanza de vida media de 75 años para los hombres y 80 años para las mujeres. Esto lleva a la conclusión de que América del Norte ha cultivado una sociedad comparativamente sana. Como América del Norte contiene varias naciones centrales, las economías en crecimiento de esas naciones pueden mantener y desarrollar instituciones médicas. Posteriormente, esto proporciona un mayor acceso a la atención médica para los ciudadanos estadounidenses, pero la atención médica no es universal. América del Norte es conocida por ser una nación líder en lo que respecta a la industrialización y la modernización, pero Estados Unidos carece de leyes federales sobre la atención médica como un derecho humano básico. Este retraso en la seguridad de la atención sanitaria provoca problemas posteriores con la competencia farmacéutica, la falta de atención a las personas mayores y la poca atención a la medicina alternativa. [4] La atención sanitaria y la educación son abundantes, pero tienen un precio y las enfermedades aún persisten por muchas razones. [35] Una razón principal es que todavía existe una población de clase media y baja en cantidades abundantes, lo que mantiene a un grupo que es altamente vulnerable a las dolencias físicas.
Los principales factores de riesgo de enfermedad en América del Norte son actualmente [ ¿cuándo? ] consumo excesivo de alcohol, desnutrición , obesidad , consumo de tabaco y saneamiento del agua. [35] La obesidad es una epidemia reciente en América del Norte. La década de 1990 trajo un aumento en el índice de masa corporal promedio o IMC. Desde el principio y hasta el final de la década, el porcentaje medio de adultos obesos aumentó del 12% al 20%. [35] El alcoholismo es la adicción al consumo excesivo de alcohol y es muy frecuente en los EE. UU. Hay altas tasas de incidencia en muchas otras regiones del mundo. Aproximadamente el 61% de los adultos estadounidenses bebieron en 2007, y el 21% de los bebedores actuales consumieron cinco o más tragos en algún momento del último año. También hubo 22.073 muertes inducidas por el alcohol en los Estados Unidos el año pasado, de las cuales alrededor de 13.000 estuvieron relacionadas con enfermedades hepáticas. [36] El alcoholismo tiene muchos factores de riesgo arraigados en la cultura norteamericana, como la herencia, el estrés debido a la competencia o la disponibilidad.
La epidemia de gripe porcina (también conocida como H1N1) es una enfermedad reciente que surgió a principios del siglo XXI. En abril de 2009, durante los primeros días del brote, un biólogo molecular llamado Dr. Henry Miller escribió en el Wall Street Journal sobre los estudiantes de secundaria de la ciudad de Nueva York . Al parecer, estos estudiantes trajeron el virus desde México e infectaron a sus compañeros de clase. [37] Los seis casos notificados hasta ahora en Canadá también estaban relacionados directa o indirectamente con viajes a México. Los virus de la gripe pueden transmitirse directamente (a través de gotitas al estornudar o toser) de los cerdos a las personas y viceversa. Estas infecciones entre especies ocurren con mayor frecuencia cuando las personas están cerca de una gran cantidad de cerdos, como en graneros, exhibiciones de ganado en ferias y mataderos. La gripe se transmite de persona a persona, ya sea directamente o a través de superficies contaminadas." [37]
Hay muchas enfermedades que afectan a América del Sur , pero dos afecciones principales son la malaria y la hepatitis D. La malaria afecta a todos los países de América del Sur excepto Uruguay , Chile y las Islas Malvinas . La elevación es un factor importante en las áreas donde se encuentra la malaria. La enfermedad se transmite de persona a persona a través de las picaduras de mosquitos . Los mosquitos suelen picar a las personas al anochecer y al amanecer. Los síntomas de este trastorno son: fiebre alta, escalofríos, sudoración, dolores de cabeza, dolores corporales, debilidad, vómitos y diarrea . Si no se trata, pueden aparecer nuevos síntomas; las personas infectadas pueden experimentar convulsiones , delirio y coma . Los casos graves pueden terminar en la muerte . La malaria se puede curar, pero es posible que los síntomas no se noten hasta meses después. Hay tres formas de medicamentos que pueden curar la malaria. El acceso de una persona infectada a estos medicamentos depende de su acceso a la atención médica y de su situación financiera. La literatura sobre el tratamiento de la malaria suele estar dirigida a personas que son turistas. La mayoría de las fuentes no están escritas pensando en los nativos. [38]
El primer signo de hepatitis D se detectó en 1978 cuando se descubrió un antígeno internuclear extraño e irreconocible durante una biopsia de hígado de varios italianos que desarrollaron infecciones por VHB. Al principio, los científicos pensaron que se trataba de una especificidad antigénica del VHB, pero pronto descubrieron que se trataba de una proteína procedente de otra enfermedad. Lo llamaron "Virus de la hepatitis Delta" (HDV). Se descubrió que este nuevo virus era defectuoso. El VHD necesitaba que el VHB actuara como función auxiliar para poder detectarlo. Normalmente la hepatitis B se transmite a través de la sangre o cualquier tipo de producto sanguíneo. En América del Sur se descubrió que la hepatitis D era mortal. Los científicos aún no están seguros de cómo se transmitió esta enfermedad en ciertos países de América del Sur. El contacto sexual y el consumo de drogas son los medios de transmisión más comunes. El VHD todavía se considera una forma inusual de hepatitis. Los agentes de este virus se parecen a los de los viroides vegetales. Todavía es difícil decir cuántos estereotipos existen porque el VHD está bajo el paraguas del VHB. El VHD provoca títulos muy altos en la sangre de las personas infectadas. La incubación de la hepatitis D suele durar treinta y cinco días. En la mayoría de los casos, la hepatitis D es una coinfección con la hepatitis B o una sobreinfección con hepatitis crónica. En términos de superinfecciones, hay altas tasas de mortalidad, que oscilan entre el setenta y el ochenta por ciento; a diferencia de las coinfecciones, que tienen una tasa de mortalidad del uno al tres por ciento. Hay poca información sobre la ecología de la Hepatitis D. Se han encontrado epidemias en Venezuela, Perú, Colombia y Brasil. Las personas que reciben tratamiento para la hepatitis B han podido controlar la hepatitis D. Las personas que tienen HDB crónica seguirán contrayendo HDV. [39]
Otra enfermedad que afecta a Sudamérica es el VIH y el SIDA. En 2008, aproximadamente dos millones de personas tenían VIH y SIDA. A finales de 2008, ciento setenta mil personas estaban infectadas con el SIDA y el VIH. A finales de ese año, setenta y siete mil personas habían muerto a causa de esta enfermedad. Brasil tiene la mayor cantidad de personas afectadas por el SIDA y el VIH en América del Sur. En Brasil, el sesenta por ciento de los habitantes son VIH positivos debido al consumo de drogas. Por lo general, esta enfermedad se transmite por el uso de drogas que involucran agujas o por relaciones sexuales sin protección. Compartir agujas y contraer VIH y SIDA es más común en Paraguay y Uruguay. América del Sur está tratando de hacer llegar tratamiento a los miles de personas infectadas por esta enfermedad. Brasil ofrece recetas genéricas para el SIDA que son mucho menos costosas que los medicamentos de marca. Están siendo atendidos en Brasil 181.000 habitantes infectados. Eso representa el ochenta por ciento de los que necesitaban ayuda inmediata. Esta ayuda del gobierno ha tenido resultados positivos. Las estadísticas muestran que hubo una disminución del cincuenta por ciento en las tasas de mortalidad, aproximadamente del sesenta al ochenta por ciento en las tasas de morbilidad y una disminución del setenta por ciento en la hospitalización de personas infectadas. [40]
En zonas muy remotas de América del Sur, los curanderos tradicionales son la única forma de atención médica que tienen las personas. [41] En el norte aymara y el sur mapuche, donde los grupos indígenas tienen las voces más fuertes, todavía utilizan en gran medida la medicina tradicional. El gobierno de Chile ha implementado un Sistema de Salud Indígena para ayudar a fortalecer el sistema de atención de salud. Incluso con los grupos indígenas de Chile, Chile todavía tiene los mejores servicios de salud pública de América del Sur. [ cita necesaria ] También tienen las tasas de mortalidad más bajas de la zona. Sus políticas de atención de salud se centran en el bienestar familiar y comunitario centrándose en las estrategias de prevención de salud. Los informes han mostrado un aumento en los problemas de salud mental, diabetes y enfermedades cardiovasculares. [42]
La economía de América del Sur se está desarrollando rápidamente y tiene una gran cantidad de industrias. [ cita necesaria ] La principal industria en América del Sur es la agricultura. Otras industrias son la pesca, la artesanía y los recursos naturales. Su mercado comercial y de importación y exportación está en continuo crecimiento. En el pasado, los países sudamericanos avanzaron lentamente en lo que respecta al desarrollo económico. América del Sur comenzó a construir su economía desde la Segunda Guerra Mundial. Las economías más grandes de América del Sur son Brasil, Chile, Argentina y Colombia. Las economías de Venezuela, Perú y Argentina están creciendo muy rápidamente. [43]
{{cite book}}: CS1 maint: location missing publisher (link){{cite journal}}: Citar diario requiere |journal=( ayuda ){{cite journal}}: Citar diario requiere |journal=( ayuda )