
La salud en Etiopía ha mejorado notablemente desde principios de la década de 2000, y el liderazgo gubernamental desempeña un papel clave en la movilización de recursos y garantizar su uso eficaz. Una característica central del sector es la prioridad otorgada al Programa de Extensión de la Salud , que brinda servicios básicos rentables que mejoran la equidad y brindan atención a millones de mujeres, hombres y niños. El desarrollo y ejecución del Programa de Extensión de Salud, y su éxito duradero, es un ejemplo de cómo un país de bajos ingresos aún puede mejorar el acceso a los servicios de salud con creatividad y dedicación. [1]
La Iniciativa de Medición de los Derechos Humanos concluye que Etiopía está cumpliendo el 83,3% de lo que debería cumplir en materia de derecho a la salud según su nivel de ingresos. [2] Cuando se analiza el derecho a la salud con respecto a los niños, Etiopía logra el 94,5% de lo esperado en función de sus ingresos actuales. [2] En lo que respecta al derecho a la salud entre la población adulta, el país alcanza sólo el 90,6% de lo esperado según el nivel de ingresos de la nación. [2] Etiopía cae en la categoría "muy mala" al evaluar el derecho a la salud reproductiva porque la nación está cumpliendo sólo el 64,8% de lo que se espera que alcance en función de los recursos (ingresos) que tiene disponibles. [2]
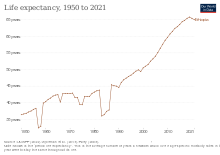
Etiopía es el segundo país más poblado del África subsahariana, con una población de más de 120 millones de personas. A finales de 2003, las Naciones Unidas (ONU) informaron que el 4,4% de los adultos estaban infectados con el virus de la inmunodeficiencia humana / síndrome de inmunodeficiencia adquirida (VIH/SIDA); otras estimaciones de la tasa de infección oscilaron entre un mínimo del 7% y un máximo del 18%. Cualquiera que sea la tasa real, la prevalencia del VIH/SIDA contribuyó a la caída de la esperanza de vida desde principios de los años noventa. Según el Ministerio de Salud de Etiopía , un tercio de las muertes actuales de adultos jóvenes están relacionadas con el SIDA. La desnutrición está generalizada, especialmente entre los niños, al igual que la inseguridad alimentaria . Debido a la creciente presión demográfica sobre las tierras agrícolas y pastoriles, la degradación del suelo y las graves sequías que han ocurrido cada década desde la década de 1970, la producción de alimentos per cápita está disminuyendo. Según las Naciones Unidas y el Banco Mundial , en 2005 Etiopía padecía un déficit alimentario estructural tal que, incluso en los años más productivos, al menos 5 millones de etíopes necesitaban ayuda alimentaria. [3]

El hecho de que el país haya alcanzado el ODM 4, reducir la mortalidad infantil y la disminución de la mortalidad por VIH, ha ayudado a que la esperanza de vida aumente a 65,2 años en 2015 desde 46,6 años en 1990. La tasa de mortalidad de menores de 5 años y la tasa de mortalidad infantil cayeron de 203 a 122. en 1990 a 61,3 y 41,4 en 2015. El Ministerio de Salud ha logrado esto a través del Programa de Extensión de Salud utilizando una plataforma de implementación especial llamada Women Development Army.
Etiopía experimenta una triple carga de morbilidad atribuida principalmente a enfermedades infecciosas transmisibles y deficiencias nutricionales, ENT y accidentes de tráfico. [4] La escasez y la alta rotación de recursos humanos y la insuficiencia de medicamentos y suministros esenciales también han contribuido a esta carga. Sin embargo, ha habido mejoras alentadoras en la cobertura y utilización del servicio de salud durante los períodos de implementación del Plan de Desarrollo del Sector Salud, el capítulo de salud de la estrategia nacional de reducción de la pobreza, cuyo objetivo es aumentar la cobertura de inmunización y disminuir la mortalidad de niños menores de cinco años. grande. El servicio de salud llega actualmente a aproximadamente el 72% de la población y el Ministerio Federal de Salud pretende llegar al 85% de la población para 2009 a través del Programa de Extensión de la Salud (HEP) [1]. El HEP está diseñado para ofrecer promoción de la salud, inmunización y otras medidas de prevención de enfermedades junto con un número limitado de intervenciones curativas de alto impacto. [5]
Una nueva medida del capital humano esperado calculada para 195 países entre 1990 y 2016 y definida para cada cohorte de nacimiento como los años esperados vividos entre los 20 y los 64 años y ajustada por el nivel educativo, el aprendizaje o la calidad de la educación y el estado de salud funcional fue publicada por The Lancet en septiembre de 2018. Etiopía tenía el nivel más bajo de capital humano esperado entre los 20 países más grandes, con menos de cinco años esperados de vida entre los 20 y los 64 años, ajustados en función de la salud, la educación y el aprendizaje. Esto lo colocó en el puesto 175, una mejora con respecto a su posición en 1990, cuando ocupaba el puesto 189. [7]
La esperanza de vida es mejor en las ciudades en comparación con las zonas rurales, pero se han observado mejoras significativas en todo el país a partir de 2016: la edad promedio de vida de los etíopes es de 62,2 años, según un informe del PNUD . [8]
La Federación Internacional de Diabetes (FID) estima que la prevalencia de diabetes entre adultos en Etiopía es del 3,39%. Un estudio realizado en Addis Abeba informó tasas de prevalencia de diabetes del 6,5% y en una encuesta reciente realizada en Gondar la prevalencia de diabetes mellitus entre adultos de 35 años o más fue del 5,1% en los habitantes urbanos y del 2,1% en los rurales. [9] La hipertensión también está aumentando a un ritmo alarmante, con tasas de prevalencia del 19 al 30% en Addis Abeba, el 28% en Gondar y el 13% en Jimma . [10]
El VIH/SIDA en Etiopía era del 1,1% en 2014, una disminución espectacular respecto del 4,5% de hace 15 años. [ cita necesaria ] Las más afectadas son las comunidades pobres y las mujeres, debido a la falta de educación sanitaria, empoderamiento, concientización y falta de bienestar social. El gobierno de Etiopía y muchas organizaciones internacionales como la Organización Mundial de la Salud (OMS) y las Naciones Unidas están lanzando campañas y trabajando agresivamente para mejorar las condiciones de salud de Etiopía y promover la conciencia sanitaria sobre el SIDA y otras enfermedades transmisibles. [11] [ necesita actualización ]
Aunque su prevalencia en Etiopía es relativamente baja en comparación con otras naciones africanas, la malaria sigue siendo la principal causa de morbilidad ambulatoria y se encuentra entre las principales causas de morbilidad hospitalaria. [12] Casi el 60 por ciento de la población vive en áreas con riesgo de malaria, generalmente en elevaciones por debajo de los 2.000 metros sobre el nivel del mar. [12] Recientemente, muchas zonas montañosas densamente pobladas , incluida la ciudad de Addis Abeba, fueron clasificadas como libres de malaria. [12] Debido a que el pico de transmisión coincide con la temporada de siembra y cosecha, la malaria supone una pesada carga económica para el país. [12] El sesenta por ciento de las infecciones por malaria se deben al parásito Plasmodium falciparum , aunque el parásito Plasmodium vivax también está presente. [12] En el país se ha documentado resistencia a insecticidas entre vectores y resistencia a medicamentos antipalúdicos . [12]
.jpg/440px-Spraying_a_house_to_protect_residents_from_malaria_(9499460689).jpg)
El Centro Carter realizó una investigación en Etiopía a mediados de la década de 2000 donde analizaron cómo la malaria afecta a la población etíope entre varios factores. [13] Los factores considerados incluyeron situaciones de vida y condiciones de vivienda, así como la edad y la demografía de género de Etiopía. [13] Este estudio encontró que la posición socioeconómica de una persona se correlaciona directamente con sus posibilidades de contraer malaria. [13] Los investigadores concluyeron que un método clave para reducir la prevalencia de la malaria en Etiopía es mejorar la calidad de la vivienda y las condiciones de vida. [13] Descubrieron que una contramedida eficaz contra la enfermedad era el uso de aerosoles contra la malaria, ya que los hogares que habían sido rociados tenían tasas más bajas de infección. [13] Esta investigación también concluyó que si bien los hogares más pobres tienen más probabilidades de enfrentar estas malas condiciones, también son los que tienen menos probabilidades de tomar medidas para prevenir la malaria, continuando así la transmisión de la enfermedad. [13]
El Centro Carter eligió tres áreas específicas en Etiopía para evaluar el impacto del uso de mosquiteros tratados con insecticida en la prevalencia de la malaria. [14] Durante el transcurso del estudio, la prevalencia de la malaria cayó al 0,4% desde un 4,1% inicial. [14] Este estudio concluyó que dormir bajo estos mosquiteros es una táctica eficaz para mitigar la malaria en regiones preocupantes. [14] Este estudio ha revelado la importancia y eficacia de la prevención de la malaria en Etiopía y, por lo tanto, ha llevado a los trabajadores de la salud a promover el uso de estos mosquiteros insecticidas de larga duración en áreas donde el uso aún es limitado y la prevalencia de la enfermedad es más alta. [14]
Un estudio de investigación realizado por el Instituto de Salud Pública de Etiopía reveló fallas en los laboratorios de Etiopía y sus trabajadores en lo que respecta al diagnóstico de malaria. [15] El estudio encontró que el 26,7% de los 106 laboratorios etíopes evaluados carecían de los suministros adecuados necesarios para un diagnóstico adecuado. [15] Los investigadores atribuyeron esto a múltiples factores, como la financiación insuficiente del laboratorio y el apoyo a terceros que no proporcionan suministros de manera oportuna. [15] El estudio también observó una falta de competencia laboral en los microscopistas que buscan malaria en las células sanguíneas en estos laboratorios. [15] El Instituto de Salud Pública de Etiopía descubrió que, junto con el Ministerio de Salud y los proveedores de salud locales, deberían trabajar para educar, suministrar y monitorear mejor a estos laboratorios y a sus trabajadores para evitar mayores obstáculos en la mitigación de la malaria en Etiopía. . [15]
Aunque gran parte de Etiopía sigue en riesgo de contraer malaria, los datos de vigilancia rutinaria de la última década han observado disminuciones en la morbilidad de los pacientes ambulatorios y en las tendencias de mortalidad de los pacientes hospitalizados. [12] El acceso rápido a la gestión de casos de malaria, incluido el diagnóstico de laboratorio en zonas rurales remotas, ha mejorado drásticamente durante la última década junto con sistemas de vigilancia que capturan la morbilidad y mortalidad de la malaria. [12]
Las enfermedades tropicales desatendidas (ETD) son un grupo de enfermedades tropicales parasitarias crónicas que afectan a los mil millones de personas más pobres que viven con menos de 2 dólares al día. Etiopía es el tercer país, después de Nigeria y el Congo Democrático, y tiene la mayor carga de ETD como problema de salud pública. [16] En Etiopía, la mayoría de las enfermedades tropicales desatendidas enumeradas por la OMS están presentes; siendo el tracoma , la podoconiosis y la leishmaniasis cutánea la carga más alta en el África subsahariana, seguidas por la segunda carga más alta de ascariasis , lepra y leishmaniasis visceral y la tercera carga más alta de uncinarias . Otras infecciones como la esquistosomiasis , la tricuriasis , la rabia y la filariasis linfática también son problemas comunes en Etiopía. [17]

Debido a los importantes cambios en la forma de vida y la urbanización, en las últimas dos décadas en Etiopía se han producido cambios epidemiológicos significativos. Al tener el problema de las enfermedades transmisibles como principal carga, el país sufre una triple carga de enfermedades no transmisibles igualmente significativas y problemas de lesiones emergentes.
El Estudio de Carga Global de Enfermedades (GBD) de 2016 muestra que el 52% de la mortalidad y el 46% de la carga total de enfermedades (medida en años de vida ajustados por discapacidad ) fueron atribuibles a ENT y lesiones en Etiopía. La Encuesta Nacional STEPS 2015/16 sobre ENT y factores de riesgo mostró que la prevalencia de hipertensión y diabetes es del 15,6% y 3,2% respectivamente entre la población adulta. Más del 95% de los adultos tienen más de un factor de riesgo de ENT entre los 5 principales factores de riesgo seleccionados identificados en la encuesta, a saber, fumar diariamente, IMC ≥ 25 kg/m2, bajo consumo de frutas y verduras, inactividad física y sangre elevada. presión. [19] La prevalencia del consumo de alcohol y khat es muy alta (41% y 16% respectivamente), y la ingesta diaria promedio de sal de la población es de 8,3 g, que es mucho más alta que la ingesta recomendada por la OMS de menos de 5 gramos por día. [20]
La tuberculosis ha sido identificada como uno de los principales problemas de salud pública en Etiopía durante las últimas cinco décadas. El esfuerzo por controlar la tuberculosis comenzó a principios de los años 60 con el establecimiento de centros y sanatorios para la tuberculosis en tres zonas urbanas importantes del país. La Oficina Central (CO) del Programa Nacional de Control de la Tuberculosis (NTCP) se estableció en 1976. Desde el principio, la CO tuvo serios problemas para conseguir un presupuesto suficiente y recursos humanos capacitados. En 1992, se implementó en algunas áreas piloto del país un programa de tuberculosis bien organizado que incorporaba un tratamiento estandarizado de corta duración observado directamente (DOTS).
En 1956 se estableció un programa organizado de control de la lepra dentro del Ministerio de Salud, con una política detallada en 1969. En las décadas siguientes, el Instituto Panafricano de Capacitación en Rehabilitación y Lepra (ALERT) y la Asociación Alemana de Ayuda a la Lepra apoyaron firmemente el control de la lepra. (GLRA). Este programa vertical estuvo bien financiado y obtuvo logros notables en la reducción de la prevalencia de la lepra, especialmente después de la introducción de la terapia con múltiples medicamentos (MDT) en 1983. Esto ha alentado a Etiopía a considerar la integración del programa vertical de control de la lepra con el sistema de salud general. servicios. Los dos programas se fusionaron para formar el Programa Nacional de Control de la Tuberculosis y la Lepra (NTLCP) y se coordinaron bajo la dirección técnica de la CO desde 1994.
El informe mundial más reciente de la OMS clasifica a Etiopía como uno de los 30 países con mayor carga de tuberculosis, tuberculosis/VIH y tuberculosis multirresistente. [21] Las estimaciones de prevalencia de tuberculosis en Etiopía muestran una disminución constante desde 1995 con una tasa promedio del 4% anual, que se acentúa en los últimos cinco años (disminución anual del 5,4%). Asimismo, las estimaciones de la incidencia de la tuberculosis alcanzaron un valor máximo de 431/100.000 habitantes en 1997 y han ido disminuyendo a una tasa promedio del 3,9% anual desde 1998, con una disminución anual del 6% en los últimos cinco años. La incidencia estimada para todas las formas de tuberculosis en 2015 es de 192/100.000 habitantes. La tasa de mortalidad por tuberculosis también ha ido disminuyendo constantemente desde 1990 y alcanzó 26/100.000 habitantes en 2015. La disminución de la tasa de prevalencia de todas las formas de tuberculosis ha disminuido de 426/100.100 en 1990 a 200/100.000 habitantes en 2014 (reducción del 53%). De manera similar, la tasa de incidencia de la tuberculosis ha caído de 369 en 1990 a 192/100.000 habitantes en 2015 (reducción del 48%), después de un máximo de 421/100.000 en 2000. Además, la tasa de mortalidad relacionada con la tuberculosis ha ido disminuyendo constantemente durante la última década desde 89/100.000 en 1990 a 26/100.000 en 2015 (una reducción del 70% con respecto al nivel de 1990).
En 2011, la primera encuesta nacional poblacional muestra una tasa de prevalencia de 108/100.000 habitantes de tuberculosis baciloscopia positiva entre adultos y 277/100.000 habitantes de casos de tuberculosis confirmados bacteriológicamente. [22] La prevalencia de tuberculosis para todos los grupos en Etiopía fue de 240/100.000 habitantes en el mismo año. Este hallazgo indica que las tasas reales de prevalencia e incidencia de la tuberculosis en Etiopía son más bajas que las estimaciones de la OMS. Además, la encuesta mostró tasas de prevalencia más altas de tuberculosis baciloscopia positiva y confirmada bacteriológicamente en las comunidades de pastores. Sin embargo, en lo que respecta a su metodología, la encuesta no produjo más estimaciones subnacionales desglosadas.

Sólo una minoría de etíopes nace en hospitales, mientras que la mayoría nace en hogares rurales. Aquellas que deben dar a luz en casa cuentan con mujeres ancianas que actúan como parteras y ayudan en el parto. [23]
El programa de salud maternoinfantil es una agenda prioritaria del gobierno de Etiopía y así se indica claramente en el plan estratégico que actualmente está implementando el Ministerio de Salud. Aunque el programa de salud maternoinfantil sigue siendo una de las áreas objetivo que necesita mucho esfuerzo organizado, sistemático y centrado, a lo largo de los años se han observado claros progresos, según el informe de la Encuesta demográfica y de salud del país. La encuesta DHS de 2016 [2] muestra estos cambios constantes. Otros estudios recientes muestran variaciones notables en todo el país [24] , así como avances tanto a nivel nacional como subnacional. [25] Etiopía ha experimentado una disminución del 67% en la mortalidad infantil y una disminución del 71% en la mortalidad materna durante las últimas dos décadas y media. [26]
El estado de salud materna podría evaluarse con muchos indicadores, entre los cuales el uso de anticonceptivos modernos, el parto calificado y la mortalidad materna son algunos de los principales. El uso de anticonceptivos modernos por parte de mujeres etíopes actualmente casadas ha aumentado más de 15 años antes de la EDS de 2016. Saltando del 6% en 2000 al 27% y 35% en 2011 y 2016 respectivamente. El parto calificado ha aumentado del 10% en 2011 al 27,7% en 2016. La fertilidad total está disminuyendo, pero los cambios no son tan significativos. La mortalidad relacionada con el embarazo también ha disminuido en las últimas tres encuestas y esto podría atribuirse a la mejora en el parto calificado y la planificación familiar. La mortalidad materna (si pudiera usarse indistintamente con enfermedades relacionadas con el embarazo (con todas las limitaciones)) es más del doble de la meta de los ODS establecida para la reducción de la mortalidad materna (70/100.000 nacidos vivos) [ cita necesaria ]
Hoy en día, los niños se vacunan mejor que en las últimas dos décadas. El hecho de que Etiopía esté a punto de erradicar la polio podría ser una buena prueba de ello. El porcentaje de personas de entre 12 y 23 meses que están completamente vacunadas aumentó un 15%, del 24% en 2011 al 39% en 2016. La mortalidad infantil ha disminuido sustancialmente desde 2000. Sin embargo, el cambio en la mortalidad neonatal no es significativo en comparación con la postneonatal y mortalidad infantil. La reducción de la mortalidad infantil ( ODM 3) ya se ha logrado anteriormente y, si se mantiene el esfuerzo, la meta para 2030 de reducir la mortalidad de niños menores de cinco años a 25 años podría alcanzarse al final de la meta. [ cita necesaria ]
La "OMS estima que la mayoría de las muertes y discapacidades maternas podrían evitarse si los partos se realizaran en centros de salud bien equipados y con personal adecuadamente capacitado". [27]

A principios de 2005, [actualizar]la OMS informó que Etiopía tenía 119 hospitales (12 en Addis Abeba) y 412 centros de salud. [28] Las tasas de mortalidad infantil son relativamente altas, ya que mueren 41 niños por cada 1.000 nacidos vivos. [29] Etiopía logró reducir su tasa de mortalidad de niños menores de cinco años en dos tercios (uno de los Objetivos de Desarrollo del Milenio ) entre 1990 y 2012. [30] Aunque se trata de una disminución espectacular, las complicaciones relacionadas con el parto, como la fístula obstétrica, afectan a muchos de las mujeres de la nación. [31]
Las tasas de natalidad , mortalidad infantil y mortalidad son más bajas en las ciudades que en las zonas rurales debido a un mejor acceso a la educación, los medicamentos y los hospitales. [32]

En Etiopía, las lesiones están aumentando significativamente, en parte debido a la urbanización y la motorización y principalmente a las deficientes medidas de seguridad, como la seguridad vial. A pesar del alarmante aumento de la carga pública, la atención que se presta al problema es mínima. Las lesiones no intencionadas son las más comunes y representan el 60% de todas las lesiones. Las lesiones por accidentes de tránsito son la principal causa de lesiones no intencionales (39 % de todas las lesiones), seguidas de las caídas (16 %), las lesiones por máquinas (5,9 %), las quemaduras (5,3 %), las mordeduras de animales (1,3 %) y las inmovilizaciones (1 %). . El trauma por violencia interpersonal u homicidio es la principal causa de lesiones intencionales y representa el 24,4% de todas las lesiones, seguido por armas de fuego con un 5% y lesiones por autolesión con un 2,1%. [34] En Etiopía, la carga de accidentes de tráfico es desproporcionadamente alta en comparación con el resto del mundo, con una carga de tráfico y una tasa de letalidad de 946 y 80 por 10.000 vehículos, respectivamente. [33]
Una práctica cultural común, independientemente de la religión o la situación económica, es la mutilación genital femenina (MGF), también conocida como ablación genital femenina (MGF), un procedimiento que implica la extirpación parcial o total de los genitales femeninos externos u otras lesiones a la mujer. órganos genitales por razones no médicas. [35] La práctica se declaró ilegal en Etiopía en 2004. [36] La mutilación genital femenina es una costumbre prematrimonial principalmente endémica del noreste de África y partes del Cercano Oriente que tiene sus orígenes últimos en el Antiguo Egipto . [37] [38] Alentado por las mujeres de la comunidad, su objetivo principal es disuadir la promiscuidad y ofrecer protección contra agresiones. [39]
Etiopía tiene una alta prevalencia de mutilación genital femenina, pero la prevalencia es menor entre las niñas. La Encuesta Demográfica y de Salud (EDHS) de Etiopía de 2005 señaló que la tasa de prevalencia nacional es del 74% entre mujeres de 15 a 49 años. [40] La práctica es casi universal en las regiones de Dire Dawa , Somali y Afar . En las regiones de Oromo y Harari , más del 80% de las niñas y mujeres se someten al procedimiento. La mutilación genital femenina es menos prevalente en las regiones de Tigray y Gambela, donde el 29% y el 27% de las niñas y mujeres, respectivamente, se ven afectadas. [41] Según un estudio de 2010 realizado por la Oficina de Referencia de Población, Etiopía tiene una tasa de prevalencia del 81% entre mujeres de 35 a 39 años y del 62% entre mujeres de 15 a 19 años. [42] Un informe de UNICEF de 2014 encontró que solo el 24% de las niñas menores de 14 años habían sido sometidas a mutilación genital femenina. [43]
La circuncisión masculina también se practica en el país y, según se informa, alrededor del 76% de la población masculina de Etiopía está circuncidada. [44]
La Estrategia Nacional de Salud Mental, publicada en 2012, introdujo el desarrollo de políticas diseñadas para mejorar la atención de salud mental en Etiopía. Esta estrategia exigía que la salud mental se integrara en el sistema de atención primaria de salud. [45] Sin embargo, el éxito de la Estrategia Nacional de Salud Mental ha sido limitado. Por ejemplo, se estima que la carga de la depresión aumentó un 34,2% entre 2007 y 2017. [46] Además, la prevalencia de actitudes estigmatizantes, liderazgo y coordinación de esfuerzos inadecuados, así como la falta de conciencia sobre la salud mental en el población general, todos siguen siendo obstáculos para una atención de salud mental exitosa. [47]
La escasa disponibilidad de profesionales de la salud con formación médica moderna, junto con la falta de fondos para los servicios médicos, conduce a la preponderancia de curanderos tradicionales menos fiables que utilizan terapias domiciliarias para curar dolencias comunes. Las altas tasas de desempleo dejan a muchos ciudadanos etíopes sin poder mantener a sus familias. En Etiopía, junto con el aumento demográfico, ha aumentado el número de "falsos curanderos" que utilizan medicinas caseras. [48] Las diferencias entre sanadores reales y falsos son casi imposibles de distinguir. Sin embargo, sólo alrededor del diez por ciento de los curanderos practicantes son verdaderos curanderos etíopes. Gran parte de la práctica falsa puede atribuirse a la comercialización de medicamentos y a la gran demanda de curación. Se sabe que tanto hombres como mujeres practican la medicina desde sus hogares. Por lo general, son los hombres quienes dispensan medicinas a base de hierbas de manera similar a una farmacia fuera de casa. [49]
Los curanderos etíopes son más comúnmente conocidos como médicos tradicionales. Antes de la aparición de los misioneros cristianos y la revolución médica de las ciencias, la medicina tradicional era la única forma de tratamiento disponible. Los curanderos tradicionales extraen ingredientes curativos de plantas silvestres, animales y minerales raros. El SIDA, la malaria, la tuberculosis y la disentería son las principales causas de muerte relacionadas con enfermedades. En gran parte debido a los costos, la medicina tradicional sigue siendo la forma de medicina más común que se practica. Muchos etíopes están desempleados, lo que dificulta pagar la mayoría de los tratamientos medicinales. [50] La medicina etíope depende en gran medida de creencias mágicas y sobrenaturales que tienen poca o ninguna relación con la enfermedad en sí. Se cree que muchas dolencias físicas son causadas por el reino espiritual, razón por la cual es más probable que los curanderos integren técnicas de curación espirituales y mágicas. La práctica de la medicina tradicional está fuertemente relacionada con las ricas creencias culturales de Etiopía, lo que explica el énfasis de su uso. [51]
En la cultura etíope existen dos teorías principales sobre la causa de las enfermedades. El primero se atribuye a Dios u otras fuerzas sobrenaturales, mientras que el otro se atribuye a factores externos como el agua potable sucia y los alimentos insalubres. La mayoría de las enfermedades o muertes genéticas se consideran la voluntad de Dios. Se cree que los abortos espontáneos son el resultado de espíritus demoníacos. [52]
No fue hasta que los misioneros cristianos viajaron a Etiopía trayendo nuevas creencias religiosas y educación que la medicina moderna se infundió en la medicina etíope. Hoy en día hay tres escuelas de medicina en Etiopía que comenzaron a formar estudiantes en 1965, dos de las cuales están vinculadas a la Universidad de Addis Abeba . [ cita necesaria ] Solo hay un centro de tratamiento psiquiátrico en todo el país porque la cultura etíope se resiste al tratamiento psiquiátrico. Aunque ha habido grandes avances en la tecnología médica, todavía existe un gran problema en la distribución de medicamentos y médicos en Etiopía. [52]
El consumo de tabaco es el principal factor de riesgo conocido de enfermedades no transmisibles de los cuatro principales factores de riesgo enumerados (dieta, actividad física y consumo nocivo de alcohol). [53] Las ENT son la principal causa de muerte prematura y la discapacidad en Etiopía representa alrededor del 42% de las muertes, de las cuales el 27% son muertes prematuras antes de los 70 años de edad. [54] Se estima que las ENT representan el 39% de todas las muertes en Etiopía, mientras que el 71% en el mundo. Recientemente, la carga de estas enfermedades está aumentando rápidamente entre las poblaciones de los países de bajos ingresos. [55]
El efecto del consumo de tabaco, como enfermedades cardiovasculares (infarto y derrame cerebral), cánceres, enfermedades respiratorias crónicas y enfermedades pulmonares. La mortalidad proporcional de las enfermedades cardiovasculares y los accidentes cerebrovasculares es de alrededor del 16%, el 2% de las enfermedades respiratorias crónicas, el 7% de los cánceres, el 2% de la diabetes y el 12% de otras enfermedades no transmisibles, de un 39% de mortalidad total. [56] Aunque fumar durante el período de embarazo aumenta el riesgo de complicaciones en el embarazo, mayor riesgo de tuberculosis, enfermedades oculares y problemas del sistema inmunológico. El consumo de tabaco ha sido una condición compleja, que está influenciada por una variedad de individuos, afecta la interacción social, los factores económicos, nuestras percepciones y las causas de los cambios de comportamiento de los fumadores, incluida la contaminación de las condiciones climáticas.

De la tabla anterior, el tabaco se consume relativamente en las zonas rurales con un 4,3% frente al 3,9% en las zonas urbanas para los fumadores actuales de ambos sexos. El porcentaje de fumadores actuales de hombres entre el grupo de edad de 45 a 59 años es del 10,4%, el 1% de las mujeres y los fumadores actuales de ambos sexos son del 6,5% y el consumo de tabaco entre este grupo de edad muestra un aumento en comparación con otros grupos de edad en 2015. El consumo general de tabaco El consumo entre adultos (mayores de 15 años) fue del 4,2% en 2015 y disminuyó al 4% en 2016. La prevalencia del tabaquismo entre los hombres fue alta según ambas residencias y entre todos los grupos de edad en comparación con las mujeres.
Etiopía ratificó el Convenio Marco de la OMS para el Control del Tabaco (CMCT) en 2014 [59] y la Autoridad de Control y Administración de la Atención Sanitaria y la Medicina Alimentaria de Etiopía ha elaborado directivas detalladas. [60] Algunas de las directivas clave que deben implementarse incluyen:

Según la OMS, el seguro médico comunitario (CBHI) es un plan de seguro médico sin fines de lucro dirigido a la parte de la población de bajos ingresos. Como lo implica el nombre, tiene una base comunitaria donde los fondos (primas) generalmente se agrupan a una tarifa fija de los miembros de la comunidad de forma voluntaria. [61] En Etiopía, donde la atención médica es financiada en gran medida por donantes y pagos de bolsillo, se estableció una agencia de seguro médico para brindar cierta protección contra los riesgos financieros contra los gastos de atención médica. La agencia trabaja principalmente en la implementación de dos formas de planes de seguro médico: el seguro social de salud (SHI) para la población del sector formal de la economía y el CBHI para la población que trabaja en el sector informal. [62]
CBHI se puso en marcha en 2011 en 13 distritos rurales seleccionados. Posteriormente se amplió a partir de 2015 y se incorporó al segundo plan de transformación del sector salud (HSTP-II). Actualmente hay más de 800 Woredas donde se lanza CBHI, cubriendo la mayor parte del país. [63] Los expertos han observado que el CBHI sólo puede desempeñar un papel limitado en el logro de la cobertura sanitaria universal por diversas razones. [61] Algunas de las barreras identificadas en la implementación del CBHI en el África subsahariana incluyen la falta de conciencia sobre el valor del seguro médico , el estatus socioeconómico, las creencias sobre la salud y la falta de confianza. [64]
CBHI protege a los hogares de gastos sanitarios catastróficos. [65] Los estudios muestran que existe un alto nivel de voluntad de inscribirse en el plan CBHI y que las primas son asequibles para la mayoría de los hogares. [65] [66] Todo esto muestra que en el futuro la cobertura de CBHI será mucho más ampliada, pero es necesario implementar otros esquemas financieros para garantizar la cobertura sanitaria universal en Etiopía.
Etiopía cumplió el cuarto Objetivo de Desarrollo del Milenio (ODM 4) sobre supervivencia infantil en 2012 al reducir la mortalidad de niños menores de cinco años en dos tercios entre 1990 y 2012. En 1990, la tasa de mortalidad de niños menores de cinco años era una de las más altas del mundo; En 2013, el número de muertes de menores de cinco años en Etiopía había disminuido de casi medio millón en 1990 a aproximadamente 196.000.