La cirugía de cataratas , también llamada cirugía de reemplazo de cristalino , es la extracción del cristalino natural del ojo que ha desarrollado una catarata , una zona opaca o nublada. [1] El cristalino natural del ojo generalmente se reemplaza con un implante de lente intraocular artificial (LIO). [2]
Con el tiempo, los cambios metabólicos de las fibras del cristalino conducen al desarrollo de cataratas, lo que provoca deterioro o pérdida de la visión. Algunos bebés nacen con cataratas congénitas y los factores ambientales pueden provocar la formación de cataratas. Los primeros síntomas pueden incluir un fuerte resplandor de las luces y pequeñas fuentes de luz durante la noche y una reducción de la agudeza visual en niveles bajos de luz. [3] [4]
Durante la cirugía de cataratas, el cristalino turbio se extrae de la cámara posterior, ya sea mediante emulsificación en el lugar o cortándolo. [2] Generalmente se implanta una LIO en su lugar (PCIOL), o con menos frecuencia delante de la cámara, para restaurar el enfoque útil. La cirugía de cataratas generalmente la realiza un oftalmólogo de forma ambulatoria en un centro quirúrgico u hospital. Normalmente se utiliza anestesia local ; El procedimiento suele ser rápido y causa poco o ningún dolor y una leve molestia. La recuperación suficiente para la mayoría de las actividades diarias suele tener lugar en unos días y la recuperación completa tarda aproximadamente un mes. [5]
Más del 90% de las operaciones logran restaurar la visión útil y la tasa de complicaciones es baja. La facoemulsificación con incisiones pequeñas, mínimamente invasiva, de gran volumen y con recuperación postoperatoria rápida se ha convertido en el estándar de atención en la cirugía de cataratas en el mundo desarrollado . [2] La cirugía manual de cataratas con pequeña incisión (MSICS), que es considerablemente más económica en tiempo, bienes de capital y consumibles, y proporciona resultados comparables, es popular en el mundo en desarrollo . [6] Ambos procedimientos tienen un riesgo bajo de complicaciones graves, [7] [8] y son el tratamiento definitivo para la discapacidad visual debido a la opacificación del cristalino. [9]
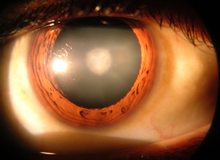
La cirugía de cataratas es la aplicación más común de la cirugía de extracción de lentes y generalmente se asocia con el reemplazo de lentes. Se utiliza para extraer el cristalino natural del ojo cuando éste ha desarrollado una catarata, una zona nublada en el cristalino que provoca discapacidad visual . [4] [10] Las cataratas generalmente se desarrollan lentamente y pueden afectar uno o ambos ojos. [4] Los primeros síntomas pueden incluir colores descoloridos, visión borrosa o doble , halos alrededor de las luces, sensibilidad al resplandor de luces brillantes y ceguera nocturna . La ceguera es el resultado final. [4] El procedimiento normalmente es electivo, pero la extracción del cristalino puede ser parte de una cirugía traumática en los casos en que el ojo está gravemente lesionado. La lente generalmente se reemplaza por un implante intraocular cuando es razonablemente posible, ya que la extracción de la lente también elimina la capacidad del ojo para enfocar a cualquier distancia. [2]
Las cataratas ocurren con mayor frecuencia debido al envejecimiento, pero también pueden ser causadas por un traumatismo o exposición a la radiación , estar presentes desde el nacimiento o pueden desarrollarse como una complicación de una cirugía ocular destinada a resolver otros problemas de salud. [4] [11] Las cataratas se forman cuando se acumulan grupos de proteínas o pigmentos de color amarillo-marrón en el cristalino, lo que reduce la transmisión de luz a la retina en la parte posterior del ojo. [4] Las cataratas se pueden diagnosticar mediante un examen ocular . [4]
Los primeros síntomas de cataratas pueden mejorar con el uso de gafas adecuadas ; Si esto no ayuda, la cirugía de cataratas es el único tratamiento eficaz. [4] La cirugía con implantes generalmente da como resultado una mejor visión y una mejor calidad de vida : sin embargo, el procedimiento no está fácilmente disponible en muchos países. [4] [11] [12] [13]



Actualmente se utilizan dos clases principales de procedimientos quirúrgicos de cataratas en todo el mundo: facoemulsificación y extracción extracapsular de cataratas. La extracción de cataratas intracapsulares ha sido reemplazada cuando se dispone de instalaciones para la cirugía bajo un microscopio, excepto en los casos en los que no se puede retener la cápsula del cristalino, y el sofá ya no se utiliza en la medicina convencional.
En la facoemulsificación (faco), el cristalino natural se fragmenta mediante una sonda ultrasónica y se elimina mediante succión. Una variación más reciente y menos común de esto, la cirugía de facoemulsificación asistida por láser de femtosegundo , utiliza un láser para realizar la incisión corneal, ejecutar la capsulotomía , que proporciona acceso al cristalino, e iniciar la fragmentación del cristalino, lo que reduce los requisitos de energía para la facoemulsificación. [7] El pequeño tamaño de la incisión utilizada en la facoemulsificación generalmente permite el cierre de la incisión sin sutura . [7]
EnEn la extracción extracapsular de cataratas (ECCE) y su variación, la cirugía manual de cataratas con pequeña incisión (MSICS), el cristalino se extrae de su cápsula y se extrae manualmente del ojo, ya sea entero o después de dividirlo en una pequeña cantidad de piezas sustanciales. [9] La versión básica de ECCE utiliza una incisión más grande de 10 a 12 mm (0,39 a 0,47 pulgadas) y generalmente requiere puntos. Este requisito dio lugar a la variación conocida como MSICS, que no suele necesitar puntos ya que la incisión debe autosellarse bajo presión interna debido a su geometría. [2]
Los ensayos comparativos de MSICS frente a faco en cataratas densas no han encontrado diferencias significativas en los resultados, aunque MSICS tuvo tiempos operativos más cortos y costos significativamente más bajos. [6] MSICS ha sido priorizado como el método de elección en los países en desarrollo, porque proporciona resultados de alta calidad con menos astigmatismo inducido quirúrgicamente que la AEPI estándar, sin problemas relacionados con las suturas, rehabilitación rápida y menos visitas posoperatorias. MSICS es generalmente fácil y rápido de aprender para el cirujano, rentable y aplicable a casi todos los tipos de cataratas. [8] La ECCE mediante una incisión grande se ha convertido en gran medida en un procedimiento de contingencia para hacer frente a las complicaciones durante la cirugía y para el manejo de cataratas que se espera que sean extracciones difíciles. [14]
En la mayoría de las cirugías, se inserta una LIO. Los lentes plegables generalmente se usan para la incisión faco de 2 a 3 mm (0,08 a 0,12 pulgadas), mientras que los lentes no plegables se pueden colocar a través de la incisión extracapsular más grande.
La extracción de cataratas intracapsular (ICCE) es la extracción del cristalino y la cápsula circundante en una sola pieza. El procedimiento tiene una tasa relativamente alta de complicaciones en comparación con las técnicas en las que la cápsula se retiene en su lugar, debido a la gran incisión requerida, la presión ejercida sobre el cuerpo vítreo al retirar el cristalino encapsulado y la eliminación de la barrera entre las cámaras. del ojo, permitiendo una migración más fácil del vítreo hacia la cámara anterior. Por lo tanto, ha sido ampliamente superada y rara vez se realiza en países donde se dispone fácilmente de microscopios quirúrgicos y equipos de alta tecnología. [2] Después de la extracción del cristalino mediante ICCE, se puede colocar un implante de lente intraocular en la cámara anterior o suturarlo en el surco ciliar . [Nota 1] [7] La crioextracción es una técnica utilizada en ICCE para extraer el cristalino mediante una criosonda , cuya punta refrigerada se adhiere al tejido del cristalino en el punto de contacto mediante congelación con una sustancia criogénica como el nitrógeno líquido , facilitando su eliminación. [15] La crioextracción aún se puede utilizar para la extracción de lentes subluxados (parcialmente dislocados). [dieciséis]
El sofá es la forma más antigua documentada de cirugía de cataratas. Consiste en desalojar el cristalino del ojo, retirando la catarata del eje óptico, pero dejándola dentro del ojo. El cristalino no se reemplaza y el ojo no puede enfocar a ninguna distancia. [17]
La facoemulsificación es el procedimiento de cataratas que se realiza con más frecuencia en el mundo desarrollado, [18] pero los altos costos de capital y mantenimiento de una máquina de facoemulsificación y del equipo desechable asociado han hecho que la ECCE y la MSICS sean los procedimientos más comúnmente realizados en los países en desarrollo. [2] La cirugía de cataratas se realiza comúnmente como un procedimiento ambulatorio o en una guardería, que es menos costosa que la hospitalización y la pernoctación, y la cirugía ambulatoria tiene resultados médicos similares. [19]
Se realiza un examen ocular o una evaluación preoperatoria para confirmar la presencia de una catarata y determinar la idoneidad del paciente para la cirugía: [2]
Las contraindicaciones para la cirugía de cataratas incluyen cataratas que no causan discapacidad visual y condiciones médicas que predicen un alto riesgo de resultados quirúrgicos insatisfactorios. [2] tales como:
.jpg/440px-Hinterkammerlinse_01_(fcm).jpg)



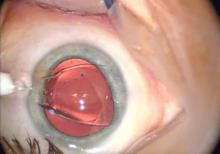

Después de la extirpación de una catarata, normalmente se implanta una lente intraocular para reemplazar el cristalino natural dañado. Se puede implantar una LIO plegable a través de una incisión de 1,8 a 2,8 mm (0,071 a 0,110 pulgadas), mientras que una lente rígida de poli(metacrilato de metilo) (PMMA) requiere un corte más grande. Las LIO plegables están hechas de silicona , material acrílico hidrofóbico o hidrofílico con poder refractivo apropiado y se insertan con una herramienta especial. [32] La LIO se inserta a través de la incisión, generalmente en la bolsa capsular de la cual se extrajo la catarata (implantación en la bolsa). A veces, puede ser necesaria una implantación del surco (delante del saco capsular, pero detrás del iris ) debido a desgarros capsulares posteriores o diálisis zonular (soporte inadecuado para el saco capsular). Esto requiere una LIO con diferente poder refractivo debido a su colocación más adelante en el eje óptico . [33]
Se selecciona el poder refractivo apropiado de la LIO, de manera muy similar a una prescripción de anteojos o lentes de contacto, para proporcionar el resultado refractivo deseado. Las mediciones preoperatorias, incluida la curvatura corneal, la longitud axial y las mediciones de blanco a blanco [Nota 3], se utilizan para estimar la potencia requerida de la LIO. Estos métodos incluyen varias fórmulas y calculadoras en línea gratuitas que utilizan datos de entrada similares. [34] Un antecedente de cirugía LASIK , que altera la curvatura corneal, requiere diferentes cálculos para tener esto en cuenta. [34]
Las LIO monofocales proporcionan una visión enfocada con precisión a una sola distancia; lejano, intermedio o cercano. Es posible que las personas a las que se les coloquen estos lentes necesiten usar anteojos o lentes de contacto mientras leen o usan una computadora. Estas lentes suelen tener una curvatura esférica uniforme. [35]
También están disponibles otros diseños de lentes intraoculares multifocales que enfocan la luz de objetos cercanos y distantes, con un efecto similar al de los anteojos bifocales o trifocales . La selección del paciente preoperatorio y un buen asesoramiento son necesarios para evitar expectativas poco realistas y la insatisfacción del paciente postoperatorio, y posiblemente la necesidad de reemplazar el lente. [36] La aceptabilidad de estos lentes ha mejorado y los estudios han mostrado buenos resultados en pacientes seleccionados por su compatibilidad esperada. [37]
Se puede realizar una cirugía de cataratas para corregir problemas de visión en ambos ojos. Si ambos ojos son adecuados, se suele recomendar a las personas que consideren la monovisión . Este procedimiento implica insertar una LIO que proporciona visión de cerca en un ojo, mientras se utiliza una que proporciona visión de lejos en el otro ojo. Aunque la mayoría de las personas pueden adaptarse a tener LIO monofocales con diferentes distancias focales , algunas no pueden compensar y pueden experimentar visión borrosa tanto de cerca como de lejos. Una LIO optimizada para la visión de lejos se puede combinar con una LIO que optimiza la visión intermedia, en lugar de la visión de cerca, como una variación de la monovisión. [32]
Un modelo de lente diseñado para cambiar el enfoque utilizando los reflejos naturales del ojo tiene dos puntales articulados en bordes opuestos, que desplazan la lente a lo largo del eje óptico cuando se aplica una fuerza transversal hacia adentro a los bucles hápticos en los extremos exteriores de los puntales. los componentes transfieren el movimiento de los puntos de contacto al dispositivo, mientras retroceden cuando se reduce la misma fuerza. La lente se implanta en la cápsula del cristalino del ojo , donde las contracciones del cuerpo ciliar , que enfocarían el ojo con el cristalino natural, se utilizan para enfocar el implante. [2] [38]
Las LIO utilizadas para corregir el astigmatismo tienen una curvatura diferente en dos ejes ortogonales, como en la superficie de un toroide : por esta razón, se denominan lentes tóricas. La aberrometría intraoperatoria [Nota 4] se puede utilizar para ayudar al cirujano en la colocación de lentes tóricos y minimizar los errores astigmáticos. [39] [40]
Las primeras LIO asféricas se desarrollaron en 2004; Tienen una periferia más plana que la mitad de la lente, lo que mejora la sensibilidad al contraste. La eficacia de las LIO asféricas depende de una variedad de condiciones y es posible que no siempre proporcionen un beneficio significativo. [41]
Algunas LIO son capaces de absorber luz ultravioleta y azul de alta energía , imitando así las funciones del cristalino natural del ojo, que suele filtrar frecuencias potencialmente dañinas. Una revisión Cochrane de 2018 encontró que es poco probable que haya una diferencia significativa en la visión de lejos entre las lentes con filtro azul y las simples, y no pudo identificar una diferencia en la sensibilidad al contraste o la discriminación de colores. [42] [43]
La LIO ajustable por luz fue aprobada por la Administración de Medicamentos y Alimentos de EE. UU. (FDA) en 2017. [44] Este tipo de LIO se implanta en el ojo y luego se trata con luz ultravioleta para alterar la curvatura de la lente antes de fijarla en el fuerza final. [45]
En algunos casos, puede ser necesario o deseable insertar una lente adicional sobre la ya implantada, también en la cápsula posterior. Este tipo de colocación de LIO se denomina LIO "a cuestas" y generalmente se considera cuando el resultado visual del primer implante no es óptimo. [46] En tales casos, implantar otra LIO sobre la existente se considera más seguro que reemplazar la lente inicial. Este enfoque también se puede utilizar en personas que necesitan altos grados de corrección de la visión. [47]
El costo es un aspecto importante de estos lentes. Aunque Medicare cubre el costo de las LIO monofocales en los Estados Unidos, las personas tendrán que pagar la diferencia de precio si eligen lentes más caras. [48]
La preparación puede comenzar de tres a siete días antes de la cirugía, con la aplicación preoperatoria de AINE y colirios antibióticos. [8] Si la LIO se va a colocar detrás del iris, la pupila se dilata usando gotas para ayudar a visualizar mejor la catarata. Las gotas que constriñen la pupila se reservan para la implantación secundaria de la LIO delante del iris, cuando la catarata ya se ha eliminado sin implantación de la LIO primaria. [49]
La operación puede realizarse en una camilla o en un sillón de examen reclinado. Los párpados y la piel circundante se limpian con un desinfectante, como povidona yodada al 10 % , y se aplica povidona yodada tópica en el ojo. Se cubre la cara con un paño o sábana con una abertura para el ojo operatorio. El párpado se mantiene abierto con un espéculo para minimizar el parpadeo durante la cirugía. [50] El dolor suele ser mínimo en ojos adecuadamente anestesiados, aunque es común sentir presión y malestar por la luz brillante del microscopio operatorio. [7]
La mayoría de las operaciones de cataratas se realizan con anestesia local , lo que permite al paciente regresar a casa el mismo día. Los procedimientos de lentes y cataratas se realizan comúnmente en un entorno ambulatorio; en los Estados Unidos, el 99,9% de los procedimientos de lentes y cataratas se realizaron en un entorno ambulatorio en 2012. [51]
Generalmente se utiliza anestesia local tópica, subtenoniana, peribulbar o retrobulbar, que suele causar poca o ninguna molestia . [52] [49] Se pueden usar inyecciones para bloquear los nervios regionales y prevenir el movimiento ocular. [7] Los anestésicos tópicos se utilizan con mayor frecuencia y se colocan en el globo ocular en forma de gotas para los ojos (antes de la cirugía) o en el globo ocular (durante la cirugía). [49] La sedación oral o intravenosa para reducir la ansiedad se puede combinar con el anestésico local. La anestesia general y los bloqueos retrobulbares se utilizaron históricamente para la cirugía de cataratas intracapsulares y pueden usarse en niños y adultos cuyos problemas médicos o psiquiátricos afectan significativamente su capacidad para permanecer quietos durante el procedimiento. [7] [49]
La facoemulsificación utiliza una máquina con una pieza de mano ultrasónica con una punta de titanio o acero inoxidable quirúrgico , que vibra a una frecuencia ultrasónica (comúnmente 40 kHz ) para emulsionar el tejido del cristalino, que se aspira mediante un tubo de succión anular coaxial. Se puede utilizar un segundo instrumento, que a veces se denomina "galleta" o "picador", a partir de una pequeña incisión lateral para romper el núcleo duro de la catarata en trozos más pequeños, lo que facilita la emulsificación y la extracción de la parte blanda del cristalino alrededor del núcleo. . Una vez completada la facoemulsificación del núcleo del cristalino y el material cortical, se utiliza un sistema de irrigación-aspiración (IA) para eliminar el material periférico restante del cristalino. El procedimiento se realiza bajo un microscopio quirúrgico. [7]
La cirugía de facoemulsificación asistida por láser de femtosegundo es un desarrollo más reciente que puede tener menos efectos adversos sobre la córnea y la mácula que la facoemulsificación manual. El láser se utiliza para realizar la incisión corneal y la capsulotomía , que proporciona acceso al cristalino, e inicia la fragmentación del cristalino, lo que reduce los requisitos de energía para la facoemulsificación. Proporciona una fragmentación eficaz de la lente de alta precisión a niveles de potencia más bajos y, en consecuencia, una buena calidad óptica. Sin embargo, a partir de 2022, no se ha demostrado que la técnica tenga beneficios visuales, refractivos o de seguridad significativos sobre la facoemulsificación manual, y tiene un costo mayor. [2] [53] [54]
La entrada al ojo se realiza a través de una incisión mínima en forma de túnel cerca del borde de la córnea. [7] La incisión para la cirugía de cataratas ha evolucionado junto con las técnicas para la extracción de cataratas y la colocación de LIO. En la facoemulsificación, el ancho depende de los requisitos para la inserción de la LIO. Con las LIO plegables, a menudo es posible utilizar incisiones de menos de 3,5 mm (0,14 pulgadas). La forma, posición y tamaño de la incisión afectan la capacidad de autosellado, la tendencia a inducir astigmatismo y la capacidad del cirujano para maniobrar los instrumentos a través de la abertura. [55] Una incisión más posterior simplifica el cierre de la herida y disminuye el astigmatismo inducido, pero es más probable que dañe los vasos sanguíneos cercanos. [7] Es posible que se necesiten una o dos incisiones de puerto lateral más pequeñas a 60 a 90 grados de la incisión principal para acceder a la cámara anterior con instrumentos adicionales. [50]
Los dispositivos viscoquirúrgicos oftálmicos (OVD), una clase de materiales transparentes similares a gel , se inyectan en la cámara anterior al inicio del procedimiento para sostener, estabilizar y proteger el globo ocular, ayudar a mantener la forma y el volumen del ojo y distender la cápsula del cristalino durante la implantación de la LIO. [56] Su consistencia permite que los instrumentos quirúrgicos se muevan a través de ellos, aunque no fluyen y conservan su forma bajo una tensión cortante baja . El OVD también impedirá que los fragmentos de la lente se desplacen por la cámara. Los OVD están disponibles en varias formulaciones, que pueden combinarse o usarse individualmente según mejor se adapte al procedimiento. [7]
El cristalino está dentro de una cápsula sostenida por el cuerpo ciliar, entre el humor acuoso y el vítreo, detrás de la abertura del iris. La capsulorrexis es el proceso de rasgar una abertura circular en la membrana frontal de la cápsula del cristalino para acceder al cristalino que se encuentra dentro. En la facoemulsificación, generalmente se usa una capsulorrexis curvilínea continua anterior para crear una abertura redonda y de bordes lisos a través de la cual el cirujano puede emulsionar el núcleo del cristalino y luego implantar la lente intraocular. [57]
Luego, la capa externa (cortical) de la catarata se separa de la cápsula mediante un flujo suave y continuo o una dosis pulsada de líquido desde una cánula , que se inyecta debajo del colgajo capsular anterior, a lo largo del borde de la abertura de la capsulorrexis, en un paso llamado hidrodisección. . [58] [59] [60] En la hidrodelineación , se inyecta líquido en el cuerpo del cristalino a través de la corteza contra el núcleo de la catarata, que separa el núcleo endurecido de la corteza más blanda al fluir a lo largo de la interfaz entre ellos. Como resultado, el núcleo duro más pequeño puede emulsionarse más fácilmente. La corteza posterior sirve como amortiguador en esta etapa, protegiendo la membrana de la cápsula posterior. El tamaño más pequeño del núcleo separado permite que la punta del faco lo rompa mediante ranuras menos profundas y menos periféricas, y produce fragmentos más pequeños después de agrietarse o cortarse. La corteza posterior también mantiene la forma de la cápsula durante esta etapa, lo que reduce el riesgo de rotura de la cápsula posterior. [61]
Después del craqueo o corte nuclear (si es necesario), la catarata se reduce a pequeños fragmentos mediante ultrasonidos que se aspiran simultáneamente. El material restante de la corteza del cristalino (capa externa del cristalino) de la bolsa capsular se aspira cuidadosamente y, si es necesario, las células epiteliales restantes de la cápsula se eliminan mediante pulido capsular . [62] [63] La lente de reemplazo intraocular plegada se implanta, generalmente en la cápsula posterior restante, y se verifica que se haya desplegado y asentado correctamente. Una LIO tórica también debe estar alineada en el eje correcto para contrarrestar el astigmatismo. [2]
Muchos de los pasos seguidos durante la MSICS son similares, si no idénticos, a los de la facoemulsificación; las principales diferencias están relacionadas con el método alternativo de incisión y extracción de cataratas de la cápsula y del ojo.
La cirugía manual de cataratas con pequeña incisión (MSICS) es una evolución de la ECCE; el cristalino se retira del ojo a través de un túnel autosellante que atraviesa la esclerótica. Un túnel escleral bien construido se mantiene cerrado mediante presión interna, es hermético y no requiere sutura. La herida es relativamente más pequeña que la de ECCE, pero sigue siendo notablemente más grande que una herida de faco.
La pequeña incisión en la cámara anterior del ojo se realiza en o cerca del limbo corneal , donde se unen la córnea y la esclerótica , ya sea superior o temporal . [8] Las ventajas de la incisión más pequeña incluyen el uso de pocos o ningún punto de sutura y un tiempo de recuperación más corto. [2] La incisión MSICS es pequeña en comparación con la incisión ECCE anterior, pero considerablemente más grande que la utilizada en facoemulsificación. La geometría precisa de la incisión es importante, ya que afecta el autosellado de la herida y la cantidad de astigmatismo inducido por la distorsión de la córnea durante la curación. Comúnmente se utiliza una incisión en túnel esclerocorneal o escleral, ya que reduce el riesgo de astigmatismo inducido si se forma adecuadamente. [6] [50] Un túnel esclerocorneal, una incisión de tres fases, comienza con una incisión poco profunda perpendicular a la esclerótica, seguida de una incisión a través de la esclerótica y la córnea aproximadamente paralela a la superficie exterior, y luego una incisión biselada en la parte anterior. cámara. Esta estructura proporciona la característica de autosellado, porque la presión interna presiona juntas las caras de la incisión. [8] Se pueden utilizar suturas de brida [Nota 5] para ayudar a estabilizar el globo ocular durante la incisión del túnel esclerocorneal y durante la extracción del núcleo y el epinúcleo a través del túnel. [8] La profundidad de la cámara anterior y la posición de la cápsula posterior se pueden mantener durante la cirugía mediante OVD o un mantenedor de la cámara anterior, que es una cánula auxiliar que proporciona un flujo suficiente de solución salina tamponada (BSS) para mantener la estabilidad de la forma. de la cámara y la presión interna. [64] [65] Luego se realiza una capsulotomía anterior para abrir la superficie frontal de la cápsula del cristalino para acceder al cristalino. [66] A menudo se utiliza la técnica de capsulorrexis curvilínea continua , o capsulotomía con abrelatas o capsulotomía en sobre . [64] La lente se puede dividir en dos o más piezas de tamaño similar utilizando un bucle de constricción, cuchillas u otros dispositivos. Luego, el cristalino de catarata o sus fragmentos se extraen de la cápsula y la cámara anterior mediante hidroexpresión, [Nota 6] viscoexpresión, [Nota 7] o métodos mecánicos más directos. [64] [67] Después de la extracción de cataratas, generalmente se inserta una LIO en la cápsula posterior. [7] Cuando la membrana posterior de la cápsula está dañada, la LIO se puede insertar en el surco ciliar, [33]o se puede aplicar una técnica de lente intraocular pegada . [68]
La extracción extracapsular de cataratas (ECCE), también conocida como extracción extracapsular manual de cataratas, es la extracción de casi todo el cristalino natural en una sola pieza, mientras que la mayor parte de la cápsula elástica del cristalino (cápsula posterior) se deja intacta para permitir la implantación de una lente intraocular. [2] La lente se retira manualmente a través de una incisión de 10 a 12 mm (0,39 a 0,47 pulgadas) en la córnea o la esclerótica . Aunque requiere una incisión más grande y el uso de puntos, este método puede ser preferible para cataratas muy duras, que requerirían un aporte de energía ultrasónica relativamente grande, lo que provoca más calentamiento, así como en otras situaciones en las que la facoemulsificación es problemática. [14]
Los procedimientos más utilizados son la facoemulsificación y la cirugía manual de cataratas con pequeña incisión (MSICS). En cualquiera de estos procedimientos, a veces puede ser necesario convertir a ECCS para tratar un problema que se maneja mejor mediante una incisión más grande. [14] Esto puede ocurrir en caso de ruptura de la cápsula posterior, dehiscencia zonular, [Nota 8] un núcleo caído [Nota 9] con un fragmento nuclear de más de la mitad del tamaño de la catarata, [14] capsulorrexis problemática con una catarata dura , [14] o una catarata muy densa donde es probable que el calor desarrollado por la facoemulsificación cause daño permanente a la córnea. [14] De manera similar, un cambio de MSICS a ECCE es apropiado siempre que el núcleo sea demasiado grande para la incisión de MSICS, [14] así como en los casos en los que el núcleo se encuentre deformado durante MSICS en un ojo nanoftálmico. [Nota 10] [14]
Después de insertar la LIO, los OVD que se inyectaron para estabilizar la cámara anterior, proteger la córnea del daño y distender la cápsula de la catarata durante la implantación de la LIO, se retiran del ojo para prevenir el glaucoma viscoelástico posoperatorio, un aumento severo de la presión intraocular. . Esto se realiza mediante succión del instrumento de irrigación-aspiración y reemplazo por solución salina tamponada (BSS). Los OVD cohesivos tienden a adherirse a sí mismos, característica que facilita su eliminación. [56] La extracción de los OVD por detrás del implante reduce el riesgo y la magnitud de los picos de presión postoperatorios o la distensión capsular. [7] En el paso final, la herida se sella aumentando la presión dentro del globo con BSS, que presiona el tejido interno contra el tejido externo de la incisión, manteniéndolo cerrado. El cirujano comprobará si la incisión pierde líquido, porque la fuga de la herida aumenta el riesgo de penetración de microorganismos en el ojo, predisponiéndolo así a la endoftalmitis . Si esto no logra un sellado satisfactorio, se puede agregar una sutura. Luego se hidrata la herida, se aplica una combinación de antibióticos y esteroides en gotas para los ojos y se puede aplicar un protector ocular, a veces complementado con un parche. [7]
Puede estar indicado el uso de un parche en el ojo, generalmente durante algunas horas después de la cirugía y durante algunos días mientras duerme. Se utiliza un corticosteroide tópico o un fármaco antiinflamatorio no esteroideo (AINE) para controlar la inflamación, en combinación con antibióticos tópicos para prevenir infecciones en la fase postoperatoria. Por lo general, se autoadministran en forma de gotas para los ojos durante algunas semanas. [7]
La rotura capsular posterior , un desgarro en la membrana posterior de la cápsula del cristalino natural , es la complicación más común durante la cirugía de cataratas, con una tasa que oscila entre el 0,5% y el 5,2%. [2] En la mayoría de los casos, la situación se puede salvar, aunque puede ser necesario modificar los planes originales para la colocación, la fuerza refractiva y el tipo de LIO. [69] Los fragmentos del núcleo pueden encontrar su camino a través del desgarro hacia la cámara vítrea, y la recuperación de los fragmentos no siempre es deseable y rara vez tiene éxito. Por lo general, primero se debe estabilizar el resto de los fragmentos y se debe evitar que el vítreo entre en la cámara anterior y, si lo hace, eliminarlo. Lo mejor sería derivar la extracción de los fragmentos a un especialista en vitreorretina. [7] El tratamiento quirúrgico de una rotura puede implicar elprocedimiento de armazón de lente intraocular , [70] vitrectomía anteriory, ocasionalmente, una planificación alternativa para implantar la LIO, ya sea en el surco ciliar (el espacio entre el iris y el cuerpo ciliar), en la cámara anterior delante del iris o, con menos frecuencia, suturada a la esclerótica. [69] La rotura de la cápsula posterior puede causar edema corneal, edema macular cistoide y retención de fragmentos del cristalino; también se asocia con un aumento de seis veces en el riesgo de endoftalmitis y hasta diecinueve veces en el riesgo de desprendimiento de retina. [2] [71] Los factores de riesgo para la ruptura de la cápsula posterior incluyen edad avanzada, sexo femenino, capsulorrexis pequeña, apertura pupilar pequeña durante la cirugía, miopía alta, pseudoexfoliación , núcleo de catarata denso, catarata polar posterior , antecedentes de traumatismo preoperatorio, tratamiento previo para la retina. enfermedad, mala cooperación del paciente e inexperiencia quirúrgica. [72] [69]
La hemorragia supracoroidea es una complicación poco común de la cirugía intraocular, que ocurre cuando las arterias ciliares dañadas sangran en el espacio entre la coroides y la esclerótica . [73] Es una patología potencialmente peligrosa para la visión y debe tratarse de inmediato para preservar las funciones visuales. Los factores de riesgo de hemorragia supracoroidea incluyen lente intraocular de cámara anterior (ACIOL), miopía axial , edad avanzada, aterosclerosis , glaucoma, hipertensión sistólica , taquicardia , uveítis y cirugía ocular previa. [7]
El síndrome del iris flácido intraoperatorio tiene una incidencia que oscila entre aproximadamente el 0,5% y el 2,0%. [2] La lesión del iris o del cuerpo ciliar tiene una incidencia de alrededor del 0,6 al 1,2 %. [2] Otras complicaciones incluyen no aspirar todos los fragmentos del cristalino, dejando algunos en la cámara anterior, [71] y quemaduras en la incisión, causadas por el sobrecalentamiento de la punta de facoemulsificación cuando la energía ultrasónica continúa mientras las líneas de irrigación o aspiración están bloqueadas: el flujo a través Estas líneas se utilizan para mantener la punta fría. Las quemaduras en la incisión pueden dificultar el cierre y causar astigmatismo corneal. [7]

Las complicaciones después de la cirugía de cataratas son relativamente poco comunes. El desprendimiento de vítreo posterior (PVD) no amenaza directamente la visión, pero puede aumentar el riesgo de futuras afecciones vitreorretinianas. Puede ser más problemático en ojos más jóvenes porque muchas personas mayores de 60 años ya han pasado por PVD. La PVD puede ir acompañada de destellos de luz periférica y un número creciente de moscas volantes . [74]
Algunas personas desarrollan opacificación capsular posterior (PCO), también llamada "poscatarata". Después de la cirugía de cataratas, las células capsulares posteriores generalmente sufren hiperplasia y migración celular como parte de un cambio fisiológico, que se manifiesta como un engrosamiento, opacificación y opacidad de la cápsula posterior del cristalino, que queda después de que se extrae la catarata, para la colocación de la LIO. Esto puede comprometer la agudeza visual y, por lo general, se puede corregir de forma segura y sin dolor mediante el uso de un láser Nd:YAG para limpiar la porción central del polo posterior opacificado de la cápsula ( capsulotomía posterior ). [75] Esto crea un eje visual central claro, que mejora la agudeza visual. [76] En cápsulas posteriores opacificadas muy gruesas, podría ser necesaria una capsulectomía quirúrgica manual. En caso de reemplazo de la LIO, una capsulotomía posterior podría permitir que el vítreo migre hacia la cámara anterior a través de la abertura previamente ocluida por la LIO, y esto tendría que ser retirado. La opacificación de la cápsula posterior alcanza una incidencia de alrededor del 28,4% a los cinco años y está influenciada por muchos factores, incluida la edad, el material de la lente del LIO, el diseño de la lente, la cantidad de corteza residual del cristalino, los antecedentes de inflamación ocular y el tamaño de la capsulorrexis. [2] [77]
El desprendimiento de retina normalmente ocurre con una prevalencia de 1 en 1.000 (0,1%); sin embargo, las personas que se han sometido a una cirugía de cataratas tienen un mayor riesgo (0,5 a 0,6%) de desarrollar desprendimiento de retina regmatógeno (DRR), la forma más común de la afección. [78] La cirugía de cataratas aumenta la tasa de licuefacción del humor vítreo , lo que conduce a mayores tasas de DRR. [79] Cuando se produce un desgarro de retina, el líquido vítreo ingresa al espacio entre la retina y el epitelio pigmentario de la retina (EPR) y se presenta como destellos de luz ( fotopsia ), moscas volantes oscuras y pérdida de la visión periférica. [78] El síndrome del segmento anterior tóxico (TASS), una afección inflamatoria no infecciosa, también puede ocurrir después de la cirugía de cataratas: generalmente se trata con corticosteroides tópicos en dosis y frecuencia altas. [80]
La endoftalmitis es una infección grave de los tejidos intraoculares, generalmente después de complicaciones de una cirugía intraocular o un traumatismo penetrante, y una de las más graves. Rara vez ocurre como una complicación de la cirugía de cataratas, debido al uso de antibióticos profilácticos, pero existe cierta preocupación de que la incisión clara en la córnea pueda predisponer al aumento de la endoftalmitis, aunque ningún estudio concluyente ha corroborado esta sospecha. [81] Se puede utilizar una inyección intracameral de antibióticos como medida preventiva. Un metaanálisis mostró que la incidencia de endoftalmitis después de la facoemulsificación era del 0,092%. El riesgo aumenta en asociación con factores como diabetes, edad avanzada, procedimientos de incisión más grandes [32] y comunicación vítrea con la cámara anterior causada por la ruptura de la cápsula posterior. El riesgo de infección del vítreo es al menos seis veces mayor que el del acuoso . [82] La endoftalmitis generalmente se presenta dentro de las dos semanas posteriores al procedimiento, con manifestaciones como disminución de la agudeza visual, ojos rojos y dolor. El hipopyon ocurre aproximadamente el 80% del tiempo. Alrededor del 80% de las infecciones son causadas por estafilococos coagulasa negativos y Staphylococcus aureus . El tratamiento incluye punción del humor vítreo e inyección de antibióticos de amplio espectro. Los resultados pueden ser graves incluso con tratamiento y pueden variar desde una disminución permanente de la agudeza visual hasta la pérdida completa de la percepción de la luz, según la etiología microbiológica . [2]
Puede ocurrir glaucoma y puede ser muy difícil de controlar. Suele asociarse a inflamación, especialmente cuando fragmentos del núcleo entran en la cavidad vítrea. Algunos expertos recomiendan una intervención temprana mediante vitrectomía de la pars plana posterior cuando se produce esta afección. En la mayoría de los casos, el aumento de la presión intraocular posoperatoria es transitorio y benigno, y generalmente regresa al valor inicial dentro de las 24 horas sin intervención. Los pacientes con glaucoma pueden experimentar una mayor pérdida del campo visual o pérdida de fijación , y es más probable que experimenten picos de presión intraocular. [83] Por otro lado, el glaucoma secundario es una complicación importante de la cirugía de cataratas congénitas: los pacientes pueden desarrollar esta afección incluso varios años después de someterse a una cirugía de cataratas, por lo que necesitan vigilancia de por vida . [84]
El bloqueo pupilar mecánico se manifiesta cuando la cámara anterior se vuelve menos profunda como resultado de la obstrucción del flujo del humor acuoso a través de la pupila por la cara vítrea o la LIO. [85] Esto es causado por el contacto entre el borde de la pupila y una estructura adyacente, que bloquea el flujo de líquido a través de la propia pupila. Luego, el iris se abulta hacia adelante y cierra el ángulo entre el iris y la córnea, bloqueando el drenaje a través de la red trabecular y provocando un aumento de la presión intraocular. El bloqueo pupilar mecánico se ha identificado principalmente como una complicación de la implantación de lentes intraoculares en la cámara anterior, pero se sabe que ocurre ocasionalmente después de la implantación de LIO posterior. [86]
Ocasionalmente, se puede realizar una iridectomía periférica para minimizar el riesgo de glaucoma por bloqueo pupilar . [7] La iridectomía quirúrgica se puede realizar manualmente o con un láser Nd:YAG . La iridotomía periférica con láser se puede realizar antes o después de la cirugía de cataratas. [87]
La inflamación de la mácula , la parte central de la retina, produce edema macular y puede ocurrir unos días o semanas después de la cirugía. La mayoría de estos casos pueden tratarse con éxito. Se ha informado que el uso preventivo de fármacos antiinflamatorios no esteroides reduce en cierta medida el riesgo de edema macular. [88]
El síndrome de uveítis-glaucoma-hipema es una complicación causada por la irritación mecánica de una LIO mal colocada sobre el iris, el cuerpo ciliar o el ángulo iridocorneal. [89]
Otras posibles complicaciones incluyen presión intraocular elevada ; [85] hinchazón o edema de la córnea, que a veces se asocia con visión nublada transitoria o permanente ( queratopatía ampollosa pseudofáquica ); desplazamiento o dislocación del implante de LIO; alto error refractivo no planificado, ya sea miope o hipermetrópico , debido a errores en la biometría ultrasónica (medición de la longitud del ojo y cálculo de la potencia requerida de la lente intraocular ); cianopsia , que suele ocurrir durante unos días, semanas o meses después de la extirpación de una catarata; y moscas volantes , que suelen aparecer después de la cirugía. [43]
Puede ser necesario cambiar, [Nota 11] retirar [Nota 12] o reposicionar [Nota 13] una LIO después de la cirugía, por cualquiera de los siguientes motivos: [85]
La cirugía de cataratas y la implantación de LIO tienen las tasas de éxito más altas y seguras de todos los procedimientos relacionados con el cuidado de los ojos. Sin embargo, como ocurre con cualquier tipo de cirugía, persiste cierto nivel de riesgo. [7]
La mayoría de las complicaciones de la cirugía de cataratas no provocan una discapacidad visual a largo plazo, pero algunas complicaciones graves pueden provocar ceguera irreversible. [90] Una encuesta de resultados adversos que afectan a los pacientes de Medicare registrada entre 2004 y 2006 mostró una tasa promedio de 0,5% para una o más complicaciones postoperatorias graves, y la tasa disminuyó aproximadamente un 20% durante el período de estudio. Los factores de riesgo más importantes identificados fueron la retinopatía diabética y la combinación de cirugía de cataratas con otro procedimiento intraocular el mismo día. En el estudio, el 97% de las cirugías no se combinaron con otros procedimientos intraoculares; el 3% restante se combinó con cirugía de retina , córnea o glaucoma el mismo día. [90]

Después de la cirugía de cataratas, pueden ocurrir efectos secundarios como sensación arenosa, lagrimeo, visión borrosa, visión doble y ojos rojos o inyectados en sangre, aunque generalmente desaparecen después de unos días. La recuperación completa de la operación puede tardar de cuatro a seis semanas. [91] Por lo general, se recomienda a los pacientes que eviten que entre agua en los ojos durante la primera semana después de la cirugía y que eviten nadar durante dos o tres semanas como enfoque conservador para minimizar el riesgo de infección bacteriana . [7] La mayoría de las personas pueden volver a sus actividades normales el día después de la cirugía de facoemulsificación. [92] Dependiendo del procedimiento, deben evitar conducir durante al menos 24 horas después de la cirugía, en gran parte debido a los efectos de la anestesia, la posible hinchazón que afecta el enfoque y la dilatación de la pupila que causa un brillo excesivo. En el primer control postoperatorio, el cirujano suele valorar si la visión del paciente es adecuada para conducir. [92]
Con las heridas autosellantes de incisiones pequeñas utilizadas con facoemulsificación, algunas de las restricciones posoperatorias comunes con los procedimientos intracapsulares y extracapsulares no son relevantes. Las restricciones contra levantar objetos y agacharse tenían como objetivo reducir el riesgo de que se abriera la herida, porque el esfuerzo aumenta la presión intraocular. Sin embargo, con una incisión de túnel autosellante, una presión más alta cierra la herida con más fuerza. Por lo general, no se requiere el uso rutinario de un escudo, porque la presión involuntaria del dedo sobre el ojo no debería abrir una incisión correctamente estructurada, que solo debería abrirse con una presión puntual. [7] Después de la cirugía, los pacientes deben prevenir la contaminación evitando frotarse los ojos, así como no usar maquillaje para los ojos, cremas o lociones para la cara. También se debe evitar cualquier tipo de contacto con exceso de polvo, viento, polen o suciedad. Además, se recomienda el uso de gafas de sol en días luminosos, ya que los ojos se vuelven más sensibles a la luz brillante durante un período prolongado después de la cirugía. [93]
Los antibióticos y antiinflamatorios tópicos se usan comúnmente en forma de gotas para los ojos para reducir el riesgo de inflamación e infección. Se puede prescribir un escudo o parche para proteger el ojo mientras duerme. Se revisará el ojo para garantizar que la LIO permanezca en su lugar y, una vez que se haya estabilizado por completo (después de aproximadamente seis semanas), se realizarán pruebas de visión para verificar si se necesitan lentes recetados. [2] [91] En los casos en los que la distancia focal de la LIO está optimizada para la visión de lejos, generalmente se necesitan gafas de lectura para el enfoque de cerca. [94]
En algunos casos, las personas no están satisfechas con la corrección óptica proporcionada por los implantes iniciales, por lo que es necesario retirarlos y reemplazarlos; Esto puede ocurrir con diseños de LIO más complejos, ya que las expectativas del paciente podrían no coincidir con los compromisos inherentes a estos diseños, o podrían no ser capaces de adaptarse a la diferencia en el enfoque de lejos y de cerca de las lentes de monovisión. [36] El paciente no debe participar en deportes de contacto o extremos, ni actividades similares, hasta que el cirujano ocular lo autorice. [95]
Después de la recuperación completa, la agudeza visual depende de la condición subyacente del ojo, la elección de la LIO y cualquier complicación a largo plazo asociada con la cirugía. Más del 90% de las operaciones logran restaurar la visión útil, con una baja tasa de complicaciones. [96] La Organización Mundial de la Salud (OMS) recomienda que al menos el 80% de los ojos deben tener una agudeza visual de presentación de 6/6 a 6/18 (20/20 a 20/60) después de la cirugía, lo que se considera una visión visual suficientemente buena. resultado; Se espera que el porcentaje alcance al menos el 90% con la mejor corrección. Una agudeza entre 6/18 y 6/60 (20/60 a 20/200) se considera límite, mientras que un valor peor que 6/60 (20/200) se considera pobre. Los resultados visuales dudosos o deficientes suelen estar influenciados por condiciones previas a la cirugía, como el glaucoma, la enfermedad macular y la retinopatía diabética . [97]
Los resultados refractivos que utilizan fórmulas de cálculo de potencia basadas en datos biométricos preoperatorios dejan a las personas dentro de 0,5 dioptrías del objetivo (se correlaciona con una agudeza visual de 6/7,5 (20/25) cuando se apunta a distancia) en el 55% de los casos y dentro de una dioptría (se correlaciona con 6/12 (20/40) cuando se apunta a distancia) en el 85% de los casos. Los avances en la tecnología de frente de onda intraoperatoria han demostrado que los cálculos de potencia proporcionan mejores resultados, con un 80 % de pacientes dentro de 0,5 dioptrías (6/7,5 (20/25) o mejor). [40]
Una encuesta prospectiva de diez años sobre los resultados refractivos de un servicio de cirugía de cataratas del Servicio Nacional de Salud (NHS) del Reino Unido entre 2006 y 2016 mostró una diferencia media entre la refracción objetivo y la refracción de resultados de −0,07 dioptrías, con una desviación estándar de 0,67, y una media de error absoluto de 0,50 dioptrías. El 88,76% estaba dentro de una dioptría de la refracción objetivo y el 62,36% dentro de 0,50 dioptrías. [98]
Según un estudio de 2009 realizado en Suecia, los factores que afectaron el error de refracción previsto incluyeron el sexo, la agudeza visual preoperatoria y el glaucoma, junto con otras afecciones oculares. La cirugía del segundo ojo, la degeneración macular, la edad y la diabetes no afectaron el resultado previsto. El error de predicción disminuyó con el tiempo, lo que probablemente se deba al uso de equipos y técnicas mejorados, incluida una biometría más precisa . [99] Una encuesta estadounidense de 2013 que involucró a casi dos millones de pacientes de cirugía de cataratas bilaterales encontró que la cirugía de cataratas bilateral secuencial inmediata se asoció estadísticamente con peores resultados visuales que la cirugía de cataratas bilateral secuencial tardía; sin embargo, la diferencia fue pequeña y podría no ser clínicamente relevante. [100]
Existe una tendencia a que la refracción posoperatoria varíe ligeramente a lo largo de varios años. Se registró un pequeño cambio miope general en el 33,6 % y un pequeño cambio hipermetrópico en el 45,2 % de los ojos, y en el 21,2 % restante del estudio no se informó ningún cambio. La mayor parte del cambio se produjo durante el primer año después de la cirugía. [101]
La facoemulsificación mediante una incisión coaxial [Nota 14] puede estar asociada con menos astigmatismo que el promedio de las incisiones bimanuales, [Nota 15] pero se encontró que la diferencia era pequeña y la evidencia estadísticamente incierta. [102] [103]

La cirugía de cataratas tiene una larga historia en Europa, Asia y África. El Couching fue la forma original de cirugía de cataratas y se utilizó desde la antigüedad. Todavía se encuentra ocasionalmente en la medicina tradicional en partes de África y Asia. En 1753, Samuel Sharp realizó la primera extirpación quirúrgica registrada de todo el cristalino y la cápsula del cristalino, equivalente a la extracción de cataratas intracapsulares. El cristalino se extrajo del ojo a través de una incisión limbal. [104]
En 1884, Karl Koller se convirtió en el primer cirujano en aplicar una solución de cocaína en la córnea como anestésico local. [105] [106] A principios del siglo XX, el procedimiento quirúrgico estándar era la extracción de cataratas intracapsulares (ICCE). [7] En 1949, Harold Ridley introdujo el concepto de implantación de lentes intraoculares (LIO), que hizo que la rehabilitación visual después de la cirugía de cataratas fuera un proceso más eficiente, efectivo y cómodo. [104]
La crioextracción intracapsular fue la forma favorita de extracción de cataratas desde finales de los años 1960 hasta principios de los 1980 utilizando una punta de sonda enfriada con nitrógeno líquido para congelar la lente encapsulada en la sonda. [17] [15] [107] En 1967, Charles Kelman introdujo la facoemulsificación , que utiliza energía ultrasónica para emulsionar el núcleo del cristalino y eliminar las cataratas por aspiración sin una gran incisión. Este método de cirugía redujo la necesidad de una estancia hospitalaria prolongada e hizo de la cirugía ambulatoria el estándar. [108] Los dispositivos viscoquirúrgicos oftálmicos (OVD), que se introdujeron en 1972, facilitan el procedimiento y mejoran la seguridad general, particularmente de la facoemulsificación, al mantener la forma del ojo a presión reducida y proteger los tejidos internos del ojo sin interferir con la operacion. [104]
A principios de la década de 1980, Danièle Aron-Rosa y sus colegas introdujeron el láser de granate de itrio y aluminio dopado con neodimio (láser Nd:YAG) para la capsulotomía posterior. [7] En 1985, Thomas Mazzocco desarrolló e implantó la primera LIO plegable, y Graham Barrett y sus asociados fueron pioneros en el uso de lentes plegables de silicona, acrílico e hidrogel. [7] En 1987, M. Blumenthal y J. Moisseiev describieron el uso de un tamaño de incisión reducido para la AEPI. Utilizaron una incisión en túnel escleral recta de 6,5 a 7 mm (0,26 a 0,28 pulgadas) a 2 mm (0,079 pulgadas) detrás del limbo con dos puertos laterales y un mantenedor de la cámara anterior . [64] En 1989, M. McFarland introdujo una arquitectura de incisión autosellante, y en 1990, SLPallin describió una incisión en forma de galón que minimizó el riesgo de astigmatismo inducido. [64]
En 1983, GT Keener Jr. introdujo un bucle de alambre constrictivo, LL Fry informó sobre la técnica de faco-sándwich y Peter Kansas sugirió el método de facosección para reducir la incisión requerida. La incisión en túnel de la bolsa esclerocorneal introducida por Kratz permitió la cirugía manual de cataratas con pequeñas incisiones sin facoemulsificación. La introducción del mantenedor de la cámara anterior (ACM) por Blumenthal en 1987 facilitó un sistema de flujo y alta presión para un ambiente intraocular estable durante la cirugía. [109]
Visión 2020: El Derecho a la Vista , una iniciativa global de la Agencia Internacional para la Prevención de la Ceguera (IAPB), tenía como objetivo reducir o eliminar las principales causas de ceguera evitable en todo el mundo para 2020. Los programas instituidos bajo Visión 2020 facilitaron la planificación, el desarrollo y la implementación de programas nacionales sostenibles de atención oftalmológica, incluido el apoyo técnico y la promoción. [110] La IAPB y la OMS lanzaron el programa el 18 de febrero de 1999. [111] [112]
La iniciativa Visión 2020 logró incorporar la ceguera evitable a la agenda sanitaria mundial. Las causas no se han eliminado, pero se han producido cambios significativos en su distribución, que se han atribuido a cambios demográficos globales. Los desafíos restantes para el manejo de la ceguera evitable incluyen el tamaño de la población, las disparidades de género en el acceso a la atención oftalmológica y la disponibilidad de una fuerza laboral profesional. [112]
Los avances recientes a partir de 2022 incluyen la investigación continua sobre la posibilidad de regeneración del cristalino y enfoques farmacológicos para frenar el desarrollo de cataratas. Se han desarrollado implantes de lentes que ayudan a compensar la degeneración macular relacionada con la edad mediante aumento, pero requieren incisiones relativamente grandes. Mejora de la gestión de la respuesta inflamatoria, uso de modelos de trazado de rayos, inteligencia artificial y una gama de nuevas fórmulas para la predicción de la refracción. [113]
El acceso a la cirugía de cataratas es muy variable según el país y la región. Incluso en los países desarrollados la disponibilidad puede variar significativamente entre las zonas rurales y las más densamente pobladas.
La situación sanitaria mundial de las cataratas está mejorando, pero este progreso no ha reducido la necesidad de cirugía de cataratas, que sigue siendo inadecuada en gran parte del mundo. Las personas mayores, las mujeres y los niveles socioeconómicos más bajos se asocian con un mayor número de cataratas no tratadas. [114]
Las cataratas tienen la distribución mundial más desigual de enfermedades oculares no transmisibles, y la carga de cataratas se concentra más en países con un nivel socioeconómico más bajo. La ceguera también se correlaciona con la falta de oftalmólogos, y la densidad de oftalmólogos se correlaciona con un ingreso nacional más alto. Los países de ingresos altos tenían un promedio de 76,2 oftalmólogos y los países de ingresos bajos un promedio de 3,7 oftalmólogos por millón de habitantes. Los países con niveles socioeconómicos más altos tienden a tener los mejores resultados en la cirugía de cataratas. Los países de bajos ingresos también tienden a carecer de instalaciones adecuadas para la formación de cirujanos. [114]
En 2016 se realizaron alrededor de 4,5 millones de cirugías de cataratas en los Estados miembros de la UE. La tasa de cirugías generalmente osciló entre 12.000 y 4.000 por millón de habitantes. La tasa más alta se registró en Portugal, con 14.000 por millón, y la más baja, en Irlanda y Eslovaquia, con 2.000 por millón. Las cifras no son del todo comparables, ya que en algunos países sólo se incluyen las cirugías en los hospitales. La proporción de cirugías ambulatorias aumentó en casi todos los estados de la UE entre 2011 y 2016. [115]
La distribución estimada de oftalmólogos en Asia varía desde más de 114 por millón de habitantes en Japón hasta ninguno en Micronesia . El sur de Asia tiene la prevalencia mundial estandarizada por edad más alta de discapacidad visual de moderada a grave (17,5%) y discapacidad visual leve (12,2%). Las cataratas han sido tradicionalmente una causa importante de ceguera en los países menos desarrollados de la región y, a pesar de las mejoras en el volumen y la calidad de las cirugías de cataratas, la tasa de cirugía sigue siendo baja en algunas de estas naciones. [116]
Las cataratas son comunes en China ; En 2022, su prevalencia general estimada en chinos mayores de 50 años era del 27,45%. La tasa de cobertura global de la cirugía de cataratas fue del 9,19%. La prevalencia de cataratas y la cobertura quirúrgica de cataratas también varía significativamente según la región. [117]
La tasa de cirugía de cataratas en la India aumentó de poco más de 700 operaciones por millón de personas por año en 1981 a 6.000 por millón por año en 2011, acercándose así al requerimiento estimado de 8.000 a 8.700 operaciones por millón por año necesarias para eliminar las cataratas. ceguera en el país. El aumento de la tasa estuvo relacionado en parte con factores como una mayor eficiencia debido a mejores técnicas quirúrgicas, la aplicación de la cirugía ambulatoria, mejoras en el diseño de los quirófanos y un trabajo en equipo eficiente con personal suficiente. [118]

Las cataratas son la principal causa de ceguera en África y afectan aproximadamente a la mitad de los siete millones de personas ciegas que se calcula que hay en el continente, cifra que se espera que aumente con el crecimiento demográfico de unas 600.000 personas al año. En 2005, la tasa estimada de cirugía de cataratas era de unas 500 operaciones por millón de personas al año. Se han logrado avances en la recopilación de información sobre epidemiología , distribución e impacto de las cataratas en el continente africano, pero persisten problemas y barreras importantes que limitan el acceso a datos confiables. [119]
Estas barreras se relacionan con la conciencia, la aceptación y el costo; algunos estudios también informaron que la dinámica comunitaria y familiar es un factor desalentador. La mayoría de los estudios realizados localmente informaron que la tasa de cirugía de cataratas fue menor en las mujeres. La mayor cobertura de cirugía de cataratas encontrada en algunos entornos de Sudáfrica , Libia y Kenia sugiere que se pueden superar muchas barreras a la cirugía. [120]
Según la Agencia Internacional para la Prevención de la Ceguera , algunos países del África subsahariana tienen aproximadamente un oftalmólogo por millón de habitantes, mientras que el Centro Nacional de Información Biotecnológica indicó el porcentaje de adultos mayores de 50 años en el África subsahariana occidental que tienen La ceguera desarrollada inducida por cataratas es aproximadamente del 6%, la tasa más alta del mundo. [121]
Un modelo matemático que utilizó datos de encuestas del África subsahariana mostró que la incidencia de cataratas varía significativamente en todo el continente, y que la tasa de cirugía requerida para mantener un nivel de agudeza visual de 6/18 (20/60) oscila entre aproximadamente 1200 y aproximadamente 4500. Cirugías al año por millón de personas, según la zona. Tales variaciones pueden estar relacionadas con diferencias genéticas o culturales, así como con la esperanza de vida . [122]
.jpg/440px-SP_faz_multirão_de_catarata_para_operar_6_mil._(25839494537).jpg)
Un estudio longitudinal de cuatro años de duración de 19 países latinoamericanos publicado en 2010 mostró que la mayoría de los países habían aumentado sus tasas de cirugía durante ese período, con aumentos de hasta el 186%, pero aún no lograban proporcionar una cobertura quirúrgica adecuada. El estudio también mostró una correlación significativa entre el ingreso nacional bruto per cápita y la tasa de cirugía de cataratas en los países involucrados. [123]
En un estudio publicado en 2014, se encontró que la tasa media ponderada de cirugía regional aumentó un 70% entre 2005 y 2012, pasando de 1.562 a 2.672 cirugías de cataratas por millón de habitantes. El número medio ponderado de oftalmólogos por millón de habitantes en la región fue de aproximadamente 62. La cobertura de cirugía de cataratas varió ampliamente en América Latina, desde el 15% en El Salvador hasta el 77% en Uruguay . Las barreras citadas incluyeron el costo de la cirugía y la falta de conocimiento sobre el tratamiento quirúrgico disponible. El número de oftalmólogos disponibles parecía adecuado, pero se desconocía el número de los que practicaban cirugía ocular. [124]
Un estudio de 2009 mostró que la prevalencia de ceguera por cataratas en personas de 50 años o más oscilaba entre el 0,5% en Buenos Aires y el 2,3% en algunas partes de Guatemala . La mala visión debido a cataratas osciló entre el 0,9% en Buenos Aires y el 10,7% en algunas partes del Perú . La cobertura de la cirugía de cataratas varió desde buena en algunas partes de Brasil hasta mala en Paraguay , Perú y Guatemala. El resultado visual después de la cirugía de cataratas estuvo cerca de cumplir con las directrices de la OMS en Buenos Aires, donde más del 80% de los ojos postoperados tuvieron una agudeza visual de 6/18 (20/60) o mejor, pero osciló entre el 60% y el 79% en en la mayoría de las demás regiones, y fue inferior al 60% en Guatemala y Perú. [125]
Se estima que en 2020 había 43,3 millones de personas ciegas y 295 millones con discapacidad visual moderada y grave (MSVI), el 55% de las cuales eran mujeres. La prevalencia global de ceguera estandarizada por edad disminuyó un 28,5% entre 1990 y 2020, pero la prevalencia estandarizada por edad de MSVI aumentó un 2,5%. Las cataratas siguieron siendo la principal causa mundial de ceguera en 2020. [112]
La catarata afecta la visión y reduce la calidad de vida. Las mejoras en la visión ayudan con las actividades diarias, incluida la productividad laboral y la educación. La cirugía de cataratas reduce el riesgo de caídas y de demencia. Puede prevenir la discapacidad y es muy rentable, por lo que tiene grandes beneficios socioeconómicos, pero la demanda es grande y el costo sigue siendo una gran carga financiera para los sistemas de salud públicos. [114]
El costo de la cirugía de cataratas depende del tipo de procedimiento, si se realiza de forma privada o en un hospital público, si se realiza mediante cirugía ambulatoria (guardería) o con internación, y de la situación económica de las personas en el país. región. Debido al alto costo del equipo, la facoemulsificación es generalmente más costosa que la ECCE y la MSICS. [6]
Un estudio de 2021 encontró que los procedimientos perioperatorios antes y después de la cirugía difieren considerablemente entre distintos cirujanos e instituciones, lo que sugiere la posibilidad de grandes cantidades de gastos innecesarios en todo el mundo. Los procedimientos perioperatorios estandarizados de mejores prácticas pueden mejorar la seguridad del paciente y tienen el potencial de reducir costos innecesarios y procedimientos de diagnóstico innecesarios. [126]
La restauración de la visión funcional o la mejora de la visión posible en la mayoría de los casos tiene un gran impacto social y económico; los pacientes pueden regresar a un trabajo remunerado o continuar con sus empleos anteriores y no volverse dependientes del apoyo de su familia o de la sociedad en general. Los estudios muestran una mejora sostenida de la calidad de vida, la situación financiera, el bienestar físico y la salud mental. La cirugía de cataratas es una de las intervenciones sanitarias más rentables, ya que sus beneficios económicos superan considerablemente el coste del tratamiento. [127] [128]
El Informe sobre la salud mundial de 1998 estimó que 19,34 millones de personas padecían ceguera bilateral debido a cataratas relacionadas con la edad, y que las cataratas eran responsables del 43% de todos los casos de ceguera. Se esperaba que este número y proporción aumentaran debido al crecimiento de la población y al aumento de la esperanza de vida, que aproximadamente duplicaría el número de personas mayores de 60 años. Se estima que el aumento mundial de la ceguera por cataratas es de al menos cinco millones por año; A efectos de planificación se utiliza una cifra de 1.000 nuevos casos por millón de habitantes al año. Los resultados promedio de la cirugía de cataratas están mejorando y, en consecuencia, la cirugía se indica en una etapa más temprana de la progresión de la catarata, lo que aumenta el número de casos operables. Para reducir la acumulación de pacientes, es necesario operar a más personas al año que solo los nuevos casos. [129]
En 1998, la tasa de cirugías en los países económicamente desarrollados era de aproximadamente 4.000 a 6.000 por millón de habitantes por año, lo que era suficiente para satisfacer la demanda. India elevó la tasa de cirugía de cataratas (CSR) a más de 3.000, pero se consideró que esto no era suficiente para reducir el retraso. Los países de ingresos medios de América Latina y Asia tienen tasas CSR de entre 500 y 2.000 por millón por año, mientras que China, la mayor parte de África y los países pobres de Asia tenían tasas inferiores a 500. En India y el Sudeste Asiático, la tasa requerida para seguir el ritmo del aumento es de al menos 3.000 por millón de habitantes al año; en África y otras partes del mundo con porcentajes menores de personas mayores, una tasa de 2.000 puede ser suficiente en el corto plazo. [129]
Además de los costos directos, las complicaciones quirúrgicas asociadas pueden requerir una intervención adicional. En los países de altos ingresos los costos ambientales también tienden a ser mayores. Se estimó que una cirugía de facoemulsificación en un hospital del Reino Unido costaba más de 20 veces la emisión de gases de efecto invernadero de una cirugía equivalente en un hospital indio. Algunos de los costos innecesarios pueden deberse a requisitos reglamentarios que se basan en la seguridad percibida más que en la seguridad real. [114] [130]
_PHIL_4284_lores.jpg/440px-Cataracts_due_to_Congenital_Rubella_Syndrome_(CRS)_PHIL_4284_lores.jpg)
En general, existe una mayor urgencia en eliminar las cataratas densas en niños muy pequeños debido al riesgo de ambliopía . Para un desarrollo visual óptimo en recién nacidos y bebés pequeños, una catarata congénita unilateral visualmente significativa debe detectarse y extirparse antes de que el niño cumpla seis semanas, mientras que las cataratas congénitas bilaterales visualmente significativas deben extirparse antes de las 10 semanas. [3] Las cataratas congénitas que son demasiado pequeñas para afectar la visión no se eliminarán ni se tratarán, pero pueden ser supervisadas por un oftalmólogo durante toda la vida del paciente. Comúnmente, un paciente con pequeñas cataratas congénitas que no dañan la visión se verá afectado más adelante en la vida, aunque esto tardará décadas en ocurrir. [131]
A partir de 2015 [actualizar], el estándar de atención para la cirugía de cataratas pediátricas para niños mayores de dos años es la implantación primaria de lentes intraoculares posteriores (LIO). Se considera que la implantación primaria de LIO antes de los siete meses no tiene ventajas sobre la afaquia. [132] Según un estudio de 2015, se debe considerar la implantación primaria de LIO en los grupos de edad de siete meses a dos años en niños que requieren cirugía de cataratas. [132] La investigación sobre la posibilidad de regeneración de lentes infantiles a partir de células epiteliales del cristalino mostró resultados interesantes en un pequeño estudio de prueba informado en 2016. [133] [134]
La mayoría de los pacientes tienen cataratas bilaterales; Aunque la cirugía en un ojo puede restaurar la visión funcional, la cirugía en el segundo ojo tiene muchas ventajas, por lo que la mayoría de los pacientes se someten a cirugía en cada ojo en días separados. Operar ambos ojos el mismo día como procedimientos separados se conoce como cirugía de cataratas bilateral inmediatamente secuencial; esto puede disminuir el número de visitas al hospital, reduciendo así el riesgo de contagio en una epidemia . La cirugía de cataratas bilateral inmediatamente secuencial también supone un importante ahorro de costes y una rehabilitación visual y una neuroadaptación más rápidas. [Nota 16] Otra indicación son las cataratas importantes en ambos ojos de pacientes para quienes dos rondas de anestesia y cirugía no serían adecuadas. El riesgo de complicaciones bilaterales simultáneas es bajo. [135] [136]
La cirugía de cataratas en animales pequeños, como perros y gatos, es un procedimiento oftálmico de rutina con una tasa de éxito de alrededor del 90% y suele ser mejor para ojos con un desarrollo de cataratas relativamente reciente. La presencia de otros problemas oculares puede reducir la tasa de éxito. Los procedimientos son similares a los de los humanos. Es probable que se utilice anestesia general, [137] pero también se han utilizado una inyección subtenoniana y un protocolo de bloqueo neuromuscular en dosis bajas para la cirugía de cataratas caninas. [138]