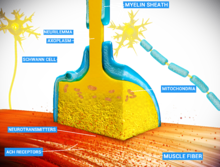


Una unión neuromuscular (o unión mioneural ) es una sinapsis química entre una neurona motora y una fibra muscular . [1]
Permite que la neurona motora transmita una señal a la fibra muscular, provocando la contracción muscular .
Los músculos requieren inervación para funcionar, e incluso solo para mantener el tono muscular , evitando la atrofia . En el sistema neuromuscular , los nervios del sistema nervioso central y del sistema nervioso periférico están vinculados y trabajan junto con los músculos. [2] La transmisión sináptica en la unión neuromuscular comienza cuando un potencial de acción alcanza la terminal presináptica de una neurona motora, que activa los canales de calcio dependientes de voltaje para permitir que los iones de calcio ingresen a la neurona. Los iones de calcio se unen a proteínas sensoras ( sinaptotagminas ) en las vesículas sinápticas, lo que desencadena la fusión de las vesículas con la membrana celular y la posterior liberación de neurotransmisores desde la neurona motora hacia la hendidura sináptica . En los vertebrados , las neuronas motoras liberan acetilcolina (ACh), un neurotransmisor de molécula pequeña, que se difunde a través de la hendidura sináptica y se une a los receptores nicotínicos de acetilcolina (nAChR) en la membrana celular de la fibra muscular, también conocida como sarcolema . Los nAChR son receptores ionotrópicos , lo que significa que sirven como canales iónicos activados por ligando . La unión de la ACh al receptor puede despolarizar la fibra muscular, provocando una cascada que eventualmente resulta en la contracción muscular.
Las enfermedades de la unión neuromuscular pueden ser de origen genético y autoinmune . Los trastornos genéticos, como el síndrome miasténico congénito , pueden surgir de proteínas estructurales mutadas que comprenden la unión neuromuscular, mientras que las enfermedades autoinmunes, como la miastenia gravis , ocurren cuando se producen anticuerpos contra los receptores nicotínicos de acetilcolina en el sarcolema.

En la unión neuromuscular, los axones motores presinápticos terminan a 30 nanómetros de la membrana celular o sarcolema de una fibra muscular. El sarcolema en la unión tiene invaginaciones llamadas pliegues postsinápticos, que aumentan su superficie de cara a la hendidura sináptica. [3] Estos pliegues postunión forman la placa terminal motora, que está repleta de receptores nicotínicos de acetilcolina (nAChR) a una densidad de 10.000 receptores/μm 2 . [4] Los axones presinápticos terminan en protuberancias llamadas botones terminales (o terminales presinápticos) que se proyectan hacia los pliegues postsinápticos del sarcolema. En la rana cada terminal nerviosa motora contiene unas 300.000 vesículas , con un diámetro medio de 0,05 micrómetros. Las vesículas contienen acetilcolina. Algunas de estas vesículas están reunidas en grupos de cincuenta, ubicadas en zonas activas cercanas a la membrana nerviosa. Las zonas activas están separadas aproximadamente 1 micrómetro. La hendidura de 30 nanómetros entre la terminación nerviosa y la placa terminal contiene una red de acetilcolinesterasa (AChE) con una densidad de 2.600 moléculas de enzima/μm 2 , mantenida en su lugar por las proteínas estructurales distrofina y rapsina . También está presente el receptor de la proteína tirosina quinasa MuSK , una proteína de señalización implicada en el desarrollo de la unión neuromuscular, que también se mantiene en su lugar mediante rapsyn. [3]
Aproximadamente una vez por segundo, en una unión en reposo, una de las vesículas sinápticas se fusiona aleatoriamente con la membrana celular de la neurona presináptica en un proceso mediado por las proteínas SNARE . La fusión da como resultado el vaciado del contenido de la vesícula de 7.000 a 10.000 moléculas de acetilcolina en la hendidura sináptica , un proceso conocido como exocitosis . [5] En consecuencia, la exocitosis libera acetilcolina en paquetes que se denominan cuantos. El cuanto de acetilcolina se difunde a través de la red de acetilcolinesterasa, donde la alta concentración del transmisor local ocupa todos los sitios de unión de la enzima en su camino. La acetilcolina que llega a la placa terminal activa ~2000 receptores de acetilcolina, abriendo sus canales iónicos, lo que permite que los iones de sodio se muevan hacia la placa terminal produciendo una despolarización de ~0,5 mV conocida como potencial de placa terminal en miniatura (MEPP). Cuando la acetilcolina se libera de los receptores, la acetilcolinesterasa ha destruido la ACh unida, lo que tarda alrededor de 0,16 ms y, por tanto, está disponible para destruir la ACh liberada por los receptores. [ cita necesaria ]
Cuando se estimula el nervio motor, hay un retraso de sólo 0,5 a 0,8 ms entre la llegada del impulso nervioso a las terminales nerviosas motoras y la primera respuesta de la placa terminal [6] La llegada del potencial de acción del nervio motor a la neurona presináptica El terminal abre canales de calcio dependientes de voltaje y los iones Ca 2+ fluyen desde el líquido extracelular hacia el citosol de la neurona presináptica . Esta entrada de Ca 2+ hace que varios cientos de vesículas que contienen neurotransmisores se fusionen con la membrana celular de la neurona presináptica a través de proteínas SNARE para liberar sus cuantos de acetilcolina mediante exocitosis. La despolarización de la placa terminal por la acetilcolina liberada se denomina potencial de placa terminal (EPP). La EPP se logra cuando la ACh se une a los receptores nicotínicos de acetilcolina (nAChR) en la placa terminal motora y provoca una entrada de iones de sodio. Esta afluencia de iones de sodio genera el EPP (despolarización) y desencadena un potencial de acción que viaja a lo largo del sarcolema y hacia la fibra muscular a través de los túbulos T (túbulos transversales) por medio de canales de sodio dependientes de voltaje. [7] La conducción de potenciales de acción a lo largo de los túbulos T estimula la apertura de canales de Ca 2+ dependientes de voltaje que están acoplados mecánicamente a canales de liberación de Ca 2+ en el retículo sarcoplásmico. [8] El Ca 2+ luego se difunde fuera del retículo sarcoplásmico hacia las miofibrillas para que pueda estimular la contracción. Por tanto, el potencial de placa terminal es responsable de establecer un potencial de acción en la fibra muscular que desencadena la contracción muscular. La transmisión del nervio al músculo es tan rápida porque cada cantidad de acetilcolina llega a la placa terminal en concentraciones milimolares, lo suficientemente altas como para combinarse con un receptor con baja afinidad, que luego libera rápidamente el transmisor unido. [ cita necesaria ]
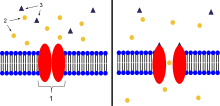
La acetilcolina es un neurotransmisor sintetizado a partir de colina dietética y acetil-CoA (ACoA) y participa en la estimulación del tejido muscular en vertebrados y en algunos animales invertebrados . En los vertebrados, el subtipo de receptor de acetilcolina que se encuentra en la unión neuromuscular de los músculos esqueléticos es el receptor nicotínico de acetilcolina (nAChR), que es un canal iónico activado por ligando . Cada subunidad de este receptor tiene un "bucle cys" característico, que está compuesto por un residuo de cisteína seguido de 13 residuos de aminoácidos y otro residuo de cisteína. Los dos residuos de cisteína forman un enlace disulfuro que da como resultado el receptor "cys-loop" que es capaz de unirse a acetilcolina y otros ligandos. Estos receptores de bucle cys se encuentran sólo en eucariotas , pero los procariotas poseen receptores de ACh con propiedades similares. [4] No todas las especies utilizan una unión neuromuscular colinérgica ; por ejemplo, los cangrejos de río y las moscas de la fruta tienen una unión neuromuscular glutamatérgica . [3]
Los AChR en la unión neuromuscular esquelética forman heteropentámeros compuestos por dos subunidades α, una β, una ɛ y una δ. [9] Cuando un único ligando de ACh se une a una de las subunidades α del receptor de ACh, induce un cambio conformacional en la interfaz con la segunda subunidad α de AChR. Este cambio conformacional da como resultado una mayor afinidad de la segunda subunidad α por un segundo ligando de ACh. Los AChR, por lo tanto, exhiben una curva de disociación sigmoidea debido a esta unión cooperativa . [4] La presencia de la estructura del receptor intermedio inactivo con un ligando de un solo enlace mantiene la ACh en la sinapsis que de otro modo podría perderse por hidrólisis o difusión de la colinesterasa . La persistencia de estos ligandos de ACh en la sinapsis puede provocar una respuesta postsináptica prolongada. [10]
El desarrollo de la unión neuromuscular requiere señales tanto del terminal de la neurona motora como de la región central de la célula muscular. Durante el desarrollo, las células musculares producen receptores de acetilcolina (AChR) y los expresan en las regiones centrales en un proceso llamado prepatrón. Se cree que la agrina , un proteoglicano de heparina , y la quinasa MuSK ayudan a estabilizar la acumulación de AChR en las regiones centrales del miocito. MuSK es un receptor de tirosina quinasa , lo que significa que induce la señalización celular uniendo moléculas de fosfato a regiones propias como las tirosinas y a otros objetivos en el citoplasma . [11] Tras la activación por su ligando agrina, MuSK envía señales a través de dos proteínas llamadas " Dok-7 " y " rapsyn ", para inducir la "agrupación" de los receptores de acetilcolina. [12] La liberación de ACh por las neuronas motoras en desarrollo produce potenciales postsinápticos en la célula muscular que refuerza positivamente la localización y estabilización de la unión neuromuscular en desarrollo. [13]
Estos hallazgos fueron demostrados en parte por estudios " knockout " en ratones. En ratones con deficiencia de agrina o MuSK, no se forma la unión neuromuscular. Además, los ratones con deficiencia de Dok-7 no formaron grupos de receptores de acetilcolina ni sinapsis neuromusculares. [14]
El desarrollo de las uniones neuromusculares se estudia principalmente en organismos modelo, como los roedores. Además, en 2015 se creó in vitro una unión neuromuscular totalmente humana utilizando células madre embrionarias humanas y células madre de músculos somáticos. [15] En este modelo, las neuronas motoras presinápticas se activan mediante optogenética y, en respuesta, las fibras musculares conectadas sinápticamente se contraen ante la estimulación luminosa.
José del Castillo y Bernard Katz utilizaron la ionoforesis para determinar la ubicación y densidad de los receptores nicotínicos de acetilcolina (nAChR) en la unión neuromuscular. Con esta técnica, se colocó un microelectrodo dentro de la placa terminal motora de la fibra muscular y se colocó una micropipeta llena de acetilcolina (ACh) directamente frente a la placa terminal en la hendidura sináptica. Se aplicó un voltaje positivo a la punta de la micropipeta, lo que provocó que se liberara de la pipeta una ráfaga de moléculas de ACh cargadas positivamente. Estos ligandos fluyeron hacia el espacio que representa la hendidura sináptica y se unieron a los AChR. El microelectrodo intracelular monitorizó la amplitud de la despolarización de la placa terminal motora en respuesta a la unión de ACh a los receptores nicotínicos (ionotrópicos). Katz y del Castillo demostraron que la amplitud de la despolarización ( potencial postsináptico excitador ) dependía de la proximidad de la micropipeta que liberaba los iones ACh a la placa terminal. Cuanto más lejos estaba la micropipeta de la placa motora, menor era la despolarización en la fibra muscular. Esto permitió a los investigadores determinar que los receptores nicotínicos estaban localizados en la placa terminal motora en alta densidad. [3] [4]
Las toxinas también se utilizan para determinar la ubicación de los receptores de acetilcolina en la unión neuromuscular. La α-Bungarotoxina es una toxina que se encuentra en la especie de serpiente Bungarus multicinctus y que actúa como antagonista de la ACh y se une a los AChR de forma irreversible. Al acoplar enzimas ensayables como la peroxidasa de rábano picante (HRP) o proteínas fluorescentes como la proteína verde fluorescente (GFP) a la α-bungarotoxina, los AChR se pueden visualizar y cuantificar. [3]
Los gases nerviosos se unen a la AChE y la fosforilan, desactivándola efectivamente. La acumulación de ACh dentro de la hendidura sináptica hace que las células musculares se contraigan perpetuamente, lo que provoca complicaciones graves como parálisis y muerte a los pocos minutos de la exposición.
.jpg/440px-Dr_Braun_Performs_a_Botox_Injection_(4035273577).jpg)
La toxina botulínica (también conocida como neurotoxina botulínica y vendida comercialmente con el nombre comercial de Botox) inhibe la liberación de acetilcolina en la unión neuromuscular al interferir con las proteínas SNARE. [3] Esta toxina cruza la terminal nerviosa mediante el proceso de endocitosis y posteriormente escinde las proteínas SNARE, impidiendo que las vesículas de ACh se fusionen con la membrana intracelular. Esto induce una parálisis flácida transitoria y una denervación química localizada en el músculo estriado que ha afectado. La inhibición de la liberación de ACh no aparece hasta aproximadamente dos semanas después de realizar la inyección. Tres meses después de que se produce la inhibición, la actividad neuronal comienza a recuperar la función parcial y seis meses después se recupera la función neuronal completa. [dieciséis]
La toxina tetánica, también conocida como tetanospasmina , es una potente neurotoxina producida por Clostridium tetani y causa la enfermedad del tétanos. Se ha medido que la LD 50 de esta toxina es de aproximadamente 1 ng/kg, lo que la sitúa en segundo lugar después de la toxina botulínica D como la toxina más mortal del mundo. Funciona de manera muy similar a la neurotoxina botulínica al unirse y endocitarse en la terminal nerviosa presináptica e interferir con las proteínas SNARE. Se diferencia de la neurotoxina botulínica en algunos aspectos, más aparentemente en su estado final, en el que la tetanospasmina causa parálisis espástica a diferencia de la parálisis fláccida demostrada con la neurotoxina botulínica.
La latrotoxina (α-latrotoxina) que se encuentra en el veneno de las arañas viudas también afecta la unión neuromuscular al provocar la liberación de acetilcolina de la célula presináptica. Los mecanismos de acción incluyen la unión a receptores de la célula presináptica que activa la vía IP3/DAG y la liberación de calcio de las reservas intracelulares y la formación de poros, lo que da como resultado la entrada directa de iones de calcio. Cualquiera de los mecanismos provoca un aumento de calcio en las células presinápticas, lo que luego conduce a la liberación de vesículas sinápticas de acetilcolina. Latrotoxina causa dolor, contracción muscular y, si no se trata, potencialmente parálisis y muerte.
Los venenos de serpiente actúan como toxinas en la unión neuromuscular y pueden provocar debilidad y parálisis . Los venenos pueden actuar como neurotoxinas tanto presinápticas como postsinápticas. [17]
Las neurotoxinas presinápticas, comúnmente conocidas como β-neurotoxinas, afectan las regiones presinápticas de la unión neuromuscular. La mayoría de estas neurotoxinas actúan inhibiendo la liberación de neurotransmisores, como la acetilcolina, en la sinapsis entre las neuronas. Sin embargo, también se sabe que algunas de estas toxinas mejoran la liberación de neurotransmisores. Aquellos que inhiben la liberación de neurotransmisores crean un bloqueo neuromuscular que impide que las moléculas de señalización lleguen a sus receptores diana postsinápticos. Al hacerlo, la víctima de estas mordeduras de serpiente sufre una profunda debilidad. Estas neurotoxinas no responden bien a los antídotos. Después de una hora de inoculación de estas toxinas, incluidas notexina y taipoxina , muchas de las terminales nerviosas afectadas muestran signos de daño físico irreversible, dejándolas desprovistas de vesículas sinápticas . [17]
Las neurotoxinas postsinápticas, también conocidas como α-neurotoxinas, actúan de manera opuesta a las neurotoxinas presinápticas al unirse a los receptores postsinápticos de acetilcolina. Esto evita la interacción entre la acetilcolina liberada por la terminal presináptica y los receptores de la célula postsináptica. En efecto, se prohíbe la apertura de los canales de sodio asociados con estos receptores de acetilcolina, lo que resulta en un bloqueo neuromuscular, similar a los efectos observados debido a las neurotoxinas presinápticas. Esto provoca parálisis en los músculos implicados en las uniones afectadas. A diferencia de las neurotoxinas presinápticas, las toxinas postsinápticas se ven afectadas más fácilmente por los antídotos, que aceleran la disociación de la toxina de los receptores y, en última instancia, provocan una reversión de la parálisis. Estas neurotoxinas ayudan experimental y cualitativamente en el estudio de la densidad y el recambio del receptor de acetilcolina , así como en estudios que observan la dirección de los anticuerpos hacia los receptores de acetilcolina afectados en pacientes diagnosticados con miastenia gravis . [17]
Cualquier trastorno que comprometa la transmisión sináptica entre una neurona motora y una célula muscular se clasifica bajo el término general de enfermedades neuromusculares . Estos trastornos pueden ser hereditarios o adquiridos y pueden variar en su gravedad y mortalidad. En general, la mayoría de estos trastornos tienden a ser causados por mutaciones o trastornos autoinmunes. Los trastornos autoinmunes, en el caso de las enfermedades neuromusculares, tienden a estar mediados por humoral , por células B , y dan como resultado un anticuerpo creado incorrectamente contra una neurona motora o una proteína de fibra muscular que interfiere con la transmisión o señalización sináptica.
La miastenia gravis es un trastorno autoinmune en el que el cuerpo produce anticuerpos contra el receptor de acetilcolina (AchR) (en el 80% de los casos) o contra la quinasa postsináptica específica del músculo (MuSK) (0-10% de los casos). En la miastenia gravis seronegativa, la proteína 4 relacionada con el receptor de lipoproteínas de baja densidad es el objetivo de la IgG1 , que actúa como un inhibidor competitivo de su ligando, impidiendo que el ligando se una a su receptor. No se sabe si la miastenia gravis seronegativa responderá a las terapias estándar. [18]
La MG neonatal es un trastorno autoinmune que afecta a 1 de cada 8 niños nacidos de madres a las que se les ha diagnosticado miastenia gravis (MG). La MG puede transmitirse de la madre al feto mediante el movimiento de anticuerpos AChR a través de la placenta . Los signos de esta enfermedad al nacer incluyen debilidad, que responde a los medicamentos anticolinesterásicos, así como acinesia fetal o falta de movimiento fetal. Esta forma de la enfermedad es transitoria y dura unos tres meses. Sin embargo, en algunos casos, la MG neonatal puede provocar otros efectos sobre la salud, como artrogriposis e incluso muerte fetal. Se cree que estas afecciones se inician cuando los anticuerpos maternos contra el AChR se dirigen al AChR fetal y pueden durar hasta la semana 33 de gestación , cuando la subunidad γ del AChR es reemplazada por la subunidad ε. [19] [20]
El síndrome miasténico de Lambert-Eaton (LEMS) es un trastorno autoinmune que afecta la porción presináptica de la unión neuromuscular. Esta rara enfermedad puede caracterizarse por una tríada única de síntomas: debilidad de los músculos proximales, disfunción autonómica y arreflexia. [21] La debilidad de los músculos proximales es producto de autoanticuerpos patógenos dirigidos contra los canales de calcio dependientes de voltaje de tipo P/Q, lo que a su vez conduce a una reducción de la liberación de acetilcolina desde las terminales nerviosas motoras de la célula presináptica. Ejemplos de disfunción autonómica causada por LEMS incluyen disfunción eréctil en hombres, estreñimiento y, más comúnmente, sequedad de boca . Las disfunciones menos comunes incluyen ojos secos y transpiración alterada . La arreflexia es una afección en la que los reflejos tendinosos se reducen y pueden desaparecer temporalmente después de un período de ejercicio. [22]
Entre el 50 y el 60% de los pacientes a los que se les diagnostica LEMS también presentan un tumor asociado , que típicamente es el carcinoma de pulmón de células pequeñas (CPCP). Este tipo de tumor también expresa canales de calcio dependientes de voltaje . [22] A menudo, LEMS también ocurre junto con la miastenia gravis. [21]
El tratamiento para LEMS consiste en el uso de 3,4-diaminopiridina como primera medida, que sirve para aumentar el potencial de acción muscular compuesto así como la fuerza muscular al alargar el tiempo que los canales de calcio dependientes de voltaje permanecen abiertos después de bloquear los canales de potasio dependientes de voltaje. En EE. UU., el tratamiento con 3,4-diaminopiridina para pacientes con LEMS elegibles está disponible sin costo bajo un programa de acceso ampliado. [23] [24] El tratamiento adicional incluye el uso de prednisona y azatioprina en caso de que la 3,4-diaminopiridina no ayude en el tratamiento. [22]
La neuromiotonía (NMT), también conocida como síndrome de Isaac, es diferente a muchas otras enfermedades presentes en la unión neuromuscular. En lugar de causar debilidad muscular, la NMT conduce a la hiperexcitación de los nervios motores. La NMT provoca esta hiperexcitación al producir despolarizaciones más prolongadas mediante la regulación negativa de los canales de potasio dependientes de voltaje , lo que provoca una mayor liberación de neurotransmisores y disparos repetitivos. Este aumento en la velocidad de disparo conduce a una transmisión más activa y, como resultado, a una mayor actividad muscular en el individuo afectado. También se cree que el NMT es de origen autoinmune debido a sus asociaciones con síntomas autoinmunes en el individuo afectado. [19]
Los síndromes miasténicos congénitos (CMS) son muy similares a la MG y al LEMS en sus funciones, pero la principal diferencia entre el CMS y esas enfermedades es que el CMS tiene orígenes genéticos. En concreto, estos síndromes son enfermedades que se producen debido a mutaciones, típicamente recesivas , en 1 de al menos 10 genes que afectan a las proteínas presinápticas, sinápticas y postsinápticas de la unión neuromuscular. Estas mutaciones suelen surgir en la subunidad ε del AChR, [19] afectando así la cinética y la expresión del propio receptor. Las sustituciones o eliminaciones de un solo nucleótido pueden provocar la pérdida de función en la subunidad. Otras mutaciones , como las que afectan a la acetilcolinesterasa y la acetiltransferasa , también pueden provocar la expresión de CMS, esta última asociada específicamente a la apnea episódica . [25] Estos síndromes pueden presentarse en diferentes momentos de la vida de un individuo. Pueden surgir durante la fase fetal, provocando acinesia fetal, o el período perinatal, durante el cual se pueden observar ciertas condiciones, como artrogriposis , ptosis, hipotonía , oftalmoplejía y dificultades para alimentarse o respirar. También podrían activarse durante la adolescencia o la edad adulta, provocando que el individuo desarrolle el síndrome del canal lento. [19]
El tratamiento para subtipos particulares de CMS (CMS postsináptico de canal rápido) [26] [27] es similar al tratamiento para otros trastornos neuromusculares. La 3,4-diaminopiridina , el tratamiento de primera línea para LEMS, está en desarrollo como medicamento huérfano para CMS [28] en los EE. UU. y está disponible para pacientes elegibles bajo un programa de acceso ampliado sin costo. [23] [24]
{{cite journal}}: Mantenimiento CS1: varios nombres: lista de autores ( enlace )