La hemorragia gastrointestinal ( sangrado gastrointestinal ), también llamada hemorragia gastrointestinal ( GIB ), es toda forma de hemorragia en el tracto gastrointestinal , desde la boca hasta el recto . [9] Cuando hay una pérdida significativa de sangre durante un corto período de tiempo, los síntomas pueden incluir vómitos con sangre roja , vómitos con sangre negra , heces con sangre o heces negras . [1] Pequeñas cantidades de sangrado durante un período prolongado pueden causar anemia por deficiencia de hierro, lo que provoca sensación de cansancio o dolor en el pecho relacionado con el corazón . [1] Otros síntomas pueden incluir dolor abdominal , dificultad para respirar , piel pálida o desmayo . [1] [9] A veces, en aquellos con pequeñas cantidades de sangrado, es posible que no se presenten síntomas. [1]
El sangrado generalmente se divide en dos tipos principales: sangrado gastrointestinal superior y sangrado gastrointestinal inferior . [2] Las causas de las hemorragias gastrointestinales superiores incluyen: enfermedad de úlcera péptica , várices esofágicas debido a cirrosis hepática y cáncer , entre otras. [3] Las causas de las hemorragias gastrointestinales inferiores incluyen: hemorroides , cáncer y enfermedad inflamatoria intestinal, entre otras. [2] [1] Se pueden detectar pequeñas cantidades de sangrado mediante una prueba de sangre oculta en heces . [1] La endoscopia del tracto gastrointestinal superior e inferior puede localizar el área del sangrado. [1] Las imágenes médicas pueden ser útiles en casos que no están claros. [1]
El tratamiento inicial se centra en la reanimación , que puede incluir líquidos intravenosos y transfusiones de sangre . [4] A menudo no se recomiendan las transfusiones de sangre a menos que la hemoglobina sea inferior a 70 u 80 g/L. [7] [10] En ciertos casos se puede considerar el tratamiento con inhibidores de la bomba de protones , octreotida y antibióticos . [5] [6] [11] Si otras medidas no son efectivas, se puede intentar un balón esofágico en personas con presuntas várices esofágicas. [2] La endoscopia del esófago, el estómago y el duodeno o la endoscopia del intestino grueso generalmente se recomiendan dentro de las 24 horas siguientes y pueden permitir el tratamiento y el diagnóstico. [4]
Una hemorragia gastrointestinal superior es más común que una hemorragia gastrointestinal inferior. [2] Una hemorragia gastrointestinal superior ocurre en 50 a 150 de cada 100.000 adultos por año. [8] Se estima que se produce un sangrado gastrointestinal menor en 20 a 30 por 100.000 por año. [2] Resulta en alrededor de 300.000 ingresos hospitalarios al año en los Estados Unidos . [1] El riesgo de muerte por hemorragia gastrointestinal está entre el 5% y el 30%. [1] [7] El riesgo de hemorragia es más común en los hombres y aumenta con la edad. [2]

La hemorragia gastrointestinal se puede dividir a grandes rasgos en dos síndromes clínicos: hemorragia gastrointestinal superior y hemorragia gastrointestinal inferior . [2] Aproximadamente 2/3 de todos los sangrados gastrointestinales provienen de fuentes superiores y 1/3 de fuentes inferiores. [12] Las causas comunes de hemorragia gastrointestinal incluyen infecciones , cánceres , trastornos vasculares, efectos adversos de los medicamentos y trastornos de la coagulación sanguínea . [2] La hemorragia gastrointestinal oscura (HDOG) se produce cuando el origen no está claro después de la investigación. [13]
La hemorragia digestiva alta tiene su origen entre la faringe y el ligamento de Treitz . Una fuente superior se caracteriza por hematemesis (vómitos con sangre) y melena (heces alquitranadas que contienen sangre alterada). Aproximadamente la mitad de los casos se deben a úlcera péptica ( úlcera gástrica o duodenal ). [3] La inflamación esofágica y la enfermedad erosiva son las siguientes causas más comunes. [3] En personas con cirrosis hepática , entre el 50% y el 60% del sangrado se debe a várices esofágicas . [3] Aproximadamente la mitad de las personas con úlceras pépticas tienen una infección por H. pylori . [3] Otras causas incluyen desgarros de Mallory-Weiss , cáncer y angiodisplasia . [2]
Se ha descubierto que varios medicamentos causan hemorragias gastrointestinales superiores. [14] Los AINE o los inhibidores de la COX-2 aumentan el riesgo aproximadamente cuatro veces. [14] Los ISRS , los corticosteroides y los anticoagulantes también pueden aumentar el riesgo. [14] El riesgo con dabigatrán es un 30% mayor que con warfarina . [15]
El sangrado del tubo digestivo bajo suele producirse en el colon, el recto o el ano. [2] Las causas comunes de hemorragia gastrointestinal baja incluyen hemorroides , cáncer, angiodisplasia, colitis ulcerosa , enfermedad de Crohn y fístula aortoentérica . [2] Puede estar indicado por el paso de sangre roja fresca por vía rectal , especialmente en ausencia de vómitos con sangre . La hemorragia gastrointestinal baja también podría provocar melena si la hemorragia se produce en el intestino delgado o en el colon proximal. [1]
El sangrado gastrointestinal puede variar desde pequeñas cantidades no visibles, que sólo se detectan mediante pruebas de laboratorio, hasta sangrado masivo en el que sale sangre de color rojo brillante y se desarrolla shock . El sangrado rápido puede causar síncope . [16] La presencia de sangre de color rojo brillante en las heces, conocida como hematoquezia , generalmente indica hemorragia gastrointestinal baja. La sangre digerida del tracto gastrointestinal superior puede aparecer de color negro en lugar de rojo, lo que produce vómito o melena como "café molido". [2] Otros signos y síntomas incluyen sensación de cansancio , mareos y piel pálida. [dieciséis]
Varios alimentos y medicamentos pueden hacer que las heces se vuelvan rojas o negras en ausencia de sangrado. [2] El bismuto que se encuentra en muchos antiácidos puede volver negras las heces, al igual que el carbón activado . [2] La sangre de la vagina o del tracto urinario también puede confundirse con sangre en las heces. [2]
El diagnóstico suele basarse en la observación directa de sangre en las heces o el vómito. Aunque la prueba de sangre oculta en heces se ha utilizado en situaciones de emergencia, este uso no se recomienda ya que la prueba solo ha sido validada para la detección del cáncer de colon. [17] En algunos casos, puede resultar difícil diferenciar entre sangrado superior e inferior. La gravedad de una hemorragia gastrointestinal superior se puede juzgar según la puntuación de Blatchford [4] o la puntuación de Rockall . [14] La puntuación de Rockall es la más precisa de las dos. [14] A partir de 2008, no existe ningún sistema de puntuación útil para las hemorragias gastrointestinales inferiores. [14]
Aspiración o lavado gástrico , donde se inserta un tubo en el estómago a través de la nariz en un intento de determinar si hay sangre en el estómago; si es negativo no descarta un sangrado gastrointestinal superior [18] pero si es positivo es útil para descartar uno en. [12] Los coágulos en las heces indican una fuente GI inferior, mientras que Melana defeca una superior. [12]
Los análisis de sangre de laboratorio recomendados incluyen: pruebas cruzadas de sangre, hemoglobina, hematocrito, plaquetas, tiempo de coagulación y electrolitos. [4] Si la proporción entre nitrógeno ureico en sangre y creatinina es superior a 30, es más probable que la fuente provenga del tracto gastrointestinal superior. [12]
Una angiografía por tomografía computarizada es útil para determinar la ubicación exacta del sangrado dentro del tracto gastrointestinal. [19] La gammagrafía nuclear es una prueba sensible para detectar hemorragia gastrointestinal oculta cuando las imágenes directas con endoscopias superiores e inferiores son negativas. La angiografía directa permite la embolización de una fuente de sangrado, pero requiere una tasa de sangrado superior a 1 ml/minuto. [20]
En pacientes con várices importantes o cirrosis, los betabloqueantes no selectivos reducen el riesgo de hemorragia futura. [11] Con una frecuencia cardíaca objetivo de 55 latidos por minuto, los bloqueadores B reducen el riesgo absoluto de hemorragia en un 10%. [11] La ligadura endoscópica con banda (EBL) también es eficaz para mejorar los resultados. [11] Se recomiendan bloqueadores B o EBL como medidas preventivas iniciales. [11] En pacientes que han tenido un sangrado por várices previo, se recomiendan ambos tratamientos. [11] Alguna evidencia respalda la adición de mononitrato de isosorbida . [21] Se recomienda realizar pruebas y tratar a aquellos que son positivos para H. pylori . [14] La derivación portosistémica intrahepática transyugular (TIPS) se puede utilizar para prevenir el sangrado en personas que vuelven a sangrar a pesar de otras medidas. [14]
Entre los pacientes ingresados en la UCI con alto riesgo de hemorragia, parece útil un IBP o H2RA. [22] [23]
El enfoque inicial es la reanimación comenzando con el manejo de las vías respiratorias y la reanimación con líquidos mediante líquidos intravenosos o sangre. [4] Varios medicamentos pueden mejorar los resultados según la fuente del sangrado. [4]
Según la evidencia de personas con otros problemas de salud, se cree que los cristaloides y los coloides son equivalentes para el sangrado por úlcera péptica. [4] El tratamiento con inhibidores de la bomba de protones (IBP) antes de la endoscopia puede disminuir la necesidad de tratamiento hemostático endoscópico; sin embargo, no está claro si este tratamiento reduce la mortalidad, el riesgo de resangrado o la [ aclaración necesaria ] y la necesidad de cirugía. . [24] Las formulaciones orales e intravenosas pueden ser equivalentes; sin embargo, la evidencia que respalda esto es subóptima. [25] En aquellos con enfermedad menos grave y donde la endoscopia está rápidamente disponible, tienen menos importancia clínica inmediata. [24] Existe evidencia provisional del beneficio del ácido tranexámico , que inhibe la degradación de los coágulos. [26] La somatostatina y la octreotida , aunque se recomiendan para el sangrado por varices, no se ha encontrado que sean de uso general para sangrados no varicosos. [4] Después del tratamiento de una úlcera sangrante de alto riesgo, la administración endoscópica de un IBP una vez o al día en lugar de una infusión parece funcionar igual de bien y es menos costosa (el método puede ser por vía oral o intravenosa). [27]
Para la reposición inicial de líquidos, se prefieren los coloides o la albúmina en personas con cirrosis. [4] Los medicamentos generalmente incluyen octreotida o, si no están disponibles, vasopresina y nitroglicerina para reducir las presiones venosas portales. [11] La terlipresina parece ser más efectiva que la octreotida, pero no está disponible en muchas áreas del mundo. [14] [28] Es el único medicamento que ha demostrado reducir la mortalidad en el sangrado varicoso agudo. [28] Esto se suma a las bandas endoscópicas o la escleroterapia para las várices. [11] Si esto es suficiente, se pueden utilizar betabloqueantes y nitratos para prevenir el resangrado. [11] Si el sangrado continúa, se puede utilizar un taponamiento con balón con un tubo de Sengstaken-Blakemore o un tubo de Minnesota en un intento de comprimir mecánicamente las várices. [11] Esto luego puede ir seguido de una derivación portosistémica intrahepática transyugular . [11] En las personas con cirrosis, los antibióticos disminuyen la posibilidad de volver a sangrar, acortan el tiempo de estancia en el hospital y disminuyen la mortalidad. [5] La octreotida reduce la necesidad de transfusiones de sangre [29] y puede disminuir la mortalidad. [30] No se han realizado ensayos de vitamina K. [31]
La evidencia sobre el beneficio de las transfusiones de sangre en el sangrado gastrointestinal es deficiente y alguna evidencia encuentra daño. [8] En personas en shock , se recomiendan concentrados de glóbulos rojos O-negativos . [2] Si se utilizan grandes cantidades de glóbulos rojos, se deben administrar plaquetas adicionales y plasma fresco congelado (PFC) para prevenir coagulopatías . [4] En alcohólicos , se sugiere la PFC antes de la confirmación de una coagulopatía debido a presuntos problemas de coagulación sanguínea. [2] La evidencia respalda la postergación de las transfusiones de sangre en aquellos que tienen una hemoglobina superior a 7 a 8 g/dL y sangrado moderado, incluso en aquellos con enfermedad arterial coronaria preexistente . [7] [10]
Si el INR es superior a 1,5 a 1,8, la corrección con plasma fresco congelado o complejo de protrombina puede disminuir la mortalidad. [4] No se ha determinado la evidencia de un daño o beneficio del factor VII activado recombinante en personas con enfermedades hepáticas y hemorragia gastrointestinal. [32] Se puede utilizar un protocolo de transfusión masiva , pero falta evidencia para esta indicación. [14]
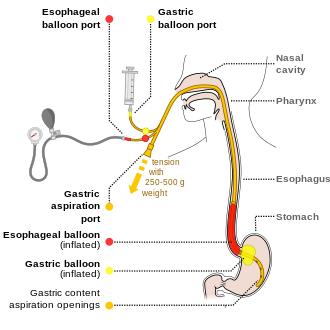
No se han determinado los beneficios versus riesgos de colocar una sonda nasogástrica en personas con hemorragia gastrointestinal superior. [4] Se recomienda la evaluación endoscópica dentro de las 24 horas, [4] además del tratamiento médico. [33] Se pueden utilizar varios tratamientos endoscópicos, que incluyen: inyección de epinefrina , ligadura con banda, escleroterapia y pegamento de fibrina, según lo que se encuentre. [2] Los agentes procinéticos como la eritromicina antes de la endoscopia pueden disminuir la cantidad de sangre en el estómago y así mejorar la visión del operador. [4] También disminuyen la cantidad de transfusiones de sangre necesarias. [34] La endoscopia temprana reduce la hospitalización y la cantidad de transfusiones de sangre necesarias. [4] Algunos recomiendan habitualmente una segunda endoscopia en el plazo de un día [14], pero otros sólo en situaciones específicas. [20] Los inhibidores de la bomba de protones, si no se han iniciado antes, se recomiendan en aquellos en quienes se encuentran signos de alto riesgo de hemorragia. [4] Las dosis altas y bajas de IBP parecen equivalentes en este momento. [35] También se recomienda que las personas con signos de alto riesgo permanezcan en el hospital durante al menos 72 horas. [4] Aquellos con bajo riesgo de volver a sangrar pueden comenzar a comer normalmente 24 horas después de la endoscopia. [4] Si otras medidas fallan o no están disponibles, se puede intentar el taponamiento esofágico con balón . [2] Si bien existe una tasa de éxito de hasta el 90 %, existen algunas complicaciones potencialmente importantes, como la aspiración y la perforación esofágica . [2]
La colonoscopia es útil para el diagnóstico y tratamiento de la hemorragia digestiva baja. [2] Se pueden emplear varias técnicas que incluyen clipaje, cauterización y escleroterapia. [2] La preparación para la colonoscopia toma un mínimo de seis horas, lo que en aquellos que sangran rápidamente puede limitar su aplicabilidad. [36] La cirugía, aunque rara vez se usa para tratar hemorragias gastrointestinales superiores, todavía se usa comúnmente para controlar las hemorragias gastrointestinales inferiores cortando la parte de los intestinos que está causando el problema. [2] La embolización angiográfica se puede utilizar para hemorragias gastrointestinales superiores e inferiores. [2] También se puede considerar la derivación portosistémica intrahepática transyugular (TIPS). [14]
La muerte en personas con una hemorragia gastrointestinal se debe más comúnmente a otras enfermedades (algunas de las cuales pueden haber contribuido a la hemorragia, como el cáncer o la cirrosis) que a la hemorragia en sí. [2] De los ingresados en un hospital debido a una hemorragia gastrointestinal, la muerte ocurre en aproximadamente el 7%. [14] A pesar del tratamiento, el resangrado ocurre en alrededor del 7 al 16% de las personas con hemorragia gastrointestinal superior. [3] En aquellos con várices esofágicas, el sangrado ocurre aproximadamente entre el 5% y el 15% al año y si han sangrado una vez, existe un mayor riesgo de sufrir más sangrado dentro de las seis semanas. [11] Las pruebas y el tratamiento de H. pylori, si se encuentra, pueden prevenir el resangrado en personas con úlceras pépticas. [4] Es necesario considerar cuidadosamente los beneficios versus los riesgos de reiniciar el tratamiento con anticoagulantes como la aspirina o la warfarina y los antiinflamatorios como los AINE . [4] Si se necesita aspirina para la prevención de enfermedades cardiovasculares, es razonable reiniciarla dentro de los siete días en combinación con un IBP para aquellos con hemorragia gastrointestinal superior no varicosa. [20]
La hemorragia gastrointestinal del tracto superior ocurre entre 50 y 150 por 100.000 adultos por año. [8] Es más común que la hemorragia gastrointestinal baja, que se estima que ocurre a una tasa de 20 a 30 por 100.000 por año. [2] El riesgo de hemorragia es más común en los hombres y aumenta con la edad. [2]