Los antibióticos quinolónicos constituyen un gran grupo de bactericidas de amplio espectro que comparten una estructura central bicíclica relacionada con la sustancia 4-quinolona . [1] Se utilizan en medicina humana y veterinaria para tratar infecciones bacterianas , así como en la cría de animales, específicamente en la producción avícola. [2]
Casi todos los antibióticos quinolónicos que se utilizan son fluoroquinolonas , que contienen un átomo de flúor en su estructura química y son eficaces contra bacterias tanto gramnegativas como grampositivas . Un ejemplo es la ciprofloxacina , uno de los antibióticos más utilizados en todo el mundo. [3] [4]


Las fluoroquinolonas se utilizan a menudo para las infecciones genitourinarias [5] y se utilizan ampliamente en el tratamiento de infecciones adquiridas en el hospital asociadas con catéteres urinarios. En las infecciones adquiridas en la comunidad, se recomiendan solo cuando existen factores de riesgo de resistencia a múltiples fármacos o después de que otros regímenes antibióticos hayan fallado. Sin embargo, para los casos agudos graves de pielonefritis o prostatitis bacteriana en los que la persona puede necesitar ser hospitalizada, las fluoroquinolonas se recomiendan como terapia de primera línea. [6]
Debido a que las personas con enfermedad de células falciformes tienen un mayor riesgo de desarrollar osteomielitis por Salmonella , las fluoroquinolonas son los "medicamentos de elección" debido a su capacidad de ingresar al tejido óseo sin quelarlo, como se sabe que hacen las tetraciclinas . [ cita requerida ]
Las fluoroquinolonas ocupan un lugar destacado en las directrices para el tratamiento de la neumonía adquirida en el hospital. [7]
En la mayoría de los países, las fluoroquinolonas están aprobadas para su uso en niños sólo en circunstancias estrictamente definidas, debido en parte a la observación de altas tasas de eventos adversos musculoesqueléticos en animales jóvenes tratados con fluoroquinolonas. En el Reino Unido, las indicaciones de prescripción de fluoroquinolonas para niños están severamente restringidas. Sólo el ántrax inhalatorio y las infecciones por pseudomonas en infecciones de fibrosis quística son indicaciones autorizadas en el Reino Unido debido a las preocupaciones de seguridad en curso. En un estudio que comparó la seguridad y eficacia de levofloxacino con la de azitromicina o ceftriaxona en 712 niños con neumonía adquirida en la comunidad, el 6% de los tratados con levofloxacino y el 4% de los tratados con antibióticos de comparación experimentaron eventos adversos graves. La mayoría de estos fueron considerados por el médico tratante como no relacionados o dudosamente relacionados con el fármaco del estudio. Se observaron dos muertes en el grupo de levofloxacino, ninguna de las cuales se pensó que estuviera relacionada con el tratamiento. Los informes espontáneos al Sistema de Informes de Efectos Adversos de la FDA de EE. UU. en el momento del Comité Asesor de Medicamentos Pediátricos de la FDA de EE. UU. el 20 de septiembre de 2011 incluyeron eventos musculoesqueléticos (39, incluidos cinco casos de ruptura de tendones) y eventos del sistema nervioso central (19, incluidos cinco casos de convulsiones) como los informes espontáneos más comunes entre abril de 2005 y marzo de 2008. Se estima que se completaron 130.000 recetas pediátricas de levofloxacino en nombre de 112.000 pacientes pediátricos durante ese período. [8]
Los metanálisis concluyen que las fluoroquinolonas presentan poco o ningún riesgo adicional para los niños en comparación con otras clases de antibióticos. [9] [10] [11] El uso de fluoroquinolonas en niños puede ser apropiado cuando la infección es causada por bacterias resistentes a múltiples fármacos , o cuando las opciones de tratamiento alternativas requieren administración parenteral y se prefiere la terapia oral. [12]
Si bien las reacciones típicas de los efectos secundarios de los medicamentos son leves a moderadas, a veces ocurren efectos adversos graves, como el suicidio.
Las fluoroquinolonas pueden aumentar el riesgo de síntomas psiquiátricos, como depresión y reacciones psicóticas, que pueden derivar en pensamientos suicidas o intentos de suicidio. [13]
Por ejemplo, informes recientes de médicos forenses de alto rango sobre dos suicidios muestran los riesgos de las fluoroquinolonas en la vida cotidiana. Ninguna de las víctimas tenía antecedentes de depresión o problemas de salud mental. Sin embargo, a ambos hombres se les había recetado ciprofloxacino poco antes de suicidarse. [14] [15]
En un “Informe para prevenir futuras muertes”, ordenado por la ley del Reino Unido, uno de los médicos forenses señaló que no hay ninguna razón convincente por la que los pacientes deban esperar correr el riesgo de volverse suicidas a causa de un antibiótico, a menos que el médico que lo prescribe les informe sobre este hecho y los síntomas potenciales. [14]
Una revisión de 2024 de la Agencia Reguladora de Medicamentos y Productos Sanitarios del Reino Unido examinó la eficacia de las medidas actuales para reducir estos riesgos identificados de las fluoroquinolonas. Concluyó que “las fluoroquinolonas sistémicas ahora solo deben prescribirse cuando otros antibióticos comúnmente recomendados no sean apropiados”. [16]
Los efectos sobre el sistema nervioso incluyen insomnio, inquietud y, en raras ocasiones, convulsiones y psicosis. [17] Se han observado otros eventos adversos raros y graves con diversos grados de evidencia de causalidad. [18] [19] [20] [21]
En 2008, la FDA de EE. UU. agregó advertencias de recuadro negro en todas las fluoroquinolonas, advirtiendo del mayor riesgo de daño a los tendones. [22] En 2016, la FDA encontró que el uso sistémico (por vía oral o inyección) de fluoroquinolonas estaba asociado con "efectos secundarios graves incapacitantes y potencialmente permanentes" que involucraban los tendones, músculos, articulaciones, nervios y sistema nervioso central, concluyendo que estos efectos secundarios generalmente superan los beneficios para las personas con sinusitis aguda, bronquitis aguda e infecciones del tracto urinario no complicadas cuando hay otras opciones de tratamiento disponibles. [23] En 2018 se agregaron preocupaciones con respecto al bajo nivel de azúcar en sangre y los problemas de salud mental. [24] En diciembre de 2018, la FDA emitió una advertencia sobre un mayor riesgo de aneurismas aórticos y disecciones aórticas asociadas con el uso de fluoroquinolonas. Esta advertencia estaba dirigida específicamente a adultos mayores y pacientes con afecciones como hipertensión, síndrome de Marfan, síndrome de Ehlers-Danlos, aterosclerosis, enfermedad vascular periférica y antecedentes de aneurismas. [25]
Las quinolonas se asocian con un pequeño riesgo de tendinitis y ruptura de tendones; una revisión de 2013 encontró que la incidencia de lesión de tendones entre quienes toman fluoroquinolonas era de entre 0,08 y 0,20%. [26] El riesgo parece ser mayor entre las personas mayores de 60 años y las que también toman corticosteroides; [26] el riesgo también puede ser mayor entre las personas que son hombres, tienen un problema articular o de tendón preexistente, tienen enfermedad renal o son muy activas. [27] Algunos expertos han recomendado evitar las fluoroquinolonas en deportistas. [27] Si ocurre tendinitis, generalmente aparece dentro de un mes, y el tendón más común lesionado parece ser el tendón de Aquiles . [26] La causa no se entiende bien. [26]
Las fluoroquinolonas pueden aumentar la tasa de desgarros raros pero graves en la aorta en un 31% en comparación con otros antibióticos. [28] Las personas con mayor riesgo incluyen aquellas con aneurisma aórtico, hipertensión, ciertas afecciones genéticas como el síndrome de Marfan y el síndrome de Ehlers-Danlos , y los ancianos. Para estas personas, las fluoroquinolonas deben usarse solo cuando no haya otras opciones de tratamiento disponibles. [29] Un año después del anuncio de advertencia, se informó que los comportamientos de prescripción no habían cambiado. [25]
La colitis por Clostridium difficile puede producirse en relación con el uso de cualquier fármaco antibacteriano, especialmente aquellos con un amplio espectro de actividad, como la clindamicina, las cefalosporinas y las fluoroquinolonas. El tratamiento con fluoroquinolinas se asocia a un riesgo similar [30] o menor [31] [32] al asociado con las cefalosporinas de amplio espectro. La administración de fluoroquinolinas puede estar asociada con la adquisición y proliferación de una cepa de Clostridium particularmente virulenta. [33]
En términos más generales, las fluoroquinolonas son toleradas y sus efectos secundarios típicos son de leves a moderados. [34] Los efectos secundarios comunes incluyen efectos gastrointestinales como náuseas, vómitos y diarrea, así como dolor de cabeza e insomnio. La vigilancia posterior a la comercialización ha revelado una variedad de efectos adversos relativamente raros pero graves asociados con todos los miembros de la clase de antibacterianos de las fluoroquinolonas. Entre ellos, los problemas en los tendones y la exacerbación de los síntomas del trastorno neurológico miastenia gravis son objeto de advertencias de "recuadro negro" en los Estados Unidos. [35] [36]
Una revisión de fluoroquinolonas realizada en toda la UE en 2018 concluyó que están asociadas con efectos secundarios graves, entre ellos tendinitis, rotura de tendones, artralgia, dolor en las extremidades, alteración de la marcha, neuropatías asociadas con parestesia, depresión, fatiga, deterioro de la memoria, trastornos del sueño y deterioro de la audición, la visión, el gusto y el olfato. El daño a los tendones (especialmente al tendón de Aquiles, pero también a otros tendones) puede ocurrir dentro de las 48 horas posteriores al inicio del tratamiento con fluoroquinolonas, pero el daño puede demorarse varios meses después de suspender el tratamiento. [37]
La tasa general de eventos adversos en personas tratadas con fluoroquinolonas es aproximadamente similar a la observada en personas tratadas con otras clases de antibióticos. [31] [38] [39] [40] Un estudio de los Centros para el Control y la Prevención de Enfermedades de EE. UU. encontró que las personas tratadas con fluoroquinolonas experimentaron eventos adversos lo suficientemente graves como para llevar a una visita al departamento de emergencias con mayor frecuencia que aquellos tratados con cefalosporinas o macrólidos , pero con menor frecuencia que aquellos tratados con penicilinas , clindamicina , sulfonamidas o vancomicina . [41]
Las fluoroquinolonas prolongan el intervalo QT del corazón al bloquear los canales de potasio dependientes del voltaje. [42] La prolongación del intervalo QT puede provocar torsades de pointes , una arritmia potencialmente mortal , pero en la práctica, esto parece relativamente poco común en parte porque las fluoroquinolonas más recetadas (ciprofloxacino y levofloxacino) solo prolongan mínimamente el intervalo QT. [43]
En un estudio de 2019 del Journal of the American College of Cardiology se descubrió que las fluoroquinolonas podrían aumentar el riesgo de enfermedades de las válvulas cardíacas. [44]
Los eventos que pueden ocurrir en caso de sobredosis aguda son raros e incluyen insuficiencia renal y convulsiones. [45] Los grupos de pacientes susceptibles, como los niños y los ancianos, tienen mayor riesgo de reacciones adversas durante el uso terapéutico. [34] [46] [47]
Los mecanismos de toxicidad de las fluoroquinolonas se han atribuido a sus interacciones con diferentes complejos receptores, como el bloqueo del complejo receptor GABA A dentro del sistema nervioso central, lo que lleva a efectos de tipo excitotóxico [36] y estrés oxidativo. [48]
Los productos que contienen cationes multivalentes , como los antiácidos que contienen aluminio o magnesio , y los productos que contienen calcio, hierro o zinc, invariablemente resultan en una marcada reducción de la absorción oral de las fluoroquinolonas. [49] Otros fármacos que interactúan con las fluoroquinolonas incluyen sucralfato , probenecid , cimetidina , teofilina , warfarina , agentes antivirales , fenitoína , ciclosporina , rifampicina , pirazinamida y cicloserina . [49]
La administración de antibióticos quinolónicos a un individuo dependiente de benzodiazepinas puede precipitar síntomas agudos de abstinencia de benzodiazepinas debido a que las quinolonas desplazan a las benzodiazepinas de sus sitios de unión. [50] Las fluoroquinolonas tienen una especificidad variable para el citocromo P450 , por lo que pueden tener interacciones con fármacos eliminados por esas enzimas; el orden de mayor a menor inhibición de P450 es enoxacina > ciprofloxacina > norfloxacina > ofloxacina, levofloxacina, trovafloxacina, gatifloxacina, moxifloxacina. [49]
Las quinolonas no se recomiendan en personas con epilepsia , síndrome de Marfan , síndrome de Ehlers-Danlos , [51] prolongación del intervalo QT , lesiones preexistentes del SNC o inflamación del SNC, o que hayan tenido un accidente cerebrovascular . [36] Es mejor evitarlas en la población de deportistas. [52] Existen preocupaciones de seguridad por el uso de fluoroquinolonas durante el embarazo, por lo que están contraindicadas a menos que no exista otro antibiótico alternativo seguro. [53] Sin embargo, un metanálisis que analizó el resultado de los embarazos que involucraron el uso de quinolonas en el primer trimestre no encontró un mayor riesgo de malformaciones. [54] También están contraindicadas en niños debido a los riesgos de daño al sistema musculoesquelético. [55] Su uso en niños no está absolutamente contraindicado, sin embargo, para ciertas infecciones graves en las que otros antibióticos no son una opción, su uso puede estar justificado. [56] Las quinolonas tampoco deben administrarse a personas con hipersensibilidad conocida a la clase de fármacos. [57] [58]
El farmacóforo básico , o estructura activa, de la clase de las fluoroquinolonas se basa en el sistema de anillos de quinolina . [59] La adición del átomo de flúor en C6 distingue a las fluoroquinolonas de generaciones sucesivas de las quinolonas de primera generación. Desde entonces se ha demostrado que la adición del átomo de flúor C6 no es necesaria para la actividad antibacteriana de esta clase ( circa 1997). [60]
Debido a que el uso de antibióticos de amplio espectro favorece la propagación de cepas resistentes a múltiples fármacos y el desarrollo de infecciones por Clostridium difficile , las guías de tratamiento suelen recomendar minimizar el uso de fluoroquinolonas y otros antibióticos de amplio espectro en infecciones menos graves y en aquellas en las que no existen factores de riesgo de resistencia a múltiples fármacos. Se ha recomendado que las fluoroquinolonas no se utilicen como agente de primera línea para la neumonía adquirida en la comunidad, [61] recomendando en su lugar macrólidos o doxiciclina como agentes de primera línea. El Grupo de Trabajo sobre Streptococcus pneumoniae resistente a fármacos recomienda que las fluoroquinolonas se utilicen para el tratamiento ambulatorio de la neumonía adquirida en la comunidad solo después de que se hayan probado y hayan fallado otras clases de antibióticos, o en casos con Streptococcus pneumoniae resistente a fármacos demostrado . [62]
La resistencia a las quinolonas puede evolucionar rápidamente, incluso durante el curso de un tratamiento. Numerosos patógenos , incluida la Escherichia coli , suelen mostrar resistencia. [63] Se ha implicado un uso veterinario generalizado de quinolonas, en particular en Europa. [64]
Las fluoroquinolonas se habían convertido en la clase de antibióticos más comúnmente recetados a adultos en 2002. Casi la mitad (42%) de estas prescripciones fueron para afecciones no aprobadas por la FDA de EE. UU., como bronquitis aguda , otitis media e infección aguda del tracto respiratorio superior, según un estudio financiado en parte por la Agencia para la Investigación y la Calidad de la Atención Médica . [65] [66] Además, se recetan comúnmente para afecciones médicas, como enfermedades respiratorias agudas, que generalmente son causadas por infecciones virales. [67]
Se conocen tres mecanismos de resistencia. [68] Algunos tipos de bombas de eflujo pueden actuar para disminuir la concentración intracelular de quinolonas. [69] En las bacterias gramnegativas, los genes de resistencia mediados por plásmidos producen proteínas que pueden unirse a la ADN girasa , protegiéndola de la acción de las quinolonas. Finalmente, las mutaciones en sitios clave en la ADN girasa o la topoisomerasa IV pueden disminuir su afinidad de unión a las quinolonas, disminuyendo la eficacia de los fármacos. [ cita requerida ]

Las quinolonas son fármacos bactericidas quimioterapéuticos. Interfieren en la replicación del ADN al impedir que el ADN bacteriano se desenrolle y se duplique. [70] Específicamente, inhiben la actividad de la ligasa de las topoisomerasas de tipo II , la ADN girasa y la topoisomerasa IV, que cortan el ADN para introducir el superenrollamiento, mientras que dejan la actividad de la nucleasa inalterada. Con la actividad de la ligasa interrumpida, estas enzimas liberan ADN con roturas de cadena simple y doble que conducen a la muerte celular. [71] La mayoría de las quinolonas en uso clínico son fluoroquinolonas, que tienen un átomo de flúor unido al sistema de anillo central, típicamente en la posición 6 o la posición C-8 . La mayoría de ellas se nombran con el sufijo -oxacina . Las quinolonas de primera y segunda generación son en gran medida activas contra bacterias Gram-negativas, mientras que las quinolonas de tercera y cuarta generación tienen una mayor actividad contra bacterias Gram-positivas y anaeróbicas. [72] Algunas quinolonas que contienen sustituyentes aromáticos en sus posiciones C-7 son altamente activas contra la topoisomerasa tipo II eucariota. [73]
También se ha propuesto que los antibióticos quinolónicos causan la oxidación de los nucleótidos de guanina en el conjunto de nucleótidos bacterianos, y que este proceso contribuye a la citotoxicidad de estos agentes. [74] La incorporación de nucleótidos de guanina oxidados al ADN podría ser bactericida. La citotoxicidad bacteriana podría surgir de la reparación incompleta de la 8-oxo-2'-desoxiguanosina muy espaciada en el ADN, lo que da lugar a roturas de doble cadena. [74]
Las fluoroquinolonas pueden entrar fácilmente en las células a través de las porinas , por lo que se utilizan a menudo para tratar patógenos intracelulares como Legionella pneumophila y Mycoplasma pneumoniae . Para muchas bacterias gramnegativas, la ADN girasa es el objetivo, mientras que la topoisomerasa IV es el objetivo para muchas bacterias grampositivas. [ cita requerida ]
No se cree que las células eucariotas contengan ADN girasa o topoisomerasa IV. Sin embargo, existe un debate sobre si las quinolonas todavía tienen un efecto tan adverso sobre el ADN de las células sanas. Se ha demostrado que algunos compuestos de esta clase inhiben la síntesis de ADN mitocondrial . [75] [76] [77] [78]
El farmacóforo básico , o estructura activa, de la clase de las fluoroquinolonas se basa en el sistema de anillos de quinolina. [79] Varias sustituciones realizadas al anillo de quinolina dieron como resultado el desarrollo de numerosos fármacos fluoroquinolónicos. La adición del átomo de flúor en C-6 distingue a las fluoroquinolonas de generaciones sucesivas de las quinolonas de primera generación, aunque se conocen ejemplos que omiten el átomo mientras conservan la actividad antibacteriana. [60]

Aunque formalmente no es una quinolona, el ácido nalidíxico se considera el primer fármaco quinolónico. Se introdujo en 1962 para el tratamiento de infecciones del tracto urinario (ITU) en humanos. [81] El ácido nalidíxico fue descubierto por George Lesher y colaboradores en un destilado durante un intento de síntesis de cloroquina . [82] Por lo tanto, se considera que el ácido nalidíxico es el predecesor de todos los miembros de la familia de las quinolonas, incluidas la segunda, tercera y cuarta generaciones conocidas comúnmente como fluoroquinolonas. Desde la introducción del ácido nalidíxico, se han sintetizado más de 10 000 análogos , pero solo un puñado ha llegado a la práctica clínica. La primera generación también incluía otros fármacos quinolónicos, como el ácido pipemídico , el ácido oxolínico y la cinoxacina , que se introdujeron en la década de 1970. Demostraron ser solo mejoras marginales con respecto al ácido nalidíxico. [83]
Estos medicamentos se utilizaron ampliamente como tratamiento de primera línea para muchas infecciones, incluidas las más comunes, como la sinusitis aguda, la bronquitis aguda y las infecciones urinarias no complicadas. [84] Comenzaron a surgir informes de eventos adversos graves y la FDA agregó por primera vez una advertencia de recuadro negro a las fluoroquinolonas en julio de 2008 por el aumento del riesgo de tendinitis y ruptura de tendones. En febrero de 2011, se agregó a la advertencia el riesgo de empeoramiento de los síntomas para las personas con miastenia gravis. En agosto de 2013, la agencia exigió actualizaciones de las etiquetas para describir el potencial de neuropatía periférica irreversible (daño nervioso grave). [ cita requerida ]
En noviembre de 2015, un Comité Asesor de la FDA analizó los riesgos y beneficios de las fluoroquinolonas para el tratamiento de la sinusitis bacteriana aguda, la exacerbación bacteriana aguda de la bronquitis crónica y las infecciones urinarias no complicadas basándose en nueva información de seguridad. La nueva información se centró en dos o más efectos secundarios que se producen al mismo tiempo y que pueden causar un deterioro irreversible. El comité asesor concluyó que los graves riesgos asociados con el uso de fluoroquinolonas para este tipo de infecciones no complicadas generalmente superan los beneficios para los pacientes con otras opciones de tratamiento. [84] [85] [86] [87] [88] El comité conjunto de 21 miembros recomendó abrumadoramente advertencias más estrictas en las etiquetas de los envases debido a los efectos secundarios poco frecuentes, pero a veces devastadores. [89]
El 12 de mayo de 2016, la FDA emitió un comunicado sobre la seguridad de los medicamentos en el que se aconsejaba que las fluoroquinolonas se reservaran para estas afecciones solo cuando no hubiera otras opciones disponibles debido a que se presentaran simultáneamente efectos secundarios potencialmente permanentes e incapacitantes. El comunicado sobre la seguridad de los medicamentos también anunció las actualizaciones de etiquetado necesarias para reflejar esta nueva información de seguridad. [84] La FDA publicó otro cambio de etiquetado en julio de 2017, reforzando las advertencias sobre los efectos adversos potencialmente incapacitantes y limitando el uso de estos medicamentos a tratamientos de segunda línea para la sinusitis aguda, la bronquitis aguda y las infecciones urinarias no complicadas. [84]
La primera generación de quinolonas comenzó tras la introducción del ácido nalidíxico, una familia de naftiridinas relacionada, pero estructuralmente distinta, en 1962 para el tratamiento de las infecciones urinarias en humanos. [90] El ácido nalidíxico fue descubierto por George Lesher y sus colaboradores en un destilado químico durante un intento de síntesis del agente antipalúdico cloroquinolínico, la cloroquina . [91] Las clases de antibióticos naftiridona y quinolona previenen la replicación del ADN bacteriano al inhibir los eventos de desenrollado del ADN, y pueden ser tanto bacteriostáticos como bactericidas. [70] (Ver Mecanismo de acción anteriormente). La mayoría de las quinolonas en uso clínico pertenecen a la clase de segunda generación de "fluoroquinolonas", que tienen una verdadera estructura de quinolina, mantienen el grupo de ácido carboxílico C-3 y agregan un átomo de flúor al anillo que contiene todo el carbono, típicamente en las posiciones C-6 o C-8. [72]
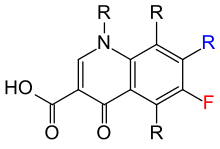
Las quinolonas se pueden clasificar en generaciones según sus espectros antibacterianos. [92] [93] Los agentes de la generación anterior son, en general, de espectro más estrecho que los posteriores, pero no se emplea ningún estándar para determinar qué fármaco pertenece a qué generación. El único estándar universal aplicado es la agrupación de los fármacos no fluorados que se encuentran dentro de esta clase (quinolonas) dentro del encabezado de primera generación. Como tal, existe una amplia variación dentro de la literatura que depende de los métodos empleados por los autores. [ cita requerida ]
La primera generación se utiliza con poca frecuencia. Los fármacos que se recetan con frecuencia son moxifloxacino , ciprofloxacino y levofloxacino .
Los fármacos de primera generación estructuralmente relacionados, pero formalmente no 4-quinolonas, incluyen cinoxacina , [94] ácido nalidíxico , [94] y ácido piromídico , ácido pipemídico.
La clase de segunda generación a veces se subdivide en “Clase 1” y “Clase 2”. [94]
Un fármaco de segunda generación estructuralmente relacionado, pero formalmente no una 4-quinolona, es la enoxacina . [94]
A diferencia de la primera y segunda generaciones, la tercera generación es activa contra los estreptococos . [94]
Un fármaco de tercera generación estructuralmente relacionado, pero formalmente no una 4-quinolona, es la tosufloxacina (Ozex, Tosacin).
Las fluoroquinolonas de cuarta generación actúan sobre la ADN girasa y la topoisomerasa IV. [97] Esta doble acción retarda el desarrollo de resistencia. [ dudoso – discutir ]
Dos fármacos de cuarta generación estructuralmente relacionados, pero formalmente no 4-quinolonas, son la gemifloxacina y la trovafloxacina (retirada del uso clínico). [94] [95]
En desarrollo:
Las quinolonas se han utilizado ampliamente en la cría de animales y varios agentes tienen aplicaciones específicas en veterinaria.
![]() Este artículo incorpora material de dominio público de la FDA que actualiza las advertencias sobre los antibióticos fluoroquinolónicos. Departamento de Salud y Servicios Humanos de los Estados Unidos .
Este artículo incorpora material de dominio público de la FDA que actualiza las advertencias sobre los antibióticos fluoroquinolónicos. Departamento de Salud y Servicios Humanos de los Estados Unidos .
{{cite journal}}: CS1 maint: DOI inactivo a partir de septiembre de 2024 ( enlace )De 1995 a 2002, la prescripción inadecuada de antibióticos para las infecciones respiratorias agudas, que suelen estar causadas por virus y, por tanto, no responden a los antibióticos, descendió del 61 al 49 por ciento. Sin embargo, el uso de antibióticos de amplio espectro, como las fluoroquinolonas, aumentó del 41 al 77 por ciento entre 1995 y 2001. El uso excesivo de estos antibióticos eventualmente los volverá inútiles para tratar infecciones resistentes a los antibióticos, para las cuales se supone que los antibióticos de amplio espectro están reservados.