
Un oncovirus o virus oncogénico es un virus que puede causar cáncer. [4] Este término se originó a partir de estudios de retrovirus de transformación aguda en las décadas de 1950 y 1960, [5] cuando se utilizó el término "oncornavirus" para denotar su origen de virus de ARN . [6] Una vez eliminadas las letras "ARN", ahora se refiere a cualquier virus con un genoma de ADN o ARN que causa cáncer y es sinónimo de " virus tumoral " o "virus del cáncer". La gran mayoría de los virus humanos y animales no causan cáncer, probablemente debido a una larga coevolución entre el virus y su huésped. Los oncovirus han sido importantes no sólo en epidemiología , sino también en las investigaciones de los mecanismos de control del ciclo celular , como la proteína del retinoblastoma .
La Agencia Internacional para la Investigación del Cáncer de la Organización Mundial de la Salud estimó que en 2002, la infección causó el 17,8% de los cánceres humanos, y el 11,9% fue causado por uno de siete virus. [7] Un estudio de 2020 de 2658 muestras de 38 tipos diferentes de cáncer encontró que el 16% estaba asociado con un virus. [8] Estos cánceres podrían prevenirse fácilmente mediante vacunación (p. ej., vacunas contra el virus del papiloma ), diagnosticarse con análisis de sangre simples y tratarse con compuestos antivirales menos tóxicos.
Generalmente, los virus tumorales causan poca o ninguna enfermedad después de la infección en sus huéspedes, o causan enfermedades no neoplásicas como hepatitis aguda para el virus de la hepatitis B o mononucleosis para el virus de Epstein-Barr . Una minoría de personas (o animales) desarrollará cáncer después de la infección. Esto ha complicado los esfuerzos para determinar si un virus determinado causa cáncer o no. Los conocidos postulados de Koch , constructos del siglo XIX desarrollados por Robert Koch para establecer la probabilidad de que Bacillus anthracis cause la enfermedad del ántrax , no son aplicables a las enfermedades virales. En primer lugar, esto se debe a que los virus no pueden aislarse realmente en cultivo puro; ni siquiera las técnicas de aislamiento más estrictas pueden excluir virus contaminantes no detectados con características de densidad similares, y los virus deben cultivarse en células. En segundo lugar, la infección y el transporte de virus asintomáticos son la norma para la mayoría de los virus tumorales, lo que viola el tercer principio de Koch. Relman y Fredericks han descrito las dificultades que existen para aplicar los postulados de Koch a los cánceres inducidos por virus. [9] Finalmente, la restricción del huésped para los virus humanos hace que no sea ético transmitir experimentalmente un virus sospechoso de cáncer. Otras medidas, como los criterios de AB Hill , [10] son más relevantes para la virología del cáncer pero también tienen algunas limitaciones a la hora de determinar la causalidad.
Los virus tumorales se presentan en una variedad de formas: los virus con un genoma de ADN , como el adenovirus , y los virus con un genoma de ARN, como el virus de la hepatitis C (VHC), pueden causar cáncer, al igual que los retrovirus que tienen genomas de ADN y ARN ( humano) . Virus linfotrópico T y virus de la hepatitis B , que normalmente se replica como un virus de ADN mixto, bicatenario y monocatenario, pero que también tiene un componente de replicación retroviral). En muchos casos, los virus tumorales no causan cáncer en sus huéspedes nativos, sino sólo en especies muertas. Por ejemplo, los adenovirus no causan cáncer en humanos, sino que son responsables de resfriados, conjuntivitis y otras enfermedades agudas. Sólo se vuelven tumorigénicos cuando se infectan en determinadas especies de roedores, como los hámsteres sirios. Algunos virus son tumorigénicos cuando infectan una célula y persisten como episomas circulares o plásmidos, replicándose por separado del ADN de la célula huésped ( virus de Epstein-Barr y herpesvirus asociado al sarcoma de Kaposi ). Otros virus sólo son cancerígenos cuando se integran en el genoma de la célula huésped como parte de un accidente biológico, como los poliomavirus y los papilomavirus. [ cita necesaria ]

Un mecanismo viral oncogénico directo [11] implica la inserción de genes oncogénicos virales adicionales en la célula huésped o la mejora de genes oncogénicos ya existentes ( protooncogenes ) en el genoma. Por ejemplo, se ha demostrado que vFLIP y vCyclin interfieren indirectamente con la vía de señalización de TGF-β al inducir el grupo oncogénico mir17-92 del huésped. [12]
La oncogenicidad viral indirecta implica una inflamación crónica inespecífica que se produce durante décadas de infección, como es el caso del cáncer de hígado inducido por el VHC. Estos dos mecanismos difieren en su biología y epidemiología: los virus tumorales directos deben tener al menos una copia del virus en cada célula tumoral que exprese al menos una proteína o ARN que esté provocando que la célula se vuelva cancerosa. Debido a que en estos tumores se expresan antígenos de virus extraños , las personas inmunodeprimidas, como los pacientes con SIDA o trasplantados, tienen un mayor riesgo de sufrir estos tipos de cáncer. [ cita necesaria ]
Los virus de tumores indirectos crónicos, por otro lado, pueden perderse (al menos en teoría) a partir de un tumor maduro que ha acumulado suficientes mutaciones y condiciones de crecimiento (hiperplasia) debido a la inflamación crónica de la infección viral. En este último caso, es controvertido, pero al menos teóricamente posible, que un virus tumoral indirecto pueda sufrir un "ataque y fuga" y, por tanto, el virus se pierda del tumor clínicamente diagnosticado. En términos prácticos, esto es algo poco común si ocurre. [ cita necesaria ]

Los oncovirus de ADN suelen afectar a dos familias de proteínas supresoras de tumores: las proteínas tumorales p53 y las proteínas del retinoblastoma (Rb). Es evolutivamente ventajoso para los virus inactivar p53 porque p53 puede desencadenar la detención del ciclo celular o la apoptosis en células infectadas cuando el virus intenta replicar su ADN. [13] De manera similar, las proteínas Rb regulan muchas funciones celulares esenciales, incluido, entre otros, un punto de control crucial del ciclo celular, lo que las convierte en un objetivo para los virus que intentan interrumpir la función celular normal. [14]
Si bien se han descubierto varios oncovirus de ADN, tres se han estudiado exhaustivamente. Los adenovirus pueden provocar tumores en modelos de roedores, pero no causan cáncer en humanos; sin embargo, se han explotado como vehículos de administración en terapia génica para enfermedades como la fibrosis quística y el cáncer. [15] El virus simio 40 (SV40), un poliomavirus , puede causar tumores en modelos de roedores, pero no es oncogénico en humanos. [16] Este fenómeno ha sido una de las mayores controversias de la oncogénesis en el siglo XX porque se estima que 100 millones de personas estuvieron expuestas inadvertidamente al SV40 a través de las vacunas contra la polio. [16] Se ha demostrado que el virus del papiloma humano -16 (VPH-16) provoca cáncer de cuello uterino y otros cánceres, incluido el cáncer de cabeza y cuello. [17] Estos tres virus tienen mecanismos de acción paralelos, formando un arquetipo de los oncovirus de ADN. Estos tres oncovirus de ADN son capaces de integrar su ADN en la célula huésped y utilizarlo para transcribirlo y transformar las células sin pasar por el punto de control G1/S del ciclo celular. [ cita necesaria ]
Los oncovirus de ADN transforman las células infectadas integrando su ADN en el genoma de la célula huésped. [18] Se cree que el ADN se inserta durante la transcripción o replicación, cuando las dos cadenas hibridadas se separan. [18] Este evento es relativamente raro y generalmente impredecible; No parece haber ningún predictor determinista del lugar de integración. [18] Después de la integración, el ciclo celular del huésped pierde la regulación de Rb y p53, y la célula comienza a clonarse para formar un tumor. [19]
Rb y p53 regulan la transición entre las fases G1 y S , deteniendo el ciclo celular antes de la replicación del ADN hasta que se completen los puntos de control apropiados, como la reparación del daño del ADN. [20] p53 regula el gen p21, que produce una proteína que se une al complejo ciclina D-Cdk4/6. [21] Esto previene la fosforilación de Rb y evita que la célula entre en la fase S. [21] En los mamíferos, cuando Rb está activo (no fosforilado), inhibe la familia E2F de factores de transcripción, que regulan el complejo Ciclina E - Cdk2 , que inhibe Rb, formando un circuito de retroalimentación positiva, manteniendo la célula en G1 hasta la entrada. cruza un umbral. [20] Para llevar la célula a la fase S prematuramente, los virus deben inactivar p53, que desempeña un papel central en el punto de control G1/S, así como Rb, que, aunque aguas abajo de él, normalmente se mantiene activo mediante una retroalimentación positiva. bucle. [ cita necesaria ]
Los virus emplean varios métodos para inactivar p53. La proteína E1B del adenovirus (55K) impide que p53 regule los genes uniéndose al sitio de p53 que se une al genoma. [13] En SV40, el antígeno T grande (LT) es un análogo; La LT también se une a varias otras proteínas celulares, como p107 y p130 , en los mismos residuos. [22] LT se une al dominio de unión de p53 en el ADN (en lugar de en la proteína), impidiendo nuevamente que p53 regule adecuadamente los genes. [13] En cambio, el VPH degrada p53: la proteína E6 del VPH se une a una proteína celular llamada proteína asociada a E6 (E6-AP, también conocida como UBE3A ), formando un complejo que provoca la ubiquitinación rápida y específica de p53. [23]
Rb es inactivado (lo que permite que la transición G1/S progrese sin obstáculos) por oncoproteínas virales diferentes pero análogas. La región temprana 1A (E1A) del adenovirus es una oncoproteína que se une a Rb y puede estimular la transcripción y transformar las células. [13] SV40 utiliza la misma proteína para inactivar Rb, LT, para inactivar p53. [21] El VPH contiene una proteína, E7, que puede unirse a Rb de manera muy similar. [24] Rb puede inactivarse mediante fosforilación, uniéndose a una oncoproteína viral o mediante mutaciones; las mutaciones que previenen la unión de la oncoproteína también están asociadas con el cáncer. [22]
Los oncovirus de ADN suelen causar cáncer al inactivar p53 y Rb, lo que permite una división celular no regulada y la creación de tumores. Puede haber muchos mecanismos diferentes que hayan evolucionado por separado; Además de los descritos anteriormente, por ejemplo, el Virus del Papiloma Humano inactiva p53 secuestrándolo en el citoplasma. [13]
El SV40 ha sido bien estudiado y no causa cáncer en humanos, pero un análogo descubierto recientemente llamado poliomavirus de células de Merkel se ha asociado con el carcinoma de células de Merkel , una forma de cáncer de piel. [25] Se cree que la característica de unión de Rb es la misma entre los dos virus. [25]
En la década de 1960, se creía que el proceso de replicación del virus de ARN era similar al de otros ARN monocatenarios. La replicación del ARN monocatenario implica la síntesis de ARN dependiente de ARN, lo que significaba que las enzimas codificadoras de virus producirían ARN bicatenario parcial. Se demostró que esta creencia era incorrecta porque no se encontró ARN bicatenario en la célula del retrovirus. En 1964, Howard Temin propuso la hipótesis del provirus, pero poco después se descubrió la transcripción inversa en el genoma del retrovirus.
Todos los retrovirus tienen tres dominios de codificación principales; mordaza , pol y env . En la región gag del virus se mantiene la síntesis de las proteínas internas del virión que forman las proteínas de la matriz, la cápside y la nucleocápside. En pol se almacena la información de las enzimas de integración y transcripción inversa. En env , se deriva de la superficie y transmembrana de la proteína de la envoltura viral. Hay un cuarto dominio de codificación que es más pequeño, pero existe en todos los retrovirus. Pol es el dominio que codifica la proteasa del virión.
El retrovirus comienza el viaje hacia una célula huésped uniendo una glicoproteína de superficie al receptor de la membrana plasmática de la célula. Una vez dentro de la célula, el retrovirus realiza una transcripción inversa en el citoplasma y genera una copia de ADN bicatenario del genoma de ARN. La transcripción inversa también produce estructuras idénticas conocidas como repeticiones terminales largas (LTR). Las repeticiones terminales largas se encuentran en los extremos de las cadenas de ADN y regulan la expresión de genes virales. Luego, el ADN viral se transloca al núcleo, donde una hebra del genoma retroviral se coloca en el ADN cromosómico con la ayuda de la integrasa del virión. En este punto, el retrovirus se denomina provirus. Una vez en el ADN cromosómico, el provirus es transcrito por la ARN polimerasa II celular. La transcripción conduce al empalme y a los ARNm de longitud completa y al ARN del virión de progenie de longitud completa. La proteína del virión y el ARN de la progenie se ensamblan en el citoplasma y abandonan la célula, mientras que las otras copias envían mensajes virales traducidos en el citoplasma.

No todos los oncovirus son virus de ADN . También se han asociado algunos virus de ARN , como el virus de la hepatitis C, así como ciertos retrovirus, por ejemplo, el virus linfotrópico T humano (HTLV-1) y el virus del sarcoma de Rous (RSV).
Porcentaje estimado de nuevos cánceres atribuibles al virus en todo el mundo en 2002. [7] NA indica no disponible. Se investiga continuamente la asociación de otros virus con el cáncer humano.

Los principales virus asociados con los cánceres humanos son el virus del papiloma humano , los virus de la hepatitis B y la hepatitis C , el virus de Epstein-Barr , el virus linfotrópico T humano , el herpesvirus asociado al sarcoma de Kaposi (KSHV) y el poliomavirus de células de Merkel . Los datos experimentales y epidemiológicos implican un papel causal de los virus y parecen ser el segundo factor de riesgo más importante para el desarrollo de cáncer en humanos, superado sólo por el consumo de tabaco. [41] El modo de los tumores inducidos viralmente se puede dividir en dos: transformación aguda o transformación lenta . En los virus que se transforman de forma aguda, las partículas virales portan un gen que codifica un oncogén hiperactivo llamado oncogén viral (v-onc), y la célula infectada se transforma tan pronto como se expresa v-onc. Por el contrario, en los virus que se transforman lentamente, el genoma del virus se inserta, especialmente porque la inserción del genoma viral es una parte obligatoria de los retrovirus , cerca de un protooncogén en el genoma del huésped. El promotor viral u otros elementos de regulación de la transcripción provocan a su vez la sobreexpresión de ese protooncogén, lo que a su vez induce una proliferación celular descontrolada. Debido a que la inserción del genoma viral no es específica de los protooncogenes y la posibilidad de inserción cerca de ese protooncogén es baja, los virus que se transforman lentamente tienen una latencia tumoral muy larga en comparación con los virus que se transforman de manera aguda, que ya portan el oncogén viral. [ cita necesaria ]
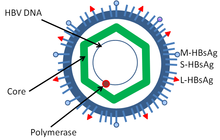
Los virus de la hepatitis, incluidas la hepatitis B y la hepatitis C , pueden inducir una infección viral crónica que provoca cáncer de hígado en el 0,47 % de los pacientes con hepatitis B por año (especialmente en Asia, menos en América del Norte) y en el 1,4 % de los portadores de hepatitis C. por año. La cirrosis hepática, ya sea por infección crónica por hepatitis viral o alcoholismo, se asocia con el desarrollo de cáncer de hígado, y la combinación de cirrosis y hepatitis viral presenta el mayor riesgo de desarrollo de cáncer de hígado. En todo el mundo, el cáncer de hígado es uno de los cánceres más comunes y mortales debido a la enorme carga de transmisión y enfermedad de la hepatitis viral . [ cita necesaria ]
Gracias a los avances en la investigación del cáncer, se han creado vacunas diseñadas para prevenir el cáncer. La vacuna contra la hepatitis B es la primera vacuna que se ha establecido para prevenir el cáncer ( carcinoma hepatocelular ) al prevenir la infección con el virus causante. En 2006, la Administración de Alimentos y Medicamentos de EE.UU. aprobó una vacuna contra el virus del papiloma humano , llamada Gardasil . La vacuna protege contra cuatro tipos de VPH, que en conjunto causan el 70% de los cánceres de cuello uterino y el 90% de las verrugas genitales. En marzo de 2007, el Comité Asesor sobre Prácticas de Inmunización (ACIP) de los Centros para el Control y la Prevención de Enfermedades (CDC) de EE . UU. recomendó oficialmente que las mujeres de 11 a 12 años recibieran la vacuna, e indicó que las mujeres desde los 9 años hasta los 26 años También son candidatos a la inmunización. [ cita necesaria ]
La historia del descubrimiento del virus del cáncer está entrelazada con la Historia de la investigación del cáncer y la historia de la virología . El registro más antiguo que se conserva de un cáncer humano es el Código babilónico de Hammurabi (fechado hacia 1754 a. C.), pero la oncología científica sólo pudo surgir en el siglo XIX, cuando los tumores se estudiaron a nivel microscópico con la ayuda del microscopio compuesto y lentes acromáticas . La microbiología del siglo XIX acumuló evidencia que implicaba a bacterias, levaduras , hongos y protozoos en el desarrollo del cáncer. En 1926 se concedió el Premio Nobel por documentar que un gusano nematodo podía provocar cáncer de estómago en ratas. Pero no se reconoció que el cáncer podía tener orígenes infecciosos hasta mucho más tarde, cuando el virus fue descubierto por primera vez por Dmitri Ivanovsky y Martinus Beijerinck a finales del siglo XIX. [42]

La teoría de que el cáncer podría ser causado por un virus comenzó con los experimentos de Oluf Bang y Vilhelm Ellerman en 1908 en la Universidad de Copenhague . Bang y Ellerman demostraron que el virus de la leucosis del sarcoma aviar podría transmitirse entre pollos después de la filtración libre de células y posteriormente causar leucemia. [43] [44] Esto fue confirmado posteriormente para tumores sólidos en pollos en 1910-1911 por Peyton Rous . [45] [46] Rous en la Universidad Rockefeller amplió los experimentos de Bang y Ellerman para mostrar la transmisión libre de células de un sarcoma de tumor sólido a los pollos (ahora conocido como sarcoma de Rous ). Las razones por las que los pollos son tan receptivos a dicha transmisión pueden implicar características inusuales de estabilidad o inestabilidad en relación con los retrovirus endógenos . [46] [47] Charlotte Friend confirmó los hallazgos de Bang y Ellerman sobre tumores líquidos en ratones por . [48] En 1933, Richard Shope y Edward Weston Hurst demostraron que las verrugas de los conejos salvajes contenían el virus del papiloma Shope . [42] En 1936, John Joseph Bittner identificó el virus del tumor mamario de ratón , un "factor extracromosómico" (es decir, virus) que podía transmitirse entre cepas de ratones de laboratorio mediante la lactancia materna. [49]
A principios de la década de 1950, se sabía que los virus podían eliminar e incorporar genes y material genético en las células. Se sugirió que estos tipos de virus podrían causar cáncer al introducir nuevos genes en el genoma. El análisis genético de ratones infectados con el virus Friend confirmó que la integración retroviral podría alterar los genes supresores de tumores y provocar cáncer. [50] Posteriormente se descubrieron e identificaron oncogenes virales que causaban cáncer. [ cita necesaria ] Ludwik Gross identificó el primer virus de la leucemia de ratón ( virus de la leucemia murina ) en 1951 [42] y en 1953 informó sobre un componente del extracto de leucemia de ratón capaz de causar tumores sólidos en ratones. [51] Este compuesto fue identificado posteriormente como un virus por Sarah Stewart y Bernice Eddy en el Instituto Nacional del Cáncer , por quienes una vez fue llamado "polioma SE". [52] [53] [54] En 1957, Charlotte Friend descubrió el virus Friend , una cepa del virus de la leucemia murina capaz de provocar cánceres en ratones inmunocompetentes. [48] Aunque sus hallazgos recibieron una reacción negativa significativa, finalmente fueron aceptados por el campo y consolidaron la validez de la oncogénesis viral. [55]
En 1961, Eddy descubrió el virus vacuolante de los simios 40 ( SV40 ). El laboratorio Merck también confirmó la existencia de un virus del macaco rhesus que contamina las células utilizadas para fabricar las vacunas contra la polio Salk y Sabin . Varios años más tarde, se demostró que causaba cáncer en hámsteres sirios , lo que generó preocupación sobre posibles implicaciones para la salud humana. Actualmente, el consenso científico coincide firmemente en que no es probable que esto cause cáncer humano. [56] [57]
En 1964, Anthony Epstein , Bert Achong e Yvonne Barr identificaron el primer oncovirus humano a partir de células de linfoma de Burkitt . Un herpesvirus, este virus se conoce formalmente como herpesvirus humano 4, pero más comúnmente se llama virus de Epstein-Barr o EBV. [58] A mediados de la década de 1960, Baruch Blumberg aisló y caracterizó físicamente por primera vez la hepatitis B mientras trabajaba en el Instituto Nacional de Salud (NIH) y más tarde en el Centro Oncológico Fox Chase . [59] Aunque este agente fue la causa clara de la hepatitis y podría contribuir al carcinoma hepatocelular del cáncer de hígado, este vínculo no se estableció firmemente hasta que R. Palmer Beasley y otros realizaron estudios epidemiológicos en la década de 1980 . [60]
En 1980, el primer retrovirus humano, el virus linfotrópico T humano 1 (HTLV-I), fue descubierto por Bernard Poiesz y Robert Gallo en los NIH, [61] [62] e independientemente por Mitsuaki Yoshida y sus colaboradores en Japón. [63] Pero no estaba seguro de si el HTLV-I promovía la leucemia. En 1981, Yorio Hinuma y sus colegas de la Universidad de Kyoto informaron sobre la visualización de partículas retrovirales producidas por una línea celular de leucemia derivada de pacientes con leucemia/linfoma de células T adultas . Este virus resultó ser HTLV-1 y la investigación estableció el papel causal del virus HTLV-1 en ATL. [42]

Entre 1984 y 1986 Harald zur Hausen y Lutz Gissmann descubrieron el VPH16 y el VPH18, juntos estos virus Papillomaviridae (VPH) son responsables de aproximadamente el 70% de las infecciones por el virus del papiloma humano que causan cáncer de cuello uterino . Por el descubrimiento de que el VPH causa cáncer en humanos se concedió el Premio Nobel de 2008. [64] En 1987, se descubrió el virus de la hepatitis C (VHC) analizando una biblioteca de ADNc elaborada a partir de tejidos enfermos en busca de antígenos extraños reconocidos por el suero de los pacientes. Este trabajo fue realizado por Michael Houghton de Chiron , una empresa de biotecnología, y Daniel W. Bradley de los Centros para el Control y la Prevención de Enfermedades (CDC). [65] Posteriormente se demostró que el VHC es un importante contribuyente al carcinoma hepatocelular (cáncer de hígado) en todo el mundo. [42]
En 1994, Patrick S. Moore y Yuan Chang de la Universidad de Columbia ), trabajando junto con Ethel Cesarman, [66] [67] aislaron el herpesvirus asociado al sarcoma de Kaposi (KSHV o HHV8) mediante análisis de diferencias representacionales . Esta búsqueda fue impulsada por el trabajo de Valerie Beral y sus colegas, quienes dedujeron de la epidemia del sarcoma de Kaposi entre pacientes con SIDA que este cáncer debía ser causado por otro agente infeccioso además del VIH, y que probablemente se trataba de un segundo virus. [68] Estudios posteriores revelaron que KSHV es el "agente KS" y es responsable de los patrones epidemiológicos del KS y los cánceres relacionados. [69]
En 2008, Yuan Chang y Patrick S. Moore desarrollaron un nuevo método para identificar virus cancerosos basado en la sustracción por computadora de secuencias humanas de un transcriptoma tumoral , llamado sustracción del transcriptoma digital (DTS). [70] Se utilizó DTS para aislar fragmentos de ADN del poliomavirus de células de Merkel de un carcinoma de células de Merkel y ahora se cree que este virus causa entre el 70% y el 80% de estos cánceres. [25]
Los virus conocidos como virus de ARN oncogénicos u oncornavirus se han descrito en una amplia variedad de especies de vertebrados [...] ha habido muy pocos, si es que hay alguno, ejemplos completamente convincentes de aislamiento de oncornavirus humanos.
{{cite book}}: |work=ignorado ( ayuda )