
En Estados Unidos , Medicaid es un programa gubernamental que brinda seguro médico a adultos y niños con ingresos y recursos limitados. El programa está parcialmente financiado y administrado principalmente por los gobiernos estatales , que también tienen amplia libertad para determinar la elegibilidad y los beneficios, pero el gobierno federal establece estándares básicos para los programas estatales de Medicaid y proporciona una parte importante de su financiación.
Medicaid se estableció en 1965 y se amplió significativamente mediante la Ley de Atención Médica Asequible (ACA), que se aprobó en 2010. En la mayoría de los estados, cualquier miembro de un hogar con ingresos de hasta el 138% del umbral federal de pobreza califica para la cobertura de Medicaid bajo la disposiciones de la ACA. [1] Una decisión de la Corte Suprema de 2012 estableció que los estados pueden continuar utilizando los estándares de elegibilidad de Medicaid anteriores a la ACA y recibir niveles previamente establecidos de financiación federal de Medicaid; en los estados que toman esa decisión, los límites de ingresos pueden ser significativamente más bajos y los adultos sanos pueden no ser elegibles para Medicaid en absoluto. [2]
Medicaid es la mayor fuente de financiación de servicios médicos y relacionados con la salud para personas de bajos ingresos en los Estados Unidos y proporcionará seguro médico gratuito a 85 millones de personas discapacitadas y de bajos ingresos a partir de 2022; [3] en 2019, el programa pagó la mitad de todos los nacimientos en EE. UU. [4] A partir de 2017, el costo anual total de Medicaid fue de poco más de $600 mil millones, de los cuales el gobierno federal contribuyó con $375 mil millones y los estados con $230 mil millones adicionales. [4] Los estados no están obligados a participar en el programa, aunque todos lo han hecho desde 1982. En general, los beneficiarios de Medicaid deben ser ciudadanos estadounidenses o no ciudadanos calificados, y pueden incluir adultos de bajos ingresos, sus hijos y personas con ciertas discapacidades. . [5] En 2022, [actualizar]el 45% de los que recibían Medicaid o CHIP eran niños. [3]
Medicaid también cubre servicios y apoyos a largo plazo, incluidos cuidados en residencias de ancianos y servicios domiciliarios y comunitarios, para personas con bajos ingresos y bienes mínimos; las calificaciones exactas varían según el estado. Medicaid gastó 215 mil millones de dólares en dicha atención en 2020, más de la mitad del total de 402 mil millones de dólares gastados en dichos servicios. [6] De los 7,7 millones de estadounidenses que utilizaron servicios y apoyos a largo plazo en 2020, alrededor de 5,6 millones estaban cubiertos por Medicaid, incluidos 1,6 millones de los 1,9 millones en entornos institucionales. [7]
Medicaid cubre los costos de atención médica para personas con bajos ingresos, mientras que Medicare es un programa universal que brinda cobertura médica para las personas mayores. Medicaid ofrece beneficios de cuidado de personas mayores que normalmente no cubre Medicare, incluidos cuidados en hogares de ancianos y servicios de cuidado personal. También existen planes de salud duales para personas que tienen Medicaid y Medicare. [8] Junto con Medicare, Tricare y ChampVA , Medicaid es uno de los cuatro programas de seguro médico patrocinados por el gobierno en los Estados Unidos. Los Centros de Servicios de Medicare y Medicaid de EE. UU. en Baltimore , Maryland, brindan supervisión federal. [9]
Las investigaciones muestran que la existencia del programa Medicaid mejora los resultados de salud, la cobertura del seguro médico, el acceso a la atención médica y la seguridad financiera de los beneficiarios y proporciona beneficios económicos a los estados y proveedores de atención médica. [10] [11] [12] [13]
A partir de la década de 1980, muchos estados recibieron exenciones del gobierno federal para crear programas de atención administrada de Medicaid . Bajo la atención administrada, los beneficiarios de Medicaid están inscritos en un plan de salud privado, que recibe una prima mensual fija del estado. Luego, el plan de salud es responsable de cubrir todas o la mayoría de las necesidades de atención médica del destinatario. Hoy en día, todos los estados, excepto unos pocos, utilizan la atención administrada para brindar cobertura a una proporción significativa de los afiliados a Medicaid. A partir de 2014, 26 estados tienen contratos con organizaciones de atención administrada (MCO) para brindar atención a largo plazo a personas mayores y personas con discapacidades. Los estados pagan una tarifa capitada mensual por miembro a las MCO, que a su vez brindan atención integral y aceptan el riesgo de administrar los costos totales. [14] A nivel nacional, aproximadamente el 80% de los afiliados a Medicaid están inscritos en planes de atención administrada. [15] Los grupos de elegibilidad básicos de familias de bajos ingresos tienen más probabilidades de estar inscritos en atención administrada, mientras que los grupos de elegibilidad "envejecidos" y "discapacitados" con mayor frecuencia permanecen en el Medicaid tradicional de " pago por servicio ".
Debido a que los costos del nivel de servicio varían según la atención y las necesidades de los inscritos, el costo promedio por persona es solo una medida aproximada del costo real de la atención. El costo anual de la atención variará de un estado a otro dependiendo de los beneficios de Medicaid aprobados por el estado, así como de los costos de atención específicos del estado. Un informe de 2014 de la Kaiser Family Foundation estima que el costo anual promedio nacional per cápita de los servicios de Medicaid para niños es de $2,577, para adultos de $3,278, para personas con discapacidades de $16,859, para personas de edad (65+) de $13,063 y para todos los inscritos en Medicaid. ser $5,736. [dieciséis]
Las Enmiendas al Seguro Social de 1965 crearon Medicaid al agregar el Título XIX a la Ley del Seguro Social , 42 USC §§ 1396 et seq. Según el programa, el gobierno federal proporcionó fondos de contrapartida a los estados para permitirles brindar asistencia médica a los residentes que cumplían con ciertos requisitos de elegibilidad. El objetivo era ayudar a los estados a ayudar a los residentes cuyos ingresos y recursos eran insuficientes para pagar los costos de los planes de seguro médico comerciales tradicionales.
En 1982, todos los estados participaban. El último estado en hacerlo fue Arizona.
El Programa de reembolso de medicamentos de Medicaid y el Programa de pago de primas de seguro médico (HIPP) fueron creados por la Ley Ómnibus de Reconciliación Presupuestaria de 1990 (OBRA-90). Esta ley ayudó a agregar la Sección 1927 a la Ley de Seguridad Social de 1935 y entró en vigencia el 1 de enero de 1991. Este programa se formó debido a los costos que los programas de Medicaid pagaban por los medicamentos con descuento para pacientes ambulatorios. [17]
La Ley Ómnibus de Reconciliación Presupuestaria de 1993 (OBRA-93) modificó la Sección 1927 de la Ley, introduciendo cambios en el Programa de Reembolso de Medicamentos de Medicaid. [17] Requiere que los estados implementen un programa de recuperación de patrimonio de Medicaid para recuperar del patrimonio de los beneficiarios fallecidos los costos relacionados con la atención a largo plazo pagados por Medicaid, y brinda a los estados la opción de recuperar todos los costos de atención no a largo plazo. , incluidos los costos médicos completos. [18]
Medicaid también ofrece un programa de tarifa por servicio (servicio directo) a escuelas de todo Estados Unidos para el reembolso de los costos asociados con los servicios brindados a estudiantes con necesidades de educación especial . [19] La ley federal exige que los niños con discapacidades reciban una "educación pública adecuada y gratuita" según la Sección 504 de la Ley de Rehabilitación de 1973. [20] Las decisiones de la Corte Suprema de los Estados Unidos y los cambios posteriores en la ley federal requieren que los estados reembolsen parte o todo el costo de algunos servicios proporcionados por las escuelas para niños discapacitados elegibles para Medicaid.

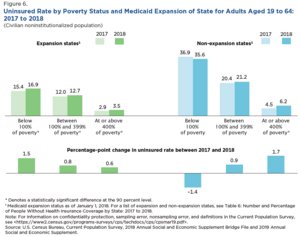
La Ley de Atención Médica Asequible (ACA), aprobada en 2010, amplió sustancialmente el programa Medicaid. Antes de que se aprobara la ley, algunos estados no permitían que los adultos sanos participaran en Medicaid, y muchos establecían la elegibilidad por ingresos muy por debajo del nivel federal de pobreza. Según las disposiciones de la ley, cualquier estado que participara en Medicaid necesitaría ampliar la cobertura para incluir a cualquier persona que gane hasta el 138% del nivel federal de pobreza a partir de 2014. Los costos de la población recién cubierta inicialmente serían cubiertos en su totalidad por el El gobierno federal, aunque los estados tendrían que pagar el 10% de esos costos para 2020. [23] [24] [25] [26]
Sin embargo, en 2012, la Corte Suprema sostuvo en el caso National Federation of Independent Business v. Sebelius que retirar todos los fondos de Medicaid de los estados que se negaban a ampliar la elegibilidad era inconstitucionalmente coercitivo. Los estados podrían optar por mantener los niveles preexistentes de financiación y elegibilidad de Medicaid, y algunos lo hicieron; más de la mitad de la población nacional sin seguro vive en esos estados. [27] En marzo de 2023, 40 estados han aceptado la extensión de Medicaid de la Ley de Atención Médica Asequible , al igual que el Distrito de Columbia , que tiene su propio programa Medicaid; Diez estados no lo han hecho. [28] Entre los adultos de 18 a 64 años, los estados que ampliaron Medicaid tuvieron una tasa de personas sin seguro del 7,3 % en el primer trimestre de 2016, mientras que los estados que no ampliaron tuvieron una tasa de personas sin seguro del 14,1 %. [29]
Los Centros de Servicios de Medicare y Medicaid (CMS) estimaron que el costo de la expansión fue de $6,366 por persona para 2015, aproximadamente un 49 por ciento por encima de las estimaciones anteriores. Se estima que entre 9 y 10 millones de personas habían obtenido cobertura de Medicaid, en su mayoría adultos de bajos ingresos. [30] La Kaiser Family Foundation estimó en octubre de 2015 que 3,1 millones de personas adicionales no estaban cubiertas en los estados que rechazaron la expansión de Medicaid. [31]
En algunos estados que optaron por no ampliar Medicaid, los umbrales de elegibilidad por ingresos están significativamente por debajo del 133% del umbral de pobreza. [32] Algunos de estos estados no ponen Medicaid a disposición de adultos no embarazadas sin discapacidades o hijos dependientes, sin importar sus ingresos. Debido a que los subsidios para los planes de seguro comerciales no están disponibles para estas personas, la mayoría tiene pocas opciones para obtener un seguro médico. [33] [34] Por ejemplo, en Kansas , donde solo los adultos no discapacitados con hijos y con un ingreso inferior al 32% del nivel de pobreza eran elegibles para Medicaid, aquellos con ingresos del 32% al 100% del nivel de pobreza ( (entre $6,250 y $19,530 para una familia de tres) no eran elegibles ni para Medicaid ni para los subsidios federales para comprar seguros. [27]
Los estudios sobre el impacto de los rechazos de la expansión de Medicaid calcularon que hasta 6,4 millones de personas tendrían demasiados ingresos para Medicaid pero no calificarían para subsidios de intercambio. [35] Varios estados argumentaron que no podían permitirse la contribución del 10% en 2020. [36] [37] Algunos estudios sugirieron que rechazar la expansión costaría más debido al aumento del gasto en atención de emergencia no compensada que de otro modo se habría pagado parcialmente. por la cobertura de Medicaid. [38]
Un estudio de 2016 encontró que los residentes de Kentucky y Arkansas , que ampliaron Medicaid, tenían más probabilidades de recibir servicios de atención médica y menos probabilidades de incurrir en costos de sala de emergencia o tener problemas para pagar sus facturas médicas. Los residentes de Texas , que no aceptaron la expansión de Medicaid, no vieron una mejora similar durante el mismo período. [39] Kentucky optó por una mayor atención administrada, mientras que Arkansas subsidió el seguro privado. Posteriormente, los gobernadores de Arkansas y Kentucky propusieron reducir o modificar sus programas. De 2013 a 2015, la tasa de personas sin seguro cayó del 42 % al 14 % en Arkansas y del 40 % al 9 % en Kentucky, en comparación con el 39 % al 32 % en Texas. [40]
Un estudio del DHHS de 2016 encontró que los estados que ampliaron Medicaid tenían primas más bajas en las políticas de intercambio porque tenían menos afiliados de bajos ingresos, cuya salud, en promedio, es peor que la de las personas con ingresos más altos. [41]
La Oficina del Censo informó en septiembre de 2019 que los estados que ampliaron Medicaid bajo la ACA tenían tasas de personas sin seguro considerablemente más bajas que los estados que no lo hicieron. Por ejemplo, para los adultos entre el 100% y el 399% del nivel de pobreza, la tasa de personas sin seguro en 2018 fue del 12,7% en los estados en expansión y del 21,2% en los estados sin expansión. De los 14 estados con tasas de personas sin seguro del 10% o más, 11 no habían ampliado Medicaid. [22] Un estudio de julio de 2019 realizado por la Oficina Nacional de Investigación Económica (NBER) indicó que los estados que promulgaron la expansión de Medicaid exhibieron reducciones estadísticamente significativas en las tasas de mortalidad. [42]
La ACA se estructuró con el supuesto de que Medicaid cubriría a cualquier persona que ganara menos del 133% del nivel federal de pobreza en todo Estados Unidos; como resultado, los créditos fiscales para las primas solo están disponibles para las personas que compran un seguro médico privado a través de intercambios si ganan más de esa cantidad. Esto ha dado lugar a la llamada brecha de cobertura de Medicaid en los estados que no han ampliado Medicaid: hay personas cuyos ingresos son demasiado altos para calificar para Medicaid en esos estados, pero demasiado bajos para recibir ayuda para pagar el seguro médico privado, lo que por tanto, les resulta inasequible. [43]
Los estados pueden combinar la administración de Medicaid con otros programas como el Programa de seguro médico para niños (CHIP), por lo que la misma organización que maneja Medicaid en un estado también puede administrar los programas adicionales. También pueden existir programas separados en algunas localidades que son financiados por los estados o sus subdivisiones políticas para brindar cobertura médica a indigentes y menores.
La participación estatal en Medicaid es voluntaria; sin embargo, todos los estados han participado desde 1982. En algunos estados, Medicaid está subcontratado a compañías privadas de seguros de salud, mientras que otros estados pagan a los proveedores (es decir, médicos, clínicas y hospitales) directamente. Hay muchos servicios que pueden incluirse en Medicaid y algunos estados admiten más servicios que otros. Los servicios más brindados son atención intermedia para discapacitados mentales, medicamentos recetados y atención en centros de enfermería para menores de 21 años. Los servicios menos prestados incluyen atención sanitaria institucional religiosa (no médica), atención respiratoria para personas dependientes de respirador y PACE ( atención inclusiva a personas mayores ). [44]
La mayoría de los estados administran Medicaid a través de sus propios programas. Algunos de esos programas se enumeran a continuación:
A partir de enero de 2012, se podían obtener fondos de Medicaid y/o CHIP para ayudar a pagar las primas de atención médica de los empleadores en Alabama , Alaska , Arizona, Colorado , Florida y Georgia . [45]
Los estados deben cumplir con la ley federal, según la cual cada estado participante administra su propio programa Medicaid, establece estándares de elegibilidad, determina el alcance y los tipos de servicios que cubrirá y fija la tasa de reembolso a los médicos y proveedores de atención. Las diferencias entre estados a menudo están influenciadas por las ideologías políticas del estado y las creencias culturales de la población en general. Los Centros de Servicios de Medicare y Medicaid (CMS) federales supervisan de cerca el programa de cada estado y establecen requisitos para la prestación de servicios, la calidad, la financiación y los estándares de elegibilidad. [46]
Las regulaciones de recuperación de patrimonio de Medicaid también varían según el estado. (La ley federal ofrece opciones sobre si los gastos no relacionados con la atención a largo plazo, como los gastos médicos normales del tipo de seguro médico, deben recuperarse, así como si la recuperación se limita a los patrimonios testamentarios o se extiende más allá. ) [18]
Varios factores políticos influyen en el costo y la elegibilidad de la atención médica financiada con impuestos. Según un estudio realizado por Gideon Lukens, los factores que afectaban significativamente la elegibilidad incluían "el control del partido, la ideología de los ciudadanos estatales, la prevalencia de mujeres en las legislaturas, el veto de partidas individuales y el tamaño del grupo de interés de los médicos". El estudio de Lukens apoyó la hipótesis generalizada de que los demócratas favorecen políticas de elegibilidad generosas, mientras que los republicanos no. [47] Cuando la Corte Suprema permitió a los estados decidir si ampliaban o no Medicaid en 2012, los estados del norte, en los que predominaban los legisladores demócratas, lo hicieron de manera desproporcionada, ampliando a menudo también la elegibilidad existente. [48]
Ciertos estados en los que hay una legislatura controlada por los republicanos pueden verse obligados a ampliar Medicaid en formas que van más allá del aumento de la elegibilidad existente en forma de exenciones de ciertos requisitos de Medicaid, siempre que sigan ciertos objetivos. En su implementación, esto ha significado utilizar fondos de Medicaid para pagar el seguro médico de los ciudadanos de bajos ingresos; Esta opción privada se llevó a cabo originalmente en Arkansas, pero fue adoptada por otros estados liderados por los republicanos. [48] Sin embargo, la cobertura privada es más cara que Medicaid y los estados no tendrían que contribuir tanto al costo de la cobertura privada. [49]
Ciertos grupos de personas, como los inmigrantes, enfrentan más barreras para acceder a la atención médica que otros debido a factores además de las políticas, como el estatus, el transporte y el conocimiento del sistema de salud (incluida la elegibilidad). [50]
Las políticas de elegibilidad para Medicaid son muy complicadas. En general, la elegibilidad de una persona para Medicaid está vinculada a su elegibilidad para Ayuda a Familias con Niños Dependientes (AFDC), que brinda ayuda a niños cuyas familias tienen ingresos bajos o nulos, y al programa de Seguridad de Ingreso Suplementario (SSI) para personas mayores. ciegos y discapacitados. La ley federal exige que los estados proporcionen cobertura de Medicaid a todos los beneficiarios de AFDC y SSI. Debido a que la elegibilidad para AFDC y SSI esencialmente garantiza la cobertura de Medicaid, examinar las diferencias de elegibilidad/cobertura por estado en AFDC y SSI también es una forma precisa de evaluar las diferencias de Medicaid. La cobertura de SSI es en gran medida consistente según el estado, y los requisitos sobre cómo calificar o qué beneficios se brindan son estándar. Sin embargo, AFDC tiene diferentes estándares de elegibilidad que dependen de:
Más allá de la variación en la elegibilidad y cobertura entre estados, existe una gran variación en los reembolsos que Medicaid ofrece a los proveedores de atención; los ejemplos más claros de esto son los procedimientos ortopédicos comunes . Por ejemplo, en 2013, la diferencia promedio en el reembolso de 10 procedimientos ortopédicos comunes en los estados de Nueva Jersey y Delaware fue de $3047. [51] La discrepancia en los reembolsos que ofrece Medicaid puede afectar el tipo de atención brindada a los pacientes.
En general, los planes de Medicaid pagan a los proveedores significativamente menos de lo que pagarían las aseguradoras comerciales o Medicare por la misma atención, pagando alrededor del 67% de lo que pagaría Medicare por la atención primaria y el 78% por otros servicios. Esta disparidad se ha relacionado con tasas más bajas de participación de los proveedores en los programas de Medicaid en comparación con Medicare o seguros comerciales y, por lo tanto, con un menor acceso a la atención para los pacientes de Medicaid. [52] Un componente de la Ley de Atención Médica Asequible fue un aumento financiado con fondos federales en 2013 y 2014 en los pagos de Medicaid para llevarlos hasta el 100% de los pagos equivalentes de Medicare, en un esfuerzo por aumentar la participación de los proveedores. Posteriormente, la mayoría de los estados no continuaron con esta disposición. [53]
En 2002, los afiliados a Medicaid ascendían a 39,9 millones de estadounidenses, siendo el grupo más numeroso los niños (18,4 millones o 46%). [54] De 2000 a 2012, la proporción de estancias hospitalarias de niños pagadas por Medicaid aumentó un 33% y la proporción pagada por seguros privados disminuyó un 21%. [55] Unos 43 millones de estadounidenses estaban matriculados en 2004 (19,7 millones de ellos niños) a un costo total de 295 mil millones de dólares. En 2008, Medicaid brindó cobertura y servicios de salud a aproximadamente 49 millones de niños, mujeres embarazadas, personas mayores y personas discapacitadas de bajos ingresos. En 2009, 62,9 millones de estadounidenses estuvieron inscritos en Medicaid durante al menos un mes, con una inscripción promedio de 50,1 millones. [56] En California , alrededor del 23% de la población estuvo inscrita en Medi-Cal durante al menos 1 mes en 2009-2010. [57] A partir de 2017, el costo anual total de Medicaid fue de poco más de $600 mil millones, de los cuales el gobierno federal contribuyó con $375 mil millones y los estados con $230 mil millones adicionales. [4] Según CMS, el programa Medicaid brindó servicios de atención médica a más de 92 millones de personas en 2022. [58]
La pérdida de ingresos y de cobertura de seguro médico durante la recesión de 2008-2009 dio lugar a un aumento sustancial de la inscripción en Medicaid en 2009. Nueve estados de EE. UU. mostraron un aumento en la inscripción del 15% o más, lo que ejerció una gran presión sobre los presupuestos estatales. [59]
La Kaiser Family Foundation informó que en 2013, los beneficiarios de Medicaid eran 40% blancos, 21% negros, 25% hispanos y 14% de otras razas. [60]
A diferencia de Medicaid, Medicare es un programa de seguro social financiado a nivel federal y se centra principalmente en la población mayor. [61] Medicare es un programa de seguro médico para personas de 65 años o más, personas menores de 65 años con ciertas discapacidades y (a través del Programa de Enfermedad Renal en Etapa Terminal ) personas de todas las edades con enfermedad renal en etapa terminal . [62] El programa Medicare proporciona una Parte A de Medicare que cubre las facturas hospitalarias, una Parte B de Medicare que cubre la cobertura del seguro médico y una Parte D de Medicare que cubre la compra de medicamentos recetados .
Medicaid es un programa que no se financia únicamente a nivel federal. Los estados proporcionan hasta la mitad de los fondos para Medicaid. En algunos estados, los condados también aportan fondos. A diferencia de Medicare, Medicaid es un programa de protección social o bienestar social basado en las necesidades y sujeto a verificación de recursos, en lugar de un programa de seguro social . La elegibilidad está determinada en gran medida por los ingresos. El criterio principal para la elegibilidad de Medicaid son los ingresos y recursos financieros limitados, un criterio que no juega ningún papel en la determinación de la cobertura de Medicare. Medicaid cubre una gama más amplia de servicios de atención médica que Medicare.
Algunas personas son elegibles tanto para Medicaid como para Medicare y se las conoce como elegibles duales para Medicare o medi-medi. [63] [64] En 2001, alrededor de 6,5 millones de personas estaban inscritas tanto en Medicare como en Medicaid. En 2013, aproximadamente 9 millones de personas calificaron para Medicare y Medicaid. [sesenta y cinco]
Hay dos tipos generales de cobertura de Medicaid. "Community Medicaid" ayuda a las personas que tienen poco o ningún seguro médico. La cobertura de Medicaid para un hogar de ancianos ayuda a pagar el costo de vida en un hogar de ancianos para quienes son elegibles; el beneficiario también paga la mayor parte de sus ingresos para los costos del asilo de ancianos y, por lo general, se queda con solo $66,00 al mes para gastos distintos del asilo de ancianos. [66]
Algunos estados operan un programa conocido como Programa de pago de primas de seguro médico (HIPP). Este programa permite que un beneficiario de Medicaid tenga un seguro médico privado pagado por Medicaid. En 2008, relativamente pocos estados tenían programas de asistencia para primas y la inscripción era relativamente baja. Sin embargo, el interés en este enfoque siguió siendo alto. [66]
Incluidos en el programa de Seguro Social bajo Medicaid están los servicios dentales . El registro para servicios dentales es opcional para personas mayores de 21 años, pero obligatorio para personas elegibles para Medicaid y menores de 21 años. [67] Los servicios mínimos incluyen alivio del dolor, restauración de dientes y mantenimiento de la salud dental. La Detección, Diagnóstico y Tratamiento Temprano y Periódico (EPSDT) es un programa obligatorio de Medicaid para niños que se centra en la prevención, el diagnóstico temprano y el tratamiento de afecciones médicas. [67] Los exámenes orales no son obligatorios para los beneficiarios de EPSDT y no son suficientes como derivación dental directa. Si se descubre una afección que requiere tratamiento durante un examen bucal, el estado es responsable de pagar este servicio, independientemente de si está cubierto o no en ese plan de Medicaid en particular. [68]
Los niños inscritos en Medicaid tienen derecho individualmente según la ley a servicios dentales preventivos y restaurativos integrales, pero la utilización de la atención dental para esta población es baja. Las razones del bajo uso son muchas, pero la falta de proveedores dentales que participen en Medicaid es un factor clave. [69] [70] Pocos dentistas participan en Medicaid: menos de la mitad de todos los dentistas privados activos en algunas áreas. [71] Las razones citadas para no participar son las bajas tasas de reembolso, los formularios complejos y los requisitos administrativos onerosos. [72] [73] En el estado de Washington, un programa llamado Acceso a la odontología infantil y del bebé (ABCD) ha ayudado a aumentar el acceso a los servicios dentales proporcionando a los dentistas reembolsos más altos por educación sobre salud bucal y servicios preventivos y restaurativos para niños. [74] [75] Después de la aprobación de la Ley de Atención Médica Asequible , muchos consultorios dentales comenzaron a utilizar organizaciones de servicios dentales para brindar administración y apoyo comercial, lo que permitió que los consultorios minimizaran los costos y transfirieran el ahorro a los pacientes que actualmente no cuentan con el cuidado dental adecuado. [76] [77]
Si bien el Congreso y los Centros de Servicios de Medicare y Medicaid (CMS) establecen las reglas generales bajo las cuales opera Medicaid, cada estado ejecuta su propio programa. Bajo ciertas circunstancias, se le puede negar la cobertura a un solicitante. Como resultado, las reglas de elegibilidad difieren significativamente de un estado a otro, aunque todos los estados deben seguir el mismo marco básico. [78]
A partir de 2013, Medicaid es un programa destinado a personas con bajos ingresos, pero los bajos ingresos no son el único requisito para inscribirse en el programa. La elegibilidad es categórica , es decir, para inscribirse uno debe ser miembro de una categoría definida por estatuto; algunas de estas categorías son: niños de bajos ingresos por debajo de cierto salario, mujeres embarazadas, padres de niños elegibles para Medicaid que cumplen con ciertos requisitos de ingresos, personas discapacitadas de bajos ingresos que reciben Seguridad de Ingreso Suplementario (SSI) y/o Incapacidad del Seguro Social ( SSD) y personas mayores de bajos ingresos de 65 años o más. Los detalles de cómo se define cada categoría varían de un estado a otro. [78]
A partir de 2019, cuando Medicaid se amplió según la PPACA, la elegibilidad se determina mediante una prueba de ingresos utilizando el ingreso bruto ajustado modificado , sin variaciones específicas del estado y con prohibición de pruebas de activos o recursos. [79]
Si bien la expansión de Medicaid disponible para adultos bajo la PPACA exige una prueba estándar basada en los ingresos sin pruebas de activos o recursos, pueden aplicarse otros criterios de elegibilidad, como los activos, cuando sean elegibles fuera de la expansión de la PPACA, [79] incluida la cobertura para personas mayores o discapacitadas elegibles. [80] Estos otros requisitos incluyen, entre otros, bienes, edad, embarazo, discapacidad, [81] ceguera, ingresos y recursos, y la condición de ciudadano estadounidense o inmigrante admitido legalmente . [2]
A partir de 2015, las pruebas de activos variaron; por ejemplo, ocho estados no tenían una prueba de activos para una participación disponible para trabajadores con discapacidades, y un estado no tenía una prueba de activos para la vía de personas mayores/ciegas/discapacitadas hasta el 100% del Nivel Federal de Pobreza . [82]
Más recientemente, muchos estados han autorizado requisitos financieros que harán más difícil que los adultos trabajadores pobres accedan a la cobertura. En Wisconsin , casi una cuarta parte de los pacientes de Medicaid fueron retirados después de que el gobierno estatal impusiera primas del 3% de los ingresos familiares. [83] Una encuesta realizada en Minnesota encontró que más de la mitad de las personas cubiertas por Medicaid no podían obtener medicamentos recetados debido a los copagos . [83]
La Ley de Reducción del Déficit de 2005 (DRA) exige que cualquier persona que solicite Medicaid presente documentos que demuestren que es ciudadano estadounidense o extranjero residente. Se hace una excepción para Medicaid de emergencia, donde se permiten pagos para mujeres embarazadas y discapacitadas independientemente de su estado migratorio. [84] Existen normas especiales para quienes viven en una residencia de ancianos y para los niños discapacitados que viven en casa.
Una vez que alguien es aprobado como beneficiario en el programa de Seguridad de Ingreso Suplementario , automáticamente puede ser elegible para la cobertura de Medicaid (según las leyes del estado en el que reside). [85]
La DRA ha creado un "período retrospectivo" de cinco años. Esto significa que cualquier transferencia sin valor justo de mercado (obsequios de cualquier tipo) realizada por el solicitante de Medicaid durante los cinco años anteriores es penalizable.
La multa se determina dividiendo el costo mensual promedio de la atención en un hogar de ancianos en el área o estado entre la cantidad de activos regalados. Por lo tanto, si una persona donara $60,000 y el costo mensual promedio de un asilo de ancianos fuera de $6,000, se dividirían $6000 en $60,000 y obtendríamos 10. 10 representa la cantidad de meses que el solicitante no sería elegible para Medicaid.
Todas las transferencias realizadas durante el período retrospectivo de cinco años se suman y el solicitante es penalizado en función de esa cantidad después de haber caído por debajo del límite de activos de Medicaid. Esto significa que después de caer por debajo del nivel de activos (límite de $2,000 en la mayoría de los estados), el solicitante de Medicaid no será elegible por un período de tiempo. El período de sanción no comienza hasta que la persona sea elegible para Medicaid. [86]
Las personas mayores que donan o transfieren bienes pueden verse atrapadas en la situación de no tener dinero pero aun así no ser elegibles para Medicaid.
Los residentes permanentes legales (LPR) con un historial laboral sustancial (definido como 40 trimestres de ingresos cubiertos por el Seguro Social) o conexión militar son elegibles para la gama completa de los principales programas federales de beneficios sujetos a verificación de recursos, incluido Medicaid (Medi-Cal). [87] Los LPR que ingresan después del 22 de agosto de 1996 no pueden acceder a Medicaid durante cinco años, después de los cuales su cobertura se convierte en una opción estatal, y los estados tienen la opción de cubrir a los LPR que son niños o que están embarazadas durante los primeros cinco años. Los beneficiarios de SSI que no son ciudadanos son elegibles para (y deben estar cubiertos por) Medicaid. Los refugiados y asilados son elegibles para Medicaid durante siete años después de su llegada; después de este término, pueden ser elegibles a opción estatal.
Los no inmigrantes y los extranjeros no autorizados no son elegibles para la mayoría de los beneficios federales, independientemente de si están sujetos a una prueba de recursos, con excepciones notables para los servicios de emergencia (por ejemplo, Medicaid para atención médica de emergencia), pero los estados tienen la opción de cubrir a los no inmigrantes y a los extranjeros no autorizados que estén embarazadas. o que sean niños y puedan cumplir con la definición de "residir legalmente" en los Estados Unidos. Se aplican reglas especiales a varias categorías limitadas de no ciudadanos: ciertos indios americanos "transfronterizos" , hmong /laosianos de las tierras altas, personas en libertad condicional y entrantes condicionales, y casos de abuso.
A los extranjeros fuera de los Estados Unidos que buscan obtener visas en los consulados estadounidenses en el extranjero o la admisión en los puertos de entrada de los Estados Unidos generalmente se les niega la entrada si se considera que "en cualquier momento pueden convertirse en una carga pública". [88] Los extranjeros dentro de los Estados Unidos que buscan ajustar su estatus al de residente permanente legal (LPR), o que ingresaron a los Estados Unidos sin inspección, también generalmente están sujetos a exclusión y deportación por motivos de carga pública. De manera similar, los LPR y otros extranjeros que han sido admitidos en los Estados Unidos son removibles si se convierten en una carga pública dentro de los cinco años posteriores a la fecha de su entrada debido a causas que preexistieron a su entrada.
Una carta de política de 1999 de funcionarios de inmigración definió "carga pública" e identificó qué beneficios se consideran en las determinaciones de carga pública, y la carta de política subyace a las regulaciones actuales y otras orientaciones sobre los motivos de inadmisibilidad y deportabilidad de carga pública. En conjunto, las diversas fuentes que abordan el significado de carga pública han sugerido históricamente que es poco probable que el hecho de que un extranjero reciba beneficios públicos, per se, dé lugar a que se considere que el extranjero es deportable por motivos de carga pública.
Un niño puede ser elegible para Medicaid independientemente del estado de elegibilidad de sus padres. Por lo tanto, un niño puede estar cubierto por Medicaid según su estado individual incluso si sus padres no son elegibles. De manera similar, si un niño vive con alguien que no sea uno de sus padres, aún puede ser elegible según su estado individual. [89]
Un tercio de los niños y más de la mitad (59%) de los niños de bajos ingresos están asegurados a través de Medicaid o SCHIP . El seguro les proporciona acceso a servicios preventivos y primarios que se utilizan a un ritmo mucho mayor que el de los no asegurados, pero aún por debajo de la utilización de los pacientes con seguro privado. En 2014, la tasa de niños sin seguro se redujo al 6% (5 millones de niños siguen sin seguro). [90]
Medicaid proporcionó la mayor parte del dinero federal gastado en atención médica para personas que viven con VIH /SIDA hasta la implementación de la Parte D de Medicare, cuando el costo de los medicamentos recetados para aquellos elegibles tanto para Medicare como para Medicaid pasó a ser Medicare. A menos que las personas de bajos ingresos que son VIH positivas cumplan con alguna otra categoría de elegibilidad, no son elegibles para recibir asistencia de Medicaid a menos que puedan calificar bajo la categoría de "discapacitados" para recibir asistencia de Medicaid; por ejemplo, si progresan a SIDA ( el recuento de células T disminuye por debajo de 200). [91] La política de elegibilidad de Medicaid difiere de las pautas del Journal of the American Medical Association (JAMA), que recomiendan la terapia para todos los pacientes con recuentos de células T de 350 o menos e incluso para ciertos pacientes con un recuento de células T más alto. Debido a los altos costos asociados con los medicamentos contra el VIH, muchos pacientes no pueden comenzar el tratamiento antirretroviral sin la ayuda de Medicaid. Se estima que más de la mitad de las personas que viven con SIDA en los Estados Unidos reciben pagos de Medicaid. Otros dos programas que brindan asistencia financiera a personas que viven con VIH/SIDA son el Seguro de Incapacidad del Seguro Social (SSDI) y los programas de Seguridad de Ingreso Suplementario. [ cita necesaria ]
Durante el período 2003-2012, la proporción de estancias hospitalarias facturadas a Medicaid aumentó un 2,5%, o 0,8 millones de estancias. [92] A partir de 2019, Medicaid pagó la mitad de todos los nacimientos en los Estados Unidos. [4]
Los superusuarios de Medicaid (definidos como pacientes de Medicaid con cuatro o más admisiones en un año) representan más estadías hospitalarias (5,9 versus 1,3 estadías), estadías más prolongadas (6,1 versus 4,5 días) y costos hospitalarios más altos por estadía ($ 11,766). frente a $9,032). [93] Los superusuarios de Medicaid tenían más probabilidades que otros pacientes de Medicaid de ser hombres y tener entre 45 y 64 años. [93] Las afecciones comunes entre los superutilizadores incluyen trastornos del estado de ánimo y trastornos psiquiátricos , así como diabetes , tratamiento del cáncer , anemia falciforme , sepsis , insuficiencia cardíaca congestiva , enfermedad pulmonar obstructiva crónica y complicaciones de dispositivos, implantes e injertos . [93]
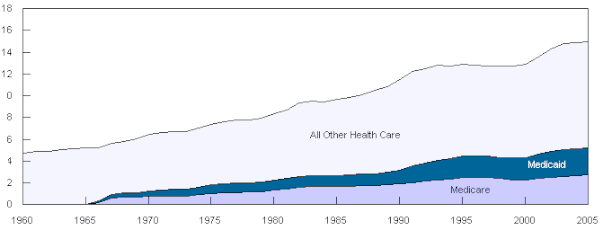
A diferencia de Medicare, que es únicamente un programa federal, Medicaid es un programa conjunto federal-estatal. Cada estado administra su propio sistema de Medicaid que debe cumplir con las pautas federales para que el estado reciba fondos federales de contrapartida . En cambio , la financiación de Medicaid en Samoa Americana , Puerto Rico , Guam y las Islas Vírgenes de Estados Unidos se implementa a través de una subvención en bloque . [95] El gobierno federal iguala la financiación estatal según los porcentajes de asistencia médica federal . [96] Los estados más ricos sólo reciben una contrapartida federal del 50%, mientras que los estados más pobres reciben una contrapartida mayor. [97]
La financiación de Medicaid se ha convertido en una cuestión presupuestaria importante para muchos estados en los últimos años; los estados, en promedio, gastan el 16,8% de los fondos generales estatales en el programa. Si también se cuenta el gasto federal equivalente, el programa, en promedio, representa el 22% del presupuesto de cada estado. [98] [99] Unos 43 millones de estadounidenses estaban matriculados en 2004 (19,7 millones de ellos niños) a un costo total de 295 mil millones de dólares. [100] En 2008, Medicaid proporcionó cobertura y servicios de salud a aproximadamente 49 millones de niños, mujeres embarazadas, personas mayores y personas discapacitadas de bajos ingresos. [ cita necesaria ] Los desembolsos federales de Medicaid se estimaron en $ 204 mil millones en 2008. [101] En 2011, se facturaron 7,6 millones de estadías hospitalarias a Medicaid, lo que representa el 15,6% (aproximadamente $ 60,2 mil millones) de los costos hospitalarios totales agregados para pacientes hospitalizados en los Estados Unidos. . [102] A $8,000, el costo medio por estadía facturado a Medicaid fue $2,000 menos que el costo promedio para todas las estadías. [103]
Medicaid no paga beneficios a las personas directamente; Medicaid envía pagos de beneficios a los proveedores de atención médica. En algunos estados, los beneficiarios de Medicaid deben pagar una pequeña tarifa (copago) por los servicios médicos. [2] Medicaid está limitado por la ley federal a la cobertura de "servicios médicamente necesarios". [104]
Desde que se estableció el programa Medicaid en 1965, "a los estados se les ha permitido recuperar del patrimonio de los beneficiarios fallecidos de Medicaid que tenían más de 65 años cuando recibieron los beneficios y que no tenían cónyuge sobreviviente, hijo menor o hijo adulto discapacitado". [105] En 1993, el Congreso promulgó la Ley Ómnibus de Reconciliación Presupuestaria de 1993 , que exigía que los estados intentaran recuperar "el gasto de la atención a largo plazo y los costos relacionados para los beneficiarios fallecidos de Medicaid de 55 años o más". [105] La Ley permitió a los estados recuperar otros gastos de Medicaid para los beneficiarios fallecidos de Medicaid de 55 años o más, a elección de cada estado. [105] Sin embargo, a los estados se les prohibió la recuperación del patrimonio cuando "hay un cónyuge supérstite, un hijo menor de 21 años o un hijo de cualquier edad que sea ciego o discapacitado". La Ley también estableció otras excepciones para los hijos adultos que han servido como cuidadores en los hogares del difunto, propiedades de propiedad conjunta de hermanos y propiedades que generan ingresos, como granjas". [105] Cada estado mantiene ahora un Medicaid de Recuperación de Patrimonio . Programa , aunque la suma de dinero recaudada varía significativamente de un estado a otro, "dependiendo de cómo el estado estructura su programa y con qué vigor persigue las recaudaciones [105] .
El 25 de noviembre de 2008, se aprobó una nueva norma federal que permite a los estados cobrar primas y copagos más altos a los participantes de Medicaid. [106] Esta regla permitió a los estados recibir mayores ingresos, limitando las pérdidas financieras asociadas con el programa. Las estimaciones cifran que los estados ahorrarán $1.1 mil millones, mientras que el gobierno federal ahorrará casi $1.4 mil millones. Sin embargo, esto significó que la carga de la responsabilidad financiera recaería sobre 13 millones de beneficiarios de Medicaid que enfrentaron un aumento de $1.3 mil millones en copagos durante 5 años. [107] La principal preocupación es que esta regla creará un desincentivo para que las personas de bajos ingresos busquen atención médica. Es posible que esto obligue sólo a los participantes más enfermos a pagar las primas más altas y no está claro qué efecto a largo plazo tendrá esto en el programa.
Un estudio de 2019 encontró que la expansión de Medicaid en Michigan tuvo efectos fiscales netos positivos para el estado. [108]
Una revisión de 2019 realizada por Kaiser Family Foundation de 324 estudios sobre la expansión de Medicaid concluyó que "la expansión está relacionada con ganancias en la cobertura; mejoras en el acceso, la seguridad financiera y algunas medidas del estado/resultados de salud; y beneficios económicos para los estados y los proveedores". [11]
Un estudio de 2021 encontró que la expansión de Medicaid como parte de la Ley de Atención Médica Asequible condujo a una reducción sustancial de la mortalidad, impulsada principalmente por la reducción de las muertes relacionadas con enfermedades. [13] Un estudio de 2018 en el Journal of Political Economy encontró que, tras su introducción, Medicaid redujo la mortalidad infantil y infantil en las décadas de 1960 y 1970. [109] La disminución de la tasa de mortalidad de los niños no blancos fue particularmente pronunciada. [109] Un estudio de 2018 en el American Journal of Public Health encontró que la tasa de mortalidad infantil disminuyó en los estados que tuvieron expansiones de Medicaid (como parte de la Ley de Atención Médica Asequible), mientras que la tasa aumentó en los estados que rechazaron la expansión de Medicaid. [110] Un estudio de JAMA de 2020 encontró que la expansión de Medicaid bajo la ACA se asoció con una incidencia reducida de cáncer de mama en etapa avanzada, lo que indica que la accesibilidad de Medicaid condujo a la detección temprana del cáncer de mama y a mayores tasas de supervivencia. [111] Un estudio de 2020 no encontró evidencia de que la expansión de Medicaid afectara negativamente la calidad de la atención médica brindada a los beneficiarios de Medicare. [112] Un estudio de 2018 encontró que las expansiones de Medicaid en Nueva York , Arizona y Maine a principios de la década de 2000 causaron una disminución del 6% en la tasa de mortalidad: "La mortalidad relacionada con el VIH (afectada por la reciente introducción de antirretrovirales) representó el 20% Los cambios en la mortalidad estuvieron estrechamente relacionados con las ganancias en la cobertura a nivel de condado, con una vida salvada anualmente por cada 239 a 316 adultos que obtuvieron seguro. Los resultados implican un costo por vida salvada que oscila entre $ 327 000 y $ 867 000, lo que se compara favorablemente con la mayoría de las estimaciones. el valor de una vida estadística." [113]
Un artículo de 2016 encontró que Medicaid tiene efectos positivos sustanciales a largo plazo en la salud de los beneficiarios: "La elegibilidad para Medicaid en la primera infancia reduce la mortalidad y la discapacidad y, para los blancos, aumenta la oferta laboral de amplio margen y reduce la recepción de programas de transferencia por discapacidad y seguro médico público. hasta 50 años después, el ingreso total no cambia porque los ingresos reemplazan los beneficios por incapacidad". [114] El gobierno recupera su inversión en Medicaid mediante ahorros en el pago de beneficios en etapas posteriores de la vida y un mayor pago de impuestos porque los beneficiarios de Medicaid son más saludables: "El gobierno obtiene un rendimiento anual descontado de entre el 2% y el 7% sobre el costo original de cobertura infantil para estas cohortes, la mayor parte de la cual proviene de pagos más bajos de transferencias de efectivo". [114] Un artículo de la Oficina Nacional de Investigación Económica de 2019 encontró que cuando Hawái dejó de permitir que los inmigrantes del Pacto de Libre Asociación (COFA) estuvieran cubiertos por el programa Medicaid del estado, las hospitalizaciones financiadas por Medicaid disminuyeron en un 69% y las visitas a la sala de emergencias disminuyeron en un 42%. para esta población, pero que las visitas a emergencias sin seguro aumentaron y que las visitas de bebés a emergencias financiadas por Medicaid aumentaron sustancialmente. [115] Otro artículo del NBER encontró que la expansión de Medicaid redujo la mortalidad. [116]
Un estudio de American Economic Review de 2021 encontró que el acceso en la primera infancia a Medicaid "reduce la mortalidad y la discapacidad, aumenta el empleo y reduce la recepción de programas de transferencia por discapacidad hasta 50 años después. Medicaid le ha ahorrado al gobierno más de su costo original y ha ahorrado más de 10 millones de años de vida ajustados por calidad." [117]
Un estudio de 2020 encontró que la expansión de Medicaid impulsó los ingresos y los márgenes operativos de los hospitales rurales, no tuvo ningún impacto en los hospitales urbanos pequeños y provocó disminuciones en los ingresos de los hospitales urbanos grandes. [118] Un estudio de 2021 encontró que las ampliaciones de la cobertura dental de Medicaid para adultos llevaron cada vez más a los dentistas a ubicarse en áreas pobres que antes estaban desatendidas. [119] Un artículo de 2019 de economistas de la Universidad de Stanford y la Escuela Wharton encontró que la expansión de Medicaid "produjo un aumento sustancial en los ingresos y la rentabilidad de los hospitales, con mayores ganancias para los hospitales gubernamentales. Por el lado de los beneficios, no detectamos mejoras significativas en la salud de los pacientes, aunque la expansión condujo a un uso sustancialmente mayor de hospitales y salas de emergencia, y a una reasignación de la atención de hospitales públicos a hospitales privados y de mejor calidad". [120]
Una encuesta de 2017 de la investigación académica sobre Medicaid encontró que mejoraba la salud y la seguridad financiera de los beneficiarios. [10] Los estudios han vinculado la expansión de Medicaid con aumentos en los niveles de empleo y la condición de estudiante entre los inscritos. [121] [122] [123] Un artículo de 2017 encontró que la expansión de Medicaid bajo la Ley de Atención Médica Asequible "redujo las facturas médicas impagas enviadas a cobranza en $ 3.4 mil millones en sus primeros dos años, evitó nuevas morosidades y mejoró las calificaciones crediticias . Utilizando datos sobre ofertas de crédito y precios, documentamos que las mejoras en la salud financiera de los hogares condujeron a mejores condiciones para el crédito disponible valorado en $520 millones por año. Calculamos que los beneficios financieros de Medicaid se duplican al considerar estos beneficios indirectos además de la reducción directa. gastos de bolsillo." [124] Los estudios han encontrado que la expansión de Medicaid redujo las tasas de pobreza y la inseguridad alimentaria grave en ciertos estados. [125] [126] Los estudios sobre la implementación de requisitos laborales para Medicaid en Arkansas encontraron que condujo a un aumento de personas sin seguro, deuda médica y retrasos en la búsqueda de atención y la toma de medicamentos, sin ningún impacto significativo en el empleo. [127] [128] [129] Un estudio de 2021 en el American Journal of Public Health encontró que la expansión de Medicaid en Luisiana condujo a reducciones en la deuda médica . [130]
Un estudio de 2017 encontró que la inscripción en Medicaid aumenta la participación política (medida en términos de registro y participación de votantes). [131]
Los estudios han encontrado que la expansión de Medicaid redujo la delincuencia. Los mecanismos propuestos para la reducción fueron que Medicaid aumentara la seguridad económica de las personas y proporcionara un mayor acceso al tratamiento por abuso de sustancias o trastornos de conducta . [132] [133] Un estudio de 2022 encontró que la elegibilidad para Medicaid durante la infancia reducía la probabilidad de criminalidad durante la edad adulta temprana. [134]
En 2008, Oregón decidió realizar una lotería aleatoria para la provisión de seguro de Medicaid en la que 10.000 personas de bajos ingresos elegibles para Medicaid fueron elegidas mediante un sistema aleatorio. La lotería permitió que los estudios midieran con precisión el impacto del seguro médico en la salud de un individuo y eliminaran el posible sesgo de selección en la población que se inscribía en Medicaid.
Una secuencia de dos estudios de alto perfil realizados por un equipo del Instituto de Tecnología de Massachusetts y la Escuela de Salud Pública de Harvard [135] encontró que "la cobertura de Medicaid no generó mejoras significativas en los resultados de salud física medidos en los primeros 2 años", pero sí "aumentar el uso de los servicios de atención médica, aumentar las tasas de detección y control de la diabetes, reducir las tasas de depresión y reducir la tensión financiera".
El estudio encontró que en el primer año: [136]
Los estudios provocaron un debate entre los defensores de ampliar la cobertura de Medicaid y los conservadores fiscales que cuestionan el valor de este programa gubernamental expansivo. [138] [139]
92,340,585 personas estaban inscritas en Medicaid y CHIP en los 50 estados y el Distrito de Columbia que informaron datos de inscripción para diciembre de 2022. 85,280,085 personas estaban inscritas en Medicaid. 7.060.500 personas estaban inscritas en CHIP. 41,670,091 personas estaban inscritas en CHIP o eran niños inscritos en el programa Medicaid en los 49 estados y el Distrito de Columbia que informaron datos de inscripción infantil para diciembre de 2022, lo que representa el 46,3 % de la inscripción total en los programas Medicaid y CHIP.
A partir del 1 de enero de 2014, el gobierno federal pagará el 100 por ciento del costo definido de ciertos beneficiarios adultos de Medicaid recientemente elegibles. Estos pagos estarán vigentes hasta 2016 y se reducirán gradualmente a una tasa de contrapartida permanente del 90 por ciento para 2020.
(A) 100 por ciento, para trimestres calendario en años calendario (CY) 2014 a 2016; (B) 95 por ciento, para trimestres calendario en el año fiscal 2017; (C) 94 por ciento, para trimestres calendario en el año fiscal 2018; (D) 93 por ciento, para trimestres calendario en el año fiscal 2019; (E) 90 por ciento, para los trimestres calendario del año calendario 2020 y todos los años calendario posteriores.
En la mayoría de los casos, [Sandy Praeger, Comisionado de Seguros de Kansas], dijo que los adultos con ingresos del 32 por ciento al 100 por ciento del nivel de pobreza ($6,250 a $19,530 para una familia de tres) "no tendrán asistencia".
{{cite journal}}: Citar diario requiere |journal=( ayuda ){{cite journal}}: Citar diario requiere |journal=( ayuda )